Điều trị rung nhĩ bằng năng lượng sóng tần số Radio sử dụng hệ thống lập bản đồ ba chiều giải phẫu - điện học các buồng tim - Bộ y tế 2014
I. ĐẠI CƯƠNG
Điều trị rung nhĩ bằng sóng Radio frequency (RF) qua catheter là một phương pháp điều trị can thiệp tim mạch hiện đại, ưu việt mà các phương pháp điều trị khác như dùng thuốc hay phẫu thuật không thể đạt được hiệu quả tối ưu. Tỷ lệ điều trị thành công rối loạn nhịp này bằng sóng Radio frequency khoảng 60-90 %.
II. CHỈ ĐỊNH
- Lựa chọn người bệnh rung nhĩ để triệt đốt.
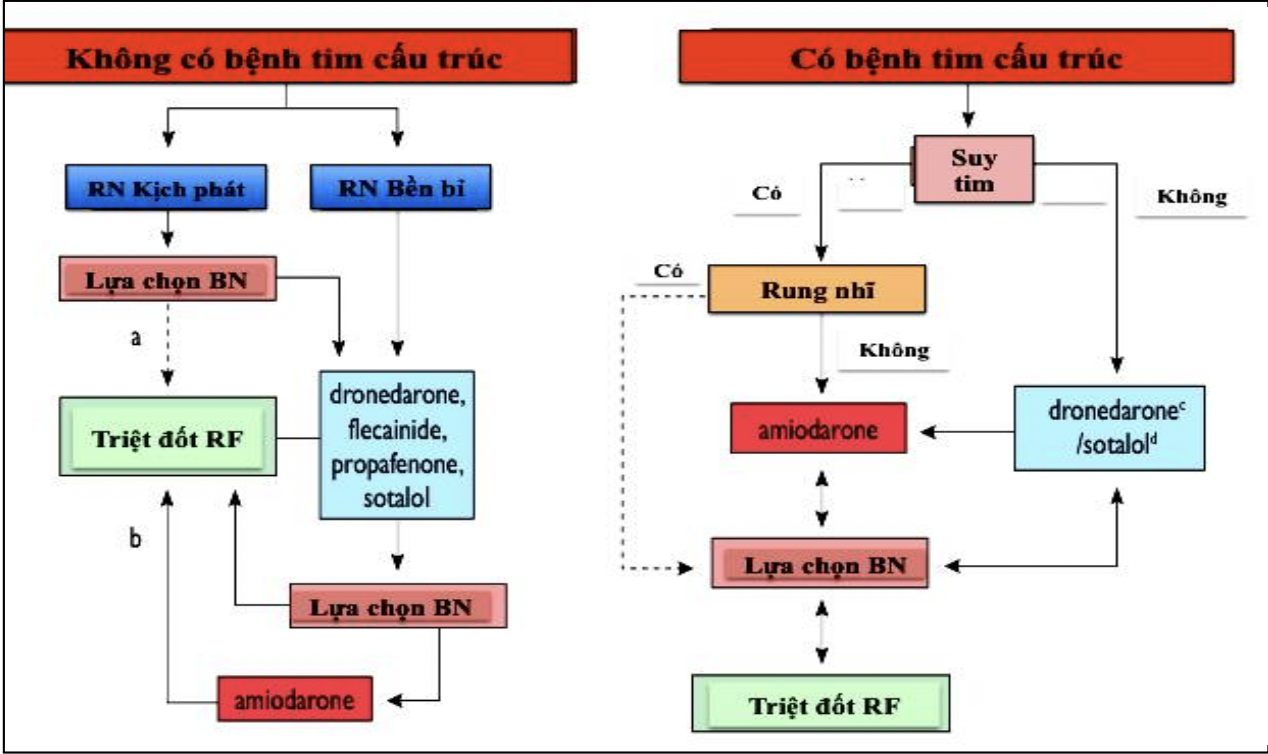
- Chỉ định điều trị rung nhĩ bằng sóng RF phụ thuộc vào tình trạng lâm sàng và quyết định của người bệnh. Dựa và tính chất rối loạn nhịp trên lâm sàng để quyết định phương pháp điều trị phù hợp như: tần suất, thời gian xuất hiện, triệu chứng của người bệnh, hiệu quả của việc dùng thuốc phòng rối loạn nhịp cũng như là khả năng dung nạp với thuốc, các bệnh lý tim mạch kèm theo. Nhưng do hiệu quả phòng cơn của thuốc không cao (50-70 %) nên điều trị bằng RF vẫn được coi là lựa chọn đầu tiên với những trường hợp đã có rung nhĩ cơn hoặc rung nhĩ bền bỉ.
- Do đó, chỉ định của phương pháp triệt đốt rung nhĩ qua catheter cho tất cả các trường hợp điều trị nội khoa thất bại (ngoại trừ bệnh lý tim mạch có chỉ định phẫu thuật tim mở thì kết hợp phẫu thuật MAZE) trong việc phòng ngừa rung nhĩ tái phát có triệu chứng buồng nhĩ trái chưa giãn quá nhiều (< 50 mm).
III. CHỐNG CHỈ ĐỊNH
- Người bệnh suy tim nặng (suy tim độ IV).
- Rung nhĩ trên người bệnh mắc bệnh lý van tim có chỉ định phẫu thuật tim hở.
- Nhiễm khuẩn cấp.
- Rối loạn đông máu.
- Huyết khối trong buồng tim.
- Tai biến mạch máu não mới.
- Nhĩ trái giãn quá nhiều (> 50 mm).
- Tuổi quá cao (> 80 tuổi).
- Rung nhĩ trên người bệnh có hội chứng suy nút xoang bệnh lý.
- Rung nhĩ trên người bệnh có block nhĩ thất tiến triển.
- Rung nhĩ trên người bệnh Basedow đang tiến triển.
- Người bệnh quá lo sợ không cộng tác với thầy thuốc.
IV. CHUẨN BỊ
1. Người thực hiện
Kíp thăm dò điện sinh lý tim và điều trị RF gồm:
- 03 bác sĩ trực tiếp thăm dò điện sinh lý tim và điều trị RF: 1 bác sĩ chính, 2 bác sĩ trợ giúp.
- 02 kỹ thuật viên trực tiếp phục vụ và theo dõi, ghi chép các kết quả trong quá trình thủ thuật.
- 01 kỹ thuật viên gây mê.
- 01 kỹ thuật viên hoặc 01 kĩ sư của buồng máy chụp mạch.
2. Phương tiện
2.1. Phòng chụp mạch kỹ thuật số xóa nền cơ bản
- Thuốc cấp cứu: đủ các thuốc cấp cứu thiết yếu về tim mạch và nội khoa nói chung.
- Thuốc dùng trong thăm dò điện sinh lý tim: Isoproterenol TM, procainamid ™, adenosin TM, atropin TM.
- Thuốc dùng trong gây mê và giảm đau: propofol, fentanin, mydazolam, perfangan, morphin,...
- Thuốc chống đông: heparin và thuốc trung hòa heparin - protamin sulphat.
- Máy chụp mạch kỹ thuật số một bình diện hoặc hai bình diện đồng bộ có khả năng chuyển động nghiêng phải, nghiêng trái.
- Máy sốc điện, tạo nhịp tim tạm thời, hệ thống monitor theo dõi trong suốt quá trình làm thủ thuật.
2.2. Hệ thống máy thăm dò điện sinh lý tim
- Máy kích thích tim theo chương trình, có khả năng nhận cảm sóng QRS.
- Hệ thống thăm dò điện sinh lý tim với thiết bị ghi nhận tín hiệu trong buồng tim và điện tâm đồ bề mặt: tối thiểu 20 kênh có thể hiệu chỉnh biên độ và cường độ tín hiệu; tốc độ theo dõi từ 25 đến 300 mm/s.
2.3. Máy đốt tạo năng lượng sóng Radiofrequency
Máy có thể tương thích với nhiều loại catheter đốt RF.
2.4. Hệ thống máy lập bản đồ nội mạc buồng tim 3 chiều
Có tính năng định vị 3 chiều lập bản đồ giải phẫu buồng tim kết hợp với bản đồ điện học và điện trở trong buồng tim.
2.5. Máy bơm nước cho điện cực đốt kiểm soát nhiệt
Máy bơm có khả năng hoạt động độc lập hoặc tự động kết hợp với máy đốt RF.
2.6. Dụng cụ và vật tư tiêu hao
- Dụng cụ mở đường vào mạch máu (Introduce) loại 5F, 6F, 7F, 8F.
- Dụng cụ mở đường mạch máu loại dài (Long sheath) kích cỡ SL0 để qua vách liên nhĩ.
- Kim chọc vách liên nhĩ Brocken brough và Mullin guidewide.
- Dây điện cực biopolar/unipolar các kích cỡ 5F, 6F và cáp nối cùng loại.
- Dây điện cực chẩn đoán LASSO 10 cực bipolar có thể điều chỉnh linh hoạt từ bên ngoài để ghi nhận tín hiệu điện học trong buồng tim, khoảng cách giữa các cực là 2 mm.
- Điện cực đốt RF có kiểm soát nhiệt độ kích cỡ 7F một hướng hoặc hai hướng với đầu đốt 4 mm hoặc 8 mm có hệ thống phun nước kiểm soát nhiệt ở xung quanh đầu đốt. Điện cực đốt tương thích với hệ thống định vị 3 chiều và có khả năng điều khiển độ cong từ bên ngoài.
- Catheter multi purpose và catheter Amplaser để chụp buồng tim và các tĩnh mạch phổi.
- Dung dịch NaCl 0,9%.
- Dung dịch gây tê tại chỗ: novocain 2%.
- Thuốc mê toàn thân: propofol, midazolam, fentanin.
- Bộ kít thử đông máu ACT nhanh.
- Bơm tiêm nhựa dùng 01 lần: 10 ml: 4 chiếc; 5 ml: 5 chiếc.
- Bơm tiêm cản quang có đầu xoáy cố định: 01 chiếc.
- Kim chọc mạch: 02 chiếc.
- Gạc vô khuẩn, khăn mổ vuông, găng tay vô khuẩn các cỡ.
- Bơm tiêm đặc biệt bơm thuốc cản quang và thuốc cản quang chỉ dùng cho những trường hợp cần thiết (hệ thống bơm chụp buồng tim tự động).
- Băng ép cầm máu dùng khi kết thúc thủ thuật.
3. Người bệnh
- Trước khi tiến hành thủ thuật, bác sĩ thăm khám người bệnh cẩn thận, giải thích đầy đủ cho người bệnh, phát hiện các chống chỉ định, làm các xét nghiệm cần thiết.
- Người bệnh và người nhà viết cam kết thực hiện kỹ thuật can thiệp sau khi được giải thích đầy đủ về quy trình kỹ thuật.
- Người bệnh đã được tắm rửa, vệ sinh sạch sẽ và nhịn ăn trước khi làm can thiệp ít nhất 6 giờ.
4. Hồ sơ bệnh án
- Trước khi làm thủ thuật, người bệnh phải được nhập viện điều trị nội trú với bệnh án đúng quy định điều trị nội trú của Bộ Y tế.
- Người bệnh có đủ các xét nghiệm cần thiết trước khi can thiệp: xét nghiệm đông máu cơ bản, nhóm máu, công thức máu, sinh hóa máu, tổng phân tích nước tiểu, xét nghiệm HIV, HBsAg.
- Người bệnh được siêu âm tim qua thành ngực đánh giá kích thước và chức năng tim cũng như các bệnh tim thực thể.
- Người bệnh được siêu âm tim qua thực quản trong 48 giờ trước khi làm can thiệp để chắc chắn không có huyết khối trong các buồng tim đặc biệt ở nhĩ trái và tiểu nhĩ trái.
- Người bệnh phải được ghi điện tâm đồ thường quy và Holter điện tâm đồ 24 giờ.
- Người bệnh được chụp MSCT (ít nhất là 16 dãy) nhĩ trái và tĩnh mạch phổi làm cơ sở để dựng hình buồng tim khi can thiệp.
- Ngừng các thuốc chống rối loạn nhịp ít nhất gấp 2 lần thời gian bán hủy.
- Ngừng các thuốc chống đông máu như aspirin, kháng vitamin K trước ngày can thiệp 5 ngày, thay thế bằng heparin trọng lượng phân tử thấp dự phòng huyết khối khi ngừng các loại thuốc trên.
V. CÁC BƯỚC TIẾN HÀNH
- Người bệnh nằm yên trên bàn can thiệp được thở oxy hỗ trợ qua mask.
- Người bệnh được đặt các đường truyền tĩnh mạch ngoại biên để truyền muối, đường, thuốc giảm đau và thuốc gây mê.
- Đặt sond tiểu theo dõi nước tiểu.
- Dán các điện cực theo dõi.
- Lắp đặt các điện cực của hệ thống định vị 3 chiều tim.
- Đường vào tim: đưa các điện cực 5F, 6F vào xoang tĩnh mạch vành, vùng cao nhĩ phải, mỏm thất phải, bó His qua tĩnh mạch đùi phải và tĩnh mạch dưới đòn trái.
- Theo dõi huyết động bằng huyết áp liên tục có xâm nhập qua động mạch quay hoặc động mạch đùi.
- Chọc xuyên vách liên nhĩ bằng kim Brocken brough và đưa dụng cụ mở đường máu loại dài từ tĩnh mạch đùi qua vách liên nhĩ sang nhĩ trái.
- Tiêm heparin tĩnh mạch 100 UI/kg sau đó duy trì 30-50 UI/kg/giờ. Theo dõi ACT mỗi 45 phút điều chỉnh liều heparin sao cho ACT duy trì 300-400 giây.
- Đưa các ống thông multi purpose và Amplazer qua ống thông loại dài chụp buồng nhĩ trái và các tĩnh mạch phổi bằng thuốc cản quang dùng đường tĩnh mạch.
- Đưa điện cực Lasso 10 cực và điện cực đốt tương thích với hệ thống máy dựng hình ba chiều buồng tim vào nhĩ trái để lập bản đồ nhĩ trái theo quy trình chuyên môn riêng biệt.
- Thăm dò điện sinh lý tim xác định các vị trí cần triệt đốt trong rung nhĩ.
- Triệt đốt bằng năng lượng sóng có tần số radio các vị trí đã xác định với mức năng lượng từ 25-35 W, nhiệt độ từ 40-500C, điện trở 80-120 Ohm, với hệ thống khu trú nhiệt độ mô bằng nước bơm liên tục 15-25 ml/phút.
- Sau khi triệt đốt thành công, tiến hành thăm dò điện sinh lý tim để đánh giá kết quả sớm.
- Rút điện cực, rút các ống thông, ngừng thuốc mê, trung hòa heparin bằng protamin sulfat nếu cần thiết.
- Băng ép vô khuẩn cầm máu vị trí chọc mạch 6-8 giờ.
- Chuyển người bệnh về phòng theo dõi tích cực sau can thiệp 24 giờ.
VI. THEO DÕI
- Trong suốt quá trình can thiệp, người bệnh luôn được theo dõi huyết áp xâm nhập liên tục, theo dõi điện tâm đồ liên tục, theo dõi SpO2, theo dõi nước tiểu.
- Theo dõi toàn trạng người bệnh phát hiện sớm biến chứng nếu xảy ra để kịp thời xử trí.
- Sau can thiệp, người bệnh được theo dõi sát trong vòng 24 giờ phát hiện biến chứng, chảy máu,...
VII. TAI BIẾN VÀ XỬ TRÍ
- Ngừng tim vô tâm thu: ép tim ngoài lồng ngực, tạo nhịp tạm thời. Đề phòng phải có hệ thống theo dõi hoạt động tốt, chú ý theo dõi người bệnh.
- Rung thất: bình tĩnh sốc điện với liều điện 150-200 J (Biphasic) hoặc 200-300 J (monophasic).
- Cường phế vị: lập tức nâng hai chân người bệnh vuông góc với bàn can thiệp 900, atropin tĩnh mạch, truyền dịch nhanh. Đề phòng giải thích để người bệnh an tâm, chuẩn bị gây tê tại chỗ, giảm đau tốt.
- Tắc mạch do cục máu đông mới hình thành: dự phòng bằng heparin tĩnh mạch 2000-5000 UI, không để cục máu đông trong lòng introduce (sheath).
- Chảy máu, gây tụ máu tại vùng chọc kim: băng ép, kiểm tra không chảy máu, mạch dưới chỗ băng ép rõ, không tê. Ghi chép đầy đủ rõ ràng những điều cần chú ý theo dõi vào hồ sơ.
- Thủng tim, ép tim cấp: bình tĩnh truyền dịch nhanh nâng huyết áp, kiểm tra lại lượng dịch màng tim bằng soi X quang và siêu âm tim, chọc hút dẫn lưu kín dịch màng tim. Theo dõi sát cần thiết chuyển ngoại khoa tim mạch khâu cầm máu. Đề phòng: tiến hành thận trọng từng bước, luôn luôn soi X quang kiểm tra vị trí điện cực di chuyển trong buồng tim và lòng mạch.
- Rò nhĩ trái và thực quản khi đốt RF cần phải đề phòng biến chứng này bằng cách cố định điện cực và giảm cường độ đốt ở những vị trí thành sau nhĩ trái tiếp giáp với thực quản. Khi xảy ra biến chứng này cần phối hợp với ngoại khoa để mổ cấp cứu.
- Hẹp tĩnh mạch phổi: hiếm xảy ra, phòng tránh biến chứng này bằng cách không đốt RF trong tĩnh mạch phổi. Đây là biến chứng muộn nên nếu phát hiện ra tùy mức độ hẹp tĩnh mạch phổi có thể can thiệp nong và đặt stent hoặc phẫu thuật tim.
Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch - Bộ y tế 2014
Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch - Bộ y tế 2014
Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch - Bộ y tế 2014
Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch - Bộ y tế 2014
Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch - Bộ y tế 2014

Chắc hẳn nhiều người, đặc biệt là phụ nữ, đều có chung thắc mắc là không biết cân nặng của mình ở mức nào, béo, gầy hay bình thường và phải tăng/giảm bao nhiêu cân nữa. Tuy nhiên, để đánh giá điều này thì không thể chỉ nhìn vào cân nặng.

Khi bị chẩn đoán mắc ung thư buồng trứng, có lẽ điều đầu tiên nhiều phụ nữ nghĩ đến là có chữa khỏi được không và mình còn sống được bao lâu.

Rung nhĩ kịch phát (paroxysmal atrial fibrillation - AFib) là một dạng rung nhĩ xảy ra đột ngột, không có yếu tố kích thích rõ ràng và cũng kết thúc một cách tự nhiên. Các cơn rung nhĩ này có thể kéo dài từ vài phút đến vài ngày. Khoảng 40% số người mắc rung nhĩ thuộc nhóm này.

Biểu đồ nhiệt độ cơ thể (BBT) và dịch nhầy cổ tử cung là một cách để ước lượng thời điểm bạn sẽ rụng trứng, do đó bạn sẽ biết khi nào nên quan hệ tình dục nếu muốn thụ thai.

Các phương pháp điều trị ung thư buồng trứng có thể ảnh hưởng đến cả sức khỏe thể chất và tinh thần. Tuy nhiên, bằng những điều chỉnh đơn giản trong cuộc sống hàng ngày, bệnh nhân sẽ có thể dần dần cải thiện chất lượng cuộc sống và lấy lại sự cân bằng.
- 0 trả lời
- 849 lượt xem
Nâng mũi được 1 thắng nhưng đầu mũi còn to, cứng
- 1 trả lời
- 462 lượt xem
Em mang thai lần đầu được hơn 7 tuần tuổi, đi siêu âm có tim thai, phôi thai phát triển bình thường. Vài ngày sau, thấy ra ít máu rồi hết. Khoảng 3 tuần sau, thấy ra ít máu nâu, ra máu nâu, không đau bụng hay té ngã gì cả, em đi khám, bs nói thai được gần 10 tuần, nhưng mất tim thai, phôi thai không phát triển. Em không biết tại sao lại như vậy? Và, liệu lần mang thai tới, em có bị như thế nữa không ạ?
- 0 trả lời
- 1470 lượt xem
Bác sĩ cho em hỏi, bệnh thông liên thất ở tim có mức độ nặng nhẹ không a?
- 1 trả lời
- 1068 lượt xem
Em đang sử dụng thuốc trị rụng tóc: Elston, Philtoma, Vit Hair, Oxyraze. Thời gian tới, nếu muốn có thai, em có nên tiếp tục sử dụng những thuốc này nữa không?
- 1 trả lời
- 741 lượt xem
Vợ em mang thai được gần 14 tuần, đi khám và làm một số xét nghiệm. Kết quả sàng lọc trước sinh, tất cả đều cho nguy cơ thấp. Độ mờ da gáy (NT) 215. Rubela-IgM Âm tính 0.53. Rubela-IgG Dương tính 60.7 (1 Nước tiểu pH 8.5 (4.5-7.5) Máu ++ 80 Âm tính hc/ul Tỉ trọng 1.015 (1.000-1.030) Bạch cầu + 70 Âm tính bc/ul. Bs cho em hỏi: các thông số trên, vợ em có điều gì bất thường không ạ?












