Đại cương về bệnh và thuốc điều trị đái tháo đường - Bộ y tế 2019
1. Đại cương về bệnh
- Bệnh ĐTĐ là bệnh rối loạn chuyển hóa phức tạp, có đặc điểm tăng glucose huyết do khiếm khuyết về tiết insulin, về tác động của insulin hoặc cả hai. Tăng glucose mạn tính trong thời gian dài gây nên những rối loạn chuyển hóa carbohydrat, protid, lipid, gây tổn thương ở nhiều cơ quan khác nhau, đặc biệt ở tim và mạch máu, thận, mắt, thần kinh.
- Theo Liên đoàn ĐTĐ Thế giới (International Diabetes Federation - IDF), năm 2017 toàn thế giới có 425 triệu người bị bệnh ĐTĐ và con số này tiếp tục gia tăng, ước tính đến năm 2045 sẽ có 629 triệu người bị ĐTĐ. Bên cạnh đó, cùng với việc tăng sử dụng thực phẩm không thích hợp, ít hoặc không hoạt động thể lực ở người trẻ, bệnh ĐTĐ típ 2 đang có xu hướng tăng ở cả người trẻ, trở thành vấn đề sức khỏe cộng đồng nghiêm trọng. Bệnh ĐTĐ gây nên nhiều biến chứng nguy hiểm, là nguyên nhân hàng đầu gây bệnh tim mạch, mù lòa, suy thận và cắt cụt chi. Tuy nhiên, có đến 70% trường hợp ĐTĐ típ 2 có thể dự phòng hoặc làm chậm xuất hiện bệnh bằng cách tuân thủ lối sống lành mạnh, dinh dưỡng hợp lý và tăng cường luyện tập thể lực.
- Ở Việt Nam, theo thống kê năm 1990, tỷ lệ bệnh ĐTĐ là 1,1% (Hà Nội), 2,25% (thành phố Hồ Chí Minh), 0,96% (Huế). Điều tra toàn quốc năm 2012 của Bệnh viện Nội tiết trung ương trên đối tượng 30 – 69 tuổi cho thấy tỷ lệ ĐTĐ toàn quốc là 5,4%, tỷ lệ rối loạn dung nạp glucose là 13,7% và tỷ lệ người mắc bệnh chưa được chẩn đoán tại cộng đồng là 63,6%.
1.1. Chẩn đoán
* Chẩn đoán ĐTĐ
- Tiêu chuẩn chẩn đoán ĐTĐ (theo Quyết định 3319/QĐ-BYT Ban hành ngày 19/7/2017 về việc ban hành tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị ĐTĐ típ 2) dựa vào một trong bốn tiêu chí sau đây:
- Glucose huyết tương lúc đói (fasting plasma glucose - FPG) ≥ 126 mg/dL (hay 7mmol/L). Người bệnh phải nhịn ăn (không uống nước ngọt, có thể uống nước lọc, nước đun sôi để nguội) ít nhất 8 giờ (thường phải nhịn đói qua đêm từ 8 - 14 giờ), hoặc:
- Glucose huyết tương ở thời điểm sau 2 giờ làm nghiệm pháp dung nạp glucose đường uống 75 g (oral glucose tolerance test - OGTT) ≥ 200 mg/dL (hay 11,1 mmol/L). Nghiệm pháp dung nạp glucose đường uống phải được thực hiện theo hướng dẫn của Tổ chức Y tế Thế giới (World Health Organization – WHO): Người bệnh nhịn đói từ nửa đêm trước khi làm nghiệm pháp, dùng một lượng glucose tương đương với 75 g glucose, hòa tan trong 250 - 300 mL nước, uống trong 5 phút; trong 3 ngày trước đó người bệnh ăn khẩu phần có khoảng 150 - 200 g carbohydrat mỗi ngày.
- HbA1c ≥ 6,5% (48 mmol/mol). Xét nghiệm này phải được thực hiện ở phòng thí nghiệm được chuẩn hóa theo tiêu chuẩn quốc tế.
- Ở người bệnh có triệu chứng kinh điển của tăng glucose huyết hoặc mức glucose huyết tương ở thời điểm bất kỳ ≥ 200 mg/dL (hay 11,1 mmol/L).
- Nếu không có triệu chứng kinh điển của tăng glucose huyết (bao gồm: tiểu nhiều, uống nhiều, ăn nhiều, sụt cân không rõ nguyên nhân), xét nghiệm chẩn đoán a, b, d ở trên cần được thực hiện lặp lại lần hai để xác định chẩn đoán. Thời gian thực hiện xét nghiệm lần hai sau lần thứ nhất có thể từ 1 đến 7 ngày.
* Chẩn đoán tiền ĐTĐ
- Chẩn đoán tiền ĐTĐ khi có một trong các rối loạn sau đây:
- Rối loạn glucose huyết đói (impaired fasting glucose - IFG): Glucose huyết tương lúc đói từ 100 (5,6mmol/L) đến 125 mg/dL (6,9 mmol/L), hoặc:
- Rối loạn dung nạp glucose (Impaired glucose tolerance - IGT): Glucose huyết tương ở thời điểm 2 giờ sau khi làm nghiệm pháp dung nạp glucose bằng đường uống 75 g từ 140 (7,8 mmol/L) đến 199 mg/dL (11 mmol/L), hoặc:
- HbA1c từ 5,7% (39 mmol/mol) đến 6,4% (47 mmol/mol).
*Phân loại ĐTĐ
- ĐTĐ típ 1 (do phá hủy tế bào beta tụy, dẫn đến thiếu insulin tuyệt đối).
- ĐTĐ típ 2 (do giảm chức năng của tế bào beta tụy tiến triển trên nền tảng đề kháng insulin).
- ĐTĐ thai kỳ (là ĐTĐ được chẩn đoán trong 3 tháng giữa hoặc 3 tháng cuối của thai kỳ và không có bằng chứng về ĐTĐ típ 1, típ 2 trước đó).
- Thể bệnh chuyên biệt của ĐTĐ do các nguyên nhân khác, như ĐTĐ sơ sinh hoặc ĐTĐ do sử dụng thuốc và hóa chất như sử dụng glucocorticoid, điều trị HIV/AIDS hoặc sau cấy ghép mô, ĐTĐ người trẻ xuất hiện ở độ tuổi trưởng thành.
* Tiêu chuẩn để làm xét nghiệm chẩn đoán ĐTĐ hoặc tiền ĐTĐ ở người không có triệu chứng ĐTĐ:
- Người lớn có BMI ≥ 23 kg/m2 hoặc cân nặng lớn hơn 120% cân nặng lý tưởng và có một hoặc nhiều hơn một trong các yếu tố nguy cơ sau:
- Ít vận động thể lực
- Gia đình có người bị ĐTĐ ở thế hệ cận kề (bố, mẹ, anh chị em ruột)
- Tăng HA (HATT ≥ 140 mmHg và/hoặc HATTr ≥ 90 mmHg hay đang điều trị thuốc hạ HA)
- Nồng độ HDL cholesterol < 35 mg/dL (0,9 mmol/L) và/hoặc nồng độ triglycerid > 250 mg/dL (2,82 mmol/L)
- Vòng bụng to: ở nam ≥ 90 cm, ở nữ ≥ 80 cm
- Phụ nữ bị buồng trứng đa nang
- Phụ nữ đã mắc ĐTĐ thai kỳ
- HbA1c ≥ 5,7% (39 mmol/mol), rối loạn glucose huyết đói hay rối loạn dung nạp glucose ở lần xét nghiệm trước đó.
- Có các dấu hiệu đề kháng insulin trên lâm sàng (như: béo phì, dấu gai đen...).
- Tiền sử có bệnh tim mạch do xơ vữa (BTMXV) động mạch.
- Ở người bệnh không có các dấu hiệu/triệu chứng trên, bắt đầu thực hiện xét nghiệm phát hiện sớm ĐTĐ ở người ≥ 45 tuổi.
- Nếu kết quả xét nghiệm bình thường, nên lặp lại xét nghiệm sau mỗi 1 - 3 năm. Có thể thực hiện xét nghiệm sớm hơn tùy thuộc vào kết quả xét nghiệm trước đó và yếu tố nguy cơ. Đối với người tiền ĐTĐ: thực hiện xét nghiệm hàng năm.
1.2. Điều trị
- Mục tiêu điều trị cần đạt*
Bảng 2.1. Mục tiêu cho người bệnh ĐTĐ ở người trưởng thành, không có thai
| Mục tiêu | Chỉ số |
| HbA1c | < 7%* |
| Glucose huyết tương mao mạch lúc đói, trước ăn | 80 - 130 mg/dL (4,4 - 7,2 mmol/L)* |
| Đỉnh glucose huyết tương mao mạch sau ăn 1 - 2 giờ | < 180 mg/dL (10,0 mmol/L)* |
| Huyết áp |
Có thể tham khảo các hướng dẫn sau đây: - Hướng dẫn của BYT (2017):
- Hướng dẫn của ADA (2019):
(Đánh giá nguy cơ BTMXV có thể sử dụng công cụ ước tính của Hội Tim mạch Hoa Kỳ http://tools.acc.org/ASCVD-Risk-Estimator-Plus/) |
| Lipid huyết |
Có thể tham khảo các hướng dẫn sau đây: - Hướng dẫn của BYT (2017):
- Hướng dẫn của ADA (2019): không có mục tiêu lipid huyết. Việc lựa chọn thuốc và liều thuốc dựa trên BTMXV, nguy cơ BTMXV năm, yếu tố nguy cơ BTMXV, tuổi, LDL-c ban đầu, khả năng dung nạp thuốc. |
- Mục tiêu điều trị ở người bệnh ĐTĐ có thể khác nhau, cần thiết phải cá thể hóa, phụ thuộc tình trạng sức khỏe, tuổi, biến chứng của bệnh, thời gian mắc bệnh ...
- Mục tiêu điều trị có thể nghiêm ngặt hơn: HbA1c < 6,5% (48 mmol/mol) nếu có thể đạt được và không có dấu hiệu đáng kể của hạ đường huyết và những tác dụng không mong muốn của thuốc: Đối với người bị bệnh ĐTĐ trong thời gian ngắn, bệnh ĐTĐ típ 2 được điều trị bằng thay đổi lối sống hoặc chỉ dùng metformin, trẻ tuổi hoặc không có bệnh tim mạch quan trọng.
- Ngược lại, mục tiêu điều trị có thể ít nghiêm ngặt: HbA1c < 8% (64 mmol/mol) phù hợp với những người bệnh có tiền sử hạ đường huyết trầm trọng, lớn tuổi, có các biến chứng mạch máu nhỏ hoặc mạch máu lớn, có nhiều bệnh lý đi kèm hoặc bệnh ĐTĐ trong thời gian dài và khó đạt mục tiêu điều trị.
- Nếu đã đạt mục tiêu glucose huyết lúc đói nhưng HbA1c còn cao, cần xem lại mục tiêu glucose huyết sau ăn, đo vào lúc 1 - 2 giờ sau khi người bệnh bắt đầu ăn.
- Đánh giá về kiểm soát glucose huyết:
- Thực hiện xét nghiệm HbA1c ít nhất 2 lần trong 1 năm ở những người bệnh đáp ứng mục tiêu điều trị (và những người có glucose huyết được kiểm soát ổn định).
- Thực hiện xét nghiệm HbA1c hàng quý ở những người bệnh được thay đổi liệu pháp điều trị hoặc những người không đáp ứng mục tiêu về glucose huyết.
- Thực hiện xét nghiệm HbA1c tại thời điểm người bệnh đến khám, chữa bệnh để tạo cơ hội cho việc thay đổi điều trị kịp thời hơn.
* Điều trị cụ thể
(Tham khảo thêm Hướng dẫn chẩn đoán và điều trị bệnh đái tháo đường típ 2 của Bộ Y tế và của Hiệp hội Đái tháo đường Hoa Kỳ ADA 2019)
- Thay đổi lối sống
- Điều trị nền tảng của bệnh ĐTĐ là thay đổi lối sống.
- Chế độ dinh dưỡng cần được cá thể hóa, phụ thuộc tình trạng bệnh, tuổi, thói quen ăn uống, phong tục tập quán và điều kiện kinh tế. Cần thiết có sự tư vấn của bác sĩ chuyên khoa dinh dưỡng.
- Chi tiết về dinh dưỡng sẽ được thiết lập cho từng người bệnh tùy tình trạng bệnh, loại hình hoạt động, các bệnh lý, biến chứng đi kèm.
- Loại hình luyện tập thông dụng và dễ áp dụng nhất: đi bộ tổng cộng 150 phút mỗi tuần (hoặc 30 phút mỗi ngày), không nên ngưng luyện tập 2 ngày liên tiếp. Mỗi tuần nên tập kháng lực 2 - 3 lần (kéo dây, nâng tạ). Mức độ và thời gian luyện tập thể lực thay đổi tùy theo tuổi, mức độ bệnh và các bệnh lý đi kèm.
- Nên theo chế độ ăn nhạt (theo khuyến cáo của WHO)
- Hạn chế bia, rượu.
- Ngưng hút thuốc lá.
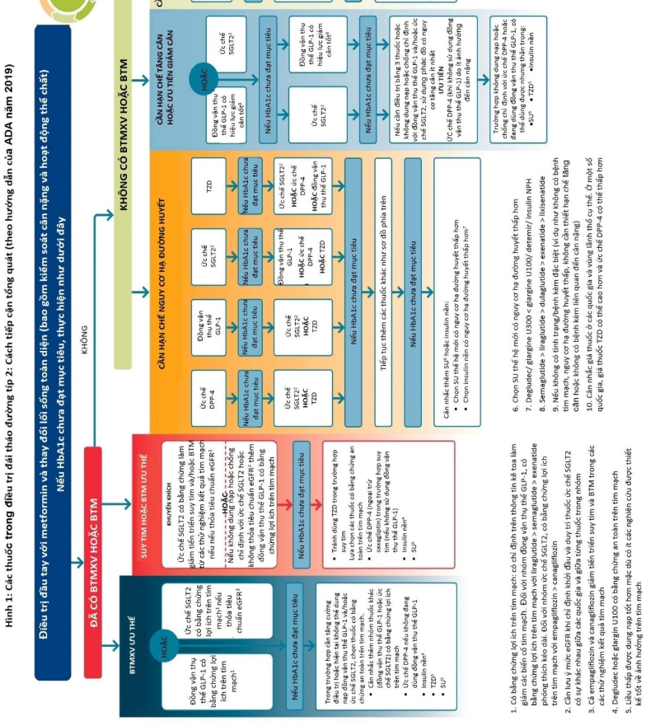
- Điều trị ĐTĐ bằng thuốc
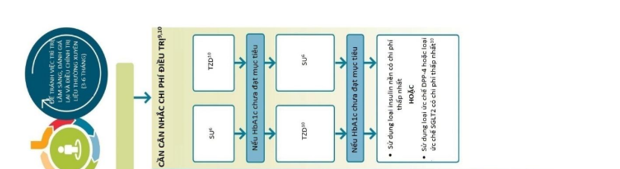
+ Metformin vẫn là lựa chọn hàng đầu trong điều trị ĐTĐ típ 2 trừ khi có chống chỉ định hoặc không dung nạp thuốc (dùng metformin đơn trị khi mới chẩn đoán ĐTĐ típ 2 nếu không có triệu chứng lâm sàng của tăng glucose huyết, mức glucose huyết không quá cao với HbA1c cao trên mức mục tiêu không quá 1,5%).
+ Lựa chọn thuốc hàng thứ 2 kết hợp vào metformin sau khi metformin đơn trị không đạt mục tiêu HbA1c sau 3 tháng phụ thuộc vào các bệnh lý đi kèm:
- BTMXV: BMV, bệnh mạch máu não, bệnh động mạch ngoại biên
- Suy tim Bệnh thận mạn (BTM)
+ Đối với người bệnh ĐTĐ típ 2 có BTMXV, khuyến cáo ưu tiên sử dụng các thuốc ức chế SGLT-2 và đồng vận thụ thể GLP-1 có bằng chứng bảo vệ tim mạch (empagliflozin, canagliflozin, dapagliflozin, liraglutid, semaglutid).
+ Đối với người bệnh ĐTĐ típ 2 có BTMVX và kèm theo suy tim, khuyến cáo nên ưu tiên sử dụng thuốc ức chế SGLT-2.
+ Đối với người bệnh ĐTĐ típ 2 kèm BTM (có hoặc không có BTMXV kèm theo), cân nhắc sử dụng thuốc ức chế SGLT-2 có bằng chứng bảo vệ thận (empagliflozin, canagliflozin). Trong trường hợp chống chỉ định của thuốc ức chế SGLT-2, có thể sử dụng đồng vận thụ thể GLP-1 có tác dụng bảo vệ thận.
+ Trong trường hợp người bệnh ĐTĐ típ 2 không có BTMXV hoặc BTM kèm theo, cân nhắc lựa chọn các nhóm thuốc sau metformin sẽ dựa trên các mục tiêu cụ thể cần đạt được: cân nặng, nguy cơ hạ đường huyết, chi phí điều trị.
- Nhóm thuốc ức chế SGLT-2 và nhóm thuốc đồng vận thụ thể GLP-1 được khuyến cáo sử dụng trên những người bệnh ĐTĐ típ 2 cần giảm cân. Nhóm
- thuốc ức chế DPP-4 có thể sử dụng trong trường hợp cần hạn chế tăng cân.
- Trong trường hợp cần hạn chế tối đa nguy cơ hạ đường huyết thì ưu tiên sử dụng các nhóm thuốc: ức chế DPP-4, đồng vận thụ thể GLP-1, ức chế SGLT-2 hoặc thiazolidinedion (TZD).
- Các nhóm thuốc SU (ưu tiên sử dụng SU thế hệ mới với nguy cơ hạ đường huyết thấp hơn) hoặc TZD được ưu tiên lựa chọn khi cần tiết kiệm chi phíđiều trị.
+ Phối hợp thuốc từng bước được ưu tiên lựa chọn khi kiểm soát glucose huyết.
+ Tuy nhiên, nếu khi chẩn đoán ĐTĐ típ 2 mà người bệnh có HbA1c > 1,5% so với mục tiêu điều trị: cần cân nhắc phối hợp thuốc sớm vì hầu hết các nhóm thuốc uống đều có hiệu quả giảm HbA1c ít hơn 1,0%.
+ Viên phối hợp liều cố định giúp tăng tỷ lệ tuân thủ điều trị, dễ đạt mục tiêu điều trị hơn.
+ Khi cần sử dụng thuốc đường tiêm để kiểm soát glucose huyết (HbA1C > 86mmol/mol (10%) và/hoặc > 23mmol/mol (2%) so với mục tiêu điều trị), ưu tiên chọn lựa đồng vận thụ thể GLP-1 hơn so với insulin. Trong trường hợp không có sẵn đồng vận thụ thể GLP-1 hoặc không có điều kiện dùng đồng vận thụ thể GLP-1, có thể cân nhắc dùng insulin. Cân nhắc sử dụng insulin trước nếu HbA1c > 11% hoặc có triệu chứng của tăng glucose huyết (sụt cân, khát nhiều, tiểu nhiều) hoặc ĐTĐ típ 1.
+ Sử dụng insulin khi điều trị bằng các thuốc hạ đường huyết khác mà không đạt mục tiêu điều trị, thường bắt đầu bằng thêm insulin nền.
+ Người bệnh không đạt mục tiêu điều trị với insulin nền và thuốc uống, có thể phối hợp thêm đồng vận thụ thể GLP-1, ức chế SGLT2, hoặc các mũi insulin nhanh (insulin bữa ăn) hoặc chuyển sang insulin trộn sẵn 2 hoặc 3 lần/ngày (tuy nhiên cần lưu ý nguy cơ hạ đường huyết và tăng cân).
+ Bên cạnh việc kiểm soát glucose huyết đạt mục tiêu, điều trị ĐTĐ cần kiểm soát toàn diện đa yếu tố: kiểm soát HA, lipid máu, cân nặng và các biến chứng cũng như các bệnh lý khác kèm theo.
2. Đại cương về thuốc
2.1. Các nhóm thuốc điều trị ĐTĐ
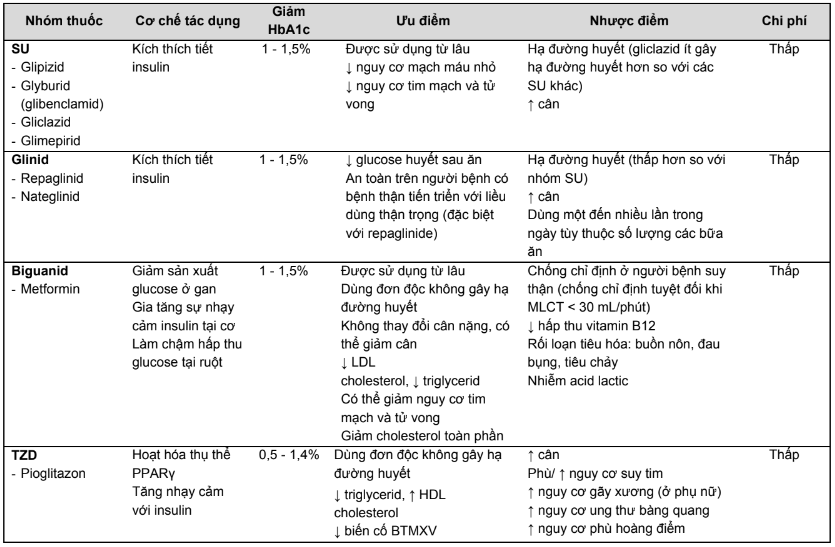
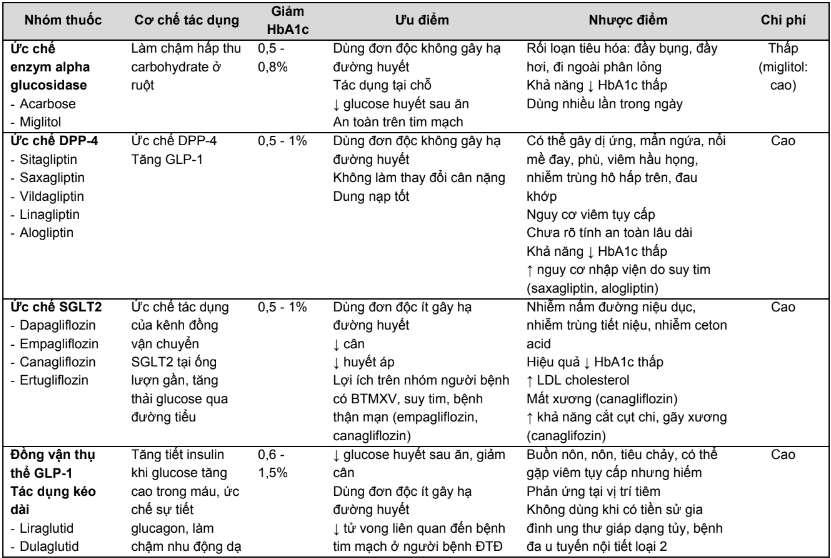
- Các thuốc điều trị ĐTĐ bao gồm: metformin, nhóm thuốc SU, nhóm thuốc glinid, pioglitazon, nhóm thuốc ức chế enzym alpha glucosidase, nhóm thuốc đồng vận thụ thể GLP-1, nhóm thuốc ức chế DPP-4, nhóm thuốc ức chế kênh đồng vận chuyển natri - glucose (SGLT2), insulin.
- Do bản chất đa dạng của cơ chế bệnh sinh ĐTĐ típ 2, việc phối hợp thuốc trong điều trị sẽ mang lại hiệu quả giảm glucose huyết tốt hơn, đồng thời giảm tác dụng phụ khi tăng liều một loại thuốc đến tối đa. Ngoài ra, viên thuốc phối hợp 2 nhóm thuốc sẽ giúp cho số viên thuốc cần sử dụng ít hơn, làm tăng tính tuân thủ dùng thuốc của người bệnh. Bất lợi của viên thuốc phối hợp là không thể chỉnh liều 1 loại thuốc.
- Hiện nay, tại Việt Nam có các thuốc viên phối hợp như: glyburid/metformin, glimepirid/metformin, glibenclamid/metformin, sitagliptin/metformin, vildagliptin/metformin, saxagliptin/metformin dạng phóng thích chậm, pioglitazon/ metformin.
Bảng 2.2. Tóm tắt ưu, nhược điểm của các thuốc hạ đường huyết đường uống và thuốc đường tiêm không thuộc nhóm insulin
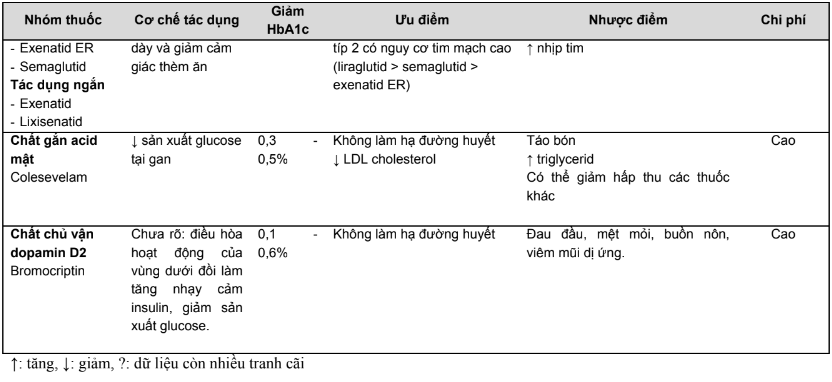
2.2. Tác dụng không mong muốn của các thuốc hạ đường huyết đường uống và biện pháp xử trí
Bảng 2.3. Tác dụng không mong muốn của các thuốc hạ đường huyết đường uống và biện pháp
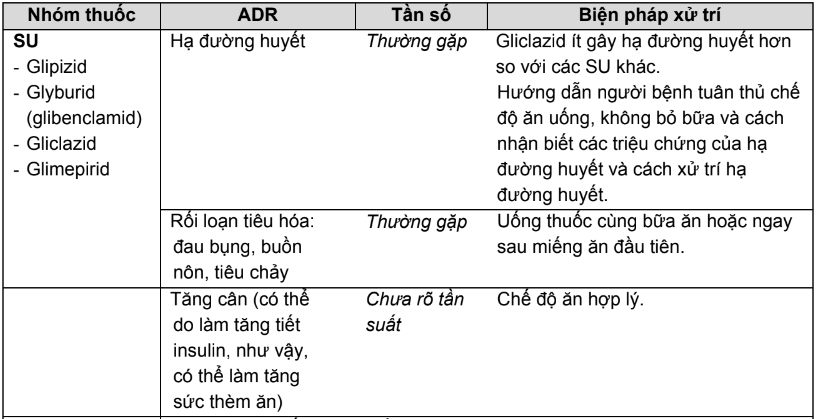
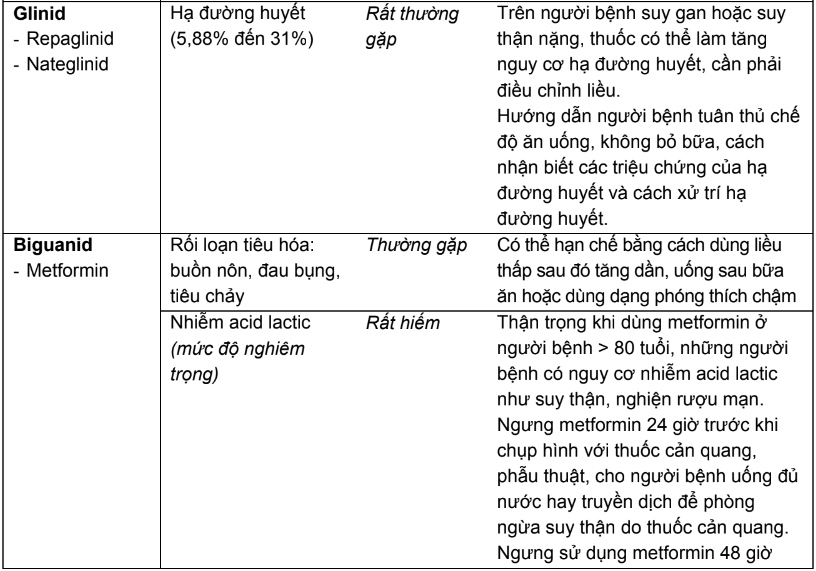

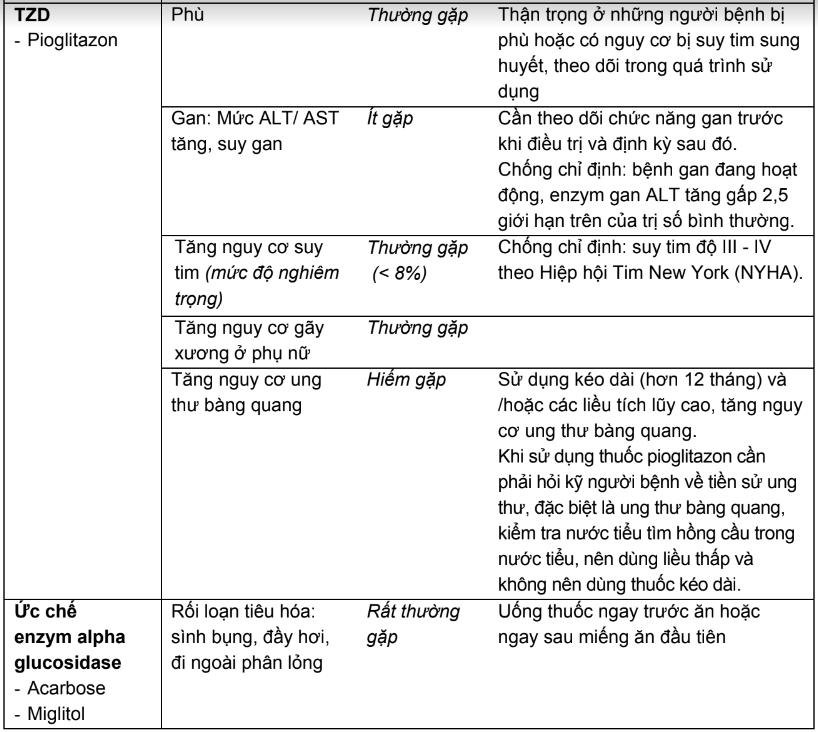
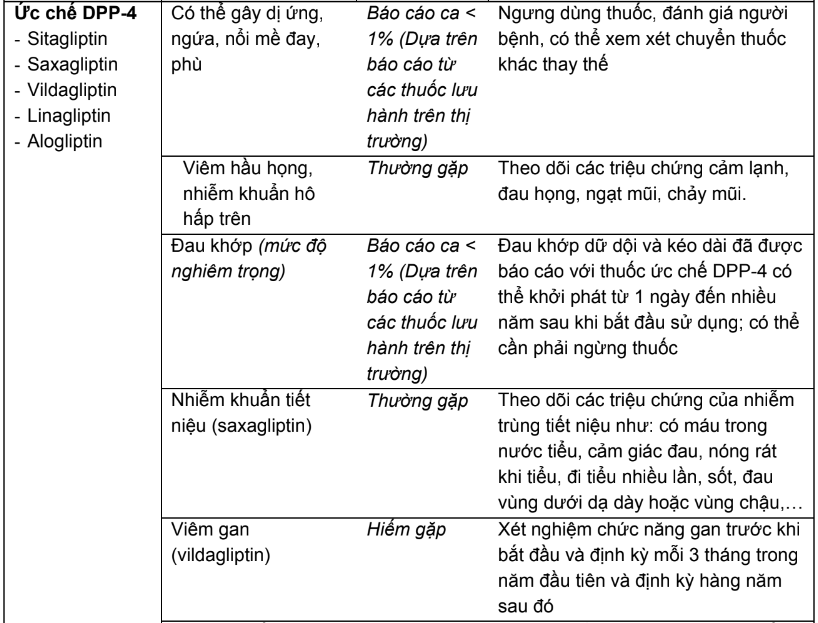
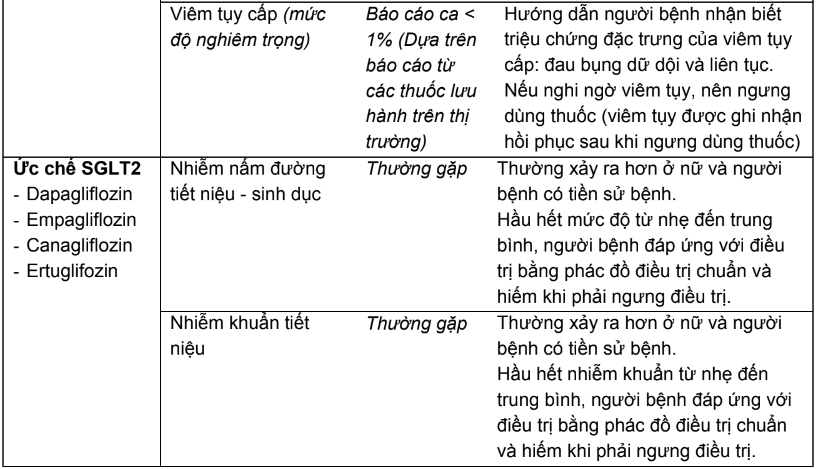

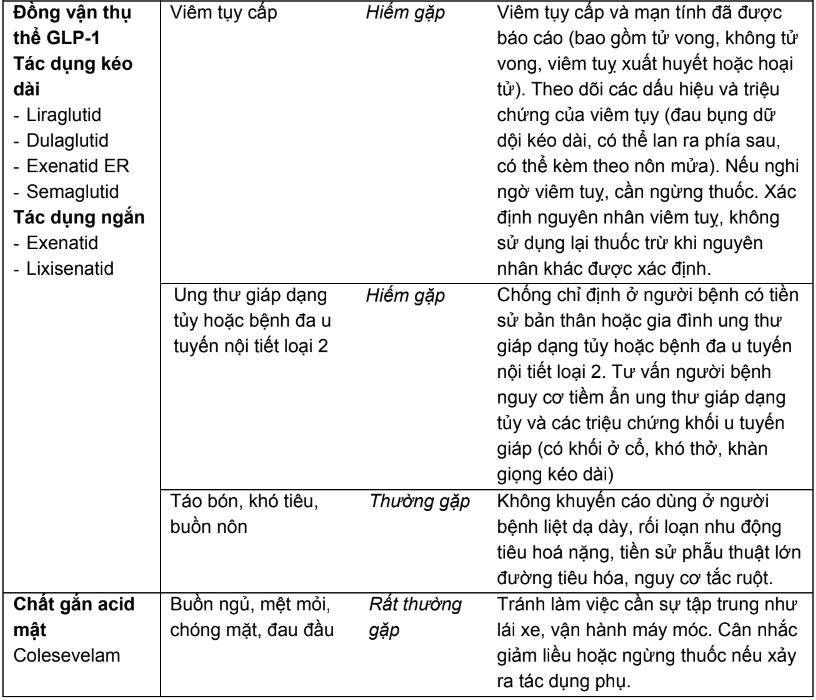
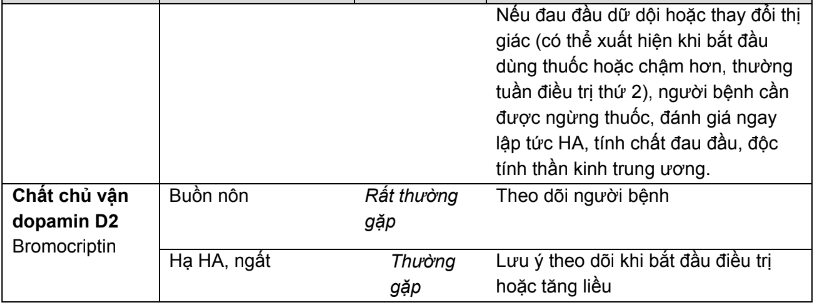
* Ghi chú: Tần số được định nghĩa như sau:
Rất thường gặp ≥ 1/10; thường gặp ≥ 1/100, < 1/10; ít gặp ≥ 1/1.000, < 1/100; hiếm ≥ 1/10.000, < 1/1.000; rất hiếm < 1/10.000.
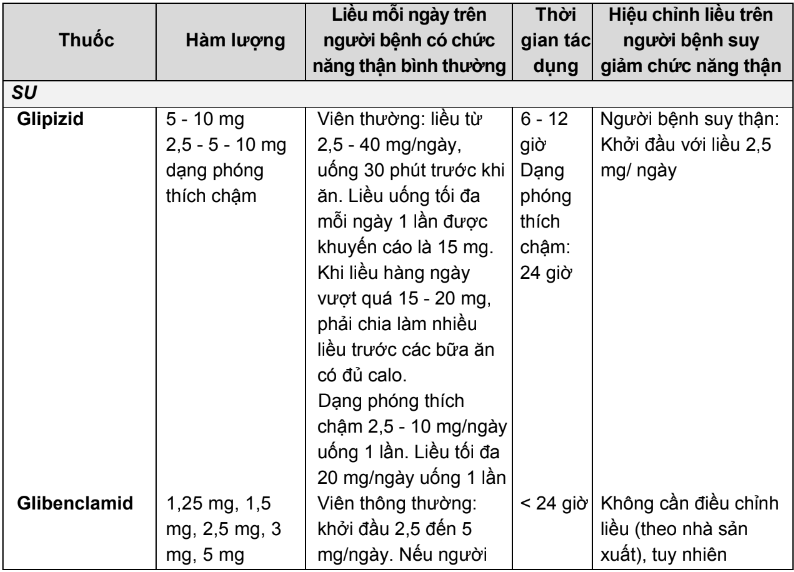
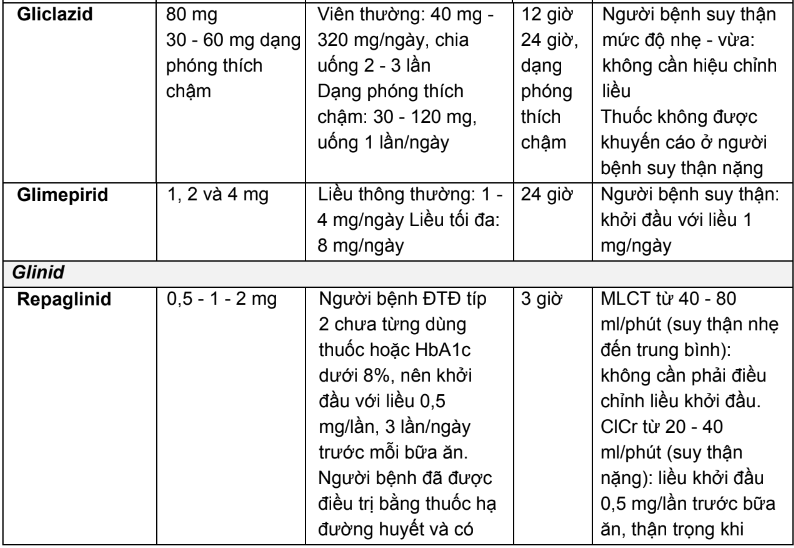
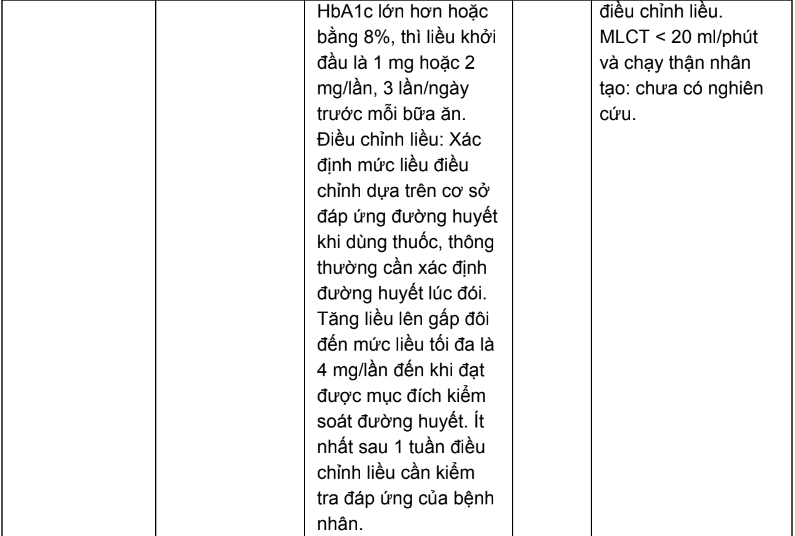
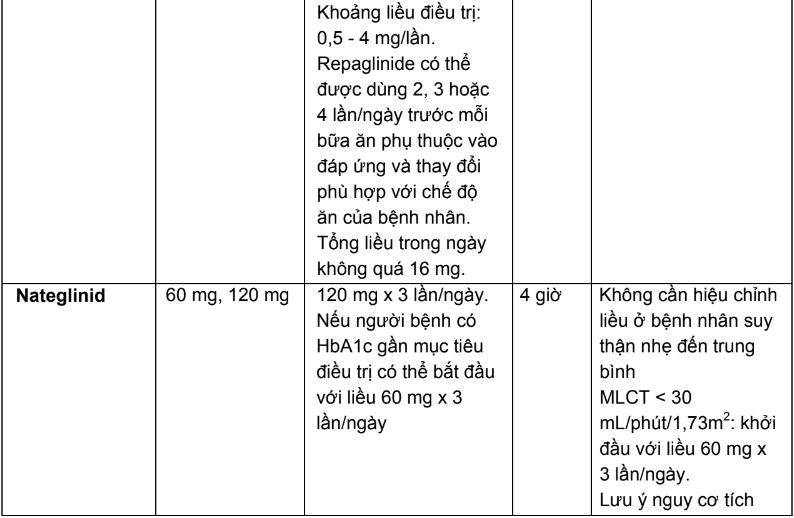
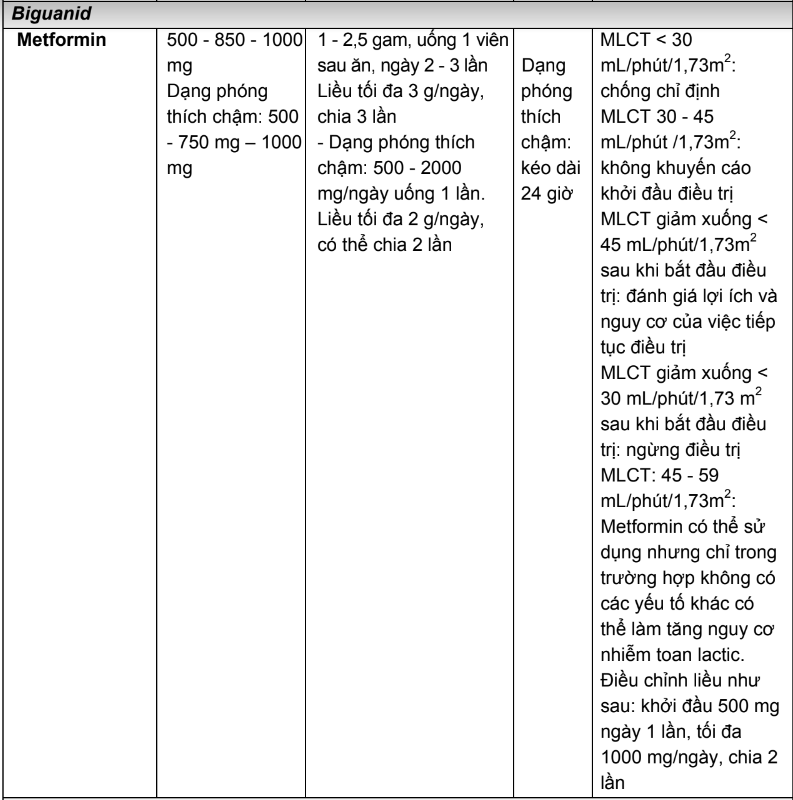
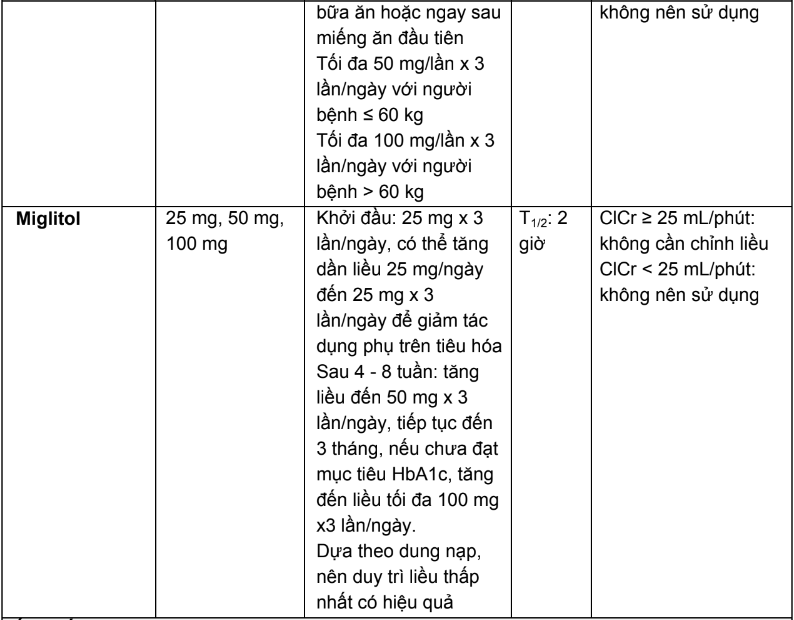
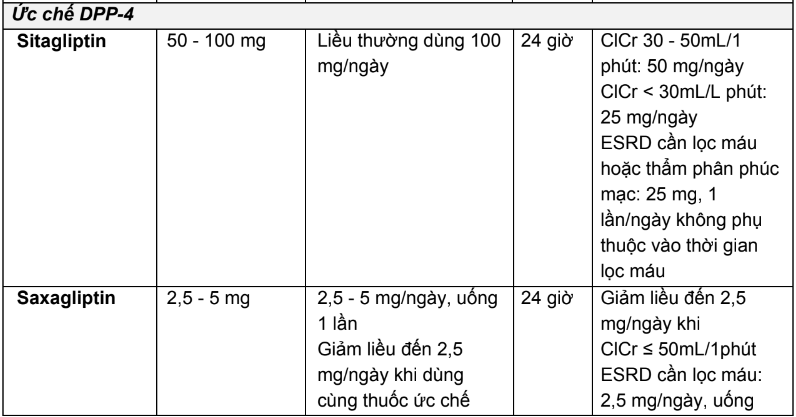
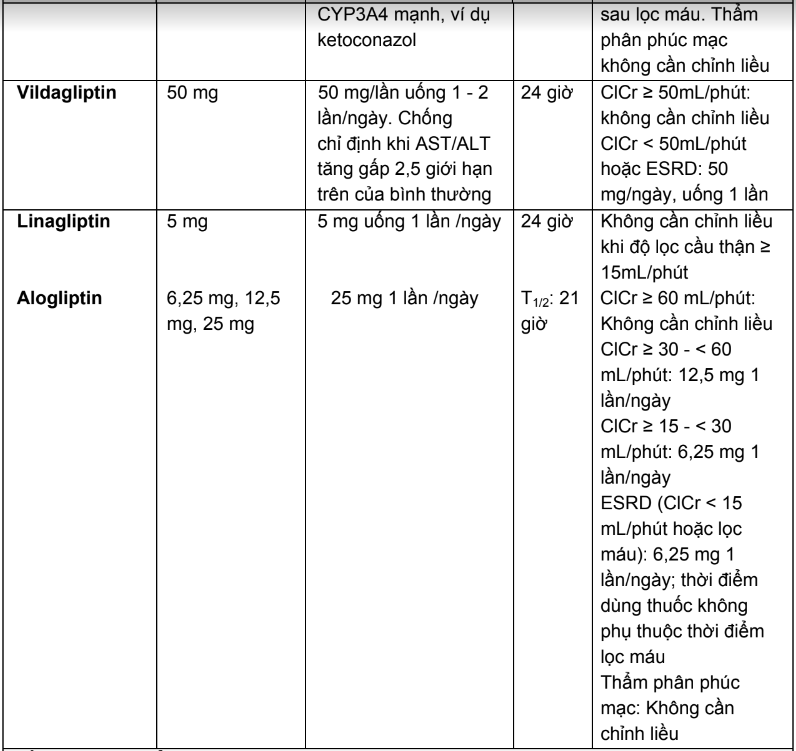
2.3. Liều dùng và hướng dẫn hiệu chỉnh liều trên người bệnh suy thận của các thuốc hạ đường huyết đường uống và thuốc đường tiêm không thuộc nhóm insulin
Bảng 2.4. Tóm tắt liều dùng và hướng dẫn hiệu chỉnh liều trên người bệnh suy thận của các thuốc hạ đường huyết đường uống và thuốc đường tiêm không thuộc nhóm insulin



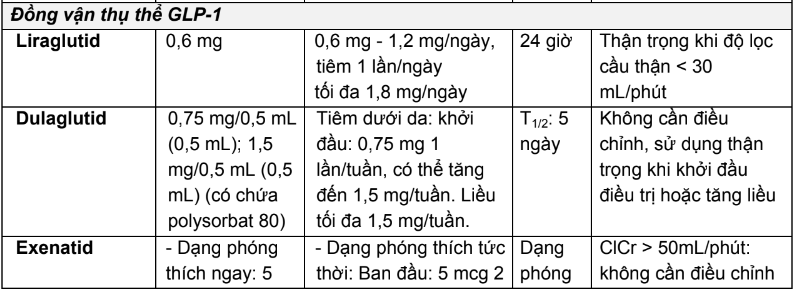
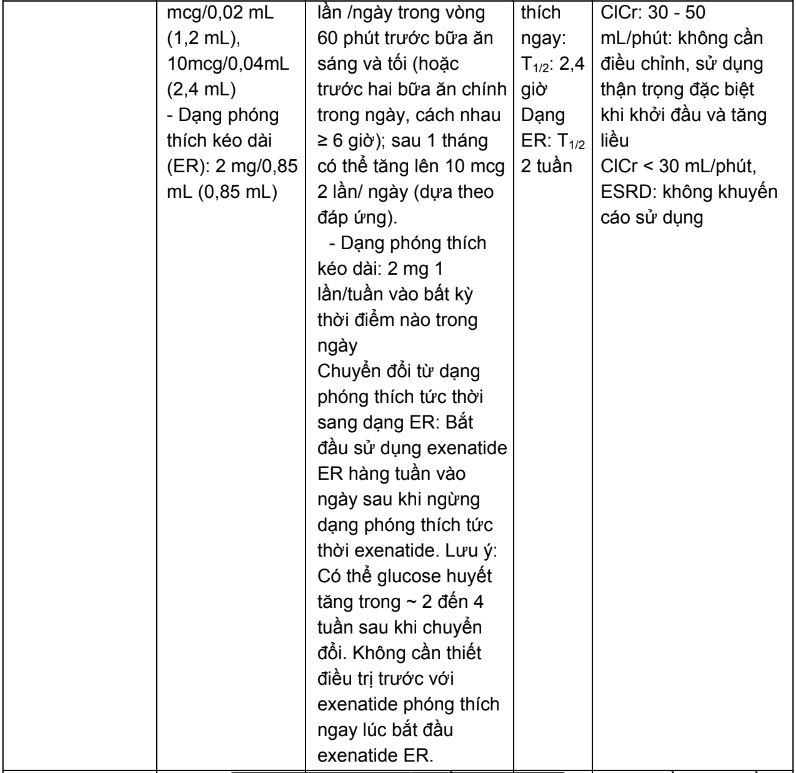

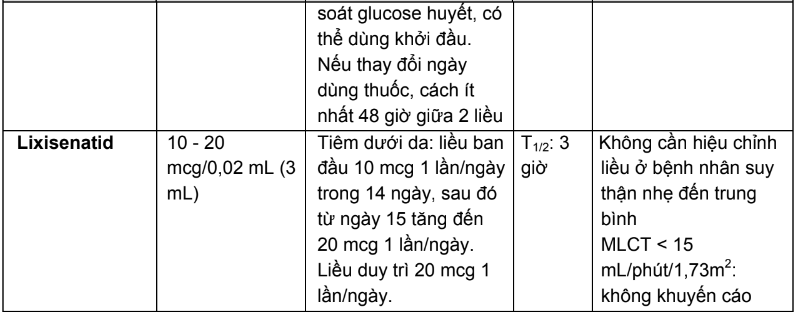

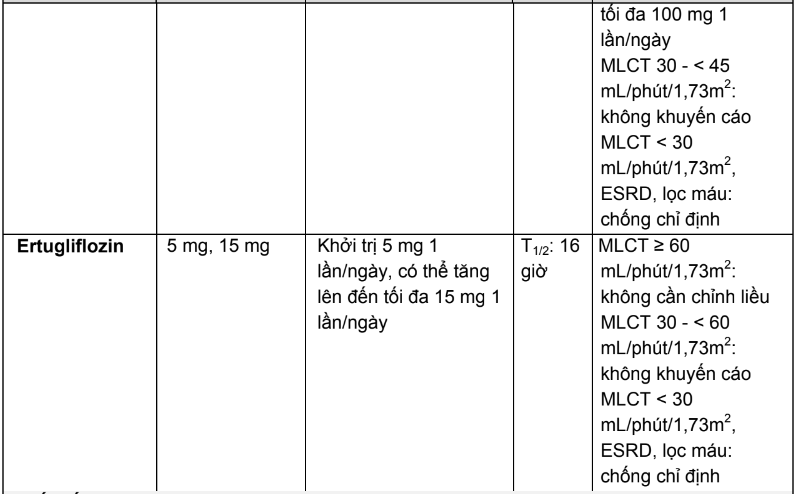
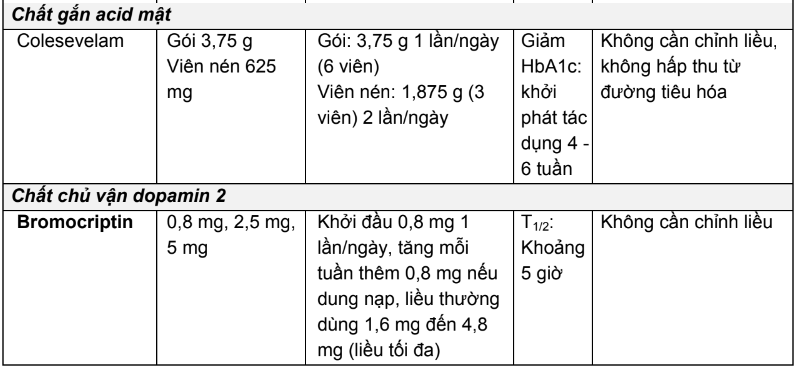
2.4. Tương tác thuốc và hướng dẫn xử trí
- Thông thường, người bệnh ĐTĐ phải sử dụng nhiều thuốc. Bên cạnh thuốc kiểm soát glucose huyết, người bệnh có thể được điều trị đồng thời các bệnh lý mắc kèm và phòng ngừa biến chứng tim mạch bằng các nhóm thuốc khác bao gồm: thuốc điều trị rối loạn lipid máu, thuốc điều trị tăng HA, thuốc kháng kết tập tiểu cầu, thuốc điều trị rối loạn tâm thần. Các thuốc này có thể ảnh hưởng đến glucose huyết hoặc tương tác với các thuốc kiểm soát glucose huyết mà người bệnh đang được sử dụng. Giảm thiểu các nguy cơ do tương tác thuốc cũng là một mục tiêu quan trọng trong chăm sóc thuốc cho người bệnh ĐTĐ. Đây là lĩnh vực mà người DSLS cần chú trọng.
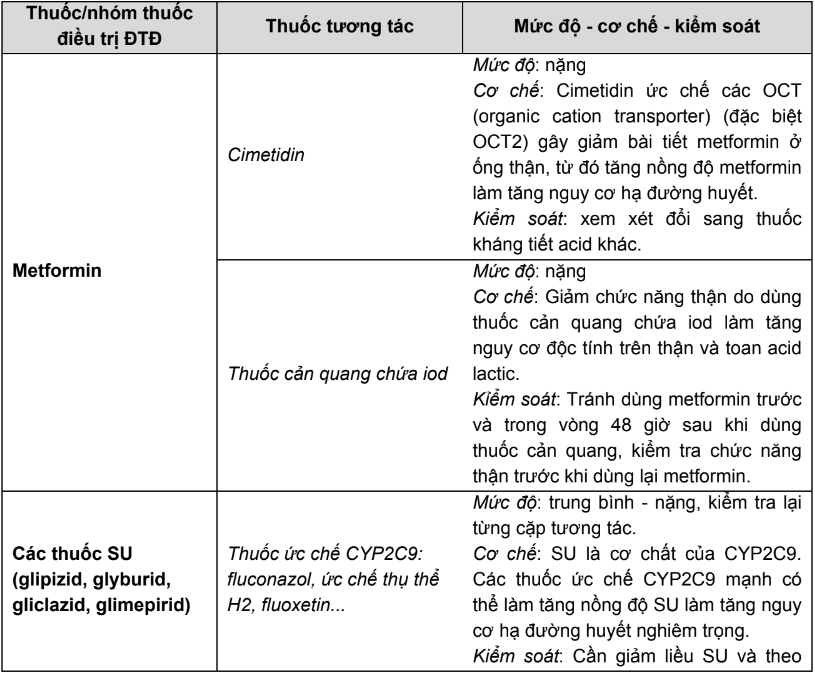
- Trong số các nhóm thuốc điều trị ĐTĐ, nhóm thuốc SU là nhóm có nguy cơ xảy ra nhiều tương tác do có đặc tính liên kết protein cao, là cơ chất của CYP2C9 và p - glycoprotein. Bảng 2.5, 2.6 và 2.7 liệt kê các thuốc ảnh hưởng đến glucose huyết và tương tác thuốc - thuốc thường gặp ở người bệnh ĐTĐ. Tuy nhiên, đây không phải là danh sách đầy đủ; do đó, DSLS luôn phải rà soát lại khi người bệnh được thêm hoặc bớt bất kỳ thuốc nào trong quá trình điều trị.
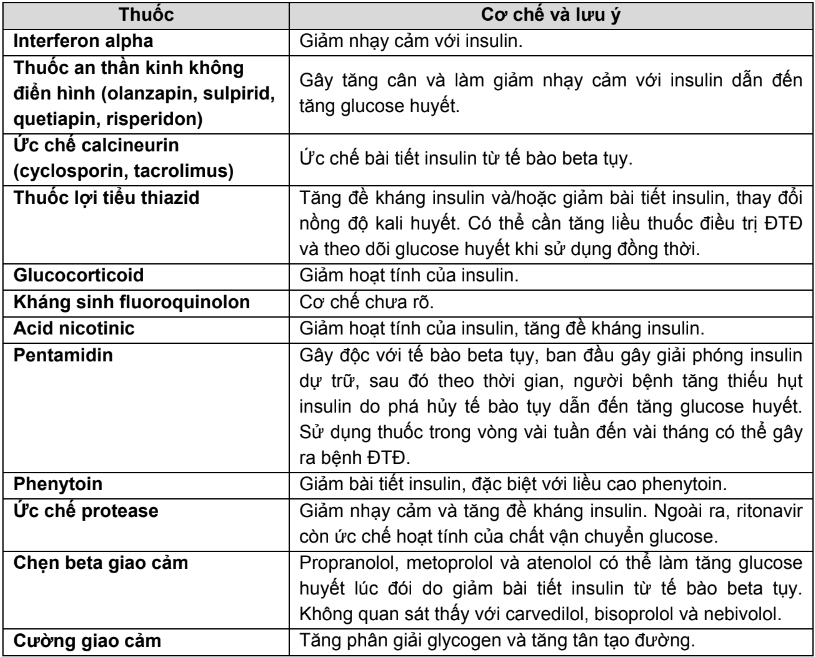
* Các thuốc ảnh hưởng đến glucose huyết
- Các thuốc làm tăng glucose huyết
Bảng 2.5. Các thuốc làm tăng glucose huyết
- Các thuốc làm giảm glucose huyết
Bảng 2.6. Các thuốc làm giảm glucose huyết

- Tương tác thuốc - thuốc thường gặp của các nhóm thuốc điều trị ĐTĐ
Bảng 2.7. Tương tác thuốc - thuốc thường gặp của các nhóm thuốc điều trị ĐTĐ

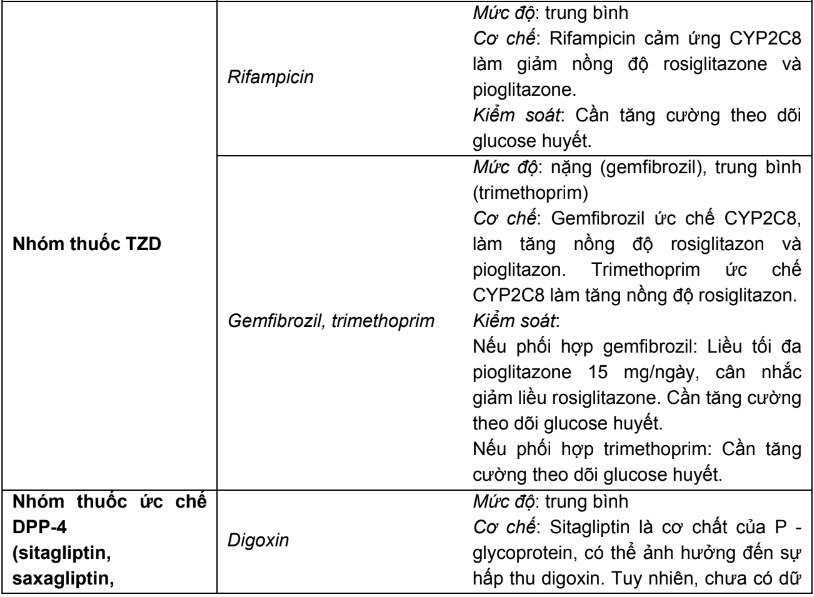

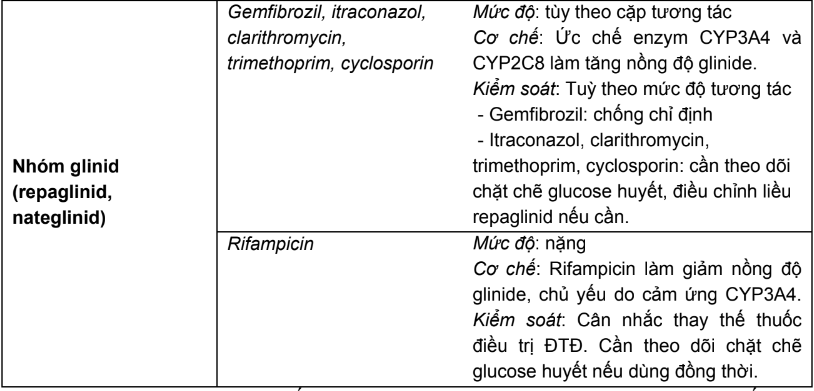
Ghi chú: Mức độ tương tác thuốc được xác định theo Lexicomp - Interact: tránh kết hợp (avoid combination), nặng (major), trung bình (moderate), nhẹ (minor).
Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm - Bộ y tế 2019
Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm - Bộ y tế 2019
Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm - Bộ y tế 2019
Hướng dẫn chẩn đoán và điều trị một số bệnh về thận, tiết niệu - Bộ y tế 2015
500 quy trình kỹ thuật gây mê hồi sức
Bệnh võng mạc đái tháo đường và phù hoàng điểm do đái tháo đường là hai trong số các vấn đề về thị lực phổ biến nhất có liên quan đến bệnh đái tháo đường.

Thông thường, việc mắc một bệnh lý nào đó có thể làm tăng nguy cơ mắc các vấn đề sức khỏe khác, chẳng hạn như mắc đái tháo đường làm tăng nguy cơ tiểu hoặc đại tiện không tự chủ - tình trạng không thể kiểm soát được việc tiểu tiện hay đại tiện. Tiểu không tự chủ cũng có thể là một triệu chứng của bàng quang tăng hoạt.

Có nhiều loại thảo dược tốt cho người bị rối loạn cương dương

Một trong các phương pháp chính để điều trị phì đại tuyến tiền liệt là dùng thuốc chẹn alpha và thuốc ức chế 5-alpha reductase. Ngoài ra còn có nhiều loại thuốc không kê đơn và thảo dược cũng có tác dụng làm giảm các triệu chứng phì đại tuyến tiền liệt.
Nếu không được kiểm soát tốt, bệnh đái tháo đường type 2 có thể dẫn đến bệnh thận. Điều này xảy ra khi thận không còn lọc máu hiệu quả.
- 1 trả lời
- 833 lượt xem
Em mới đi xét nghiệm dung nạp đường huyết chỉ số lúc đói là 4.06, sau uống nước đường 1 giờ 9.62, sau uống 2 giờ là 10.3 - Bác sĩ kết luận: dương tính đái tháo đường thai kì. Vậy chỉ số đái tháo đường này của em có đáng lo lắm không ạ?
- 1 trả lời
- 807 lượt xem
Mang thai ở tuần thứ 36, em bị huyết trắng ra nhiều và hay bị gò. Từ tuần 20 bs đã cho em đặt thuốc, nhưng không đỡ. Lần tái khám này, bs kê thuốc uống là Acigmentin 1000 và Sparenel để điều trị khí hư. Liệu mấy loại thuốc này có ảnh hưởng gì đến thai nhi không ạ?
- 1 trả lời
- 1098 lượt xem
Mang thai được 26 tuần, xét nghiệm nước tiểu, bs đã chuẩn đoán em bị viêm đường tiết niệu, nhưng không hiểu sao chỉ chi thuốc bổ, không cho thuốc điều trị. Trước dó, em bị tiểu buốt, mua thuốc ở quầy thuốc tây uống hết buốt, nhưng lại ra dịch trắng như váng sữa, phải sử dụng băng vệ sinh hàng ngày, nếu không bị ngứa, rất khó chịu. Em sợ việc này làm ảnh hưởng đến em bé - Bs có thể cho em tên thuốc để điều trị được không ạ?
- 1 trả lời
- 1677 lượt xem
Em mang thai được 19 tuần, nhung bị cường giáp nên bs nội tiết cho uống thuốc Propylthiouracil PTU (Rieseretat) 50mg ngày 2 viên. Vậy, thuốc này uống có ảnh hưởng đến thai nhi không ạ?
- 1 trả lời
- 1930 lượt xem
- Thưa bác sĩ, tôi bị bệnh da liễu mạn tính. Tôi có cần điều trị đặc biệt gì trước khi mang thai không ạ? Cảm ơn bác sĩ!












