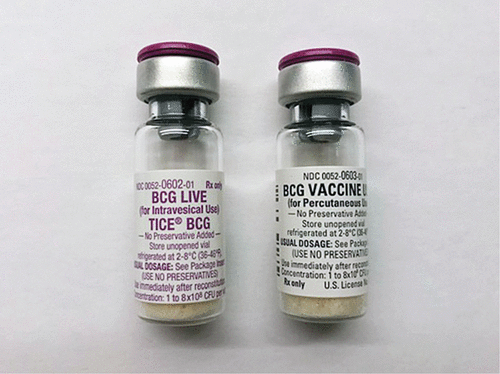Ung thư bàng quang bề mặt có nghĩa là gì?
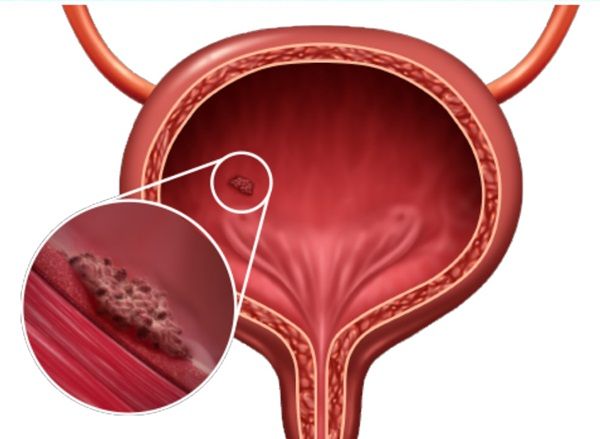 Ung thư bàng quang bề mặt có nghĩa là gì?
Ung thư bàng quang bề mặt có nghĩa là gì?
Các triệu chứng ung thư bàng quang bề mặt
Dấu hiệu rõ ràng nhất của bệnh ung thư bàng quang là máu trong nước tiểu. Tuy nhiên, nhiều bệnh lý khác cũng có thể gây tiểu ra máu.
Nếu lượng máu đủ nhiều, nước tiểu sẽ có màu hồng, đỏ hoặc nâu. Tình trạng này gọi là đái máu đại thể. Đôi khi, nước tiểu chỉ có một lượng máu rất nhỏ, không nhìn thấy bằng mắt thường và chỉ khi làm xét nghiệm nước tiểu mới phát hiện được. Tình trạng này gọi là đái máu vi thể. Tình trạng tiểu ra máu có thể xảy ra liên tục hoặc không liên tục và kéo dài nhiều tuần đến nhiều tháng.
Ung thư bàng quang bề mặt còn có các triệu chứng khác như:
- Đi tiểu nhiều lần
- Buồn tiểu dù bàng quang không đầy
- Đau hoặc cảm giác nóng rát khi đi tiểu
- Tiểu khó, dòng tiểu yếu
Các triệu chứng này giống với triệu chứng của nhiễm trùng đường tiết niệu. Nhiễm trùng đường tiết niệu có thể được chẩn đoán bằng xét nghiệm nước tiểu. Nên đi khám khi có các triệu chứng nhiễm trùng đường tiết niệu để xác định chính xác nguyên nhân.
Ai có nguy cơ bị ung thư bàng quang?
Có hơn 573.000 ca mắc mới ung thư bàng quang trên thế giới vào năm 2020. (1)
Tỷ lệ mắc bệnh ở nam giới và phụ nữ là khoảng 3:1. Nguy cơ mắc bệnh ung thư bàng quang tăng theo độ tuổi.
Một trong những yếu tố chính làm tăng nguy cơ ung thư bàng quang là hút thuốc, ít nhất một nửa số ca mắc mới ung thư bàng quang là người hút thuốc. Các yếu tố nguy cơ khác gồm có:
- Lạm dụng phenacetin, một loại thuốc giảm đau
- Sử dụng cyclophosphamide trong thời gian dài, đây là một loại thuốc hóa trị và thuốc ức chế miễn dịch
- Kích thích bàng quang mãn tính do bệnh sán máng, một bệnh do nhiễm ký sinh trùng
- Kích thích bàng quang mãn tính do đặt ống thông tiểu trong thời gian dài
- Tiếp xúc với một số hóa chất công nghiệp trong ngành nhuộm, sản xuất cao su, điện, cáp, sơn và dệt may
Chẩn đoán ung thư bàng quang bề mặt
Các phương pháp chẩn đoán ung thư bàng quang bề mặt gồm có:
- Xét nghiệm nước tiểu (tế bào học nước tiểu): mẫu nước tiểu được phân tích dưới kính hiển vi để tìm tế bào ung thư.
- Chụp CT hệ tiết niệu: đây là kỹ thuật chẩn đoán hình ảnh cung cấp hình ảnh chi tiết của đường tiết niệu, qua đó giúp phát hiện các dấu hiệu ung thư. Trong quá trình chụp CT, thuốc cản quang được tiêm vào tĩnh mạch ở cánh tay người bệnh và sau đó chụp X-quang. Thuốc cản quang sẽ chảy đến thận, niệu quản và bàng quang, làm cho các cơ quan này hiển thị rõ trên ảnh chụp.
- Chụp bể thận niệu quản ngược dòng: đưa một ống thông qua niệu đạo vào bàng quang, sau đó bơm thuốc cản quang qua ống thông và chụp X-quang.
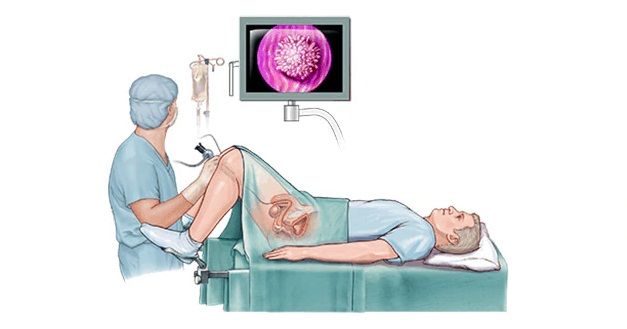
- Nội soi bàng quang: đưa ống nội soi qua niệu đạo vào bàng quang. Camera gắn ở đầu ống cho phép bác sĩ kiểm tra bên trong niệu đạo và bàng quang để phát hiện những dấu hiệu bất thường.
- Sinh thiết: bác sĩ có thể lấy một mẫu mô từ bàng quang trong quá trình nội soi bàng quang. Mẫu mô sẽ đem đến phòng xét nghiệm và kiểm tra dưới kính hiển vi xem có tế bào ung thư hay không.
Nếu sinh thiết cho thấy có tế bào ung thư bàng quang thì sẽ tiếp tục phải thực hiện các kỹ thuật chẩn đoán hình ảnh để kiểm tra mức độ lan rộng của ung thư. Các kỹ thuật chẩn đoán hình ảnh này gồm có:
- Chụp CT
- Chụp MRI
- X-quang lồng ngực
- Xạ hình xương
Nếu ung thư chưa lan ra ngoài niêm mạc bàng quang thì có nghĩa là ung thư bàng quang ở giai đoạn 0 (giai đoạn đầu).
Bước tiếp theo là xác định độ mô học khối u. Tế bào ung thư có độ mô học thấp hay biệt hóa tốt có bề mặt giống như các tế bào bình thường. Những tế bào ung thư này thường có tốc độ phát triển và lan rộng chậm.
Tế bào ung thư có độ mô học cao hay biệt hóa kém ít giống với các tế bào bình thường. Những tế bào này thường phát triển và lan rộng nhanh hơn.
Các loại ung thư bàng quang
Ung thư bàng quang được chia thành hai loại là ung thư biểu mô thể nhú (papillary carcinomas) và ung thư biểu mô thể phẳng (flat carcinomas) dựa trên cách mà khối u phát triển.
Ung thư biểu mô thể nhú xuất hiện dưới dạng khối u dẹt, trông giống như ngón tay, phát triển hướng về trung tâm bàng quang. Loại này được gọi là ung thư thể nhú không xâm lấn. Ung thư thể nhú không xâm lấn, phát triển chậm được gọi là u nhú niệu mạc tiềm năng ác tính thấp (papillary urothelial neoplasm of low malignant potential – PUNLMP).
Ung thư biểu mô thể phẳng không phát triển hướng về phía trung tâm bàng quang nhưng vẫn ở lớp tế bào bàng quang bên trong. Loại này còn được gọi là ung thư biểu mô thể phẳng tại chỗ (carcinoma in situ - CIS) hoặc ung thư biểu mô thể phẳng không xâm lấn.
Khi ung thư phát triển sâu hơn vào thành bàng quang thì được gọi là ung thư biểu mô tế bào chuyển tiếp.
Hơn 90% số ca ung thư bàng quang là ung thư biểu mô tế bào chuyển tiếp, còn được gọi là ung thư biểu mô đường bài xuất tiết niệu. Đây là bệnh ung thư bắt đầu ở các tế bào bao phủ bề mặt bên trong bàng quang. Các tế bào này còn có ở các khu vực khác trong đường tiết niệu. Đó là lý do tại sao bác sĩ sẽ kiểm tra đường tiết niệu để tìm khối u.
Các loại ít ung thư bàng quang ít phổ biến hơn:
- Ung thư biểu mô tế bào vảy
- Ung thư biểu mô tuyến
- Ung thư biểu mô tế bào nhỏ
- Sarcoma
Ung thư bàng quang bề mặt có nghĩa là ung thư giới hạn ở bên trong niêm mạc bàng quang nhưng đó chỉ là giai đoạn đầu khi ung thư chưa lan ra ngoài.
Điều trị ung thư bàng quang bề mặt
Phương pháp chính để điều trị ung thư bàng quang bề mặt là cắt bỏ khối u bàng quang qua niệu đạo (TURBT). Nhiều trường hợp chỉ cần điều trị bằng phẫu thuật nhưng một số trường hợp cần điều trị thêm bằng các phương pháp khác, tùy vào độ mô học khối u.
Người bệnh có thể cần điều trị thêm bằng hóa trị. Hóa trị có thể được thực hiện ngay sau phẫu thuật với một liều duy nhất (loại thuốc hóa trị thường được dùng là mitomycin) hoặc được bắt đầu sau vài tuần và người bệnh phải điều trị hàng tuần.
Thuốc hóa trị được đưa trực tiếp vào bàng quang qua một ống thông (hóa trị trong bàng quang). Vì không tiêm thuốc hóa trị vào tĩnh mạch nên thuốc sẽ không đi vào máu và điều này giúp tránh được nhiều tác dụng phụ thường gặp của hóa trị.
Trong những trường hợp có độ mô học khối u cao, bác sĩ có thể chỉ định tiêm trực khuẩn Calmette-Guerin (BCG) vào tĩnh mạch. Đây là một loại liệu pháp miễn dịch được thực hiện sau phẫu thuật.
Ung thư bàng quang bề mặt có thể tái phát nên người bệnh sẽ phải tái khám định kỳ bằng nội soi bàng quang 3 đến 6 tháng một lần trong vài năm sau điều trị.
Tiên lượng của người bị ung thư bàng quang bề mặt
Khả năng điều trị thành công ung thư bàng quang bề mặt nói chung là khá cao.
Tiên lượng của người bị ung thư bàng quang thể nhú không xâm lấn thường rất tốt. Mặc dù bệnh có thể tái phát và cần phải tiếp tục điều trị nhưng ung thư tái phát hiếm khi đe dọa đến tính mạng.
Ung thư biểu mô thể phẳng có nguy cơ tái phát và xâm lấn cao hơn.
Nhìn chung, tỷ lệ sống sót sau 5 năm của người bị ung thư bàng quang không xâm lấn là khoảng 93%. (2)
Ung thư bàng quang là bệnh ung thư bắt đầu ở các tế bào bàng quang. Ước tính có khoảng hàng trăm ngàn ca mắc mới ung thư bàng quang trên thế giới mỗi năm. Nam giới có tỷ lệ mắc ung thư bàng quang phổ cao hơn phụ nữ. Có nhiều phương pháp điều trị bệnh ung thư bàng quang, một trong số đó là liệu pháp miễn dịch, một phương pháp điều trị có tác dụng tăng cường phản ứng của hệ miễn dịch với tế bào ung thư.
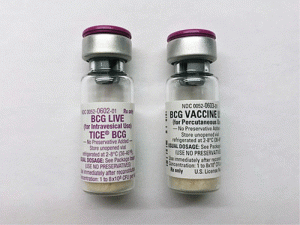
Bacillus Calmette-Guerin (BCG) là một loại liệu pháp miễn dịch trong bàng quang được sử dụng để điều trị bệnh ung thư bàng quang giai đoạn đầu. BCG giúp hệ miễn dịch nhận biết và tấn công tế bào ung thư trong bàng quang nhưng có thể gây ra tác dụng phụ.

Bàng quang tăng hoạt (overactive bladder) là một nhóm các triệu chứng rối loạn tiểu tiện, trong đó nổi bật nhất là tiểu gấp (đột ngột buồn tiểu). Một trong những phương pháp đơn giản và được sử dụng đầu tiên để điều trị bàng quang tăng hoạt là rèn luyện bàng quang (bladder training). Rèn luyện bàng quang giúp nhịn tiểu được lâu hơn và giảm tần suất đi tiểu trong một ngày. Dưới đây là những điều cơ bản về phương pháp rèn luyện bàng quang, gồm có cách thực hiện và những lợi ích.

Các phương pháp để sàng lọc và chẩn đoán ung thư bàng quang gồm có khám lâm sàng, xét nghiệm nước tiểu và các kỹ thuật chẩn đoán hình ảnh. Bác sĩ cũng có thể sẽ tiến hành sinh thiết hoặc nội soi bàng quang để xác nhận chẩn đoán.

Chụp cắt lớp vi tính (CT) là một kỹ thuật chẩn đoán hình ảnh rất hiệu quả trong việc phát hiện và theo dõi ung thư bàng quang.