Kỹ thuật làm test nội bì - Bộ Y Tế 2017
I. ĐẠI CƯƠNG
- Test da để giúp xác định được các nguyên nhân gây dị ứng
- Test lảy da (SPT): là test xác định dị nguyên dị ứng qua trung gian IgE. Test này được áp dụng rộng rãi, nguy cơ tác dụng phụ thấp, và giá trị cao khi test được làm đúng kỹ thuật.
II. CHỈ ĐỊNH
- Thử phản ứng khi làm test lẩy da âm tính.
- Thuốc kháng sinh: penicilin, streptomycin
- Làm test dị nguyên thử phản ứng dị ứng
- Huyết thanh: kháng uốn ván, kháng nọc rắn
- Phòng bệnh:
- Tiêm vacxin BCG phòng lao cho trẻ sơ sinh
III. CHỐNG CHỈ ĐỊNH
- Người bệnh đang bị các bệnh cấp tính
- Người bệnh đang trong cơn hen cấp
- Người bệnh có thương tổn da toàn thân (vùng da lành không đủ để làm test hoặc dễ gây sai lệch khi đọc kết quả).
- Người bệnh đang dùng các thuốc:
- antihistamin đường uống trong vòng 10 ngày
- corticoid bôi da tại chỗ trong vòng 10 ngày
- thuốc an thần, thuốc ngủ
- (Các thuốc nhỏ mắt có kháng histamine, thuốc giãn phế quản, corticoid hít hay uống: không ảnh hưởng).
IV. CHUẨN BỊ
1. Người thực hiện
- Nhân viên y tế có kinh nghiệm và được tập huấn về kỹ thuật làm test.
- Tâm lý thoải mái.
- Trang phục đầy đủ và đúng theo quy định.
- Vệ sinh tay theo quy trình.
2. Bệnh nhi và gia đình bệnh nhi
- Chào hỏi, giới thiệu tên và chức danh.
- Hồ sơ bệnh án.
- Thông báo cho bệnh nhi và gia đình bệnh nhi về kỹ thuật sắp làm (bao gồm tác dụng, tai biến và xử trí nếu có) để bệnh nhi và gia đình bệnh nhi yên tâmphối hợp.
- Gia đình ký giấy cam kết làm test (với thuốc/vaccine).
- Kiểm tra tình trạng bệnh nhi trước khi làm test (DHST, tình trạng da của trẻ).
- Xác định bệnh nhi đã không sử dụng các thuốc kháng histamine đường uống, bôi thuốc corticoid ít nhất trong vòng 10 ngày trước ngày làm test và dùng các thuốc an thần.
- Đặt người bệnh ở tư thế thoải mái và dễ thao tác.
3. Chuẩn bị môi trường
3.1 Địa điểm
- Tại bệnh phòng, phòng khám hay phòng test có đủ trang thiết bị cấp cứu.
3.2. Dụng cụ cấp cứu
- Bộ chống shock
- Bóng, mask
- Bộ đặt nội khí quản
- Ống nội khí quản phù hợp
- Máy monitor
- Huyết áp
- Máy hút
- Ôxy
- ADRENALIN 1/1.000: lấy sẵn 0,01 ml/kg
- Thuốc giãn phế quản:
- antihistamine
- Corticoid
- Dung dịch NaCl 0,9%
3.3.Chuẩn bị vật liệu
- Bông cồn 700
- Giấy thấm, bút
- Kim làm test (lancet, multitest, duotip)
- Chứng dương và chứng âm
- Các dị nguyên được chuẩn hóa, các loại thức ăn/thuốc theo chỉ định của bác sĩ.
- Đồng hồ bấm thời gian
- Thước đo, băng dính trong
- Hồ sơ bệnh án.
V. CÁC BƯỚC TIẾN HÀNH TEST NỘI BÌ (IDR)
- Rửa tay
- Thực hiện 5 đúng
- Pha thuốc với nhiều nồng độ (chú ý nồng độ gây kích ứng da của thuốc) và lấy 0.02 ml thuốc vào bơm tiêm. Chứng âm là Nacl 0.9%.
- Bộc lộ vùng tiêm và xác định vị trí tiêm:
- 1/3 trên mặt trước trong cẳng tay (thử phản ứng)
- 1/3 trên mặt trước ngoài cánh tay trái (tiêm vacxin BCG)
- Sát khuẩn da vùng tiêm từ trong ra ngoài (2 lần), để da khô
- Ghi tên thuốc tiêm cùng nồng độ, chứng âm (nếu thử phản ứng)
- Điều dưỡng sát khuẩn tay
- Tiến hành tiêm:
- Đâm kim: tay trái nắm chặt mặt sau cẳng tay hoặc cánh tay người bệnh và căng da nơi tiêm. Tay phải cầm bơm tiêm, mặt vát kim tiêm ngửa lên trên.
- Đâm kim 1 góc 150 so với mặt da, chỉ đưa quá mặt vát của kim khoảng 2 mm để mũi kim ở trong da.
- Giữ kim song song với mặt da bằng cách đặt ngón tay cái bàn tay trái lên phần đầu của bơm tiêm.
- Dùng ngón tay cái bàn tay phải ấn pít tông. Bơm thuốc vào có cảm giác nặng tay, nơi tiêm nổi cục tương ứng với 3-4mm, sần da cam, màu da từ hồng chuyển sang màu trắng bệch.
- Quan sát người bệnh khi bơm thuốc
- Rút kim nhanh và căng da nơi tiêm, không ấn bông, không sát khuẩn lại nơi tiêm (nếu tiêm vaccin phòng bệnh).
- Giúp bệnh nhi trở về tư thế thoải mái và hướng dẫn những điều cần thiết
- Theo dõi trẻ trong và sau khi tiêm, đọc kết quả sau 20 - 30 phút
- Thu dọn dụng cụ, hủy ống tiêm dùng một lần vào thùng an toàn
- Rửa tay
- Ghi chép sổ tiêm, hồ sơ bệnh án
VI. THEO DÕI NGƯỜI BỆNH
- Theo bảng checklist
- Nếu có bất kỳ triệu chứng nào xuất hiện: ngừng test ngay và xử trí theo từng mức độ phản ứng
VII. XỬ TRÍ
Một số tai biến và cách xử trí:
- Người bệnh có thể xảy ra shock phản vệ=> cách xử trí: theo phác đồ chống shock.
- Khoảng cách giữa các test quá gần (<2 cm), các phản ứng bị chồng lấp (không thể nhìn thấy riêng rẽ) => Cách xử trí: làm đúng quy trình kỹ thuật.
- Gây chảy máu, có thể dẫn tới kết quả dương tính giả => Cách xử trí: làm đúng quy trình kỹ thuật.
- Dụng cụ chích không thâm nhập hết vào da, dẫn tới kết quả âm tính giả (hay gặp khi dùng dụng cụ plastic)=> Cách xử trí: làm đúng quy trình kỹ thuật.
- Dung dịch dị nguyên bị lan rộng khi làm test hoặc khi lau thấm dịch. Người bệnh bị chứng da vẽ nổi: không phân tích được kết quả => loại kết quả.
Hướng dẫn quy trình kỹ thuật Nhi khoa - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật Phục hồi chức năng - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật Phục hồi chức năng - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật Phục hồi chức năng - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật Phục hồi chức năng - Bộ y tế 2017
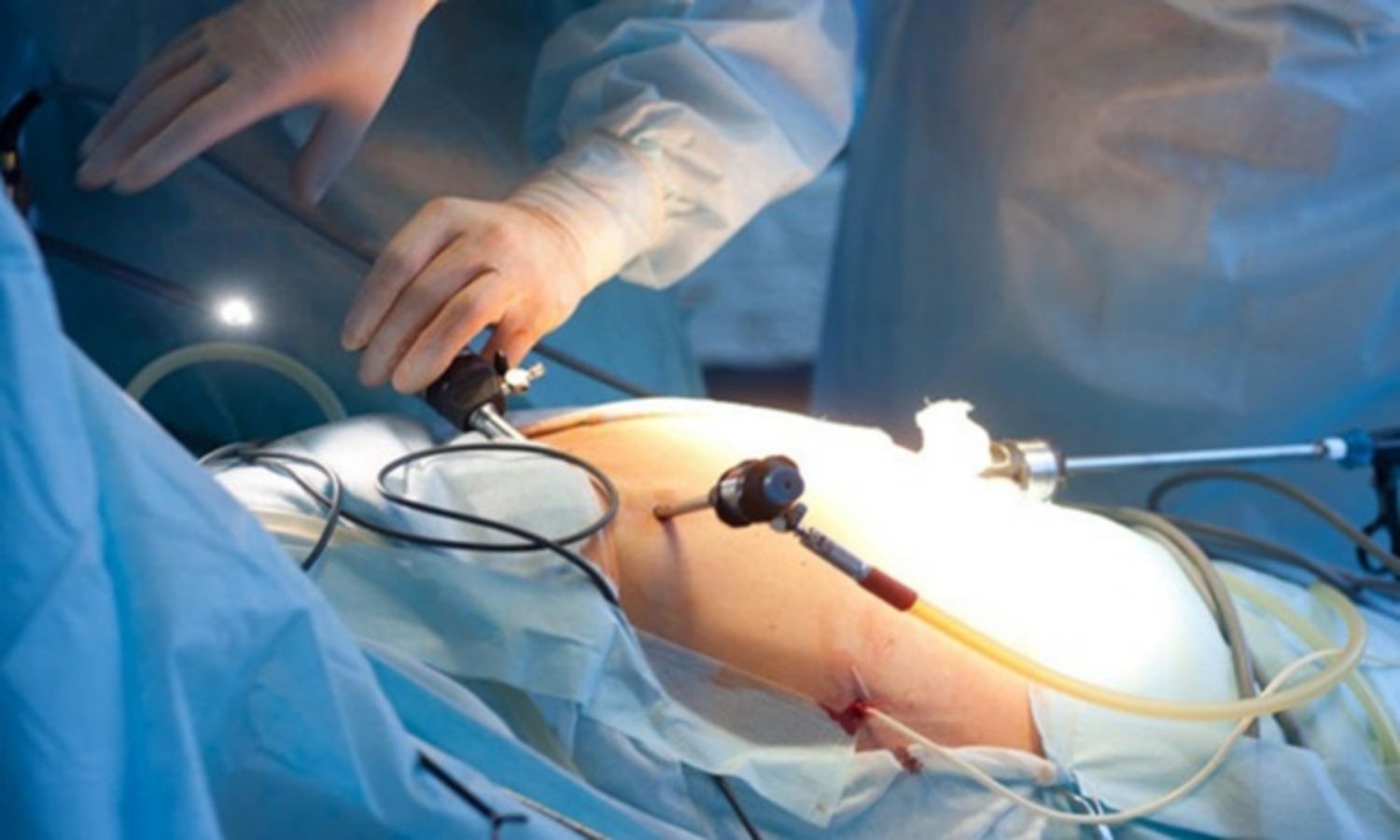
Nội soi ổ bụng là một thủ thuật được sử dụng để chẩn đoán lạc nội mạc tử cung và điều trị các triệu chứng như đau.
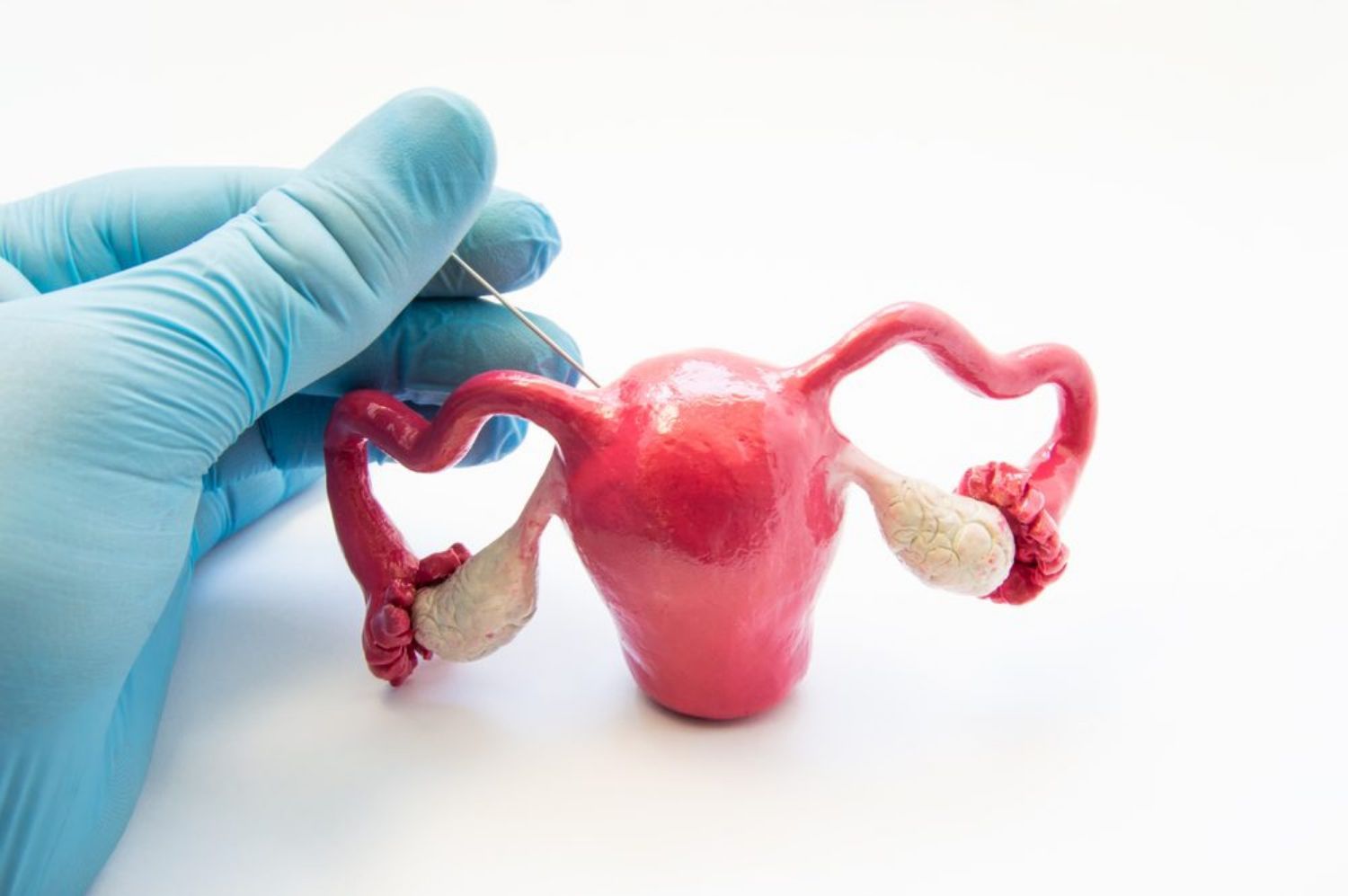
Có nhiều phương pháp điều trị để làm giảm các triệu chứng và cải thiện khả năng thụ thai cho người bệnh. Một trong những phương pháp đó là tiến hành phẫu thuật.
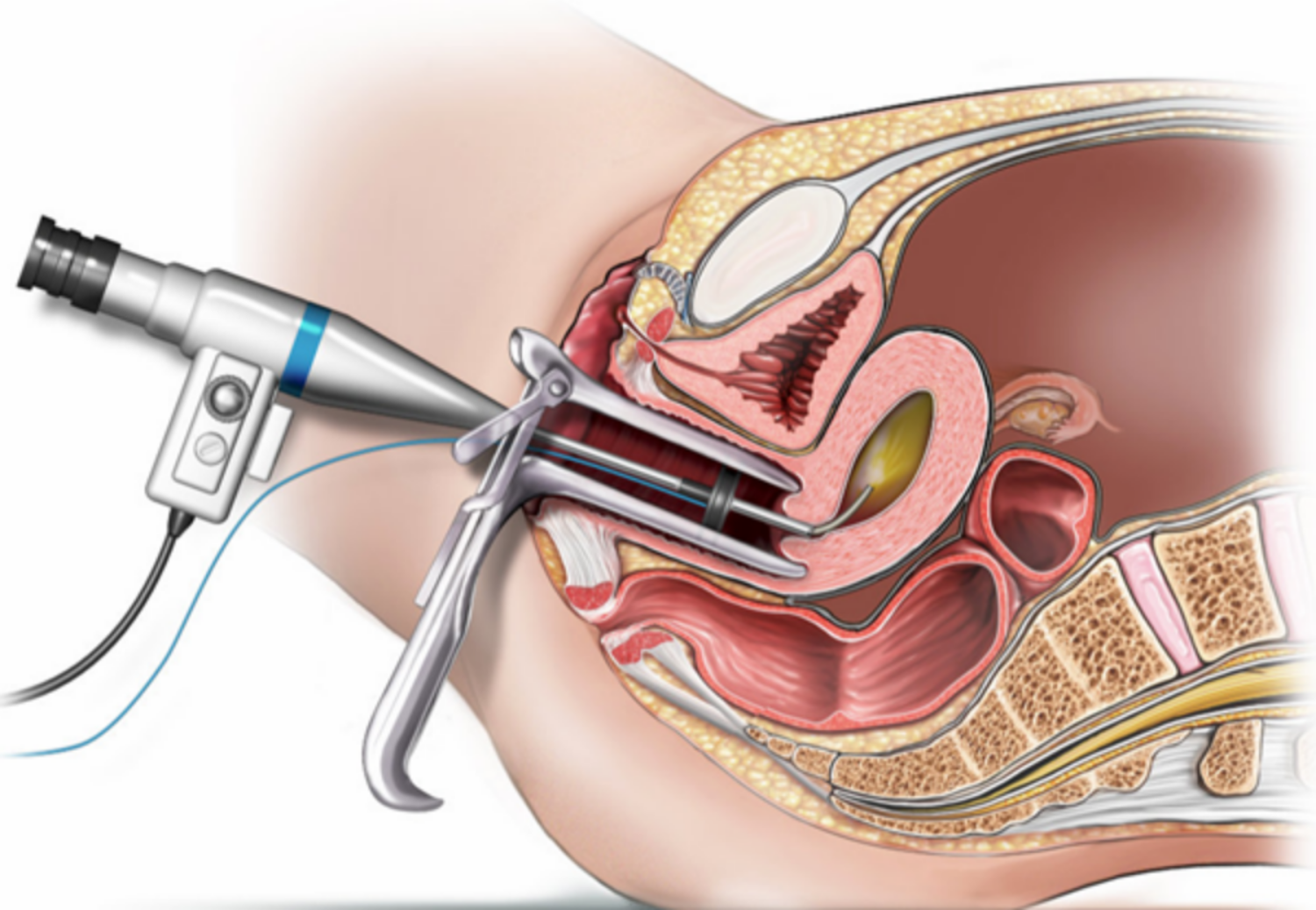
Có nhiều lý do cần nội soi buồng tử cung. Thủ thuật này có thể được thực hiện nhằm mục đích chẩn đoán hoặc điều trị các vấn đề xảy ra ở tử cung.
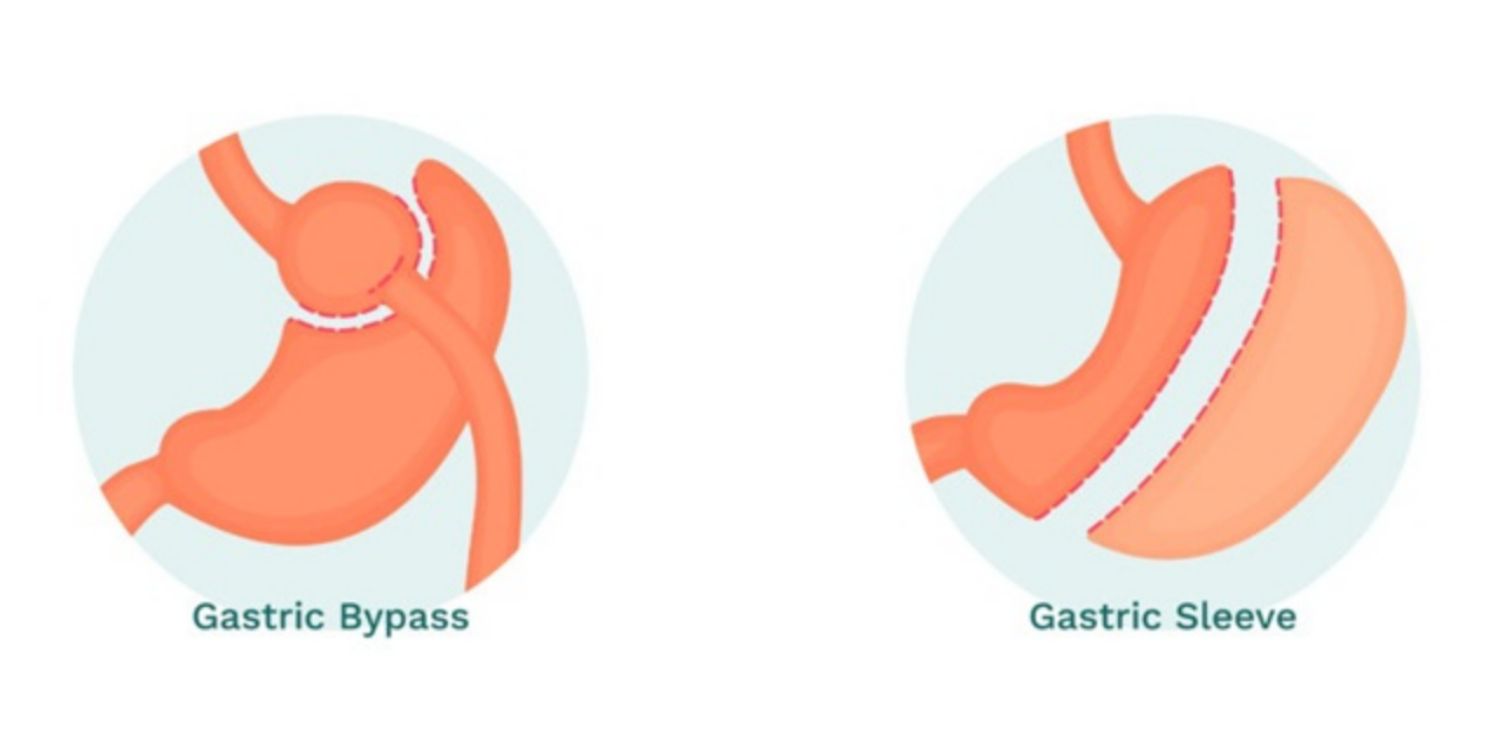
Cắt vạt dạ dày và nối tắt dạ dày đều là những phương pháp phẫu thuật giảm cân. Hai quy trình phẫu thuật này có một số điểm tương đồng và cũng có những điểm khác biệt lớn. Cả hai cũng đều có những ưu và nhược điểm riêng.

Phẫu thuật nối tắt dạ dày là một phương pháp hiệu quả để giảm cân và cải thiện sức khỏe. Thực hiện đúng theo hướng dẫn về chế độ ăn uống trước và sau khi phẫu thuật sẽ giúp ca phẫu thuật diễn ra thuận lợi, an toàn hơn, nhanh hồi phục hơn và giúp giảm cân hiệu quả.
- 1 trả lời
- 1288 lượt xem
Các bác sĩ cho em hỏi là mình phẫu thuật nới dây hãm dương vật được 8 ngày rồi hàng ngày em thường xuyên rửa vết thương bằng nước muốn sinh lý & cồn đỏ BETADENE từ 10 đến 12 và bôi Gentamicin 0,3% ngày 3 đến 4 lần nhưng vết thương vẫn chậm khô liệu có phải do em vệ sinh nhiều quá và bôi Gentamicin 0,3% nhiều không, mong các bác sĩ giải đáp giúp ạ
- 1 trả lời
- 1307 lượt xem
Bé đầu em sinh thường, khỏe mạnh. Mang thai bé thứ 2 được 11 tuần, em đi xét nghiệm double test ở Bv tỉnh thì có kết quả: trisomy 18 cao, tỉ lệ là 1:86. Bác sĩ tư vấn em nên đi xét nghiệm chọc ối, lúc thai 16 tuần ở Bv Phụ sản TW (Hà Nội). Lúc thai 12 tuần, đi xét nghiệm lần nữa ở phòng khám khác gần nhà thì cho kết quả bình thường. 2 kết quả xn lại khác nhau thế, không biết kết quả nào đúng ạ? Và giờ, em có nên đi xét nghiệm chọc ối ở tuần thứ 16 không ạ?
- 1 trả lời
- 1384 lượt xem
- Thưa bác sĩ, cơ hội thụ thai sẽ được bao nhiêu sau thủ thuật đảo ngược triệt sản ạ? Bác sĩ giải đáp giúp tôi với nhé!
- 1 trả lời
- 1127 lượt xem
- Thưa bác sĩ, con tôi năm nay 12 tuổi nhưng đã bị cận thị 4 đi - ốp. Bác sĩ cho tôi hỏi, trường hợp của chúa có thể phẫu thuật laser để trị cận thị không ạ?
- 1 trả lời
- 1135 lượt xem
Thưa bác sĩ, tôi có nên thực hiện phẫu thuật khúc xạ (LASIK) ở mắt trong khi đang mang thai không ạ? Và việc thực hiện phẫu thuật có ảnh hưởng đến em bé không? Cảm ơn bác sĩ!












