Hướng dẫn thực hành dược lâm sàng trong điều trị ung thư - Bộ y tế 2019
1. Nguyên tắc sử dụng, đường dùng và cơ chế kháng thuốc của các thuốc điều trị ung thư
- Nguyên tắc hóa trị ung thư
- Sử dụng thuốc ung thư cần phải tuyệt đối tuân thủ chế độ điều trị vì đây là các thuốc có hệ số an toàn điều trị thấp.
- Liều dùng thường được tính toán dựa vào diện tích bề mặt cơ thể. Có một số thuốc dùng theo thể trọng, AUC.
- Điều chỉnh liều dùng theo diện tích bề mặt cơ thể hoặc cân nặng; chức năng gan thận, độc tính của hóa trị (chủ yếu là tiểu cầu và bạch cầu trung tính).
- Cần đánh giá thể trạng của bệnh nhân, tác dụng phụ của chu kỳ hóa trị trước, xét nghiệm máu trước mỗi đợt hóa trị.
- Các hóa trị ung thư đều gây tác dụng không mong muốn nặng nề cho người bệnh, nên trong điều trị việc sử dụng thuốc/biện pháp dự phòng để giảm thiểu tác dụng không mong muốn của các hóa chất điều trị ung thư là rất quan trọng và cần được áp dụng đầy đủ.
- Đường dùng thuốc:
+ Đường uống: đa số là các thuốc viên điều trị nhắm đích.
+ Tiêm tĩnh mạch: phải thận trọng và cần có kinh nghiệm để đảm bảo thuốc chảy dễ dàng vào trong mạch máu. Nếu tiêm truyền tĩnh mạch thì tiêm vào tĩnh mạch chi trên có đường kính lớn. Nên đặt buồng tiêm truyền tĩnh mạch để truyền hoá chất cho người bệnh.
+ Vì lưu lượng máu tới khối u thấp nên phải sử dụng đường đưa thuốc thích hợp để đạt nồng độ điều trị mục tiêu tại mô và hạn chế vào tuần hoàn để tránh sinh độc tính.
- Đưa thuốc vào màng phổi hay phúc mạc
- Đưa thuốc vào bàng quang điều trị ung thư bàng quang
- Đưa thuốc vào động mạch gan điều trị ung thư gan, ung thư di căn gan
- Đưa thuốc vào động mạch cổ điều trị u não, u đầu cổ
- Đưa thuốc vào tĩnh mạch cửa điều trị ung thư di căn gan
- Đưa thuốc vào phúc mạc điều trị ung thư di căn phúc mạc
- Đề kháng thuốc
Sự đề kháng thuốc theo các cơ chế sau đây:
- Giảm thu nhận vào và tăng đẩy thuốc ra khỏi tế bào u. Sự đẩy thuốc ra khỏi tế bào thông qua glycoprotein. Nhiều thuốc đề kháng theo cách này.
- Tăng enzym mục tiêu: như tăng số lượng enzym dihydrofolat reductase (methotrexat).
- Thay đổi ái lực với enzym mục tiêu: methotrexat.
- Giảm hoạt hóa tiền thuốc: mercaptopurin và fluorouracil.
- Tăng quá trình làm mất hoạt tính của thuốc: cytarabin.
- Tăng sửa chữa ADN bị tổn thương: thuốc alkyl hóa, cisplatin.
- Tăng sinh tổng hợp pyrimidin và purin: thuốc kháng chuyển hóa.
- Tăng tạo glutathion do đó làm tăng phức hợp glutathion - thuốc: thuốc alkyl hóa, hợp chất platin và một số kháng sinh kháng u.
2. Vai trò của dược sĩ lâm sàng trong điều trị ung thư
- Mục tiêu quản lý sử dụng thuốc trong điều trị ung thư là đảm bảo sử dụng đúng thuốc cho đúng người bệnh theo đúng liều và đúng dạng dùng của thuốc vào đúng thời điểm để đạt được kết quả mong muốn giúp cải thiện thời gian và/hoặc chất lượng cuộc sống của người bệnh. Để đạt được mục tiêu này đòi hỏi một cách tiếp cận toàn diện và có hệ thống bởi nhiều nhân viên y tế. Bác sĩ, điều dưỡng, dược sĩ, kỹ thuật viên dược và các nhân viên y tế khác phải phối hợp cùng nhau tạo thành một nhóm đa ngành để đảm bảo việc điều trị an toàn và đạt hiệu quả tối ưu cho người bệnh. Trong nhóm này, vai trò của dược sĩ chuyên khoa ung thư là không thể thiếu để cung cấp dịch vụ chăm sóc toàn diện cho người bệnh.
- DSLS chuyên khoa ung thư cần tham gia tất cả các hoạt động lâm sàng như thẩm định y lệnh, đi buồng, giao ban, báo cáo ca lâm sàng, hội chẩn đa chuyên ngành, tham gia ý kiến về điều trị cho bệnh nhân ung thư, thông tin thuốc, báo cáo ADR, nghiên cứu khoa học, viết báo, đào tạo và tập huấn.
3. Thực hành DLS tại chuyên khoa ung thư
Mục này nêu các công việc cụ thể và kỹ năng cần có của một dược sĩ chuyên khoa ung thư. Mức độ áp dụng các nội dung này phụ thuộc vào sự kết hợp giữa tính chất của dược sĩ lâm sàng với đặc điểm của từng cơ sở thực hành như quy mô bệnh viện, bệnh viện đại học, bệnh viện đa khoa, trung tâm ung thư, bệnh viện chuyên ngành ung thư.
3.1. Các kiến thức và kỹ năng cần có của DSLS chuyên khoa ung thư
- Các loại bệnh ung thư
- Dịch tễ của các bệnh ung thư
- Tính chất của bệnh ung thư
- Đặc điểm lâm sàng của các bệnh ung thư
- Chẩn đoán bao gồm giải phẫu bệnh và mô bệnh học của từng kiểu ung thư
- Lựa chọn điều trị bao gồm cả lợi ích và nguy cơ của các phác đồ khác nhau
- Tác dụng không mong muốn và độc tính của các thuốc điều trị ung thư
- Nguyên tắc an toàn trong sử dụng thuốc điều trị ung thư
- Quy định điều trị và sử dụng thuốc điều trị ung thư tại từng nơi
- Kỹ năng tổng hợp và phân tích để liên kết các thông tin và bằng chứng với các quyết định dùng thuốc theo từng người bệnh
3.2. Công việc cụ thể DSLS trong điều trị ung thư
Ngoài các nội dung công việc chung như trong phần chương 1 của cuốn sách này, dược sĩ chuyên khoa ung thư cần lưu ý thêm các dữ liệu sau:






PHỤ LỤC
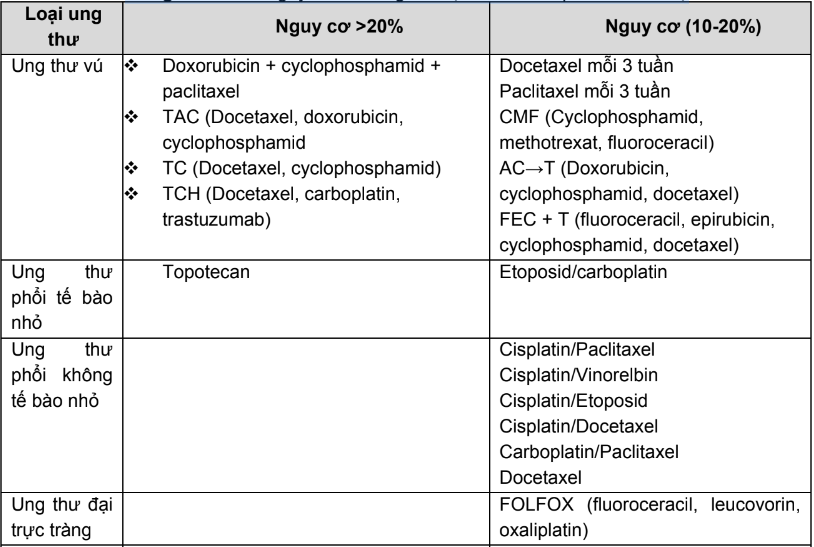
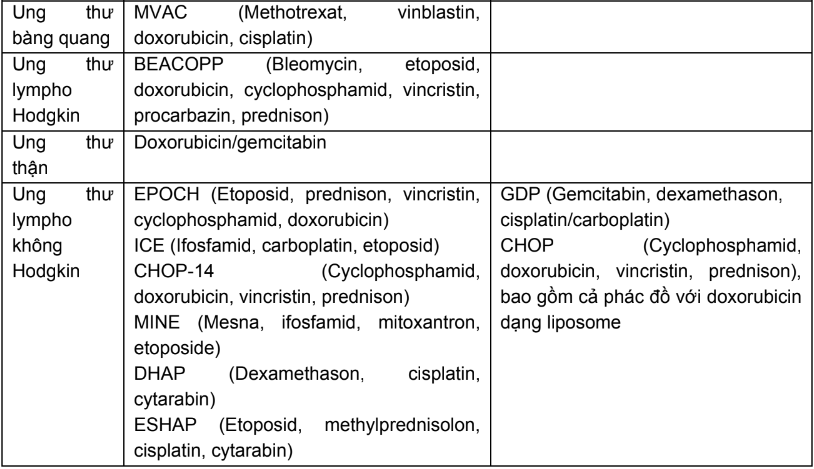
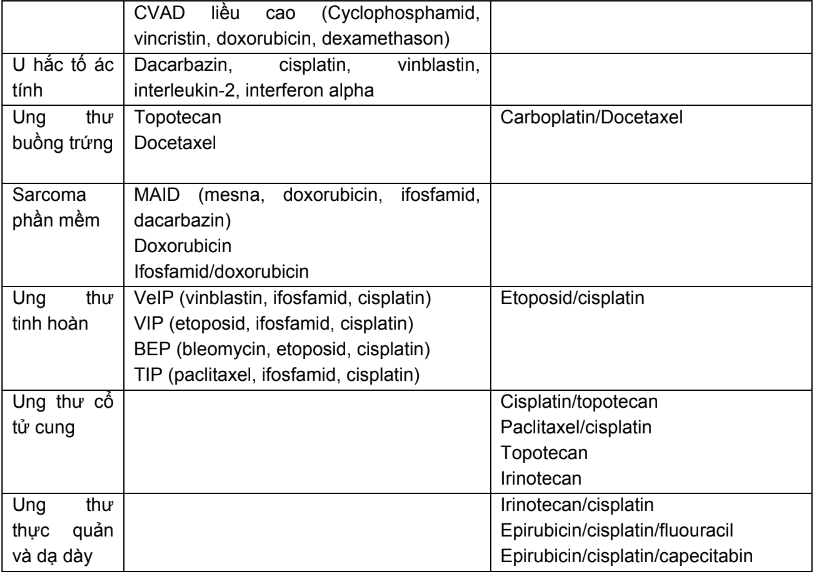
Phụ lục 1. Chỉ định, dược động học, độc tính thường gặp của các thuốc điều trị năm bệnh ung thư phổ biến tại Việt Nam
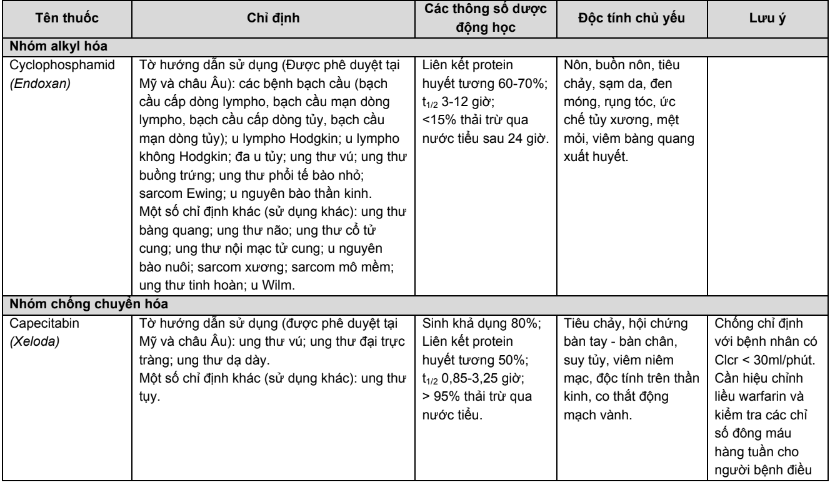
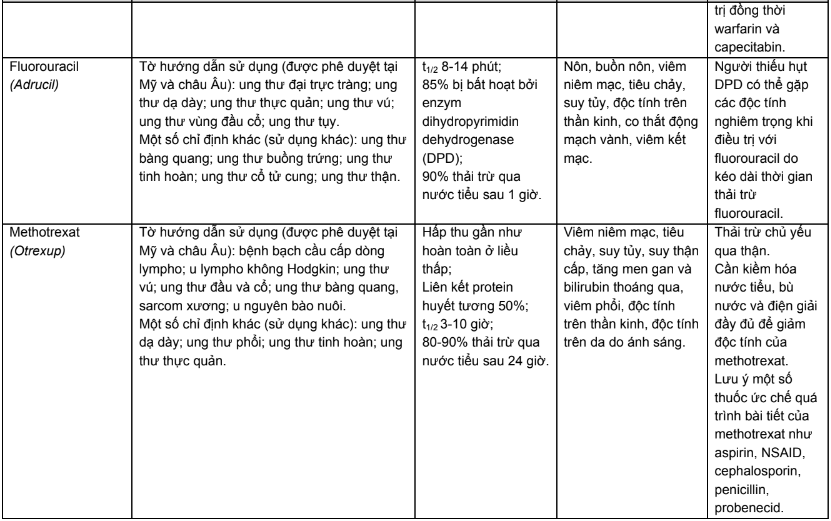
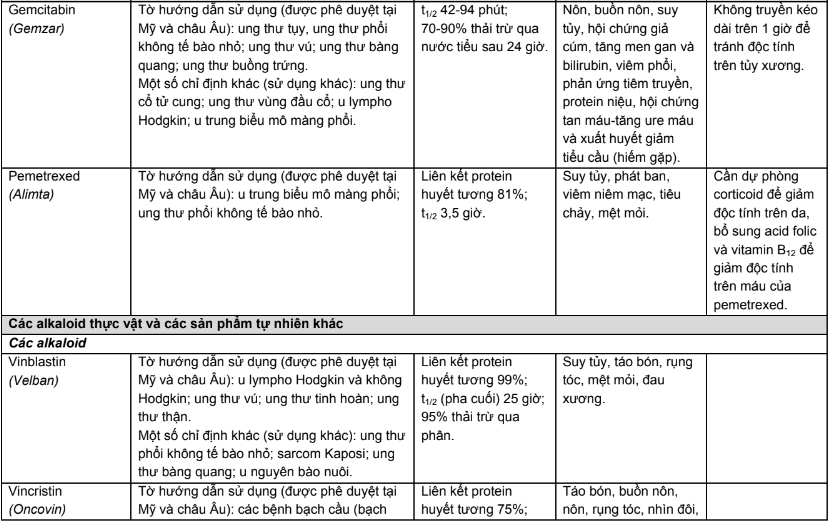
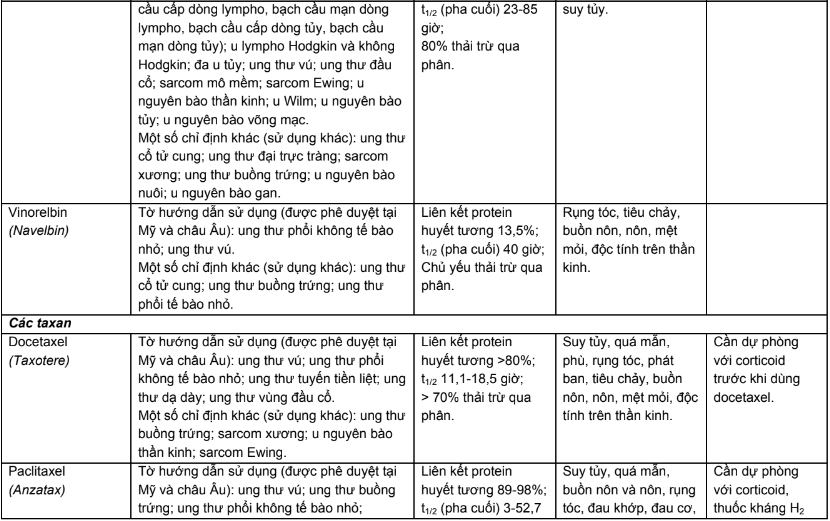
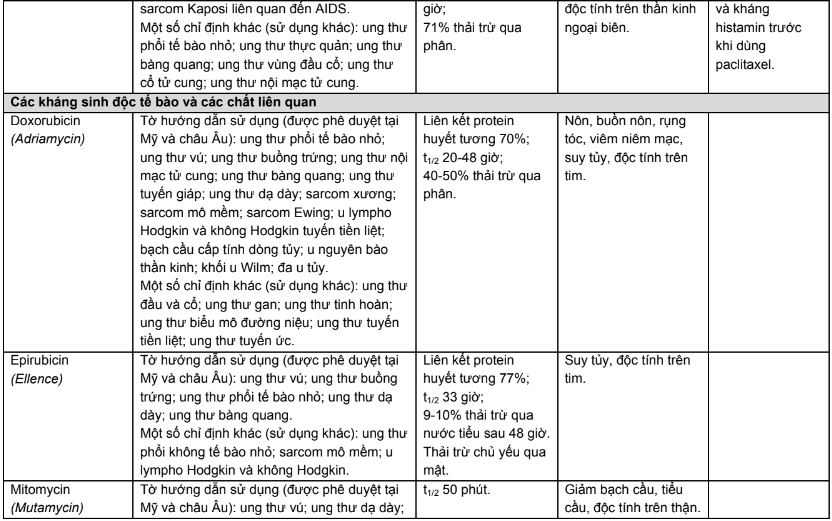
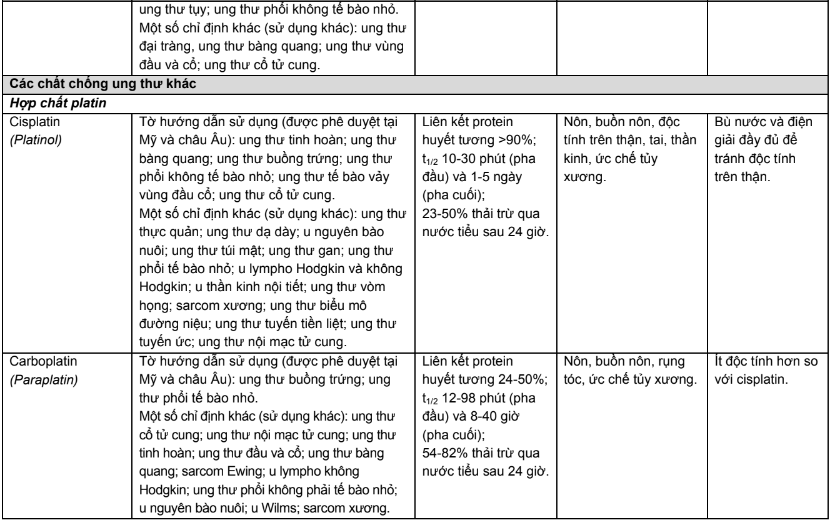
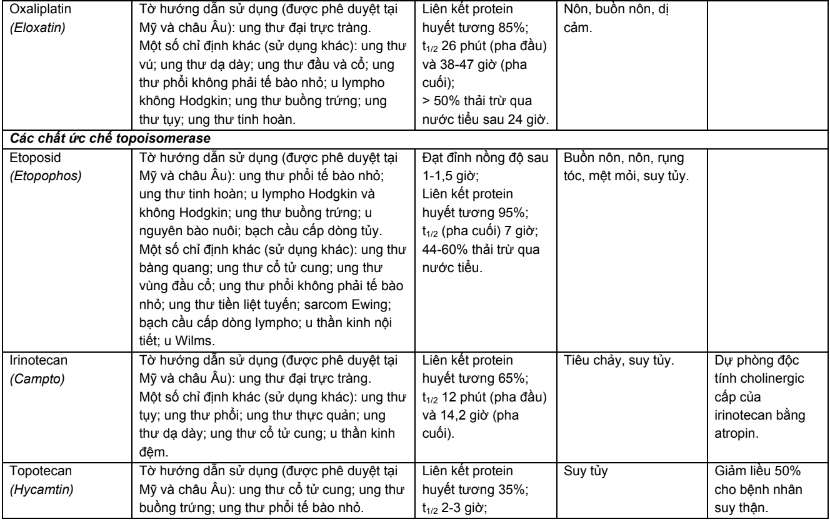
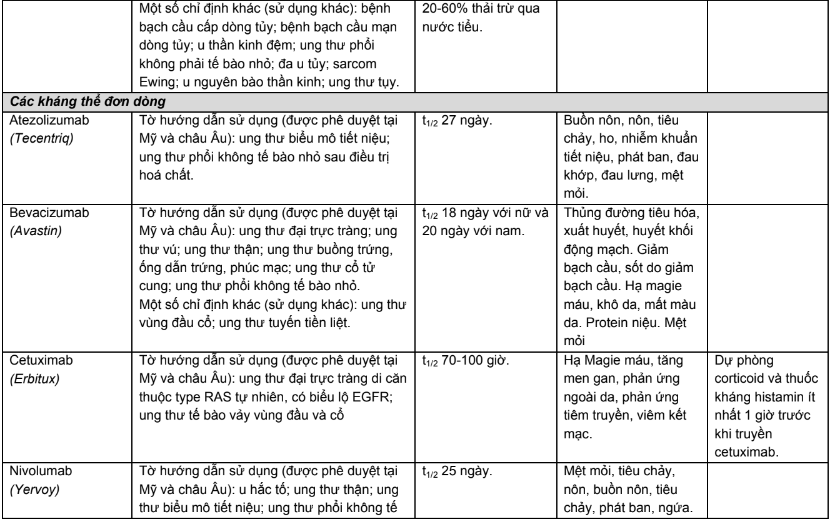
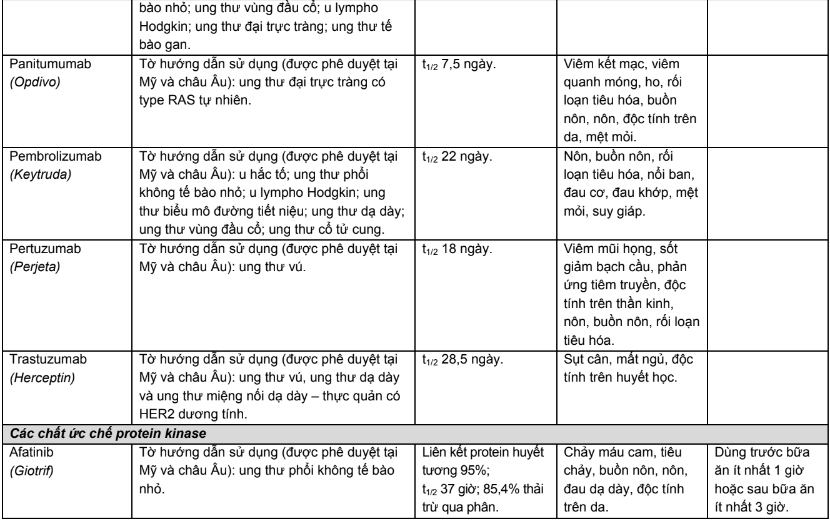
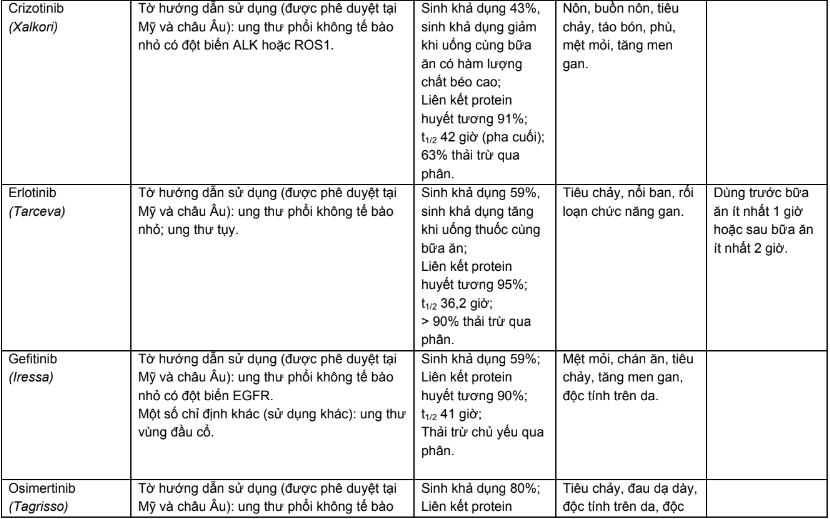
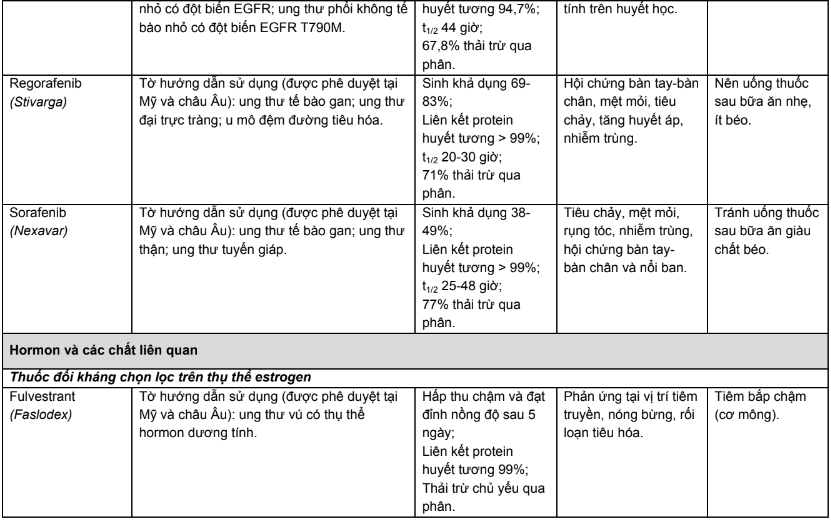
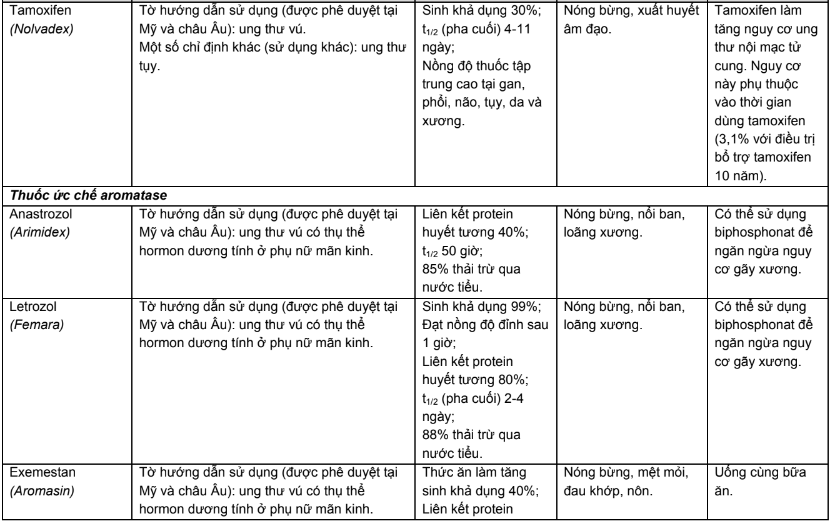
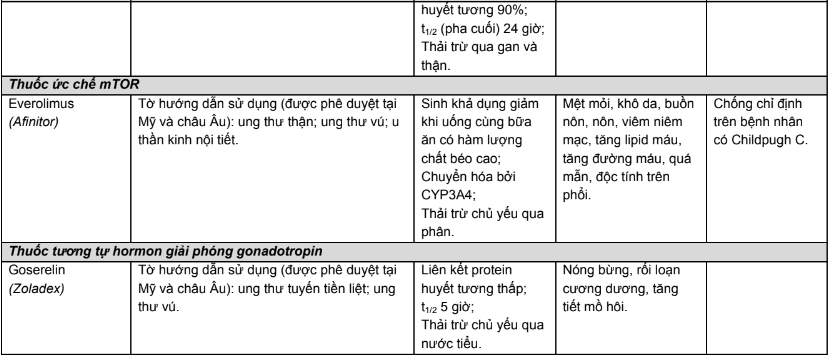
Phụ lục 2. Hiệu chỉnh liều trên bệnh nhân suy thận, suy gan
Các chỉ số dược động học công bố trong các tài liệu về thuốc là những giá trị thu được từ các thử nghiệm trên người tình nguyện khỏe mạnh. Ở những đối tượng có những bất thường về chức năng của hai cơ quan chính đảm nhận chức năng thải trừ thuốc là gan và thận, số phận của thuốc trong cơ thể bị thay đổi đáng kể, do đó không thể sử dụng mức liều hoặc nhịp đưa thuốc như khi điều trị cho bệnh nhân không tổn thương gan, thận. Mặt khác, việc sử dụng thuốc điều trị ung thư rất phức tạp do thuốc có phạm vi điều trị hẹp, độc tính cao dù ở liều điều trị và bệnh nhân ung thư là nhóm bệnh nhân dễ xuất hiện phản ứng có hại do họ có khả năng chịu đựng kém. Chính vì vậy, việc hiệu chỉnh liều trên đối tượng bệnh nhân ung thư có suy giảm chức năng gan, thận có ý nghĩa quan trọng.
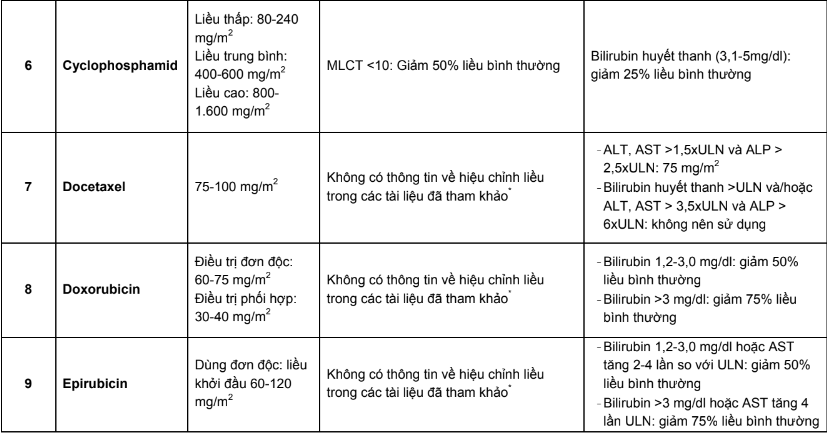
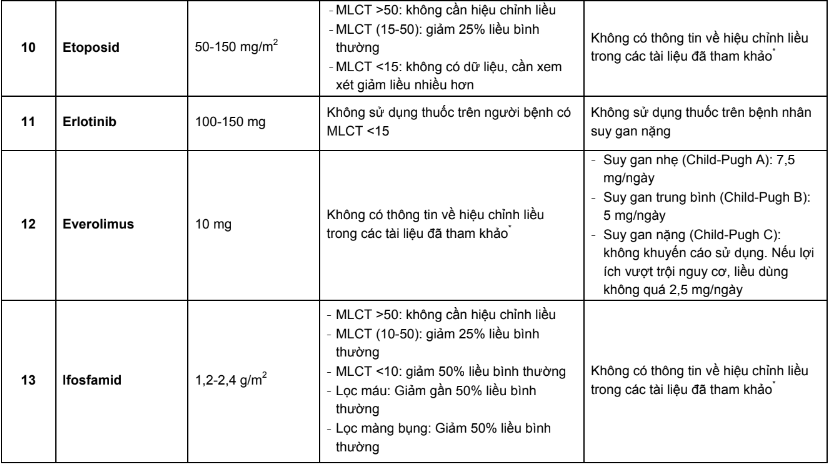
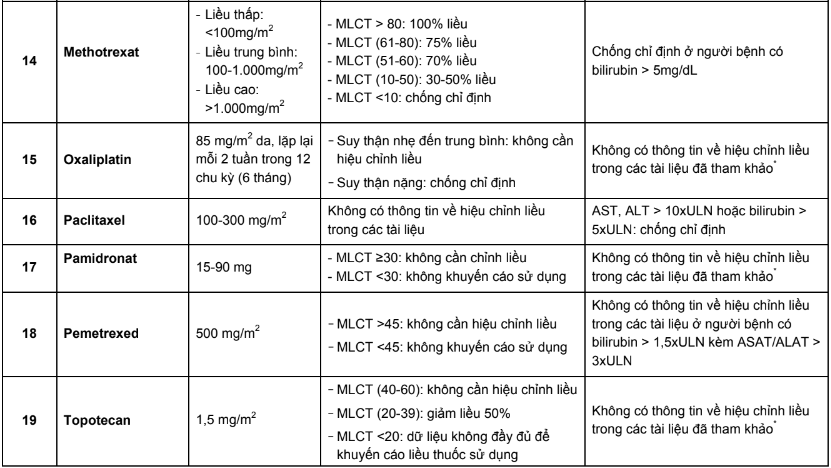
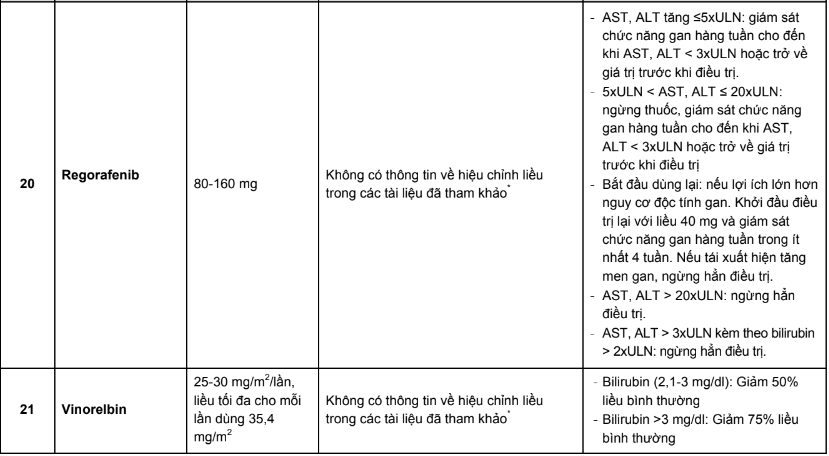


Phụ lục 3. Bảng pha truyền và độ ổn định sau khi pha của các thuốc điều trị 5 loại ung thư thường gặp tại Việt Nam
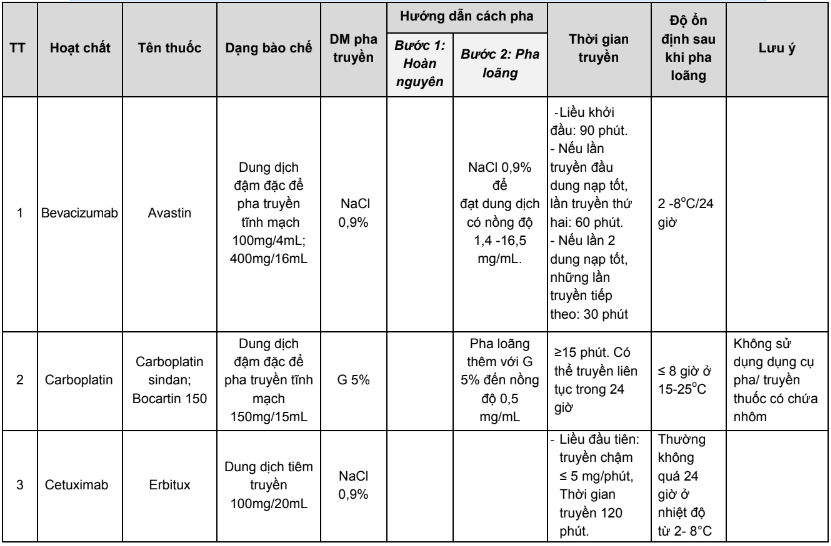
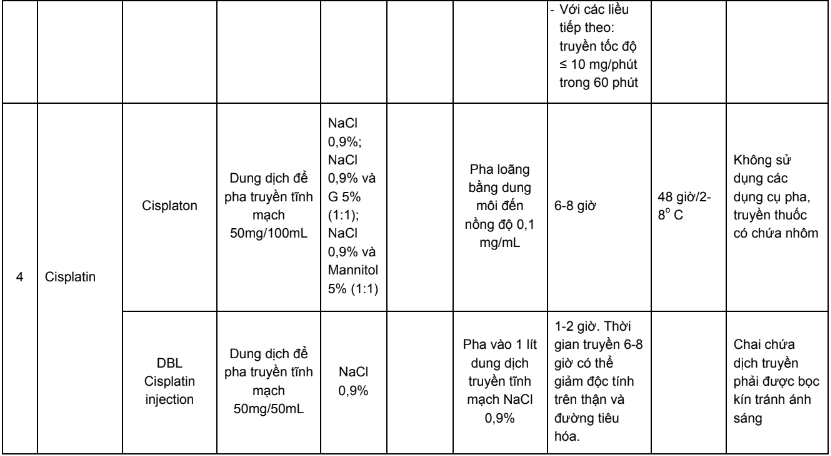
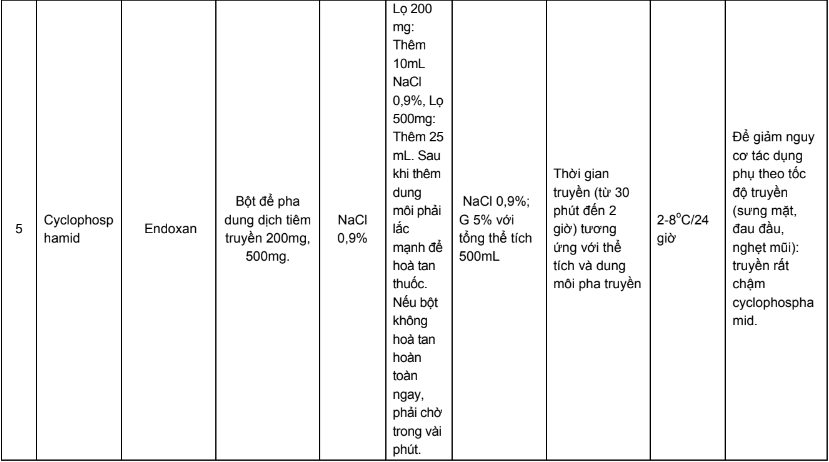
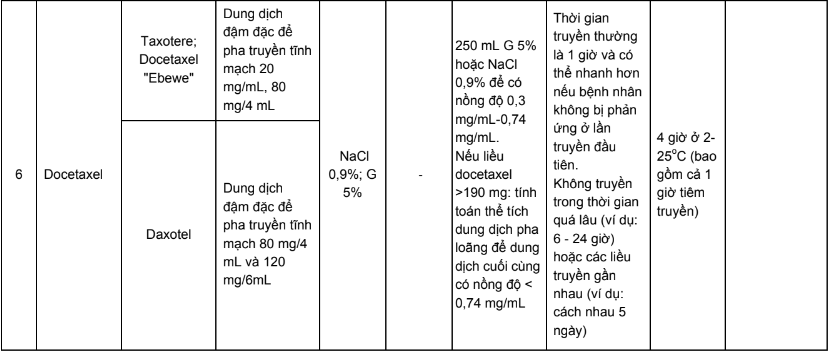
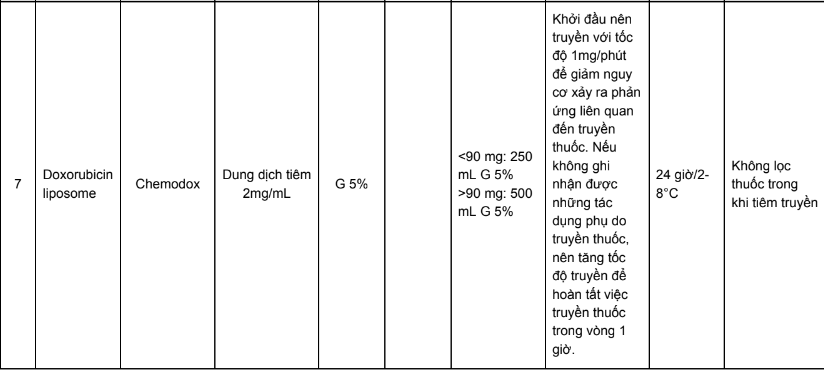
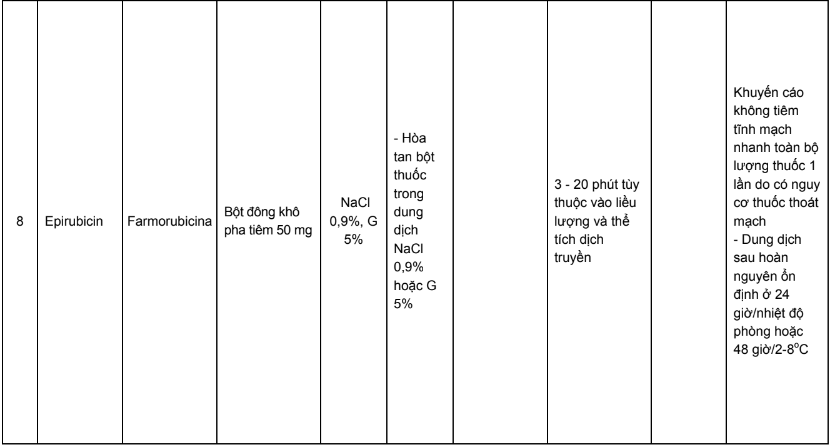
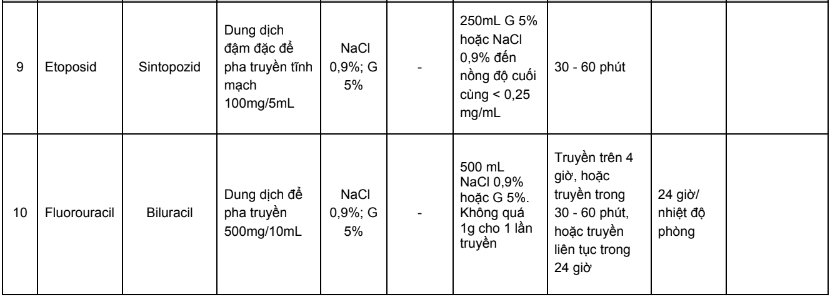
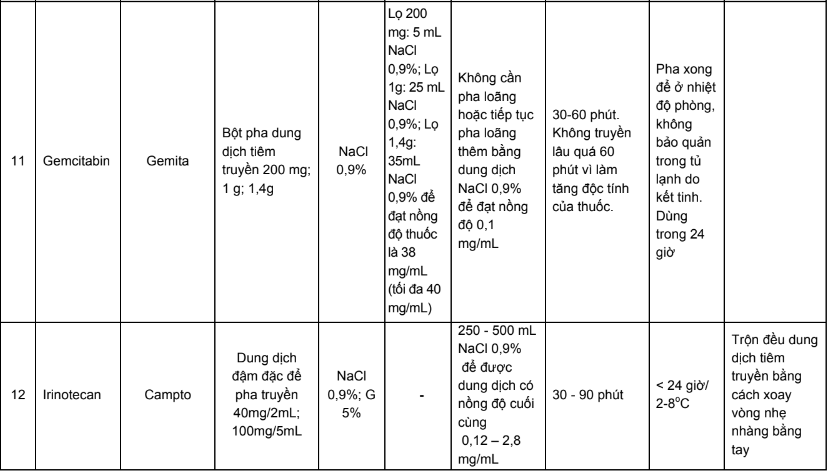
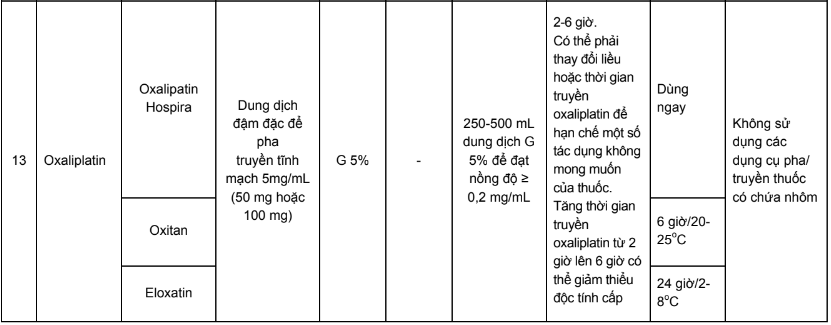
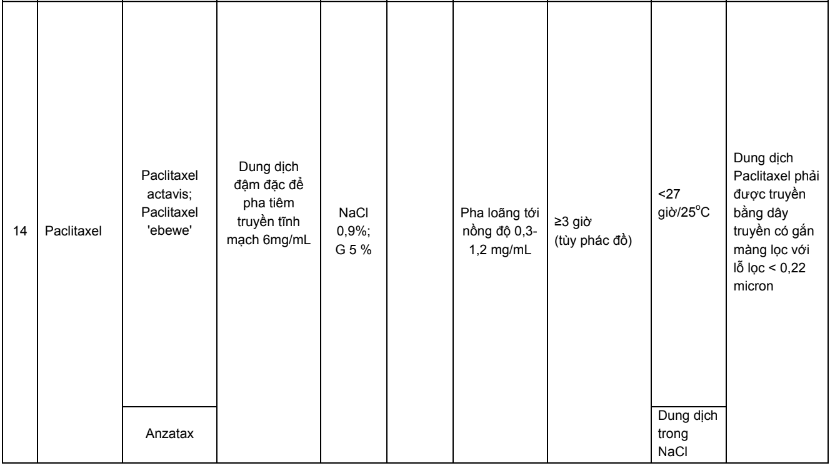

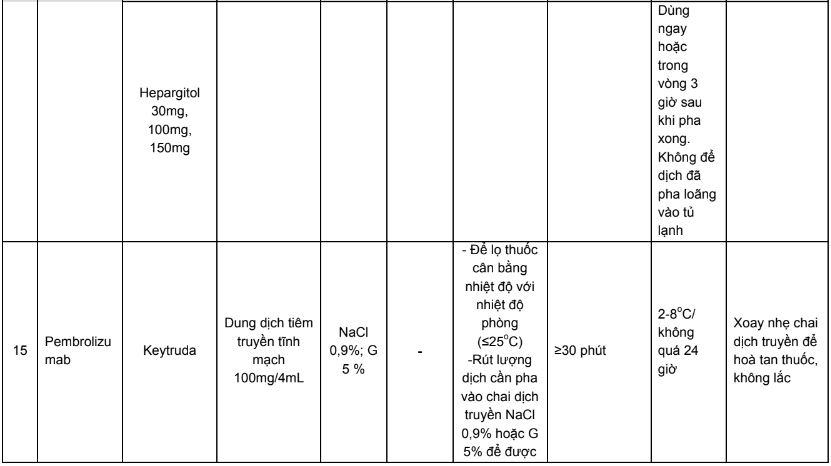
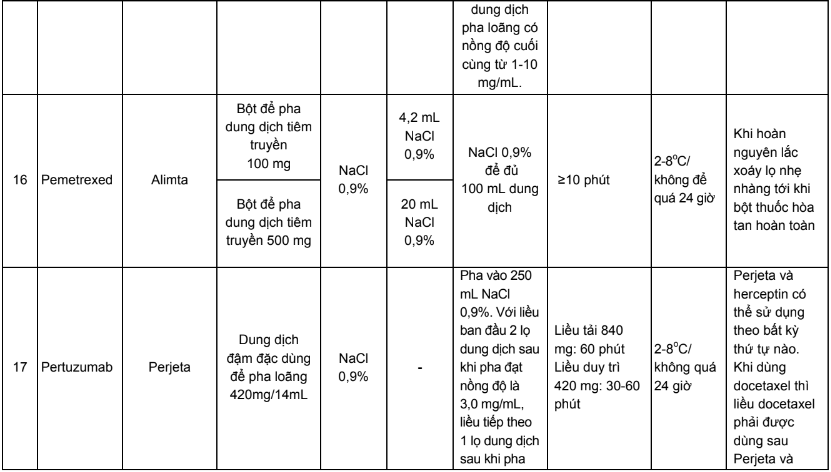
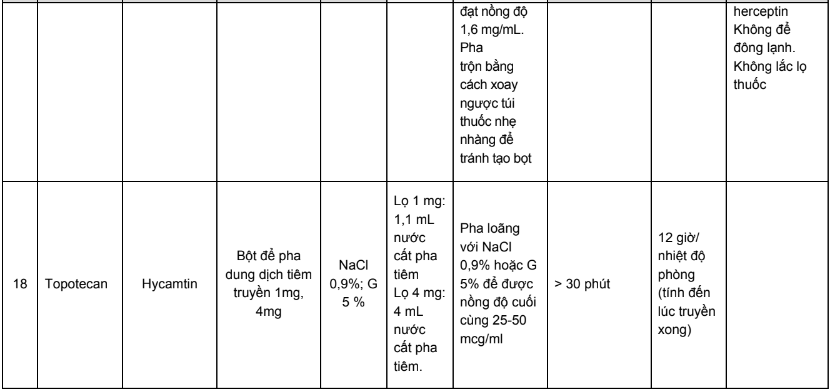
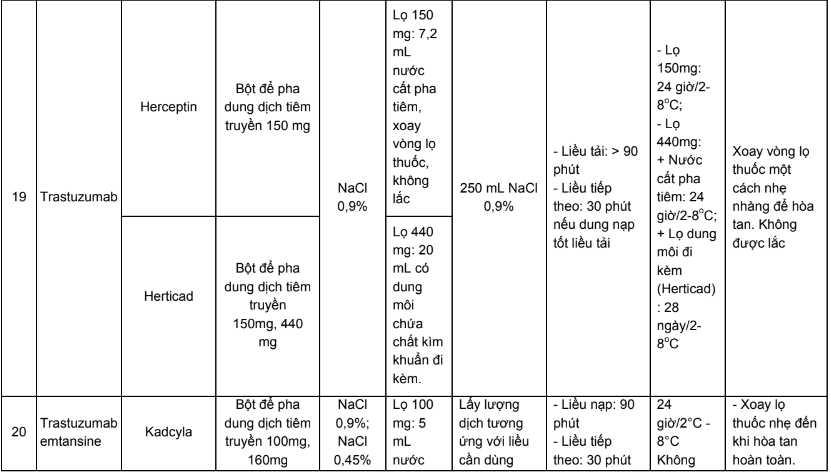
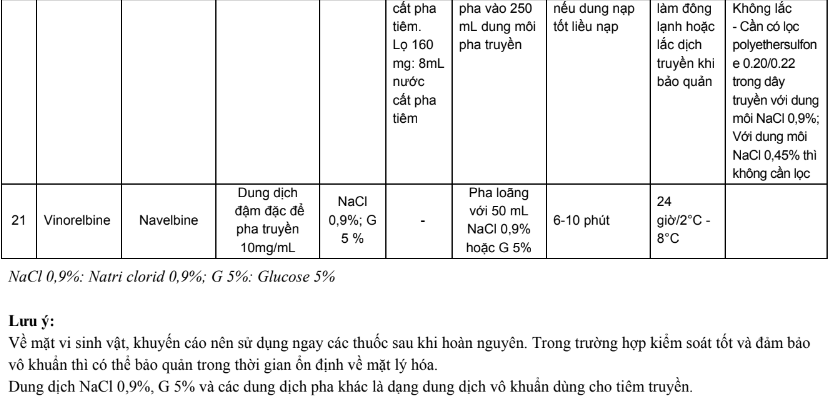
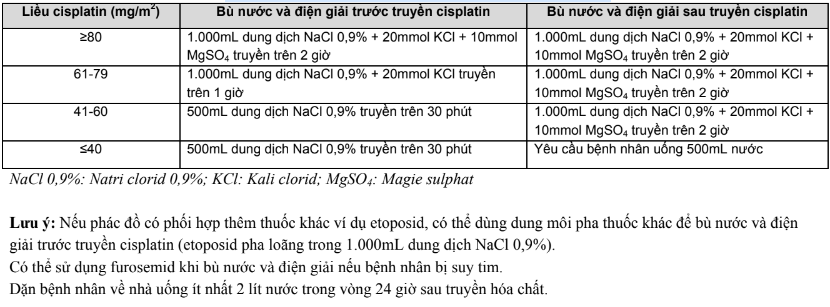
Phụ lục 4. Hướng dẫn bù nước và điện giải khi truyền cisplatin
Phụ lục 5. Bảng hướng dẫn thời điểm sử dụng thuốc đường uống
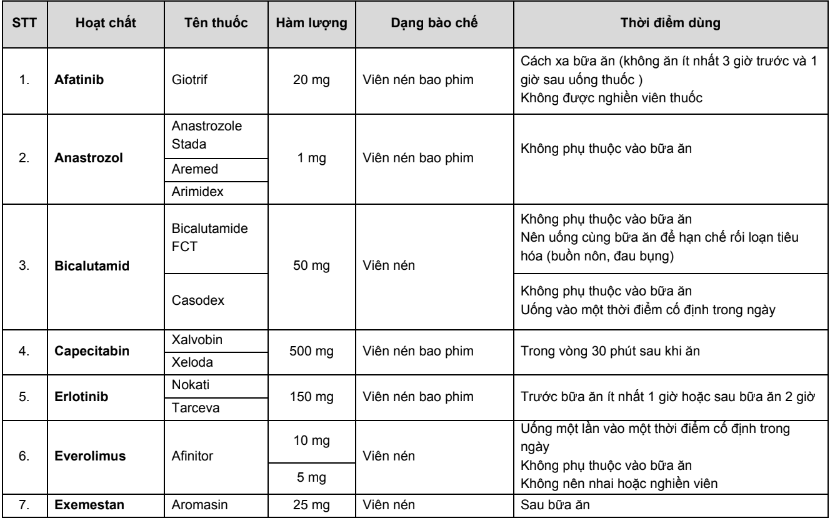
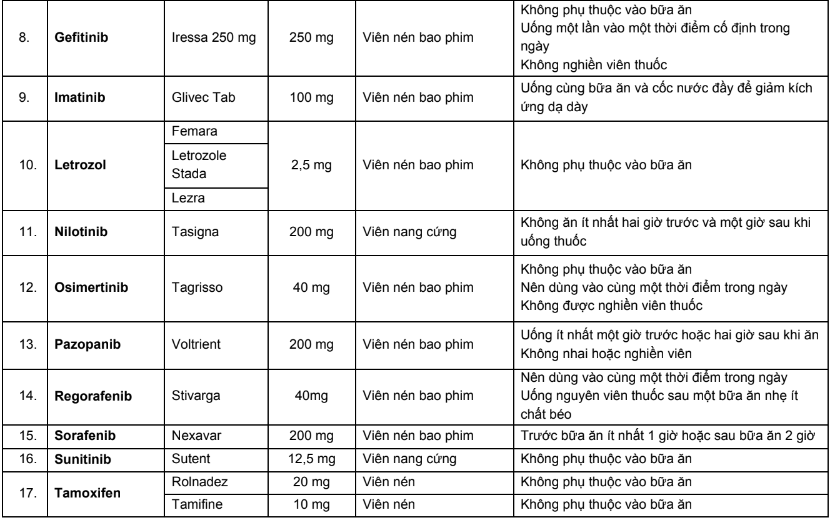
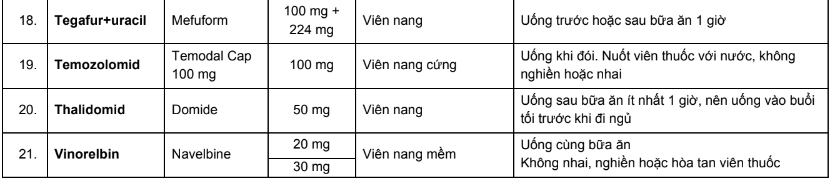
Phụ lục 6. Tương tác thuốc–thuốc trong điều trị cho bệnh nhân ung thư
Bệnh nhân ung thư thường được điều trị kết hợp nhiều thuốc nên tiềm ẩn nhiều nguy cơ tương tác thuốc. Nguy cơ tương tác thuốc – thuốc tăng lên theo tuổi của bệnh nhân (bệnh nhân ung thư trên 65 tuổi có nguy cơ tương tác thuốc là khoảng 60%) do thiếu dinh dưỡng, kém hấp thu, suy thận hoặc suy chức năng gan làm thay đổi dược động học của thuốc đồng thời mắc nhiều BMK nên phải dùng phối hợp nhiều thuốc. Tương tác thuốc có thể làm tăng tác dụng điều trị hoặc giảm tác dụng điều trị hoặc gây tác dụng không mong muốn. Do đó, cần có kiến thức toàn diện về tương tác thuốc để có thể phòng ngừa, theo dõi bệnh nhân trong quá trình sử dụng thuốc làm giảm nguy cơ tác dụng phụ, giảm biến chứng và tăng hiệu quả điều trị.
Trong phạm vi phụ lục của cuốn sách này xin đề cập đến hai phần, phần A nêu hậu quả và xử trí của các cặp tương tác cần thận trọng và chống chỉ định của thuốc điều trị năm loại bệnh ung thư phổ biến tại Việt Nam với các thuốc khác mà các nhân viên y tế cần lưu ý trong quá trình kê đơn và sử dụng thuốc cho người bệnh mắc bệnh ung thư; phần B nêu các tài liệu để tra cứu tương tác thuốc và so sánh ưu nhược điểm của các tài liệu này:
Phần A: Hậu quả và xử trí của các cặp tương tác thuốc điều trị ung thư cần thận trọng và chống chỉ định.
Bảng 1. Các tương tác thuốc của thuốc điều trị ung thư cần thận trọng và chống chỉ định
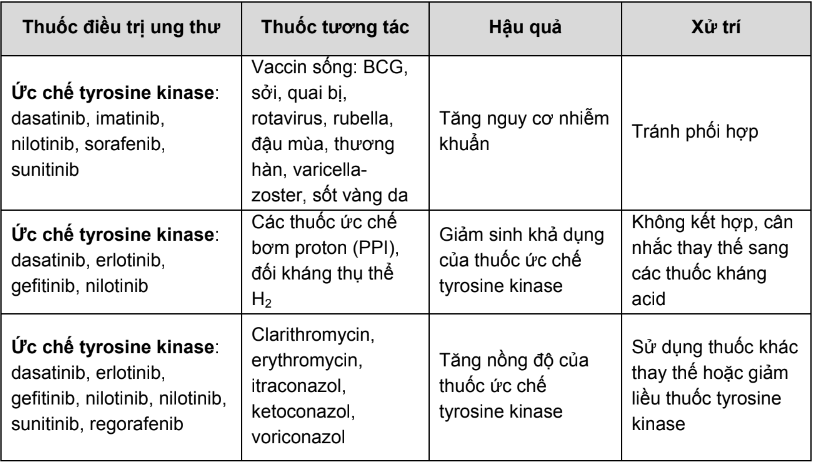
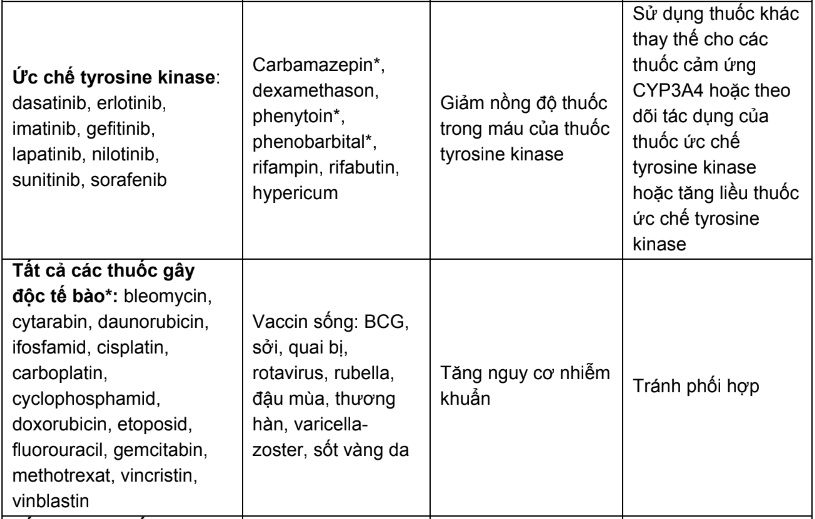
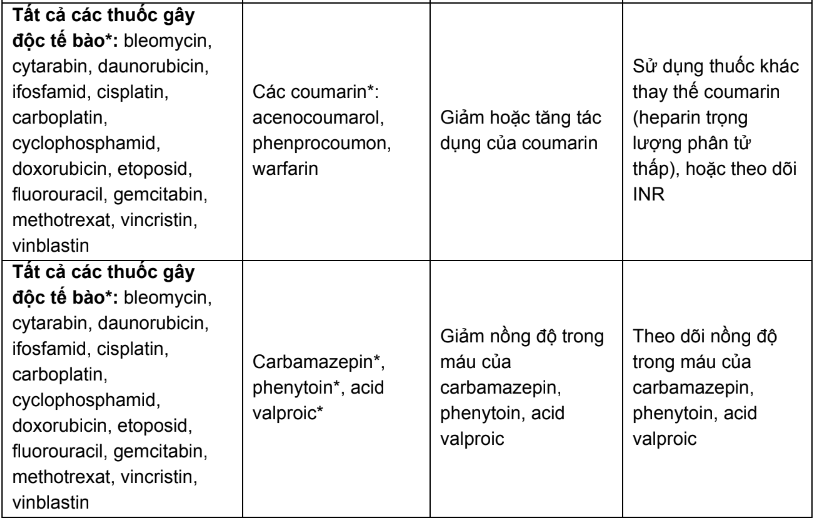
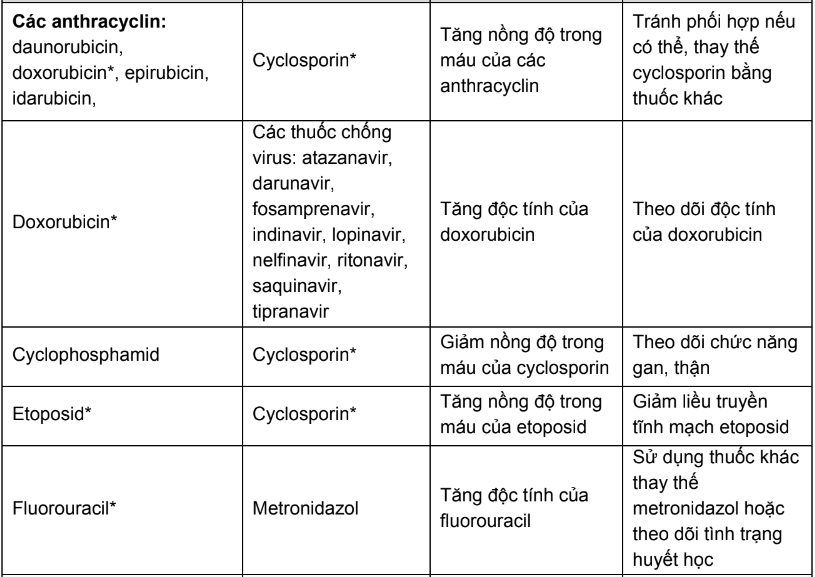
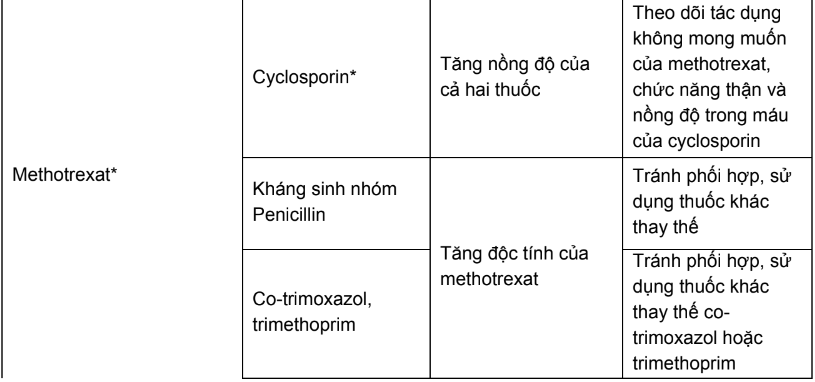
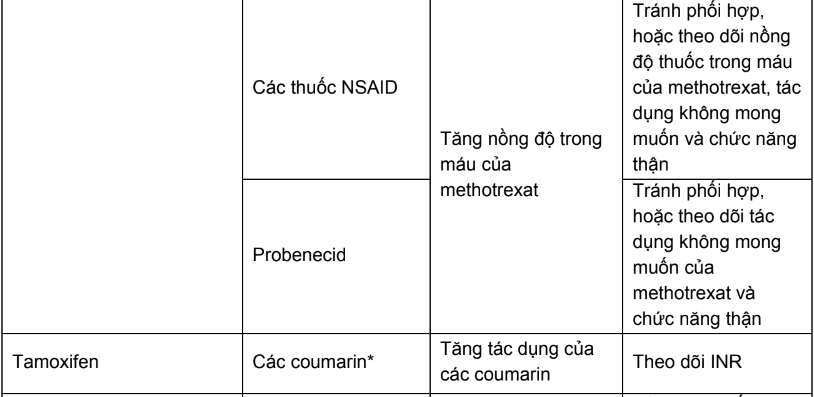
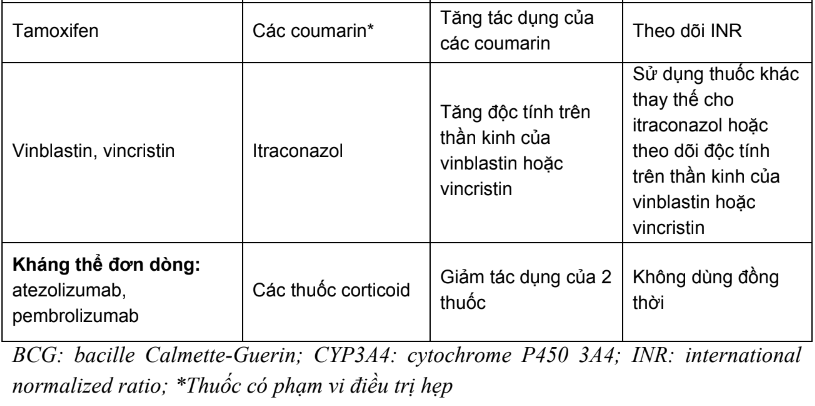
Phần B: Hướng dẫn tra cứu tương tác thuốc trong các tài liệu tham khảo
- Lựa chọn tài liệu tra cứu
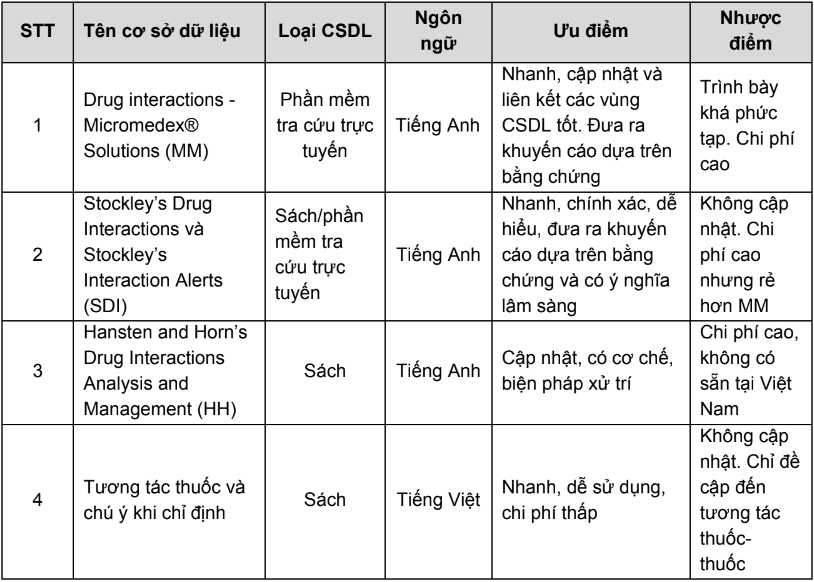
Hiện nay, trên thế giới có nhiều cơ sở dữ liệu (CSDL) tra cứu tương tác thuốc đã được xây dựng và phát triển. Các CSDL được trình bày dưới dạng sách hoặc phần mềm dễ sử dụng, thuận lợi cho việc tra cứu nhanh để phát hiện và xử trí tương tác thuốc. Dưới đây là những đặc điểm của một số CSDL thường được dùng trên thế giới và tại Việt Nam:
- Drug interactions - Micromedex® Solutions (MM): là một phần mềm tra cứu tương tác thuốc trực tuyến cung cấp bởi Truven Health Analytics và được dùng phổ biến tại Mỹ. Tại Việt Nam, phần mềm này ít phổ biến do phải trả phí. Phần mềm này cung cấp thông tin về tất cả các dạng tương tác: tương tác thuốc - thuốc, thuốc - thực phẩm chức năng, thuốc - thức ăn, thuốc - ethanol, thuốc - thuốc lá, thuốc - bệnh lý, thuốc - thời kỳ mang thai, thuốc - thời kỳ cho con bú, thuốc - xét nghiệm và thuốc - phản ứng dị ứng. Mỗi kết quả tra cứu về một tương tác thuốc bao gồm các phần sau: tên thuốc (hoặc nhóm thuốc) tương tác, mức độ nặng của tương tác, mức độ y văn ghi nhận về tương tác, cảnh báo (hậu quả của tương tác), biện pháp xử trí, thời gian tiềm tàng, cơ chế, mô tả tương tác trong y văn và tài liệu tham khảo.
- Stockley’s Drug Interactions và Stockley’s Interaction Alerts (SDI): là CSDL dưới dạng sách/phần mềm tra cứu trực tuyến, là nguồn tài liệu toàn diện về tương tác thuốc và có trích dẫn các nguồn tài liệu có bản quyền trên toàn thế giới. Tương tác trong CSDL này bao gồm tương tác của các loại thuốc điều trị, dược liệu, thực phẩm, đồ uống, thuốc trừ sâu và một số thuốc bị lạm dụng. Mỗi kết quả tra cứu về một tương tác thuốc trong Stockley’s Interaction Alerts bao gồm các phần sau: tên thuốc (nhóm thuốc) tương tác, mức độ ý nghĩa của tương tác, hậu quả của tương tác, biện pháp kiểm soát tương tác và mô tả ngắn gọn về tương tác qua ba tiêu chí: mức độ can thiệp, mức độ nặng và mức độ y văn ghi nhận về tương tác.
- Sau đây là các bảng phân loại mức độ nặng và mức độ y văn ghi nhận về tương tác của hai CSDL MM và SDI:
Bảng 2. So sánh phân loại mức độ nặng của tương tác trong MM và SDI
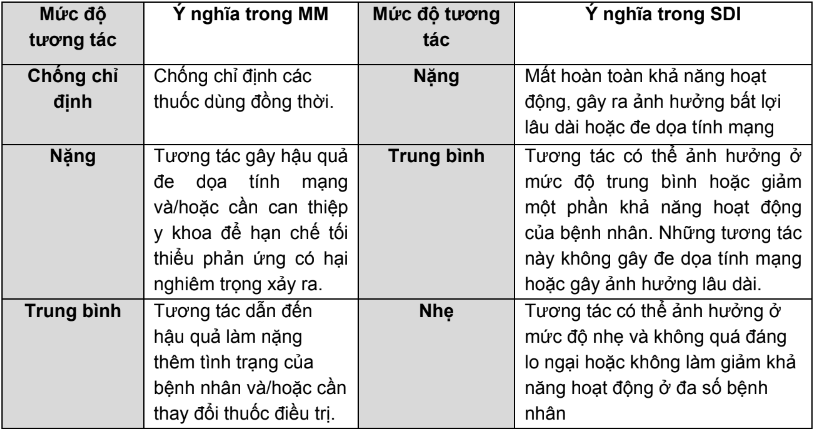
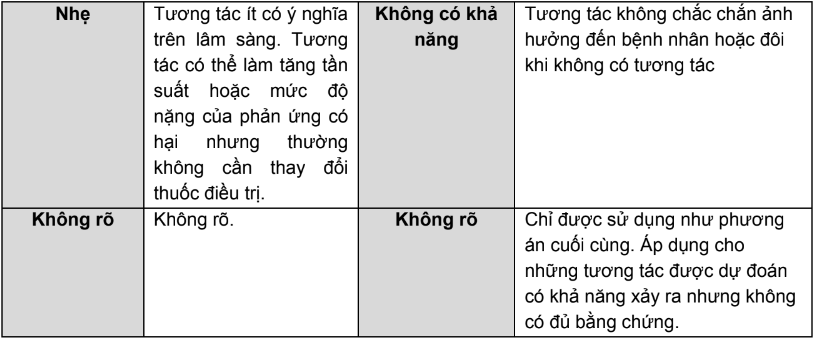
Bảng 3. Phân loại mức độ y văn ghi nhận về tương tác trong MM và SDI
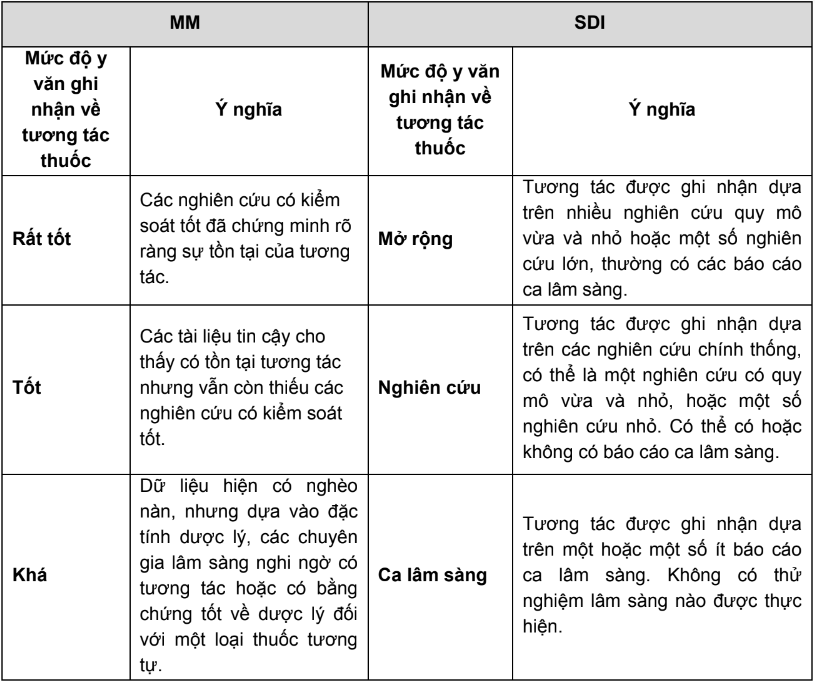

Hansten and Horn’s drug interaction analysis and management 2013 (HH): là CSDL trình bày dưới dạng sách của hai tác giả Philip D. Hansten và John R. Horn. do Wolters Kluwer Health® phát hành. Tài liệu này tập trung vào việc quản lý tương tác thuốc để cải thiện kết quả trên lâm sàng. Các chuyên luận của HH cung cấp thông tin về tên thuốc tương tác, hậu quả, cơ chế, tóm tắt dữ liệu về tương tác trong y văn và đặc biệt là các yếu tố nguy cơ, biện pháp xử trí tương tác và tài liệu tham khảo. Mức độ của tương tác được đánh giá dựa trên mức độ can thiệp của tương tác trên lâm sàng. Năm mức độ của tương tác trong CSDL này được trình bày trong bảng 4
Bảng 4. Bảng phân loại mức độ của tương tác trong HH
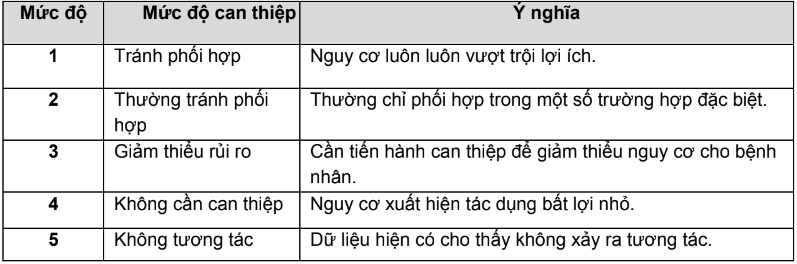
Tương tác thuốc và chú ý khi chỉ định: là sách chuyên khảo về tương tác thuốc bằng tiếng Việt, giúp tra cứu nhanh, thuận lợi trong thực hành, với mỗi tương tác thuốc được trình bày hai lần, mỗi lần 1 họ khác nhau. Tương tác thuốc và chú ý khi chỉ định chỉ đề cập đến tương tác thuốc - thuốc. Mức độ chú ý khi sử dụng và mức độ tương tác thuốc được xếp theo 4 mức độ trong bảng 5.
Bảng 5. Phân loại mức độ chú ý khi sử dụng và mức độ tương tác thuốc
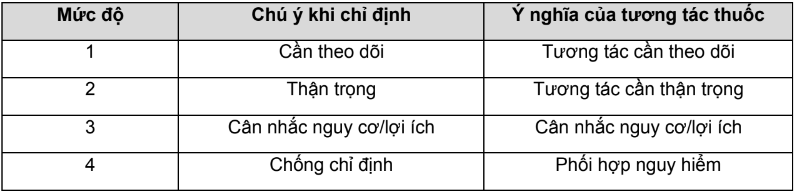
Mỗi một cơ sở dữ liệu có các ưu nhược điểm khác nhau. Bảng 6.PL4.6 sẽ so sánh ưu nhược điểm của bốn cơ sở dữ liệu ở trên.
Bảng 6. So sánh ưu và nhược điểm các cơ sở dữ liệu
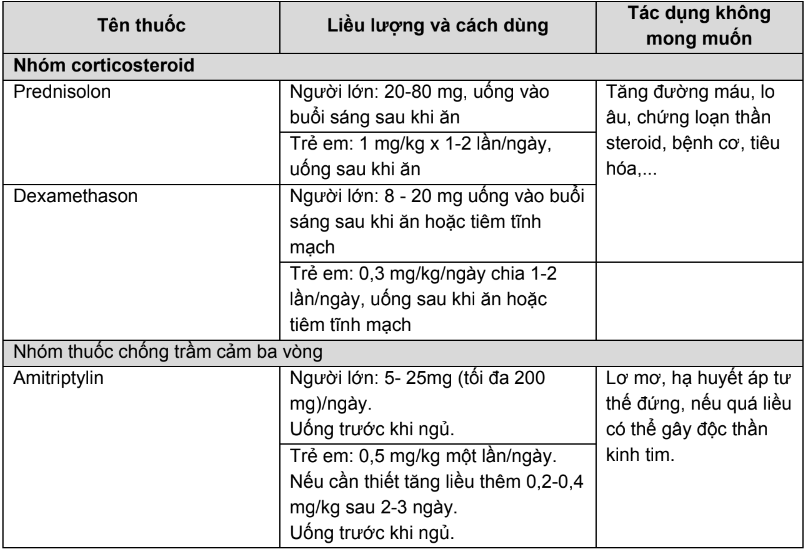
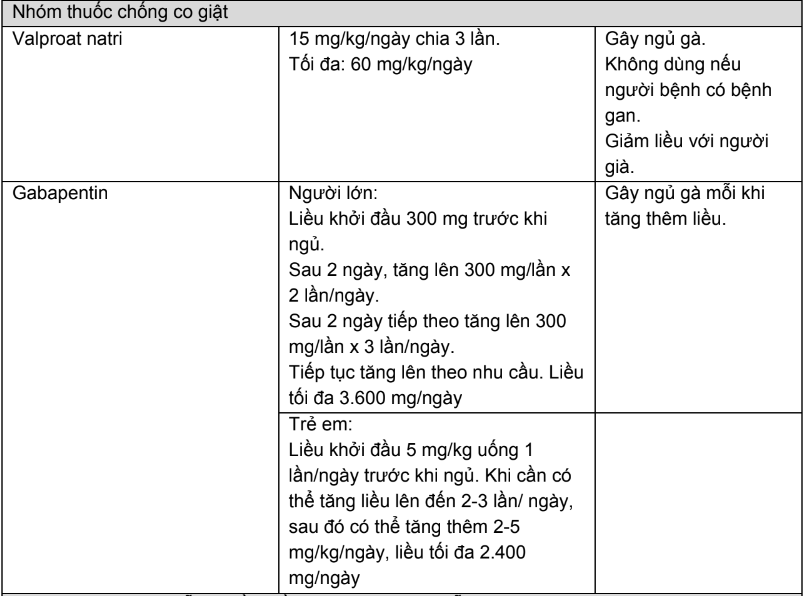
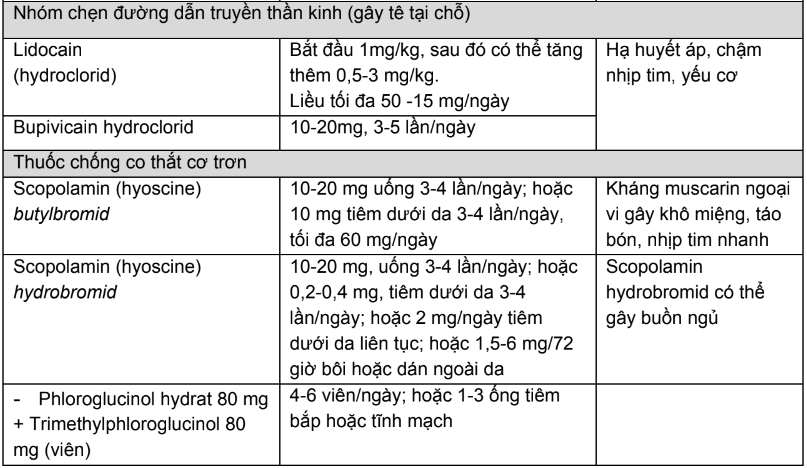
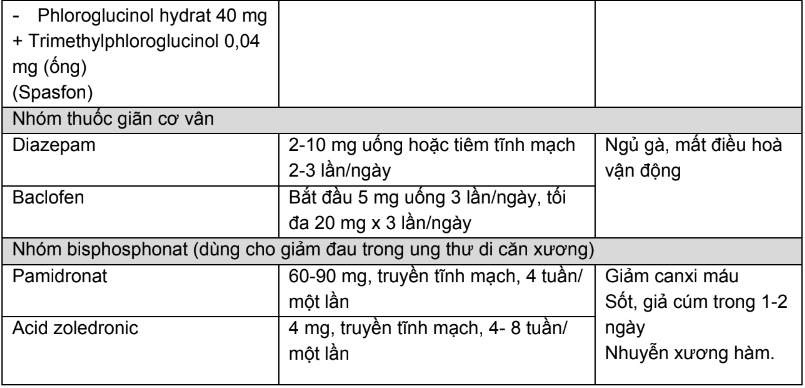
Phụ lục 7. Thuốc chăm sóc giảm nhẹ không opioid và chế độ liều
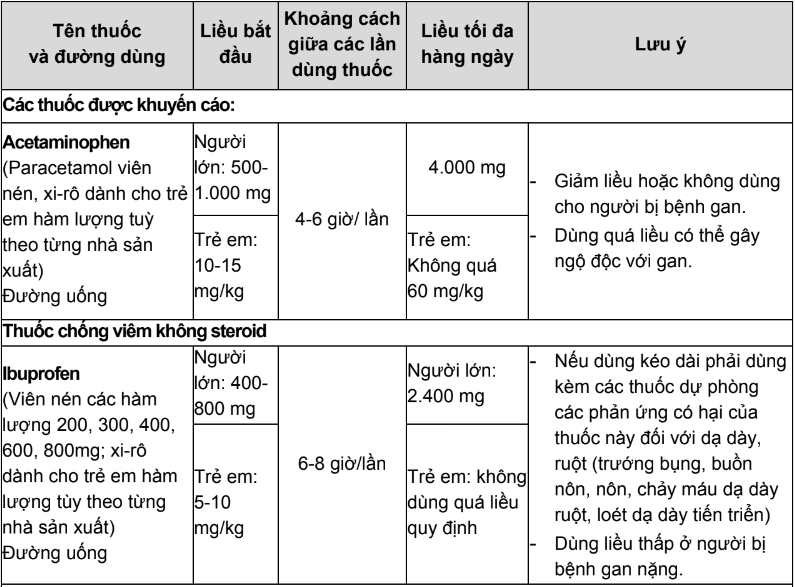
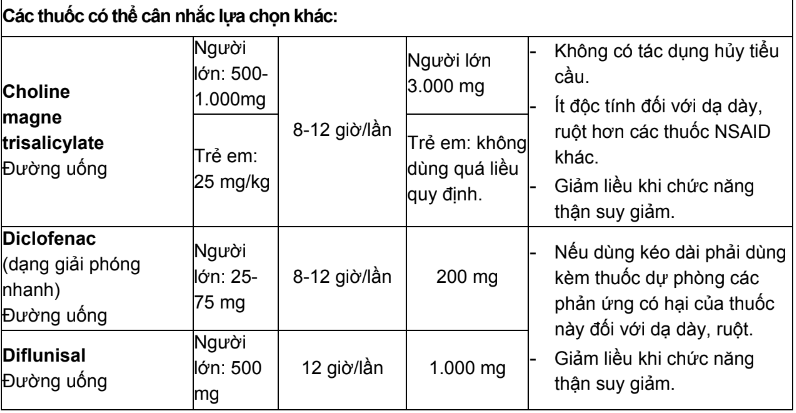
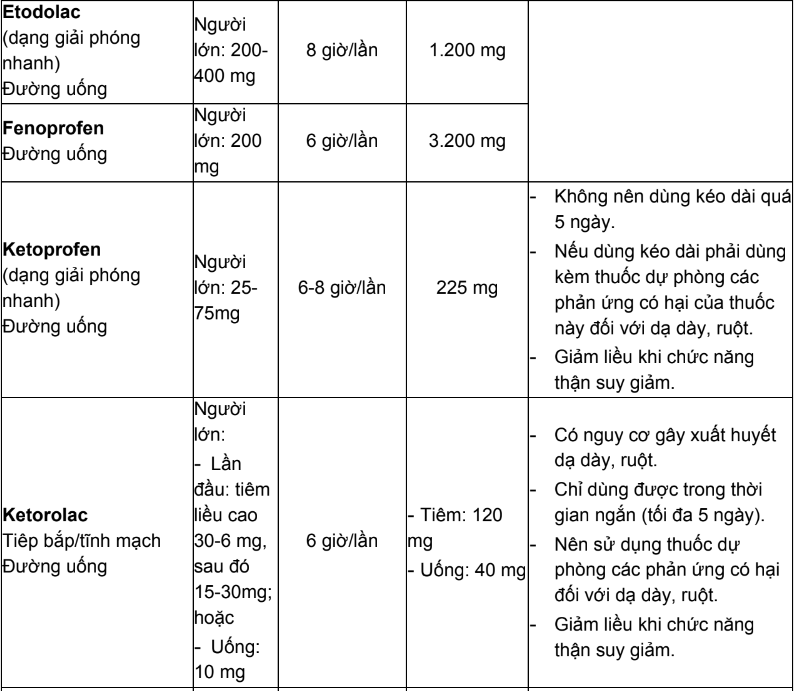
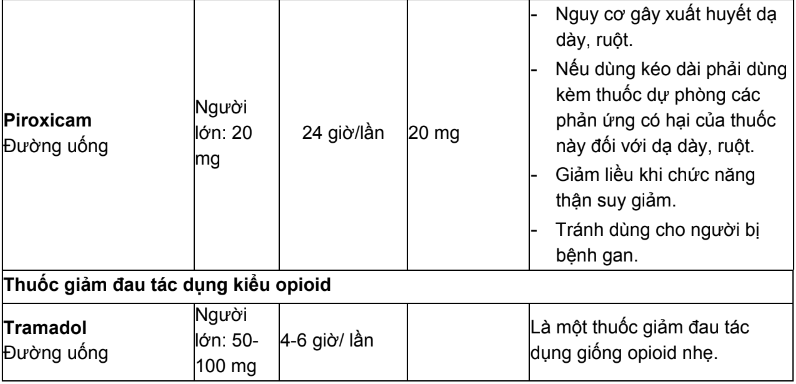
Bảng 1. Thuốc giảm đau không opioid

Bảng 2. Các thuốc hỗ trợ trong điều trị đau và cách sử dụng
Phụ lục 8. Thuốc chăm sóc giảm nhẹ opioid và cách chuyển đổi các thuốc giảm đau opioid
Bảng 1. Các thuốc opioid và cách sử dụng
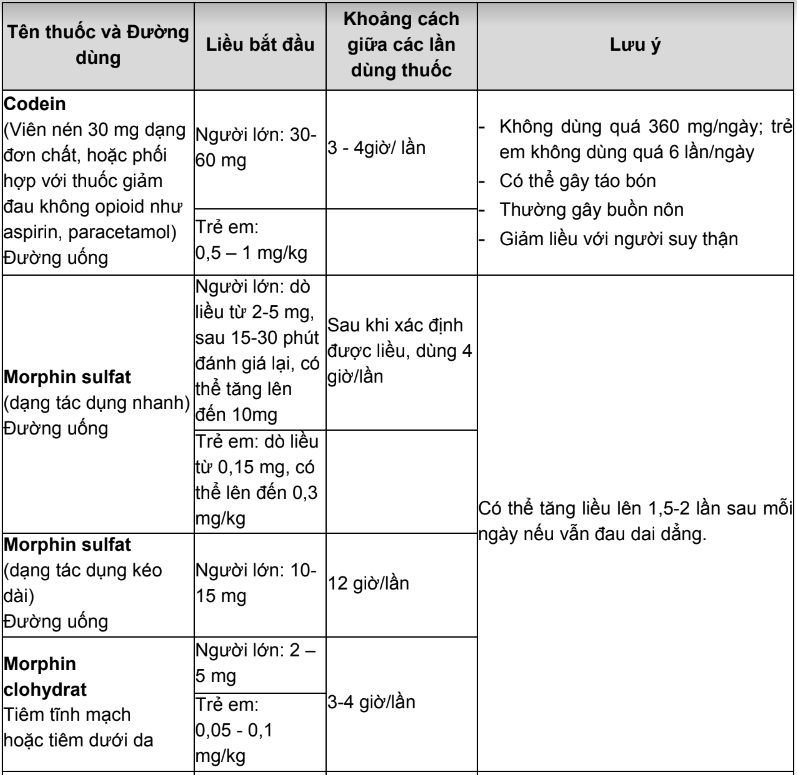

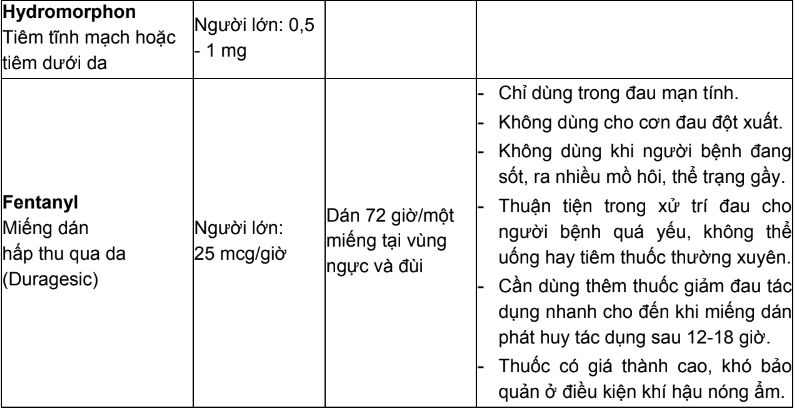
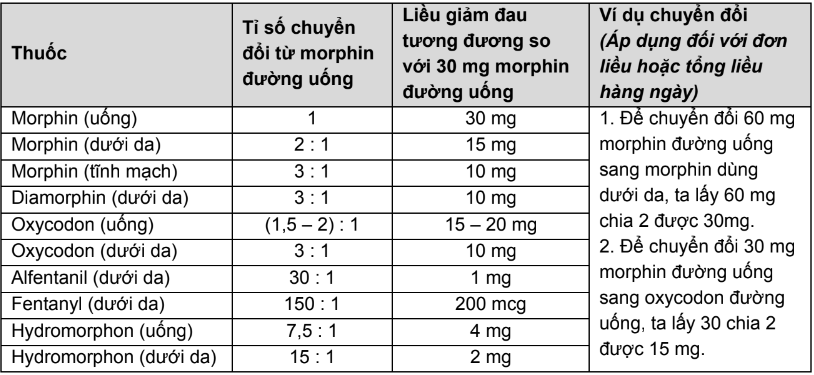
Bảng 2. Quy đổi đường tiêm sang đường uống
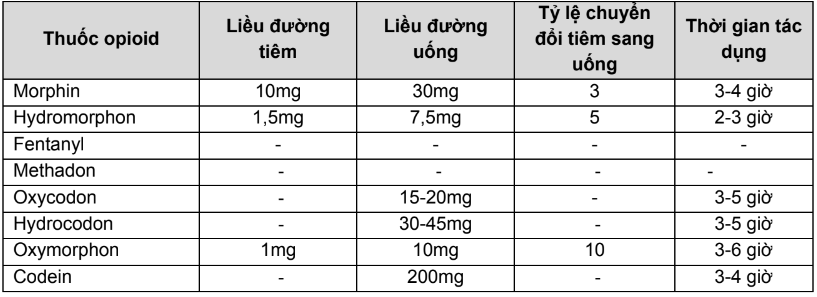
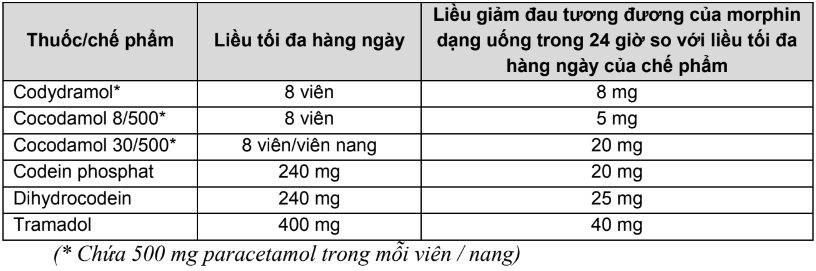
Bảng 3. Quy đổi liều các opioid khác sang morphin
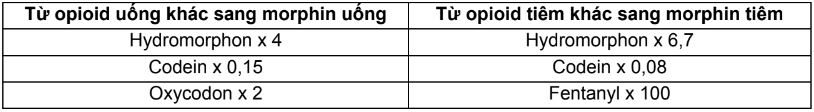
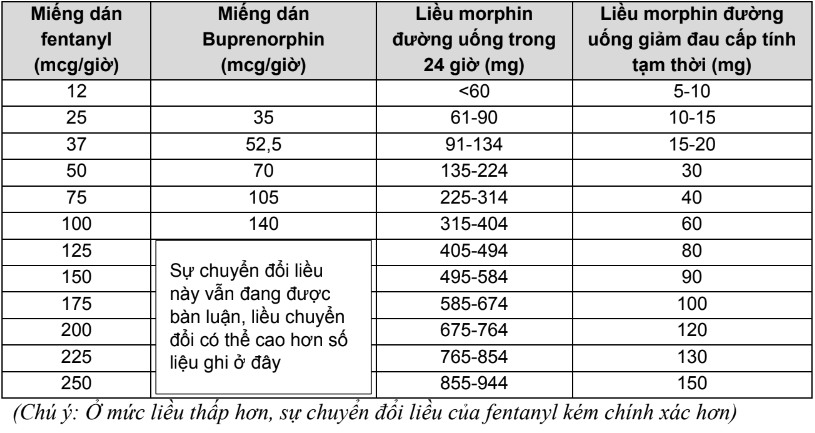
Bảng 4.. Quy đổi morphin đường tiêm sang fentanyl dán
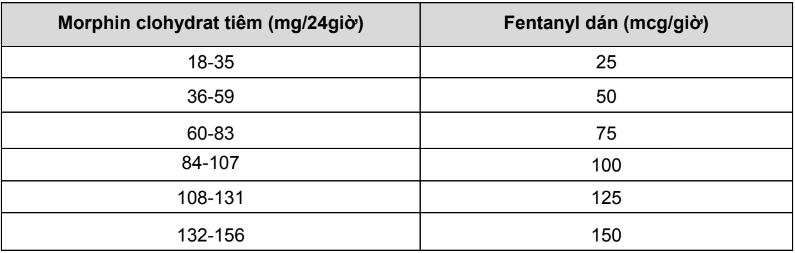
Bảng 5. Opioid yếu dùng đường uống
Bảng 6. Opioid mạnh dùng đường uống và dưới da
Bảng 7. Opioid dùng ngoài da
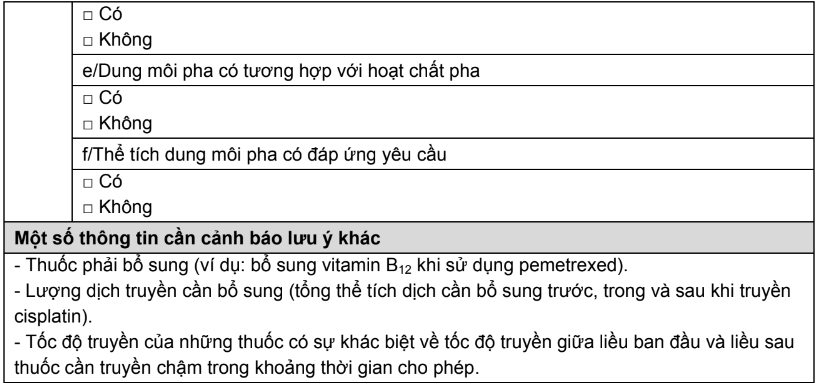
Phụ lục 9. Bảng kiểm tra thông tin trước pha chế thuốc điều trị ung thư


Phụ lục 10. Độc tính và tác dụng không mong muốn thường gặp của thuốc điều trị ung thư
Thuốc điều trị ung thư thường tác động không phân biệt đối với tế bào bình thường hay tế bào ung thư nên thường gây nhiều tác dụng phụ và độc tính. Một số tác dụng phụ thường gặp như: nôn và buồn nôn, ức chế tủy xương, tiêu chảy, viêm loét niêm mạc, giảm bạch cầu, giảm tiểu cầu, thiếu máu, thoát mạch,...Do đó, thường phải dùng các liệu pháp hỗ trợ để hạn chế tác dụng không mong muốn đã được biết trước của một số thuốc điều trị ung thư.
Trong phạm vi cuốn sách này xin hướng dẫn dự phòng, xử trí, chỉnh liều các tác dụng không mong muốn đặc trưng như: thoát mạch, dị ứng, nôn, buồn nôn, ỉa chảy, nổi mụn, giảm ba dòng (bạch cầu, hồng cầu, tiểu cầu), suy thận, suy gan, hội chứng bàn chân bàn tay của thuốc điều trị ung thư theo từng nhóm.
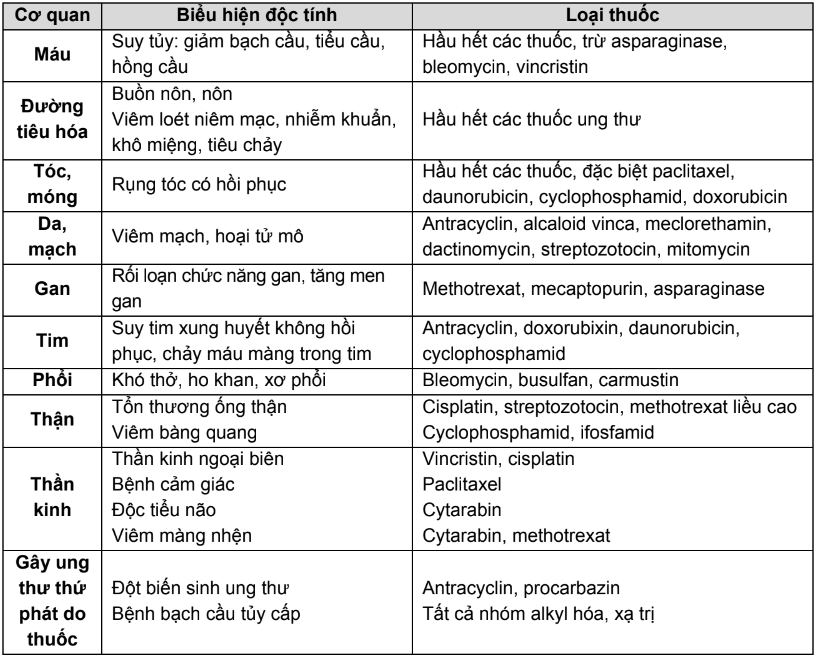
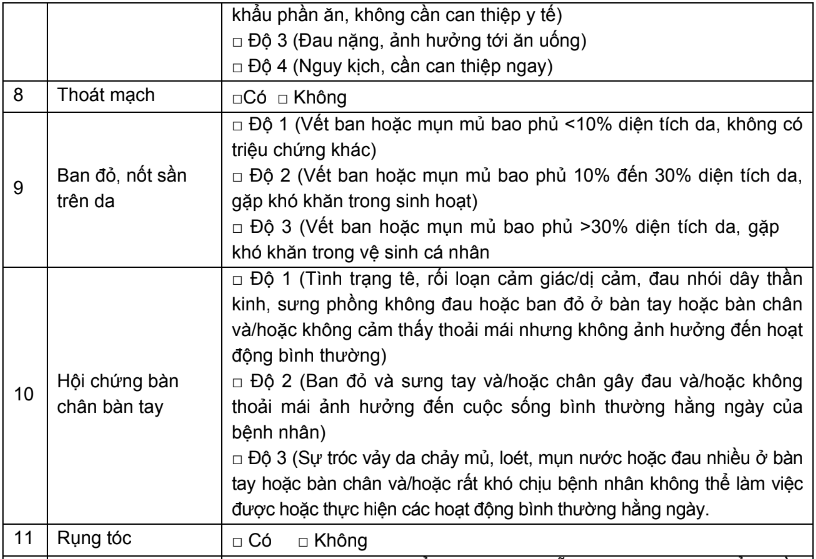
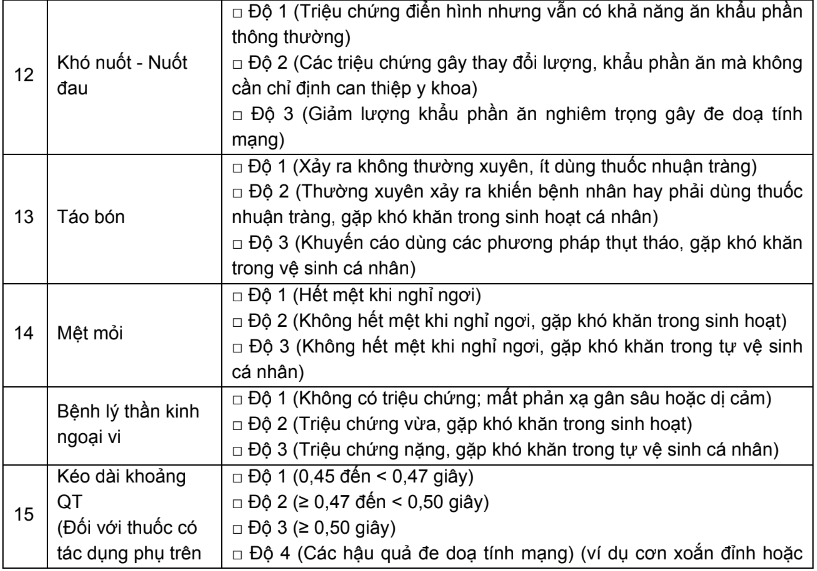
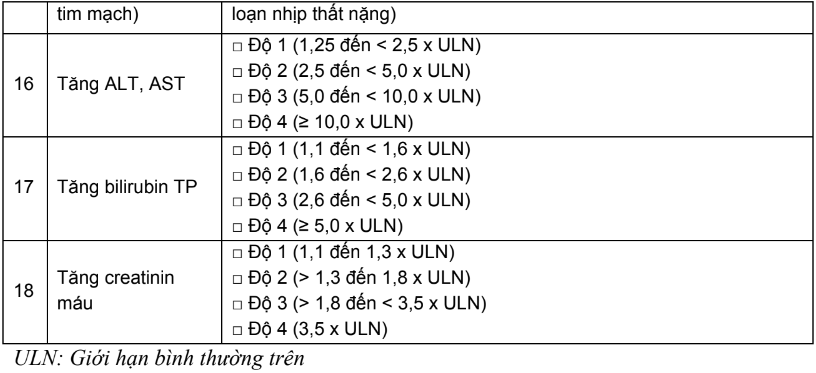
- Độc tính/tác dụng phụ của thuốc điều trị ung thư
Một số độc tính chính của các thuốc điều trị ung thư được tóm tắt ở bảng dưới đây:
Bảng 1. Tóm tắt độc tính chính của các thuốc trị ung thư
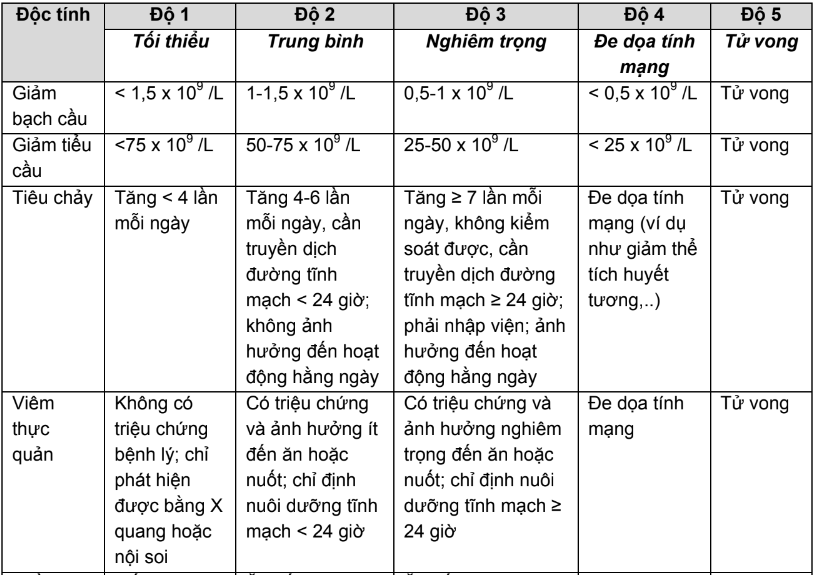
Độc tính của các thuốc điều trị ung thư được phân loại theo năm mức độ từ 1 đến 5 tương ứng với các mức tối thiểu, trung bình, nghiêm trọng, đe doạ tính mạng và tử vong được trình bày trong Bảng 2.PL4.10.
Bảng 2. Phân loại mức độ nghiêm trọng độc tính của hóa điều trị

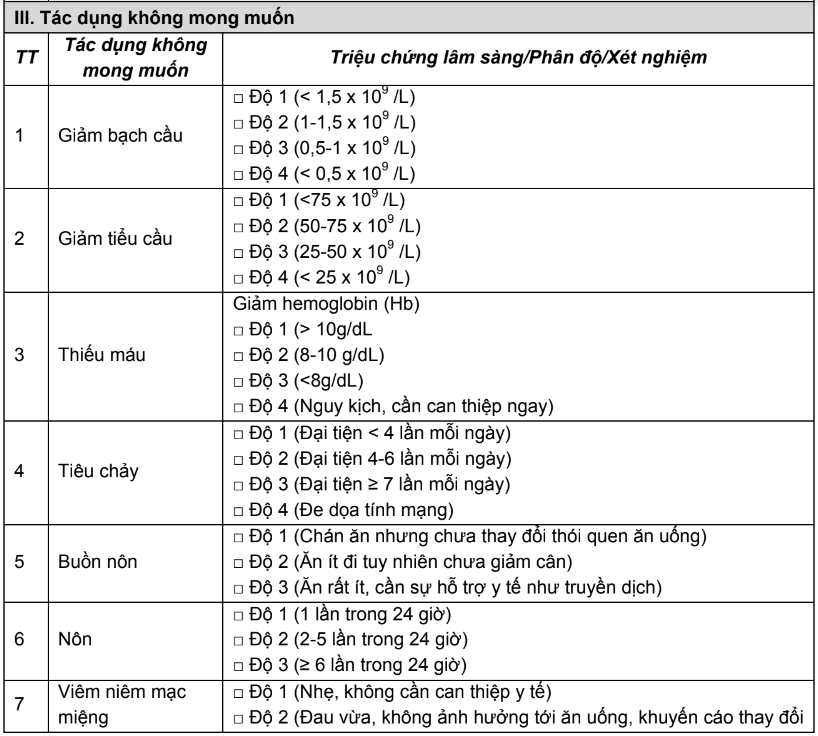
Phụ lục 11. Bảng kiểm giám sát tác dụng không mong muốn, độc tính của hóa trị

Phụ lục 12. Tác dụng phụ gây nôn, phân loại và phác đồ kiểm soát nôn trong hoá trị
- Nôn và buồn nôn
- Cơ chế chính xác gây nôn và buồn nôn của hóa trị chưa được biết rõ. Một trong những cơ chế gây nôn và buồn nôn là kích hoạt thụ thể tiếp nhận hóa chất, các chất dẫn truyền thần kinh như: dopamin, serotonin, histamin,...Hệ thống tiền đình hay thay đổi vị giác do hóa trị cũng gây nôn và buồn nôn. Cơ chế cuối cùng gây nôn và buồn nôn của hóa trị là do ảnh hưởng trực tiếp hoặc gián tiếp lên vỏ não. Nguy cơ nôn và buồn nôn tăng lên khi người bệnh cùng phòng điều trị bị nôn hoặc giảm chất lượng giấc ngủ vào đêm trước điều trị.
- Phân loại nôn do hóa trị
- Nôn cảm ứng: Xảy ra trên những người bệnh trước đó đã trải qua hóa trị và đã từng bị nôn do hóa trị. Nôn xuất hiện trước khi thuốc được đưa vào cơ thể người bệnh.
- Nôn cấp: Xảy ra trong vòng vài giờ đầu ngay sau khi hóa trị (thường trong vòng 1-2 giờ) và có thể kéo dài từ 4 đến 6 giờ.
- Nôn muộn: Xảy ra sau hóa trị từ 16 đến 24 giờ và có thể kéo dài tới 48 giờ. Nôn muộn thường hay gặp khi hóa trị với cisplatin, carboplatin, cyclophosphamid và doxorubicin. Mặc dù nôn muộn có thể không gây nghiêm trọng nhưng chính nó lại ảnh hưởng nhiều đến vấn đề dinh dưỡng và làm kéo dài thời gian nằm viện cho người bệnh.
- Phân loại mức độ gây nôn của các thuốc điều trị ung thư
Theo Hướng dẫn của Hiệp hội Ung thư Hoa Kỳ (NCCN), mức độ gây nôn của các thuốc điều trị ung thư được phân loại như Bảng 1
Bảng 1. Mức độ gây nôn của các thuốc điều trị ung thư
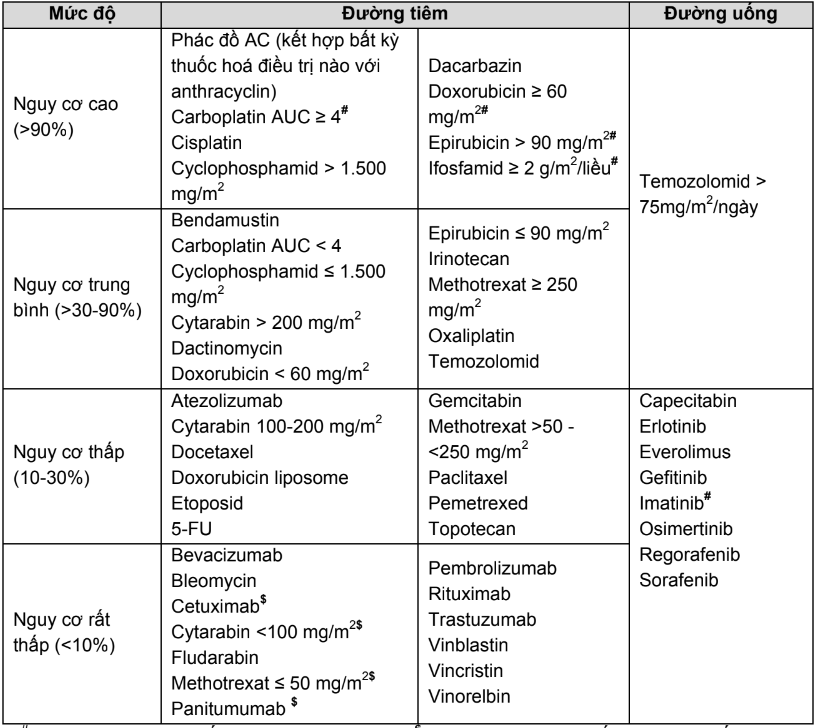
(#: ESMO và ASCO xếp nguy cơ trung bình; $: ESMO và ASCO xếp nguy cơ thấp)
Khi sử dụng thuốc điều trị ung thư có nguy cơ gây nôn có thể sử dụng các phác đồ kiểm soát nôn như trong bảng sau:
Bảng 2. Phác đồ kiểm soát nôn trong hóa trị
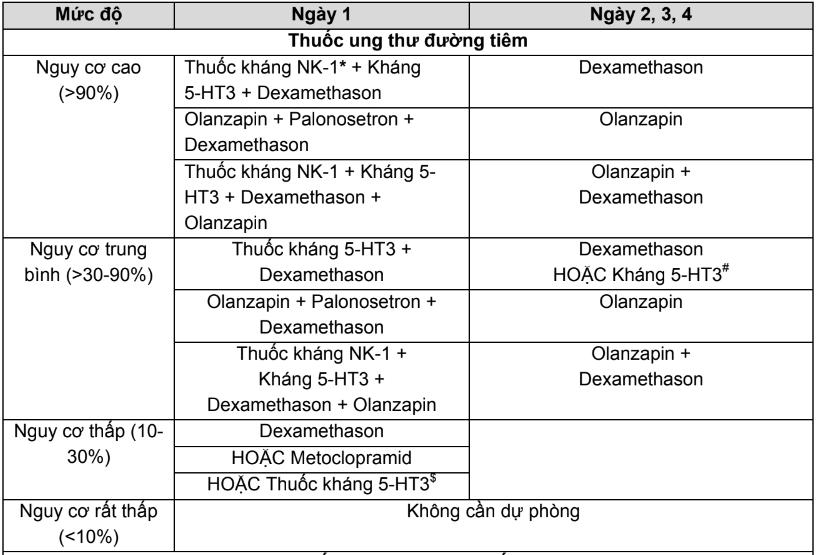

Bảng 3. Chế độ liều của thuốc chống nôn trong kiểm soát tác dụng phụ gây nôn, buồn của thuốc điều trị ung thư
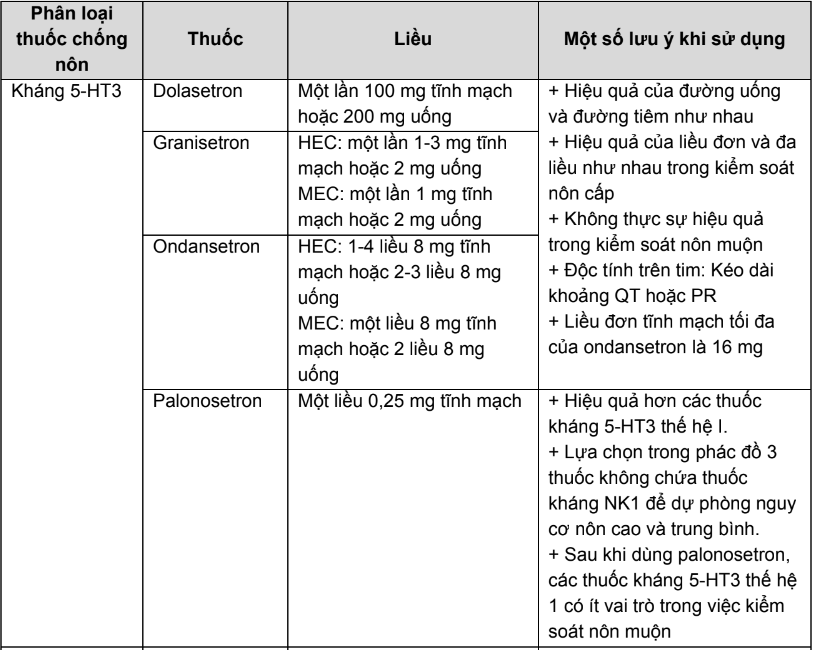
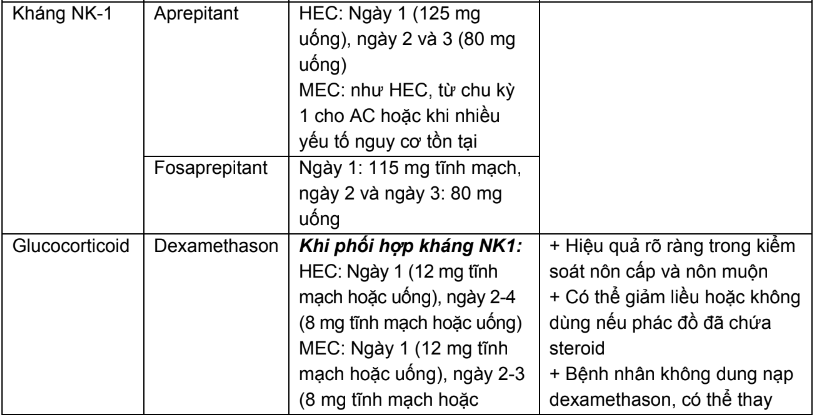
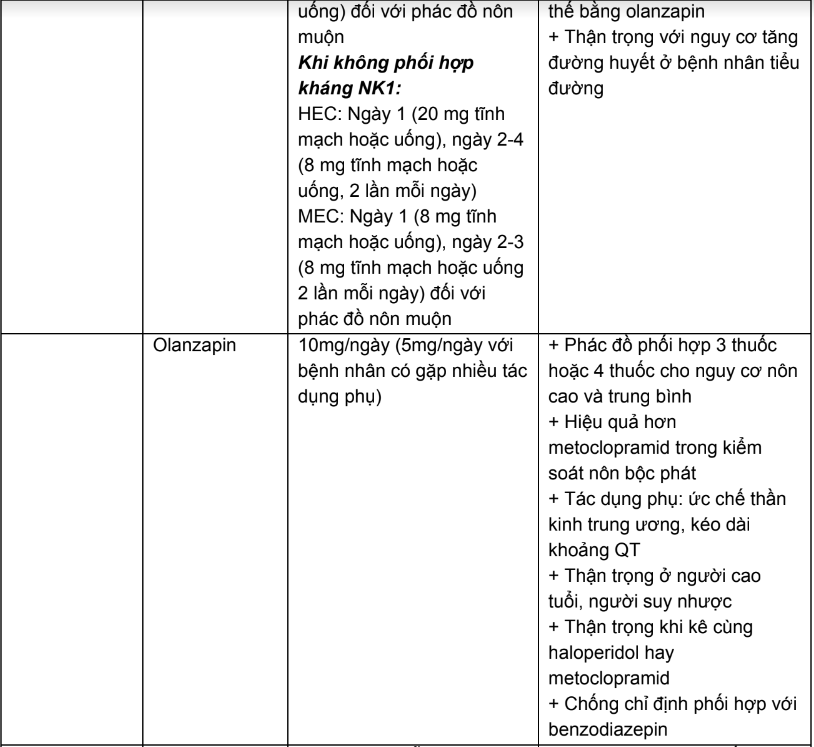
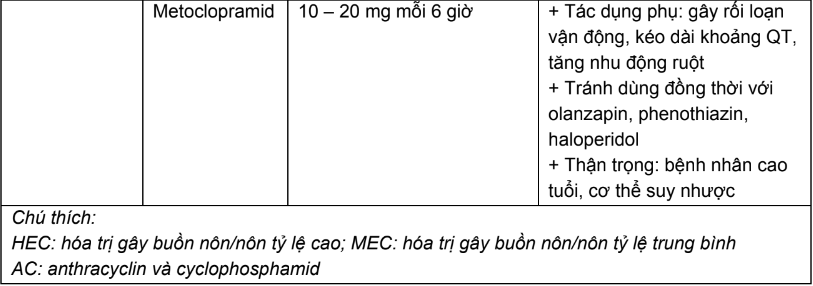
Phụ lục 13. Tác dụng không mong muốn gây tiêu chảy của một số thuốc hoá trị và xử trí
Tiêu chảy là tác dụng không mong muốn thường gặp của nhiều tác nhân hóa điều trị. Hầu hết các trường hợp gặp tiêu chảy thường không nghiêm trọng; nhưng một số trường hợp cần phải giảm liều, thậm chí đe dọa tính mạng.
- Một số tác nhân hóa trị gây tiêu chảy
+ 5-Fluouracil (5-FU)
- Thuốc 5-FU làm hạn chế phân bào của các tế bào tiết dịch, dẫn đến tăng tỷ lệ các tế bào tiết dịch chưa trưởng thành so với tế bào ruột non trưởng thành có nhung mao. Thể tích dịch tại ruột non tăng vượt quá khả năng hấp thụ của đại tràng, dẫn đến tiêu chảy. 5-FU dùng tiêm bolus gây tiêu chảy nhiều hơn truyền tĩnh mạch kéo dài. Chế độ liều theo tuần gây tiêu chảy nhiều hơn chế độ liều theo tháng. Tiêu chảy thường gặp nhiều nhất khi dùng kết hợp 5-FU với leucovorin. Hay gặp ở nữ nhiều hơn nam, nguyên nhân có thể do thiếu hụt men dihydropyrimidin dehydrogenase (DPYD), men đầu tiên trong chuỗi ba men tham gia vào quá trình chuyển hóa 5-FU.
+ Irinotecan
- Thuốc irinotecan thường gây ra tiêu chảy cấp tính (ngay sau khi dùng thuốc) hoặc tiêu chảy muộn. Tác dụng phụ này là do irinotecan có cấu trúc tương tự acetylcholin. Tuy nhiên, tiêu chảy muộn lại không phải do giải phóng acetylcholin mà do sự kết hợp của nhiều yếu tố gây mất nhu động ruột và các yếu tố kích thích bài tiết gây độc tính trực tiếp cho niêm mạc ruột. Tiêu chảy muộn thường xảy ra ít nhất 24 giờ sau khi dùng thuốc, có thể đe dọa tính mạng; đặc biệt trong phác đồ phối hợp với 5-FU và leucovorin. Liều mỗi 3 tuần gây tiêu chảy nhiều hơn liều hàng tuần.
+ Capecitabin
- Thuốc capecitabin là tiền chất của 5-FU, khi dùng liều thông thường 2.000mg/m2/ngày trong 14 ngày chu kỳ 21 ngày có nguy cơ tiêu chảy trên 30-40% bệnh nhân (mức độ nghiêm trọng 10-20% bệnh nhân).
- Một số tác nhân khác
- Taxan: Tỷ lệ tiêu chảy của docetaxel 19-47%; Tiêu chảy độ 3 từ 0-27%, đặc biệt bệnh nhân trên 65 tuổi. Paclitaxel liều 175-225 mg/m2 tỷ lệ xảy ra tiêu chảy khoảng 39% (3% ở mức độ 3 và 4); còn liều hàng tuần khoảng 3-7% tiêu chảy ở mức độ 3.
- Anthracyclin: Với dạng anthracyclin thông thường, tiêu chảy xảy ra không phổ biến (khoảng 15%) nhưng ở dạng doxorubicin liposome, tiêu chảy lên đến 45%, trong đó 3% ở mức độ 3-4, đặc biệt chủ yếu ở người cao tuổi.
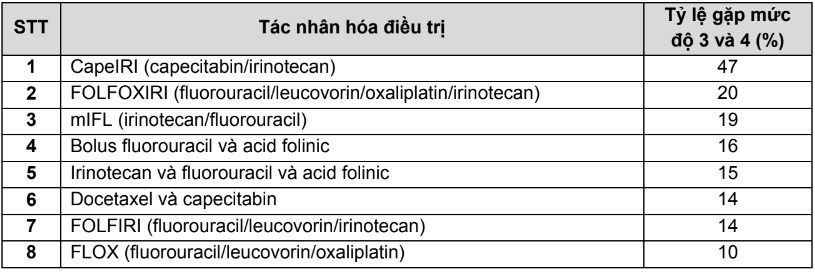
- Tần suất và mức độ tiêu chảy và hướng dẫn kiểm soát tác dụng không mong muốn này của một số tác nhân hóa trị được trình bày trong bảng 1.PL.13, 2.PL.13 và hình 1.PL.13.
Bảng 1.PL.13 Tần suất gặp tiêu chảy ở mức độ 3 và 4 của một số thuốc hóa trị
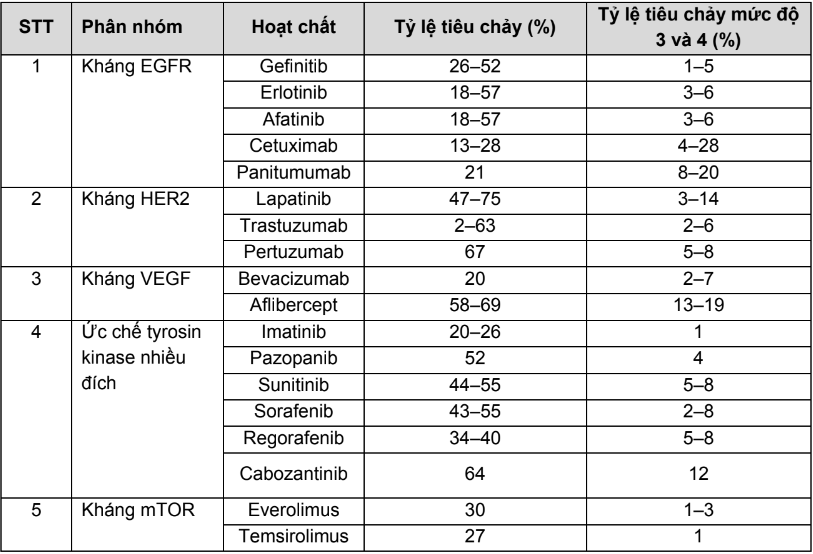
Tần suất và mức độ tiêu chảy của một số tác nhân nhắm trúng đích được trình bày trong bảng 2.PL4.13.
Bảng 2.PL.13. Tần suất và mức độ tiêu chảy của một số tác nhân nhắm trúng đích
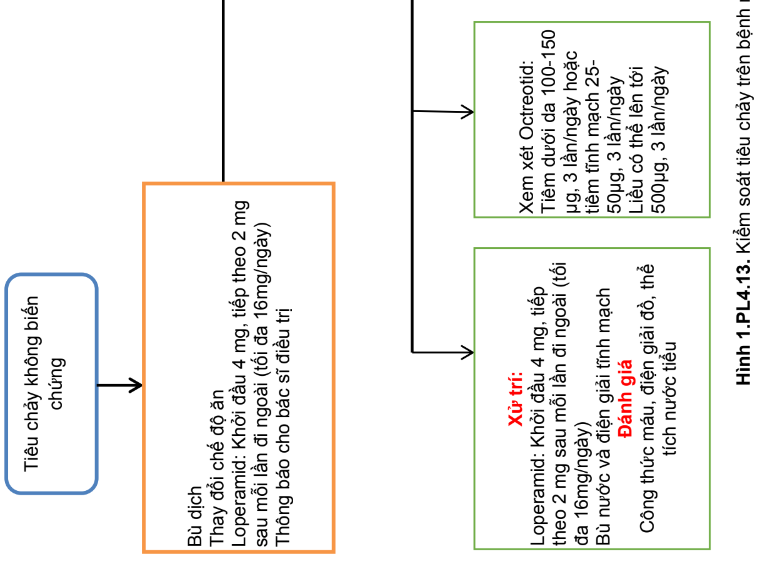
Phụ lục 14. Tác dụng không mong muốn gây thoát mạch và quy trình xử trí thoát mạch của các thuốc điều trị ung thư
- Thoát mạch
+ Triệu chứng lâm sàng
- Xuất hiện ngay sau khi thuốc bị thoát mạch, nhưng có thể xuất hiện muộn từ một ngày đến vài tuần.
- Ban đầu, thường biểu hiện tại chỗ là nóng rát hoặc tê bì, ban đỏ nhẹ, ngứa và sưng phồng.
- Trong vòng 2-3 ngày, ban đỏ và đau tăng lên, da đổi màu và chai cứng lại, bong vảy khô hoặc rộp lên cũng có thể xuất hiện.
- Nếu khối lượng dịch bị thoát mạch ít, các triệu chứng có thể biến mất trong vài tuần tiếp theo. Nếu thuốc thoát ra lan rộng, sâu thì đỏ da, đau, hoại tử, bong vảy và loét sẽ tăng lên; hoại tử vàng có thể xuất hiện sau vài tuần.
- Phân loại các tác nhân gây thoát mạch
Có thể phân loại các thuốc hóa trị thành ba nhóm dựa theo mức độ gây hoại tử mô khi thoát mạch:
- Nhóm chất không gây phỏng (non-vesicant): không gây loét; nếu có thoát mạch thì hiếm khi xảy ra các phản ứng cấp tính hoặc tiến triển thành hoạt tử.
- Nhóm chất gây kích thích (irritant): gây viêm hoặc đau tại vị trí thoát mạch. Một số chất kích thích cũng có thể gây loét, nhưng chỉ trong trường hợp một lượng thuốc rất lớn bị thoát vào mô.
- Nhóm gây phỏng (vesicant): khi bị thoát mạch có thể gây phồng rộp hoặc loét, thậm chí gây hoại tử mô hoặc lột da.
Bảng 1.PL.14. Phân loại các tác nhân gây thoát mạch
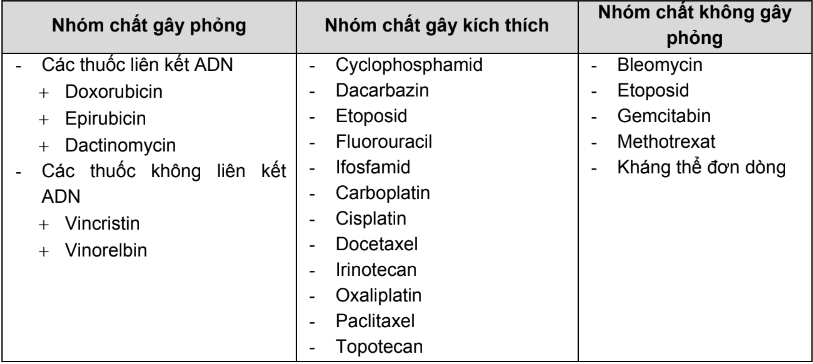
- Các yếu tố nguy cơ gây thoát mạch
+ Yếu tố liên quan tới bệnh nhân
- Mạch máu nhỏ (trẻ em, trẻ sơ sinh,...)
- Tĩnh mạch yếu (người cao tuổi, bệnh nhân ung thư,...)
- Tĩnh mạch cứng, xơ hóa
- Vị trí tiêm tĩnh mạch bị di chuyển
- Suy giảm tuần hoàn (vị trí đặt cannula bị u, phù hạch bạch huyết,...)
- Bệnh mắc kèm (ĐTĐ, hội chứng Raynaud, tổn thương do xạ trị,...)
+ Khó khăn khi báo cáo triệu chứng sớm
- Không có khả năng báo cáo các cảm giác khó chịu (như bệnh nhân bị an thần, hôn mê,...)
- Giảm/mất cảm giác (do kết quả từ bệnh thần kinh, ĐTĐ, bệnh mạch máu ngoại biên,...)
+ Đặt đường truyền và quy trình tiêm truyền
- Nhân viên chưa được đào tạo hoặc thiếu kinh nghiệm
- Vị trí đặt đường truyền không phù hợp (ví dụ: mặt sau bàn tay, gần xương,...)
- Chọc dò tĩnh mạch nhiều lần để đặt đường truyền
- Tiêm bolus
- Tốc độ truyền nhanh
+ Trang thiết bị
- Loại và kích thước catheter
- Kim bướm
+ Tác nhân điều trị
- Khả năng liên kết với ADN
- Khả năng diệt tế bào nhân lên
- Khả năng gây giãn mô hoặc mạch máu
- pH, áp suất thẩm thấu, dung môi pha loãng
- Các chất giải độc đặc hiệu đối với một số nhóm hóa điều trị
- Trong trường hợp bị thoát mạch, có thể sử dụng một số chất giải độc đặc hiệu như trong Bảng 2.PL.14.
Bảng 2.PL.14. Các chất giải độc đặc hiệu đối với một số nhóm hóa điều trị
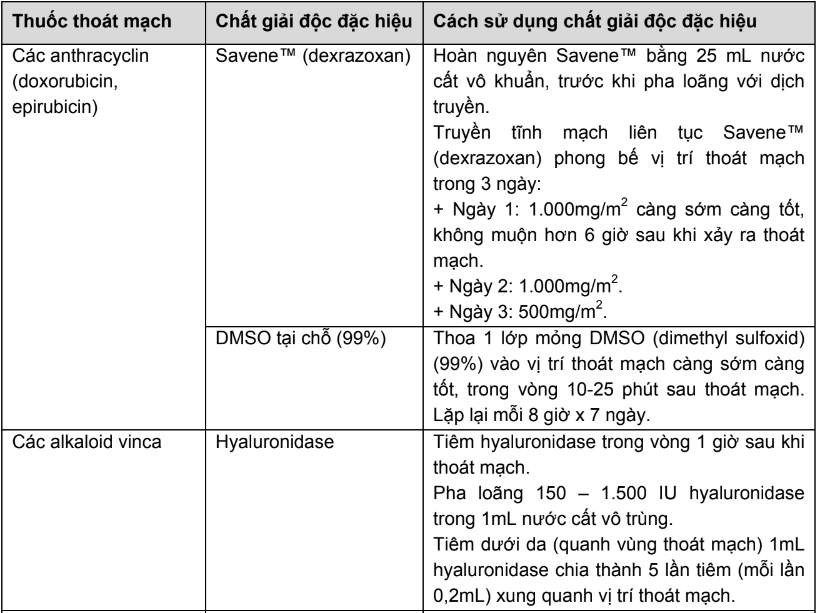

- Dự phòng biến chứng thoát mạch
Một số biện pháp phòng ngừa đơn giản có thể giảm thiểu khả năng thoát mạch là:
- Đối với đường truyền ngoại vi: nên chọn những đường truyền mới được đặt, lựa chọn các tĩnh mạch lớn, còn nguyên vẹn và máu phải trở lại kim tiêm truyền tốt trước khi bắt đầu truyền.
- Vị trí đặt đường truyền nên lựa chọn theo thứ tự ưu tiên sau: Cẳng tay (tĩnh mạch nền, tĩnh mạch đầu và tĩnh mạch giữa), mu bàn tay, cổ tay, hố trước khu u.
- Các kim bướm hoặc kim nhựa cần được cố định chặt bằng băng dính.
- Xác định sự thông của đường truyền bằng cách bơm 5-10mL natriclorid 0,9% hoặc glucose 5%.
- Nên sử dụng catheter tĩnh mạch trung tâm.
- Cần pha loãng các thuốc hóa chất, nên truyền vào tĩnh mạch ở cẳng tay. Sau khi truyền hóa chất nên truyền tiếp dung dịch natri clorid 0,9% hoặc glucose 5%. Trong quá trình truyền, nên theo dõi chặt dấu hiệu đau (thường được mô tả như cảm giác nóng rát chạy dọc theo tĩnh mạch) và kiểm tra biểu hiện ban đỏ và sưng.
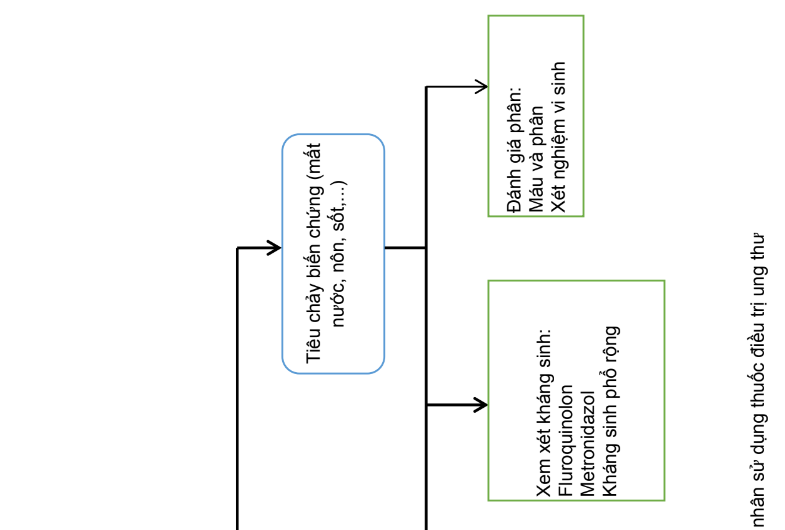
- Quy trình xử trí thoát mạch hóa trị trên bệnh nhân ung thư
Quy trình xử trí thoát mạch hóa trị trên bệnh nhân ung thư được trình bày trong sơ đồ dưới đây:
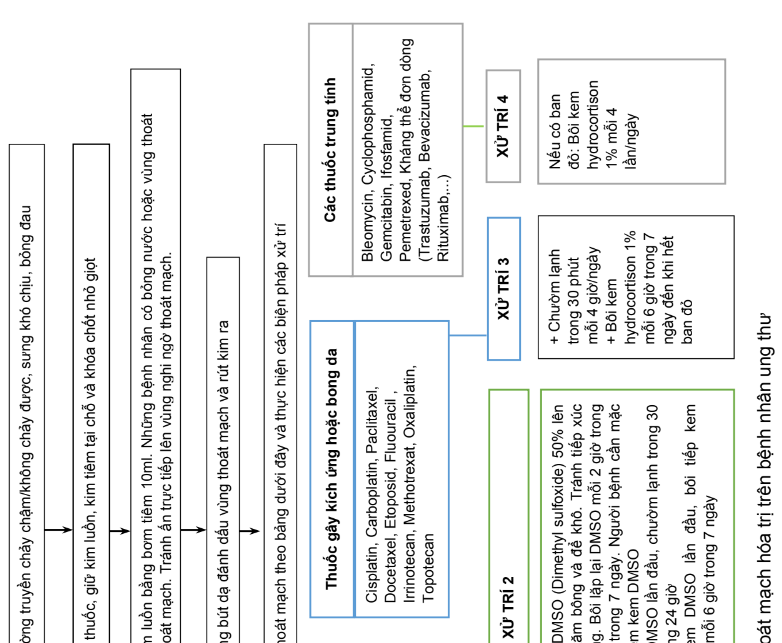
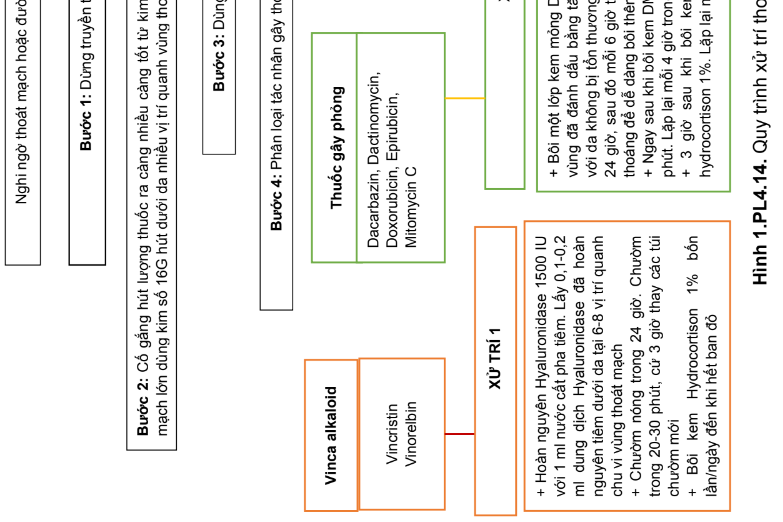
Phụ lục 15. Sốt và giảm bạch cầu trung tính trên bệnh nhân sử dụng hóa trị
- Nguy cơ sốt do giảm bạch cầu theo phác đồ hóa trị
Bảng 1.PL.15. Nguy cơ sốt do giảm bạch cầu theo phác đồ hóa trị
- Dự phòng yếu tố kích thích tăng sinh dòng bạch cầu hạt (Granulocyte colony simulating factor_G-CSF) trên bệnh nhân có giảm bạch cầu do hóa trị
- Đánh giá bệnh nhân cho việc sử dụng dự phòng G-CSF
Đánh giá bệnh nhân cho việc sử dụng dự phòng G-CSF theo sơ đồ dưới đây:
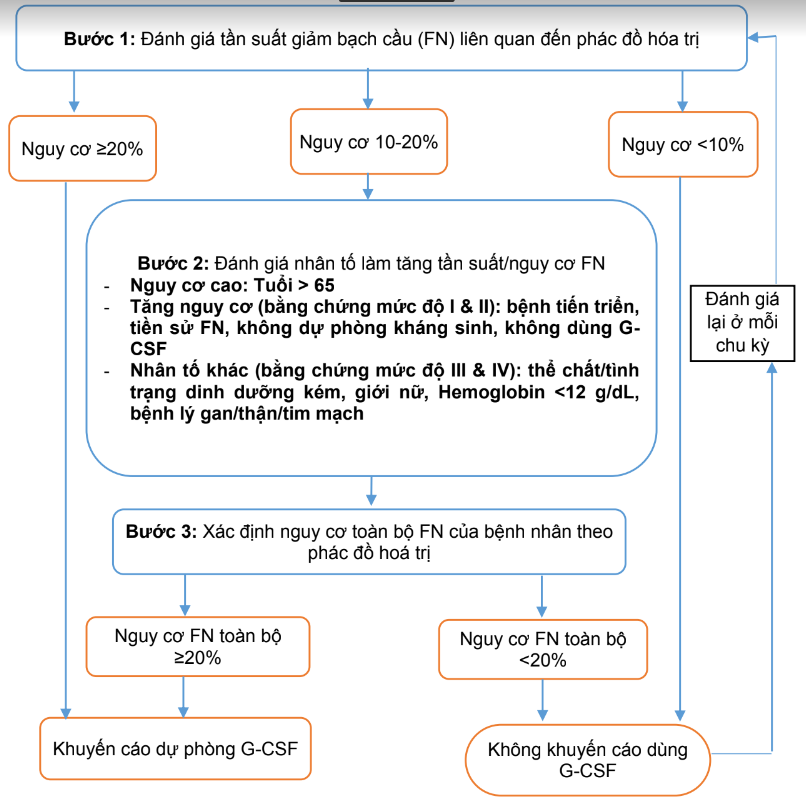
Hình 1.PL.15. Bảng đánh giá bệnh nhân cho việc dự phòng bằng G-CSF theo EORTC
* Các thuốc tăng sinh bạch cầu
- Filgrastim
- Filgrastim là một yếu tố kích thích tăng sinh dòng bạch cầu hạt (G-CSF: Granulocyte colony stimulating factor).
- Nhược điểm: phải dùng hàng ngày, kéo dài cho đến khi số lượng bạch cầu hạt về giá trị bình thường.
- Dự phòng nguyên phát: Dùng G-CSF trong chu kỳ hóa trị đầu tiên ở bệnh nhân được đánh giá là có nguy cơ cao xảy ra FN.
- Dự phòng thứ phát: Dùng G-CSF trong tất cả chu kỳ hóa trị tiếp theo khi bệnh nhân đã có tiền sử biến cố FN hoặc phải giảm/hoãn liều do giảm bạch cầu.
- Điều trị: Dùng CSFs cho FN như liệu pháp hỗ trợ kháng sinh ở bệnh nhân hóa điều trị có phát triển biến chứng liên quan nhiễm trùng (biến chứng sốt do hạ bạch cầu).
- Liều dùng và cách dùng: Liều hàng ngày 5 mcg/kg tiêm dưới da (thường dùng) hoặc truyền tĩnh mạch đến khi bạch cầu phục hồi về mức bình thường hay gần bình thường theo tiêu chuẩn.
- Pegfilgrastim
- Gắn thêm 1 phân tử PEG để kéo dài thời gian bán hủy. Chỉ dùng một liều dưới da 24 giờ sau hóa trị.
- Chỉ dùng trong dự phòng.
- Liều dùng và cách dùng: Một lần duy nhất mỗi chu kỳ, liều 6 mg tiêm dưới da (thường dùng) vào ngày kết thúc hóa trị.
* Nhiễm khuẩn trên bệnh nhân ung thư có giảm bạch cầu trung tính
- Chẩn đoán nhiễm khuẩn trên ung thư có giảm bạch cầu
+ Lâm sàng
- Sốt là dấu hiệu nhiễm khuẩn thường gặp và xuất hiện sớm trên bệnh nhân giảm bạch cầu trung tính. Sốt do giảm bạch cầu được định nghĩa là sốt ở những bệnh nhân giảm bạch cầu khi đo nhiệt độ 3 lần ở miệng trong 24 giờ là ≥ 38,0 0C (100,4 0F) hoặc một lần đo có nhiệt độ ≥38,5 0C (101,3 0F).
- Kiểm tra thường xuyên tất cả vị trí nhiễm khuẩn phổ biến trên bệnh nhân ung thư có giảm bạch cầu trung tính bao gồm: miệng, họng-xoang, mũi, đường hô hấp, đường tiêu hóa, đường tiết niệu, da, mô mềm, vùng đáy chậu và vị trí đặt catheter.
- Cần lưu ý dấu hiệu nhiễm khuẩn trên bệnh nhân giảm bạch cầu trung tính có thể bị che lấp do số lượng bạch cầu thấp dẫn đến khả năng đáp ứng viêm kém. Trong một số trường hợp như sốc nhiễm khuẩn hoặc điều trị bằng corticoid, bệnh nhân có nhiễm khuẩn nhưng không sốt, thậm chí thân nhiệt lại giảm.
+ Cận lâm sàng
- Giảm bạch cầu được định nghĩa là lượng bạch cầu trung tính tuyệt đối < 1.000/μL (tương đương với < 1,0×109/L), giảm bạch cầu nặng khi lượng bạch cầu trung tính tuyệt đối < 500/μL (tương đương với < 0,5×109/L) và giảm bạch cầu rất nặng khi <100/μL (tương đương với < 0,1×109/L). Giảm bạch cầu > 7 ngày được gọi là giảm bạch cầu kéo dài.
- Cấy máu ít nhất 2 lần (bao gồm cả vị trí đặt catheter).
- Cấy các bệnh phẩm khác tại vị trí khác nếu có dấu hiệu nhiễm khuẩn.
- Xét nghiệm huyết học và hóa sinh: hồng cầu, tiểu cầu, ure, điện giải, hóa sinh gan, thận.
- Xét nghiệm chẩn đoán khác: chụp X-quang, chọc hút và sinh thiết tổn thương da, đo phân áp oxy khi có dấu hiệu bệnh hô hấp hoặc thở nhanh...
- Phân tầng nguy cơ nhiễm khuẩn trên bệnh nhân sốt có giảm bạch cầu trung tính
Bảng 2.PL.15. Phân tầng nguy cơ nhiễm khuẩn ở bệnh nhân sốt có giảm bạch cầu trung tính

Bảng 3.PL.15. Thang điểm MASCC (Multinational Association for Supportive Care in Cancer)

* Phác đồ kháng sinh kinh nghiệm trên bệnh nhân giảm bạch cầu trung tính
- Dự phòng nhiễm khuẩn
- Trước khi xem xét dự phòng kháng sinh, bệnh nhân được phân tầng nguy cơ nhiễm khuẩn ở 3 mức là thấp, trung bình và cao dựa trên bệnh lý nền, tình trạng bệnh, thời gian giảm bạch cầu trung tính, phác đồ hóa trị và cường độ phác đồ ức chế miễn dịch.
- Bệnh nhân có nguy cơ nhiễm khuẩn trung bình và cao được khuyến cáo dự phòng đơn độc bằng phác đồ fluoroquinolon (levofloxacin hoặc ciprofloxacin). Ưu tiên levofloxacin trong trường hợp có nguy cơ nhiễm khuẩn niêm mạc liên quan đến vi khuẩn nhóm Streptococcal viridans xâm lấn. Nếu bệnh nhân không dung nạp với fluoroceracil, có thể sử dụng cotrimoxazol.
- Điều trị nhiễm khuẩn
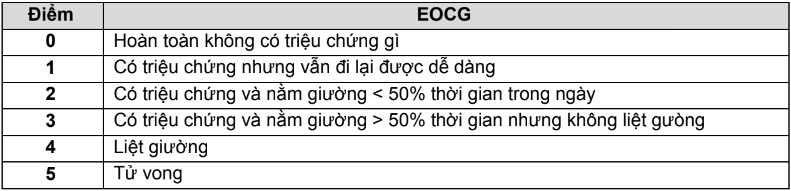
- Sau khi phân tầng nguy cơ các biến chứng nhiễm khuẩn dựa trên thời điểm sốt, thời gian và mức độ giảm bạch cầu trung tính, điểm ECOG (định nghĩa như bảng 4.PL.15), điểm MASCC (định nghĩa như bảng 2.PL.15), chức năng gan, thận, bệnh lý cấp tính mắc kèm, phác đồ điều trị và tình trạng bệnh lý nền, bệnh nhân được điều trị như sau:
+ Đối với bệnh nhân nguy cơ thấp:
- Bệnh nhân ngoại trú: sử dụng kháng sinh đường uống với phác đồ phối hợp ciprofloxacin/amoxicillin-acid clavulanic hoặc ciprofloxacin/clindamycin nếu bệnh nhân dị ứng penicillin hoặc phác đồ đơn độc moxifloxacin hoặc levofloxacin. Có thể sử dụng phác đồ kháng sinh đường tĩnh mạch.
- Bệnh nhân nội trú: sử dụng kháng sinh đường uống với phác đồ phối hợp ciprofloxacin/amoxicillin-acid clavulanic hoặc ciprofloxacin/clindamycin nếu bệnh nhân dị ứng penicillin hoặc phác đồ đơn độc moxifloxacin.
- Bệnh nhân cũng có thể sử dụng phác đồ kháng sinh đường tĩnh mạch như bệnh nhân nguy cơ cao.
- Chỉ sử dụng phác đồ đường uống cho bệnh nhân không buồn nôn/nôn, dung nạp tốt và không được dự phòng bằng fluoroquinolon trước đó. Moxifloxacin không có tác dụng trên Pseudomonas aeruginosa nên không sử dung moxifloxacin trong trường hợp nghi ngờ nhiễm Pseudomonas aeruginosa.
+ Đối với bệnh nhân nguy cơ cao:
Sử dụng kháng sinh đường tĩnh mạch: Sử dụng phác đồ đơn độc piperacillin-tazobactan, carbapenem; ceftazidim hoặc cefepim.
Phối hợp thêm kháng sinh vào phác đồ khuyến cáo trong các trường hợp sau:
- Trường hợp nghi ngờ nhiễm Pseudomonas aeruginosa (ví dụ tiền sử nhiễm Pseudomonas aeruginosa): phối hợp các kháng sinh nhạy cảm trên Pseudomonas aeruginosa
- Bệnh nhân có lâm sàng không ổn định: Phối hợp β-lactam phổ rộng (meropenem, piperacillin-tazobactan, imipenem-cilastatin) với aminoglycosid và vancomycin.
- Thêm vancomycin vào phác đồ điều trị kinh nghiệm trong các trường hợp: có biểu hiện lâm sàng rõ ràng của nhiễm khuẩn nghiêm trọng liên quan đến đặt catheter tĩnh mạch; cấy máu dương tính với vi khuẩn gram dương trước khi làm kháng sinh đồ; đã biết có Pneumococci kháng penicillin/cephalosporin hoặc MRSA (Methicillin- resistant Staphylococcus aureus); bệnh nhân có lâm sàng không ổn định (hạ HA hoặc sốc) và đang chờ kết quả cấy máu; nhiễm khuẩn da/mô mềm (đặc biệt các nơi nhiễm khuẩn do MRSA là phổ biến). Trong trường hợp nhiễm vi khuẩn kháng vancomycin hoặc bệnh nhân không dùng được vancomycin: dùng linezolid hoặc daptomycin.
- Điều chỉnh phác đồ kháng sinh theo vị trí nhiễm khuẩn, hình ảnh X quang và/hoặc kháng sinh đồ (nếu có):
- Thâm nhiễm phổi: thêm azithromycin hoặc fluoroquinolon để bao phủ vi khuẩn không điển hình. Cân nhắc thêm vancomycin hoặc linezolid nếu nghi ngờ nhiễm MRSA.
- Nếu có biến chứng như hạ HA và viêm phổi hoặc nghi ngờ vi khuẩn kháng thuốc: thêm aminoglycosid hoặc fluoroquinolon và/hoặc vancomycin.
- Nếu có viêm phổi hoặc nhiễm khuẩn huyết do vi khuẩn gram âm: thêm vancomycin hoặc chuyển sang carbapenem nếu trước đó chưa dùng carbapenem..
- Nhiễm khuẩn xoang/mũi: thêm kháng sinh tác dụng trên vi khuẩn gram dương nếu viêm mô tế bào quanh mắt do nhiễm khuẩn xoang/mũi mở rộng.
- Nhiễm khuẩn tại miệng/niêm mạc miệng: nếu có loét/hoại tử, cần đảm bảo phác đồ điều trị có phổ trên vi khuẩn kị khí.
- Nhiễm khuẩn tại da/mô mềm: thêm kháng sinh tác dụng trên vi khuẩn gram dương.
- Đau vùng bụng: Nếu nghi ngờ nhiễm Clostridium difficile, thêm vancomycin (ưu tiên) hoặc fidaxomicin hoặc metronidazol. Đảm bảo phác đồ điều trị có phổ trên vi khuẩn kị khí.
- Tiêu chảy: thêm vancomycin (ưu tiên) hoặc fidaxomicin hoặc metronidazol nếu nghi ngờ hoặc xác định nhiễm Clostridium difficile.
- Đau quanh trực tràng: đảm bảo phác đồ điều trị có phổ trên vi khuẩn kị khí. Cân nhắc sử dụng kháng sinh tác dụng trên Enterococci.
- Đặt các thiết bị can thiệp mạch: thêm kháng sinh tác dụng trên vi khuẩn gram dương ngay khi bắt đầu hoặc sau 48 giờ khi không đáp ứng.
- Mụn sẩn/các dạng tổn thương khác: thêm kháng sinh tác dụng trên vi khuẩn gram dương.
- Các triệu chứng trên thần kinh trung ương: phác đồ kháng sinh ban đầu dựa trên kết quả hội chẩn. Nếu nghi ngờ viêm màng não, sử dụng phác đồ phối hợp kháng sinh β-lactam có tác dụng trên Pseudomonas aeruginosa (cefepim, ceftazidim, meropenem) với vancomycin và ampicillin (để bao phủ Listeriosis). Nếu dùng meropenem thì không cần phối hợp ampicillin.
+ Nếu bệnh nhân có nguy cơ nhiễm vi khuẩn kháng thuốc như huyết động không ổn định hoặc cấy máu dương tính hoặc có nguy cơ tiếp xúc với vùng lưu hành vi khuẩn kháng thuốc:
- Nếu nghi ngờ nhiễm tụ cầu vàng kháng methicillin (MRSA): thêm vancomycin, linezolid hoặc daptomycin.
- Nếu nghi ngờ nhiễm cầu khuẩn ruột kháng Vancomycin (VRE): thêm linezolid hoặc daptomycin.
- Nếu nghi ngờ nhiễm chủng tiết men beta-lactamase phổ rộng (ESBL): dùng phác đồ carbapenem (meropenem hoặc imipenem-cislastatin).
- Nếu nghi ngờ nhiễm Klebsiella sinh carbapenemases (KPCs): dùng colistin hoặc tigecyclin.
+ Bệnh nhân dị ứng penicillin có dung nạp cephalosporin nhưng có tiền sử phản ứng quá mẫn mức trung bình như phát ban, co thắt phế quản thì tránh dùng β-lactam. Có thể thay thế bằng phác đồ phối hợp ciprofloxacin/clindamycin hoặc aztreonam/vancomycin.
- Thời gian điều trị kháng sinh
- Nếu xác định được ổ nhiễm trùng gây triệu chứng sốt, kháng sinh cần được dùng theo thời gian tương ứng với tác nhân gây bệnh cụ thể và vị trí nhiễm trùng (có thể kéo dài 7-10 ngày, thậm chí 14 ngày).
- Trong trường hợp không rõ nguồn gốc nhiễm trùng, thời điểm ngừng thuốc kháng sinh thường phụ thuộc vào tình trạng giảm sốt và giảm bạch cầu. Nên ngừng thuốc kháng sinh nếu số lượng bạch cầu đa nhân trung tính tăng đến > 500/μl và bệnh nhân hết sốt.
- Đối với bệnh nhân không rõ ổ nhiễm trùng, đã hạ sốt nhưng vẫn trong tình trạng giảm bạch cầu, kéo dài điều trị tới 14 ngày đồng thời theo dõi sát sao khi ngừng kháng sinh.
- Đối với bệnh nhân xác định được ổ nhiễm trùng và lâm sàng đáp ứng với điều trị kháng sinh, nên chuyển đổi đường dùng từ đường tiêm sang uống thích hợp để hoàn thành quá trình điều trị.
Bảng 4.PL.15. Chỉ số tình trạng chức năng toàn thân
Phụ lục 16. Thiếu máu và điều trị thiếu máu do hóa trị
Thiếu máu và thiếu sắt là biến chứng thường gặp trên bệnh nhân có khối u rắn hoặc bệnh ác tính huyết học, đặc biệt trên bệnh nhân sử dụng hóa trị. Thiếu máu liên quan đến các triệu chứng mệt mỏi, suy giảm thể chất, chất lượng cuộc sống và thời gian sống còn toàn bộ.
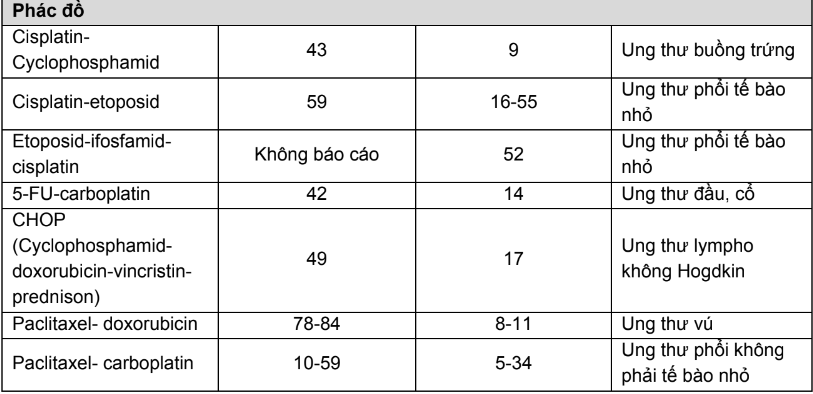
- Nguy cơ gây thiếu máu của tác nhân/phác đồ hóa trị
Nguy cơ gây thiếu máu của tác nhân/phác đồ hóa trị được trình bày trong bảng sau:
Bảng 1.PL16. Tỷ lệ thiếu máu liên quan đến tác nhân phác đồ hóa trị
- Quản lý thiếu máu do hóa trị trên bệnh nhân có khối u rắn hoặc bệnh ác tính huyết học
Quản lý thiếu máu do hóa trị trên bệnh nhân có khối u rắn hoặc bệnh huyết học ác tính, được trình bày như hình dưới đây.
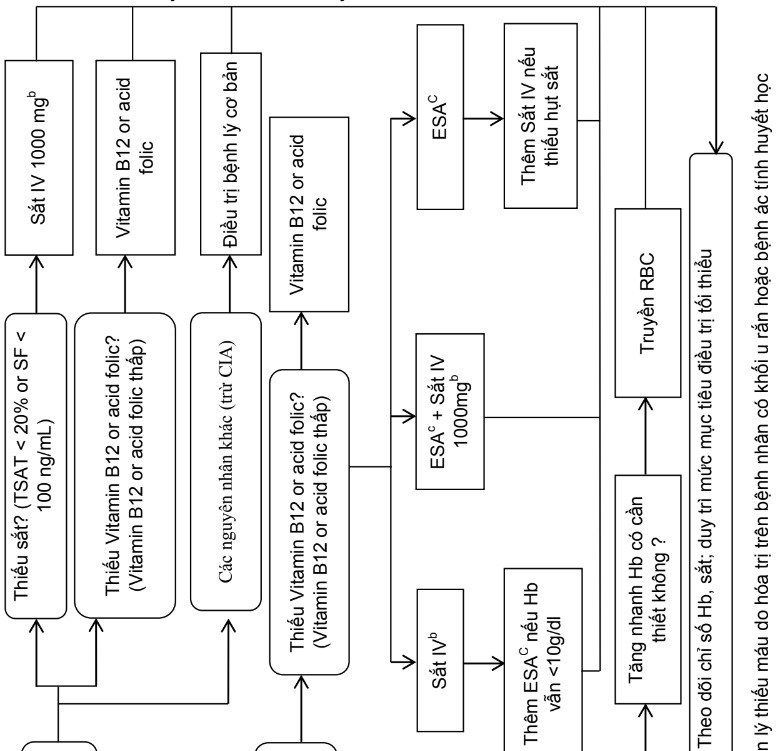
- Chú thích:
- a: Các thông số khác đánh giá tình trạng thiếu sắt: %HPYO > 5% và hàm lượng Hb của hồng cầu lưới < 28pg
- b: Liều duy nhất 1.000 mg sắt hoặc tổng liều tương đương trong nhiều lần truyền.
- Sắt đường uống được xem xét khi ferritin < 30ng/mL và CRP < 5mg/l
- c: Liều dùng ESA cần tuân thủ hướng dẫn sử dụng của thuốc (ví dụ như 450IU/tuần/kg cân nặng đối với epoetin alpha, beta, zeta hoặc 6,75mg/kg cân nặng mỗi 3 tuần hoặc 2,25mg/kg cân nặng hàng tuần đối với darbepoetin alpha; 20.000IU mỗi lần một tuần đối với epoetin theta, có thể tăng gấp đôi sau 4 tuần khi không đáp ứng. Không được khuyến cáo tăng liều ESA hoặc đổi sang một ESA khác trong vòng 4-8 tuần ở bệnh nhân không đáp ứng.
- Ký hiệu: CRP: protein C phản ứng; ESA: tác nhân kích thích hồng cầu, Hb: haemoglobin, ID: thiếu hụt sắt; IV: tĩnh mạch; RBC: hồng cầu; SF: ferritin huyết thanh; TSAT: độ bão hòa transferrin.
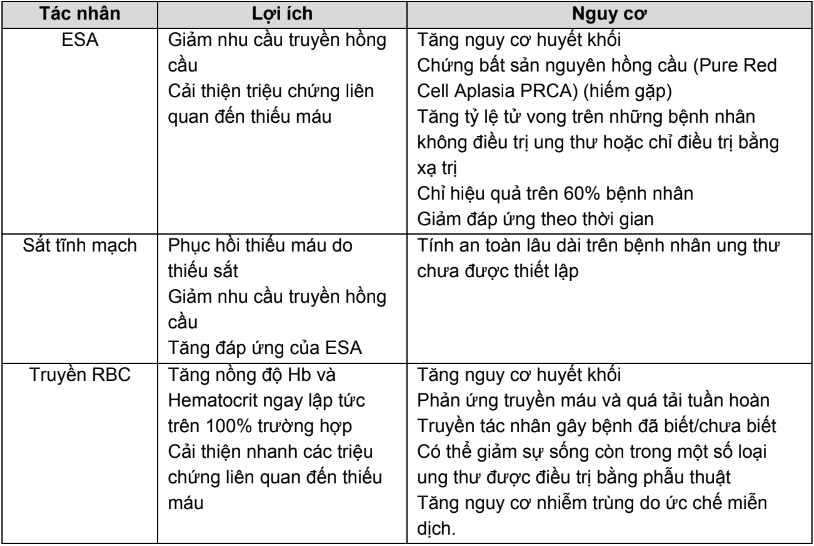
- Tuy nhiên, khi dự phòng và điều trị thiếu máu, thiếu sắt do hóa trị sẽ có một số nguy cơ như sau:
Bảng 2.PL.16. Nguy cơ và lợi ích của điều trị thiếu máu và thiếu sắt ở bệnh nhân ung thư
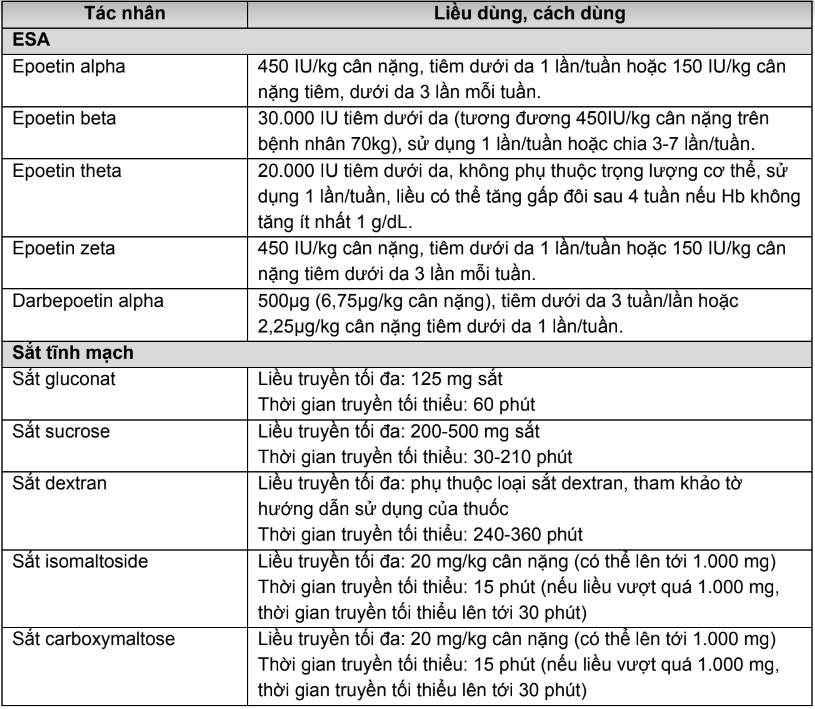
- Liều thường dùng ESA và sắt trong điều trị thiếu máu và thiếu sắt do hoá trị như sau:
Bảng 3.PL.16. Liều dùng và cách dùng một số tác nhân kích thích hồng cầu và sắt
Phụ lục 17. Tiêu chuẩn thực hành trong giai đoạn chuẩn bị thuốc điều trị ung thư
* Giai đoạn này nên được thực hiện trong buồng pha chế thuốc độc tế bào chuẩn có áp lực âm.
- Rửa tay với xà phòng và nước, đeo găng theo hướng dẫn.
- Lau bề mặt bên trong tủ pha chế.
- Lau lọ thuốc bằng cồn 70% để loại bỏ nhiễm bẩn với thuốc độc hại.
- Lau vật tư sử dụng cho chuẩn bị thuốc bằng cồn 70% trước khi đặt bên trong tủ pha chế.
- Sử dụng kim tiêm có thể tích phù hợp, tránh hút đầy hơn 75% chiều dài bơm tiêm.
- Ống tiêm 3 mL hút dịch không vượt quá 2,3 mL.
- Ống tiêm 5 mL hút dịch không vượt quá 3,8 mL.
- Ống tiêm 10 mL hút dịch không vượt quá 7,5 mL.
- Ống tiêm 20 mL hút dịch không vượt quá 15 mL.
- Ống tiêm 30 mL hút dịch không vượt quá 22,5 mL.
- Ống tiêm 60 mL hút dịch không vượt quá 50 mL.
- Mỗi kim tiêm không dùng để chọc quá 3 lần.
- Kiểm tra dung dịch sau khi hoàn nguyên để đảm bảo thuốc được hòa tan hoàn toàn trước khi rút dung dịch thuốc ra khỏi lọ/ống thuốc.
- Điều chỉnh thể tích dung dịch thuốc và/hoặc loại bọt khí trong kim tiêm trước khi rút kim tiêm ra khỏi lọ.
- Không dùng cả hai tay để đậy nắp bơm tiêm chứa thuốc, pít tông nên được kéo xuống để loại thuốc ở lõi kim tiêm và gắn một kim tiêm mới trước khi bơm thuốc vào túi truyền hoặc trước khi đưa sang khu vực sử dụng.
- Không cắm bộ dây truyền vào túi truyền chứa thuốc độc hại hoặc xả dây truyền bằng dung dịch thuốc độc hại vào môi trường mà không được kiểm soát. Nên cắm bộ dây truyền vào túi truyền ngay trước khi thêm thuốc vào dung dịch truyền.
- Chuẩn bị thuốc điều trị cho một bệnh nhân tại một thời điểm. Hạn chế chuẩn bị cùng lúc nhiều thuốc trong không gian làm việc của tủ pha chế tại một thời điểm.
- Hoàn nguyên thuốc trong lọ:
- Sát khuẩn nắp cao su với gạc tẩm cồn tiệt trùng, để khô hoàn toàn ít nhất 10 giây để tiệt khuẩn. Bề mặt lọ phải khô để tránh đưa cồn vào lọ.
- Sử dụng kỹ thuật rút thuốc áp lực âm để hạn chế việc thuốc phun ra khỏi lọ do áp lực trong lọ quá cao.
- Nên sử dụng gạc tiệt trùng tẩm cồn bọc quanh kim tiêm và nắp lọ trong khi rút thuốc ra khỏi lọ.
- Sau khi rút dung dịch thuốc ra khỏi lọ, lau nắp lọ bằng gạc tẩm cồn để loại các giọt nhỏ thuốc phun ra khỏi lọ.
- Thao tác với ống thuốc:
- Gõ vào ống để loại bỏ thuốc ở phần trên cổ ống thuốc.
- Lau cổ ống thuốc bằng gạc tẩm cồn.
- Sử dụng thiết bị bẻ ống hoặc bọc gạc xung quanh cổ ống để bẻ ống thuốc,không sử dụng kẹp Kocher để bẻ ống.
- Loại bỏ đầu ống thuốc vào hộp chứa đồ sắc nhọn.
- Để ống khô, thêm từ từ chất pha loãng theo thành ống, nghiêng và xoay ống để đảm bảo độ ẩm của bột và lắc chậm để hòa tan.
- Rút dung dịch thuốc ra khỏi ống bằng kim lọc hoặc ống hút có bộ lọc hạt 5- micron. Điều chỉnh thể tích sau khi bỏ bộ lọc.
- Loại bọt khí trong ống hoặc điều chỉnh thể tích bằng cách đóng nắp kim tiêm, đẩy pít tông tăng dần tới khi dung dịch xuất hiện ở trung tâm kim tiêm. Điều chỉnh thể tích bằng cách loại phần dư dung dịch trong ống thuốc.
- Nếu thuốc độc hại ổn định trên 24 giờ và sẽ tiếp tục được sử dụng, chuyển thuốc vào lọ vô trùng có dán nhãn và ghi ngày rõ ràng.
- Kiểm tra và ghi nhãn cho sản phẩm đúng quy định.
- Rửa tay ngay sau khi tháo bỏ găng.
Phụ lục 18. Tiêu chuẩn thực hành trong giai đoạn thực hiện thuốc điều trị ung thư
- Thực hiện thuốc đường tiêm truyền tĩnh mạch:
- Chuẩn bị trang bị bảo hộ: găng tay, áo bảo hộ, khẩu trang và các thiết bị như bơm tiêm, kim tiêm, dây truyền, thiết bị tiêm truyền tự động.
- Chuẩn bị sẵn bộ kít dùng cho sự cố tràn và thùng đựng rác thải y tế.
- Mặc trang phục bảo hộ: rửa tay, đeo đôi găng thứ nhất, mặc áo choàng rồi đeo khẩu trang, sau đó đeo đôi găng thứ hai.
- Luôn thực hiện các động tác ở vị trí thấp hơn vị trí của mắt.
- Kiểm tra trực quan thuốc trước khi truyền.
- Đặt một miếng thấm hút có mặt sau làm bằng plastic dưới vị trí tiêm truyền để thấm thuốc rò rỉ ra và ngăn ngừa thuốc tiếp xúc với da bệnh nhân.
- Chỉ được xả các thuốc không độc hại hoặc tráng dây truyền bằng các dung dịch không chứa thuốc độc hại ở khu vực thực hiện thuốc.
- Khi loại bọt khí khỏi bơm tiêm hoặc dây truyền, nên chặn đầu kim tiêm, bơm tiêm hoặc dây truyền bằng bông vô trùng tẩm cồn để thu hồi bất kỳ lượng thuốc điều trị ung thư nào ngẫu nhiên thoát ra.
- Luôn tráng dây truyền trước và sau mỗi lần thực hiện thuốc, giữa hai thuốc, bằng dung môi tiêm truyền thích hợp như natri clorid 0,9% hoặc glucose 5%.
- Truyền thuốc theo y lệnh (kiểm soát tốc độ truyền,...)
- Làm sạch bề mặt tiếp xúc với thuốc độc hại bằng chất tẩy rửa thích hợp.
- Loại bỏ bơm tiêm, chai truyền (vẫn gắn với bộ dây truyền) đã sử dụng vào túi/hộp chứa rác thải độc hại theo quy định xử lý rác thải y tế.
- Tháo và loại bỏ găng cẩn thận, rửa tay ngay sau khi tháo găng.
*Thực hiện thuốc đường tiêm bắp hoặc tiêm dưới da:
- Chuẩn bị trang phục bảo hộ (2 lớp găng tay, áo bảo hộ, kính bảo hộ, khẩu trang) và thiết bị cần thiết (bơm tiêm, kim an toàn, kim rút thuốc ra).
- Chuẩn bị sẵn bộ kít dùng cho sự cố tràn và thùng đựng rác thải y tế.
- Mặc trang phục bảo hộ: rửa tay, đeo đôi găng thứ nhất, mặc áo bảo hộ rồi đeo khẩu trang, sau đó đeo đôi găng thứ hai.
- Luôn thực hiện các động tác ở vị trí thấp hơn vị trí của mắt.
- Kiểm tra trực quan thuốc trước khi tiêm.
- Tiêm thuốc theo y lệnh.
- Tháo nắp bơm tiêm và nối với hệ thống kim an toàn.
- Không loại bọt khí từ bơm tiêm hoặc tráng kim an toàn.
- Loại bỏ ống tiêm (vẫn gắn với hệ thống kim an toàn) đã sử dụng vào túi/hộp chứa rác thải độc hại theo quy định xử lý rác thải y tế.
- Tháo và loại bỏ găng cẩn thận, rửa tay ngay sau khi tháo găng.
Phụ lục 19. Một số nội dung tư vấn cho người bệnh mắc bệnh ung thư
1. Thông tin về hóa trị
- Hóa trị là gì?
- Hóa trị là thuốc được sử dụng để ngăn chặn các tế bào phát triển nhanh, trong đó có các tế bào ung thư và cả các tế bào khỏe mạnh phát triển. Vì vậy, có thể gây ra một số tác dụng phụ như rụng tóc, buồn nôn và giảm bạch cầu. Các tác dụng bất lợi thường đỡ hơn hoặc biến mất sau khi dừng điều trị.
- Hóa trị được thực hiện như thế nào?
- Hóa trị được đưa vào cơ thể theo nhiều đường khác nhau nhưng phổ biến nhất là đường tiêm truyền tĩnh mạch hoặc đường uống.
- Thuốc dùng đường tĩnh mạch được tiêm truyền trực tiếp vào máu thông qua một ống đặt vào cánh tay hoặc ngực. Những loại thuốc này cần được thực hiện tại chuyên khoa ung thư của bệnh viện.
- Thuốc hóa trị đường uống là viên nén hoặc viên nang.
- Hóa trị có thể được sử dụng theo chu kỳ. Một chu kỳ là thời gian giữa các lần điều trị và được tính bao gồm cả ngày hóa trị. Vì hóa trị tấn công các tế bào phát triển nhanh, cơ thể Ông/Bà sẽ cần thời gian để phục hồi lại các tế bào khỏe mạnh sau mỗi lần điều trị.
- Hóa trị có thể bao gồm một loại thuốc hoặc là phối hợp của hai hoặc nhiều loại thuốc.
- Các loại thuốc phối hợp trong hóa trị đều có tác dụng ngăn chặn các tế bào ung thư phát triển nhanh, nhưng mỗi loại tấn công tế bào ung thư theo các cách khác nhau.
- Một số điều khác Ông/Bà nên biết về điều trị?
+ Một số loại thuốc có thể ảnh hưởng đến tác dụng của thuốc hóa trị nếu dùng cùng nhau. Hãy thông tin bác sĩ những loại thuốc bản thân Ông/Bà đang dùng như:
- Thuốc điều trị theo chuyên khoa khác
- Các loại thảo mộc
- Vitamin
- Thuốc không kê đơn
+ Trước khi hóa trị có thể cần lấy máu để xét nghiệm.
+ Điều trị có thể làm cho cơ thể Ông/Bà dễ bị nhiễm trùng. Nên rửa tay thường xuyên và tránh tiếp xúc với những người bị bệnh trong thời gian điều trị.
+ Nên uống đủ nước mỗi ngày trong thời gian hóa trị trừ khi Ông/Bà được yêu cầu hạn chế lượng nước sử dụng, nên hỏi kỹ bác sĩ về lượng nước được phép sử dụng.
+ Thuốc hóa trị có thể gây buồn nôn. Ông/Bà có thể cần sử dụng một số thuốctrước khi hóa trị để giúp ngăn ngừa buồn nôn hoặc nôn. Ăn một số bữa nhỏ trong ngày có thể giúp giảm buồn nôn.
+ Phụ nữ không nên mang thai và nên sử dụng biện pháp tránh thai trong khi hóa trị.
+ Đàn ông được điều trị hóa trị nên sử dụng phương pháp tránh thai (bao cao su) khi quan hệ tình dục.
+ Hóa trị có thể ảnh hưởng đến khả năng có con của Ông/Bà. Cần trao đổi với bác sĩ trước khi hóa trị nếu Ông/Bà dự định có con trong tương lai.
2. Tác dụng phụ giảm bạch cầu
Bạch cầu đóng vai trò quan trọng trong chống nhiễm trùng. Khi số lượng bạch cầu giảm xuống dưới mức bình thường, Ông/Bà có nhiều nguy cơ bị nhiễm trùng hơn.
Một trong các nguyên nhân khiến bạch cầu xuống dưới mức bình thường là xạ trị hoặc hóa trị.
Các biện pháp phòng ngừa nhiễm trùng khi số lượng bạch cầu giảm
- Rửa tay thường xuyên, đặc biệt là trước và sau khi ăn và sau khi đi vệ sinh.
- Người khác nên rửa tay trước khi tiếp xúc với Ông/Bà.
- Không dùng chung khăn với người khác.
- Vệ sinh cá nhân sạch sẽ. Thoa kem dưỡng da cho da khô. Kiểm tra da xem có bị vết cắt, phát ban, đỏ, sưng, đau, ngứa, thoát nước hoặc mùi. Nếu bị vết cắt trên da và không lành trong ba ngày, xin ý kiến bác sĩ điều trị.
- Đánh răng sau khi ăn và trước khi đi ngủ bằng bàn chải đánh răng mềm. Súc miệng bằng dung dịch súc miệng không có cồn.
- Thông tin đến bác sĩ về bất kỳ vết đỏ, mảng trắng, vết cắt hoặc vết sưng ở bên trong miệng, nướu hoặc môi, đau họng, ho.
- Giữ móng tay và móng chân cắt ngắn và sạch sẽ.
- Khi đi tiểu hoặc đi tiêu, dùng khăn giấy mềm lau từ trước ra sau và rửa tay kỹ. Liên hệ nhân viên y tế nếu nước tiểu thay đổi về màu sắc, có mùi hoặc tiểu són.
- Trao đổi với nhân viên y tế nếu bị tiêu chảy.
- Tránh sử dụng lưỡi dao hoặc các vật sắc nhọn.
- Đeo găng tay khi làm vườn.
- Kiểm tra nhiệt độ cơ thể hai lần một ngày, vào buổi sáng và trước khi đi ngủ. Liên hệ nhân viên y tế nếu bị sốt 38O C, lạnh, đổ mồ hôi nhiều hoặc cảm thấy mệt mỏi hơn bình thường.
- Cố gắng nghỉ ngơi, giữ thái độ lạc quan vui vẻ.
- Tìm một việc thú vị để làm (một sở thích, một công việc).
- Nghỉ ngơi và tập thể dục. Cố gắng ngủ 6 đến 8 giờ mỗi đêm.
- Thực hiện ăn chín uống sôi.
- Tránh những điều này khi số lượng bạch cầu thấp
+ Tránh tiếp xúc với các nguồn lây nhiễm có thể:
- Người mắc bệnh truyền nhiễm như: viêm họng, cảm lạnh, lở loét, tiêu chảy, cúm, đau mắt đỏ, bệnh thủy đậu, sởi hoặc quai bị.
- Nơi đông người.
- Nơi ao tù nước đọng như nước trong lọ hoa, cốc giả.
- Tránh tiếp xúc với vật nuôi hoặc chất thải của con người.
- Rất thận trọng khi sử dụng lưỡi dao cạo hoặc các vật sắc nhọn khác.
- Không vệ sinh móng tay bằng dụng cụ sắc nhọn.
- Tham khảo ý kiến bác sĩ trước khi tiêm chủng.
+ Bản thân Ông/Bà đóng vai trò quan trọng trong việc bảo vệ chính bản thân mình tránh bị nhiễm trùng khi bị giảm bạch cầu.
3. Tác dụng phụ mệt mỏi liên quan đến ung thư
Mệt mỏi liên quan đến ung thư là một trong những tác dụng phụ phổ biến nhất của ung thư và phương pháp điều trị ung thư. Loại mệt mỏi này rất khác so với cảm giác mệt mỏi trong cuộc sống hàng ngày. Mệt mỏi có thể bao gồm thể chất, tinh thần và cảm xúc.
- Điều gì gây ra mệt mỏi liên quan đến ung thư?
Mệt mỏi liên quan đến ung thư có thể được gây ra bởi bất kỳ nguyên nhân sau đây:
- Điều trị ung thư
- Một số loại thuốc khác
- Thiếu máu (số lượng hồng cầu thấp)
- Thay đổi giấc ngủ
- Căng thẳng
- Ăn không ngon
- Đau
- Các vấn đề khác về sức khỏe
- Một số cách giúp Ông/Bà giảm mệt mỏi
- Luôn hoạt động mỗi ngày. Biến các hoạt động nhỏ như tập thể dục thành thói quen hàng ngày: đi bộ ngắn, thực hiện các bài tập nhẹ nhàng hoặc công việc nhẹ trong hoặc xung quanh nhà.
- Lập kế hoạch hoạt động trong một ngày.
- Uống nhiều nước. Uống tám cốc (mỗi cốc 250 mL) nước/ngày, trừ khi bác sĩ có hướng dẫn khác với Ông/Bà.
- Cố gắng ăn nhiều bữa nhỏ hoặc đồ ăn nhẹ. Ăn thực phẩm giàu protein như thịt, cá, phô mai, sữa chua và sữa lắc để cung cấp thêm vitamin, khoáng chất, calo và protein cho Ông/Bà giúp chống mệt mỏi.
- Dùng các sản phẩm bổ sung dinh dưỡng như các loại sữa bổ sung dinh dưỡng.
- Tinh thần ổn định đóng vai trò rất quan trọng trong quá trình điều trị và hồi phục.
4. Thông tin tác dụng phụ - Buồn nôn và ói mửa
- Tại sao người bệnh ung thư bị buồn nôn và nôn?
Nôn hoặc buồn nôn có thể do bất kỳ nguyên nhân nào sau đây:
- Một số loại thuốc hóa trị
- Một số loại thuốc điều trị sinh học
- Xạ trị vào ngực, dạ dày hoặc lưng
- Đau
- Lo lắng
- Táo bón
- Vị trí ung thư
- Một số loại thuốc (như thuốc giảm đau opioid)
- Gây mê trong phẫu thuật hoặc thủ thuật
- Mức độ bất thường của chất điện giải (khoáng chất) trong máu
- Lượng đường trong máu cao
- Nhiễm trùng hoặc các bệnh khác
- Tại sao buồn nôn và nôn xảy ra?
- Hóa trị hoặc liệu pháp sinh học có thể gây kích ứng dạ dày hoặc kích hoạt trung tâm nôn trong não. Buồn nôn và nôn có thể xảy ra một vài giờ ngay sau khi điều trị hoặc muộn hơn một vài ngày sau khi điều trị.
- Không phải tất cả các loại thuốc hóa trị và sinh học đều gây buồn nôn và nôn.
- Tần suất và thời gian nôn hoặc buồn nôn xảy ra phụ thuộc vào loại thuốc, liều dùng và cách dùng thuốc.
- Các biện pháp để giúp giảm buồn nôn và nôn?
+ Thuốc chống nôn
- Thuốc chống nôn được sử dụng để giúp ngăn ngừa và kiểm soát buồn nôn và nôn.
- Ông/Bà có thể cần phải uống thuốc chống nôn thường xuyên trước và sau điều trị.
- Nếu thuốc chống nôn đang sử dụng không hiệu quả, hãy báo bác sĩ để kê thuốc chống nôn khác có hiệu quả.
- Một số loại thuốc làm hạ axit dạ dày có thể giúp giảm buồn nôn. Hãy cho bác sĩ biết nếu Ông/Bà đang có ợ nóng hoặc trào ngược axit gây buồn nôn.
+ Điều chỉnh trong chế độ ăn uống
- Có thể cần hạn chế ăn một số thức ăn trong ngày điều trị. Hãy hỏi nhân viên y tế nếu có thắc mắc về việc ăn uống ngay trước hoặc sau khi điều trị.
- Ăn mỗi lần một lượng nhỏ thức ăn trong suốt cả ngày. Ăn chậm và giành nhiều thời gian để ăn.
- Giữ một lượng nhỏ thức ăn trong dạ dày sẽ giúp kiểm soát cảm giác buồn nôn.
- Hạn chế uống nước trong bữa ăn nhưng uống nhiều nước giữa các bữa ăn.
- Ngay cả khi không thể ăn được, hãy cố gắng uống ít nhất 8 đến 10 ly nước không chứa cafein mỗi ngày để tránh mất nước.
- Ăn thức ăn nhạt như bánh mì nướng khô, bánh quy mặn, bỏng ngô khô, khoai tây luộc hoặc nướng, gạo trắng hoặc chuối. Ăn những thực phẩm dễ tiêu hóa như ngũ cốc, bánh mì trắng, bánh quy giòn, trái cây hoặc rau củ.
- Tránh các món ăn cay nóng như ớt cay hay thịt nướng nước sốt.
- Không ăn thức ăn béo, chiên hoặc dầu mỡ như: khoai tây chiên, pho mát, bơ, dầu, kem, bơ thực vật hoặc thịt đỏ.
- Nếu có vị khó chịu trong miệng, có thể súc miệng, làm sạch răng giả, đánh răng, hoặc mút kẹo cứng như bạc hà.
- Thở chậm, thở sâu bằng miệng hoặc nuốt đôi khi giúp cảm giác buồn nôn qua đi.
- Nghỉ ngơi trước và sau bữa ăn. Không nên nằm xuống ngay sau khi ăn mà ngồi hoặc dựa đầu lên cao.
- Tránh những nơi có đồ ăn có mùi mạnh gây khó chịu.
- Tránh những cảnh tượng, âm thanh và mùi khó chịu có thể kích hoạt buồn nôn.
- Mở cửa sổ hoặc đi ra ngoài để hưởng không khí trong lành.
- Đánh lạc hướng bản thân bằng cách thực hiện một số hoạt động như: đọc, nghe nhạc, chơi game, xem ti vi hoặc làm việc theo sở thích.
- Tìm cách để bản thân được thư giãn.
- Cố gắng nghỉ ngơi hoặc ngủ trưa khi bị buồn nôn.
- Trao đổi với bác sĩ về việc uống vitamin và dinh dưỡng bổ sung.
- Táo bón có thể gây ra hoặc tăng thêm cảm giác buồn nôn. Trao đổi với bác sĩ về những gì có thể làm hoặc làm để giúp đỡ táo bón.
- Uống thuốc để kiểm soát cơn đau.
- Ngồi dậy khi nôn để tránh chất nôn xuống phổi.
- Khi nào nên gọi bác sĩ?
Gọi cho bác sĩ nếu có bất kỳ triệu chứng sau đây:
- Đau bụng
- Có máu trong chất nôn
- Chất nôn giống như bã cà phê
- Chóng mặt, đặc biệt khi đứng lên
- Ít đi tiểu
- Nước tiểu sẫm màu
- Giảm > 2 kg trong một tuần hoặc 4,5 kg trong một tháng.
- Nếu không thể uống hoặc giữ đủ nước hoặc nôn hơn 1-2 lần/ngày
5. Tác dụng phụ do số lượng tiểu cầu thấp
- Khi có số lượng tiểu cầu thấp, Ông/Bà có nhiều nguy cơ bị chảy máu.
Dưới đây là một số cách giúp bảo vệ bản thân khi có số lượng tiểu cầu thấp:
- Cần thông tin cho bác sĩ nếu đang sử dụng các thuốc điều trị liên quan đến đông máu như: coumarin, lovenox, xarelto hoặc pradaxa.
- Cần thông tin cho bác sĩ nếu có đặt stent và dùng aspirin, các sản phẩm có aspirin hoặc thuốc làm loãng máu khác. Bác sĩ có thể yêu cầu ngừng dùng các loại thuốc này.
- Hỏi dược sĩ nếu không chắc chắn một loại thuốc hoặc sản phẩm có aspirin trong đó.
- Không dùng bất kỳ loại thuốc hoặc thảo dược bổ sung chế độ ăn uống nào màkhông hỏi ý kiến bác sĩ hoặc dược sĩ. Một số thuốc và thảo dược có thể thay đổi cách thức hoạt động của tiểu cầu.
- Yêu cầu hỗ trợ khi đi bộ nếu không đi vững.
- Bảo vệ da
- Bảo vệ làn da tránh tổn thương.
- Sử dụng dao cạo điện để cạo râu.
- Kiểm tra làn da mỗi ngày để xem có bị vết cắt, vết bầm tím hoặc các vết thương khác hay không.
- Theo dõi đám xuất huyết trên da.
- Không sử dụng các dụng cụ sắc nhọn như kéo, dao hoặc kim.
- Không mặc quần áo bó sát hoặc vải thô.
- Không đi chân trần.
- Không tham gia hoạt động mà có thể ngã hoặc bị va đập.
- Tạo áp lực vững chắc cho bất kỳ vết cắt trong ít nhất 5 phút. Gọi cho bác sĩ nếu vết bầm tím lớn hơn hoặc chảy máu không ngừng.
- Bảo vệ niêm mạc trong miệng
- Ăn thức ăn mềm.
- Không ăn thức ăn thô như: các loại hạt, bánh quy giòn, khoai tây chiên hoặc bánh quy có thể gây tổn thương bên trong miệng.
- Giữ môi ẩm. Sử dụng kem dưỡng ẩm môi để tránh khô hoặc nứt.
- Đánh răng nhẹ nhàng bằng bàn chải đánh răng mềm. Nếu không thể sử dụng bàn chải đánh răng, có thể sử dụng tăm bông (tăm) để làm sạch răng và nướu. Không sử dụng chỉ nha khoa, bàn chải đánh răng điện hoặc tăm xỉa răng.
- Kiểm tra miệng mỗi ngày xem có bị chảy máu nướu răng.
- Cần thông tin đến bác sĩ và nha sĩ nếu có can thiệp nha khoa.
- Gọi bác sĩ ngay nếu có các dấu hiệu sau đây:
- Nếu chảy máu không dừng sau khi tạo áp lực lên vết thương 5 phút
- Nốt xuất huyết
- Chảy máu, sưng, hoặc vết bầm bất thường
- Máu trong dịch nôn, dịch nôn trông như bã cà phê
- Ho ra máu
- Chảy máu bất thường hoặc chảy máu nướu nặng
- Phân đỏ hoặc đen như hắc ín
- Máu trong nước tiểu (nước tiểu đỏ hoặc hồng)
- Chảy máu kinh nặng hoặc kéo dài hơn bình thường
- Chảy máu âm đạo
- Đau dạ dày nặng
- Mờ mắt
- Đau đầu nặng, lú lẫn, yếu người hoặc tê liệt
Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm
Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm - Bộ y tế 2019
Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm - Bộ y tế 2019
Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm - Bộ y tế 2019
Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm - Bộ y tế 2019
Khả năng ung thư tuyến tiền liệt dẫn đến ung thư thận là rất thấp. Ung thư tuyến tiền liệt có thể di căn đến các cơ quan ở xa trong cơ thể nhưng chủ yếu di căn đến phổi, xương hoặc gan chứ hiếm khi di căn đến thận.

Vitamin C có mặt trong rất nhiều loại thực phẩm khác nhau nên không khó để đáp ứng nhu cầu hàng ngày của cơ thể.

Dù ăn nhiều hay ăn ít thì mỗi người cũng chỉ có thể ăn một lượng thức ăn có giới hạn trong một ngày. Để cung cấp cho cơ thể lượng chất dinh dưỡng tối đa mà không nạp vào quá nhiều calo thì nên lựa chọn các loại thực phẩm lành mạnh và giàu dinh dưỡng.

Trứng chứa rất nhiều chất dinh dưỡng nên được ví như một loại “vitamin tổng hợp của tự nhiên”. Trứng còn có một số chất chống oxy hóa đặc biệt và các dưỡng chất có lợi cho não mà nhiều người đang bị thiếu hụt.
- 1 trả lời
- 1132 lượt xem
- Thưa bác sĩ, các thảo dược có thể tăng khả năng thụ thai không ạ? Cảm ơn bác sĩ!
- 1 trả lời
- 640 lượt xem
Em muốn hỏi bác sĩ: Sau hơn 1 tháng chích ngừa sởi-quai bị-rubella, vợ chồng em có thể quan hệ thả để thụ thai được chưa ạ?
- 1 trả lời
- 1453 lượt xem
- Bác sĩ ơi, bé nhà tôi được 9 tháng tuổi, bé chưa bao giờ phản ứng xấu với một loại vắc xin nào. Bác sĩ cho tôi hỏi, điều đó có nghĩa là cháu sẽ không phản ứng gì với các mũi tiêm trong tương lai, phải không ạ? Cảm ơn bác sĩ!
- 1 trả lời
- 1263 lượt xem
Chào bác sĩ, chân em bị á sừng hơn 10 năm rồi. Mùa đông thì khô hanh, nứt nẻ. Mùa hè da mềm hơn tí nhưng tại vì tắm nhiều, dùng nhiều nước nên bệnh cũng không khả quan hơn là mấy. Em để ý những lần em ăn thịt gà vào thì ngay đêm hôm đó, hoặc ngày hôm sau em bị ngứa chân kinh khủng. Vậy có phải em bị dị ứng với thịt gà không ạ? Và phải làm sao ạ?
- 1 trả lời
- 1671 lượt xem
Thưa bác sĩ, có kinh nguyệt sớm quá hoặc muộn quá có ảnh hưởng đến khả năng sinh sản không ạ? Cảm ơn bác sĩ!