Gây mê nội khí quản gây mê áp tia beta điều trị các bệnh lý kết mạc trẻ em
I. ĐẠI CƯƠNG
Gây mê nội khí quản là kỹ thuật gây mê toàn thân có đặt nội khí quản với mục đích kiểm soát hô hấp trong suốt cuộc phẫu thuật và hồi sức sau phẫu thuật.
II. CHỈ ĐỊNH
III. CHỐNG CHỈ ĐỊNH TƯƠNG ĐỐI
- Người bệnh không đồng ý
- Không đủ phương tiện gây mê, hồi sức
- Không thành thạo kĩ thuật
IV. CHUẨN BỊ
1. Người thực hiện kỹ thuật
- Bác sĩ, điều dưỡng viên chuyên khoa gây mê hồi sức.
2. Phương tiện:
- Hệ thống máy gây mê kèm thở, nguồn oxy bóp tay, máy theo dõi chức năng sống (ECG, huyết áp động mạch, SpO2, EtCO2, nhịp thở, nhiệt độ) máy phá rung tim, máy hút...
- Đèn soi thanh quản, ống nội khí quản các cỡ, ống hút, mặt nạ (mask), bóng bóp, canul miệng hầu, kìm Magill, mandrin mềm.
- Lidocain 10% dạng xịt.
- Salbutamol dạng xịt.
- Các phương tiện dự phòng đặt nội khí quản khó: ống Cook, mask thanh quản (laryngeal mask), ống soi phế quản mềm, bộ mở khí quản, kìm mở miệng...
3. Người bệnh
- Thăm khám gây mê trước mổ phát hiện và phòng ngừa các nguy cơ, giải thích cho người bệnh cùng hợp tác.
- Đánh giá đặt ống nội khí quản khó.
- Sử dụng thuốc an thần tối hôm trước mổ (nếu cần).
4. Hồ sơ bệnh án
- Theo qui định của Bộ y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
2. Kiểm tra người bệnh
3. Thực hiện kỹ thuật
- Các bước tiến hành chung:
- Tư thế: nằm ngửa, thở oxy 100% 3-6 l/phút trước khởi mê ít nhất 5 phút.
- Lắp máy theo dõi
- Thiết lập đường truyền có hiệu quả.
- -Tiền mê (nếu cần)
- Khởi mê:
- Thuốc ngủ: thuốc mê tĩnh mạch (propofol, etomidat, thiopental, ketamin...), thuốc mê bốc hơi (sevofluran...).
- Thuốc giảm đau: fentanyl, sufentanil, morphin...
- Thuốc giãn cơ (nếu cần): (succinylcholin, rocuronium, vecuronium...).
- Điều kiện đặt ống nội khí quản: người bệnh ngủ sâu, đủ độ giãn cơ (trong đa số các trường hợp).
- Có hai kỹ thuật đặt ống nội khí quản: đường miệng và đường mũi.
- Kĩ thuật đặt nội khí quản đường miệng:
- Mở miệng, đưa đèn soi thanh quản vào bên phải miệng, gạt lưỡi sang bên trái, đẩy đèn sâu, phối hợp với tay phải đè sụn giáp nhẫn tìm nắp thanh môn và lỗ thanh môn.
- Tiến hành khởi mê nhanh và làm thủ thuật Sellick trong trường hợp dạ dày đầy (ấn sụn nhẫn 20-30 kg ngay khi người bệnh mất tri giác tới khi đặt ống nội khí quản xong).
- Luồn ống nội khí quản nhẹ nhàng qua lỗ thanh môn, dừng lại khi bóng của ống nội khí quản đi qua dây thanh âm 2-3 cm.
- Rút đèn soi thanh quản nhẹ nhàng.
- Bơm bóng nội khí quản.
- Kiểm tra vị trí đúng của ống nội khí quản bằng nghe phổi và kết quả EtCO2
- Cố định ống bằng băng dính .
- Đặt canul vào miệng để tránh cắn ống (nếu cần).
- Kĩ thuật đặt nội khí quản đường mũi:
- Chọn bên mũi thông và nhỏ thuốc co mạch cuốn mũi (naphazolin, otrivine...).
- Chọn cỡ ống nội khí quản nhỏ hơn so với đường miệng. Luồn ống nội khí quản đã được bôi trơn bằng mỡ lidocain qua lỗ mũi
- Mở miệng, đưa đèn soi thanh quản vào bên phải miệng, gạt lưỡi sang bên trái, đẩy đèn sâu, phối hợp với tay phải đè sụn giáp nhẫn tìm nắp thanh môn và lỗ thanh môn.
- Trường hợp thuận lợi: luồn ống nội khí quản nhẹ nhàng qua lỗ thanh môn, dừng lại khi bóng của ống nội khí quản đi qua dây thanh âm 2-3 cm. Dùng kìm Magill hướng đầu ống nội khí quản vào đúng lỗ thanh môn; người phụ đẩy ống nội khí quản từ bên ngoài trong trường hợp khó.
- Rút đèn soi thanh quản nhẹ nhàng.
- Bơm bóng nội khí quản.
- Kiểm tra vị trí đúng của ống nội khí quản bằng nghe phổi và kết quả EtCO2
- Cố định ống bằng băng dính.
- Trong trường hợp đặt nội khí quản khó: áp dụng qui trình đặt ống nội khí quản khó.
- Duy trì mê:
- Duy trì mê bằng thuốc mê tĩnh mạch hoặc thuốc mê bốc hơi, thuốc giảm đau thuốc giãn cơ (nếu cần).
- Kiểm soát hô hấp bằng máy hoặc bóp tay.
VI. THEO DÕI
- Theo dõi độ sâu của gây mê dựa vào nhịp tim, huyết áp, vã mồ hôi, chảy nước mắt (PRST); MAC, BIS và Entropy (nếu có)...
- Theo dõi các dấu hiệu sinh tồn: nhịp tim, huyết áp, SpO2, EtCO2, thân nhiệt.
- Đề phòng ống nội khí quản sai vị trí, gập, tắc.
4. Tiêu chuẩn rút ống nội khí quản
- Người bệnh tỉnh, làm theo lệnh.
- Nâng đầu trên 5 giây, TOF >0,9 (nếu có).
- Tự thở đều, tần số thở trong giới hạn bình thường.
- Mạch, huyết áp ổn định.
- Thân nhiệt > 350 C.
- Không có biến chứng của gây mê và phẫu thuật.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Trào ngược dịch dạ dày vào đường thở
- Có dịch tiêu hóa trong khoang miệng và đường thở.
- Hút sạch ngay dịch, nằm đầu thấp, nghiêng đầu sang bên
- Đặt nhanh ống nội khí quản và hút sạch dịch trong đường thở
- Theo dõi và đề phòng nhiễm trùng phổi sau mổ
2. Rối loạn huyết động
- Hạ hoặc tăng huyết áp, rối loạn nhịp tim (nhịp chậm, nhịp nhanh, loạn nhịp)
- Xử trí tùy theo triệu chứng và nguyên nhân
3. Tai biến do đặt nội khí quản
- Không đặt được ống nội khí quản
- Xử lý theo qui trình đặt ống nội khí quản khó hoặc chuyển phương pháp vô cảm khác.
- Đặt nhầm vào dạ dày
- Nghe phổi không có rì rào phế nang, không đo được EtCO2.
- Đặt lại ống nội khí quản.
- Co thắt thanh - khí - phế quản
- Khó hoặc không thể thông khí, nghe phổi có ran rít hoặc phổi câm.
- Cung cấp oxy đầy đủ, thêm thuốc ngủ và giãn cơ, đảm bảo thông khí và cho các thuốc giãn phế quản và corticoid.
- Nếu không kiểm soát được hô hấp: áp dụng qui trình đặt ống nội khí quản khó.
- Chấn thương khi đặt ống
- Chảy máu, gãy răng, tổn thương dây thanh âm, rơi dị vật vào đường thở...
- Xử trí tùy theo tổn thương.
4. Các biến chứng về hô hấp
- Gập, tụt, ống nội khí quản bị đẩy sâu vào một phổi, tụt hoặc hở hệ thống hô hấp, hết nguồn oxy, soda hết tác dụng dẫn tới thiếu oxy và ưu thán.
- Xử trí: đảm bảo ngay thông khí và cung cấp oxy 100%, tìm và giải quyết nguyên nhân.
5. Biến chứng sau rút ống nội khí quản
- Suy hô hấp sau khi rút ống nội khí quản do nhiều nguyên nhân
- Đau họng khàn tiếng
- Co thắt thanh - khí - phế quản
- Viêm đường hô hấp trên
- Hẹp thanh - khí quản
Xử trí triệu chứng và theo nguyên nhân
500 quy trình kỹ thuật gây mê hồi sức
Hướng dẫn quy trình kỹ thuật Phục hồi chức năng - Bộ y tế 2017
Hướng dẫn chẩn đoán và điều trị một số bệnh thường gặp ở trẻ em - Bộ y tế 2015
Hướng dẫn quy trình kỹ thuật chuyên ngành Hóa sinh - Bộ y tế 2018
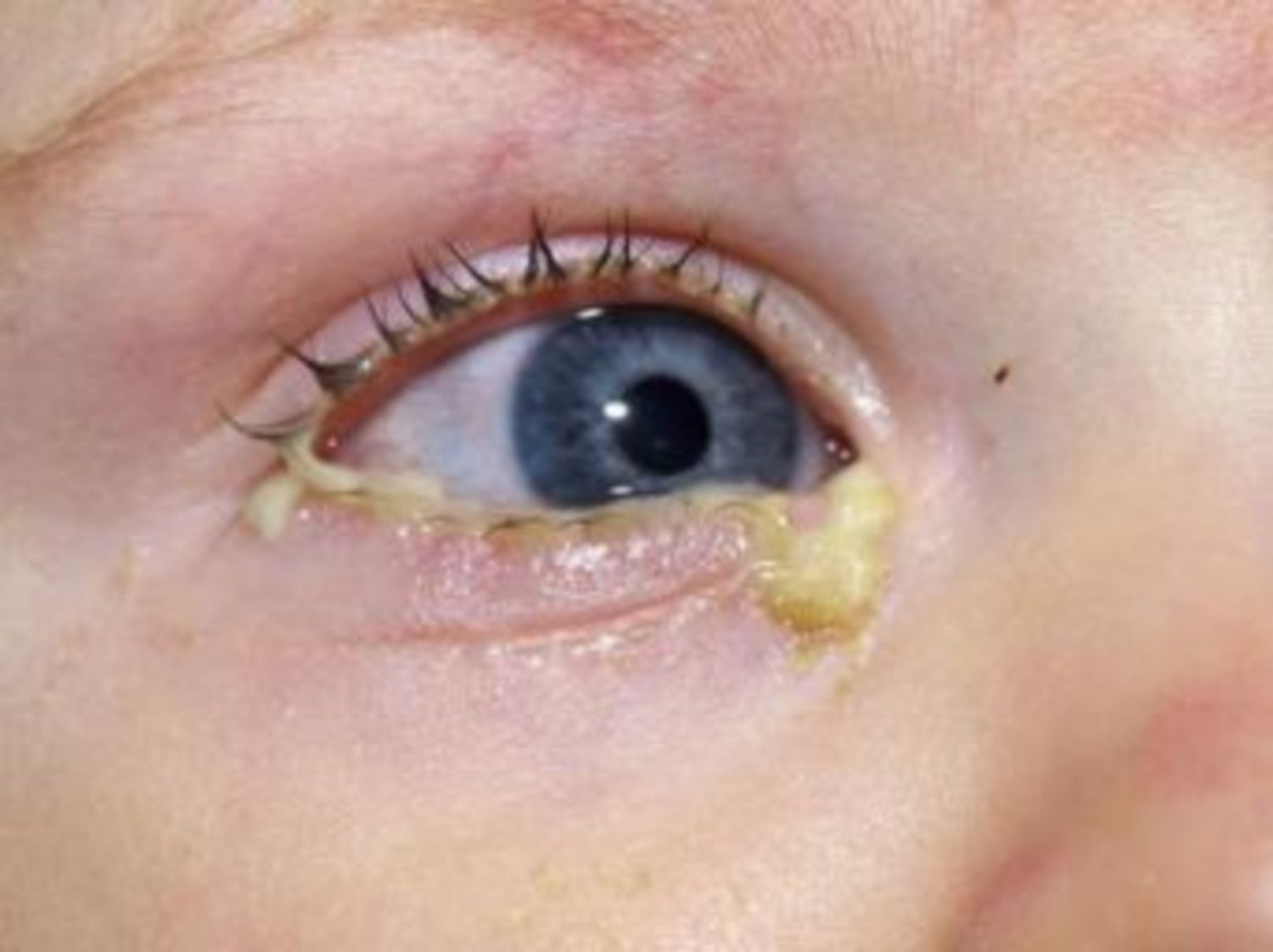
Nếu lòng trắng của một hoặc cả hai bên mắt và mép dưới của một trong hai mí mắt bé có màu đỏ, rất có thể bé đã bị đau mắt đỏ.
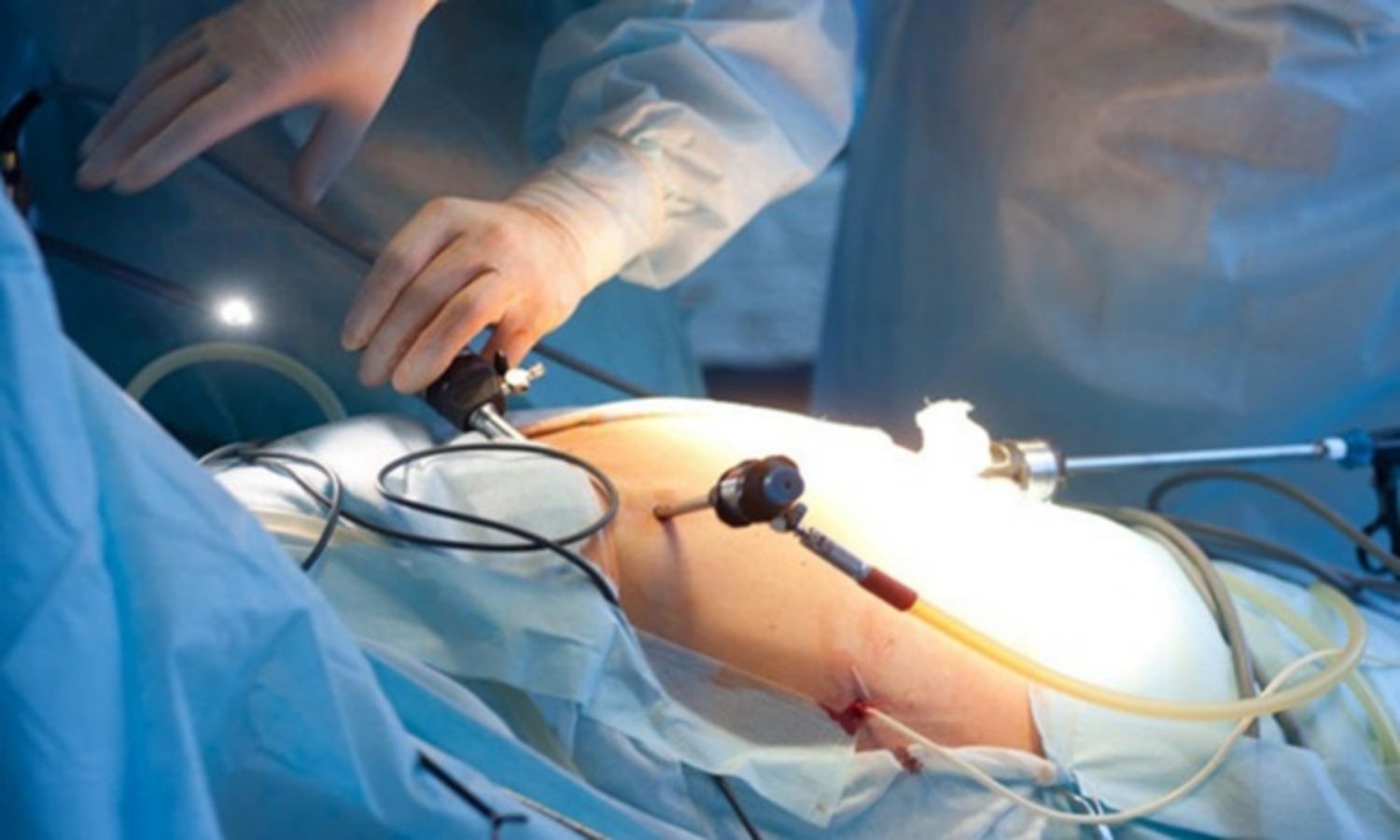
Nội soi ổ bụng là một thủ thuật được sử dụng để chẩn đoán lạc nội mạc tử cung và điều trị các triệu chứng như đau.

Ngoài vai trò là tiền chất của vitamin A trong chế độ ăn uống, beta caroten còn có chức năng như một chất chống oxy hóa - các hợp chất có khả năng trung hòa các phân tử không ổn định được gọi là các gốc tự do.
Thuốc chẹn beta giúp làm giảm nhịp tim, nhờ đó làm giảm khối lượng công việc của tim. Nếu bị suy tim, loại thuốc này có thể giúp cải thiện chức năng tim. Thuốc chẹn beta có thể gây ra tác dụng phụ như nhịp tim chậm bất thường và huyết áp thấp.
Những người mắc bệnh tiểu đường cần nhận biết được các dấu hiệu cảnh báo của hạ đường huyết (lượng đường trong máu thấp) để kịp thời can thiệp. Tuy nhiên, việc sử dụng thuốc chẹn beta có thể sẽ khiến cho người bệnh khó phát hiện các dấu hiệu hơn.
- 1 trả lời
- 1619 lượt xem
- Bác sĩ ơi, tôi nghe nói mang thai có thể chữa được bệnh lạc nội mạc tử cung và các vấn đề về kinh nguyệt. Điều đó có đúng không ạ? Cảm ơn bác sĩ!
- 1 trả lời
- 873 lượt xem
Hiện giờ bé nhà em đang được 1m13d. Bé hoàn toàn ăn bằng sữa mẹ. Bình thường bé 4 ngày đi ị một lần. Hàng ngày em có bổ sung canxi, sắt, vitamin và 1 giọt Vitamin D3 Aquadetrim cho bé. Khoảng hơn 3 ngày nay, bé đột nhiên có hiện tượng đi ngoài 4 lần/ ngày, phân lỏng nước, màu xanh, có cả bọt. Em cho bé đi khám thì được bác sĩ chẩn đoán là bé bị nhiễm trùng đường ruột và kê thuốc enterogermina (uống 2 lần/ngày, mỗi lần nửa ống) và thuốc zithromax 200mg (uống ngày 2 lần, 1ml/lần). Bé uống được 3 ngày thì phân chuyển sang màu vàng, nhầy, vẫn có nước và cả lợn cợn. Ngày bé đi khoảng 3 lần, 2 lần đầu thì không sao nhưng đến lần thứ 3 lại có vài tia máu nhỏ. Bé bị như vậy có đáng lo ngại không ạ? Và phân bé như vậy đã bình thường chưa, thưa bác sĩ?
- 1 trả lời
- 786 lượt xem
Em có thai, bị lưu ở tuần thứ 9. Hai vợ chồng em đã lớn tuổi nên giờ em muốn mang thai lại, bs cho uống thuốc kích thích noãn. Sau 2 ngày, em đi kiểm tra thì có kết quả: tư thế ngã sau, đường kính trước sau: 49mm. Nội mạc tử cung (NMTC):12mm, lòng tử cung mịn đều. Buồng trứng trái: trong giới hạn bình thường, không có khối u. Buồng trứng phải:có nang ECHO trống d;20mm vỏ mỏng và 14mm vỏ mỏng, cùng đồ: ít dịch ECHO trống...Nhưng ngay ngày hôm sau, em đi kiểm tra lại thì có kết quả khác và giảm hơn so với hôm trước - Thí dụ: Đường kính trước sau 49mm giảm còn có 47mm. NMTC 12mm giảm còn 10mm. Còn nang thì 20mm tăng lên 26mm... có nang lại giảm3mm... Với kết luận cuối cùng là: nang cơ năng buồng trứng (P)(SA), thì liệu em có khả năng mang thai tiếp được không ạ?
- 1 trả lời
- 1162 lượt xem
Trễ kinh 8 ngày, em mua que thử, thấy lên 2 vạch, đi xét nghiệm beta là 985. Hai ngày sau, em đi khám thì kết quả là hình ảnh giống túi thai trong lòng tử cung, chưa có yolksac, chưa có phôi, bs hẹn 2 tuần đến siêu âm lại. Nhưng vì mấy hôm nay em thấy sốt ruộ nên đi xét nghiệm beta lại thì cho kết quả là 7286. Em dự định 2 ngày nữa lại đi xét nghiệm lần nữa xem beta có tăng không (vì nghe nói, nếu sau 2 ngày chỉ số beta tăng gấp đôi thì thai mới phát triển, đúng không ạ?). Mong bác sĩ giúp em giải đáp thắc mắc này!
- 1 trả lời
- 3673 lượt xem
Trễ kinh 5 ngày, thử que 2 vạch (có 1 vạch mờ), em đi siêu âm đầu dò thì tử cung trống, niêm mạc dày 17mm. Sau đó, đi xét nghiệm máu beta hcg, kết quả là 78,5 - Kết luận: có thai. Một tuần sau đó, em đi siêu âm thì kết quả là tử cung trống, niêm mạc dày 49mm - Em sợ mình có thai ngoài tử cung mất. Mong bs tư vấn ạ?












