Viêm nội tâm mạc nhiễm trùng - Bộ y tế 2015
1.ĐỊNH NGHĨA
Viêm nội tâm mạc nhiễm khuẩn là tổn thương nhiễm trùng hiện diện tại nội mạc cơ tim, hay trên các cấu trúc nhân tạo trong tim (van nhân tao, vật liệu nhân tạo khác..). Biểu hiện tổn thương đặc hiệu dạng sùi (vegetation). Đây là tổn thương hình thành với sự hình thành của fibrin, tiểu cầu, vi khuẩn tăng sinh, hay nấm. Tác nhân là vi khuẩn, nấm hay virus và có thể biểu hiện dưới dạng cấp hay bán cấp. Nguyên nhân thường gặp nhất là là do vi khuẩn và phạm vi bài này chỉ đề cập đến vi nội tâm mạc bán cấp do vi khuẩn.
2.NGUYÊN NHÂN
Vi khuẩn gây bệnh
- Streptocoques nhiều nhất khoảng trên 40%
- Staphylocoques chiếm khoảng 40% đang có xu hướng tăng dần do can thiệp ngoại khoa ngày càng nhiều và phức tạp hơn.
- Các vi khuẩn khác:
- Escherichia Coli
- Trực khuẩn gram âm
- Nhóm HACEK (Haemophilus spp, Actinobacillus actinomyceter comitants, Cardiobacterium hominis, Eikenella spp, Kingella kingae)
Bảng 1. Định hướng tác nhân gây bệnh dựa vào đường vào của vi khuẩn
| Đường vào | Tác nhân vi khuẩn gợi ý |
| Răng miệng | Streptocoque |
| Ruột | Streptocoque bovis, enterocoque |
| Tai mũi họng | Streprocoque |
| Đường tiết niệu | Enterocoque |
| Sinh dục | Enterocoque, staphylocoque |
| Da- thủ thuật catherter | Staphylocoque |
| Phẫu thuật tim, mạch máu lớn | Staphylocoque, trực quẩn gram âm |
3.CHẨN ĐOÁN
- Bệnh sử: Trên bệnh nhân có bệnh lý tim mạch, hay bệnh nhân mà khi khám lâm sàng nghe được tiếng thổi ở tim có xuất hiện các triệu chứng dưới đây thì cần nghĩ đến viêm nội tâm mạc
- Sốt kéo dài trên 8 ngày mà chưa tìm được nguyên nhân chính xác
- Mệt mỏi, và tổng trạng chung của bệnh nhi giảm sút
- Thay đổi tiếng tim
- Lách lớn hay có sang thương da nghi nghờ
- Sốt lại sau khi ngưng kháng sinh
- Sốt trong vòng 2 tháng sau khi phẫu thuật tim hay tim mạch can thiệp
3.1.Thể lâm sàng
- Thể kinh điển với sốt kéo dài:
- Sốt kéo dài: trên 8 ngày, không rõ lí do, tái diễn khi ngưng kháng sinh, sốt cao rét run trên bệnh nhi có yếu tố nguy cơ.
- Thể trạng chung kém, xuất hiện tiếng thổi ở tim hay tiếng thổi thay đổi so với trứơc, gan lách lớn, các sang thương khác: mảng Janeway, giả chín mé osler, nốt xuất huyết, thương tổn Roth khi soi đáy mắt.
- Thể bệnh âm ỉ: từng đợt khó chẩn đoán, thường bị chẩn đoán muộn.
- Thể biến chứng:
- Các biến chứng tại tim như biểu hiện phù phổi cấp (ít gặp ở trẻ nhỏ), suy tim toàn bộ, tình trạng huyết động không ổn định hay chẹn tim (tamponade).
- Các biến chứng ngoài tim: Nhồi máu phổi, nhồi máu hệ thống một hay nhiều chổ, có triệu chứng hay không có triệu chứng, bệnh nhân có thể trong tình trạng nhiễm trùng huyết hay xuất huyết não do vỡ các túi phình.
- Thể sau phẫu thuật tim: Gặp trên bệnh nhân có chạy tuần hoàn ngoài cơ thể hay chỉ phẫu thuật tạm thời, dưới 2 tháng sau mổ tim, biểu hiện sốt, tiếng tim thay đổi và xuất hiện các biến chứng đã miêu tả.
3.2.Cận lâm sàng:
- Bilan ban đầu: Huyết đồ, CRP, chức năng gan, ion đồ, nước tiểu 10 thông số, phức hợp miễn dịch lưu hành, X quang phổi và ECG.
+ Cấy máu cần lưu ý như sau:
- Trước khi cho kháng sinh kể cả kháng sinh uống nếu được.
- Lặp lại: 3-6 lần trong 24-48 giờ
- Khi sốt cao hay rét run, nếu không thì chia đều trong 24 giờ
- Cấy trên cả hai môi trường yếm khí và kỵ khí, nếu cần thiết cần cấy trên môi trường được làm giàu.
- Giữ lâu hơn bình thường trên môi trường nuôi cấy
- Trên môi trường làm giàu vi khuẩn nếu như có kháng sinh trước đó.
- Kháng sinh đồ và nồng độ ức chế vi khuẩn tối thiểu.
+ Làm xét nghiệm tìm kiếm đường vào: Nước tiểu, họng, những sang thương ghi nhận được khi thăm khám lâm sàng
+ PCR bệnh phẩm khi bệnh nhân phẫu thuật
+ Huyết thanh chẩn đoán Coxiella burnetii (sốt Q)
+ Siêu âm tim
- Đóng vai trò cơ bản giúp chẩn đoán, điều trị (can thiệp ngoại khoa?), tiên lượng và theo dõi diễn tiến bệnh.
- Siêu âm tim qua đường thực quản khi cần thiết chẩn đoán các biến chứng ap-xe quanh van.
- Bilan mở rộng để tìm các biến chứng nhồi máu hay phình mạch dạng nấm thực hiện tùy theo gợi ý lâm sàng: chụp CT scanner sọ não, bụng hay ngực.
3.3.Tiêu chuẩn chẩn đoán
Chẩn đoán viêm nội tâm mạc theo tiêu chuẩn chẩn đoán Duke.
Bảng 2. Tiêu chuẩn chẩn đoán viêm nội tâm mạc
| Tiêu chuẩn chẩn đoán viêm nội tâm mạc |
|
Chắc chắn có viêm nội tâm mạc - Tiêu chuẩn tổ chức học:
- Tiêu chuẩn lâm sàng:
|
|
- Có thể có viêm nội tâm mạc - Có những dấu hiệu gợi ý viêm nội tâm mạc nhưng không đủ nằm trong tiêu chuẩn của chắc chắn viên nội tâm mạc hay loại trừ |
Viêm nội tâm mạc được loại trừ
|
Bảng 3. Định nghĩa các tiêu chuẩn theo Duke
| Tiêu chuẩn chính |
|
- Cấy máu dương tính. Cấy máu trở thành tiêu chuẩn chính khi thỏa mãn
Hoặc
- Thương tổn nội mạc khi siêu âm tim: có sùi, ap-xe quanh van, có hở quanh van nhân tạo mới khi so sánh với các lần siêu âm trước - Lâm sàng xuất hiện tiếng thổi hở van mới khi so sánh với các lần thăm khám trước đó |
| Tiêu chuẩn phụ |
|
4. ĐIỀU TRỊ
Bao gồm điều trị nội khoa và ngoại khoa
- Cấp 1: khi nghi ngờ bệnh nhân có viêm nội tâm mạc cần làm các xét nghiệm ban đầu và hội chẩn chuyên khoa
- Cấp 2: Điều trị nội khoa
- Kháng sinh liệu pháp
- Cần phải dùng kháng sinh phối hợp, diệt khuẩn, thích hợp với vi khuẩn gây bệnh theo kháng sinh đồ, đường tĩnh mạch, kéo dài từ 4 đến 6 tuần với nồng độ huyết thanh hiệu quả.
- Kháng sinh ban đầu trước khi có kháng sinh đồ có thể sử dụng
- Amoxicillin 200mg/kg/ngày + gentamycin 3mg/kg/ngày
- Trên bệnh nhân có tổn thương da hay hậu phẫu mổ tim
- Oxacillin 200mg/kg/ngày hay vancomycin 60mg/kg/ngày
- Kháng sinh được điều chỉnh theo kháng sinh đồ và vị trí thuyên tắc.
- Điều trị các biến chứng của bệnh và do quá trình
4.1.Theo dõi điều trị
- Lâm sàng: đường biểu diễn nhiệt độ, tổng trạng, tiếng tim, tình trạng huyết động (nhịp tim, huyết áp, nước tiểu), đường đi mạch máu tìm hiện tượng thuyên tắc, dấu hiệu thần kinh.
- Sinh học: huyết đồ, CRP, thận gan
- Vi khuẩn: cấy máu, nồng độ huyết thanh của kháng sinh
- Tim mạch: X quang, ECG, siêu âm tim theo dõi diễn tiến sùi và đánh giá biến chứng.
- Các biến chứng có thể gặp trong thời gian điều trị: shock tim, phù phổi cấp, block nhĩ thất hoàn toàn, tình trạng nhiễm trùng huyết không khống chế dược, thương tổn van nặng hơn, các biến chứng trên vật liệu sinh học thay thế đang dùng trên bệnh nhi.
4.2.Chỉ định điều trị ngoại khoa còn tranh cãi tuy nhiên tỷ lệ can thiệp ngoại khoa sớm ngày càng tăng lên:
- Suy tim dai dẳng đã được điều trị nội khoa tích cực.
- Nhiễm khuẩn huyết không khống chế được: đối với những trường hợp cấy máu dương tính mà sau khi sử dụng kháng sinh 7 ngày cấy máu kiểm tra vẫn còn vi khuẩn thì cần hội chẩn ngoại khoa.
- Huyết khối nhiều chỗ đặc biệt là nhồi máu hệ thống
- Đường kính sùi trên 10mm di động mạnh ở buồng tim trái.
- Áp-xe quanh van, tổ chức cạnh van hay làm mủ khu trú trong cơ tim với rối loạn dẫn truyền.
5. DỰ PHÒNG
5.1.Nguyên tắc chung:
- Phát hiện và điều trị sớm tất cả các loại nhiễm khuẩn
- Điều trị ngoại khoa triệt để các bệnh tim bẩm sinh
- Vệ sinh cá nhân và dinh dưỡng tốt
- Sử dụng kháng sinh trước khi làm thủ thuật. Kháng sinh phụ thuộc vào cơ địa, đường vào và vi khuẩn.
5.2.Đối tượng cần dự phòng
- Đối với các can thiệp răng miệng
- Nhổ răng
- Phẫu thuật quang răng
- Cấy răng giả
- Điều trị tủy răng
- Đặt dụng cụ chỉnh nha
- Chích gây tê tại chỗ trong dây chằng
- Lấy cao răng
- Đối với phẫu thuật có nguy có khác
Bảng 3: Đối với phẫu thuật có nguy có khác
| Phẫu thuật đường hô hấp |
- Cắt amygdale, nạo VA - Phẫu thuật trên niêm mạc đường tiêu hóa - Nội soi phế quản với ống cứng |
| Tiêu hóa | - Tiêm xơ trong giãn tĩnh mạch thực quản - Nong thực quản qua nội soi - Chụp đường mật ngược dòng - Phẫu thuật đường mật và niêm mạc đường tiêu hóa |
| Tiết niệu | - Soi bàng quang - Can thiệp nong niệu đạo |
Kháng sinh dự phòng cho thủ thuật thuật răng miệng hay đường hô hấp trên với gây tê tại chỗ
Bảng 4: Kháng sinh dùng một lần trước khi làm thủ thuật 1 giờ
| Đối tượng | Thuốc | Đường dung và liều lượng |
| Không dị ứng betalactam | Amoxicillin | 75mg/kg uống |
| Dị ứng với betalactam | Pristinamycin | 25mg/kg uống |
Kháng sinh dự phòng cho thủ thuật răng miệng hay đường hô hấp trên với gây mê toàn thân.
Bảng 5. Kháng sinh dự phòng cho thủ thuật răng miệng hay đường hô hấp trên với gây mê toàn thân
| Đối tượng | Thuốc | Liều lượng và đường dùng | |
| 1 giờ trước thủ thuật | 6 giờ sau | ||
| Không dị ứng với betalactam |
Amoxicillin | 50mg/kg TM | 25mg/kg uống |
| Dị ứng với betalactam |
Vancomycin | 20mg/kg TM | Không dùng liều 2 |
Kháng sinh dự phòng với phẫu thuật tiết niệu và tiêu hóa
Bảng 6: Kháng sinh dự phòng với phẫu thuật tiết niệu và tiêu hóa
| Đối tượng | Thuốc | Liều lượng và đường dùng | |
| 1 giờ trước thủ thuật | 6 giờ sau | ||
| Không dị ứng với betalactam |
Amoxicillin Và Gentamycin |
50mg/kg TM 2mg/kg (tối đa 80mg) |
25mg/kg uống |
| Dị ứng với betalactam |
Vancomycin Và Gentamycin |
20mg/kg TM (tối đa 1mg) 2mg (tối đa 80mg) |
Không dùng liều 2 |
Bảng 7. Liều dùng, đường dùng, số lần dùng của các kháng sinh trong viêm nội tâm mạc
| Kháng sinh | Liều dùng | Số lần |
| Amphotericin B | 1mg/kg/24 giờ IV | Hàng ngày |
| Ampicillin | 300mg/kg/24 giờ IV | Liên tục hay cách nhau 4 h |
| Cefazolin | 80-100mg/kg/24 giờ IV | Cách nhau 8 giờ |
| Cefotaxim | 100-200mg/kg/24giờ IV | Cách nhau 6 giờ |
| Ceftazidim | 100-150mg/kg/24giờ IV | Cách nhau 8 giờ |
| Ceftriaxon | 50-100mg/kg/24 giờ IV | 12-24 giờ |
| Ciprofloxacin | 20-30mg/kg/24 giờ IV | Cách nhau 12 giờ |
| 30-40mg/kg/24giờ uống | Cách nhau 12 giờ | |
| Gentamycin | 2-2.5mg/kg/liều | Cách nhau 8 giờ |
| Imipeneme/cilastatin | 60-100mg/kg/24giờ IV | Cách nhau 6 giờ |
| Oxacillin | 150-200mg/ | Cách nhau 4-6 giờ |
| Penicillin G |
150.000-200.000 UI/kg/24 giờ |
Liên tục hay cách nhau 4 giờ |
| Penicillin G |
liều cao 200.000-300.000 UI/kg/24 giờ |
Liên tục hay cách nhau 4 giờ |
| Rifamycin | 10mg/kg/24 liều uống | Cách nhau 12 giờ |
|
Streptomycin |
7,5 mg-10 mg/kg/ liều IM |
Cách nhau 12 giờ |
| Vancomycin | 40mg/kg/24 giờ IV | Cách nhau 6-12 giờ |
Hướng dẫn chẩn đoán và điều trị các bệnh về mắt - Bộ y tế 2015
Hướng dẫn chẩn đoán và điều trị các bệnh về mắt - Bộ y tế 2015
50 quy trình kỹ thuật gây mê hồi sức
Hướng dẫn quy trình kỹ thuật khám bệnh, chữa bệnh chuyên ngành bỏng - Bộ y tế 2013
Hướng dẫn quy trình kỹ thuật khám bệnh, chữa bệnh chuyên ngành bỏng - Bộ y tế 2013

Viêm nội tâm mạc nhiễm trùng là tình trạng lớp màng bên trong van tim hoặc các buồng tim bị nhiễm trùng và viêm. Tình trạng này thường do vi khuẩn xâm nhập vào máu và di chuyển đến tim. Vi khuẩn có thể đến từ miệng, da, ruột, hệ hô hấp hoặc đường tiết niệu.
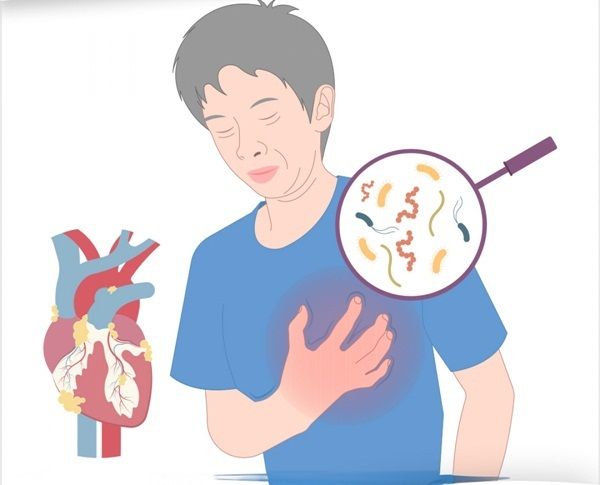
Viêm nội tâm mạc nhiễm khuẩn (bacterial endocarditis) là tình trạng lớp màng bên trong của tim bị nhiễm vi khuẩn và bị viêm. Viêm nội tâm mạc nhiễm khuẩn bán cấp (subacute bacterial endocarditis) là viêm nội tâm mạc nhiễm khuẩn xảy ra từ từ. Tình trạng này có thể ảnh hưởng đến cả van tim.
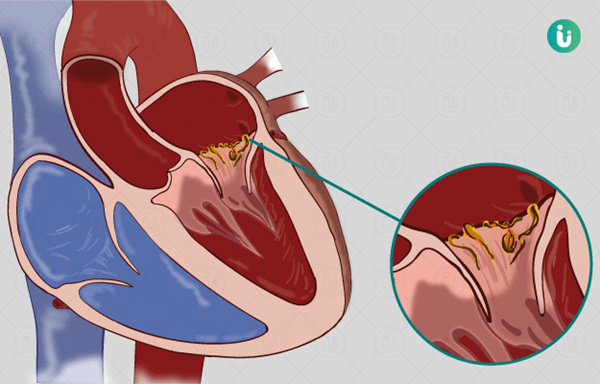
Viêm nội tâm mạc là tình trạng viêm ở lớp màng trong tim và van tim. Tình trạng này có thể đe dọa đến tính mạng.

Viêm nội tâm mạc là tình trạng viêm lớp màng bên trong tim. Tình trạng này thường do vi khuẩn gây ra. Khi nội tâm mạc bị viêm do nhiễm trùng thì được gọi là viêm nội tâm mạc nhiễm trùng. Viêm nội tâm mạc chủ yếu xảy ra ở những người có vấn đề về tim và rất hiếm gặp ở những người có tim khỏe mạnh.
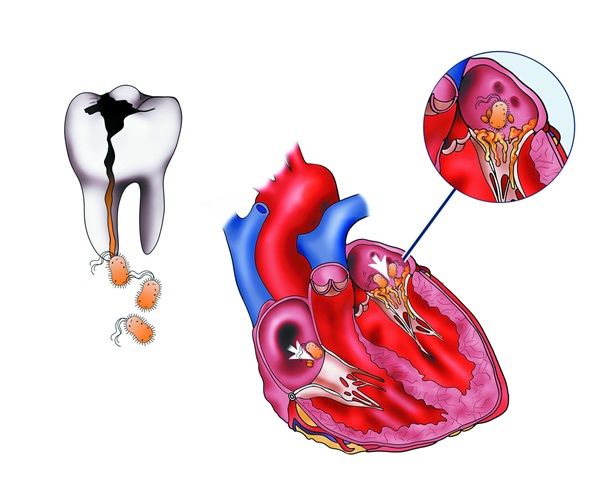
Viêm nội tâm mạc là tình trạng viêm ở lớp màng bên trong của tim. Đây là một bệnh nhiễm trùng hiếm gặp, có thể gây tử vong. Viêm nội tâm mạc thường là do vi khuẩn di chuyển theo máu đến tim gây ra và có thể điều trị bằng kháng sinh tiêm tĩnh mạch nhưng những trường hợp nghiêm trọng cần điều trị bằng phẫu thuật.
- 1 trả lời
- 935 lượt xem
Lần đầu mang thai 8 tuần, em đi khám và làm xét nghiệm máu, cho kết quả: IgM âm tính, IgG (dương tính 84.4). Bác sĩ nói em có kháng thể Rubella, nhưng phải theo dõi. Tháng trước em bị ho, viêm họng, không dám uống thuốc, chỉ uống chanh và mật ong, sau một tuần thì khỏi. Sau đó, em không bị sốt hay có hiện tượng bất thường nào. Mong nhận được tư vấn từ bs ạ?
- 1 trả lời
- 1109 lượt xem
Cho em hỏi, hiện tại, ở Bv Từ Dũ, chi phí nối ống dẫn trứng đã đoạn sản (cắt) là bao nhiêu? Thời gian thực hiện mấy ngày và thời gian hồi phục là bao lâu ạ?
- 1 trả lời
- 1611 lượt xem
- Bác sĩ ơi, tôi nghe nói mang thai có thể chữa được bệnh lạc nội mạc tử cung và các vấn đề về kinh nguyệt. Điều đó có đúng không ạ? Cảm ơn bác sĩ!
- 0 trả lời
- 770 lượt xem
Em đang mang bầu 15w nhưng trước khi bầu em có 2 khối lạc nội mạc bám cơ tử cung. Em muốn hỏi liệu mổ thì có bóc luôn được 2 khối này không và ở bệnh viện tỉnh mổ có an toàn không hay phải xuống Hà Nội ạ?
- 1 trả lời
- 779 lượt xem
Em có thai, bị lưu ở tuần thứ 9. Hai vợ chồng em đã lớn tuổi nên giờ em muốn mang thai lại, bs cho uống thuốc kích thích noãn. Sau 2 ngày, em đi kiểm tra thì có kết quả: tư thế ngã sau, đường kính trước sau: 49mm. Nội mạc tử cung (NMTC):12mm, lòng tử cung mịn đều. Buồng trứng trái: trong giới hạn bình thường, không có khối u. Buồng trứng phải:có nang ECHO trống d;20mm vỏ mỏng và 14mm vỏ mỏng, cùng đồ: ít dịch ECHO trống...Nhưng ngay ngày hôm sau, em đi kiểm tra lại thì có kết quả khác và giảm hơn so với hôm trước - Thí dụ: Đường kính trước sau 49mm giảm còn có 47mm. NMTC 12mm giảm còn 10mm. Còn nang thì 20mm tăng lên 26mm... có nang lại giảm3mm... Với kết luận cuối cùng là: nang cơ năng buồng trứng (P)(SA), thì liệu em có khả năng mang thai tiếp được không ạ?












