Ca bệnh siêu âm phình bóc tách động mạch chủ - bệnh viện 103

1. Bệnh sử
- Bệnh nhân: Đinh Công T, 67 tuổi
- Ngày khám: Ngày 30/04/2020 Tại Bệnh viện QY 103
- Lý do khám cấp cứu: đau bụng vùng thượng vị.
- Nhập viện: Khoa Can thiệp tim mạch ( A16) , Bệnh viện QY 103
- Khám lâm sàng: Đau âm ỉ vùng thượng vị, không sốt, vẫn đi ngoài được, kèm theo đau ngực.
2. Siêu âm cấp cứu
Siêu âm ngày 30/4/ 2020 tại Khoa Siêu âm/TT CĐHA
Kết quả siêu âm: Hình ảnh phình bóc tách ĐM chủ từ quai ĐM chủ xuống – ĐM chủ bụng- ĐM chậu chung hai bên, lớp nội mạc phân cách lòng thật và giả.
Đoạn quai xuống động mạch chủ ngực: Lòng giả ĐK : 11mm, lòng thật ĐK: 18mm, có tín hiệu Doppler màu lỗ vào ở quai xuống ĐK: 2,2 mm, dòng chảy lòng giả xuối chiều,
ĐM chủ bụng Vs: 73 cm/s, lòng giả ĐK :13mm, lòng thật ĐK: 17mm. Có dòng máu quẩn phần lòng giả. Còn tín hiệu Doppler dòng ĐM thân tạng và ĐM thận hai bên.
Kết luận siêu âm: Hình ảnh phình bóc tách ĐM chủ ngực – bụng – chậu hai bên ( Stanford B)
3. Các xét nghiệm khác và hướng xử trí
- Kết quả CLVT Ổ bụng: Hình ảnh Phình bóc tách ĐM chủ ngực – bụng chậu chung ( Stanford B)
- Hướng xử trí: Kiểm soát huyết áp, ổn định mảng vữa xơ, chống kết tập tiểu cầu.
4. Kiến nghị rút ra từ bệnh nhân này
Bóc tách thành động mạch chủ là một bệnh cảnh cấp cứu tim mạch, đang có xu hướng tăng dần tại Việt Nam. Triệu chứng bệnh thường đa dạng dễ nhầm với nhiều bệnh cảnh cấp cứu tim mạch, bụng ngoại khoa khác nên cần chú ý và cảnh giác cao trên lâm sàng mới có thể chẩn đoán và xử trí kịp thời, tránh được những biến chứng gây tử vong.
Bệnh lý này thường xuất hiện trên cơ sở : phình thành ĐMC từ trước do vữa xơ, nhiễm trùng, phẫu thuật hoặc trên cơ sở ĐMC bình thường.
Vì vậy siêu âm tim mạch, siêu âm ổ bụng thường quy cần chú ý khảo sát động mạch chủ ngực, bụng để sớm phát hiện phình và phình bóc tách động mạch chủ giúp chẩn đoán và điều trị can thiệp kịp thời.
Nguồn: Bệnh viện 103

Phình động mạch chủ (aortic aneurysm) là khi thành động mạch chủ bị yếu, giãn ra và phình lên. Lóc tách động mạch chủ (aortic dissection) là khi lớp bên trong của thành động mạch chủ bị rách. Tình trạng này có thể dẫn đến tử vong nếu không được điều trị kịp thời.

Bóc tách động mạch vành là một bệnh tim mạch nghiêm trọng cần được cấp cứu khẩn cấp. Tình trạng này xảy ra khi một trong các động mạch trong tim xuất hiện vết rách ở lớp trong (nội mạc)—một trong ba lớp của thành động mạch.
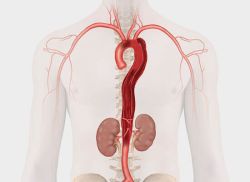
Động mạch chủ là động mạch chính dẫn máu giàu oxy từ tim đến các bộ phận còn lại của cơ thể. Cơ thể chúng ta cần máu giàu oxy này để tồn tại. Động mạch chủ có đường kính khoảng 1 inch (2,5cm) và gồm có ba lớp: lớp trong, lớp giữa và lớp ngoài. Lóc tách động mạch là tình trạng các lớp của động mạch chủ tách ra và làm hỏng thành động mạch.
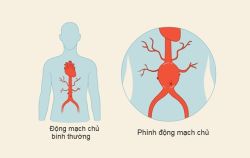
Động mạch chủ là mạch máu lớn nhất trong cơ thể con người. Động mạch này mang máu từ tim lên đầu, sau đó đến cánh tay và xuống bụng, chân và vùng chậu. Thành động mạch chủ có thể trở nên suy yếu và phình lên giống như quả bóng. Tình trạng này được gọi là phình động mạch chủ và nếu xảy ra ở phần động mạch chủ vùng bụng thì được gọi là phình động mạch chủ bụng (abdominal aortic aneurysm).
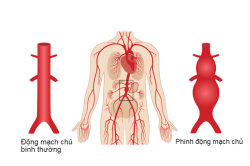
Phình động mạch chủ bụng có thể xảy ra ở bất kỳ vị trí nào bên dưới cơ hoành nhưng vùng bên dưới thận là khu vực có nguy cơ cao nhất. Tình trạng phình động mạch chủ ở khu vực này được gọi là phình động mạch chủ bụng dưới thận.















