Nhiễm trùng huyết - Bộ y tế 2015
1. ĐẠI CƯƠNG
Nhiễm trùng huyết là tình trạng có sự hiện diện của vi khuẩn trong dòng máu kèm theo biểu hiện lâm sàng của nhiễm trùng. Biến chứng thường gặp và nguy hiểm là sốc nhiễm trùng.
Tác nhân thường gặp thay đổi tùy theo tuổi và ổ nhiễm trùng nguyên phát.
1.1.Tác nhân nhiễm khuẩn cộng đồng thường gặp
- Vi khuẩn:
- Gram dương: Liên cầu nhóm B, phế cầu, tụ cầu vàng.
- Gram âm: Hemophilus influenzae
-Vi khuẩn thường gặp theo nhóm tuổi:
| Sơ sinh | Nhũ nhi | Trẻ lớn |
| Group B Streptococcus E.coli Listeria monocytogene Stapylococcus aureus |
Hemophilus influenzae Streptococcus pneumoniae Stapylococcus aureus Meningococcus |
Streptococcus pneumoniae Meningococcus Stapylococcus aureus Enterobacteriacae |
1.2.Nhiễm khuẩn bệnh viện
- Vi khuẩn, Klebsiella, Pseudomonas, Acinetobacter
- Nấm: Candida albican
1.3.Yếu tố nguy cơ:
- Sơ sinh
- Suy dinh dưỡng, béo phì
- Giảm bạch cầu
- Điều trị corticoide
- Nằm viện
- Thủ thuật xâm lấn
2. CHẨN ĐOÁN
2.1. Tiếp cận chẩn đoán
a. Hỏi bệnh:
- Triệu chứng khởi phát: giúp xác định ổ nhiễm trùng nguyên phát và định hướng tác nhân.
- Tiểu buốt, xón tiểu, tiểu nhiều lần (nhiễm trùng tiểu).
- Tiêu chảy, phân máu (nhiễm trùng tiêu hóa).
- Nhọt da, áp xe (tụ cầu).
- Sốt, ho (viêm phổi).
- Tình trạng chủng ngừa: Hemophilus, não mô cầu.
- Tiền căn yếu tố nguy cơ:
- Sơ sinh thiếu tháng.
- Suy dinh dưỡng, béo phì.
- Suy giảm miễn dịch, đang điều trị corticoide.
- Bệnh mãn tính: tiểu đường, bệnh tim, gan, thận
b. Khám lâm sàng:
- Dấu hiệu sinh tồn: mạch, huyết áp, nhiệt độ, nhịp thở, nước tiểu.
- Mức độ tri giác.
- Ổ nhiễm trùng: da, vết mổ, phổi.
- Ban xuất huyết, hồng ban.
- Tim mạch: phát hiện bệnh TBS
- Phổi: phát hiện bất thường
- Bụng: phát hiện điểm đau khu trú phản ứng thành bụng.
c. Cận lâm sàng:
- Công thức bạch cầu, dạng huyết cầu.
- CRP hoặc Procalcitonine nếu có điều kiện.
- Cấy máu: trước khi tiêm kháng sinh.
- Điện giải đồ, đường huyết.
- Chức năng đông máu, chức năng gan, thận
- Xquang phổi
- Cấy mẫu bệnh phẩm ổ nhiễm trùng nghi ngờ: mủ, nước tiểu, phân.
- Siêu âm bụng tìm ổ nhiễm trùng, áp xe sâu.
- Siêu âm tim: tìm TBS, Osler.
2.2. Chẩn đoán có thể
Nghi ngờ nhiễm trùng huyết khi có trên hai dấu hiệu sau:
- Sốt cao hoặc hạ thân nhiệt.
- Tim nhanh.
- Thở nhanh.
- Bạch cầu >12.000/mm3 hay < 4.000/mm3.
2.3. Chẩn đoán xác định
Có các dấu hiệu lâm sàng và cận lâm sàng kể trên kèm cấy máu dương tính.
2.4. Chẩn đoán phân biệt:
- Sốt rét, sống hoặc đến vùng dịch tể sốt rét, sốt cao kèm rét run vã mồ hôi, tìm thấy ký sinh trùng sốt rét trong máu .
- Lao toàn thể: Tiếp xúc hoặc lao trước đó, sốt kèm ho, khó thở, X quang phổi có tổn thương lao, xét nghiệm đờm có vi khuẩn lao.
3. ĐIỀU TRỊ
3.1. Nguyên tắc điều trị
- Điều trị sốc nếu có.
- Điều trị kháng sinh ban đầu sớm và phù hợp, tiếp theo tùy đáp ứng lâm sàng và kết quả vi sinh.
- Cấy máu trước khi cho kháng sinh
- Điều trị biến chứng.
3.2. Bù dịch điều trị sốc nhiễm trùng nếu có (xem phần phác đồ điều trị sốc):
- Đưa bệnh nhân ra sốc trong giờ đầu
- Nhanh chóng khôi phục thể tích tuần hoàn bằng dung dịch điện giải, cao phân tử, liều 20ml/kg truyền TM nhanh. Trong trường hợp sốc nặng có thể tối đa 60 ml/kg/giờ và xem xét chỉ định đo áp lực tĩnh mạch trung tâm (CVP).
- Cần duy trì CVP ở mức 10 -15 cmH2O
- Nếu không đáp ứng và CVP bình thường hoặc cao thì dùng thuốc vận mạch: Dopamine và Dobutamine. Liều Dopamine 5 - 10mcg/kg/phút tối đa 10mcg/kg/phút. Dobutamine 5 -15 g/kg/phút.
- Trong trường hợp thất bại với Dopamin, Dobutamin có thể phối hợp Dobutamin liều 05 mcg/kg/phút với Nor-Adrenalin 0,02 - 0,05 mcg/kg/phút tối đa 5 mcg/kg/phút.
3.3. Kháng sinh ban đầu trước khi có kết quả phân lập vi khuẩn
- Cần dùng kháng sinh đường tĩnh mạch sớm ngay sau khi cấy máu. Chọn lựa kháng sinh tốt nhất là tùy theo tác nhân. Nhưng kết quả cấy máu cho kết quả chậm, do đó trên thực tế chọn kháng sinh ban đầu dựa vào kinh nghiệm.
- Các yếu tố để chọn lựa kháng sinh ban đầu:
- Ổ nhiễm khuẩn hoặc nghi ngờ
- Nhiễm khuẩn cộng đồng hay bệnh viện (nhiễm khuẩn bệnh viện thường do vi khuẩn đa kháng).
- Kết quả soi và nhuộm Gram mẫu bệnh phẩm.
- Mức độ đề kháng kháng sinh tại địa phương, bệnh viện, khoa
3.4. Dựa vào ổ nhiễm khuẩn tìm thấy hoặc nghi ngờ
| Ổ nhiễm khuẩn | Tác nhân | Kháng sinh ban đầu |
| Nhiễm trùng tiểu | Vi khuẩn Gr (-), Enterococcus |
Cefotaxime hoặc Ceftriaxone |
| Nhiễm trùng tiêu hóa Gan mật |
Vi khuẩn Gr (-), Enterbacteriacea |
Cefotaxime/Ceftriaxone Hoặc Fluoroquinolone (Ciprofloxacin hoặc Pefloxacine) Hoặc Carbapenem (Imipenem/Meropenem) khi có sốc nhiễm khuẩn
|
| Nhọt da, áp xe, viêm phổi có bóng khí | Tụ cầu |
Oxacilline hoặc Clindamycin hoặc Cephalosporin thế hệ 1 + Gentamycine
|
| Viêm phổi cộng đồng | H.influenzae, S.pneumoniae |
Cefotaxime/Ceftriaxone + Aminoglycoside |
| Nhiễm trùng huyết não mô cầu | N. meningitidis | Cefotaxime/Ceftriaxone |
| Nhiễm trùng ổ bụng sau phẫu thuật | VK Gram (-) VK kỵ khí |
Cefotaxime/Ceftriaxone hoặc Fluoroquinolone hoặc Ertapenem khi có sốc nhiễm khuẩn
|
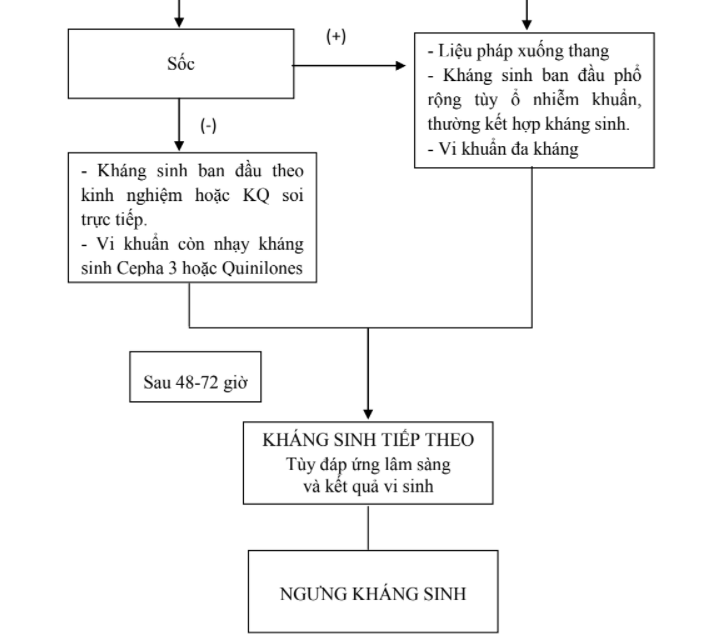
3.5.Nhiễm khuẩn bệnh viện
- Thường do vi khuẩn đa kháng
- Áp dụng liệu pháp xuống thang bắt đầu với kháng sinh phổ rộng. Sau 48
- 72 giờ tùy đáp ứng lâm sàng và kết quả vi sinh sẽ chọn lựa kháng sinh phổ hẹp phù hợp.
- Thường kết hợp kháng sinh để tăng mức độ diệt khuẩn
- Kháng sinh: Imipenem/meropenem hoặc Quinolone hoặc Ticarcillin – clavuclinic acid hoặc Cefoperazone-Sulbactam +/- Amikacin
- Phối hợp thêm Vancomycine nếu nghi do tụ cầu
3.6. Nhiễm khuẩn cộng đồng không tìm thấy ổ nhiễm khuẩn:
- Trẻ trước đó bình thường:
+ Trẻ < 2 tháng tuổi:
- Ampicilline + Gentamycine + Cefotaxime.
- Nếu có kèm sốc: Quinolone hoặc Ceftazidime hoặc Cefepim hoặc Imipenem/meropenem.
- Nếu nghi tụ cầu: Cefotaxime + Oxacillin +/- Gentamycine. Nếu có sốc thay Oxacillin bằng Vancomycin.
+ Trẻ > 2 tháng tuổi:
- Cefotaxime hoặc Ceftriaxone hoặc Quinolone +/- Gentamycine.
- Nếu có kèm sốc: Quinolone hoặc Ceftazidime hoặc Cefepim hoặc Imipenem/meropenem.
- Nếu nghi tụ cầu: Thêm Oxacillin hoặc Vancomycin khi có sốc
- Trên cơ địa suy giảm miễn dịch hoặc giảm bạch cầu hạt:
- Cefotaxime hoặc Ceftriaxone hoặc Ceftazidime hoặc Fluoroquinolones +/- Amikacin.
- Nếu có kèm sốc: dùng Imipenem/meropenem Amikacin
- Nghi tụ cầu: thêm Oxacillin hoặc Vancomycin khi có sốc.
4. KHÁNG SINH TIẾP THEO SAU KHI CÓ KẾT QUẢ VI SINH:
- Sau 48 -72 giờ đánh giá lại đáp ứng kháng sinh dựa vào lâm sàng và kết quả vi sinh.
- Phần lớn kết hợp kháng sinh chỉ cần thiết ở 3-5 ngày đầu điều trị để tăng khả năng diệt khuẩn, giảm đề kháng.
- Thời gian điều trị kháng sinh trung bình 10 – 14 ngày hoặc kéo dài hơn tùy ổ nhiễm khuẩn, tác nhân gây bệnh hoặc đáp ứng lâm sàng.
- Ngưng kháng sinh sau khi đủ ngày điều trị kèm bệnh nhân hết sốt, tổng trạng tốt, chỉ số xét nghiệm nhiễm khuẩn trở về bình thường.
4.1. Cấy máu dương tính:
Việc tiếp tục kháng sinh đang dùng hay thay đổi kháng sinh tùy thuộc vào đáp ứng lâm sàng và kết quả kháng sinh đồ, trong đó đáp ứng lâm sàng là quan trọng nhất.
- Đáp ứng lâm sàng tốt: tiếp tục kháng sinh đang dùng đủ 10-14 ngày.
- Lâm sàng không cải thiện: đổi kháng sinh theo kháng sinh đồ.
| Tác nhân | Kháng sinh ban đầu | Kháng sinh thay thế |
| Nhiễm khuẩn cộng đồng | ||
| Hemophilus influenza | Cefotaxime/ Cetriaxone | |
| N meningitidis | Cefotaxime/ Ceftriaxone | |
| S. pneumoniae | Cefotaxime/ Ceftriaxone | Vancomycine |
|
Salmonella |
Cefotaxime/ Cetriaxone |
Choramphenicol hoặc Ciprofloxacin |
| Shigella | Ciprofloxacin | |
| Staphylococcus aureus | Oxacilline | Vancomycine |
| Nhiễm khuẩn BV | ||
| Enterobacter Pseudomonas |
Cefotaxime/ Ceftazidime/ Ciprofloxacin/ Pefloxacine/ Ticarcillin – clavuclinic acid/ Cefoperazone-Subactam phối hợp với Amikacin |
Imipenem/meropenem/ hoặc Ticarcillin –clavuclinic acid phối hợp với Amikacin |
| Enterococcus |
Ampiciline hoặc Peniciline phối hợp với Amikacin |
Vancomycine+ Amikacin |
| Escherichia coli |
Cefotaxime hoặc |
Imipenem/ Meropenem/ Ertapenem +/- Amikacin Phối hợp với Ciprofloxacin |
| Klebsiella |
Cefotaxime hoặc Ciprofloxacin |
Imipenem/Meropenem/ +/- Amikacin |
| Enterobacter |
Imipenem/ Meropenem/ Ertapenem hoặc Ticarcillin – clavuclinic acid/ Cefoperazone-Sulbactam kèm Amikacin |
Imipenem/ Meropenem/ Ertapenem kèm Ciprofloxacin Hoặc Ciprofloxacin kèm Amikacin |
| Acinetobacter |
Imipenem/ Meropenem/ Ertapenem hoặc Cefoperazone Sulbactam/ Ticarcillin –clavuclinic acid |
Imipenem/ Meropenem/ Ertapenem hoặc Cefoperazone-Sulbactam/ Ticarcillin - clavuclinic acid phối hợp với Colistin |
| VK Gram (-) tiết ESBL |
Ertapenem/ Imipenem/ Meropenem hoặc Ciprofloxacin hoặc Cefoperazone-Sulbactam |
Ertapenem/ Imipenem/ Meropenem/Cefoperazone Sulbactam phối hợp với Ciprofloxacin |
| Staphylococcus aureus - Nhạy Methiciline ( MSSA) - Kháng Methiciline ( MRSA ) |
Oxaciline Vancomycine |
Cefazoline/ Clindamycine Vancomycine + Rifampicine Hoặc Clindamycine |
| Staphylococcus coagulase negative | Vancomycine |
* Ertapenem: không hiệu quả với Pseudomonas
4. 2. Cấy máu âm tính:
- Đáp ứng lâm sàng tốt: tiếp tục kháng sinh đang dùng đủ 10-14 ngày.
- Lâm sàng không tốt: đổi kháng sinh tùy theo ổ nhiễm trùng nguyên phát nghi ngờ.
- Từ nhiễm trùng tiểu: Ciprofloxacin / Pefloxacin + Amikacin
- Từ viêm phổi: Ceftazidime/ Pefloxacin / Ciprofloxacin + Amikacin. Nếu không đáp ứng: Cefepim/ Imipenem / Meropenem+ Amikacin. Nếu nghi tụ cầu kháng thuốc: thêm Vancomycin
- Từ nhiễm trùng da: Vancomycin
- Nếu có ban xuất huyết: Ciprofloxacin / Pefloxacin
- Liên quan đặt catheter tĩnh mạch: Vancomycin
- Nghi nhiễm trùng bệnh viện
- Nghi do Gr (-): Cefepim / Imipenem/ meropenem Amikacin
- Cơ địa suy giảm miễn dịch: Ciprofloxacin / Pefloxacin (nếu chưa dùng) hoặc Cefepim/ Imipenem + Amikacin.
- Nghi tụ cầu kháng Methicillin: Dùng Vancomycin.
- Nghi nấm: thêm Fluconazole hoặc Amphotericin B.
5. ĐIỀU TRỊ BIẾN CHỨNG
- Rối loạn đông máu: truyền tiểu cầu và huyết tương đông lạnh, kết tủa lạnh.
- Toan chuyển hóa: thường là hậu quả của sốc nên cần điều trị tích cực sốc nhiễm trùng tránh để sốc kéo dài. Trong trường hợp toan hóa máu nặng cần điều chỉnh bằng Bicarbonate.
- Không khuyến cáo.
- Dopamine liều thấp để ngừa suy thận cấp vì không tác dụng
- Corticoides tĩnh mạch: nhiều nghiên cứu cho thấy hiệu quả chưa rõ ràng và có thể làm tăng nguy cơ bội nhiễm, xuất huyết.
- Immunoglobuline chưa thấy hiệu quả giảm tử vong.
6. LỌC MÁU LIÊN TỤC
- Lọc máu liên tục: Ngoài điều trị suy thận cấp lọc máu còn giúp loại bỏ Cytokine và các hóa chất trung gian.
- Chỉ định:
- Suy thận cấp kèm huyết động học không ổn định (suy thận cấp: thiểu niệu >= 24 giờ hoặc Creatinin > 0,4 mmol/L hoặc tăng > 0,1mmol/L/ngày)
- Suy đa cơ quan
7. PHẪU THUẬT
- Cần có chỉ định sớm phẩu thuật loại bỏ ổ mủ trong trường hợp nặng vừa hồi sức vừa can thiệp ngoại khoa.
- Dẫn lưu ổ mủ
- Phẫu thuật loại bỏ ổ nhiễm trùng.
- Theo dõi
| Vấn đề | Mức độ chứng cớ |
| Corticosteroides không làm thay đổi tỉ lệ tử vong trong bệnh viện và tử vong vào ngày 28 của bệnh đối với nhiễm trùng huyết nặng và sốc nhiễm trùng. |
I The Cochrane Library 2009, Issue 1 |

Hướng dẫn chẩn đoán và điều trị một số bệnh thường gặp ở trẻ em - Bộ y tế 2015
Hướng dẫn chẩn đoán và điều trị một số bệnh truyền nhiễm - Bộ y tế 2015
Hướng dẫn quy trình kỹ thuật khám bệnh, chữa bệnh chuyên ngành bỏng - Bộ y tế 2013
Hướng dẫn quy trình kỹ thuật Nhi khoa - Bộ y tế 2017
Hướng dẫn chẩn đoán và điều trị một số bệnh thường gặp ở trẻ em - Bộ y tế 2015
Nếu bạn cảm thấy đau hoặc nóng rát ở bộ phận sinh dục hoặc khi đi tiểu thì đó có thể là dấu hiệu của nhiễm trùng đường tiết niệu hoặc nhiễm trùng nấm men. Mặc dù đây là hai bệnh hoàn toàn khác nhau nhưng lại có một số điểm tương đồng về triệu chứng, nguyên nhân và phương pháp phòng ngừa.
Giống như nhiễm trùng bàng quang hay niệu đạo, nhiễm trùng thận cũng là một dạng nhiễm trùng đường tiết niệu. Mặc dù tất cả các loại nhiễm trùng đường tiết niệu đều cần phải điều trị nhưng nhiễm trùng thận đặc biệt nghiêm trọng và có thể dẫn đến các biến chứng nguy hiểm.
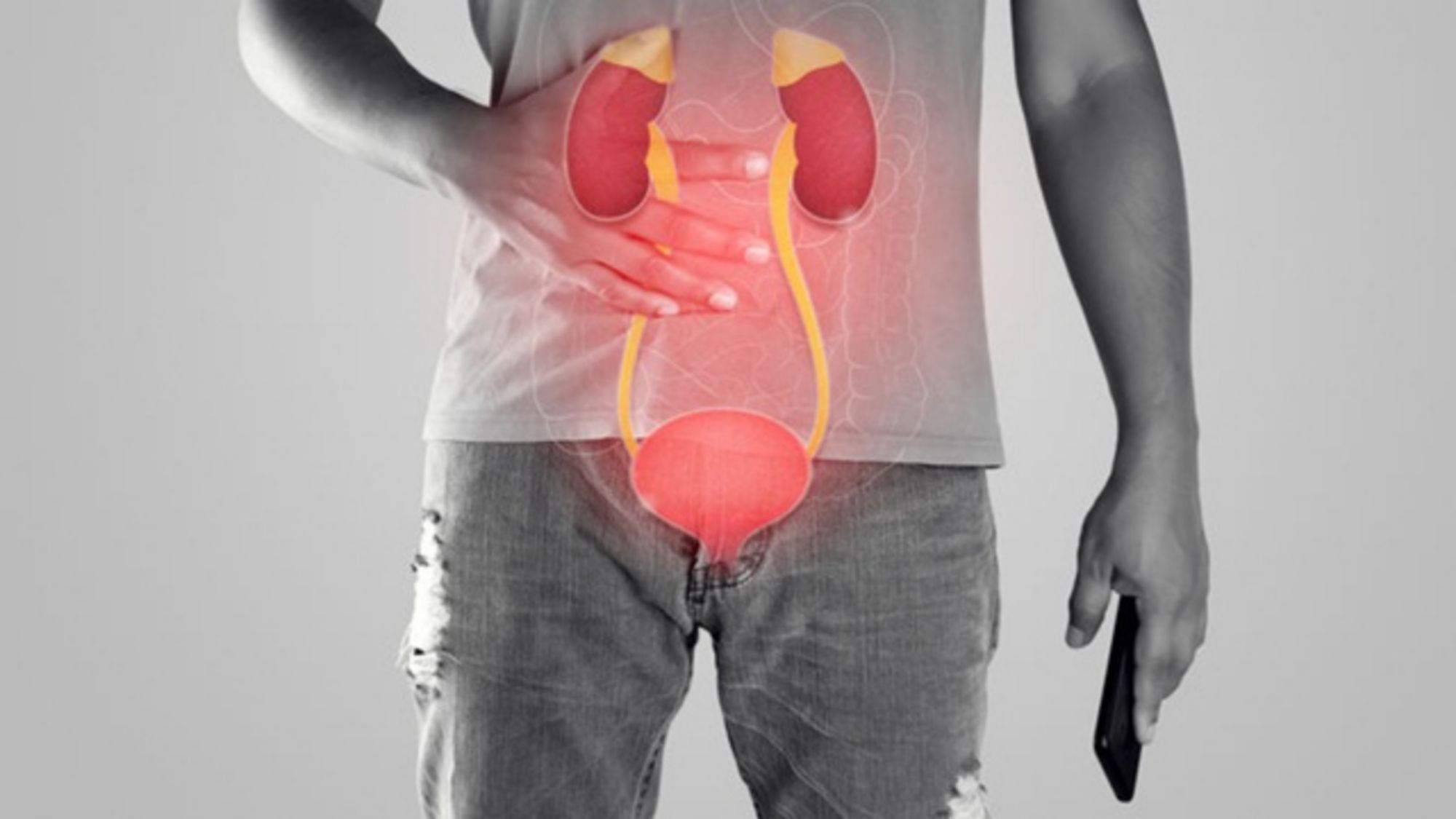
Nhiễm trùng bàng quang là một loại nhiễm trùng đường tiết niệu. Hầu hết các trường hợp nhiễm trùng đường tiết niệu đều xảy ra bàng quang, vì thế nên người bệnh có các triệu chứng như nóng rát khi đi tiểu, tiểu khó và đau vùng chậu phía trên xương mu.
Khi bị nhiễm HIV, hệ miễn dịch trở nên suy yếu và bị giảm khả năng chống lại các tác nhân gây hại nên sẽ dễ bị mắc các bệnh nhiễm trùng cơ hội, ung thư và các bệnh khác.
- 1 trả lời
- 1590 lượt xem
Bé nhà em khi sinh ra đã bị nhiễm trùng huyết sơ sinh. Bé đã được điều trị ở bệnh viện 1 tuần và đã khỏi. Bệnh nhiễm trùng huyết này có khỏi hoàn toàn không và bé có nguy cơ bị lại không ạ? Ngoài ra nó có để lại di chứng gì cho bé không, thưa bác sĩ?
- 1 trả lời
- 1238 lượt xem
Em sinh bé nặng 3,3kg. HIện bé đã được hơn 3 tháng tuổi. Em vắt sữa ra bình cho bé uống. Trong 2 tháng đầu bé lên cân rất tốt. Được 2 tháng thì bé đã nặng 6,7kg. Tuy nhiên, đến tháng thứ 3 này thì cháu có hiện tượng biếng bú, không tăng cân và đi ngoài phân xanh. Em cho bé đi khám thì bác sĩ xét nghiệm và kết luận bé bị tiêu chảy nhiễm trùng. Bác sĩ kê thuốc cho bé uống thì phân đã chuyển sang hoa cà hoa cải nhưng vẫn hơi ngả xanh. Khi cho bé đi tái khám thì bác sĩ nói phân bé đẹp rồi kê thuốc về cho uống. Tuy nhiên hiện tại cháu vẫn đi xì xoẹt ạ, thậm chí thỉnh thoảng phân có lẫn một ít màu nâu đỏ. Bé nhà em như vậy có phải cho đi khám nữa không ạ?
- 1 trả lời
- 984 lượt xem
Cách đây 3 năm, em sinh mổ bé đầu, bị điều trị nhiễm trùng muộn nên rất khổ. Giờ, em mang thai 31 tuần, đi xét nghiệm đường huyết, bs nói em bị tiểu đường thai kỳ, như vậy, nguy cơ nhiễm trùng càng cao. Vậy, lần sinh mổ này, bs có thể điều trị nhiễm trùng ngay từ đầu được không - Ví dụ như, sau khi mổ sinh xong thì dùng thuốc điều trị nhiễm trùng luôn, chứ không đợi đến lúc bị nhiểm trùng mới điều trị chẳng hạn?
- 1 trả lời
- 1714 lượt xem
Thưa bác sĩ, đối với nam giới đang muốn sinh con, liệu thuốc lá có ảnh hưởng đến chất lượng và số lượng tinh trùng không ạ? Cảm ơn bác sĩ!
- 1 trả lời
- 3864 lượt xem
-Thưa bác sĩ, uống sữa tươi chưa tiệt trùng khi mang bầu có an toàn không ạ? Cảm ơn bác sĩ!