HỒI SỨC SƠ SINH
Sau khi ra đời, muốn có sự sống độc lập bên ngoài tử cung, trẻ phải có sự thích nghi đồng thời phối hợp chặt chẽ giữa các cơ quan trong cơ thể như hô hấp, tuần hoàn, chuyển hoá... Để tạo ra động tác thở, nếu vì một lý do nào đó không có sự thích nghi hoặc rối loạn sự phối hợp thì trẻ sẽ bị ngạt, những năm gần đây các nhà khoa học đã tìm hiểu sâu thêm về sinh lý bệnh học của ngạt, nghiên cứu về những thay đổi sinh học, chuyển hoá và hậu quả của những thay đổi này. Nhờ vậy đã tạo ra được nguyên tắc cơ bản trong hồi sức sơ sinh. Kỹ thuật hồi sức sơ sinh cũng được tiêu chuẩn hoá để hồi sức tích cực, kịp thời cho trẻ ngạt. Công việc hồi sức tại phòng đẻ phải được phân biệt rõ với việc chăm sóc trẻ sơ sinh bình thường khi đẻ, việc phối hợp chặt chẽ giữa bác sĩ sản khoa và nhi khoa trong khâu chuẩn bị cho các cuộc đẻ có nguy cơ cao là điều cần thiết để đảm bảo an toàn cho mẹ và con. Chuẩn bị dụng cụ chu đáo, xử trí kịp thời, nhanh chóng, đúng kỹ thuật là những yếu tố vô cùng quan trọng quyết định sinh mệnh và tương lai phát triển thể chất, tinh thần cho trẻ sau này.
I. SỰ THÍCH NGHI CỦA MỘT SỐ CƠ QUAN
Khi nằm trong tử cung, thai nhi hoàn toàn phụ thuộc vào mẹ, nằm trong môi trường nước ổi, tất cả mọi nhu cầu nuôi dưỡng, hô hấp, chuyển hoá đều được cung cấp từ mẹ sang con thông qua bánh rau. Bắt đầu từ thời điểm cắt rốn, trẻ cần có những sự thích nghi sau:
1.1. Hô hấp
1.1.1. Thiết lập nhịp thở đầu tiên
- Sau khi sinh, động tác thở đầu tiên khởi phát trong 20 giây đầu là hít vào, không khí xâm nhập vào làm giãn nở các phế nang, tiếp theo là động tác thở ra từ lúc thanh môn nửa đóng, đó là tiếng khóc đầu tiên và phổi bắt đầu hoạt động. Những kích thích gây khởi phát động tác hô hấp đầu tiên ở trẻ được giải thích là:
- Thay đổi hoá học: sau khi kẹp - cắt rốn, PaO, giảm đột ngột trong máu cơ thể trẻ và PaCO, tăng, pH máu thay đổi kích thích trung tâm hô hấp của trẻ. - Thay đổi áp lực đột ngột từ môi trường nước sang môi trường không khí và các sự kích thích vào da.
- Thay đổi nhiệt độ từ trong buồng tử cung sang nhiệt độ không khí.
- Thay đổi dòng máu đột ngột do kẹp dây rốn làm huyết áp động mạch phía thai nhi tăng.
1.1.2. Những nhịp thở tiếp theo còn được hỗ trợ của hai phản xạ Hering và Head, hiệu lực hô hấp thật sự đạt được cần có các điều kiện sau:
- Sự thay đổi song song của hệ tuần hoàn để cho phổi làm nhiệm vụ trao đổi khí.
- Sự giải thoát dịch trong phổi.
- Sự thành lập dung tích khí dự trữ chức năng ở phổi (khoảng 30ml/kg ở cuối ngày đầu sau đẻ) nhờ hoạt chất surfactan.
1.2. Tuần hoàn
- Tuần hoàn bào thai: đặc điểm chính của tuần hoàn bào thai là máu ở gần tim gồm hỗn hợp máu động mạch và tĩnh mạch, mạng lưới tuần hoàn bào thai được đặt dưới một chế độ áp lực độc nhất, hai tâm thất hoạt động song song do có hai luồng thông phải trải qua lỗ bầu dục và ống động mạch. Phần lớn máu vào nhĩ phải rồi qua nhĩ trái bằng lỗ bầu dục, từ đó máu xuống thất trái, được đẩy vào động mạch chủ và phân tán vào cơ thể. Vòng tiểu tuần hoàn ở phổi chỉ có tính chất cơ năng vì phổi chưa làm việc, ở thất phải, máu đến động mạch phổi phải và trái, phần lớn qua ống động mạch vào động mạch chủ đi về phía bánh rau, tại rau máu sẽ trao đổi O, đào thải CO,, khoảng 20% lưu lượng lên phổi chỉ có tính chất nuôi dưỡng (hình 34.1).
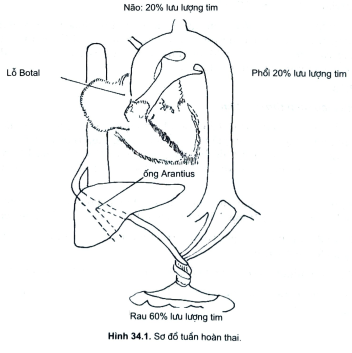
- Tuần hoàn ngay sau đẻ: lúc đẻ có hai hiện tượng chủ yếu xảy ra, đó là sự giãn nở phổi và đình chỉ tuần hoàn rốn dẫn đến áp lực ở tim phải giảm, áp lực ở tim trái tăng, do đó lỗ Botal đóng lại, áp lực máu ở động mạch phổi tăng lên, sức cản ở mao mạch phổi giảm hình thành áp lực âm trong lồng ngực. Do áp lực động mạch phổi giảm so với động mạch chủ hướng dòng máu đảo ngược làm ống động mạch co lại và kín dần, giai đoạn này người ta thấy thêm vai trò của PgE2, vì vậy lượng máu qua phổi tăng lên gấp 5-10 lần trước đẻ và máu được oxy hoá ngày càng tốt lên, hệ tuần hoàn phân biệt rõ ràng máu đen, máu đỏ (hình 34.2).
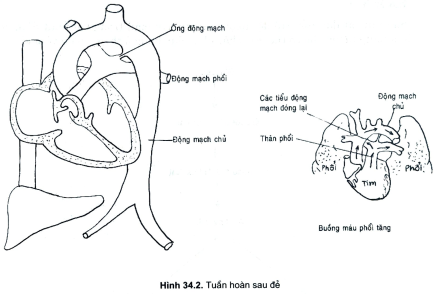
- Tuần hoàn ở trẻ bị ngạt: trong trường hợp trẻ bị ngạt, tình trạng thiếu oxy kéo dài, phổi trẻ chưa hoạt động, phổi chưa làm được nhiệm vụ trao đổi khí. Trong khi đó dây rốn đã bị cắt, sơ sinh không còn liên hệ với tuần hoàn của mẹ nữa, tuần hoàn sơ sinh vẫn tồn tại luồng thông phải - trái (tuần hoàn bào thai). Vì vậy máu qua phổi ít lại không trao đổi được oxy nên tình trạng thiếu oxy máu càng tăng, thiếu oxy làm các mạch máu phổi càng co lại, máu không về tim trái nhiều nên không đóng được lỗ Botal.
- Chỉ cần thai ngạt trong vài phút sẽ dẫn đến tình trạng nguy kịch trầm trọng, áp suất riêng phần oxy trong máu (PaO,) giảm dần đến 0 mmHg, PaCO, tăng dần đến 100 mmHg.
- pH giảm < 7 nếu không được hồi sức, hoặc hồi sức không kết quả và trẻ sẽ chết.
1.3. Hệ thần kinh trung ương
- Ngoài sự thích nghi song song giữa hệ hô hấp và hệ tuần hoàn, còn cần đến sự thích nghi của hệ thần kinh trung ương để duy trì và điều hoà nhịp thở. Sau sinh, trung tâm hô hấp ở hành tuỷ bị kích thích gây ra nhịp thở. Lúc đầu chỉ có động tác hít vào ngắt quãng, sau đó oxy máu tăng dần, kích thích các trung tâm điều hoà nhịp thở ở vỏ não, do đó trẻ có nhịp thở đều và sâu hơn, sự điều hoà nhịp thở hay bị ức chế khi PaO, < 50mmHg, PCO, > 70mmHg và pH < 7 và khi thân nhiệt trẻ bị lạnh.
1.4. Chuyển hoá
- Sau khi cắt dây rốn, trẻ đột ngột bị thiếu oxy máu trong vài phút đầu, để bảo đảm năng lượng cho cơ thể, các chất phải chuyển hoá theo đường yếm khí.
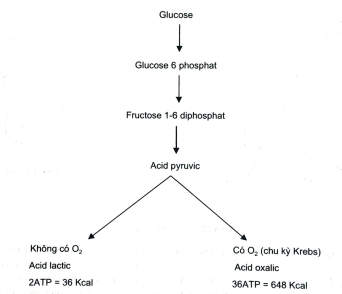
- Nếu tình trạng ngạt kéo dài, trẻ sẽ tiêu thụ hết dự trữ, hơn nữa còn ứ đọng các sản phẩm trung gian như acid lactic, acid pyruvic trong cơ thể gây toan máu. pH càng giảm, tình trạng toan máu kéo dài sẽ ảnh hưởng đến tính mạng trẻ, hoặc nếu cứu được cũng để lại những di chứng thần kinh khó hồi phục.
- Do đó mục đích của hồi sức sơ sinh là phải nhanh chóng đưa được oxy vào tận phế nang, làm cho phổi hoạt động trao đổi được dưỡng khí, có nghĩa là giải quyết được tình trạng thiếu oxy máu.
II. NGUYÊN NHÂN GÂY NGẠT SƠ SINH
2.1. Các yếu tố nguy cơ
2.1.1. Trong thời kỳ thai nghén
- Tuổi mẹ > 35 tuổi.
- Mẹ mắc đái tháo đường.
- Mẹ cao huyết áp - nhiễm độc thai nghén.
- Thiếu máu.
- Thai đa ối hoặc thiểu ối.
- Ra máu ở quý II - quý III thai kỳ.
- Mẹ mắc bệnh nhiễm trùng.
- Mẹ nghiện thuốc, nghiện rượu.
- Đa thai, thai kém phát triển hoặc quá to.
- Thai di dang.
- Giảm cử động thai.
- Tiền sử đã đẻ con ngạt - chết.
2.1.2. Trong cuộc đẻ
- Mổ lấy thai cấp cứu (do thai đột ngột bật ra khỏi buồng ối, khi mở tử cung lấy thai dẫn đến bị ngạt cấp).
- Ngôi thai bất thường (đẻ khó, chuyển dạ kéo dài...).
- Đẻ đa thai, non hoặc già tháng.
- Thời gian vỡ ối > 12 giờ.
- Nước ối có mùi hôi (đã có nhiễm khuẩn ối).
- Chuyển dạ kéo dài > 24 giờ hoặc quá nhanh.
- Tụ máu sau rau (rau bong non).
- Mẹ dùng an thần trước đẻ 12 giờ.
- Bất thường về rau thai - dây rốn: như dây rốn ngắn, sa dây rau, rau cuốn cổ, thắt nút, rau tiền đạo.
- Nhịp tim thai bất thường.
- Thai kém phát triển trong tử cung hoặc thai quá to.
2.2. Nguyên nhân ngạt
2.2.1. Rối loạn trao đổi khí ở rau thai
Nhóm này chiếm 80% các nguyên nhân gây ngạt ở sơ sinh, tốt nhất là phải biết trước bằng việc theo dõi tim thai.
2.2.2. Ngạt do ức chế trung tâm hô hấp
- Gặp chủ yếu sau dùng thuốc mê toàn thân trong mổ lấy thai, con các bà mẹ nghiện thuốc phiện hoặc ở trẻ quá non, trung tâm hô hấp chưa trưởng thành.
2.2.3. Ngạt do sang chấn hệ thống thần kinh trung ương
- Sang chấn do đẻ khó, xuất huyết não - màng não.
2.2.4. Ngạt do tắc nghẽn đường hô hấp
- Như hội chứng hít phải nước ối - phân su, chậm tiêu dịch phổi...
2.2.5. Ngạt do các dị tật bẩm sinh
- Tim bẩm sinh, thoát vị cơ hoành, hẹp - teo lỗ mũi sau...
III. PHÂN LOẠI NGẠT
Để đánh giá mức độ ngạt, từ năm 1953 người ta dựa theo chỉ số Apgar để đánh giá trẻ sơ sinh ở phút thứ 1, 5, 10 sau đẻ.
3.1. Chỉ số Apgar
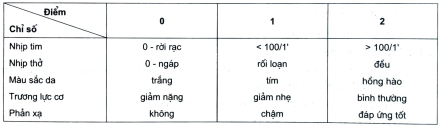
- Tổng số điểm
- < 4: ngạt nặng
- 3.2. Chỉ số Sigtuna
- 4-5: ngạt trung bình
- 6-7: ngạt nhẹ
- > 7: bình thường
3.2. Chỉ số Sigtuna
Các tác giả Thụy Điển đã cải tiến chỉ số Apgar để đánh giá nhanh hơn và khá chính xác, đó là chỉ số Sigtuna (cần quan sát trẻ trong 30 giây đầu sau khi mổ lấy ra hoặc ra khỏi âm hộ bà mẹ).

- Tổng số điểm:
- 4: trẻ khoẻ bình thường
- 3: ngạt nhẹ
- 1-2: ngạt nặng
- 0: chết
3. Chỉ số Silverman

- Tổng số điểm:
- < 2: trẻ không bị suy hô hấp
- 2-3: theo dõi
- 4-5: suy hô hấp nhẹ
- > 5: suy hô hấp nặng
- Điểm Silverman càng cao suy hô hấp càng nặng.
IV. PHƯƠNG PHÁP HỒI SỨC
4.1. Nguyên tắc A.B.C.D (Airway, Breathing, Circulation, Drug)
- A. Thông đường thở.
- B. Tạo được nhịp thở.
- C. Đảm bảo tuần hoàn tối thiểu.
- D. Đảm bảo chuyển hoá, thăng bằng toan kiềm.
4.2. Ba điều kiện được tôn trọng trong quá trình hồi sức
4.2.1. Nhanh
- Các thao tác hồi sức cần phải nhanh và có hiệu quả vì thiếu oxy kéo dài, quá 6 phút sẽ ít nhiều để lại di chứng thần kinh.
4.2.2. Giữ ấm
- Song song với thao tác hồi sức, phải luôn luôn giữ ấm cho trẻ, đối với trẻ càng thấp cân càng khó khăn, vì nếu trẻ bị lạnh thì tình trạng ngạt càng nặng lên.
4.2.3. Vô trùng
- Tất cả các thao tác phải tiến hành với điều kiện vô khuẩn để tránh một nhiễm khuẩn nặng xảy ra làm ảnh hưởng đến kết quả hồi sức đã thu được
4.3. Chuẩn bị dụng cụ
Phải chuẩn bị dụng cụ và phương tiện để đảm bảo những điều kiện và nguyên tắc hồi sức trên.
4.3.1. Phương tiện hút
- Máy hút bằng điện, đạp chân, quả bóng hút.
- Ống hút nhớt số 6 và số 8.
- Ống hút có bầu thuỷ tinh để hút bằng miệng.
4.3.2. Phương tiện thông khí nhân tạo
- Quả bóng và mặt nạ to - nhỏ tuỳ theo cỡ của trẻ.
- Nguồn oxy có đồng hồ đo dung tích khí.
- Đèn soi nội khí quản.
- Ống nội khí quản cỡ 2; 2,5; 3; 3,5.
- Máy thở trẻ em với áp lực dương.
4.3.3. Phương tiện tiêm, truyền
- Ống thông tĩnh mạch rốn.
- Kim, bơm tiêm.
- Găng tay, khăn trải có lỗ.
- Băng dính cố định. Hinh anh
- Dung dịch glucose 5%, 10%.
- Dung dịch natri bicarbonat bán phân tử 4,2%.
- Adrenalin 0,001 hoặc dopamin.
- Calcium gluconat 10%
4.3.4. Phương tiện sưởi ấm đến
- Hai khăn lau khô - sạch đã tiệt trùng.
- Bàn hồi sức được sưởi ấm.
- Lò sưởi, túi nước nóng.
- Giường ấm hoặc lồng ấp để ủ ấm theo dõi trẻ sau hồi sức.
4.4. Kỹ thuật hồi sức
4.4.1. Giải phóng đường hô hấp
- Đặt trẻ ở đúng tư thế: nằm ngửa, đầu trẻ quay về phía thủ thuật viên, có gối mỏng kê ở hai vai trẻ cao lên khoảng 2-3cm (hình 34.3).

- Mặt không quá ngửa, không quá gập.
- Hút miệng, họng hầu bằng ống thông số 8 (hình 34.4).
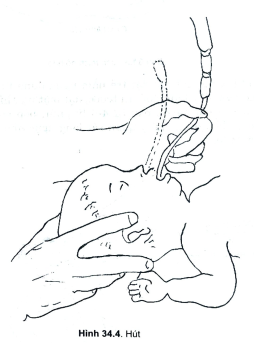
- Hút mũi trẻ bằng ống thông số 6.
- Nếu cần thiết sẽ hút khí quản bằng ống thông số 4 qua đèn soi nội khí quản.
4.4.2. Tạo nhịp thở và thông khí viện trợ
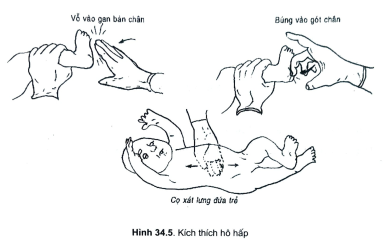
- Kích thích hô hấp để khởi động nhịp thở ở hai vị trí nhạy cảm nhất ngoài da là kích thích ở gan bàn chân và lưng (hình 34.5).
- Thông khí bằng mặt nạ: đặt trẻ nằm ngửa đúng tư thế, sau khi đã hút thông đường hô hấp, đẩy hàm dưới ra trước, đặt mặt nạ khít vào mũi, miệng bé, nối quả bóng ambu với nguồn oxy từ 4-6 lít/phút, bóp bóng với áp lực 25-30 cmH,O, tần số 40 lần/phút, chú ý quan sát lồng ngực nhô đều hai bên mỗi lần bóp bóng (hình 34.6).

- Đặt nội khí quản: trong những trường hợp đặc biệt hoặc trẻ ngạt nặng ngay sau đẻ hoặc đã thông khí bằng mặt nạ, trẻ không tốt lên cần phải tiến hành đặt nội khí quản, sau đó nối ống nội khí quản với quả bóng bóp với áp lực 25 cmH,O tần số 40 lần/phút, nếu trẻ vẫn không thở được, ta tiếp tục cho thở bằng máy hô hấp viện trợ.
4.4.3. Hỗ trợ tuần hoàn
- Bảo đảm tuần hoàn tối thiểu bằng xoa bóp tim ngoài lồng ngực, đồng thời với thông khí hỗ trợ (hình 34.7).
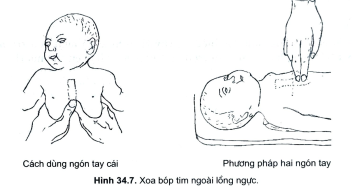
- Kỹ thuật hai tay (ngón cái): thủ thuật viên dùng hai bàn tay ôm lấy lồng ngực trẻ, đặt các ngón tay lên trên cột sống ở phía sau để tạo một mặt phẳng cứng, hai ngón cái bắt chéo lên phần xương ức ở 2/3 dưới (đường nối hai núm vú) ấn mạnh lõm từ 1-1,5cm (không dịch ngón tay).
- Kỹ thuật một tay (hai ngón): thủ thuật viên dùng ngón trỏ và ngón giữa (phải cắt móng tay) đặt đứng vuông góc với ngực trẻ ở xương ức (như vị trí đặt hai ngón cái) ấn mạnh, tần số xoa bóp tim từ 100-120 lần/phút. Như vậy cứ 3 lần bóp tim thì 1 lần bóp bóng oxy. Kết quả tốt khi thấy mạch rốn và mạch cảnh đập rõ.
4.4.4. Điều chỉnh toan - kiểm và thuốc
- Thuốc và các dung dịch sử dụng trong hồi sức sơ sinh chủ yếu là để hỗ trợ tuần hoàn, cải thiện sự tưới máu tới các mô và để thăng bằng kiềm toan.
- Trẻ thiếu oxy làm rối loạn quá trình chuyển hoá trong cơ thể, pH thấp, máu trong trạng thái toan, do vậy phải điều chỉnh toan kiềm cho trẻ theo công thức sau:

- BE: kiềm dư
- P: trọng lượng trẻ
- Nếu không có điều kiện xét nghiệm thì ta điều trị 4ml natri bicarbonat 4,2% hoặc là 2mEq/kg.
- Glucose 10%: 60-80ml/kg/24 giò.
- Gluconat calci: 2-3ml/kg/24 giò.
- Dopamin: 5-10 microgam/kg/1 phút truyền tĩnh mạch chậm.
- Adrenalin 0,0001/kg nhỏ adreanlin pha loãng vào ống nội khí quản trong trường hợp đã xoa bóp tim ngoài lồng ngực mà nhịp tim không tốt lên (theo M. Bobin 1988).
V. TÓM TẮT
Ngoài các trường hợp đặc biệt ra, tuỳ theo mức độ ngạt của trẻ mà ta có thái độ xử trí theo phác đồ đã ghi trên và tùy trường hợp cụ thể mà thay đổi cho hợp lý.
Hướng dẫn chẩn đoán và điều trị một số bệnh thường gặp ở trẻ em - Bộ y tế 2015
Hướng dẫn quy trình kỹ thuật Phục hồi chức năng - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật ngoại khoa chuyên khoa phẫu thuật tiết niệu - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật ngoại khoa chuyên khoa phẫu thuật tiết niệu - Bộ y tế 2017

Cá hồi là một loại thực phẩm rất giàu dinh dưỡng với nhiều lợi ích ấn tượng cho sức khỏe. Ăn ít nhất 200 gram cá hồi mỗi tuần sẽ giúp đáp ứng nhu cầu dinh dưỡng và giảm nguy cơ mắc một số bệnh. Ngoài ra, cá hồi cũng rất ngon và linh hoạt, có thể kết hợp cùng nhiều loại thực phẩm khác để tạo ra các món ăn hấp dẫn, ngon miệng.

Liệu pháp phản hồi sinh học được thực hiện nhằm mục đích giúp chúng ta khai thác sức mạnh của tâm trí và nhận thức được những gì đang diễn ra bên trong cơ thể, nhờ đó có thể kiểm soát sức khỏe của mình tốt hơn.

Súc miệng bằng dầu (oil pulling) là một phương pháp chăm sóc răng miệng có nguồn gốc từ Ấn Độ. Phương pháp dân gian này được cho là có tác dụng làm trắng răng, giúp cho hơi thở thơm tho và cải thiện đáng kể sức khỏe răng miệng.
Bổ sung men vi sinh hay probiotic là một cách phổ biến được nhiều chuyên gia khuyến nghị để tăng cường sức khỏe hệ tiêu hóa. Men vi sinh là các chủng vi khuẩn có lợi tồn tại tự nhiên trong một số loại thực phẩm và trong các sản phẩm bổ sung.
- 1 trả lời
- 1619 lượt xem
Thưa bác sĩ, bé nhà em được gần 4 tháng tuổi nhưng đã bị viêm phổi thùy, phải nhập viện, bác sĩ đã tiêm 14 mũi kháng sinh. Sau khi nằm viện 1 tuần, bác sĩ khám lại thì thấy phổi bé đã lành, nhưng kết quả chụp phim lại thấy phần trên phổi còn mờ, nghi có khối u trong phổi. Bác sĩ tiếp tục tiến hành citi phổi cho cháu. Kết quả, bé nhà em bị u tuyến ức, bác sĩ kê thuốc prednisdon5mg và aquadetrim, nói về cho bé uống trong vòng 2 tuần thì khối u sẽ hết. Bác sĩ cho em hỏi khối u tuyến ức này có nguy hiểm không ạ? Và việc bé mới 4 tháng tuổi đã tiêm kháng sinh, dùng thuốc an thần và citi phổi có ảnh hưởng gì đến sức khỏe của bé không?
- 1 trả lời
- 1030 lượt xem
Bé trai nhà em sinh thường nặng 3,5kg. Hiện bé đã được 3 tháng, mọi thứ đều bình thường. Tuy nhiên, vì em ít sữa nên em buộc phải cho bé bú mẹ kèm thêm sữa ngoài là Nan supreme. Em vẫn ưu tiên cho bé bú mẹ là chính để bé có sức đề kháng từ sữa mẹ. Em nghe nói trẻ khi được 3 - 6 tháng tuổi là sức đề kháng cũng yếu dần, dễ bị nhiễm bệnh. Ngoài việc hạn chế cho bé đến nơi đông người, vệ sinh sạch sẽ bé và không gian sinh sống, tích cực cho bé bú nhiều sữa mẹ thì em cần làm gì để tăng sức đề kháng cho bé, hạn chế bệnh dịch ạ?
- 1 trả lời
- 929 lượt xem
Em chuẩn bị lập gia đình. Em muốn khám sức khỏe sinh sản trước khi kết hôn. Vậy, mong bs cho biết, em cần khám những gì và chi phí cho dịch vụ khám này là bao nhiêu không ạ?
- 1 trả lời
- 939 lượt xem
Năm trước, em có thai được 8 tuần thì tự nhiên bị đau bụng, ra huyết nhiều và sảy tự nhiên. Từ đó đến nay, vợ chồng em quan hệ thả mà vẫn chưa có con. Giờ, hai vợ chồng em đều muốn khám sức khỏe sinh sản thì khám khoa nào của Bệnh viện Phụ sản TW ạ? Và, có cần đem theo bệnh án năm trước không ạ?
- 1 trả lời
- 698 lượt xem
Mới kết hôn được 2 tháng, em muốn khám bản thân mình xem có đủ khả năng mang bầu không? Mong được bs tư vấn cho em nên khám ở khoa nào của Bv và chi phí khám khoản bao nhiêu ạ?













