Dự đoán, đánh giá, điều trị và tiên lượng trẻ sơ sinh có nguy cơ cao - Bộ y tế 2015
I. SƠ SINH ĐẺ NON
1. ĐẠI CƯƠNG
1.1. Định nghĩa:
Theo Tổ chức Y tế thế giới, gọi là trẻ đẻ non khi trẻ sinh ra < 37 tuần thai (259 ngày), sơ sinh rất non khi < 33 tuần thai và sơ sinh cực non khi < 28 tuần thai. Trẻ sơ sinh “có thể sống” bắt đầu từ 22 tuần thai hoặc cân nặng < 500g.
1.2. Đặc điểm dịch tễ:
Trẻ đẻ non chiếm khoảng 5% trẻ sơ sinh, sơ sinh cực non chiếm 1-1,5%.
1.3. Nguyên nhân và yếu tố thuận lợi: thường ghi nhận các nguyên nhân sau:
- Phụ nữ < 16 tuổi hoặc trên 35 tuổi
- Đa thai
- Nhiễm trùng: nhiễm trùng trong tử cung, viêm màng ối,mẹ nhiễm trùng đường tiểu, cúm, sốt vàng...
- Ối vỡ non
- Tai biến chảy máu: khối máu tụ sau nhau, nhau bong non, nhau tiền đạo.
- Đa ối
- Bất thường tử cung: hở eo cổ tử cung, dị tật tử cung.
- Bệnh lý mạch máu nhau: nhau tiền đạo, suy dinh dưỡng bào thai.
- Suy thai (thiếu ôxy)
- Mẹ tiểu đường
- Bất đồng Rhesus
- Bệnh lý mẹ nặng: tim, hô hấp, ung thư, chấn thương...
- Tình trạng kinh tế xã hội thấp: được tính bằng thu nhập gia đình, trình độ học thức, vùng địa lý, tầng lớp xã hội và nghề nghiệp.
2. CÁC VẤN ĐỀ THƯỜNG GẶP Ở TRẺ ĐẺ NON
2.1. Hô hấp: có thể có các biểu hiện sau:
- Suy hô hấp nặng tại phòng sinh do kém thích nghi sau đẻ.
- Hội chứng suy hô hấp cấp do thiếu Surfactant và chưa trưởng thành phổi.
- Cơn ngừng thở do trung tâm hô hấp chưa trưởng thành.
- Loạn sản phổi, bệnh Winson-Mikity và bệnh phổi mãn tính do sinh non.
2.2. Thần kinh: trẻ đẻ non có nguy cơ cao đối với các vấn đề thần kinh:
- Ngạt chu sinh
- Xuất huyết nội sọ
2.3. Tim mạch:
- Hạ huyết áp:
- Giảm thể tích
- Rối loạn chức năng tim
- Giãn mạch do nhiễm trùng huyết
- Còn ống động mạch
2.4. Huyết học:
- Thiếu máu
- Tăng bilirubin máu
2.5. Dinh dưỡng:
Trẻ đẻ non thường kém dung nạp sữa và có nhu cầu dinh dưỡng khác biệt với trẻ đủ tháng, do đó cần chú ý đặc biệt đến thành phần, năng lượng, thể tích, đường cho ăn.
2.6. Dạ dày ruột:
Trẻ đẻ non có nguy cơ cao viêm ruột hoại tử.
2.7. Chuyển hóa:
Thường gặp là rối loạn chuyển hóa glucose và canxi.
2.8. Thận:
Thận chưa trưởng thành có đặc tính là tỷ lệ lọc của cầu thận thấp, cũng như chưa có khả năng xử lý nước, điện giải.
2.9. Điều hòa thân nhiệt: Dễ bị hạ thân nhiệt và tăng thân nhiệt.
2.10. Miễn dịch:
Do thiếu hụt các phản ứng hóc môn và tế bào, trẻ đẻ non có nguy cơ nhiễm trùng cao hơn trẻ đủ tháng.
2.11. Mắt:
Bệnh võng mạc có thể phát triển ở trẻ đẻ non < 32 tuần và cân nặng <1500g do võng mạc chưa trưởng thành và liên quan với nồng độ oxy. Nồng độ oxy tăng dẫn đến sự co các mạch máu chưa hoàn chỉnh ở võng mạc ngoại vi, từ đó gây ra thiếu máu cục bộ và tăng sinh tân mạch và xơ hóa ở vùng võng mạc thiếu máu, cuối cùng là bong võng mạc.
3. XỬ TRÍ
3.1. Điều trị ngay sau đẻ
- Phòng sinh phải được trang bị tốt và sẵn sàng.
- Hồi sức tốt và ổn định trẻ
3.2. Điều trị tiếp theo
- Điều hòa nhiệt độ: Đối với trẻ rất non đòi hỏi giường sưởi hoặc lồng ấp.
- Thông khí hỗ trợ và liệu pháp oxy thích hợp.
- Còn ống động mạch: hạn chế dịch và liệu pháp oxy có thể có hiệu quả, thuốc indomethacin hoặc ibuprofen có thể cần thiết. Trường hợp không đóng được ÔĐM có thể cần phẫu thuật thắt ống động mạch .
- Điều trị nước và điện giải: Phải tính đến lượng nước mất không nhận biết được để bù nước, duy trì đường máu bình thường và nồng độ điện giải huyết thanh.
- Nuôi dưỡng: cần thiết phải nuôi dưỡng qua đường tĩnh mạch đối với trẻ không có khả năng dung nạp sữa. Cho ăn qua ống thông dạ dày đối với những trẻ chưa phối hợp đồng bộ giữa bú và nuốt.
- Tăng Bilirubin máu: chiếu đèn sớm, trong trường hợp nặng, có thể cần thay máu.
- Nhiễm trùng: kháng sinh phù hợp
- Miễn dịch: tiêm vacxin theo lịch tiêm chủng
4. TIÊN LƯỢNG
- Di chứng phát triển tinh thần:
- Di chứng nặng: bại não, chậm phát triển tinh thần.
- Tổn thương giác quan: giảm thính lực, tổn thương thị giác.
- Rối loạn chức năng não: rối loạn ngôn ngữ, không có khả năng học, tăng hoạt động, thiếu chú ý, rối loạn hành vi.
- Bệnh võng mạc ở trẻ đẻ non
- Loạn sản phổi
- Kém phát triển thể chất- Tăng tỷ lệ bệnh tật trẻ em và hay nằm viện
II. SƠ SINH GIÀ THÁNG
1. ĐẠI CƯƠNG
1.1. Định nghĩa:
Gọi là sơ sinh già tháng khi mang thai > 42 tuần (294 ngày tính từ ngày đầu của kinh cuối).
1.2. Đặc điểm dịch tễ: chiếm gần 6% (3-14%)
1.3. Nguyên nhân:
Ngoài một số trường hợp không rõ nguyên nhân, ngoài ra có thể gặp:
- Đa thai không bằng nhau (Nulliparity)
- Béo phì
- Thai nhi nam
- Vô não
- Ba nhiễm sắc thể 16 và 18
- Hội chứng Seckel (bird-head dwarfism)
1.4. Nguy cơ bệnh lý:
Hít phân su, thiểu ối, nhịp tim thai không ổn định trong chuyển dạ, thai lớn, chỉ số Apgar thấp và tổn thương lúc đẻ.
2. HỘI CHỨNG GIÀ THÁNG:
Trẻ già tháng có thể giảm trọng lượng nhưng chiều dài và chu vi vòng đầu bình thường. Có thể được xếp loại như sau:
- Độ 1:
- Da khô, nứt, bong, lỏng lẻo và nhăn.
- Biểu hiện suy dinh dưỡng
- Giảm mô dưới da
- Mắt mở và linh lợi.
- Độ 2:
- Toàn bộ đặc trưng của độ 1
- Dịch ối có phân su
- Suy thai (một số trường hợp)
- Độ 3:
- Các dấu hiệu của độ 1 và độ 2
- Dính phân su ở dây rốn và móng tay chân do dịch ối nhuộm phân su kéo dài.
- Nguy cơ cao thai lưu, tử vong trong đẻ và sau đẻ.
3. XỬ TRÍ
3.1. Điều trị trước đẻ:
- Đánh giá cẩn thận chính xác tuổi thai, qua siêu âm thai.
- Đánh giá trước đẻ bởi khám và theo dõi thai tốt bắt đầu giữa 41- 42 tuần. Khám đánh giá thai không tốt, có chỉ định cho đẻ.
3.2. Điều trị trong đẻ:
Theo dõi thai, chuẩn bị hồi sức tốt, thực hiện hồi sức trường hợp nước ối có phân su đúng cách ( xem bài Hội chứng hít phân su).
3.3. Điều trị sau đẻ:
- Đánh giá đối với các vấn đề khác
- Các bất thường bẩm sinh
- Suy thai
- Tăng áp lực động mạch phổi tồn tại
- Hội chứng hít phân su
- Hạ đường máu
- Hạ can xi máu
- Đa hồng cầu
- Chú ý để hỗ trợ dinh dưỡng thích hợp
III. TRẺ NHỎ SO VỚI TUỔI THAI (SGA) HOẶC CHẬM PHÁT TRIỂN TRONG TỬ CUNG (IUGR)
1. ĐẠI CƯƠNG
1.1. Định nghĩa:
SGA hoặc IUGR được xác định khi trọng lượng lúc sinh hoặc chiều dài lúc sinh < 10th percentile so với tuổi thai hoặc < 2 độ lệch chuẩn (SD) đối với tuổi thai.
1.2. Đặc điểm dịch tễ:
SGA/IUGR chiếm tỷ lệ 3-10%.
1.3. Nguyên nhân:
Có sự phối hợp giữa các yếu tố sau:
1.3.1. Yếu tố mẹ:
- Di truyền, giòng giống, chủng tộc.
- Đa thai
- Cân nặng thấp trước khi mang thai (SDD).
- Tử cung bất thường
- Bệnh mãn tính: bệnh tim mạch, bệnh thận, cao huyết áp mãn hoặc do mang thai, thiếu máu, bệnh phổi, bệnh mạch máu-hệ tạo keo, đái tháo đường typ D,E, F, R; Bệnh tự miễn, bệnh tiểu cầu.
- Thai già tháng, sống ở môi trường núi cao, biểu hiện quái thai, ảnh hưởng của nhiễm xạ, rượu, thuốc lá, cocain.
1.3.2. Các yếu tố giải phẫu nhau và rốn:
- Dị tật: u máu màng ối, nhồi máu, dị tật mạch máu, chỉ có một động mạch rốn.
- Nhồi máu hoặc tổn thương tại chỗ, nhau bong non, nhau bám thấp.
3. Các yếu tố thai:
- Dị tật: bất thường hệ thống thần kinh trung ương và hệ thống xương.
- Bất thường nhiễm sắc thể.
- Nhiễm trùng bẩm sinh (nhóm TORCH ) và đa thai.
2. XỬ TRÍ
2.1. Mang thai:
Tìm nguyên nhân và điều trị theo nguyên nhân khi có thể.
Theo dõi thai tốt: sinh hóa, chuyển động thai, thể tích dịch ối, siêu âm thai.
Xem xét điều trị dự phòng bệnh phổi chưa trưởng thành bằng Glucocorticoide nếu chỉ định đẻ sớm.
2.2. Chuyển dạ:
Chuyển dạ sớm là cần thiết nếu thai có nguy cơ
- Nói chung, chỉ định chuyển dạ nếu thai ngừng phát triển và /hoặc suy thai.
- Tăng trưởng thành phổi với sử dụng glucocorticoide ở mẹ nếu phân tích dịch ối gợi lên phổi chưa trưởng thành hoặc chuyển dạ khi chưa đủ tháng.
- Nếu tưới máu nhau thai kém, thai không có thể thích nghi với đẻ thường, cần mổ đẻ.
- Trẻ SGA/IUGR nặng có thể có nhiều nguy cơ chu sinh, cuộc đẻ nên thực hiện ở gần trung tâm NICU hoặc chăm sóc chuyên khoa sơ sinh. Cần chuẩn bị hồi sức tốt trong trường hợp suy thai, ngạt chu sinh, hít phân su, suy hô hấp, hạ đường huyết và mất máu.
2.3. Sau đẻ:
- Nếu chưa biết rõ nguyên nhân:
- Thăm khám và tìm nguyên nhân, chủ yếu bất thường nhiễm sắc thể, dị tật bẩm sinh, nhiễm trùng bẩm sinh.
- Tìm bệnh lý nhau thai như nhồi máu hoặc nhiễm trùng bẩm sinh.
- Nếu bệnh sử hoặc thăm khám lâm sàng gợi ý nguyên nhân nhiễm trùng bẩm sinh cần làm xét nghiệm chẩn đoán (Sàng sọc huyết thanh, PCR) .
- SGA đòi hỏi trẻ cần nhiều năng lượng/kg hơn để thích hợp với tuổi thai. Tuy nhiên trẻ đủ tháng có cân nặng thấp chỉ nên nuôi dưỡng bằng sữa mẹ hoặc sữa công thức có năng lượng tương đương với sữa mẹ.
3. BIẾN CHỨNG, TIÊN LƯỢNG
3.1.Các biến chứng có khả năng liên quan đến SGA/IUGR:
- Bất thường bẩm sinh
- Ngạt chu sinh
- Hít phân su
- Xuất huyết phổi
- Tăng áp lực động mạch phổi tồn tại
- Hạ huyết áp
- Hạ đường máu do thiếu dự trữ glycogen
- Hạ can xi máu
- Hạ thân nhiệt do thiếu lớp mỡ dưới da
- Rối loạn lipide máu
- Đa hồng cầu
- Giảm bạch cầu
- Giảm tiểu cầu
- Hoại tử ống thận cấp/suy thận
3.2. Tiên lượng đối với trẻ SGA/IUGR
Nói chung, SGA/IUGR có nguy cơ cao kém phát triển sau đẻ, tổn thương thần kinh, chậm phát triển ý thức, hạn chế khả năng nhận thức, học tập . Một số người lớn có tiền sử SGA/IUGR có nguy cơ cao bệnh mạch vành, tăng huyết áp, đái tháo đường không phụ thuộc insulin, đột quỵ, bệnh phổi tắc nghẽn, tổn thương thận.
IV. TRẺ QUÁ LỚN SO VỚI TUỔI THAI
1. ĐẠI CƯƠNG
1.1. Định nghĩa:
Chưa có định nghĩa thống nhất, nhưng định nghĩa được đề cập nhiều nhất là trẻ quá dưỡng nếu lớn hơn 2SD so với tuổi thai hoặc trên 90th percentile.
1.2. Nguyên nhân:
- Trẻ lớn vì bố mẹ có vóc dáng lớn.
- Trẻ có mẹ đái đường.
- Một vài trẻ già tháng.
- Beckwith-Wiedemann và các hội chứng khác.
2. XỬ TRÍ
- Tìm các biểu hiện của chấn thương khi đẻ như: thương đám rối thần kinh cánh tay và ngạt chu sinh.
- Cho ăn sớm và theo dõi đường máu. Một số trẻ quá dưỡng có thể phát triển hạ đường máu thứ phát do cường insulin (chủ yếu trẻ có mẹ đái đường, HC Beckwith-Wiedemann, trẻ với erythroblastosis). Xử trí đa hồng cầu nếu có.
.
Hướng dẫn chẩn đoán và điều trị bệnh phổi tắc nghẽn mạn tính - Bộ y tế 2018
Hướng dẫn quy trình kỹ thuật Nhi khoa - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch - Bộ y tế 2014
Hướng dẫn chẩn đoán và điều trị một số bệnh thường gặp ở trẻ em - Bộ y tế 2015
Hướng dẫn chẩn đoán, điều trị và dự phòng bệnh lao - Bộ y tế 2015

Rối loạn nhịp tim có thể xảy ra ở bất kỳ độ tuổi nào, kể cả trẻ sơ sinh. Một số loại rối loạn nhịp tim không gây ảnh hưởng nhiều đến sức khỏe của trẻ và có thể tự khỏi trong khi một số loại lại là vấn đề nghiêm trọng, cần điều trị bằng phẫu thuật và đến một thời điểm nào đó trẻ cần phải cấy máy tạo nhịp tim để duy trì nhịp tim ổn định.
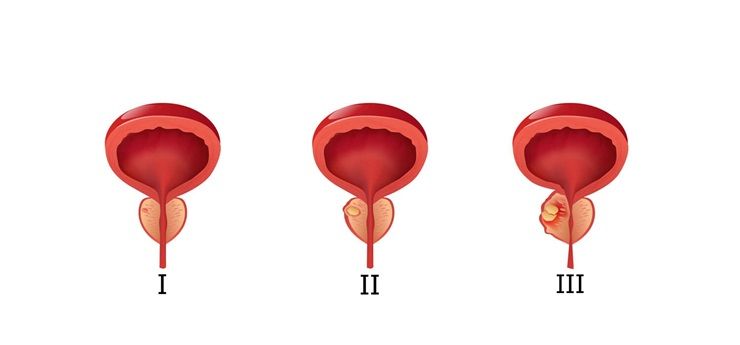
Giai đoạn 3 là khi ung thư tuyến tiền liệt đã trở nên nghiêm trọng nhưng vẫn có thể điều trị được. Giống như các bệnh ung thư khác, ung thư tuyến tiền liệt cũng được phân giai đoạn dựa trên mức độ tiến triển của bệnh.
Ung thư tuyến tiền liệt là bệnh có thể điều trị và là một trong những bệnh ung thư có tỷ lệ sống cao. Phát hiện ung thư ở giai đoạn 2 vẫn được coi là phát hiện sớm và tiên lượng sẽ tốt hơn so với những trường hợp phát hiện muộn hơn.

Chụp cắt lớp vi tính đánh giá vôi hóa mạch vành (Coronary Calcium Test) máu kiểm tra cholesterol là một phương pháp giúp đánh giá nguy cơ mắc bệnh tim mạch.

Hiện nay có vô số chế độ ăn kiêng giảm cân khác nhau. Một số trong đó giúp giảm cân bằng cách làm giảm cảm giác thèm ăn trong một số khác lại hạn chế lượng calo, carb hoặc chất béo nạp vào cơ thể.
- 1 trả lời
- 932 lượt xem
Em chuẩn bị lập gia đình. Em muốn khám sức khỏe sinh sản trước khi kết hôn. Vậy, mong bs cho biết, em cần khám những gì và chi phí cho dịch vụ khám này là bao nhiêu không ạ?
- 1 trả lời
- 834 lượt xem
Bé nhà em dự sinh là ngày 29/3 nhưng em đã sinh cháu vào ngày 29/1 và bé nặng 1,4kg. Đến ngày 23/4 em cân cho cháu thì cháu được 4,8kg và cao 55cm. Bé nhà em ngủ rất nhiều. Bình thường bé bú mẹ và bú bình rồi ngủ luôn, chẳng mấy khi dậy chơi. Không biết bé như vậy có tốt không ạ? Em có cần đánh thức cháu dậy để chơi không?
- 1 trả lời
- 1054 lượt xem
- Thưa bác sĩ, tôi rất thích ăn giá đỗ. Bác sĩ cho tôi hỏi ăn giá đỗ khi mang thai có an toàn không ạ? Cảm ơn bác sĩ!
- 1 trả lời
- 1231 lượt xem
- Bác sĩ cho hỏi, các phản ứng nhạy cảm với vắc xin có di truyền từ bố mẹ sang con không ạ? Cảm ơn bác sĩ!
- 1 trả lời
- 1584 lượt xem
Năm nay em 25 tuổi, hiện đang có thai lần đầu được 7 tuần. Hai hôm trước em bị sổ mũi nhức đầu nên đã đánh cảm bằng lá na và dầu hỏa. Em vò lá na, tẩm dầu hỏa rồi bôi lên khắp người và lên cả vùng bụng nữa. Khoảng 2 giờ sau, em thấy vùng bụng dưới hơi nóng và đau nhẹ nên đã lấy khăn ẩm lau sạch thì mới hết nóng. Liệu dầu hỏa có thể bị hấp thụ qua da, ảnh hưởng tới sự phát triển của em bé không ạ?












