Điều trị suy tĩnh mạch bằng laser nội mạch - Bộ y tế 2014
I. ĐẠI CƯƠNG
Laser là tên viết tắt của cụm từ Light Amplification by Stimulated Emission of Radiation, có nghĩa là "khuếch đại ánh sáng bằng phát xạ kích thích”. Nguyên lý chungcủa phương pháp điều trị nội tĩnh mạch bằng laser là phóng thích một năng lượng vừa đủ vào trong lòng tĩnh mạch để phá hủy tĩnh mạch bằng những phản ứng sinh lý không thể đảo ngược.
Laser với bước sóng 1064 nm được sử dụng lần đầu tiên để điều trị giãn tĩnh mạch nông dưới da vào năm 1989. Nhưng phải đợi đến những năm cuối thế kỷ 20, đầu thế kỷ 21 mới có thêm nhiều nghiên cứu của các tác giả như Navarro, Proebstle, Meyers... công bố kết quả điều trị suy tĩnh mạch mạn tính bằng laser nội tĩnh mạch, với hiệu quả điều trị lên tới 97-100%.
II. CHỈ ĐỊNH
- Suy tĩnh mạch chi dưới mạn tính có triệu chứng. Phân loại trên lâm sàng theo phân loại CEAP từ C2 đến C6.
- Có dòng trào ngược tĩnh mạch hiển phát hiện trên siêu âm Doppler.
- Đáp ứng kém với điều trị nội khoa.
III. CHỐNG CHỈ ĐỊNH
1. Chống chỉ định tuyệt đối
- Người bệnh không có khả năng đi lại.
- Có thai.
- Huyết khối tĩnh mạch sâu chi dưới.
- Dị dạng động tĩnh mạch.
2. Chống chỉ định tương đối
- Suy tĩnh mạch sâu chi dưới.
- Tĩnh mạch bị suy ở quá nông trên da (dưới 5 mm tính từ mặt da).
- Kích thước tĩnh mạch quá nhỏ (dưới 3 mm) hoặc quá lớn (trên 12 mm).
- Người bệnh đang điều trị thuốc chống đông hoặc hormon thay thế.
- Tĩnh mạch quá xoắn vặn, gấp khúc hoặc phình tĩnh mạch từng đoạn.
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ trực tiếp làm laser trong đó có 01 bác sĩ chính, 01 bác sĩ trợ giúp. Ngoài ra, còn 01 kỹ thuật viên làm nhiệm vụ cung cấp dụng cụ, và theo dõi, ghi chép kết quả.
2. Phương tiện
- Phòng làm thủ thuật laser: đủ rộng, đủ ánh sáng, sạch sẽ, để có thể đảm bảo được các thủ thuật vô trùng.
- Máy phát laser nội tĩnh mạch.
- Máy siêu âm được trang bị đầu dò siêu âm Doppler mạch máu 7,5 MHz.
- Thuốc: lidocain 2%, nước muối sinh lý. Các thuốc thiết yếu trong cấp cứu.
- Các dụng cụ:
- Catheter, sợi sond phát sóng laser và bộ dây dẫn kèm theo.
- Kim chọc dò 19G, 21G.
- Introducer và sheath 7Fr/11cm - 8Fr/11cm
- Guidewire 0,028 inch - 0,035 inch.
- Syringe 20 ml, 10 ml, 5 ml và kim 28G.
- Bộ săng trải, toan áo đã tiệt trùng.
- Bộ dụng cụ tiểu phẫu để mở mạch máu.
- Bao nylon bọc đầu dò siêu âm vô trùng.
- Gel siêu âm vô trùng.
- Bút chuyên dụng để đánh dấu (mapping) tĩnh mạch.
3. Người bệnh
Người bệnh được chỉ định điều trị suy tĩnh mạch mạn tính chi dưới bằng laser: đã được giải thích đầy đủ và ký cam kết làm thủ thuật, được vệ sinh cá nhân sạch sẽ, làm các xét nghiệm thiết yếu (đông máu cơ bản, anti HIV, HBsAg...).
4. Hồ sơ bệnh án
Hồ sơ bệnh án có đủ xét nghiệm cần thiết, kết quả siêu âm Doppler tĩnh mạch, giấy chỉ định làm thủ thuật, cam kết của người bệnh.
V. CÁC BƯỚC TIẾN HÀNH
- Người bệnh ở tư thế đứng: dùng siêu âm Doppler lập bản đồ tĩnh mạch bị suy, đánh dấu vị trí chọc mạch và các nhánh tĩnh mạch nông cần điều trị kèm theo (nếu có).
- Người bệnh nằm lên bàn can thiệp: sát trùng và bộc lộ toàn bộ bên chân can thiệp từ bẹn tới mắt cá chân. Phủ săng bảo vệ các phần cơ thể còn lại, và vùng bàn chân.
- Gây tê tại vị trí sẽ chọc mạch bằng lidocain 1% (thường ở vị trí ngang gối, hoặc 1/3 trên cẳng chân).
-Bọc đầu dò siêu âm bằng bao vô khuẩn, sau đó sử dụng máy siêu âm 2D để hướng dẫn chọc tĩnh mạch hiển tại vị trí chọc dò.
- Luồn guidewire, rút kim chọc dò ra ngoài. Tiếp tục đặt introducer và sheath, sau đó rút guidewire.
- Sau khi rút guidewire, luồn sonde laser qua catheter lên tận điểm nối, khóa sond laser (Luer lock).
- Kiểm tra vị trí đầu sond ở điểm nối nhờ vào ánh sáng ở đầu sonde và siêu âm, đảm bảo cực trên của sond ở vị trí cách điểm nối tĩnh mạch hiển lớn – tĩnh mạch đùi chung khoảng 20 mm.
-Đo chiều dài của sond laser từ đầu sonde tới vị trí đã chọc tĩnh mạch. Đây chính là chiều dài của đoạn tĩnh mạch cần điều trị. Điều này rất quan trọng vì chiều dài của tĩnh mạch quyết định mức năng lượng cần dùng. Theo các nghiên cứu mới nhất, với mỗi một cm tĩnh mạch cần dùng mức năng lượng là 60 Joules. Nếu tĩnh mạch có chiều dài là 50 cm, thì mức năng lượng tối thiểu phải sử dụng là 3000 J.
-Dưới hướng dẫn của siêu âm, bơm dung dịch gây tê và làm mát vào xung quanh đoạn tĩnh mạch hiển được can thiệp, thường bắt đầu từ vị trí 1/2 giữa đùi, số lượng khoảng 10 ml cho mỗi đoạn tĩnh mạch 1 cm. Mục đích là tách rời tĩnh mạch hiển ra khỏi da và các cấu trúc dưới cân nhằm bảo vệ mô khỏi nhiệt năng của laser, đồng thời, tĩnh mạch hiển cũng bị ép lại, nâng cao hiệu quả của thủ thuật.
- Thông báo cho người bệnh để chuẩn bị điều trị bằng laser. Đề nghị người bệnh nói ngay nếu xuất hiện đau trong quá trình đốt.
- Sau khi gây tê và trước khi điều trị laser, tất cả mọi người trong phòng can thiệp đều phải đeo kính bảo vệ mắt.
- Kiểm tra vị trí đầu catheter lần cuối. Khởi động chế độ phát laser. Các nghiên cứu mới nhất hiện nay đều ủng hộ việc phát tia laser liên tục. Một năng lượng phát 12W cho phép cung cấp 60 J cho mỗi cm tĩnh mạch với vận tốc 2 mm/s.
- Sond laser được rút đều đặn trên suốt chiều dài của tĩnh mạch, chú ý vào những điểm nhạy cảm:
- Điểm nối
- Những vị trí giãn
- Những tĩnh mạch xiên.
- Kết thúc thủ thuật, đặt một sterile strip vào vị trí chọc mạch.
- Dùng siêu âm để kiểm tra lại toàn bộ đoạn tĩnh mạch hiển lớn đã điều trị.
- Đeo tất chun áp lực độ II tới tận đùi, có thể quấn băng chun kèm theo.
- Thủ thuật phối hợp: có thể làm phẫu thuật Muller (phlebectomy) để rút bỏ các nhánh tĩnh mạch nông bị giãn, sau khi đã điều trị laser thân tĩnh mạch hiển lớn.
VI. THEO DÕI
- Sau thủ thuật người bệnh có thể tự đứng dậy ngay.
- Theo dõi tại bệnh phòng khoảng 4 tiếng. Sau đó, có thể cho người bệnh xuất viện trong ngày.
- Dặn dò người bệnh vẫn có thể đi lại nhẹ nhàng, gác chân cao khi nghỉ ngơi, không tháo tất trong vòng 72 giờ, tránh vận động mạnh trong vòng 5 ngày.
- Người bệnh có thể dùng thêm thuốc giảm đau, chống viêm, giảm phù nề nếu cần thiết.
- Người bệnh được khám lại định kỳ sau 1 tháng, 3 tháng, 6 tháng và hàng năm.
- Yêu cầu người bệnh chú ý phát hiện và khám lại ngay nếu xuất hiện các triệu chứng sau:
- Đau nhiều
- Sưng nề, căng chân đột ngột hoặc viêm đỏ dọc vị trí đường đi của tĩnh mạch
- Tức ngực, khó thở
- Chảy máu, tụ máu tại vị trí chọc mạch.
VII. TAI BIẾN VÀ XỬ TRÍ
- Huyết khối tĩnh mạch sâu và/hoặc thuyên tắc phổi: nhập viện theo dõi và điều trị chống đông.
- Viêm tắc tĩnh mạch nông: điều trị giảm viêm, chống đau.
- Hoại tử da: kháng viêm, kháng sinh, săn sóc, cắt lọc, cân nhắc ghép da kỳ hai.
- Tổn thương thần kinh lân cận: kháng viêm, giảm đau, theo dõi.
- Tụ máu, chảy máu tại vị trí chọc mạch: thay băng, băng ép tại chỗ.
Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch - Bộ y tế 2014
Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch - Bộ y tế 2014
500 quy trình kỹ thuật gây mê hồi sức
Hướng dẫn quy trình kỹ thuật Ngoại khoa, chuyên khoa Phẫu thuật Tim mạch - Lồng ngực - Bộ y tế 2017
Hướng dẫn chẩn đoán và điều trị suy tim mạn tính - Bộ y tế 2020
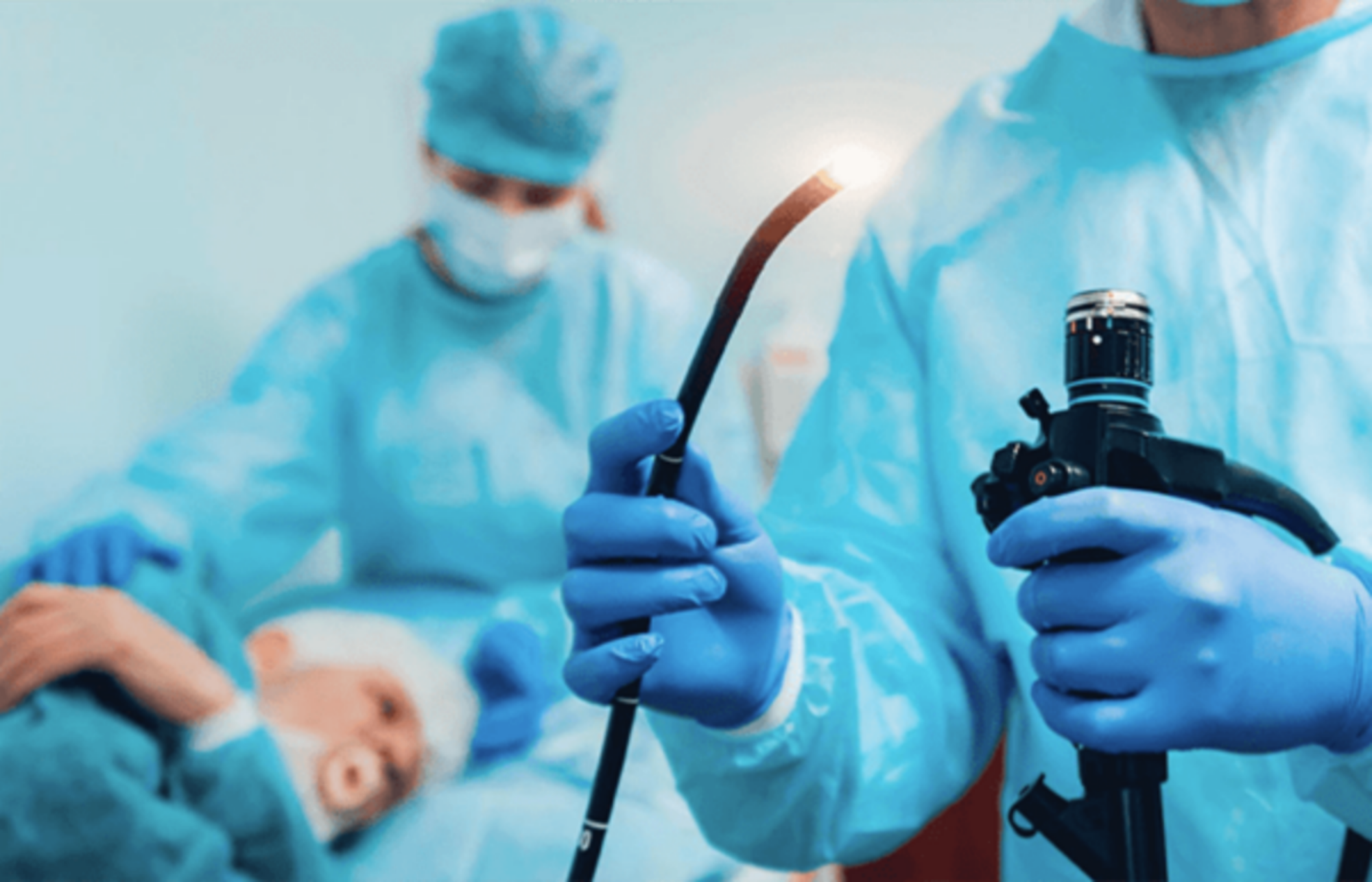
Nội soi ngược dòng tán sỏi bằng laser là kỹ thuật kết hợp nội soi niệu quản với tán sỏi bằng laser để xác định vị trí sỏi và loại bỏ sỏi thận nằm trong niệu quản. Đây là một thủ thuật xâm lấn tối thiểu, an toàn và hiệu quả hơn so với phẫu thuật truyền thống.
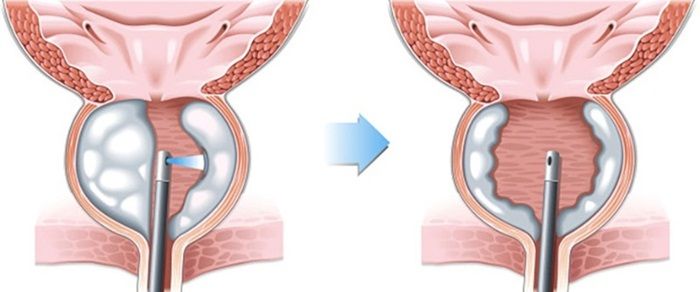
Bóc nhân tuyến tiền liệt bằng laser Holmium (Holmium laser enucleation of the prostate - HoLEP) là một thủ thuật mà bác sĩ sử dụng tia laser để loại bỏ mô tuyến tiền liệt phì đại đang gây cản trở dòng nước tiểu.

Tia laser đã được sử dụng trong nha khoa từ năm 1994 để điều trị nhiều vấn đề về răng miệng.
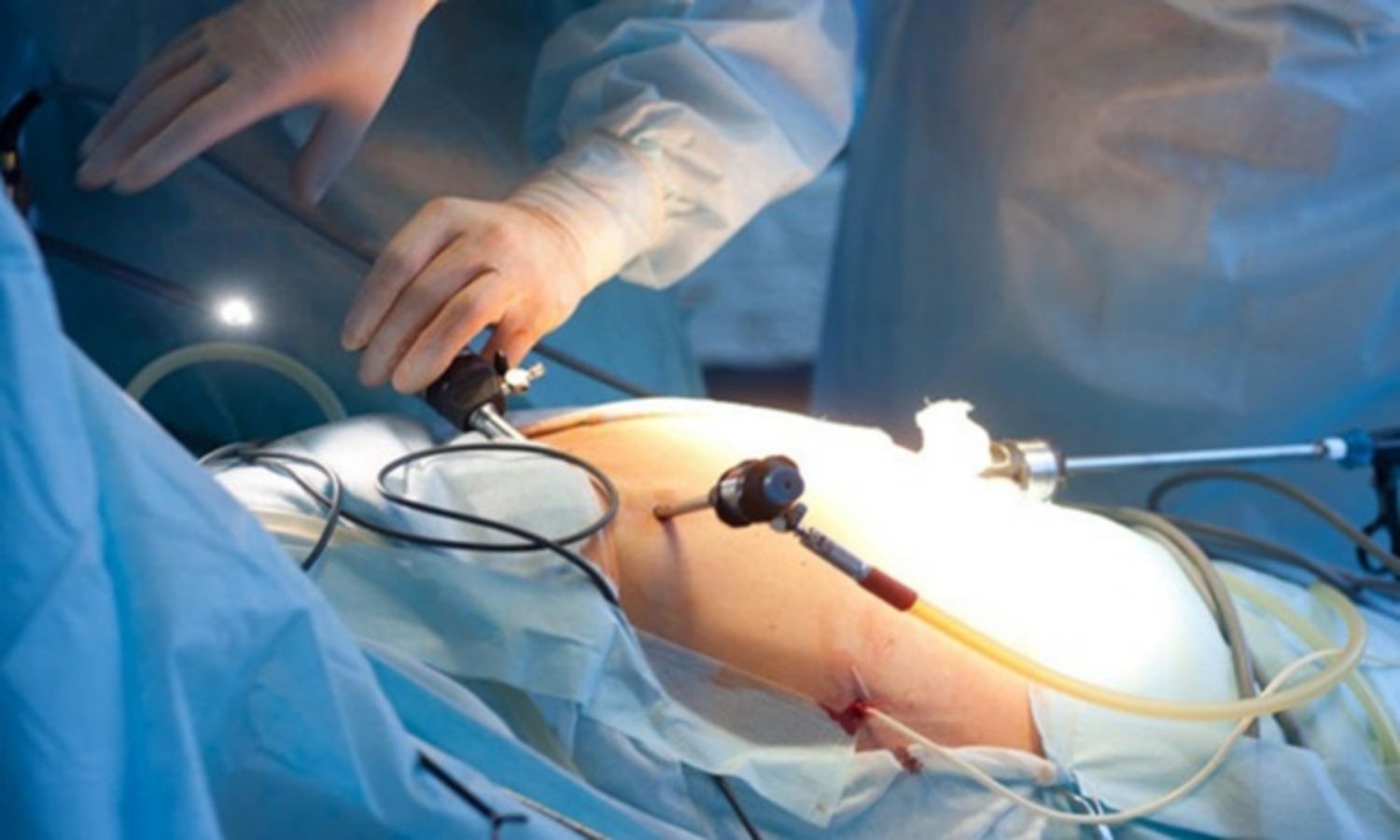
Nội soi ổ bụng là một thủ thuật được sử dụng để chẩn đoán lạc nội mạc tử cung và điều trị các triệu chứng như đau.
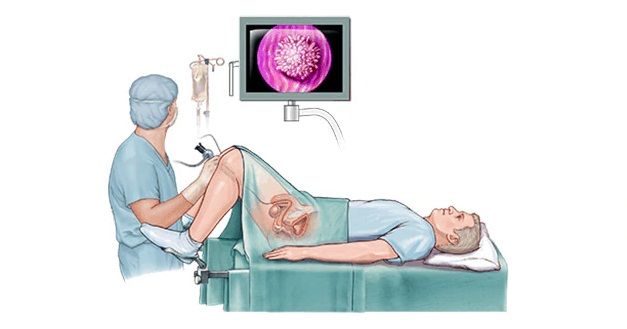
Nội soi bàng quang là một kỹ thuật chẩn đoán hình ảnh giúp bác sĩ quan sát bên trong bàng quang của người bệnh. Nội soi bàng quang giúp phát hiện nhiều vấn đề về bàng quang, trong đó có cả ung thư bàng quang. Trên thực tế, nội soi bàng quang là một phần quan trọng trong chẩn đoán ung thư bàng quang.
- 1 trả lời
- 1145 lượt xem
- Thưa bác sĩ, con tôi năm nay 12 tuổi nhưng đã bị cận thị 4 đi - ốp. Bác sĩ cho tôi hỏi, trường hợp của chúa có thể phẫu thuật laser để trị cận thị không ạ?
- 1 trả lời
- 806 lượt xem
Em mang thai bé thứ hai được 26 tuần. Gần đây, em chợt thấy xuất hiện 1 mảng tím bầm gần đầu gối. thỉnh thoảng hơi nóng trong da và đau nhức. Có phải em bị suy giãn tĩnh mạch rồi, phải không bác sĩ?
- 1 trả lời
- 808 lượt xem
Mang thai ở tuần thứ 36, em bị huyết trắng ra nhiều và hay bị gò. Từ tuần 20 bs đã cho em đặt thuốc, nhưng không đỡ. Lần tái khám này, bs kê thuốc uống là Acigmentin 1000 và Sparenel để điều trị khí hư. Liệu mấy loại thuốc này có ảnh hưởng gì đến thai nhi không ạ?
- 1 trả lời
- 1931 lượt xem
- Thưa bác sĩ, tôi bị bệnh da liễu mạn tính. Tôi có cần điều trị đặc biệt gì trước khi mang thai không ạ? Cảm ơn bác sĩ!
- 1 trả lời
- 1679 lượt xem
Em sinh bé bằng phương pháp sinh hút. Bé nặng 3,2kg ạ. Hàng ngày em sử dụng quạt điều hòa không khí bằng hơi nước để cho bé ngủ. Trẻ mới sinh dùng quạt điều hòa không khí hơi nước có được không ạ? Ban ngày nhiệt độ phòng là 32 độ, ban đêm là 27 đến 29 độ. Em có đắp thêm chăn lông cho bé. Nhiệt độ như vậy mà đắp thêm chăn lông thì bé có bị nóng không ạ? Ngoài ra bé nhà em hay quẫy đạp và cả hay nấc cục nữa ạ. Bé như vậy có bình thường không, thưa bác sĩ?












