Túi thừa tá tràng - bệnh viện 103

Đứng hàng thứ hai sau túi thừa đại trạng. Tần số phát hiện trong X.quang là 0,016- 5,76%, trong GPBL: 3,7 – 14,5% (Aziz 1935. Gran 1935). Theo Ackerman (Paris 1943) tỷ lệ túi thừa trong GPBL là 22%.
1. Đặc điểm giải phẫu
1.1. Vị trí:
- Phần lớn ở D2 ít khi ở D3 và D4. Rất hiếm ở D1.
- Theo Mialaret (1937) thì 85% túi thừa tá tràng ở D2.
1.2. Kích thích và số lượng:
- Thường 2-3 cm ít khi to trên 10 cm.
- Số lượng: 10% thấy có nhiều túi thừa. 1/4 trường hợp phối hợp với bệnh túi thừa khác (thực quản, đại tràng) thường kèm theo tổn thương của các tạng lân cận như: Loét tá tràng, hẹp, ứ trệ tá tràng, sỏi mật, viêm tụy cấp.
1.3. Vị trí đáy túi thừa.
Thường phát triển về phía tụy, tiếp xúc với ống Wirsung, ống mật chủ, các mạch máu. Chân có thể có cuống và không có cuống. Đáy túi thừa cũng có thể lộn vào trong lòng tá tràng.
1.4. Người ta phân biệt túi thừa tá tràng làm 2 loại:
- Bẩm sinh (thật, tiên phát): thường ở chỗ đối diện chỗ mạch máu đi vào thành ruột. Thành của nó gồm tất cả các lớp của tá tràng.
- Mắc phải (giả, thứ phát): Ở vị trí chỗ vào của mạch máu đến thành ruột hoặc ở chỗ ổ loét liền xẹo. Ở chỗ yếu nhất của thành ruột, giống như thoát vị, thành của nó thiếu các lớp cơ.
2. Triệu chứng:
Phần lớn không có triệu chứng. Ít khi được phát hiện trước 30 tuổi. Thường được chẩn đoán ở tuổi 50-65. Tỷ lệ gặp 2 giới như nhau (N.J.cheshire, G.glazer 1997). Một số có các triệu chứng sau:
- Đau bụng trên rốn, không lan xuyên- thường xuất hiện sau khi ăn. Đau tăng hay giảm theo tư thế, đôi khi đau thường xuyên.
- Buồn nôn hay nôn
- Có thể có: gầy sút, vàng da, ỉa chảy.
- Mialaret (1937) phân biệt 5 loại triệu chứng lâm sàng của túi thừa tá tràng:
- Giả loét: Đau thượng vị, buồn nôn hoặc nôn, chảy máu, hẹp môn vị.
- Gan mật: Đau quặn gan, thường xẩy ra sau bữa ăn, da vàng, nôn mật, không chuyển hoá thức ăn mỡ.
- Rối loạn tiêu hoá: nặng thượng vị, táo bón, ỉa chảy.
3. Chẩn đoán
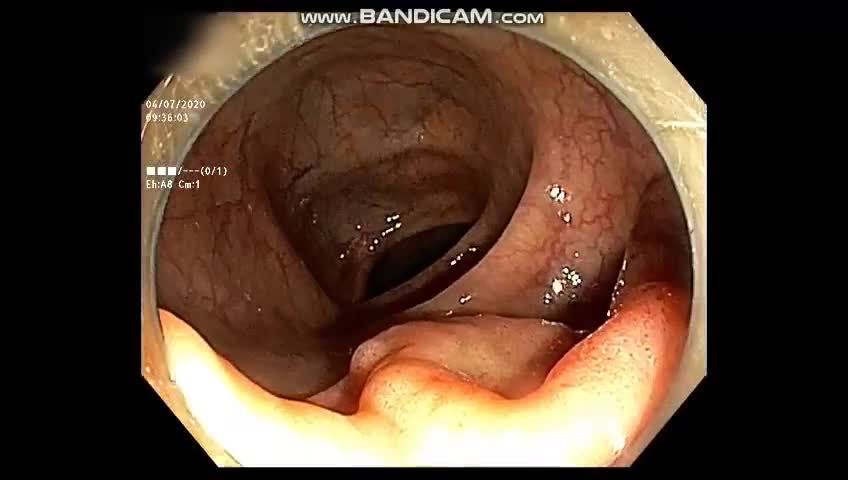
- Chủ yếu dựa vào X.quang: X quang kông chuẩn bị: mức hơi nước cạnh tá tràng.
- X quang quan trọng trong điều trị và cả trong chỉ định hướng điều trị, thường thuốc xuống đáy tá tràng vào túi thừa nên hình ảnh khó. Muốn rõ: chụp trong điều kiện giảm trương lực. Theo Ribeiro (1964) nếu thuốc ứ đọng trên 24h: mổ.
- Nội soi.
4. Biến chứng
4.1. Viêm túi thừa: hay gặp
- Nguyên nhân: thức ăn ứ đọng thối rữa nguyên nhân ứ đọng: túi thừa to, thiểu cơ.
- Chấn thương do thức ăn.
- Hình thái cấu trúc của túi thừa.
- Heindrich, greve (1963) túi thừa như là cái máy ấp cho vi khuẩn.
4.2. Loét
5. Xử trí
5.1. Điều trị bảo tồn.
– Chỉ định:
- Túi thừa nhỏ: Thuốc không ứ đọng lâu, ít rối loạn cơ năng
- Điều trị nội: chế độ ăn thích hợp chống viêm, chống co thắt, rửa tá tràng.
5.2. Điều trị ngoại:
Nói chung hạn chế vì: phẫu thuật triệt để phức tạp dễ xẩy ra các tai biến và biến chứng sau mổ: viêm tụy cấp, viêm phúc mạc, rò tá tràng, tổn thương đường mật và bóng vater.
5.2.1. Chỉ định:
– Tuyệt đối: thủng, chảy máu, ác tính hoá.
– Tương đối:
- Rối loạn cơ năng nặng
- Nghi ngờ có xu hướng phát triển các biến chứng
- Viêm, điều trị bảo tồn ít kết quả.
5.2.2. Nguyên tắc điều trị ngoại khoa:
- Phẫu thuật chỉ quyết định sau khi khám xét lâm sàng và X quang đầy đủ với việc tìm kiếm các tổn thương phối hợp và đánh giá vai trò của túi thừa trong các rối loạn do nó gây nên.
- Phẫu thuật được quyết định sau khi X quang xác định chính xác: hình dạng, kích thước, v ị trí, hướng đi của túi thừa, tính chất di động, quan hệ của túi thừa với tuỵ, thời gian của thuốc ở trong túi.
- Phẫu thuật luôn bắt đầu từ thăm dò đánh giá tổn thương của các cơ quan: tá tràng môn vị, túi mật, đường mật, tuỵ.
5.2.3. Các phương pháp điều trị ngoại:
- Phương pháp gián tiếp: cắt đoạn dạ dầy theo phương pháp Billroth II, nối vị tràng, nối túi thừa-ruột (Hanke 1932), nối tá tràng-ruột, nối mật- tiêu hoá, mở bóng Vater.
- Phương pháp trực tiếp: cắt túi thừa, lộn túi thừa, treo túi thừa.
5.2.4. Các phương pháp thường dùng:
– Cắt dạ dầy: chỉ định: Túi thừa ở bóng Vater, ở sâu trong tổ chức của tuyến, dính vào ống mật chủ. Xét thấy mở cắt túi thừa khó khăn. Nói chung nên hạn chế cắt dạ dầy không áp dụng rộng rãi.
– Cắt túi thừa:
Chỉ định: Túi thừa ở D3-D4, mặt ngoài D2 hoặc ở gần Vater không liên quan đến đường mật.
– Kỹ thuật: Di động tá tràng theo phương pháp Kocher. Phẫu tích tách túi thừa. Nếu khó Walzel (1935): Đưa không khí vào túi thừa qua 1 Sonde để làm căng tá tràng. Maclean (1927): Mở tá tràng cho ngón tay vào túi tách túi thừa trên ngón tay. Nếu nghi ngờ liên quan đường mật: mổ tá tràng và đưa sonde lên ống mật chủ.
Trong những năm gần đây nhiều thông báo về liên quan túi thừa tá tràng với bệnh lý sỏi mật nhiều người cho rằng: túi thừa gần bóng Vater có thể là những nguyên nhân của hội chứng sau cắt túi mật. Vì vậy Pinotti (1974), Jida (1975) khuyên: thái độ tích cực là: cắt túi thừa qua tá tràng. Cắt túi mật tạo hình cơ thắt.
Khi túi thừa vào tuỵ (trong tổ chức tụy): cắt tổ chức tụy và túi thừa sau đó khâu tụy (Kole, Muller 1967)
Trong những năm gần đây nhiều thông báo về liên quan túi thừa-tá tràng với bệnh lý sỏi mật, nhiều người cho rằng túi thừa gần bóng vater có thể là những nguyên nhân của hội chứng sau cắt túi mật. Vì vậy Pinotti (1974), Jida (1979) khuyên thái độ tích cực: cắt túi thừa tá tràng, cắt túi mật, tạo hình cơ thắt.
Nguồn: Bệnh viện 103