Hướng dẫn sử dụng thuốc chống viêm không steroid - Bộ y tế 2014
1. ĐẠI CƯƠNG VỀ THUỐC CHỐNG VIÊM KHÔNG STEROID
Thuốc chống viêm không steroid - NSAIDs là một nhóm thuốc bao gồm các thuốc có hoạt tính chống viêm và không chứa nhân steroid. Nhóm này bao gồm nhiều dẫn chất có thành phần hoá học khác nhau nhưng có chung cơ chế tác dụng là ức chế các chất trung gian hoá học gây viêm, quan trọng nhất là prostaglandine - điều này lý giải phần lớn các hiệu quả của thuốc, đồng thời cũng giải thích tác dụng phụ của nhóm thuốc chống viêm không steroid. Đa số các thuốc trong nhóm cũng có tác dụng hạ nhiệt và giảm đau. Các thuốc chống viêm không steroid chỉ làm giảm các triệu chứng viêm mà không loại trừ được các nguyên nhân gây viêm, không làm thay đổi tiến triển của quá trình bệnh lý chính. Hiện thuốc được chia thành hai nhóm chính: nhóm thuốc ức chế COX không chọn lọc (đa số các thuốc chống viêm không steroid “cổ điển”) với nhiều tác dụng không mong muốn về tiêu hóa (viêm, loét, thủng... dạ dày tá trạng, ruột non...) và nhóm thuốc ức chế ưu thế (hoặc chọn lọc) COX-2 (meloxicam, celecoxib, etoricoxib...) có ưu thế là tác dụng không mong muốn về tiêu hóa thấp, xong cần thận trọng trong các trường hợp có bệnh lý tim mạch (suy tim sung huyết, bệnh lý mạch vành...). Việc chỉ định một thuốc nào trong nhóm cần cân nhắc trên một bệnh nhân cụ thể.
2. NGUYÊN TẮC SỬ DỤNG THUỐC CHỐNG VIÊM KHÔNG STEROID - NSAIDS
- Nên bắt đầu bằng loại thuốc có ít tác dụng không mong muốn nhất. Lý do lựa chọn thuốc trong nhóm dựa trên tình trạng cụ thể của mỗi bệnh nhân. Cần thận trọng ở các đối tượng có nguy cơ: tiền sử dạ dày, tim mạch, dị ứng, suy gan, suy thận, người già, phụ nữ có thai... và chỉ định thuốc dựa trên sự cân nhắc giữa lợi và hại khi dùng thuốc.
- Nên khởi đầu bằng liều thấp nhất, không vượt liều tối đa và duy trì liều tối thiểu có hiệu quả. Dùng thuốc trong thời gian ngắn nhất có thể.
- Phải theo dõi các tai biến dạ dày, gan, thận, máu, dị ứng...
- Không sử dụng đồng thời hai hoặc nhiều thuốc chống viêm không steroid, vì kết hợp các thuốc trong nhóm không tăng hiệu quả mà gây tăng tác dụng không mong muốn.
- Đường tiêm bắp không dùng quá 3 ngày. Nên dùng đường uống do thuốc được hấp thu dễ dàng qua đường tiêu hóa. Mỗi thuốc có dạng bào chế riêng, do đó đa số các thuốc uống khi no song một số thuốc có thời gian uống theo khuyến cáo của nhà sản xuất. Ví dụ Voltaren SR: uống sau ăn 1 giờ, chứ không uống lúc no như các loại diclofenac khác.
- Cần kết hợp với thuốc giảm đau (nhóm paracetamol) và cố gắng điều trị nguyên nhân gây bệnh (điều trị đặc hiệu, điều trị cơ bản bệnh, kết hợp nhóm DMARDs-Disease-modifying antirheumatic drugs đối với một số bệnh khớp tự miễn).
3. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH CỦA THUỐC CHỐNG VIÊM KHÔNG STEROID
3.1. Chỉ định của thuốc chống viêm không steroid trong thấp khớp học
- Các bệnh viêm khớp: Thấp khớp cấp, viêm khớp dạng thấp, viêm cột sống dính khớp, viêm khớp phản ứng, viêm khớp vảy nến, gút, viêm khớp tự phát thiếu niên...
- Các bệnh hệ thống (lupus ban đỏ hệ thống, xơ cứng bì toàn thể...).
- Thoái hóa khớp (hư khớp), thoái hóa cột sống, đau cột sống cổ, đau vai gáy, đau thắt lưng cấp hoặc mạn tính, đau thần kinh toạ...
- Bệnh lý phần mềm do thấp: Viêm quanh khớp vai, viêm lồi cầu xương cánh tay, hội chứng De Quervain, hội chứng đường hầm cổ tay...
3.2. Chống chỉ định của thuốc chống viêm không steroid
− Chống chỉ định tuyệt đối:
- Bệnh lý chảy máu không được kiểm soát.
- Tiền sử dị ứng, mẫn cảm với thuốc.
- Loét dạ dày tá tràng đang tiến triển.
- Suy tế bào gan mức độ vừa đến nặng.
- Phụ nữ có thai ba tháng đầu hoặc ba tháng cuối, phụ nữ đang cho con bú.
− Chống chỉ định tương đối, thận trọng:
- Nhiễm trùng đang tiến triển.
- Hen phế quản.
- Tiền sử viêm loét dạ dày tá tràng.
3.3. Khuyến cáo sử dụng thuốc chống viêm không steroid khi có nguy cơ tiêu hóa, tim mạch
− Phương pháp dự phòng biến chứng tiêu hóa do thuốc chống viêm không steroid:
+ Cần điều trị dự phòng biến chứng tiêu hóa do thuốc chống viêm không steroid ở các đối tượng có nguy cơ.
+ Các yếu tố nguy cơ biến chứng tiêu hóa do thuốc chống viêm không steroid:
- Các yếu tố nguy cơ cao: Nữ, trên 60 tuổi; tiền sử loét dạ dày tá tràng, tiền sử xuất huyết tiêu hoá cao; cần sử dụng thuốc chống viêm không steroid liều cao; sử dụng kết hợp hai loại thuốc chống viêm không steroid (một cách sai lầm), kết hợp với aspirin liều thấp.
- Các yếu tố nguy cơ trung bình: Nữ giới, tuổi trên 55 tuổi; tiền sử có các triệu chứng tiêu hoá (đau thượng vị, đầy hơi, ợ hơi, ợ chua, chậm tiêu...); hút thuốc lá, uống rượu; nhiễm HP; bệnh viêm khớp dạng thấp; tình trạng dinh dưỡng kém; stress tinh thần hoặc thể chất mới xuất hiện.
+ Phương pháp dự phòng biến chứng tiêu hóa do thuốc chống viêm không steroid:
- Hạn chế sử dụng thuốc: Liều thấp nhất có thể và thời gian dùng ngắn nhất có thể.
- Ưu tiên lựa chọn các thuốc ức chế chọn lọc COX 2 như celecoxib, etoricoxib hoặc các thuốc có dạng bào chế đặc biệt như piroxicam-β- cyclodextrin...
- Sử dụng kèm các thuốc ức chế bơm proton: Thuốc nhóm này có hiệu quả dự phòng và điều trị các tổn thương dạ dày tá tràng do chống viêm không steroid (Omeprazole 20mg hoặc các thuốc trong nhóm như Esomeprazole 20 mg uống 1 viên vào buổi tối trước khi đi ngủ). Các thuốc này ít hiệu quả dự phòng các tác dụng không mong muốn ở đường tiêu hóa dưới. Do vậy đối với các bệnh nhân có nguy cơ cao nên dùng nhóm ức chế chọn lọc COX 2. Một số trường hợp có nguy cơ rất cao về tiêu hóa mà có chỉ định dùng thuốc chống viêm không steroid, có thể kết hợp nhóm ức chế chọn lọc COX 2 với thuốc ức chế bơm proton.
- Không nên sử dụng các thuốc là chất kháng acid dạng gel có chứa alumin trong dự phòng tổn thương dạ dày tá tràng do chống viêm không steroid. Các thuốc nhóm này có tác dụng với các cơn đau bỏng rát hoặc tình trạng khó chịu do acid gây ra ở dạ dày, thực quản song không có tác dụng dự phòng. Hơn nữa, chúng có thể gây cản trở hấp thu các thuốc khác.
− Nguyên tắc sử dụng thuốc chống viêm không steroid ở các đối tượng có nguy cơ tim mạch
- Nếu dùng aspirin, uống aspirin trước khi uống thuốc chống viêm không steroid ít nhất 02 giờ (đặc biệt nếu là ibuprofen; nếu celecoxib thì không cần).
- Không sử dụng thuốc chống viêm không steroid trong vòng 3-6 tháng nếu có bệnh lý tim mạch cấp hoặc can thiệp tim mạch.
- Theo dõi và kiểm soát huyết áp chặt chẽ.
- Sử dụng liều thuốc chống viêm không steroid thấp, loại có thời gian bán thải ngắn và tránh các loại giải phóng chậm.
- Nguyên tắc lựa chọn thuốc chống viêm không steroid chỉ định cho bệnh nhân mắc bệnh khớp:
+ Nguy cơ thấp: dưới 65 tuổi, không có nguy cơ tim mạch, bệnh lý khớp không đòi hỏi sử dụng thuốc chống viêm không steroid (CVKS) liều cao và kéo dài, không kết hợp aspirin, corticosteroids, hoặc thuốc chống đông: chỉ định thuốc chống viêm không steroid kinh điển với liều thấp nhất có thể và thời gian ngắn nhất có thể.
+ Nguy cơ vừa hoặc cao: chỉ định các thuốc theo mức độ nguy cơ
| Nguy cơ vừa | Khuyến cáo chỉ định thuốc theo mức độ nguy cơ |
|
- ≥65 tuổi - Cần phải sử dụng thuốc chống viêm không steroid liều cao và kéo dài - Không có tiền sử hoặc biến chứng loét đường tiêu hóa |
- Celecoxib mỗi ngày một lần - Kết hợp thuốc ức chế bơm proton, hoặc misoprostol, hoặc thuốc ức chế thụ thể H2 liều cao |
| - Nguy cơ tim mạch thấp, có thể đang dùng aspirin với mục đích dự phòng | - Nếu phải dùng aspirin, cần dùng liều thấp (75 - 81 mg/ngày) |
| - Cần phải sử dụng thuốc chống viêm không steroid liều cao và kéo dài | - Nếu phải kết hợp aspirin, dùng NSAID cổ điển ít nhất 2 giờ trước khi uống aspirin |
| Nguy cơ cao | |
| - Người cao tuổi, gầy yếu hoặc tăng huyết áp, có bệnh lý gan, thận kèm theo |
- Chỉ định acetaminophen <3 g/ngày - Tránh thuốc NSAID nếu có thể |
| - Có tiền sử biến chứng loét đường tiêu hóa hoặc có nhiều yếu tố nguy cơ đường tiêu hóa | - Dùng liều thuốc NSAID ngắt quãng |
| - Tiền sử tim mạch và dùng aspirin hoặc thuốc chống ngưng tập tiểu cầu để dự phòng |
- Dùng thuốc NSAID liều thấp và loại có thời gian bán hủy ngắn - Không dùng các loại thuốc NSAID dạng giải phóng chậm |
| - Tiền sử suy tim |
- Chỉ chỉ định thuốc NSAID khi thực sự cần thiết - Theo dõi và quản lý huyết áp - Theo dõi creatinin và điện giải đồ |
| - Nguy cơ tiêu hóa > nguy cơ tim mạch | - Celecoxib một lần mỗi ngày kết hợp thuốc ức chế bơm proton hoặc misoprostol |
| - Nguy cơ tim mạch > nguy cơ tiêu hóa |
- Naproxen kết hợp thuốc ức chế bơm proton hoặc misoprostol - Tránh thuốc ức chế bơm proton nếu dùng thuốc chống ngưng tập tiểu cầu như clopidogrel |
Bảng liều một số thuốc chống viêm không steroid thường được sử dụng
| Nhóm | Tên chung | Liều 24h (mg) | Trình bày (mg) |
| Proprionic | Ibuprofen | 400-1200 |
Viên: 400 Viên đặt hậu môn: 500 |
| Naproxen | 250-1000 | Viên: 250; 500; 275; 550 | |
| Oxicam | Piroxicam | 10-40 |
Viên: 10, 20; ống: 20 Viên: 20 |
|
Piroxicam-β- cyclodextrin |
|||
| Tenoxicam | 20 | Viên, ống 20 | |
| Diclofenac | Diclofenac | 50-150 |
Viên: 25, 50; Viên đặt hậu môn:100; Ống: 75 |
| Nhóm coxib | Meloxicam | 7,5-15 | Viên: 7,5; ống 15 |
| Celecoxib | 100-200 | Viên: 100 | |
| Etoricoxib | 30-120 | Viên: 30, 60, 90, 120 |
4. MỘT SỐ VÍ DỤ
- Diclofenac: Viên 50mg: 2 viên/ngày chia 2 lần sau ăn no hoặc viên 75mg (dạng SR: phóng thích chậm) 1 viên/ngày sau ăn 1 giờ. Có thể sử dụng dạng ống tiêm bắp 75 mg/ngày trong 1-3 ngày đầu khi bệnh nhân đau nhiều, sau đó chuyển sang đường uống.
- Meloxicam: Viên 7,5mg: 2 viên/ngày, sau ăn no hoặc dạng ống tiêm bắp 15 mg/ngày x 2- 3 ngày nếu bệnh nhân đau nhiều, sau đó chuyển sang đường uống.
- Piroxicam: Viên hoặc ống 20 mg, uống 1 viên/ngày, uống sau ăn no hoặc tiêm bắp ngày 1 ống trong 1-3 ngày đầu khi bệnh nhân đau nhiều, sau đó chuyển sang đường uống.
- Celecoxib: Viên 200 mg liều 1 đến 2 viên/ngày, uống sau ăn no. Không nên dùng cho bệnh nhân có tiền sử bệnh tim mạch và thận trọng hơn ở người cao tuổi.
- Etoricoxib: Tùy theo chỉ định. Với gút cấp có thể uống 1 viên 90 mg hoặc 120 mg trong vài ngày đầu (không quá 8 ngày). Với các bệnh khác, dùng liều 30-45- 60-90 mg mỗi ngày (lúc no). Nên tránh chỉ định cho bệnh nhân có tiền sử bệnh tim mạch và thận trọng hơn ở người cao tuổi.
- Lưu ý với một số cơ địa đặc biệt.
+ Đối với trẻ em nên cho một trong các thuốc sau:
- Aspirin: liều không quá 100 mg/kg/ngày.
- Indomethacin: 2,5 mg/kg ngày.
- Diclofenac: 2mg/kg/ngày.
- Naproxen: 10 mg/kg/ngày.
Hướng dẫn chẩn đoán, điều trị và dự phòng bệnh lao - Bộ y tế 2015
500 quy trình kỹ thuật gây mê hồi sức
500 quy trình kỹ thuật gây mê hồi sức
500 quy trình kỹ thuật gây mêm hồi sức
Hướng dẫn chẩn đoán và điều trị các bệnh cơ xương khớp - Bộ y tế 2014
Thuốc tiêu sợi huyết và thuốc chống đông máu đều được dùng để điều trị cục máu đông nhưng hai nhóm thuốc này có tác dụng khác nhau. Thuốc tiêu sợi huyết được dùng trong trường hợp khẩn cấp để phá vỡ cục máu đông trong khi thuốc chống đông máu ngăn ngừa cục máu đông hình thành.
Thuốc chống đông máu và thuốc chống kết tập tiểu cầu giúp giảm nguy cơ hình thành cục máu đông. Những loại thuốc này còn có tác dụng phá vỡ cục máu đông và được sử dụng để ngăn ngừa, điều trị nhiều vấn đề khác nhau.
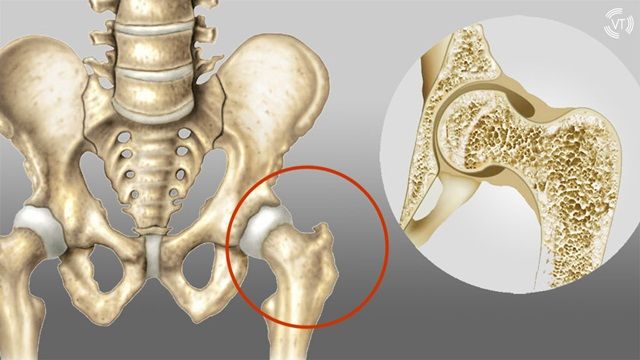
Steroid được sử dụng để điều trị nhiều bệnh lý khác nhau, từ bệnh lupus cho đến viêm khớp dạng thấp. Một tác dụng phụ có thể xảy ra khi dùng các loại thuốc này trong thời gian dài là loãng xương.

Mặc dù còn được gọi là “thuốc làm loãng máu” (blood thinner) nhưng những loại thuốc này không thực sự làm loãng máu. Thay vào đó, các loại thuốc này ngăn ngừa sự hình thành hoặc phá vỡ cục máu đông trong mạch máu hoặc tim. Nếu không được điều trị, cục máu đông sẽ cản trở sự lưu thông máu và dẫn đến nhồi máu cơ tim hoặc đột quỵ.

Giống như nhiều loại thuốc khác, chỉ sử dụng steroid đồng hóa và Viagra khi có chỉ định của bác sĩ. Việc sử dụng một trong hai loại thuốc này mà không có chỉ định của bác sĩ tiềm ẩn rất nhiều rủi ro.
- 1 trả lời
- 1920 lượt xem
Bé trai nhà em hiện giờ đang được 12 tháng 10 ngày tuổi. Bé nặng 7,4kg ạ. Lúc sinh bé chỉ nặng 2,4kg. Bé có vẻ trông nhỏ hơn so với các bạn cùng trang lứa, mặc dù bé khỏe, ít ốm ạ. Hàng ngày em cho bé ăn 3 bữa cháo và bú thêm sữa glico dưới 1 tuổi. Mỗi lần bé bú được 110-150ml sữa. Thời gian bé được 6 tháng tuổi thì em phải đi mổ xoắn u nang nên bé phải dừng bú mẹ trong vòng 7 tuần. Em có thử tất cả các loại sữa công thức cho bé và phát hiện ra bé bị dị ứng đạm sữa bò. Do uống xong thì bé trớ và người mẩn đỏ ạ. Hiện giờ bé đã hơn 1 tuổi, em muốn đổi sữa Glico cho trẻ hơn 1 tuổi cho bé mà con không chịu uống. Em không biết nên đổi luôn sang sữa khác hay là sẽ uống xen kẽ cả sữa cũ, sữa mới cho bé tập quen dần ạ? Uống xen kẽ thì hệ tiêu hóa của bé có ảnh hưởng gì không ạ?
- 1 trả lời
- 1270 lượt xem
Mang thai được 5 tuần, em đang rất hoang mang, lo lắng vì vợ chồng em có quan hệ sau khi chồng em bôi thuốc ngoài da gentri sone vào dương vật được 15phút (vì anh ấy thấy ngứa dương vật nên bôi). Như vậy, liệu có ảnh hưởng đến thai nhi không ạ?
- 1 trả lời
- 1609 lượt xem
Chồng em đang uống thuốc chống đông máu, gồm: sintrom, daflon, strolin. Vậy, trong thời gian này, bọn em có thể quan hệ để thụ thai được không ạ?
- 1 trả lời
- 1333 lượt xem
Mang bầu 31 tuần, đi khám bác sĩ cho thuốc chống em bé gò vì sợ sinh non. Lúc này, em bé nặng 1,7 kg, với thai phát triển nhanh trước tuổi. bác sĩ cho em hỏi, uống thuốc chống gò đó có ảnh hưởng đến em bé không ạ?
- 1 trả lời
- 674 lượt xem
Em hay bị chóng mặt, ù tai, nhức đầu, thời gian qua không biết mình có thai nên em đã uống nước có ga và các thuốc: Tanakan, Acetyl leucin, Cinaricine, Pharmaton (dạng viên sủi). Giờ, em rất lo. Bác sĩ cho em hỏi, những lọai thuốc và nước có ga trên ảnh hưởng thế nào đến thai nhi ạ?












