Hướng dẫn chẩn đoán và điều trị ung thư vú - Bộ y tế 2020
1. ĐẠI CƯƠNG
- Ung thư vú (UTV) là loại ung thư thường gặp và là nguyên nhân gây tử vong hàng đầu do ung thư ở phụ nữ trên toàn thế giới. Mỗi năm nước ta có khoảng hơn 15.230 phụ nữ mới mắc và hơn 6.100 người tử vong do UTV. Ung thư vú nam chiếm khoảng 1% các trường hợp UTV. Đa số UTV xuất phát từ các tế bào biểu mô của vú. Bệnh Paget của vú có thể kèm theo UTV. Do vậy, khi có thành phần ung thư trên Paget vú cần được điều trị như UTV thông thường với giai đoạn tương ứng.
- Các yếu tố tiên lượng quan trọng bao gồm: kích thước u nguyên phát, số lượng hạch di căn, thể mô bệnh học, độ mô học, tình trạng thụ thể nội tiết, tình trạng thụ thể yếu tố phát triển biểu bì người số 2 (human epidermal growth factor receptor-HER2), tuổi.
- Tỷ lệ sống 5 năm của bệnh nhân UTV ngày càng được cải thiện. Thống kê tại Hoa kỳ năm 2001-2002: giai đoạn 0: 100%; giai đoạn I: 88%; giai đoạn II: 74-81%; giai đoạn III: 41-67%; giai đoạn IV: 15%. Đến năm 2012, tỷ lệ này là: giai đoạn 0 và I: 100%; giai đoạn II: 93%; giai đoạn III: 72%; giai đoạn IV: 22%.
2. NGUYÊN NHÂN - CÁC YẾU TỐ NGUY CƠ
Trong các yếu tố nguy cơ mắc bệnh, nổi bật là tiền sử gia đình có người mắc UTV, đặc biệt có từ 2 người mắc trở lên ở lứa tuổi trẻ. Người ta cũng tìm thấy sự liên quan giữa đột biến gen BRCA1 và BRCA2 với UTV, ung thư buồng trứng và một số ung thư khác. Một số yếu tố khác bao gồm: có kinh lần đầu sớm, mãn kinh muộn, phụ nữ độc thân, không sinh con, không cho con bú, sinh con đầu lòng muộn. Béo phì, chế độ ăn giàu chất béo, sử dụng rượu cũng góp phần tăng nguy cơ bị bệnh. Viêm vú trong khi sinh đẻ và một số bệnh vú lành tính cũng là các yếu tố tăng nguy cơ mắc UTV. Tuổi càng cao, nguy cơ mắc bệnh càng tăng. Tuy nhiên, bệnh cũng có thể xuất hiện ở những người rất trẻ.
3. CHẨN ĐOÁN
3.1. Lâm sàng
- Hỏi bệnh:
+ Quá trình phát hiện u vú, hạch nách, hạch thượng đòn, chảy dịch núm vú, các phương pháp can thiệp trước đó.
+ Một số bệnh nhân có các triệu chứng cơ năng: cảm giác đau nhẹ như kiến cắn trong vú, giai đoạn muộn có thể căng tức khó chịu, đau do u xâm lấn, chảy dịch hôi, chảy máu...
+ Khai thác tiền sử:
- Tiền sử bản thân: bệnh vú trước đây, các bệnh lý nội khoa, ngoại khoa..., tiền sử sản, phụ khoa, tình trạng kinh nguyệt hiện tại.
- Tiền sử gia đình, đặc biệt tiền sử ung thư vú, buồng trứng.
- Khám thực thể:
- Khám vú hai bên, hạch vùng (nách, thượng đòn).
- Khám các cơ quan, bộ phận khác
- Khám toàn thân, lưu ý các triệu chứng, dấu hiệu di căn xa (đau đầu, đau xương, khó thở v.v.).
- Đánh giá toàn trạng (chỉ số hoạt động cơ thể).
3.2. Cận lâm sàng
3.2.1. Chẩn đoán hình ảnh
- Chụp X-quang tuyến vú (mammography): chụp vú 2 bên, mỗi bên ít nhất 2 tưthế. Trường hợp mật độ mô vú đậm hoặc khó chẩn đoán, có thể cần chụp tuyến vú số hóa có tiêm thuốc cản quang (contrast-enhanced digital mammography), chụp 3D (breast tomosynthesis), chụp ống dẫn sữa cản quang (galactography). Những phụ nữ đã phẫu thuật thẩm mỹ đặt túi ngực, chụp X-quang vú có thể gây biến dạng, dò, vỡ túi. Do vậy, cần thay chụp X-quang vú bằng chụp cộng hưởng từ (MRI) tuyến vú kết hợp siêu âm vú.
- Siêu âm vú và hạch vùng: siêu âm thông thường hoặc siêu âm 3D, siêu âm đàn hồi, siêu âm quét thể tích vú tự động (automated volume breast scanner-AVBS) để có kết quả chính xác hơn.
- Chụp cộng hưởng từ (MRI) tuyến vú: đặc biệt với các trường hợp không phát hiện được khối u trên chụp X-quang vú, vú đã được phẫu thuật tạo hình, thể tiểu thùy, nghi ngờ đa ổ, hoặc đánh giá trước khi phẫu thuật bảo tồn, trước khi điều trị tân bổ trợ. Đối với UTBM thể ống tại chỗ, MRI tuyến vú chỉ có ý nghĩa trong một số tình huống nhất định, đặc biệt khi cần thêm thông tin mà trên chụp X- quang vú cảnh báo có khả năng u lan rộng.
- Chụp X-quang ngực thẳng, nghiêng.
- Siêu âm ổ bụng.
- Chụp cắt lớp vi tính lồng ngực, ổ bụng, tiểu khung, sọ não...
- Chụp MRI sọ não; xương, khớp (đặc biệt cột sống); ổ bụng - tiểu khung...
3.2.2. Y học hạt nhân
- Xạ hình xương bằng máy SPECT, SPECT/CT với 99mTc-MDP để đánh giá tổn thương di căn xương, chẩn đoán giai đoạn bệnh trước điều trị, theo dõi đáp ứng điều trị, đánh giá tái phát và di căn. Xạ hình xương giúp phát hiện di căn xương sớm hơn CLVT, MRI, mặc dù chưa có triệu chứng lâm sàng.
- Xạ hình khối u bằng máy SPECT, SPECT/CT với 99mTc-MIBI để chẩn đoán u nguyên phát, tổn thương di căn.
- Xạ hình thận chức năng bằng máy SPECT, SPECT/CT với 99mTc-DTPA để đánh giá chức năng thận trước điều trị và sau điều trị.
- Chụp PET/CT: giúp đánh giá gia đoạn, phát hiện tái phát, di căn, mô phỏng lập kế hoạch xạ trị.
- Xác định hạch cửa (hạch gác): Sử dụng đồng vị phóng xạ 99mTc- Nanocolloid cùng đầu dò Gamma hoặc xạ hình hạch cửa với 99mTc-Nanocolloid trên máy Gamma camera hoặc SPECT.
3.2.3. Giải phẫu bệnh, tế bào
- Tế bào học: Chọc hút bằng kim nhỏ (fine needle aspiration – FNA) khối u, hạch, các tổn thương nghi ngờ. Đối với các trường hợp khó xác định tổn thương, cần chọc hút tế bào dưới hướng dẫn của chẩn đoán hình ảnh. Tế bào học có thể làm với dịch tiết núm vú, dịch các màng.
- Sinh thiết tổn thương (u nguyên phát, hạch, các tổn thương nghi ngờ di căn): để chẩn đoán mô bệnh học và đánh giá các dấu ấn sinh học. Tùy từng trường hợp mà áp dụng các biện pháp: sinh thiết kim lõi, sinh thiết vú có hỗ trợ hút chân không (vacuum-assisted breast biopsy -VABB), sinh thiết định vị dưới hướng dẫn của chẩn đoán hình ảnh, sinh thiết định vị kim dây, sinh thiết mở, sinh thiết tức thì trong mổ. Đối với tổn thương nghi ngờ bệnh Paget cần sinh thiết kim tổn thương vú (nếu có) và sinh thiết da phức hợp quầng-núm vú với đủ độ sâu (full- thickness skin biopsy).
- Đánh giá trên mô bệnh học cần bao gồm số lượng u, vị trí u, đường kính lớn nhất của khối u, đánh giá bờ diện cắt, thể mô bệnh học, độ mô học, xâm lấn mạch, số lượng hạch di căn trên số lượng hạch lấy được.
- Đối với các trường hợp ung thư vú được điều trị hóa chất tân bổ trợ, cần làm xétnghiệm mô bệnh học để đánh giá đáp ứng trên bệnh phẩm phẫu thuật.
- Các trường hợp bệnh tái phát, di căn cũng cần sinh thiết các tổn thương di căn mỗi khi có thể.
- Dưới đây là trích lược phân loại hình thái mô bệnh học của UTBM vú theo Tổ chức Y tế Thế giới năm 2012:
+ Các khối u biểu mô (Epithelial tumours)
- UTBM vi xâm nhập (Microinvasive carcinoma)
+ UTBM vú xâm nhập (Invasive breast carcinoma)
- UTBM xâm nhập không phải loại đặc biệt (Invasive carcinoma of no special type)
- UTBM tiểu thùy xâm nhập (Invasive lobular carcinoma)
- UTBM ống nhỏ (Tubular carcinoma)
- UTBM thể mặt sàng (Cribriform carcinoma)
- UTBM thể nhầy (Mucinous carcinoma)
- UTBM với đặc điểm tủy (Carcinoma with medullary features)
.UTBM thể tủy (Medullary carcinoma)
.UTBM thể tủy không điển hình (Atypical medullary carcinoma)
.UTBM xâm lấn không phải loại đặc biệt với các đặc điểm tủy (Invasive carcinoma NST with medullary features)
- UTBM với biệt hóa tiết rụng đầu (Carcinoma with apocrine differentiation)
- UTBM với biệt hóa tế bào nhẫn (Carcinoma with signet-ring-cell differentiation)
- UTBM thể vi nhú xâm nhập (Invasive micropapillary carcinoma)
- UTBM thể dị sản không phải loại đặc biệt (Metaplastic carcinoma of no special type)
- Các loại hiếm gặp (Rare types)
+ Các tổn thương tiền ung thư (Precursor lesions)
- UTBM ống tại chỗ (Ductal carcinoma in situ)
- Tân sản tiểu thùy (Lobular neoplasia)
. UTBM tiểu thùy tại chỗ (Lobular carcinoma in situ)
. Quá sản tiểu thùy không điển hình (Atypical lobular hyperplasia)
+ Các tổn thương thể nhú (Papillary lesions)
- U nhú nội ống (Intraductal papilloma)
- UTBM nhú nội ống (Intraductal papillary carcinoma)
- UTBM nhú trong vỏ (Encapsulated papillary carcinoma)
- UTBM nhú đặc (Solid papillary carcinoma)
. Tại chỗ (In situ)
. Xâm nhập (Invasive)
+ Các khối u vú nam (Tumours of the male breast)
- Phì đại tuyến vú (Gynaecomastia)
- UTBM (Carcinoma)
. UTBM xâm nhập (Invasive carcinoma)
. UTBM tại chỗ (In situ carcinoma)
- Làm xét nghiệm hóa mô miễn dịch: đánh giá tình trạng thụ thể estrogen (estrogen receptor- ER), thụ thể progesteron (progesteron receptor- PR), HER2 và Ki67. Đối với UTBM thể ống tại chỗ đơn thuần không cần xác định tình trạng HER2 (không thay đổi tiên lượng, can thiệp) nhưng cần xác định tình trạng ER để cân nhắc điều trị nội tiết bổ trợ. Đánh giá MSI, MMR giúp tiên lượng bệnh.
- Xác định tình trạng gen ErbB2 (quy định HER2): các xét nghiệm lai tại chỗ (in situ hybridization- ISH)..., đặc biệt cần thiết khi kết quả nhuộm hóa mô miễn dịch HER2 (++).
- Xét nghiệm đột biến BRCA1/2 với các trường hợp HER2 âm tính có dự định sử dụng thuốc ức chế PARP, phác đồ hóa trị có platin. Các trường hợp khác cũng có thể làm xét nghiệm này, đặc biệt những người có tiền sử gia đình bị UTV, ung thư buồng trứng.
- Xác định tình trạng đột biến PIK3CA (phosphatidylinositol-4,5-bisphosphate 3- kinase catalytic subunit alpha) tại khối u hoặc tế bào u lưu hành trong máu với các trường hợp thụ thể nội tiết dương tính, HER2 âm tính dự kiến dùng thuốc ức chế PI3K.
- Xác định tình trạng PD-L1 trên các tế bào miễn dịch xâm nhập khối u đối với các trường hợp bộ ba âm tính có dự định sử dụng thuốc kháng PD-L1.
- Phân tích bộ gen đánh giá tiên lượng (bằng RT-PCR hoặc giải trình tự nhiều gen, v.v.) đối với các trường hợp lòng ống A hoặc lòng ống B, HER2 âm tính khó quyết định có hóa trị bổ trợ hay không.
- Do tính đa dạng của khối u, cần xét nghiệm mô bệnh học và đánh giá các dấu ấn ER, PR, HER2, Ki67 (cả ISH nếu cần thiết).... trên bệnh phẩm trước và sau phẫu thuật, trước và sau điều trị tân bổ trợ, tổn thương tái phát, di căn.
- Phân loại phân tử UTV dựa vào các dữ liệu của hóa mô miễn dịch và ISH (Bảng 1).
Bảng 1. Các thể phân tử ung thư vú theo Hội nghị đồng thuận St. Gallen 2015
| Thể bệnh học | Đặc điểm phân định |
| Lòng ống A |
ER dương tính HER2 âm tính Ki-67 thấp* PR cao** Xét nghiệm phân tử (nếu có): nguy cơ thấp |
| Lòng ống B - HER2 âm tính |
ER dương tính HER2 âm tính Ki-67 cao hoặc PR thấp Xét nghiệm phân tử (nếu có): nguy cơ cao |
| Lòng ống B - HER2 dương tính |
ER dương tính HER2 dương tính Ki-67 bất kỳ PR bất kỳ |
| HER2 dương tính (không lòng ống) |
HER2 dương tính ER và PR âm tính |
| Bộ ba âm tính (thể ống-ductal***) | ER, PR, HER2 âm tính |
- Chú thích:
- Điểm của Ki67 tùy thuộc giá trị của từng phòng xét nghiệm. Ví dụ: nếu một phòng xét nghiệm có trung vị của điểm Ki67 đối với bệnh có thụ thể nội tiết dương tính là 20% thì giá trị từ 30% trở lên được coi là cao, 10% trở xuống là thấp.
- Giá trị cut-off gợi ý là 20%.
- Bộ ba âm tính cũng bao gồm các thể mô học đặc biệt như ung thư biểu mô thể tủy (điển hình) và ung thư biểu mô dạng tuyến nang (adenoid cystic carcinoma) với nguy cơ thấp bị tái phát di căn xa.
3.2.4. Chất chỉ điểm u
- CA15-3, CEA, CA27-29
3.2.5. Các xét nghiệm khác
- Bộ xét nghiệm hoàn chỉnh về chuyển hóa: glucose máu, protein toàn phần, albumin, chức năng gan (AST, ALT, bilirubin), chức năng thận (ure, creatinine), phosphatase kiềm (ALP), điện giải đồ (can-xi huyết có thể tăng trong di căn xương).
- Nồng độ estradiolvà FSH nếu lâm sàng không rõ tình trạng mãn kinh.
- Beta HCG với bệnh nhân đang độ tuổi sinh đẻ.
- Các xét nghiệm thường quy trước khi phẫu thuật, xạ trị, hoá trị: Công thức máu, nhóm máu, chức năng đông máu, HIV, viêm gan virút, điện tâm đồ, siêu âm tim...
- Các xét nghiệm khác tùy theo từng trường hợp cụ thể...
3.3. Chẩn đoán phân biệt
- U xơ tuyến vú (fibroadenoma)
- Nang vú (cyst)
- Các biến đổi xơ nang (fibrocystic changes)
- Nang sữa (galactocele)
- Viêm tuyến vú, áp xe vú
- Hoại tử mỡ (fat necrosis)
- U phyllode lành
- U nhú trong ống dẫn sữa
- U mỡ của vú (hiếm gặp)
- Ung thư mô liên kết (sarcoma) vú
- U lym phô tại vú
- Các khối u ác tính từ nơi khác di căn đến vú
3.4. Chẩn đoán xác định
- Lâm sàng: khối u và tính chất khối u
- Chẩn đoán hình ảnh tuyến vú (chụp X- quang tuyến vú, MRI tuyến vú...)
- Mô bệnh học: Chẩn đoán xác định ung thư vú khi có sự hiện diện của các tế bào biểu mô ác tính (UTBM). Sinh thiết kim lõi hoặc chọc hút kim nhỏ đều có thể sử dụng. Tuy nhiên, chọc hút kim nhỏ cần có nhà giải phẫu bệnh-tế bào có kinh nghiệm và cũng không phân biệt được ung thư xâm nhập và không xâm nhập. Ở những nơi không có nhà giải phẫu bệnh-tế bào có kinh nghiệm, nên sinh thiết kim lõi hơn là chọc hút tế bào kim nhỏ. Ngoài ra, sinh thiết kim còn đánh giá được tình trạng thụ thể nội tiết và HER2.
3.5. Chẩn đoán giai đoạn
3.5.1. Xếp giai đoạn TNM
- Theo phân loại TNM lần thứ 8 của UICC (Union International Contre le Cancer) và AJCC (American Joint Committee on Cancer) năm 2017. Trong đó, cTNM (xếp giai đoạn lâm sàng ban đầu) và pTNM (sau khi có mô bệnh học) có chung đặc điểm của T và M, chỉ khác về đặc điểm giữa cN và pN.
- Sử dụng tiền tố yc để xếp giai đoạn khi kết thúc điều trị tân bổ trợ và tiền tố yp sau khi có mô bệnh học ở các bệnh nhân này.
Bảng 2. Xếp giai đoạn TNM ung thư vú
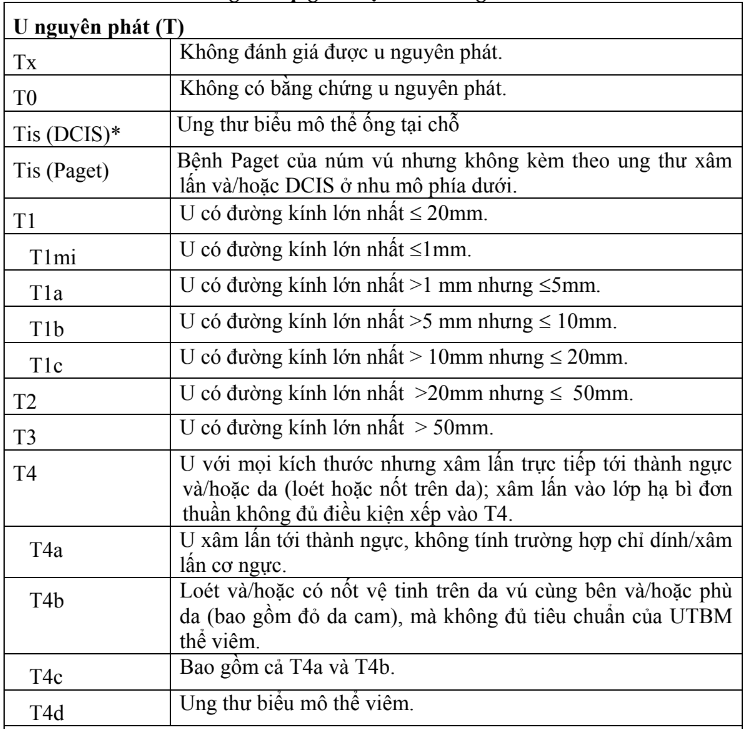
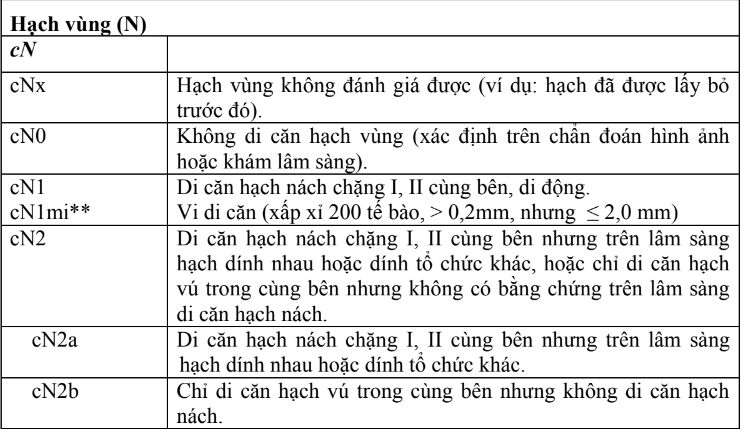
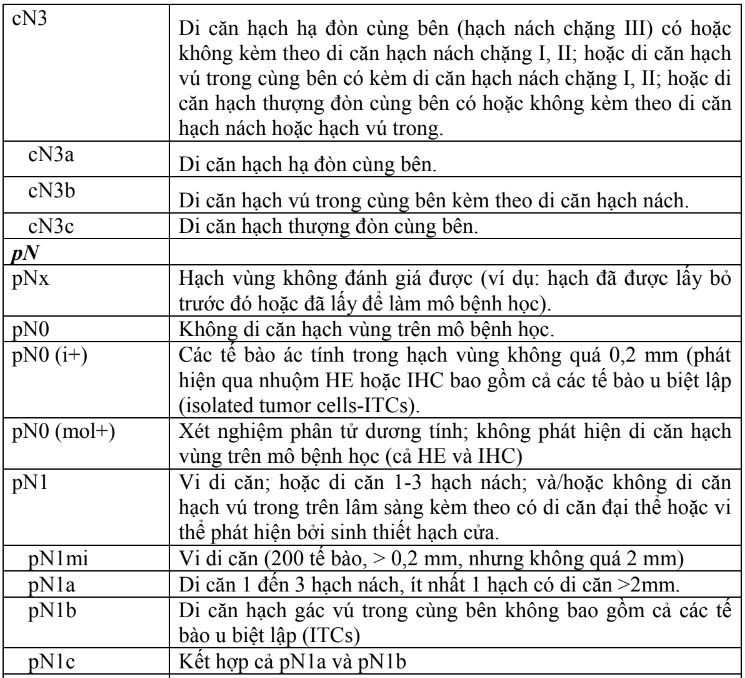


- Chú thích:
- Ung thư biểu mô tiểu thùy tại chỗ (LCIS) đã được loại ra khỏi hệ thống xếp giai đoạn TNM của AJCC lần thứ 8 do tính chất lành tính.
- cN1mi hiếm được sử dụng nhưng có thể phù hợp trong trường hợp có làm sinh thiết hạch cửa trước khi lấy bỏ khối u, thường xuất hiện trong trường hợp điều trị tân bổ trợ.
3.5.2. Nhóm giai đoạn
Bảng 3. Nhóm giai đoạn ung thư vú
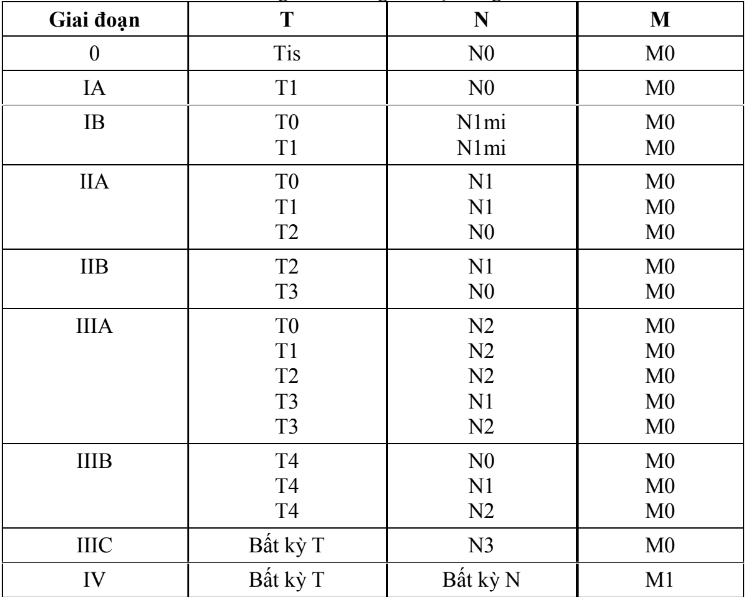
4. ĐIỀU TRỊ
4.1. Nguyên tắc điều trị
- Điều trị UTV phụ thuộc giai đoạn bệnh lúc chẩn đoán, đặc điểm bệnh học khối u (thể mô bệnh học, độ mô học, tình trạng thụ thể nội tiết, HER2, chỉ số tăng sinh khối u, các đột biến gen, các yếu tố nguy cơ về gen...), tốc độ phát triển trên lâm sàng của bệnh, sự ưa thích của bệnh nhân và các bệnh kèm theo.
- Đối với hầu hết các trường hợp, điều trị cần phối hợp đa phương pháp, bao gồm phẫu thuật, xạ trị, và điều trị hệ thống. Việc sử dụng phương pháp, thuốc với thời điểm và liều lượng cần được cá thể hóa theo từng người bệnh. Các phương pháp được lựa chọn sao cho kết quả điều trị cao nhất mà độc tính, tác dụng không mong muốn cấp và mãn thấp nhất, đảm bảo chất lượng sống tốt nhất. Đồng thời, cần quan tâm đến các vấn đề khác: thẩm mỹ, tâm lý, khả năng quay lại công việc, đời sống tình dục, sinh đẻ...
4.2. Các phương pháp điều trị
4.2.1. Phẫu thuật
- Đối với khối u nguyên phát: có các hình thái phẫu thuật như cắt tuyến vú vét hạch nách, cắt tuyến vú tiết kiệm da, cắt tuyến vú bảo tồn quầng núm, phẫu thuật bảo tồn kết hợp với các kỹ thuật tái tạo.
- Đối với hạch vùng: có các hình thái phẫu thuật như nạo vét hạch nách hoặc sinh thiết hạch cửa.
- Tạo hình và tái tạo tuyến vú cho bệnh nhân UTV: đây là nhu cầu cấp thiết và chính đáng của người bệnh trong những năm gần đây. Có nhiều biện pháp tạo hình, tái tạo tuyến vú như sử dụng chất liệu độn (implant), sử dụng các vạt da cơ có cuống hay vạt da cơ tự do với kỹ thuật vi phẫu. Việc chỉ định loại phẫu thuật này cần được đưa ra bởi bác sỹ chuyên ngành ung bướu sau khi đã có đánh giá tổng thể toàn diện các vấn đề liên quan đến tiên lượng bệnh ung thư và chất lượng sống của người bệnh.
- Phẫu thuật sạch sẽ, phẫu thuật triệu chứng: đối với giai đoạn muộn.
4.2.2. Xạ trị
a. Xạ trị chiếu ngoài
- Xạ trị tại diện u: áp dụng với các trường hợp có khối u lớn (>5cm) hoặc u ở vị trí ngoại biên, khả năng cắt rộng bị giới hạn
- Xạ trị tại hạch vùng: áp dụng cho các trường hợp có 4 hạch di căn hoặc có hạch di căn kết hợp với yếu tố nguy cơ cao
- Xạ trị trong điều trị bảo tồn: đây là lựa chọn bắt buộc trong điều trị bảo tồn ung thư vú. Xạ trị trong UTV có nhiều hình thức đa dạng: xạ trị bằng máy Cobalt thông thường đến xạ trị bằng máy gia tốc với các kỹ thuật hiện đại như lập kế hoạch và xạ trị 3D, xạ trị điều biến liều, xạ trị với suất liều thấp, xạ trị điều biến thể tích VMAT, xạ trị proton... Mô phỏng xạ trị: Chụp mô phỏng bằng CLVT, MRI hoặc PET/CT, PET/MRI.
b. Xạ trị áp sát:
- Cấy hạt phóng xạ vào khối u hoặc diện u trong các trường hợp không phẫu thuật triệt căn được hoặc bệnh lý kèm theo không thể phẫu thuật hay bệnh nhân nhất định từ chối phẫu thuật.
c. Xạ trị trong mổ (Intraoperative Radiation Therapy: IORT)
- IORT là một kỹ thuật đặc biệt có thể cung cấp một liều xạ trị duy nhất, tập trung cao liều bức xạ tại nền khối u sau phẫu thuật hoặc phần còn lại của khối u không thể phẫu thuật được, các khối u tái phát, di căn.
- Các chỉ định cho xạ trị trong mổ với ung thư vú thường là các khối u vú mổ tiếp cận, mổ bảo tồn (kích thước u là dưới 3cm và không có hạch trên lâm sàng), hoặc các trường hợp tái phát.
- Có thể sử dụng IORT với liều duy nhất hoặc tăng cường xạ trị toàn bộ vú, đặc biệt những trường hợp ung thư vú tái phát.
4.2.3. Điều trị hệ thống
- Hóa trị: được áp dụng cho phần lớn các bệnh nhân UTV vào một thời gian nào đó. Đây là phương pháp hiệu quả cao, mang lại rất nhiều lợi ích về sống thêm cho người bệnh.
- Điều trị nội tiết: được áp dụng cho các trường hợp UTV có thụ thể nội tiết dương tính.
- Điều trị đích: là phương pháp điều trị sử dụng các thuốc là kháng thể đơn dòng nhắm vào các đích đặc hiệu của tế bào ung thư vú
- Điều trị miễn dịch: là phương pháp dùng các thuốc tác động vào các đích là các cơ chế miễn dịch xác định, giúp cơ thể loại trừ tế bào ung thư.
Việc sử dụng một hay nhiều phương pháp điều trị nêu trên căn cứ vào giai đoạn và các yếu tố bệnh học trên từng bệnh nhân cụ thể. Hướng dẫn chi tiết được trình bày dưới đây.
4.3. Điều trị theo giai đoạn
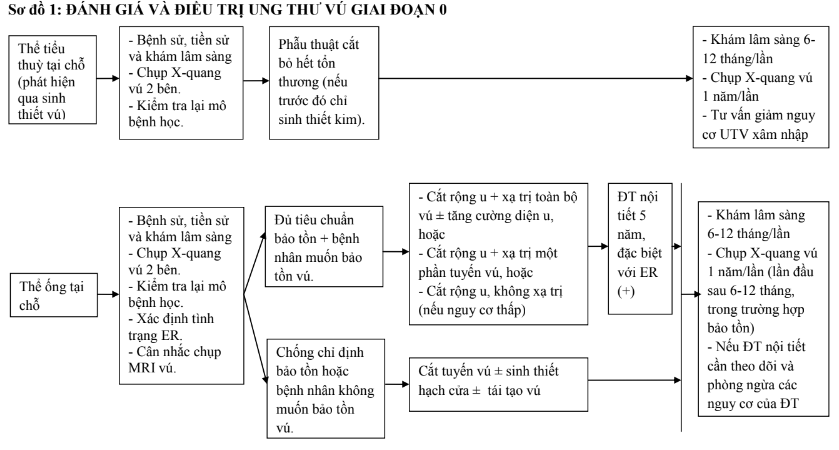
4.3.1. Giai đoạn 0 (UTBM thể ống tại chỗ)
- Phẫu thuật cắt rộng u (bảo tồn) nếu bệnh nhân không có chống chỉ định. Sau mổ cần chụp lại X-quang tuyến vú và đặt bệnh phẩm lên máy chụp X-quang kiểm tra cũng như phân tích mô bệnh học để đảm bảo lấy bỏ hoàn toàn tổn thương cũng như bờ diện cắt với khoảng cách âm tính an toàn (tối thiểu 2mm đối với UTBM thể ống tại chỗ). Có thể phải mổ cắt lại nếu chưa đạt yêu cầu.
- Nếu bệnh nhân có chống chỉ định bảo tồn, hoặc khối u lan rộng (từ hai góc một phần tư trở lên), việc cắt rộng u không đảm bảo diện cắt âm tính, hoặc bệnh nhân không muốn bảo tồn, nên phẫu thuật cắt toàn bộ tuyến vú. Có thể phẫu thuật tái tạo tuyến vú ngay hoặc trì hoãn nếu bệnh nhân có nhu cầu tái tạo.
- Đối với hạch nách, nếu bệnh nhân chỉ có tổn thương nội ống đơn thuần thì không cần thiết phải vét hạch nách. Tuy nhiên, có một tỷ lệ nhỏ bệnh nhân có ung thư xâm nhập. Do vậy, có thể cần sinh thiết hạch cửa đối với một số trường hợp nghi ngờ có ung thư xâm nhập. Khi có ung thư xâm nhập hoặc hạch dương tính, cần điều trị theo giai đoạn tương ứng.
- Xạ trị toàn bộ vú sau mổ (có hoặc không tăng cường liều vào diện u) các trường hợp có nguy cơ tái phát cao (khối u sờ thấy trên lâm sàng, kích thước lớn, độ ác tính cao, diện cắt sát hoặc còn tế bào u, tuổi <50) nhằm giảm nguy cơ tái phát. Có thể xạ trị một phần tuyến vú với các trường hợp có nguy cơ thấp hơn (bệnh phát hiện qua sàng lọc, độ ác tính thấp hoặc trung bình, khối u ≤ 2,5cm và bờ diện cắt >3mm). Các trường hợp nguy cơ rất thấp, có thể bỏ qua xạ trị.
- Đối với bệnh nhân đã được phẫu thuật cắt rộng u và xạ trị, điều trị nội tiết bổ trợ giảm được nguy cơ tái phát vú cùng bên ở các trường hợp ER dương tính.Tamoxifen được sử dụng đối với phụ nữ chưa mãn kinh và mãn kinh, thuốc ứcchế aromatase (aromatase inhibitor- AI) chỉ sử dụng đối với phụ nữ đã mãn kinh (đặc biệt dưới 60 tuổi và lo ngại tắc mạch huyết khối), thời gian là 5 năm. Với bệnh nhân có ER âm tính, người ta chưa rõ lợi ích của điều trị nội tiết.
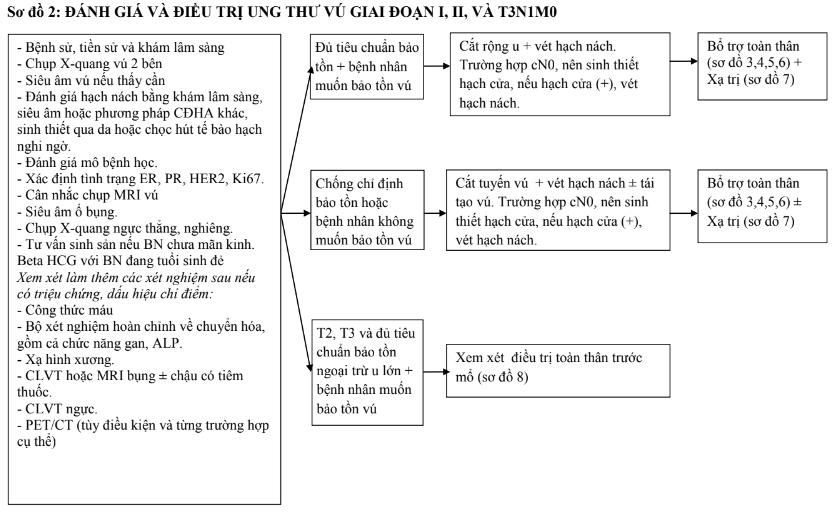
4.3.2. Giai đoạn I, II và T3N1M0
a. Phẫu thuật
- Phẫu thuật bảo tồn (cắt rộng u và vét hạch nách) nếu không có chống chỉ định và bệnh nhân có nhu cầu. Cần kiểm tra diện cắt khi phẫu thuật bảo tồn. Nếu diện cắt dương tính, cần cắt lại. Đặt clip giường u để lập kế hoạch xạ trị chính xác. Chống chỉ định tuyệt đối phẫu thuật bảo tồn trong các trường hợp UTV đa ổ, UTV trong 6 tháng đầu thời kỳ mang thai, có hình ảnh vi canxi hóa lan tỏa trên phim chụp x-quang vú, đã được xạ trị vào ngực/diện vú trước đó hoặc diện cắt dương tính dai dẳng mặc dù đã cắt lại. Chống chỉ định tương đối phẫu thuật bảo tồn ở các trường hợp u lớn (so với kích thước vú), bệnh nhân có tiền sử bệnh hệ thống, u nằm dưới núm vú.
- Phẫu thuật cắt bỏ tuyến vú và vét hạch nách (cắt tuyến vú triệt căn biến đổi), một số trường hợp có thể cắt tuyến vú tiết kiệm da (skin-sparing mastectomy), cắt tuyến vú có bảo tồn núm vú (nipple sparing mastectomy) nếu không có chống chỉ định.
- Vét hạch nách là thủ thuật thường quy. Đối với các trường hợp không thấy di căn hạch nách trên lâm sàng, chỉ cần vét chặng I và II. Những trường hợp khi vét thấy di căn hạch ở chặng I và II nên vét tiếp ở chặng III.
- Các trường hợp N0 trên lâm sàng có thể sinh thiết hạch cửa (hạch gác). Nếu trên lâm sàng nghi ngờ hạch dương tính cần chọc hút kim nhỏ hoặc sinh thiết kim, nếu hạch âm tính mới sinh thiết hạch cửa. Hạch cửa có thể được phát hiện bằng phương pháp nhuộm màu (bằng xanh methylene hoặc isosulfan) hoặc đồng vị phóng xạ 99mTc hoặc kết hợp cả nhuộm màu và đồng vị phóng xạ. Khi tìm được hạch cửa, tiến hành sinh thiết hạch này. Nếu hạch âm tính khi sinh thết tức thì, có thể không cần vét hạch nách. Nếu hạch cửa dương tính sẽ vét hạch nách thường quy.
- Đối với các trường hợp được phẫu thuật cắt bỏ tuyến vú có thể xem xét phẫu thuật tái tạo tuyến vú nếu bệnh nhân có nhu cầu và về mặt ung thư học không có chống chỉ định. Có thể sử dụng các chất liệu ngoại lai hoặc các vạt da cơ tự thân hoặc kết hợp cả hai. Tái tạo tuyến vú có thể tiến hành ngay trong khi cắt tuyến vú hoặc vào thời điểm nào đó sau khi hoàn thành điều trị. Người ta có thể đặt túi giãn mô trước, sau đó mới đặt mô vú nhân tạo. Các trường hợp đủ điều kiện có thể cắt tuyến vú tiết kiệm da, tạo hình ngay hoặc cấy túi giãn mô tạm trước xạ trị. Một số trường hợp phẫu thuật bảo tồn, mô vú bị khuyết, có thể lấp chỗ khuyết bằng vạt da (có mô mỡ dày và mạch nuôi).
- Ngoài ra, người ta cũng cần phẫu thuật sửa vú đối bên để cho cân đối với bên vú bị bệnh được phẫu thuật. Các trường hợp đã được tạo hình bằng vạt tự thân có thể cần phẫu thuật sửa lại tại vú được tạo hình và tại nơi lấy vạt da cơ.
- Phẫu thuật tái tạo vú tức thì, tái tạo quầng vú và núm vú hoặc xăm quầng vú cũng được tiến hành để đạt sự hoàn mỹ.
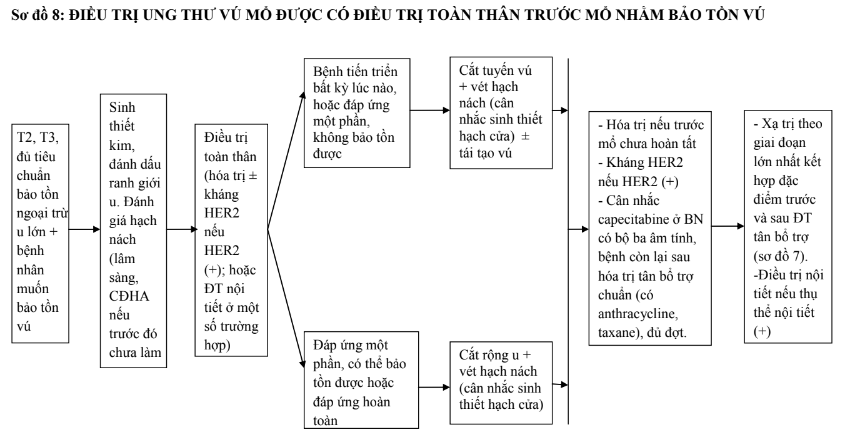
b. Điều trị tân bổ trợ
- Với các trường hợp bệnh có thể mổ được khi mới chẩn đoán, đủ tiêu chuẩn bảo tồn vú và bệnh nhân có nhu cầu bảo tồn ngoại trừ vấn đề u lớn cần điều trị toàn thân trước mổ với các phác đồ hóa trị như điều trị bổ trợ. Nếu có thể, nên đánh dấu (bằng clip) ranh giới u trước khi điều trị dưới hướng dẫn của chụp X-quang tuyến vú hoặc siêu âm tuyến vú.
- Nếu khối u đáp ứng với hoá trị, xem xét điều trị bảo tồn khi đủ tiêu chuẩn. Việc sinh thiết hạch cửa cũng được đặt ra khi hạch âm tính cả trước và sau điều trị tân bổ trợ (cN0 và ycN0). Các trường hợp ban đầu hạch dương tính (≥cN1) nhưng chuyển sang âm tính sau điều trị tân bổ trợ (ycN0), chỉ sinh thiết hạch cửa ở một số trường hợp rất chọn lọc.
- Nếu sau hoá trị, khối u không đáp ứng hoặc bệnh tiến triển, cần phẫu thuật cắt bỏ tuyến vú, vét hạch nách.
- Bệnh nhân có HER2 dương tính, nên kết hợp hóa trị với trastuzumab trước mổ. Nếu có điều kiện cân nhắc kết hợp trastuzumab và pertuzumab với các trường hợp khối u >2cm hoặc hạch dương tính. Không dùng đồng thời thuốc kháng HER2 với anthracycline. Sau mổ, tiếp tục sử dụng kháng HER2 bổ trợ (như trình bày trong mục hóa trị bổ trợ).
- Điều trị nội tiết tân bổ trợ đơn thuần hoặc kết hợp điều trị đích chỉ dành cho một số ít trường hợp không thể hóa trị, thể lòng ống nguy cơ thấp.
- Bệnh nhân có thai không được sử dụng hóa trị trong quý đầu (3 tháng đầu) nếu giữ thai, chỉ hóa trị từ quý thứ hai trở đi với các thuốc ít gây hại thai nhi như doxorubicin, cyclophosphamide, 5 fluorouracil, taxane... Các thuốc kháng HER2 và điều trị nội tiết chống chỉ định trong suốt thời kỳ mang thai.
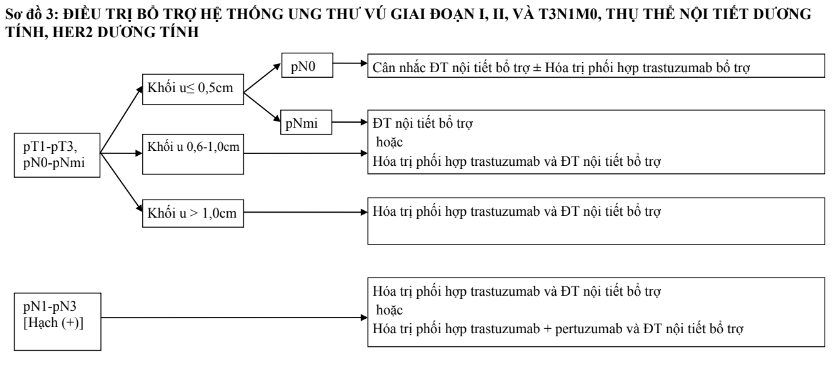
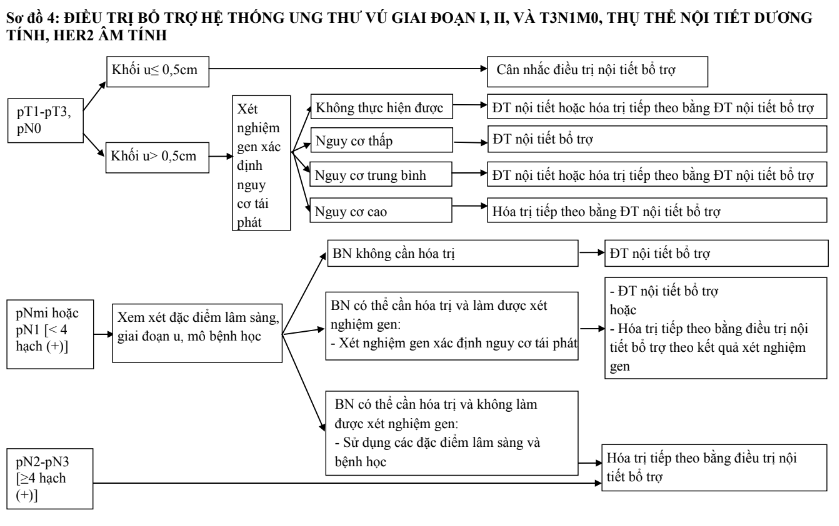
c. Hóa trị và điều trị đích bổ trợ
Sau khi phẫu thuật, điều trị bổ trợ toàn thân cần được xem xét. Quyết định điều trị dựa trên cân nhắc giữa lợi ích giảm được nguy cơ tái phát, di căn với nguy cơ về độc tính của từng phương pháp điều trị. Hội nghị đồng thuận St. Gallen 2015 đã đề xuất chỉ định điều trị bổ trợ hệ thống theo các thể bệnh học một cách khái quát (Bảng 4). Bên cạnh thể bệnh học, việc cân nhắc điều trị cần dựa vào giai đoạn u, hạch sau mổ cùng các yếu tố nguy cơ, thể trạng chung, bệnh kèm theo và sự lựa chọn của bệnh nhân.
Bảng 4. Điều trị bổ trợ hệ thống theo các thể bệnh học (Hội nghị đồng thuận St. Gallen 2015)
| Thể bệnh học | Điều trị được đề nghị | Chú thích bổ sung |
| Lòng ống A | Điều trị nội tiết đơn thuần ở phần lớn trường hợp | Cân nhắc hóa trị nếu gánh nặng u lớn (≥4 hạch dương tính, ≥ T3), độ mô học 3 |
|
Lòng ống B - HER2 âm tính |
Điều trị nội tiết + hóa trị ở phần lớn trường hợp | |
| Lòng ống B - HER2 dương tính | Hóa trị + kháng HER2 + điều trị nội tiết ở gần như tất cả bệnh nhân | Nếu chống chỉ định hóa trị, cân nhắc điều trị nội tiết + kháng HER2 |
| HER2 dương tính (không lòng ống) | Hóa trị + kháng HER2 | |
| Bộ ba âm tính (thể ống-ductal) |
* Hóa trị
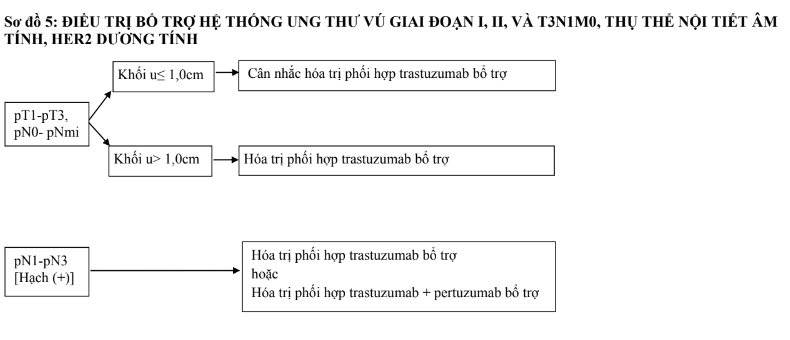
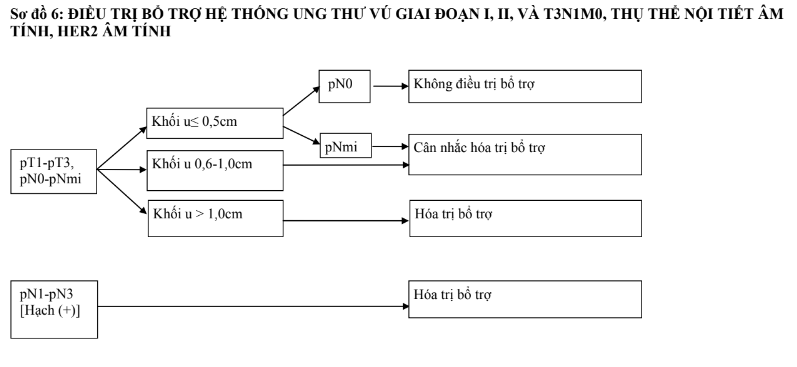
- Các trường hợp thụ thể nội tiết dương tính, HER2 âm tính (lòng ống A, lòng ống B- HER2 âm tính) là các trường hợp cần cân nhắc nhiều nhất việc có hóa trị hay không. Đối với typ lòng ống A, di căn từ 4 hạch hoặc khối u từ T3 trở lên cần hóa trị. Nếu di căn từ 1 đến 3 hạch, cần dựa vào nguy cơ tái phát trên lâm sàng và mô bệnh học bao gồm giai đoạn u, các đặc điểm gợi ý mức độ ác tính (độ mô học, sự tăng sinh, xâm lấn mạch), mức độ đáp ứng với điều trị nội tiết. Các đặc điểm liên quan đáp ứng kém với điều trị nội tiết bao gồm mức bộc lộ thụ thể nội tiết thấp, không bộc lộ PR, độ mô học cao, bộc lộ cao các chỉ điểm tăng sinh. Do đó, phần lớn các trường hợp typ lòng ống B-HER2 âm tính sẽ cần hóa trị tiếp theo bằng điều trị nội tiết. Đối với các trường hợp khó phân định cần làm xét nghiệm gen để xác định nguy cơ tái phát, từ đó có thể chỉ định hóa trị hay không. Với các trường hợp hạch âm tính, khối u ≤0,5cm, có thể không cần hóa trị. Đối với các các trường hợp khối u trên 0,5 cm nhưng chưa di căn hạch, nên làm xét nghiệm gen đánh giá điểm nguy cơ tái phát. Nếu không có điều kiện làm xét nghiệm gen, cân nhắc giữa chỉ điều trị nội tiết hay hóa trị tiếp theo bằng điều trị nội tiết sẽ dựa vào các đặc điểm bệnh học. Về số lượng hạch di căn, cần lưu ý đến cả số hạch vét được.
- Các trường hợp HER2 dương tính (lòng ống và không lòng ống), đường kính khối u >1cm cần được hóa trị kết hợp trastuzumab. Các trường hợp ≤pT1bN0 cũng nên cân nhắc với chỉ định này (xem xét thêm các đặc điểm lâm sàng, bệnh học khác). Thời gian điều trị trastuzumab chuẩn là 1 năm. Đối với một số trường hợp nguy cơ thấp hoặc bệnh nhân có điều kiện kinh tế hạn chế, có thể sử dụng trastuzumab với thời gian ngắn hơn, tối thiểu 9 tuần. Với các trường hợp hạch dương tính, cân nhắc kết hợp hóa trị với trastuzumab và pertuzumab. Không dùng đồng thời thuốc kháng HER2 với anthracycline.
- Ung thư vú bộ ba âm tính cũng có lợi ích từ hóa trị bổ trợ, đặc biệt từ pT1bN0 trở lên. Cân nhắc hóa trị với các trường hợp u nhỏ hơn.
- Đối với các thể ít gặp, nên chỉ điều trị nội tiết cho các thể mô học đáp ứng với nội tiết như thể ống nhỏ (tubular), thể nhú (papillary) và thể nhầy (mucinous), cân nhắc hóa trị với các trường hợp hạch dương tính. Hầu hết các thể này đều có thụ thể nội tiết dương tính và HER2 âm tính. Nếu thụ thể nội tiết âm tính và/hoặc HER dương tính; hoặc ER và PR âm tính và độ mô học 1 thì cần làm lại xét nghiệm hóa mô miễn dịch. Nếu làm lại xét nghiệm, kết quả ER và PR âm tính thì điều trị như các thể mô bệnh học thông thường. Hóa trị cho các thể không đáp ứng với nội tiết như thể tủy (medullary), thể dị sản (metaplastic); và không cần điều trị hệ thống bổ trợ với các thể thiếu niên chế tiết (secretory juvenile), dạng tuyến nang (adenoid cystic) và tiết rụng đầu (apocrine) nếu không có các yếu tố nguy cơ cao.
- Có nhiều phác đồ hoá trị khác nhau có thể áp dụng điều trị bổ trợ. Với mục đích điều trị triệt căn, các thuốc nên được sử dụng đủ liều. Các trường hợp chống chỉ định dùng anthracycline có thể dùng các phác đồ không có anthracycline. Các trường hợp nguy cơ tái phát thấp có thể dùng các phác đồ AC hoặc TC với 4 chu kỳ.
- Với bệnh nhân UTV bộ ba âm tính, sau hóa trị tân bổ trợ với anthracycline, taxane, alkyl hóa....đủ số đợt cần thiết và phẫu thuật, nếu bệnh còn tồn tại trên mô bệnh học, có thể cân nhắc dùng thêm capecitabine 6-8 đợt.
- - Trường hợp đã điều trị tân bổ trợ (với hóa trị đủ số đợt và kháng HER2), nếu không còn bệnh trên mô bệnh học sau phẫu thuật, duy trì kháng HER2 cho đủ 1 năm với trastuzumab (có thể kết hợp pertuzumab hoặc không). Các trường hợp bệnh còn tồn tại sau điều trị tân bổ trợ, có thể sử dụng T-DM1 (trastuzumab-emtansine) 14 đợt. Nếu bệnh nhân không dung nạp được với T-DM1, sử dụng trastuzumab (có thể kết hợp pertuzumab hoặc không) cho đủ 1 năm.
d. Xạ trị bổ trợ
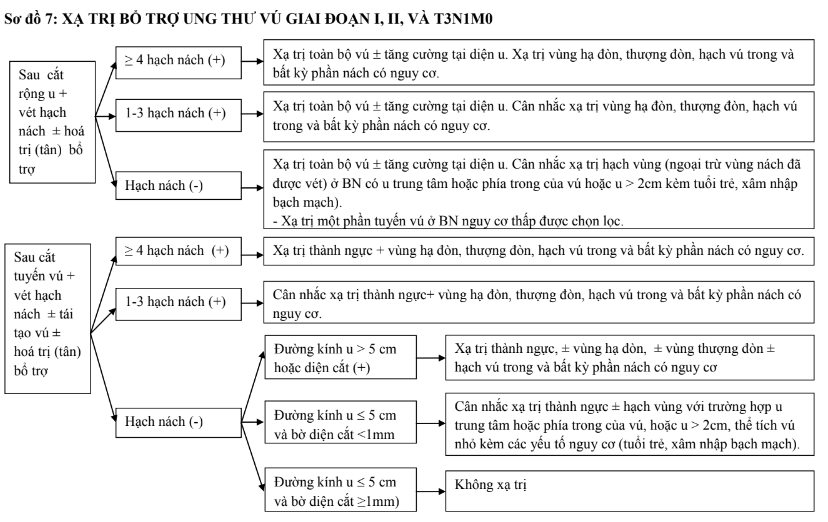
- Sau phẫu thuật bảo tồn nhất thiết phải xạ trị. Xạ trị toàn bộ vú 45-50,4Gy chia thành 25-28 phân liều hoặc 40-42,5Gy chia thành 15-16 phân liều (xạ trị giảm phân liều- hypofractionated radiation therapy). Tăng cường liều (boost) đối với các trường hợp nguy cơ tái phát tại chỗ cao: tuổi<50, độ mô học 3, UTBM tại chỗ thể ống lan rộng, xâm lấn mạch hoặc cắt bỏ u không triệt căn. Liều tăng cường điển hình là 10-16Gy chia thành 4-8 phân liều. Xạ trị một phần tuyến vú sau phẫu thuật bảo tồn cũng có thể được sử dụng đối với bệnh nhân UTV giaiđoạn sớm (giai đoạn I), u đơn ổ, ER dương tính, 60 tuổi trở lên. Xạ trị có thể bằng áp sát 34 Gy chia 10 phân liều, 2 lần/ngày hoặc xạ trị ngoài vào nền u 38,5 Gy chia 10 phân liều, 2 lần/ngày.
- Sau phẫu thuật cắt tuyến vú triệt căn biến đổi, chỉ định xạ trị theo hạch vùng di căn trước, tiếp theo đến các yếu tố khác:
- Các trường hợp có từ 4 hạch nách trở lên dương tính, luôn cần xạ trị (thành ngực, vùng hạ đòn, thượng đòn, vú trong và bất kỳ phần nách có nguy cơ).
- Các trường hợp từ 1-3 hạch nách dương tính, cân nhắc (thiên về) xạ trị thành ngực và hạch vùng như trên.
- Các trường hợp hạch nách âm tính, khối u >5cm hoặc diện cắt dương tínhnhưng không thể cắt lại được (bất khả kháng), cần xạ trị thành ngực có thể kèm theo hoặc không xạ trị vùng hạ đòn, thượng đòn, vú trong và bất kỳ phần nách có nguy cơ tùy từng trường hợp cụ thể. Các trường hợp hạch nách âm tính, khối u ≤ 5cm nhưng bờ diện cắt < 1mm, cân nhắc (thiên về) xạ trị thành ngực có thể kèm theo hoặc không xạ trị hạch vùng ở bệnh nhân có các yếu tố nguy cơ (u trung tâm hoặc phía trong của vú, hoặc u >2cm, thể tích vú nhỏ, tuổi trẻ, xâm nhập bạch mạch). Các trường hợp hạch nách âm tính, khối u ≤ 5cm, bờ diện cắt ≥ 1mm, không có các yếu tố nguy cơ nói trên, có thể không cần xạ trị. Ngoài ra, việc cân nhắc xạ trị nên được tính đến các đặc điểm khối u (thể mô bệnh học, độ mô học, tình trạng các thụ thể nội tiết, HER2,...) cũng như các bệnh kèm theo.
- Liều xạ tại thành ngực là 45-50,4Gy chia thành 25-28 phân liều, có thể tăng cường vào sẹo mổ với tổng liều xấp xỉ 60Gy. Liều xạ tại hạch vùng là 45- 50,4 Gy chia thành 25-28 phân liều. Tất cả đều theo liệu trình 5 ngày/tuần
- Cần lập kế hoạch xạ trị theo từng cá thể và nên lập kế hoạch dựa trên chụp cắt lớp vi tính để tăng tính chính xác. Sử dụng các kỹ thuật mới như xạ trị điều biến liều (IMRT), xạ trị theo vòng cung điều biến thể tích (VMAT) mỗi khi có thể vì sẽ cho liều xạ tối ưu tới khối u, giảm thiểu tác dụng có hại tới mô lành.
- Trường hợp hóa trị tân bổ trợ, kế hoạch xạ trị cần dựa vào giai đoạn trước và sau điều trị tân bổ trợ và giai đoạn theo mô bệnh học sau mổ.
- Với bệnh nhân có thai, xạ trị là chống chỉ định trong suốt thời kỳ mang thai, chỉ được xạ trị sau khi đã sinh hoặc đình chỉ thai nghén.
e. Điều trị nội tiết bổ trợ
Điều trị nội tiết áp dụng cho bệnh nhân có thụ thể nội tiết dương tính hoặc không rõ.
- Bệnh nhân còn kinh
- Nếu có các yếu tố nguy cơ cao (dựa trên kích thước khối u, di căn hạch, độ mô học...), đặc biệt là phụ nữ dưới 35 tuổi, phối hợp ức chế buồng trứng (bằng chất đồng vận GnRH) hoặc cắt buồng trứng (bằng phẫu thuật hoặc xạ trị) vàtamoxifen. Ở nhóm đối tượng này kết hợp cắt hoặc ức chế buồng trứng với AI cho kết quả tốt hơn kết hợp với tamoxifen. Thời gian ức chế buồng trứng có thể đến 5 năm. Nếu sau 5 năm, bệnh nhân vẫn chưa mãn kinh, cần cân nhắc sử dụng tiếp. Các trường hợp nguy cơ thấp có thể điều trị tamoxifen đơn thuần. Các trường hợp nguy cơ thấp có chống chỉ định tamoxifen, nên sử dụng ức chế buồng trứng hoặc cắt buồng trứng phối hợp với AI.
- Sau 5 năm sử dụng tamoxifen, các trường hợp nguy cơ cao (dựa trên kích thước khối u, di căn hạch và độ mô học) có thể tiếp tục điều trị tamoxifen đến 10 năm hoặc chuyển sang AI trong 5 năm (nếu bệnh nhân chuyển sang mãn kinh).
- Thuốc AI đơn thuần (không kết hợp với ức chế buồng trứng) không có tác dụng điều trị ở bệnh nhân chưa mãn kinh. Vì vậy, thuốc không được sử dụng ở bệnh nhân không đánh giá được chức năng buồng trứng, chỉ dựa vào hiện tượng mất kinh sau hoá trị.
- Bệnh nhân đã mãn kinh
- Sử dụng AI từ đầu trong 5 năm. Sau AI 5 năm có thể cân nhắc thêm 5 năm AI nữa.
- Lựa chọn khác là AI trong 2-3 năm rồi chuyển sang tamoxifen cho đủ 5 năm. Cách sử dụng khác là tamoxifen trong 2-3 năm rồi chuyển sang AI cho đủ 5 năm hoặc tiếp tục để AI đủ 5 năm.
- Các bệnh nhân mãn kinh đã sử dụng 4,5-6 năm tamoxifen, có thể chuyển sang AI trong 5 năm hoặc cân nhắc điều trị tiếp tamoxifen cho đủ 10 năm.
- Các bệnh nhân mãn kinh nhưng có chống chỉ định AI, không dung nạp với AI hoặc không thể dùng AI vì các lý do khác, nên sử dụng tamoxifen trong 5 năm hoặc cân nhắc lên đến 10 năm.
- Bệnh nhân nam
- Bệnh nhân UTV nam có ER dương tính nên được điều trị nội tiết bổ trợ bằng tamoxifen. Nếu thực sự có chống chỉ định tamoxifen, sử dụng chất đồng vận GnRH kết hợp AI.
- Bệnh nhân có thai
- Chỉ được sử dụng thuốc nội tiết sau khi bệnh nhân đã sinh hoặc đình chỉ thai nghén.
f. Điều trị bổ trợ với thuốc tái tạo xương
Bisphosphonate điều trị bổ trợ có tác dụng làm giảm nguy cơ di căn xương ở bệnh nhân đã mãn kinh và bệnh nhân chưa mãn kinh nhưng đã ức chế hoặc cắt buồng trứng. Các thuốc được dùng hiện nay: zoledronic acid, clodronate.
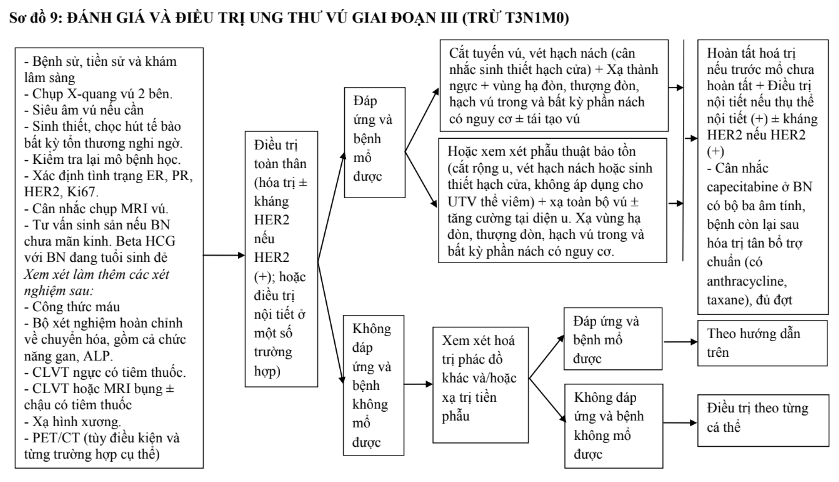
4.3.3. Giai đoạn III (trừ T3N1M0) và ung thư vú thể viêm
- Hầu hết các trường hợp này không mổ được và nên được hoá trị tân bổ trợ với các phác đồ như điều trị bổ trợ nói trên. Khi bệnh đáp ứng, tiếp tục hóa trị cho đủ số đợt cần thiết. Các bệnh nhân có bộc lộ quá mức HER2 cần kết hợp trastuzumab với hóa trị tân bổ trợ (không dùng đồng thời với các đợt có anthracycline) ngoại trừ có chống chỉ định. Có thể kết hợp pertuzumab với trastuzumab và hóa trị trong điều trị tân bổ trợ (khối u> 2cm hoặc hạch dương tính). Điều trị nội tiết tân bổ trợ đơn thuần hoặc kết hợp điều trị đích chỉ dành cho một số ít trường hợp không thể hóa trị, thể lòng ống nguy cơ thấp.
- Sau hoá trị, bệnh chuyển thành mổ được, có thể phẫu thuật cắt bỏ tuyến vú triệt căn kèm vét hạch nách hoặc phẫu thuật bảo tồn (cắt rộng u kèm vét hạch nách). Sau phẫu thuật cần xạ trị thành ngực (hoặc vú) và hạch vùng bao gồm cả thượng đòn. Nếu có di căn hạch vú trong, trường xạ nên bao gồm cả hạch vú trong. Nếu không di căn hạch vú trong, có thể cân nhắc xạ trị vùng này hoặc không tuỳ tình huống cụ thể. Thông thường cần xạ trị theo giai đoạn cao nhất trên lâm sàng đánh giá trước điều trị, giai đoạn bệnh học và đặc điểm khối u. Các bệnh nhân có thụ thể nội tiết dương tính hoặc không rõ tình trạng thụ thể nội tiết nên được điều trị nội tiết như các trường hợp ở giai đoạn sớm nói trên. Các bệnh nhân có HER2 dương tính đã điều trị tân bổ trợ với trastuzumab, pertuzumab và hóa trị, nếu không còn bệnh tích trên mô bệnh học sau mổ, duy trì cho đủ 1 năm với trastuzumab (có thể kết hợp pertuzumab hoặc không). Các trường hợp bệnh còn tồn tại sau điều trị tân bổ trợ, có thể sử dụng T-DM1 (trastuzumab-emtansine) 14 đợt. Nếu bệnh nhân không dung nạp được với T-DM1, sử dụng trastuzumab (có thể kết hợp pertuzumab hoặc không) cho đủ 1 năm.
- Nếu bệnh không mổ được (giữ nguyên hoặc tiến triển), cân nhắc chuyển phác đồ hóa trị khác hoặc xạ trị vào tất cả các vị trí lan rộng của u (50Gy), tăng cường liều vào nơi bệnh còn lại (10-26Gy tuỳ thuộc liều cơ quan có nguy cơ). Đánh giá trong khi xạ trị để chọn ra các bệnh nhân có thể mổ được (sau 45-50Gy).
- Một số trường hợp bệnh tiến triển trong thời gian hoá trị, cần phẫu thuật sạch sẽ, sau đó có thể điều trị toàn thân.
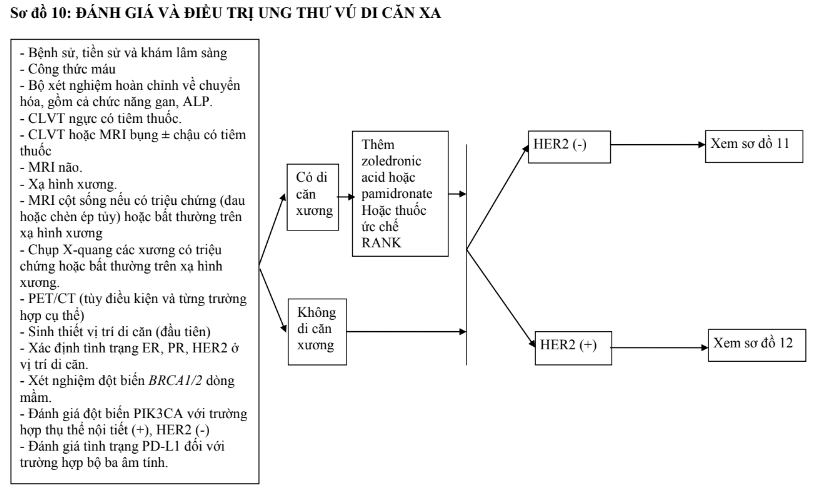
4.3.4. Giai đoạn IV
Đối với UTV di căn, được coi là bệnh không thể chữa khỏi. Điều trị nhằm mục đích giảm triệu chứng liên quan khối u, nâng cao chất lượng sống và kéo dài thời gian sống. Vì vậy, nên áp dụng các phương pháp vừa có hiệu quả vừa có độc tính thấp.
a. Điều trị nội tiết và điều trị đích
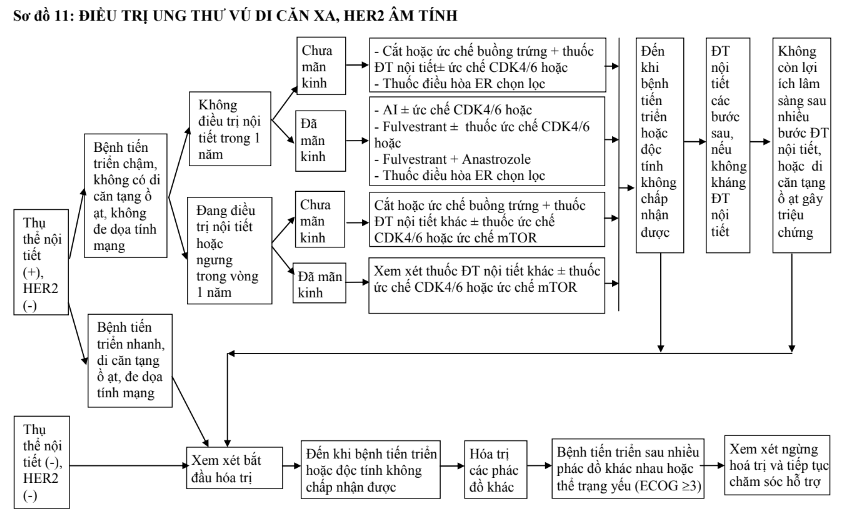
- Điều trị nội tiết nên được sử dụng ở bệnh nhân có thụ thể nội tiết dương tính, chỉ tổn thương ở xương, phần mềm hoặc ở tạng nhưng số lượng và kích thước tổn thương nhỏ, bệnh tiến triển chậm, không đe dọa tính mạng.
- Các bệnh nhân không điều trị nội tiết trong vòng 1 năm trước đó có thể điều trị bằng các thuốc AI nếu đã mãn kinh. Cắt buồng trứng (bằng phẫu thuật hoặc xạ trị) hoặc ức chế buồng trứng (bằng chất đồng vận GnRH) ở phụ nữ chưa mãn kinh và kết hợp với thuốc như đối với phụ nữ đã mãn kinh. Lựa chọn khác đối với các bệnh nhân này là tamoxifen nhưng đây là phương pháp kém hiệu quả hơn.
- Các bệnh nhân đang hoặc ngưng điều trị nội tiết trong vòng 1 năm, nếu đã mãn kinh, cần chuyển sang các thuốc khác với các thuốc dùng trước đó. Các trường hợp còn kinh, có thể cắt buồng trứng hoặc ức chế buồng trứng (bằng chất đồng vận GnRH) kết hợp với thuốc như đối với phụ nữ đã mãn kinh.
- Nếu trước đó bệnh nhân đã dùng tamoxifen, hiện đã mãn kinh có thể chuyển sang AI hoặc ngược lại, bệnh nhân đã điều trị AI có thể chuyển sang tamoxifen. Các bệnh nhân mãn kinh đã thất bại với AI loại không steroid vẫn có thể có lợi ích khi dùng AI loại steroid. Fulvestrant cũng là một lựa chọn ngay bước đầu hoặc sau thất bại với tamoxifen và/hoặc AI ở phụ nữ đã mãn kinh.
- Đối với bệnh nhân nam, khi sử dụng AI, nên dùng chất đồng vận GnRH đồng thời.
- Đối với bệnh nhân có thụ thể nội tiết dương tính, HER2 âm tính, các thuốc ức chế mTOR (như everolimus...), ức chế CDK 4/6 (ribociclib) kết hợp với điều trị nội tiết cho kết quả điều trị tốt hơn so với điều trị nội tiết đơn thuần. Một số thuốc ức chế CDK 4/6 có thể được sử dụng đơn thuần trong những tình huống đặc biệt.
- Đối với bệnh nhân có thụ thể nội tiết dương tính, HER2 âm tính, kèm theo có đột biến PIK3CA, đã thất bại điều trị với AI, kết hợp thuốc ức chế PI3K (alpelisib) với fulvestrant cho kết quả tốt hơn fulvestrant đơn thuần.
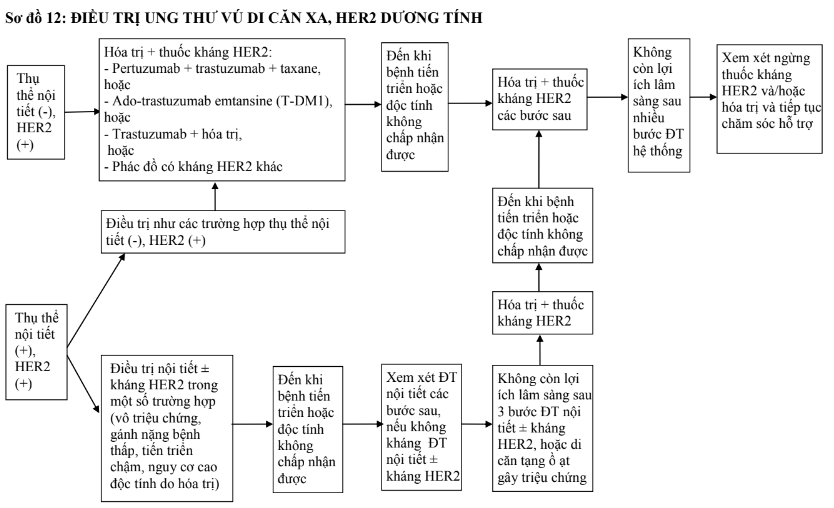
- Đối với các trường hợp thụ thể nội tiết dương tính, HER2 dương tính có thể kết hợp điều trị nội tiết với thuốc kháng HER2 nếu chống chỉ định hóa trị kết hợp kháng HER2 hoặc bệnh tiến triển chậm. Các trường hợp không có điều kiện kinh tế để sử dụng kháng HER2, có thể hóa trị đơn thuần hoặc điều trị nội tiết đơn thuần nếu không thể hóa trị.
- Điều trị nội tiết đồng thời với hóa trị không cho lợi ích về thời gian sống thêm, không nên áp dụng ngoài các thử nghiệm lâm sàng.
- Điều trị nội tiết duy trì ở bệnh nhân có thụ thể nội tiết dương tính, đã ổn định sau hóa trị cho bệnh di căn là một lựa chọn hợp lý.
- Đối với UTV nam, điều trị nội tiết cũng được ưu tiên nếu ER dương tính, trừ khi lo ngại hoặc có bằng chứng bệnh kháng điều trị nội tiết hoặc bệnh tiến triển nhanh cần hóa trị.
b. Hóa trị và điều trị đích
- Các bệnh nhân có thụ thể nội tiết âm tính, hoặc thụ thể nội tiết dương tính nhưng di căn tạng có triệu chứng, bệnh tiến triển nhanh, đe dọa tính mạng hoặc đã kháng với điều trị nội tiết nên được hoá trị nếu không có chống chỉ định. Có thể dùng đơn hoá chất hoặc phối hợp đa thuốc. Điều trị với đơn hóa chất tuần tự được ưu tiên hơn do độc tính thấp, chất lượng sống của bệnh nhân được đảm bảo. Phối hợp đa thuốc trong trường hợp bệnh tiến triển nhanh, di căn tạng đe dọa tính mạng, khi cần bệnh đáp ứng nhanh để kiểm soát triệu chứng. Gần đây, hóa trị liều thấp, nhịp độ dày (metronomic chemotherapy) là một lựa chọn hợp lý trong trường hợp không yêu cầu đáp ứng nhanh.
- Các trường hợp HER2 dương tính cần phối hợp hóa trị với thuốc kháng HER2 (hóa trị kết hợp trastuzumab hoặc hóa trị kết hợp cả trastuzumab và pertuzumab) hoặc sử dụng đơn chất T-DM1, hoặc hóa trị kết hợp thuốc ức chế tyrosine kinase của thụ thể HER2 (lapatinib), hoặc phối hợp trastuzumab với lapatinib.
- Các bệnh nhân có đột biến BRCA1/2 dòng mầm, thuộc nhóm bộ ba âm tính hoặc thụ thể nội tiết dương tính và HER2 âm tính đã tiến triển sau điều trị nội tiết, đã hóa trị anthracycline có hoặc không taxane (bổ trợ hoặc cho bệnh di căn) có thể ưu tiên sử dụng các thuốc ức chế PARP. Các bệnh nhân có đột biến BRCA1/2 dòng mầm, thuộc nhóm bộ ba âm tính có thể lựa chọn phác đồ có platin.
- Các bệnh nhân bộ ba âm tính, PD-L1 dương tính, kết hợp thuốc kháng PD-L1 (atezolizumab) với hóa trị có thể là một lựa chọn.
- Thông thường, một phác đồ hóa trị được sử dụng liên tục đến khi bệnh tiến triển hoặc khi độc tính không chấp nhận được (bao gồm độc tính tích lũy với tim của anthracycline).
c. Thuốc tái tạo xương
- Đối với bệnh nhân có di căn xương có thể sử dụng các thuốc tái tạo xương (còn gọi là các thuốc biến đổi xương) cùng với các phương pháp hóa trị, điều trị nội tiết, điều trị đích nói trên. Các thuốc thường dùng là bisphosphonate: zoledronic acid, pamidronate, clodronate; kháng thể đơn dòng ức chế RANK.
d. Các biện pháp can thiệp khác
- Các trường hợp gãy xương dài hoặc có nguy cơ gãy xương cần cân nhắc cố định xương, sau đó xạ trị. Nếu không có nguy cơ gãy xương, xạ trị là một lựa chọn.
- Chèn ép tủy sống cần được đánh giá và xử lý cấp cứu. Thông thường, phẫu thuật giải phóng chèn ép được xem xét trước. Nếu không thực hiện được phẫu thuật, có thể xạ trị cấp cứu. Tạo hình đốt sống (vertebroplasty) cũng là một lựa chọn.
- Các trường hợp di căn não đơn ổ hoặc ổ nhỏ, có thể phẫu thuật hoặc xạ phẫu định vị bằng dao Gamma, Cyber, xạ trị định vị trên máy gia tốc.... Xạ trị toàn não sau đó cần được cân nhắc giữa lợi ích kiểm soát bệnh và di chứng đối với não của xạ trị (với bệnh nhân sống lâu sau di căn não). Các trường hợp không thể điều trị tại chỗ, xem xét xạ trị toàn não.
- U vú vỡ loét, đau do u, hạch chèn ép cũng có thể xạ trị để giảm nhẹ triệu chứng.
- Tràn dịch màng phổi cần điều trị toàn thân có hoặc không kết hợp với điều trị tại chỗ. Chọc tháo dịch khi có triệu chứng, tràn dịch màng phổi đáng kể trên lâm sàng. Sử dụng bột talc, bleomycin, các thuốc biến đổi sinh học gây xơ dính màng phổi cũng là một lựa chọn nhưng cần cân nhắc tới di chứng ảnh hưởng tới chất lượng sống của bệnh nhân.
- Tràn dịch màng bụng, màng tim cũng cần được chọc tháo nếu có triệu chứng.
- Phẫu thuật lấy bỏ u nguyên phát cho UTV giai đoạn IV mới chẩn đoán chỉ nên thực hiện có chọn lọc ở một số bệnh nhân, đặc biệt khi chỉ di căn xương, có thể lấy trọn u, với mục đích cải thiện chất lượng sống.
- Một số trường hợp di căn đơn ổ, di căn với lượng bệnh ít, nhạy với điều trị toàn thân, có thể thoái lui hoàn toàn, thời gian sống lâu dài, cân nhắc điều trị đa phương pháp bao gồm cả điều trị tại chỗ, tại vùng với dự định điều trị triệt căn
- Các phương pháp điều trị triệu chứng cần được tiến hành cùng với các biện pháp điều trị đặc hiệu nhằm nâng cao chất lượng sống của bệnh nhân.
4.3.5. Ung thư vú đã điều trị tái phát, di căn
a. Tái phát tại chỗ, tại vùng
- Đối với bệnh nhân tái phát tại thành ngực mà trước đây đã được phẫu thuật cắt bỏ tuyến vú và vét hạch, có thể lấy bỏ u tái phát (nếu như phẫu thuật không quá khó khăn) và xạ trị tại chỗ (nếu chưa xạ trị hoặc liều xạ thêm này vẫn an toàn). Nếu không thể phẫu thuật cắt bỏ có thể xạ trị nếu như vùng thành ngực đó chưa được xạ trị. Đối với bệnh nhân đã điều trị bảo tồn vú nên phẫu thuật cắt bỏ tuyến vú. Nếu trước đó chưa vét hạch nách, nên vét hạch.
- Các trường hợp tái phát tại hạch nách cần phẫu thuật vét hạch hoặc lấy hạch và xạ trị nếu có thể. Tái phát tại hạch thượng đòn (cùng bên), hạch vú trong cần cân nhắc xạ trị nếu có thể.
- Sau điều trị tại chỗ nên xem xét điều trị hệ thống (hoá trị, nội tiết).
b. Di căn xa
Điều trị như bệnh nhân giai đoạn IV, cần xem xét đến các phương pháp đã điều trị trước đây.
4.4. Điều trị khác
4.4.1. Cắt buồng trứng
- Phẫu thuật cắt buồng trứng ở phụ nữ chưa mãn kinh có thụ thể nội tiết dương tính là một phần của điều trị nội tiết. Có thể phẫu thuật mở hay nội soi.
- Cắt buồng trứng bằng xạ trị cũng là phương pháp điều trị nội tiết ở bệnh nhân chưa mãn kinh có thụ thể nội tiết dương tính.
4.4.2. Đặt catheter có buồng tiêm truyền dưới da
Trong trường hợp khó tiếp cận tĩnh mạch ngoại vi hoặc cần truyền tĩnh mạch lâu dài thì có thể đặt buồng tiêm truyền dưới da.
4.4.3. Dự phòng giảm bạch cầu trung tính có sốt
- Ngoài các phác đồ hóa trị luôn cần G-CSF dự phòng nguyên phát cho mọi bệnh nhân, đối với các phác đồ hóa trị có nguy cơ giảm bạch cầu hạt có sốt từ 10-20%, nếu bệnh nhân có kèm theo ≥ 1 yếu tố nguy cơ sau thì cũng phải cân nhắc dùng G-CSF dự phòng nguyên phát:
- Đã hóa trị hoặc xạ trị trước đây
- Giảm bạch cầu hạt dai dẳng
- Khối u xâm lấn tủy xương
- Phẫu thuật hoặc bị vết thương hở gần đây
- Chức năng gan giảm (bilirubin >34,2μmol/L)
- Chức năng thận giảm (độ thanh thải creatinine <50 mL/phút) Tuổi >65, dùng đủ liều hóa chất mạnh.
- Các phác đồ có nguy cơ giảm bạch cầu hạt có sốt 10-20% bao gồm:
- Docetaxel trong thành phần của phác đồ bổ trợ, tân bổ trợ hoặc trong bệnh di căn.
- FEC tiếp theo bằng docetaxel.
- Paclitaxel chu kỳ 21 ngày, trong thành phần của phác đồ bổ trợ, tân bổ trợ hoặc trong bệnh di căn.
- Nguy cơ giảm bạch cầu hạt có sốt tăng lên khi hóa trị được kết hợp với kháng thể đơn dòng.
- Các bệnh nhân xuất hiện giảm bạch cầu hạt có sốt hoặc giảm bạch cầu hạt ảnh hưởng tới liều, liệu trình theo kế hoạch của phác đồ hóa trị mà các chu kỳ trước chưa dùng G-CSF dự phòng, cần dùng G-CSF dự phòng ở các chu kỳ tới (dự phòng thứ phát).
5. THEO DÕI
5.1. Theo dõi trong quá trình điều trị
- Đối với điều trị bổ trợ, tân bổ trợ:
- Khám lâm sàng, xét nghiệm công thức máu, đánh giá chức năng gan thận trước mỗi đợt điều trị.
- Đánh giá tổng thể sau mỗi 3-4 đợt: khám lâm sàng, siêu âm ổ bụng, chụp X- quang ngực. Với điều trị tân bổ trợ có thể làm thêm siêu âm vú, chụp MRI vú.
- Đánh giá chức năng tim (siêu âm tim...) 3 tháng/lần với các bệnh nhân đang điều trị kháng HER2.
- Khi bệnh nhân có bất thường, cần khám lâm sàng và làm các xét nghiệm, chẩn đoán hình ảnh y học hạt nhân phù hợp bất kể lúc nào trong quá trình điều trị.
- Đối với điều trị bệnh tái phát, di căn
Cần theo dõi, đánh giá bệnh nhân liên tục trong quá trình điều trị, thời điểm và phương thức đánh giá nên được cá thể hóa. Không có lịch trình chung cho việc đánh giá trong quá trình điều trị. Phương pháp đánh giá hợp lý như sau:
- Khám lâm sàng, xét nghiệm công thức máu, chức năng gan, thận trước mỗi đợt điều trị
- Làm nhắc lại chẩn đoán hình ảnh sau mỗi 2-4 đợt.
- Xét nghiệm chất chỉ điểm u CA15-3, CA27-29, CEA trước mỗi đợt
- Các xét nghiệm chẩn đoán hình ảnh y học hạt nhân được chỉ định tùy từng trường hợp cụ thể.
5.2. Theo dõi sau điều trị
5.2.1. Giai đoạn 0
- UTMB thể tiểu thùy tại chỗ: khám lâm sàng 6-12 tháng/lần. Chụp X-quang tuyến vú hàng năm.
- UTBM thể ống tại chỗ: khám lâm sàng 6-12 tháng/lần trong 5 năm, sau đó hàng năm. Chụp X-quang tuyến vú lần khám lại đầu tiên: 6-12 tháng, sau đó hàng năm.
5.2.2. Giai đoạn I-III
- Khám định kỳ 3-4 tháng/1 lần trong 2 năm đầu, 6 tháng/1 lần từ năm thứ 3 đến năm thứ 5, sau đó khám 1 năm/1 lần trong những năm tiếp theo.
- Chụp X-quang vú và siêu âm vú bên bệnh (nếu điều trị bảo tồn) và vú đối bên 1 năm/lần.
- Các bệnh nhân sử dụng tamoxifen: khám phụ khoa kèm theo siêu âm phụ khoa 1 năm/lần nếu còn tử cung.
- Các bệnh nhân sử dụng thuốc ức chế men aromatase (AI) hoặc những bệnh nhân chưa mãn kinh nhưng mất kinh sau hoá trị cần được theo dõi mật độ xương.
- Các xét nghiệm và chẩn đoán hình ảnh khác: CA15-3, CEA, lipid máu, siêu âm ổ bụng, chụp X-quang ngực, CLVT/MRI sọ não, ngực, bụng, tiểu khung, xạ hình xương, PET/CT...áp dụng tùy theo từng trường hợp cụ thể.
5.2.3. Giai đoạn IV hoặc di căn, tái phát đã điều trị ổn định
- Khám lâm sàng 1-3 tháng/1 lần tùy theo từng trường hợp
- Các xét nghiệm, chẩn đoán hình ảnh được chỉ định tùy theo từng trường hợp cụ thể.
6. CÁC SƠ ĐỒ ĐÁNH GIÁ VÀ ĐIỀU TRỊ UNG THƯ BIỂU MÔ VÚ

7. CÁC PHÁC ĐỒ, LIỆU TRÌNH ĐIỀU TRỊ NỘI KHOA UNG THƯ VÚ
7.1. Điều trị nội tiết bổ trợ ung thư vú thể ống tại chỗ
- Phụ nữ chưa mãn kinh và mãn kinh: Tamoxifen x 5 năm
- Phụ nữ đã mãn kinh: thuốc ức chế aromatase (aromatase inhibitor- AI) x 5 năm.
7.2. Điều trị nội tiết bổ trợ ung thư vú xâm nhập
7.2.1. Phụ nữ chưa mãn kinh
- Tamoxifen 5-10 năm ± cắt buồng trứng hoặc ức chế buồng trứng bằng chất đồng vận GnRH.
- Tamoxifen 5 năm ± cắt buồng trứng hoặc ức chế buồng trứng bằng chất đồng vận GnRH. Sau đó nếu bệnh nhân mãn kinh có thể điều trị thêm 5 năm thuốc ức chế aromatase.
- Hoặc ức chế aromatase 5 năm + cắt buồng trứng hoặc ức chế buồng trứng đồng thời bằng chất đồng vận GnRH.
7.2.2. Phụ nữ đã mãn kinh
- Ức chế aromatase 5-10 năm
- Hoặc ức chế aromatase 2-3 năm tamoxifen cho tới khi đủ 5 năm điều trị nội tiết.
- Hoặc tamoxifen 2-3 năm ức chế aromatase cho tới khi đủ 5 năm hoặc dùng thêm 5 năm ức chế aromatase.
- Hoặc tamoxifen 4,5-6 năm ức chế aromatase 5 năm, hoặc cân nhắc kéo dài tamoxifen cho tới khi đủ 10 năm.
- Phụ nữ có chống chỉ định với thuốc ức chế aromatase, không dung nạp, từ chối hoặc không có điều kiện dùng thuốc ức chế aromatase, có thể dùng tamoxifen 5-10 năm.
7.3. Hóa trị và điều trị đích bổ trợ, tân bổ trợ ung thư vú xâm nhập
7.3.1. HER2 âm tính
Các phác đồ ưu tiên
- 4AC (doxorubicin/cyclophosphamide) liều dày 4P (paclitaxel) liều dày (chu kỳ 2 tuần). Kèm theo thuốc kích thích dòng bạch cầu hạt (G-CSF) dự phòng
nguyên phát.
- Doxorubicin 60mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1 Chu kỳ 14 ngày x 4 chu kỳ. Theo sau:
- Paclitaxel 175 mg/m2/tuần, truyền tĩnh mạch trong 3 giờ, chu kỳ 14 ngày x 4 chu kỳ
- 4AC (doxorubicin/cyclophosphamide) liều dày 12 tuần paclitaxel. Kèm theo G-CSF dự phòng nguyên phát khi dùng AC liều dày.
- Doxorubicin 60mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1 Chu kỳ 14 ngày x 4 chu kỳ. Theo sau:
- Paclitaxel 80mg/m2/tuần, truyền tĩnh mạch trong 1 giờ, chu kỳ mỗi tuần x 12 tuần
- 4AC (doxorubicin/cyclophosphamide) 4P (paclitaxel), chu kỳ 3 tuần.
- Doxorubicin 60mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1 Chu kỳ 21 ngày x 4 chu kỳ. Theo sau:
- Paclitaxel 175 mg/m2/tuần, truyền tĩnh mạch trong 3 giờ, chu kỳ 21ngày x 4 chu kỳ
- TC (docetaxel/cyclophosphamide). Kèm theo G-CSF dự phòng nguyên phát.
- Doxetaxel 75mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1 Chu kỳ 21 ngày x 4 chu kỳ.
* Các phác đồ khác
- AC (doxorubicin/cyclophosphamide) chu kỳ 3 tuần.
- Doxorubicin 60mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày, điều trị 4-6 chu kỳ.
- AC (doxorubicin/cyclophosphamide) chu kỳ 2 tuần. Kèm theo G-CSF dự phòng nguyên phát
- Doxorubicin 60mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 60mg/m2, truyền tĩnh mạch ngày 1.Chu kỳ 14 ngày, điều trị 4-6 chu kỳ.
- 4AC (doxorubicin/cyclophosphamide) chu kỳ 2-3 tuần 4D (docetaxel) chu kỳ 3 tuần.
- Doxorubicin 60mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 14 hoặc 21 ngày x 4 chu kỳ. Theo sau:
- Docetaxel 100mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4 chu kỳ.
- 4AC (doxorubicin/cyclophosphamide) chu kỳ 3 tuần 12 tuần paclitaxel
- Doxorubicin 60mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4 chu kỳ. Theo sau:
- Paclitaxel 80mg/m2/tuần, truyền tĩnh mạch 1 giờ, cho đến 12 tuần.
- EC (epirubicin/cyclophosphamide)
- Epirubicin 100mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 830mg/m2, truyền tĩnh mạch ngày 1.Chu kỳ 21 ngày x 8 chu kỳ.
- 4EC (epirubicin/cyclophosphamide) 4D (Docetaxel)
- Epirubicin 90mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4 chu kỳ.
- Docetaxel 100 mg/m2 da, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4 chu kỳ
- FAC (5FU/doxorubicin/cyclophosphamide)
- Fluorouracil 500 mg/m2, truyền tĩnh mạch ngày 1, 4 hoặc ngày 1, 8
- Doxorubicin 50 mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 500 mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 6 chu kỳ
- 4FAC (5FU/doxorubicin/cyclophosphamide) 4P (paclitaxel).
- Fluorouracil 500 mg/m2, truyền tĩnh mạch ngày 1
- Doxorubicin 50 mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 500 mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4 chu kỳ. Theo sau
- Paclitaxel 225 mg/m2, truyền tĩnh mạch ngày 1.. Chu kỳ 21 ngày x 4 chu kỳ
- 4FAC (5FU/doxorubicin/cyclophosphamide) 12 tuần paclitaxel
- Fluorouracil 500 mg/m2, truyền tĩnh mạch ngày 1
- Doxorubicin 50 mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 500 mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4 chu kỳ
- Paclitaxel 80mg/m2/tuần, truyền tĩnh mạch 1 giờ, cho đến 12 tuần.
- FEC (5FU/epirubicin/cyclophosphamide) chu kỳ 3 tuần.
- Fluorouracil 600mg/m2, truyền tĩnh mạch ngày 1
- Epirubicin 90mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1
- 3FEC (5FU/epirubicin/cyclophosphamide) 3D (docetaxel).
- Fluorouracil 500mg/m2, truyền tĩnh mạch ngày 1
- Epirubicin 100mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 500mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 3 chu kỳ. Theo sau:
- Docetaxel 100mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 3 chu kỳ.
- 4FEC (5FU/epirubicin/cyclophosphamide) 4P (paclitaxel)
- Fluorouracil 500mg/m2, truyền tĩnh mạch ngày 1,3
- Epirubicin 75mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 500mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4 chu kỳ. Theo sau:
- Paclitaxel 225 mg/m2, truyền tĩnh mạch ngày 1.. Chu kỳ 21 ngày x 4 chu kỳ.
- 4FEC (5FU/epirubicin/cyclophosphamide) 8 tuần paclitaxel
- Fluorouracil 600mg/m2, truyền tĩnh mạch ngày 1
- Epirubicin 90mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4 chu kỳ. Theo sau:
- Paclitaxel 100mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 7 ngày x 8 chu kỳ.
- TAC (docetaxel/doxorubicin/cyclophosphamide) chu kỳ 3 tuần. Kèm G-CSF dự phòng nguyên phát.
- Doxorubicin 50mg/m2, truyền tĩnh mạch, ngày 1
- Docetaxel 75mg/m2, truyền tĩnh mạch, ngày 1
- Cyclophosphamide 500mg/m2, truyền tĩnh mạch, ngày 1. Chu kỳ 21 ngày, điều trị 6 chu kỳ.
- CAF (cyclophosphamide/doxorubicin/5FU)
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1
- Doxorubicin 60mg/m2 , truyền tĩnh mạch, ngày 1
- Fluorouracil 600mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 28 ngày x 4 chu kỳ
- CMF (cyclophosphamide/methotrexate/5FU)
+ Dưới 60 tuổi.
- Cyclophosphamide 100mg/m2, uống, ngày 1-14
- Methotrexate 40mg/m2, truyền tĩnh mạch, ngày 1-8
- 5-fluorouracil 600mg/m2, truyền tĩnh mạch, ngày 1, 8. Chu kỳ 28 ngày, 6 chu kỳ.
+ Trên 60 tuổi.
- Cyclophosphamide 100mg/m2, uống, ngày 1-14
- Methotrexate 30mg/m2, truyền tĩnh mạch, ngày 1, 8
- 5-fluorouracil 400mg/m2, truyền tĩnh mạch, ngày 1, 8. Chu kỳ 28 ngày, điều trị 6 đợt.
- Paclitaxel + carboplatin hàng tuần
- Paclitaxel 80mg/m2, truyền tĩnh mạch ngày 1,8,15
- Carboplatin AUC 6, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4 chu kỳ.
- Docetaxel + carboplatin
- Docetaxel 75mg/m2, truyền tĩnh mạch ngày 1
- Carboplatin AUC 6, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 4-6 chu kỳ.
- Paclitaxel đơn thuần x 12 tuần
- Paclitaxel 80mg/m2, truyền tĩnh mạch ngày 1 mỗi tuần x 12 tuần.
- Bệnh còn tồn tại trên mô bệnh học sau hóa trị tân bổ trợ có anthracyclin, taxane, alkyl hóa:
+ Capecitabine 2.000-2500mg/m2, uống, ngày 1-14, chu kỳ 3 tuần x 6-8 chu kỳ.
7.3.2. HER2 dương tính
- Sử dụng hóa chất kết hợp kháng thể đơn dòng kháng HER2 như trastuzumab pertuzumab, T-DM1 trong các trường hợp ung thư vú có yếu tố phát triển biểu mô HER2 dương tính.
- Trastuzumab (lịch truyền hàng tuần): Liều tải 4mg/kg, truyền tĩnh mạch trong 90 phút, chu kỳ 1. Sau đó 2mg/kg, truyền tĩnh mạch trong khoảng 30 phút (nếu bệnh nhân dung nạp tốt với chu kỳ đầu tiên) hàng tuần đủ 1 năm.
- Trastuzumab (lịch truyền mỗi 3 tuần): Liều tải 8mg/kg, truyền tĩnh mạch trong 90 phút chu kỳ 1 theo sau bởi 6mg/kg, truyền tĩnh mạch trong khoảng 30 phút (nếu bệnh nhân dung nạp tốt với chu kỳ đầu tiên) các chu kỳ tiếp theo, chu kỳ 21 ngày đủ 1 năm.
- Trastuzumab tiêm dưới da: liều cố định là 600mg không kể cân nặng của bệnh nhân, không cần liều tải, tiêm trong khoảng 2-5 phút, chu kỳ 21 ngày. Dạng dùng tiêm dưới da được phê chuẩn sử dụng trong các chỉ định tương tự như dạng truyền tĩnh mạch.
- Pertuzumab: liều khởi đầu 840mg, truyền tĩnh mạch trong 60 phút đối với chu kỳ 1, tiếp theo liều 420mg, truyền tĩnh mạch 30-60 phút đối với các chu kỳ tiếp theo. Chu kỳ 21 ngày đủ 1 năm. Sử dụng chung với trastuzumab (Truyền tĩnh mạch hoặc tiêm dưới da) và hóa trị.
* Các phác đồ ưu tiên
- 4AC (doxorubicin/cyclophosphamide) -> 4P (paclitaxel) chu kỳ 2 tuần + trastuzumab. Kèm theo G-CSF dự phòng nguyên phát.
- 4AC (doxorubicin/cyclophosphamide) -> 4P (paclitaxel) chu kỳ 3 tuần + trastuzumab.
- 4AC (doxorubicin/cyclophosphamide) liều dày -> 12 tuần paclitaxel + trastuzumab. Kèm theo G-CSF dự phòng nguyên phát khi dùng AC liều dày.
- 4AC (doxorubicin/cyclophosphamide) -> 12 tuần paclitaxel + trastuzumab.
- 4AC (doxorubicin/cyclophosphamide) -> 4P (paclitaxel) + trastuzumab + pertuzumab
- 4AC (doxorubicin/cyclophosphamide) -> 12 tuần paclitaxel + trastuzumab + pertuzumab
- Paclitaxel + trastuzumab
- TCH (docetaxel/carboplatin/trastuzumab). Kèm theo G-CSF dự phòng nguyênphát.
Doxetaxel 75mg/m2, truyền tĩnh mạch ngày 1
Carboplatin AUC 6, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày x 6 chu kỳ. Kết hợp với Trastuzumab
- TCH (docetaxel/carboplatin/trastuzumab) + pertuzumab. Kèm theo G-CSF dự phòng nguyên phát.
* Các phác đồ khác
- AC (doxorubicin/cyclophosphamide) docetaxel + trastuzumab.
- AC (doxorubicin/cyclophosphamide) docetaxel + trastuzumab + pertuzumab.
- 4FAC (5FU/doxorubicin/cyclophosphamide) 4P + trastuzumab 46
- 4FAC (5FU/doxorubicin/cyclophosphamide) 12 tuần paclitaxel + trastuzumab
- 3FEC (5FU/epirubicin/cyclophosphamide) 3D + trastuzumab
- 4FEC (5FU/epirubicin/cyclophosphamide) 4P + trastuzumab
- 4EC (epirubicin/cyclophosphamide) 4P + trastuzumab
- Docetaxel/cyclophosphamide/trastuzumab. Kèm theo G-CSF dự phòng nguyên phát.
- Các phác đồ có trastuzumab: thời gian sử dụng trastuzumab chuẩn là 1 năm. Trường hợp nguy cơ thấp hoặc bệnh nhân có điều kiện kinh tế hạn chế, có thể sử dụng trastuzumab với thời gian ngắn hơn, tối thiểu 9 tuần.
- Trường hợp đã điều trị tân bổ trợ (với hóa trị đủ số đợt và kháng HER2):
+ Không còn ung thư trên mô bệnh học sau phẫu thuật: trastuzumab (có thể kết hợp pertuzumab hoặc không) cho đủ 1 năm.
+ Bệnh còn tồn tại sau điều trị tân bổ trợ: T-DM1 (trastuzumab-emtansine) x 14 đợt. T-DM1: liều 3,6mg/kg chu kỳ 21 ngày cho đến khi đủ 14 chu kỳ. Liều khởi đầu truyền tĩnh mạch trong 90 phút. Các liều sau có thểtruyền trong 30 phút nêu bệnh nhân dung nạp tốt với liều khởi đầu. Nếu không dung nạp hoặc không thể sử dụng T-DM1: trastuzumab (có thể kết hợp pertuzumab hoặc không) cho đủ 1 năm.
7.4. Điều trị nội tiết và điều trị đích ung thư vú giai đoạn muộn, tái phát, di căn
7.4.1. Thụ thể nội tiết dương tính, HER2 âm tính
a. Phụ nữ chưa mãn kinh
- Trường hợp đang dùng hoặc đã ngừng thuốc nội tiết dưới 1 năm: Cắt buồng trứng hoặc ức chế buồng trứng bằng chất đồng vận GnRH + thuốc nội tiết (± ức chế CDK4/6 (ribociclib) hoặc ức chế mTOR (Everolimus) như điều trị phụ nữ đã mãn kinh.
- Trường hợp không dùng thuốc nội tiết hơn 1 năm: Cắt buồng trứng hoặc ức chế buồng trứng bằng chất đồng vận GnRH + thuốc nội tiết (± ức chế CDK4/6 (ribociclib) hoặc ức chế mTOR) như điều trị phụ nữ đã mãn kinh, hoặc dùng thuốc điều hòa thụ thể ER chọn lọc (SERM) như tamoxifen.
- Liều dùng: Ribociclib 600mg/ngày x 3 tuần, nghỉ 1 tuần cho đến khi bệnh tiến triển.
b. Phụ nữ đã mãn kinh
- Các phác đồ ưu tiên
- Thuốc ức chế aromatase + ức chế CDK 4/6 (ribociclib) Liều dùng: Ribociclib 600mg/ngày x 3 tuần, nghỉ 1 tuần cho đến khi bệnh tiến
- triển.
- Fulvestrant + ức chế CDK 4/6 (ribociclib)
- Fulvestrant + ức chế PI3K với các trường hợp đột biến PIK3CA (alpelisib)
- Thuốc giáng hóa ER chọn lọc (fulvestrant)
- Thuốc ức chế aromatase không steroid (anastrozole, letrozole)
- Thuốc điều biến ER chọn lọc (tamoxifen)
- Thuốc ức chế aromatase steroid (exemestane)
- Exemestane + everolimus
- Fulvestrant + everolimus
- Fulvestrant + anastrozole
- Tamoxifen + everolimus
- Các phác đồ khác
- Ethinyl estradiol
7.4.2. Thụ thể nội tiết dương tính, HER2 dương tính
- Điều trị nội tiết + kháng HER2 (Ức chế aromatase + trastuzumab, ức chế aromatase + lapatinib, ức chế aromatase + trastuzumab ± lapatinib, fulvestrant + trastuzumab, tamoxifen + trastuzumab .v.v.)
- Hoặc điều trị nội tiết đơn thuần (không kết hợp thuốc đích). Có thể sử dụng các phác đồ như trong mục 7.4.1. Thụ thể nội tiết dương tính, HER2 âm tính ở bệnh nhân HER2 dương tính nhưng không có điều kiện hoặc chống chỉ định sử dụng các thuốc kháng HER2.
7.5. Hóa trị và điều trị đích ung thư vú giai đoạn muộn, tái phát, di căn
7.5.1. HER2 âm tính
a. Phác đồ đơn chất
* Các phác đồ ưu tiên
- Anthracyclines: doxorubicin, liposomal doxorubicin
- Doxorubicin 60-75 mg/m , truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày
- Doxorubicin 20 mg/m2, truyền tĩnh mạch ngày 1, chu kỳ 7 ngày
- liposomal doxorubicin 50 mg/m2, truyền tĩnh mạch ngày 1, chu kỳ 28 ngày.
- Taxane: paclitaxel
- Paclitaxel 175 mg/m2, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày.
- Paclitaxel 80 mg/m2, truyền tĩnh mạch ngày 1, chu kỳ 7 ngày.
- Nhóm thuốc chống chuyển hóa: capecitabine, gemcitabine
- Capecitabine 1000-1250 mg/m2, uống ngày 2 lần, từ ngày 1-14. Chu kỳ 21 ngày
- Gemcitabine 800-1200 mg/m2, truyền tĩnh mạch ngày 1, 8, 15. Chu kỳ 28 ngày
- Nhóm thuốc ức chế tiểu vi quản: vinorelbine, eribulin
- Vinorelbine 25 mg/ m2, truyền tĩnh mạch ngày 1, hàng tuần.
- Vinorelbine 80mg/m2 (3 tuần đầu liều: 60mg/m2), uống, ngày 1 hàng tuần
- Vinorelbine 80mg/m2 (chu kỳ đầu liều: 60mg/m2), uống, ngày 1, 8 mỗi 3 tuần
- Hóa trị metronomic áp dụng cho các bệnh nhân không phù hợp với hóa trị chuẩn: Vinorelbine 30mg-50mg/ngày, uống, ngày 1, 3, 5 hàng tuần
- Eribulin 1,4 mg/m2 da, truyền tĩnh mạch ngày 1, 8. Chu kỳ 21 ngày
- Ức chế PARP (Olaparib, talazoparib): trong trường hợp HER2 (-), đột biến BRCA1/2 dòng mầm (germline, di truyền).
- Olaparib 300mg uống ngày 2 lần (tổng liều 600mg/ngày) Hoặc
- Talazoparib 1mg uống hàng ngày.
- Platin: carboplatin, cisplatin (ưu tiên cho bộ ba âm tính, đột biến BRCA1/2 dòng mầm).
- Carboplatin AUC 6, truyền tĩnh mạch ngày 1, chu kỳ 21-28 ngày
- Cisplatin 75 mg/m2 da, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày
* Các phác đồ khác
- Cyclophosphamide
- Cyclophosphamide 50 mg, uống hằng ngày từ ngày 1-21, chu kỳ 28 ngày.
- Docetaxel
- Docetaxel 60-100 mg/m2 da, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày.
- Docetaxel 35 mg/m2 da, truyền tĩnh mạch hàng tuần trong 6 tuần đầu, chu kỳ 8 tuần.
- Epirubicin
- Epirubicin 60-90 mg/m2 da, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày.
- Etoposide dạng uống
- Etoposide 50 mg, uống ngày 1 lần, từ ngày 1-21, chu kỳ 28 ngày
- Mitoxantron
b. Phác đồ kết hợp
- TA (paclitaxel/doxorubicin).
- Doxorubicin 50 mg/m2, truyền tĩnh mạch ngày 1
- Paclitaxel 150 mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày. Hoặc:
- Doxorubicin 60 mg/m2, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày, tối đa 8 chu kỳ
- Paclitaxel 175 mg/m2 , truyền tĩnh mạch ngày 1, chu kỳ 21 ngày đến khi bệnh tiến triển
- AT (doxorubicin/docetaxel).
- Doxorubicin 50 mg/m2 , truyền tĩnh mạch ngày 1
- Docetaxel 75 mg/m2 , truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày, tối đa 8 chu kỳ
- AC (doxorubicin/cyclophosphamide)
- Doxorubicin 60mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày.
- EC (epirubicin/cyclophosphamide)
- Epirubicin 75mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày.
- CAF (cyclophosphamide/doxorubicin/5FU)
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1
- Doxorubicin 60mg/m2, truyền tĩnh mạch, ngày 1
- Fluorouracil 600mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày
- CEF (cyclophosphamide/epirubicin/5FU)
- Fluorouracil 500mg/m2, truyền tĩnh mạch ngày 1, 8
- Epirubicin 60mg/m2, truyền tĩnh mạch ngày 1, 8
- Cyclophosphamide 75mg/m2, uống ngày 1-14. Chu kỳ 28 ngày
- FAC (5FU/ doxorubicin/cyclophosphamide)
- Fluorouracil 500 mg/m2, truyền tĩnh mạch ngày 1, 4 hoặc ngày 1, 8
- Doxorubicin 50 mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 500 mg/m2, truyền tĩnh mạch ngày 1.Chu kỳ 21 ngày
- FEC (5FU/epirubicin/cyclophosphamide)
- Fluorouracil 600mg/m2, truyền tĩnh mạch ngày 1
- Epirubicin 90mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 600mg/m2, truyền tĩnh mạch ngày 1
- CMF (cyclophosphamide/methotrexate/fluorouracil)
+ Dưới 60 tuổi.
- Cyclophosphamide 100mg/m2, uống, ngày 1-14
- Methotrexate 40mg/m2, truyền tĩnh mạch, ngày 1, 8
- 5-fluorouracil 600mg/m2, truyền tĩnh mạch, ngày 1, 8. Chu kỳ 28 ngày.
+ Trên 60 tuổi.
- Cyclophosphamide 100mg/m2, uống, ngày 1-14
- Methotrexate 30mg/m2, truyền tĩnh mạch, ngày 1, 8
- 5-fluorouracil 400mg/m2, truyền tĩnh mạch, ngày 1, 8. Chu kỳ 28 ngày.
- Gemcitabine/carboplatin
- + Gemcitabine 1000 mg/m2, truyền tĩnh mạch ngày 1, 8
- + Carboplatin AUC 2, truyền tĩnh mạch ngày 1, 8. Chu kỳ 21 ngày
- Paclitaxel/bevacizumab
- Paclitaxel 90 mg/m2, truyền tĩnh mạch ngày 1, 8, 15
- Bevacizumab 10 mg/kg, truyền tĩnh mạch ngày 1,15. Chu kỳ 28 ngày
- TAC (docetaxel/doxorubicin/cyclophosphamide)
- Docetaxel 75mg/m2, truyền tĩnh mạch ngày 1
- Doxorubicin 50mg/m2, truyền tĩnh mạch ngày 1
- Cyclophosphamide 500mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày.
- PE (paclitaxel/epirubicin)
- Epirubicin 90 mg/m2 , truyền tĩnh mạch ngày 1
- Paclitaxel 175 mg/m2 , truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày
- Paclitaxel/carboplatin
- Paclitaxel 175 mg/ m2, truyền tĩnh mạch ngày 1
- Carboplatin AUC 6, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày. Hoặc:
- Paclitaxel 100 mg/m2 , truyền tĩnh mạch ngày 1, 8, 15
- Carboplatin AUC 2, truyền tĩnh mạch ngày 1, 8, 15. Chu kỳ 28 ngày.
- Docetaxel/carboplatin
- Docetaxel 75 mg/m2, truyền tĩnh mạch ngày 1
- Carboplatin AUC 6, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày.
- Capecitabine/docetaxel
- Capecitabine 1000-1250 mg/m2, uống hằng ngày, ngày 2 lần, ngày 1-14,
- Docetaxel 75 mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày
- Capecitabine/vinorelbine
- Vinorelbine 80mg/m2 (chu kỳ đầu liều: 60mg/m2), uống, ngày 1, 8
- Capecitabine 2.000mg/m2, uống, ngày 1-14, Chu kỳ 21 ngày
* Hóa trị metronomic áp dụng cho các bệnh nhân không phù hợp với hóa trị chuẩn:
- Vinorelbine 40mg/ngày, uống, ngày 1, 3, 5 hàng tuần
- Capecitabine 500mg/lần x 3 lần/ngày, uống, liên tục hàng ngày
- Gemcitabine/paclitaxel
- Gemcitabine 1250 mg/m2, truyền tĩnh mạch ngày 1, 8
- Paclitaxel 175 mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày
- Atezolizumab + Nab-paclitaxel (áp dụng trong điều trị ung thư vú bộ ba âm tính di căn hoặc tiến xa tại chỗ không thể phẫu thuật có PD L-1 ≥ 1% và chưa được hóa trị trước đó với giai đoạn di căn)
- Atezolizumab 840 mg, truyền tĩnh mạch ngày 1, 15
- Nab-paclitaxel 100mg/m2, truyền tĩnh mạch ngày 1, 8, 15. Chu kỳ 28 ngày
* Một số phác đồ khác:
- Gemcitabine/docetaxel
- Paclitaxel/cisplatin
- Docetaxel/epirubicine
- Vinorelbine/epirubicine
- Vinorelbine/doxorubicin
7.5.2. HER2 dương tính
- Pertuzumab/trastuzumab/docetaxel
- Pertuzumab 840mg, truyền tĩnh mạch ngày 1, theo sau 420mg, truyền tĩnh mạch ngày 1.
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1 theo sau 6mg/kg, truyền tĩnh mạch ngày 1.
- Docetaxel 75-100mg/m2, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày.
- Pertuzumab/trastuzumab/paclitaxel
- Pertuzumab 840mg, truyền tĩnh mạch ngày 1, theo sau 420mg, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày.
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1, theo sau 6mg/kg, truyền tĩnh mạch ngày 1 chu kỳ 21 ngày hoặc trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnh mạch ngày 1 chu kỳ mỗi tuần. Paclitaxel 175mg/m2, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày hoặc
- + Paclitaxel 80mg/m2, truyền tĩnh mạch ngày 1, chu kỳ mỗi tuần.
- Trastuzumab/docetaxel
- Docetaxel 80-100mg/m2, truyền tĩnh mạch ngày 1 chu kỳ 21 ngày hoặc 35mg/m2, truyền tĩnh mạch ngày 1, 8, 15, chu kỳ mỗi tuần.
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1, theo sau 6mg/kg, truyền tĩnh mạch, chu kỳ 21 ngày hoặc
- Trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnh mạch, chu kỳ mỗi tuần.
- Trastuzumab/vinorelbine
- Vinorelbine: 25mg/m2, truyền tĩnh mạch ngày 1, mỗi tuần hoặc 30-35mg/m2, truyền tĩnh mạch ngày 1, 8, chu kỳ 21 ngày.
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1, theo sau 6mg/kg, truyền tĩnh mạch, chu kỳ 21 ngày hoặc
- Trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnh mạch, chu kỳ mỗi tuần.
- Trastuzumab/paclitaxel
- Paclitaxel 175mg/m2, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày hoặc 80-90mg/m2, truyền tĩnh mạch ngày 1 chu kỳ mỗi tuần.
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1, theo sau 6mg/kg, truyền tĩnh mạch, chu kỳ 21 ngày hoặc Trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnh mạch, chu kỳ mỗi tuần.
- Trastuzumab/paclitaxel/carboplatin
- Carboplatin AUC 6, truyền tĩnh mạch ngày 1.
- Paclitaxel 175mg/m2, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày.
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1, theo sau 6mg/kg, truyền tĩnh mạch chu kỳ 21 ngày hoặc
- Trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnh mạch chu kỳ mỗi tuần.
+ Hoặc:
- Carboplatin AUC 2, truyền tĩnh mạch ngày 1, 8, 15, chu kỳ 28 ngày.
- Paclitaxel 80mg/m2, truyền tĩnh mạch ngày 1, 8, 15, chu kỳ 28 ngày.
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1, theo sau 6mg/kg, truyền tĩnh mạch, chu kỳ 21 ngày hoặc
- Trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnh mạch, chu kỳ mỗi tuần.
- Trastuzumab/capecitabine
- Capecitabine 1.000-1.250mg/m2 uống 2 lần mỗi ngày, ngày 1-14. Chu kỳ 21 ngày
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1, theo sau 6mg/kg, truyền tĩnh mạch, chu kỳ 21 ngày hoặc
- Trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnh mạch, chu kỳ mỗi tuần.
- Trastuzumab/gemcitabine
- Gemcitabine 1200 mg/m2 da, truyền tĩnh mạch ngày 1,8
- Trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnhmạch, hàng tuần. Chu kỳ 21 ngày
- TCH (docetaxel/carboplatin/trastuzumab). Kèm theo G-CSF dự phòng nguyên phát.
- Doxetaxel 75mg/m2, truyền tĩnh mạch ngày 1
- Carboplatin AUC 6, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày. Kết hợp với Trastuzumab
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1, theo sau 6mg/kg, truyền tĩnh mạch, chu kỳ 21 ngày
+ Hoặc
- Trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnh mạch, chu kỳ mỗi tuần.
* Các bước sau:
- Ado-trastuzumab emtansine (T-DM1) :
- T-DM1 : 3,6 mg/kg, truyền tĩnh mạch ngày 1. Chu kỳ 21 ngày
- Lapatinib + capecitabine
- Lapatinib 1.250mg uống mỗi ngày, ngày 1-21.
- Capecitabine 1.000-1.250mg/m2 uống 2 lần mỗi ngày, ngày 1-14. Chu kỳ 21 ngày.
- Trastuzumab/lapatinib (không kèm hóa chất độc tế bào)
- Lapatinib 1.000mg uống mỗi ngày.
- Trastuzumab 8mg/kg, truyền tĩnh mạch ngày 1, theo sau 6mg/kg, truyền tĩnh mạch, chu kỳ 21 ngày hoặc
- Trastuzumab 4mg/kg, truyền tĩnh mạch ngày 1, theo sau 2mg/kg, truyền tĩnhmạch, chu kỳ mỗi tuần.
- Trastuzumab + các thuốc khác
- Nếu không có điều kiện sử dụng thuốc kháng HER2, điều trị theo các phác đồ như với HER2 âm tính.
7.6. Điều trị bằng thuốc tái tạo xương (biến đổi xương) cho di căn xương
Các Biphosphonat: Zoledronic acid, Pamidronate, Clodronate ...
Hướng dẫn chẩn đoán và điều trị ung thư dạ dày - Bộ y tế 2020
Hướng dẫn chẩn đoán và điều trị ung thư tuyến tiền liệt - Bộ y tế 2020
Hướng dẫn chẩn đoán và điều trị ung thư biểu mô tế bào gan - Bộ y tế 2020
Hướng dẫn chẩn đoán và điều trị ung thư tuyến tiền liệt
Hướng dẫn chẩn đoán và điều trị ung thư biểu mô tế bào gan
Khả năng ung thư tuyến tiền liệt dẫn đến ung thư thận là rất thấp. Ung thư tuyến tiền liệt có thể di căn đến các cơ quan ở xa trong cơ thể nhưng chủ yếu di căn đến phổi, xương hoặc gan chứ hiếm khi di căn đến thận.
Một số bệnh ung thư phổi có thể sản xuất một hoóc môn hoặc chất nhất định như calci với nồng độ trong máu cao bất thường.
Khi ung thư âm đạo được phát hiện và điều trị ở giai đoạn đầu thì tỷ lệ sống là rất cao.

Ung thư âm hộ là bệnh xảy ra ở bộ phận sinh dục ngoài của phụ nữ.

Khác với các phương pháp ăn kiêng khác, nhịn ăn gián đoạn không quy định loại thực phẩm hay lượng calo cụ thể mà chỉ giới hạn khoảng thời gian ăn uống.
- 1 trả lời
- 908 lượt xem
Mang thai được 25 tuần, em đi siêu âm, bs bảo bị hở cổ tử cung và cần đi khám thêm ở Bệnh viện tuyến trên để theo dõi. Bác sĩ có thể tư vấn thêm và cho em biết chi phí nâng vòng cổ tử cung là bao nhiêu ạ?
- 1 trả lời
- 5746 lượt xem
Mang thai con so 13 tuần, em đi xét nghiệm máu, các chỉ số đều bình thường. Riêng 3 chỉ số HCT 36.9%, RDW 11.4%, MPV 6.36fL thì thấy bôi đậm đen. Em ăn sáng lúc 8h và 11h lấy máu xét nghiệm sinh hóa máu thì glucose 135 mg/dL Kết quả ghi chẩn đoán Z34 là sao?
- 1 trả lời
- 833 lượt xem
Em mới đi xét nghiệm dung nạp đường huyết chỉ số lúc đói là 4.06, sau uống nước đường 1 giờ 9.62, sau uống 2 giờ là 10.3 - Bác sĩ kết luận: dương tính đái tháo đường thai kì. Vậy chỉ số đái tháo đường này của em có đáng lo lắm không ạ?
- 1 trả lời
- 1477 lượt xem
- Bác sĩ ơi, bé nhà tôi được 9 tháng tuổi, bé chưa bao giờ phản ứng xấu với một loại vắc xin nào. Bác sĩ cho tôi hỏi, điều đó có nghĩa là cháu sẽ không phản ứng gì với các mũi tiêm trong tương lai, phải không ạ? Cảm ơn bác sĩ!
- 0 trả lời
- 1025 lượt xem
Đương đầu với hành trình hóa trị ung thư không chỉ là sự khó khăn của người bệnh mà còn là thử thách với người thân. Làm thế nào để chăm sóc bệnh nhân ung thư trong quá trình hóa trị và tiếp thêm sức mạnh tinh thần cho người bệnh vượt qua những mệt mỏi về sức khỏe lẫn trở ngại tinh thần?












