Điều trị tế bào gốc ở người bệnh sau nhồi máu cơ tim cấp - Bộ y tế 2014
I. ĐẠI CƯƠNG
Suy tim sau nhồi máu cơ tim (NMCT) cấp là biến chứng thường gặp và là nguyên nhân chính gây ra tử vong và tàn phế. Có một tỷ lệ 10-30% số người bệnh sau NMCT cấp, mặc dù được điều trị đầy đủ với can thiệp và đặt stent động mạch vành (ĐMV) và các thuốc nhưng vẫn có dấu hiệu suy thất trái. Phương pháp điều trị tế bào gốc là lựa chọn có hiệu quả cho những người bệnh suy tim sau nhồi máu cơ tim cấp sau khi đã được điều trị đầy đủ các biện pháp thường quy (can thiệp ĐMV, thuốc thường quy,...).
Thủ thuật gồm 2 bước chính:
- Lấy và thu hoạch/tách tế bào gốc tự thân, làm giàu tế bào gốc nếu cần.
- Ghép tế bào gốc tự thân qua đường ĐMV.
II. CHỈ ĐỊNH
- Người bệnh NMCT cấp, đã được can thiệp động mạch vành thủ phạm (nong và đặt stent) thì đầu thành công.
- Còn tình trạng suy tim trên lâm sàng và/hoặc trên siêu âm tim (EF < 50%) sau can thiệp mạch vành từ 3-7 ngày.
III. CHỐNG CHỈ ĐỊNH
- Có biến chứng cơ học do NMCT.
- Chức năng tim EF < 20% (hoặc > 50% thì không có chỉ định).
- Sốc tim hoặc NYHA IV trước khi được lựa chọn.
- Thiếu máu nặng (Hb < 9g/L).
- Có các bệnh lý mạn tính khác kèm theo (bệnh gan, thận, hô hấp, ung thư,...).
- Tuổi ≥ 70.
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 kỹ thuật viên được đào tạo thành thạo về tim mạch can thiệp.
2. Người bệnh
− Thời gian tiến hành: sau NMCT: 3-7 ngày.
− Người bệnh được chuẩn bị trước ghép tế bào gốc:
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật.
- Kiểm tra người bệnh về tiền sử bệnh lý như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang,…
- Bệnh án được hoàn thiện đầy đủ theo quy định của Bộ Y tế.
3. Chuẩn bị phương tiện dụng cụ
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay. − Gạc vô khuẩn; bơm 5 ml, 10 ml, 20 ml, 50 ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (lidocain hoặc novocain).
- Ống thông can thiệp (EBU, JL, AL).
- Bộ kết nối ống thông can thiệp với hệ thống manifold (khúc nối chữ Y). − Dây dẫn (guidewire) can thiệp động mạch vành.
- Thiết bị để điều khiển guidewire: introducer và torque.
- 01 bóng can thiệp ĐMV loại có 2 đường (over-the-wire) với kích thước bóng được xác định tùy theo đường kính của động mạch vành thủ phạm (hình 10.1).
- Hỗn hợp tế bào gốc cô đặc trong 10 mL dịch huyết tương, số lượng trung bình 150x107 tế bào không chọn lọc.
- Các thuốc dùng trong cấp cứu tim mạch: atropin, dobutamin, adrenalin,... và chuẩn bị sẵn máy sốc điện.
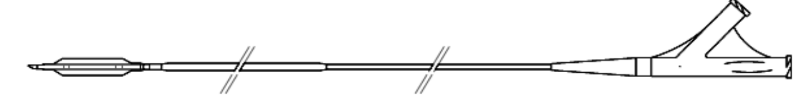
Hình 1. Bóng có 2 lòng (Over The Wire) dùng để bơm tế bào gốc vào trong lòng ĐMV. Khi bóng được đưa đến đầu gần của nhánh ĐMV, thì bóng được bơm theo đường bên để bít kín đầu gần, sau đó dung dịch chứa tế bào gốc được bơm theo lòng chính (thẳng).
4. Hồ sơ bệnh án
Được hoàn thiện theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
1. Lấy tế bào gốc và tách lọc
- Kỹ thuật lấy tế bào gốc được thực hiện tại khoa Ngoại.
- Phương pháp vô cảm: gây mê hoặc gây tê tủy sống tại chỗ.
- Chọc tủy xương chậu 2 bên, lấy 200 ml tủy xương (sau đó được xử lí theo quy trình tách lọc tế bào gốc tại khoa Huyết học, làm giàu tế bào gốc với số lượng khoảng 150 x 107 tế bào gốc không chọn lọc trong 10 ml dung dịch không lẫn tạp chất).
- Bảo quản và vận chuyển trong thùng lạnh, trong vòng 24 giờ được đưa vào cấy ghép trong ĐMV.
2. Quy trình cấy ghép (bơm) tế bào gốc vào ĐMV
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu.
- Tạo đường vào động mạch: thường là động mạch quay, có thể sử dụng đường vào là động mạch đùi.
- Chụp động mạch vành đánh giá lại tình trạng động mạch vành, đảm bảo ĐMV đã được can thiệp trước đó còn thông thoáng.
- Tiêm heparin tĩnh mạch với liều lượng 40 UI/kg.
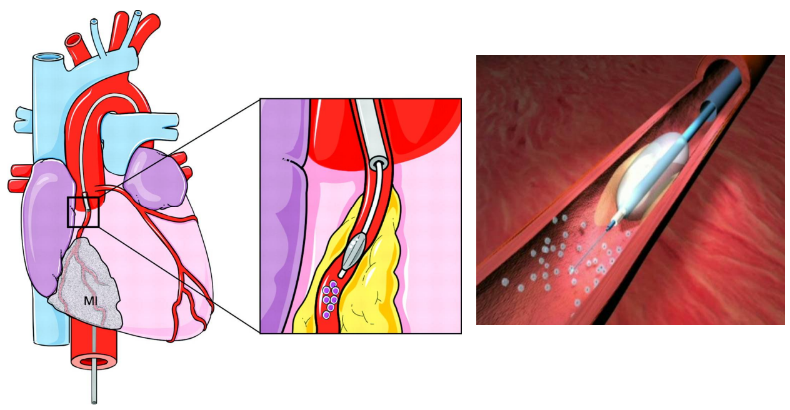
Hình 2. Sơ đồ mô tả kỹ thuật bơm tế bào gốc vào trong lòng ĐMV thủ phạm qua lòng thẳng của bóng OTW sau khi đã bơm căng bịt đầu gần.
- Luồn guidewire vào đoạn xa mạch vành thủ phạm (ĐMV đã được đặt stent trước đó). Đưa bóng over-the-wire vào nhánh ĐMV cần được bơm tế bào gốc, vị trí bóng nên ở đầu gần của ĐMV này. Chọn lựa kích cỡ bóng dựa theo kích cỡ mạch vành.
- Bơm căng bóng theo đường bên với áp lực thấp 6-8 atm để đảm bảo bóng bít tắc hoàn toàn đầu gần mạch vành.
- Rút guidewire khỏi lòng (đường chính) của bóng.
- Tiêm tế bào gốc vào đoạn xa mạch vành từ đuôi bóng qua đường chính của bóng này. Tiêm từ từ 10 mL trong 3 lần, mỗi lần khoảng 3,3 ml, kéo dài khoảng 2 phút. Sau mỗi lần tiêm, làm xẹp bóng trong 3-5 phút để đảm bảo tưới máu mạch vành.
- Đưa guidewire lại vào bóng. Kéo bóng over-the-wire ra.
- Chụp kiểm tra mạch vành các tư thế. Kết thúc thủ thuật, rút sheath và băng ép. VI. THEO DÕI
1. Theo dõi người bệnh
- Trong quá trình tiêm tế bào gốc, người bệnh phải được theo dõi sát về các chỉ số sinh tồn, tính chất cơn đau ngực và hình ảnh điện tâm đồ bề mặt trên monitor theo dõi liên tục.
- Sau khi tiêm tế bào gốc, cần theo dõi sát tính chất cơn đau, huyết động và động học các chỉ số sinh học (AST, ALT, CK, CK-MB và Troponin). Ghi điện tâm đồ nếu có cơn đau ngực.
2. Điều trị sau tiêm tế bào gốc
- Sau tiêm tế bào gốc, cần tiếp tục điều trị cho người bệnh theo phác đồ thông thường như các ca NMCT được can thiệp động mạch vành khác (aspirin, clopidogrel, statin, ức chế men chuyển...). Trong đó, lưu ý statin là bắt buộc.
- Người bệnh được đánh giá chức năng thất trái bằng siêu âm tim, chụp MRI (nếu có) sau thời gian 1 tháng, 3 tháng, 6 tháng, 12 tháng, 18 tháng.
VII. TAI BIẾN VÀ XỬ TRÍ
- Tắc mạch do khí, huyết khối: cần chú ý chống đông, đuổi khí,...
- Biến chứng co thắt ĐMV, dòng chảy ĐMV bị chậm: nitrat, adenosin tiêm thẳng ĐMV.
- Các biến chứng nặng hơn: tách thành ĐMV, thủng ĐMV do guidewire wire, ống thông, bóng,... Cần phát hiện sớm, dùng bóng bơm kéo dài hoặc stent có màng bọc (cover stent) để chặn. Nếu biến chứng nặng, có thể xem xét khả năng phẫu thuật.
- Các biến chứng tại chỗ chọc mạch: huyết khối, tụ máu, tắc mạch,… xử lý theo quy trình thông thường.
- Các biến chứng khác: nhiễm trùng, dị ứng thuốc cản quang…
- Biến chứng lâu dài: bệnh ác tính (chưa có ghi chép).
Hướng dẫn quy trình kỹ thuật chuyên ngành Huyết học - Truyền máu - Miễn dịch - Dị ứng - Sinh học phân tử - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật chuyên ngành Huyết học - Truyền máu - Miễn dịch - Dị ứng - Sinh học phân tử - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật Ngoại khoa, chuyên khoa Phẫu thuật Tim mạch - Lồng ngực - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật chuyên ngành Huyết học - Truyền máu - Miễn dịch - Dị ứng - Sinh học phân tử - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật chuyên ngành Huyết học - Truyền máu - Miễn dịch - Dị ứng - Sinh học phân tử - Bộ y tế 2017
Nhồi máu cơ tim là một dạng của hội chứng mạch vành cấp (ACS), xảy ra khi tim không được cung cấp đủ máu. Bài viết này sẽ giúp bạn hiểu rõ hơn về từng loại nhồi máu cơ tim, cũng như các lưu ý về phòng ngừa, điều trị và phục hồi sau cơn nhồi máu cơ tim.
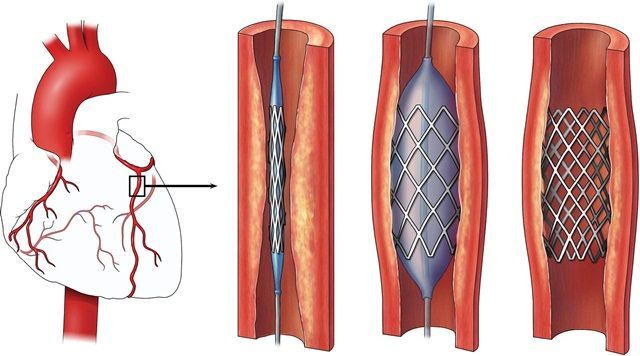
Nong mạch vành sau nhồi máu cơ tim có những rủi ro và lợi ích như thế nào?

Sống sót sau cơn nhồi máu cơ tim là một điều may mắn nhưng bệnh vẫn hoàn toàn có thể tái phát. Vậy nên, điều quan trọng là bạn cần biết mình phải làm gì để có thể ngăn ngừa nguy cơ tiếp tục bị nhồi máu cơ tim trong tương lai.

Bạn có biết rằng các vấn đề về tim mạch như nhồi máu cơ tim KHÔNG phải lúc nào cũng bộc lộ các dấu hiệu giống nhau? Rất nhiều người bị nhồi máu cơ tim mà trước đó không hề cảm thấy tức ngực.
Chế độ ăn uống và lối sống lành mạnh là điều vô cùng cần thiết để duy trì một trái tim khỏe.
- 1 trả lời
- 2385 lượt xem
Hiện thai em đang ở tuần thứ 29, đi siêu âm thì chỉ số góc sâu nhất của nước ối là 82mm. Em bị dương tính tiểu đường thai nghén, bé cân nặng 1762g, đường kính lưỡng đỉnh là 80,5. Vậy, liệu em có bị đa ối không ạ?
- 1 trả lời
- 1092 lượt xem
Vợ em sinh mổ 1 bé trai và 1 bé gái tại bệnh viện Từ Dũ. Khi sinh ra vì mẹ không đủ sữa nên nhà em sốt ruột đã cho 2 bé bú sữa trực tiếp của 1 chị cùng phòng sanh. Nếu chị kia bị bệnh truyền nhiễm thì hai bé nhà em có bị lây không ạ? Và khi nào thì các bé có thể làm xét nghiệm để biết bé có bị bệnh truyền nhiễm gì không?
- 1 trả lời
- 1901 lượt xem
Bé nhà em hiện đang 7 tháng 15 ngày, nặng 7kg, dài 70cm thì có phát triển bình thường không bác sĩ? Vì em thấy bé 7 tháng rồi mà cổ không được cứng cáp như các bé khác. Mẹ bế bồng đứng thì bé cứ bị ngã cổ về sau, chân tay nhỏ, ẵm cắp nách thì bé dịu quặt. Bé có đi khám tại bệnh viện Nhi Đồng, bác sĩ kết luận bé bị thiếu canxi và cho sữa dinh dưỡng và thuốc bổ sung. Bé uống sữa lại hay ọc sữa nên em phải chia nhỏ các cữ bú, mỗi lần 100ml, sau 1h cho bú lại thì bé ổn hơn. Tuy nhiên hiện tại bé vẫn nhỏ xíu và không tăng cân, ai gặp cũng quở. Em phải làm gì đây ạ? Hàng ngày bé vẫn chơi ngoan, tự lật và tự ngẩng đầu nhưng không biết trườn, bò.
- 1 trả lời
- 1207 lượt xem
Năm trước, em mang thai 8 tuần thì bị lưu. Năm nay 29 tuổi rồi nên giờ em cũng muốn mang thai lại. Đi khám, bs bảo bị nấm nhẹ nên cho 2 viên cadian đặt âm đạo và 6 viên spulit để uống. Bác sĩ xem liệu thuốc em vừa dùng có an toàn và khi nào thì em có thể mang thai lại ạ?
- 1 trả lời
- 1929 lượt xem
- Thưa bác sĩ, tôi bị bệnh da liễu mạn tính. Tôi có cần điều trị đặc biệt gì trước khi mang thai không ạ? Cảm ơn bác sĩ!












