Dị ứng thuốc - bệnh viện 103

1. Đại cương
1.1. Danh pháp
- Nhiễm độc dị ứng thuốc ( Toxidermie ).
- Dị ứng thuốc ( Allergie cutanée de medicamenteuse)
- Phản ứng thuốc ( Adverse cutaneous drug reaction – ACDRS).
1.2.Tình hình:
Phản ứng thuốc khá thường gặp chiếm khoảng 2-3 % số bệnh nhân điều trị nội trú. Nếu tính toàn bộ các biến chứng do thuốc điều trị ở bệnh nhân nội trú tỉ lệ lên tới 19 %.
Phần lớn các phản ứng thuốc là nhẹ kèm theo có chứng ngứa và khỏi sau khi ngừng uống thuốc đã gây nên tình trạng dị ứng. Tuy nhiên một số trường hợp dị ứng thuốc nặng đe doạ tính mạng người bệnh. Dị ứng thuốc có thể gây nên do dùng thuốc đường toàn thân ( tiêm, uống ) hoặc tại chỗ ( bôi, giỏ thuốc).
2. Phân loại
2.1.Típ I
Phản ứng miễn dịch tức thì kiểu trung gian IgE ( Immediate type immunologic reactions – IgE mediated ).
- Thường xảy ra do thuốc ( dị ứng nguyên ) dùng đường tiêm ( tiêm tĩnh mạch, tiêm bắp).
- Thời gian xảy ra đột ngột khi đang tiêm, vừa dừng mũi tiêm hay trong vòng một vài phút.
- Biểu hiện bằng nổi ban mề đay ( urticaria) hoặc phù mạch ( Angioedema) ở da và niêm mạc và các cơ quan khác, hoặc ” cơn hen thuốc” co thắt phế quản , khó thở hoặc nặng hơn nữa là choáng phản vệ ( anaphylactic shock ) với các biểu hiện như tụt huyết áp , da lạnh tái , vã mồ hôi, tim nhanh nhỏ, co thắt phế quản, ngẹt thở, ngất hôn mê… có thể dẫn tới tử vong.
- Cơ chế : ở người đã có mẫn cảm với kháng nguyên hình thành IgE cố định trên bề mặt tế bào mastocyte(mast) và basophils, khi kháng nguyên vào lần 2 xảy ra phản ứng kết hợp kháng nguyên(KN) -kháng thể(KT) làm vỡ tế bào Mast giải phóng histamine và một số chất trung gian hoá học khác như acetylcholin, Serotonin , bradikinin SRS.A…. mà bệnh cảnh chủ yếu là tự nhiễm độc histamine.
- Thường do các thuốc trên như Penixilin, Streptomycin, Novocain, huyết thanh dị loại…
2.2. Típ II
Phản ứng độc tế bào ( cytotoxic reactions ) . Thuốc hoặc chất hoá giáng của thuốc coi như là kháng nguyên kết hợp với kháng thể độc tế bào (cytotoxic antibody ) dẫn đến tiêu huỷ các tế bào như tiểu cầu gây xuất huyết, hạ tiểu cầu hoặc hạ bạch cầu.
Các thuốc gây nên loại này như Penicillin. cephalosporin, Sulfonamides , rifampin, quinine, salicylamide, isoniazid, chlorpromazine.
2.3. Típ III
Bệnh huyết thanh ( Serum Sickness), viêm mao mạch do thuốc (Drug – induced vasculitis).
- Kháng thể là IgG hoặc ít hơn là IgM được hình thành chống lại thuốc với sự tham gia hoạt hoá của bổ thể , phức hợp miễn dịch lắng đọng ở thành mạch máu nhỏ gây viêm mao mạch ( Vasculitis) nội mạc mạch máu bị tổn thương, kết dính tiểu cầu gây tắc nghẽn, thiếu máu, hoại tử tổ chức.
- Thường xảy ra trong vòng 5- 7 ngày sau khi dùng thuốc (Sulfamid , Penicllin, Streptomycin, PAS …).
- Biểu hiện bằng viêm mao mạch , tổn thương dạng mề đay, viêm khớp, viêm thận, viêm phế nang , thiếu máu tan huyết, mất bạch cầu hạt, viêm đa dây thần kinh, viêm cơ tim, sốt, nổi ban viêm mao mạch có xuất huyết.
2.4. Típ IV
Phản ứng ngoại ban dạng sởi ( Morbiliform). Phản ứng miễn dịch trung gian tế bào ( cell mediated inmune reaction), kiểu quá cảm trì hoãn các lympho bào mẫn cảm phản ứng với thuốc giải phóng ra các cytokines gây nên một đáp ứng viêm da.
Viêm da tiếp xúc kể cả ban đỏ nhiễm sắc cố định thuộc loại này.
2.5. Phân loại các hình thái lâm sàng dị ứng thuốc
- Phản ứng ngoại ban ( Exanthematous) type IV, III ?
- Ban mề đay, phù mạch type I, type III.
- Ban đỏ nhiễm sắc cố định type III ? , IV ?
- Ban mụn nước , bọng nước type IV ?
- Hội chứng Stevens johnson type III , type IV ?
- Viêm mao mạch ( vasculitis ) type III .
- Ban dạng lichen type IV .
- Phản ứng quang dị ứng ( photoallergic) type IV.
3. Phân biệt dị ứng thuốc với các ban do thuốc không có cơ chế miễn dịch
- Đặc ứng ( idiosyncrasy ) phản ứng khi dùng thuốc ( dù với liều nhỏ ) xảy ra do thiếu hụt men do di truyền.
- Nhiễm độc mạn do dùng thuốc lâu dài gây tích luỹ thuốc như một số thuốc có chứa Hg, Arsen, vàng, belladon, Strycnin.
- Trạng thái không dung nạp ( intolerance)
- Kích ứng với thuốc bôi tại chỗ .
- Cơ chế không rõ.
- Hiện tượng Heixheimer: xảy ra khi dùng thuốc điều trị đặc hiệu bệnh nhiễm khuẩn (giang mai, thương hàn ) bệnh vượng, sốt cao, thương tổn da nặng hơn… cho đây là một hiện tượng ” dạng phản vệ” do vi khuẩn bị tiêu diệt giải phóng nội độc tố ?
- Giải phóng histamine : một số thuốc ( quinin, polymixin, tetracyclin…) gây giải phóng histamin, từ đó tác động lên cơ thể.
4. Danh mục các thuốc gây dị ứng:
- Protein huyết thanh, vacxin, tinh chất cơ quan.
- Kháng sinh Penixilin, Cephalosporin, Streptromycin,Kanamycin, neomycin, Tetracyclin, Erythromycin.
- Các Sulphamides ( như Biseptol….)
- Các thuốc chống lao :Rifamycin, Ethambutol, PAS.
- Thuốc gây tê : Novocain, Lidocain.
- Thuốc giảm đau, hạ sốt: Aspirin, Paracetamol, Pyrazolon, (phenylbutazon, Antipyrin), Diclofenac….
- Thuốc chống sốt rét:
- Thuốc chống đông Heparin
- Thuốc thần kinh tâm thần: Gardenal, Chlorpromazin
- Iodures và các thuốc cản quang có iốt
- Các thuốc kim khí nặng : muối vàng , Bismuth, thuỷ ngân.
- Các vitamin B1 , B6 , PP.
Chú ý:
- Thuốc nào cũng có thể có khả năng gây dị ứng.
- Các lần trước dùng thuốc không có hiện tượng gì nhưng những lần sau có thể lại bị dị ứng .
- Ngoài đường dùng thuốc tiêm, uống cần chú ý các thuốc bôi ngoài da, thuốc xông hít, nhỏ mắt cũng gây dị ứng, và dễ bị bỏ sót khi chẩn đoán nguyên nhân gây dị ứng thuốc.
5. Các dấu hiệu chỉ điểm dị ứng thuốc nặng
5.1 Da
- Ban đỏ toàn thân màu đỏ sẫm.
- Ban đỏ phỏng nước loét chợt rộng.
- Phù vùng mặt và giữa mặt.
- Ban xuất huyết nổi cao sờ thấy dạng viêm mao mạch.
- Hoại tử da.
- Phỏng nước, tróc lột biểu bì.
- Dấu hiệu Nikolsky(+) biểu bì bị tróc lột nhanh khỏi chân bì.
5.2 Chung:
Sốt cao trên 40 độ. đau khớp, viêm khớp. Hạch sưng to. Khó thở, thở nông. Tụt huyết áp.
Xét nghiệm:
- Eosinophil trên 1000/MR
- Tăng tế bào lympho với tế bào lympho không điển hình.
- Sinh hoá: bất thường chức năng gan.
- Tổn thương gan thận.
6. Chẩn đoán, điều trị và dự phòng dị ứng thuốc
Dị ứng thuốc thường có các dạng sau ; Mỗi dạng có triệu chứng lâm sàng riêng và xử trí cũng khác nhau.
6.1. Dạng sốc phản vệ ( Anaphylactic Shock ):
Dạng nặng nhất và nguy hiểm nhất của dị ứng thuốc.
Chẩn đoán dựa vào :
– Thường ngay sau khi thử phản ứng, hoặc sau khi tiêm, trong vòng một vài phút, cá biệt có trường hợp sau khi uống thuốc, nhỏ thuốc vào mắt, mũi, lưỡi hoặc bôi thuốc ở da, niêm mạc. Có trường hợp muộn hơn ( sau 1 giờ hoặc lâu hơn).
– Xuất hiện các triệu chứng sau :
- Bệnh nhân hốt hoảng bồn chồn , sợ hãi, mặt tái nhợt ,da lạnh,trường hợp nặng bệnh nhân ngất xỉu.
- Khám mạch nhanh, nhỏ, khó bắt, huyết áp tụt có thể không đo được.
- Khó thở (kiểu hen, co thắt thanh quản), nghẹt thở hoặc thở nhanh nông.
- Các triệu chứng khác có thể có hoặc không như: Ban mề đay ở da, đau bụng , ỉa chảy, hôn mê.
– Xử trí : Yêu cầu xử trí ngay, tại chỗ xảy ra sốc phản vệ.
- Ngừng ngay đường tiếp xúc với dị nguyên ( như tiêm, uống , bôi, nhỏ mắt, mũi ).
- Thuốc Adrenalin là thuốc chủ yếu để chống sốc phản vệ.
- Adrenalin ống 1 mg. Tiêm ngay, tiêm dưới da, theo liều sau : 1/2 đến 1 ống ở người lớn.
- Ủ ấm, nắm đầu thấp, theo dõi huyết áp 10 – 15 phút / 1 lần.
- Nếu sốc quá nặng chuyển khoa hồi sức tích cực .
Các thuốc khác :
- Depersolon 30 mg ( hoặc solumedron 40 mg) x 1 đến 2 ống tiêm bắp thịt hoặc tiêm tĩnh mạch.
- Dimedrol 1 % x 1 đến 2 ống tiêm bắp thịt.
Hai thuốc này tiêm ngay sau khi tiêm mũi Adrenalin đầu tiên.
Chú ý: thông khí, thổi ngạt, thở oxy, hô hấp hỗ trợ ( bóp bóng), mở khí quản nếu cần thiết.
Nếu bệnh nhân vẫn chưa thoát được sốc thì : thiết lập một đường truyền tĩnh mạch Adrenalin để duy trì huyết áp, bắt đầu bằng 0,1 microgam /kg / phút. Điều chỉnh tốc độ theo huyết áp ( khoảng 2 mg Adrenalin / 1 giờ cho người lớn khoảng 50 kg ).
Phòng ngừa choáng phản vệ bằng cách hỏi kĩ tiền sử dị ứng thuốc,thử phản ứng thuốc(rạch da,nội bì)đúng quy cách,sau khi tiêm cho bệnh nhân ở lại theo dõi 15 phút.
6.2. Dạng ban mề đay cấp.( Ban mày đay do thuốc )
Dạng này hay gặp hơn, ít nguy hiểm trừ trường hợp bị phù nề thanh quản gây suy hô hấp cấp.
Chẩn đoán dựa vào :
- Tiền sử dùng thuốc : Bệnh nhân đang dùng thuốc theo đường uống, tiêm , bôi, nhỏ vào mắt, mũi . ( Trong đó đường tiêm , uống là hay bị hơn cả), hoặc mới dùng thuốc được 1 vài ngày.
- Xuất hiện các ban mề đay có thể ít , có thể nhiều các sẩn mề đay nhỏ màu hồng, hoặc thành từng mảng lớn vằn vèo.
- Ngứa dữ dội.
- Các triệu chứng có thể có hoặc không có là : khó thở ( do co thắt phế quản ), đau bụng , ỉa chảy ( do phù nề ở dạ dày, ruột ).
Xử trí :
- Ngừng ngay thuốc đang dùng.
- Dimedrol 1 %o x 1 – 2 ống tiêm bắp thịt-
- Depersolon 30 mg x 1 – 2 ống tiêm bắp thịt hoặc tiêm tĩnh mạch..(hoặc solumedron 40 mg 1-2 lọ tiêm tĩnh mạch chậm hoặc pha dịch truyền dextrose 5%)
- Khi bệnh đỡ hơn chuyển uống Presnisolon 4-viên/ ngày, chlopheniramin 4mg 2 viên / ngày, vitamin C ,bôi mỡ oxyde kẽm mỡ Flucinar.
6.3. Dạng nhiễm độc da dị ứng thuốc ( loại hình chậm ) .
Đây là dạng hay gặp nhất.
Chẩn đoán dựa vào :
– Tiền sử sử dụng thuốc và có mối liên quan với biểu hiện lâm sàng.Hỏi kĩ tiền sử dùng thuốc có giá trị góp phần chẩn đoán dị ứng thuốc.
– Xuất hiện tổn thương da dưới các dạng sau :
- Ban đỏ rải rác toàn thân,đỏ tuơi hoặc đỏ sẫm.
- Ban đỏ mụn nước,phỏng nước .Các mảng đỏ, trên nền đỏ là các mụn nước to, bọng nước , phỏng nước rải rác toàn thân .
- Ban đỏ róc vẩy khô , ngứa.
- Trường hợp nặng : Có thêm các ban xuất huyết ( dạng viêm mao mạch)
- Phù nề vùng mặt ,2 chân .
- Triệu chứng toàn thân sốt cao,mệt mỏi.
- Tổn thương nội tạng như rối loạn tuần hoàn mất dịch do ban,phỏng nước…huyết áp giảm,tổn thương thận , một số trường hợp có tổn thương gan .
- Các đám tổn thương da đều có triệu chứng cơ năng là ngứa.
*Hội chứng Lyell:(có bài riêng)là dị ứng thuốc nặng có đặc tính sau:
- Sốt cao đột ngột
- Ban đỏ phỏng nước loét chợt rộng.
- Dấu hiệu Nikolski (+).Da tróc lột,bị tuột da như bị bỏng ,thực chất là bị tróc lột biểu bì khỏi chân bì.
- Có tổn thương nội tạng,
- Có nguy cơ tủ vong cao.
- Hội chứng Stevens-Johnson: coi là một dị ứng thuốc nặng biểu hiện lâm sàng chủ yếu là trợt loét các hốc niêm mạc miệng ,mắt mũi,sinh dục.Da có các ban đỏ sẩn nề hình tròn(hình bia bắn) và một số triệu chứng toàn thân,hiện nay một số sách xếp loại hội chứng Lyell và hội chứng Stevens johnson chung là một loại như nhau.
Xử trí và điều trị dị ứng thuốc loại hình chậm
– Ngừng ngay các thuốc nghi vấn.
– Dùng các thuốc điều trị dị ứng như sau :
- Corticoid toàn thân: mức nhẹ dùng đường uống ( như Prednisolon) , mức nặng hơn dùng đường tiêm, truyền tĩnh mạch ( như Depersolon, solumedron 1-2 lọ/ngày)
- Trường hợp vừa và nặng phải truyền dịch : huyết thanh ngọt đẳng trương, mặn đẳng, Ringerlactat 1000-2500ml/ngày.
- Thuốc kháng Histamin như : Dimedrol , Chlopheniramin, Astelong..,clarityn.
- Trường hợp thiểu niệu : dùng Lasix , Hypothiazit .
- Chỉ dùng kháng sinh khi có nhiễm khuẩn rõ : Chọn các kháng sinh ít gây dị ứng như Erythromycin, Lincocin, Gentamycin và phải dùng thăm dò ,theo dõi kĩ.
- Chăm sóc da , niêm mạc : Các vết trợt da: Bôi thuốc màu ( tím Metyl 1% hoặc xanh Metylen % ) hoặc hồ nước, mỡ oxyde kẽm.Nằm ga bột talc vô trùng.
- Các vết trợt ở niêm mạc miệng, sinh dục : Chấm Glyxerinborate 3% hoặc lau bằng gạc natri clorua 9%o.
- Săn sóc hộ lý , theo dõi góp phần vào thành công của điều trị
Lưu ý: Khi bệnh nhân khỏi ra viện phải dặn dò kỹ tránh dùng lại thuốc vì có thể nguy hiểm tính mạng và ghi rõ dị ứng thuốc vào giấy ra viện, sổ y bạ.
Nguồn: Bệnh viện 103

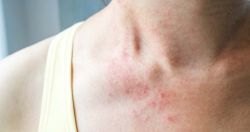
Bệnh viêm da dị ứng là tình trạng da bị phát ban ngứa khi tiếp xúc với chất gây dị ứng. Tình trạng này thường xảy ra trong vòng vài giờ sau khi tiếp xúc với chất gây ra phản ứng dị ứng.

Dầu dừa giàu axit lauric – một loại axit béo có thể làm dịu da bị kích ứng. Vì dầu dừa đã được nghiên cứu về công dụng giảm sưng tấy nên có thể loại dầu này cũng có hiệu quả đối với các triệu chứng của bệnh trứng cá đỏ trên mũi, má và bên dưới mắt.

Có rất nhiều biện pháp đơn giản và tự nhiên để điều trị bệnh trứng cá đỏ. Một số biện pháp còn sử dụng những nguyên liệu sẵn có trong nhà như dầu dừa, trà xanh, nghệ và mật ong. Nếu tình trạng bệnh không nghiêm trọng thì có thể chỉ cần những biện pháp này là đủ để làm giảm các triệu chứng và ngăn ngừa bệnh bùng phát mà không cần phải dùng thuốc.

Hắc lào hay nấm da là một bệnh về da do một nhóm nấm ăn keratin có tên là dermatophyte gây ra. Các loại nấm này phát triển trên da, tóc và móng vì đó là những khu vực có nhiều keratin của cơ thể.

Các loại dầu và tinh dầu được sử dụng để điều trị nhiều vấn đề sức khỏe khác nhau, bao gồm cả các bệnh về da như vảy nến.















