Bắc cầu động mạch mạc treo tràng trên bằng đoạn tĩnh mạch hiển hoặc đoạn mạch nhân tạo - Bộ y tế 2017
I. ĐẠI CƯƠNG
Động mạch mạc treo tràng trên xuất phát ở mặt trước động mạch chủ bụng đi sau eo tuỵ và tĩnh mạch cửa xuống dưới trước khi chia các nhánh nuôi toàn bộ ruột non và đại tràng phải. Đôi khi động mạch này có biến đổi giải phẫu để cho nhánh nuôi gan phải và / hoặc gan trái. Là một nhánh lớn trực tiếp của động mạch chủ bụng nên tổn thương động mạch mạc treo tràng trên có thể gây ra các triệu chứng sốc mất máu và nguy hiểm tới tính mạng người bệnh một cách nhanh chóng hoặc gây thiếu máu, hoại tử ruột non nếu không được xử lý chính xác. Tổn thương này ít gặp trong chấn thương mà thường gặp trong phẫu tích và giải phóng các khối u, hạch xâm lấn vào động mạch này. Vì vậy, việc nắm rõ vị trí giải phẫu, phát hiện và xử trí kịp thời các tổn thương động mạch mạc treo tràng trên là cực kỳ quan trọng đối với mỗi phẫu thuật viên tiêu hoá.
II. CHỈ ĐỊNH
- Sau khi xử lý tổn thương động mạch mạc treo tràng trên do chấn thương hoặc vết thương bụng mà thấy các dấu hiệu thiếu máu ngoại vi của ruột non hoặc kiểm tra thấy dòng chảy không đảm bảo.
- Sau khi cắt đoạn động mạch nhưng vị trí hai đầu xa nhau nên không thể nối trực tiếp.
- Trong quá trình phẫu thuật, thăm dò thấy u xâm lấn động mạch mạc treo tràng trên nên chủ động bắc cầu để đảm bảo tưới máu ruột.
III. CHỐNG CHỈ ĐỊNH
- Toàn trạng nặng, diễn biến xấu không đảm bảo cho cuộc mổ kéo dài
- Không đủ điều kiện, trang thiết bị chuyên khoa mạch máu
IV. CHUẨN BỊ
1. Người thực hiện:
- 01 bác sỹ mổ chính, 02 bác sỹ phụ mổ
- 01 bác sỹ gây mê, 01 điều dưỡng phụ mê
- 01 dụng cụ viên, 01 điều dưỡng chạy ngoài
2. Người bệnh:
- Chuẩn bị thủ tục mổ như các trưởng hợp phẫu thuật cấp cứu / phiên thông thường.
- Giải thích cho gia đình và người bệnh nguy cơ, rủi ro trong trường hợp nghi ngờ có thể làm tổn thương mạch mạc treo tràng trên.
3. Phương tiện:
- Bộ dụng cụ đại phẫu và mạch máu lớn
- Chỉ mạch máu (Prolene) 3/0, 4/0, 5/0
- Đoạn mạch nhân tạo
- Máy siêu âm Doppler trong mổ (để đánh giá lưu lượng tĩnh mạch cửa khi cần)
- Kính lúp (nếu có)
4. Thời gian phẫu thuật:
- Tuỳ từng loại phẫu thuật và mức độ tổn thương.
- Trung bình từ 1 tới 3 giờ.
V. CÁC BƯỚC TIẾN HÀNH
1. Tư thế: Người bệnh nằm ngửa, có thể kê gối dưới lưng, ngang mũi ức nếu điều kiện cho phép. Bộc lộ và sát trùng mặt trước bên 2 đùi trong trường hợp chuẩn bị bắc cầu bằng tĩnh mạch hiển.
2. Vô cảm: Gây mê toàn thân
3. Kỹ thuật:
- Bước 1: Thăm dò và đánh giá thương tổn bằng cách quan sát
- Bước 2: Làm động tác Kocher để di động khối tá tràng đầu tụy.
- Bước 3: Phẫu tích bộc lộ động mạch mạc treo tràng trên ở trên và dưới tổn thương. Đặc biệt chú ý tới nguyên ủy của động mạch này nằm sâu sau phúc mạc, phía sau eo tụy. Đôi khi phải thắt động mạch vị tá tràng và di động tụy để bộc lộ tổn thương.
- Bước 4: Xác định vị trí làm cầu nối ở trên và dưới tổn thương.
- Bước 5: Lấy tĩnh mạch hiển ở đùi trái hoặc phải tuỳ theo phẫu thuật viên. Thắt cẩn thận các nhánh bên bằng chỉ Prolene 4/0, 5/0. Bơm nước muối sinh lý phá bỏ các van tĩnh mạch và kiểm tra dòng chảy cũng như phát hiện các vị trí rò rỉ để khâu tăng cường bằng chỉ Prolene 4/0, 5/0. Đánh dấu hai đầu để tránh nối ngược. Trong trường hợp, bắc cầu bằng đoạn mạch nhân tạo thì không cần lấy tĩnh mạch này.
- Bước 6: Dùng clamp mạch máu để kiểm soát hai đầu động mạch mạc treo tràng trên trên và dưới tổn thương một cách lần lượt. Mở thành mạch và bắc cầu bằng các miệng nối tận bên với chỉ Prolene 4/0, 5/0 khâu vắt.
- Bước 7: Kiểm tra lưu thông máu qua cầu nối bằng cảm quan và siêu âm Doppler.
- Bước 8: Cầm máu kỹ bằng cách mũi khâu tăng cường hoặc bông gòn.
VI. THEO DÕI VÀ NGUYÊN TẮC XỬ TRÍ CÁC TAI BIẾN, BIẾN CHỨNG
1. Theo dõi:
- Chảy máu: Theo dõi mạch, huyết áp, nhiệt độ, toàn trạng và tình trạng bụng, số lượng và màu sắc dịch dẫn lưu ít nhất 1h/lần trong 24h đầu.
- Thiếu máu ruột non: Theo dõi toàn trạng và mức độ chướng bụng, dấu hiệu viêm phúc mạc, xuất huyết tiêu hoá, đôi khi có sốc. Có thể đánh giá tưới máu ruột non bằng chụp Cắt lớp vi tính hoặc chụp mạch .
- Nhiễm trùng: Theo dõi toàn trạng, dấu hiệu nhiễm trùng toàn thân hoặc tại chỗ. Nguyên nhân nhiễm trùng có thể từ vết mổ, từ khối máu tụ, do thiếu máu hoại tử ruột hoặc do bỏ sót tổn thương.
2. Xử trí tai biến:
- Điều trị bảo tồn: cần cân nhắc và theo dõi sát tại cơ sở ngoại khoa
- Kháng sinh toàn thân
- Dinh dưỡng tích cực
- Truyền máu và các chế phẩm từ máu
- Phẫu thuật: Quyết định mổ lại sớm khi nghi ngờ chảy máu hoặc có dấu hiệu viêm phúc mạc.
500 quy trình kỹ thuật gây mê hồi sức
500 quy trình kỹ thuật gây mê hồi sức
500 quy trình kỹ thuật gây mê hồi sức
Hướng dẫn quy trình kỹ thuật Ngoại khoa, chuyên khoa Phẫu thuật Tiêu hóa - Bộ y tế 2017
Hướng dẫn quy trình kỹ thuật Ngoại khoa, chuyên khoa Phẫu thuật Tiêu hóa - Bộ y tế 2017
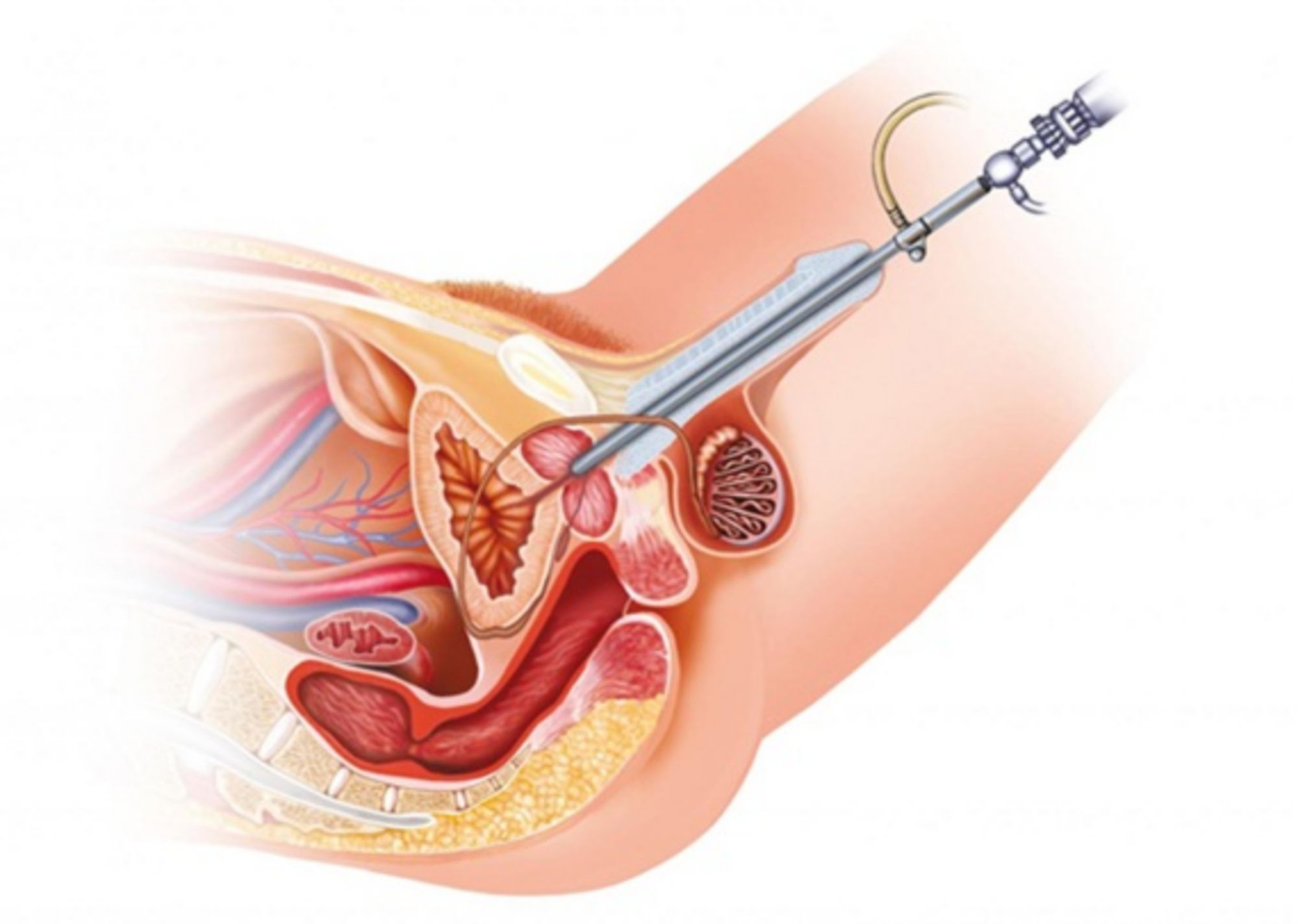
Treo cổ bàng quang là một giải pháp cho những trường hợp bị tiểu không tự chủ khi tăng áp lực nghiêm trọng, các triệu chứng gây cản trở cuộc sống hàng ngày và các phương pháp điều trị khác không hiệu quả.
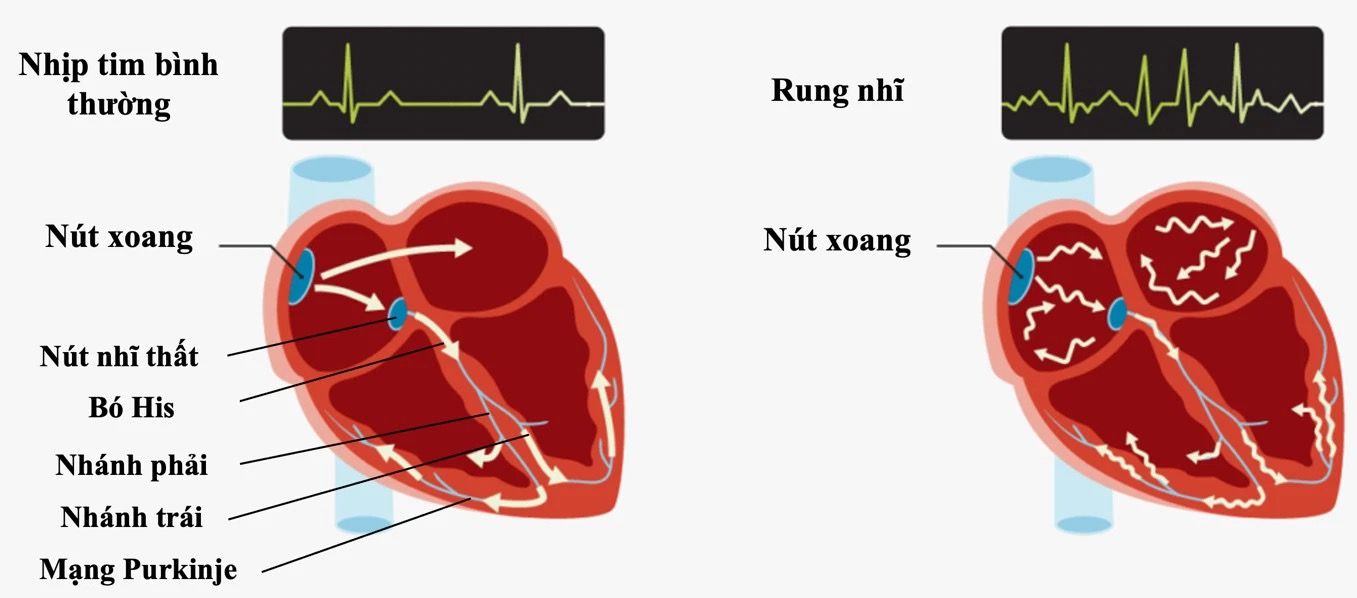
Rung nhĩ là biến chứng thường gặp sau phẫu thuật bắc cầu động mạch vành. Tình trạng này thường chỉ xảy ra tạm thời và sẽ tự hết nhưng cũng có thể làm tăng nguy cơ gặp phải các vấn đề về tim mạch khác.
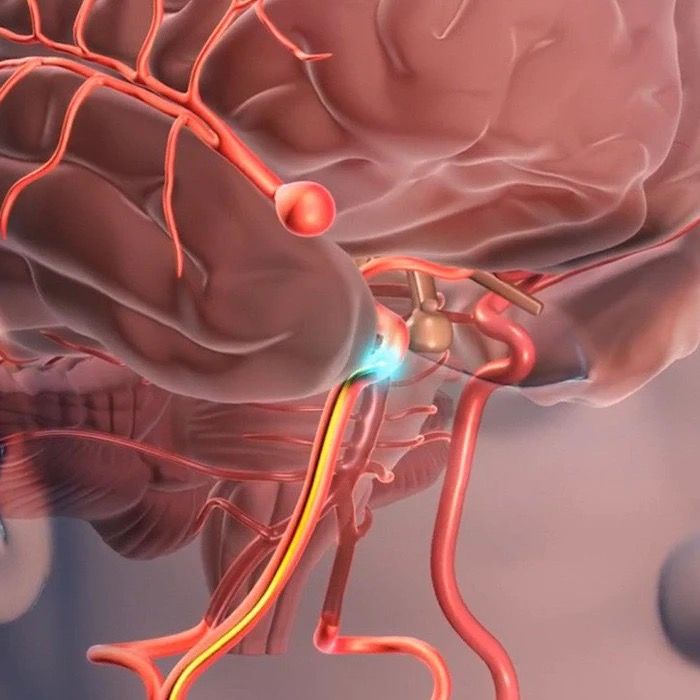
Phình động mạch não hình túi (berry aneurysm) là dạng phình động mạch não phổ biến nhất, có hình dáng giống như một túi nhỏ hoặc quả mọng nhô ra từ thành động mạch. Phình động mạch bị vỡ sẽ có thể gây xuất huyết não - tình trạng cần được cấp cứu ngay lập tức.

Câu hỏi: - Bác sĩ ơi, các bác sĩ có yêu cầu tôi báo cáo về việc hút cần sa trong khi tôi đang mang thai không ạ?

Cholesterol là một chất cần thiết cho hoạt động của cơ thể nhưng nếu ở mức quá cao, cholesterol có thể tích tụ trong động mạch và hình thành mảng bám, làm cản trở máu lưu thông.
- 1 trả lời
- 737 lượt xem
Em và người yêu em là đồng tính nữ. Bọn em muốn sinh con theo phương pháp thụ tinh nhân tạo. Hai bên gia đình đã thống nhất: Em (24 tuổi) sẽ mang bầu và người cho tinh trùng là em trai ruột (26 tuổi) của người yêu em. Cả hai đều có sức khoẻ tốt. Nhờ bs tư vấn biện pháp để giúp em thụ thai, quá trình làm, cũng như chi phí để bọn em sắp xếp. Cảm ơn bs ạ!
- 1 trả lời
- 591 lượt xem
Em cưới được 3 tháng, mang thai 4 tuần thì thai yếu nên bị sảy tự nhiên. Sau sảy thai 2 tháng, em có làm ca phẫu thuật để bóc tách u nang nước buồng trứng trái (u lành).Vết mổ của em đã lành, vợ chồng em rất mong có em bé nhưng mãi vẫn chưa thấy. Có người góp ý tụi em đi thụ tinh nhân tạo-Mong bs cho em xin lời khuyên ạ?
- 1 trả lời
- 1035 lượt xem
Hiện tại bé nhà em được gần 1,5 tháng ạ. Khi sinh được 12 ngày thì bé có hiện tượng đi cầu rất nhiều lần. Có khi ngày đi từ 15 đến 20 lần. Nhưng mỗi lần đi lại rất ít, chỉ một chút xíu. Mỗi lần bé xì hơi, vặn người hay chỉ cần khóc to lên cũng bị mót phân ra. Tình trạng của bé như vậy có sao không và sẽ kéo dài bao lâu ạ?
- 1 trả lời
- 1318 lượt xem
Bé nhà em đến nay đã được 20 ngày tuổi. Từ hôm qua đến nay em thấy bé có hiện tượng ngủ không sâu giấc và hay giật mình rồi khóc. Bé dậy bú sữa mẹ và bú thêm cả sữa bình. Sau khi bú xong thì xì hơi và rặn è è nhưng vẫn không đi cầu được. Em phải làm cách gì để khắc phục tình trạng này của bé ạ?
- 1 trả lời
- 1008 lượt xem
Em mang thai lần đầu ở tuần 29. Đi khám định kỳ, bs siêu âm, chẩn đoán lượng nước ối của em nhiều hơn bình thường. Vậy, tình trạng này có ảnh hưởng đến thai nhi không ạ?












