Lọc máu là gì? Có những phương pháp lọc máu nào?
 Lọc máu là gì? Có những phương pháp lọc máu nào?
Lọc máu là gì? Có những phương pháp lọc máu nào?
Lọc máu là gì?
Thận là cơ quan có chức năng loại bỏ chất thải và nước dư thừa ra khỏi cơ thể. Lượng nước và chất thải này sẽ tạo thành nước tiểu và chảy qua niệu quản xuống đến bàng quang, sau đó được đào thải ra ngoài qua niệu đạo.
Khi thận không thể hoạt động tốt do bệnh hoặc tổn thương thì sẽ cần điều trị bằng phương pháp lọc máu để duy trì các chức năng bình thường trong cơ thể. Tình trạng chức năng thận bị suy giảm được gọi là suy thận. Chức năng thận có thể bị suy giảm đột ngột và tạm thời (suy thận cấp tính) hoặc giảm từ từ theo thời gian và vĩnh viễn (suy thận mạn tính). Khi chức năng thận chỉ còn 10 – 15% so với bình thường thì được gọi là suy thận mạn giai đoạn cuối. Lúc này, nếu không lọc máu thì muối và các chất thải khác sẽ tích tụ trong máu và làm hỏng các cơ quan khác.
Các phương pháp lọc máu
Các loại lọc máu gồm có chạy thận nhân tạo, lọc màng bụng và liệu pháp thay thế thận liên tục.
Chạy thận nhân tạo
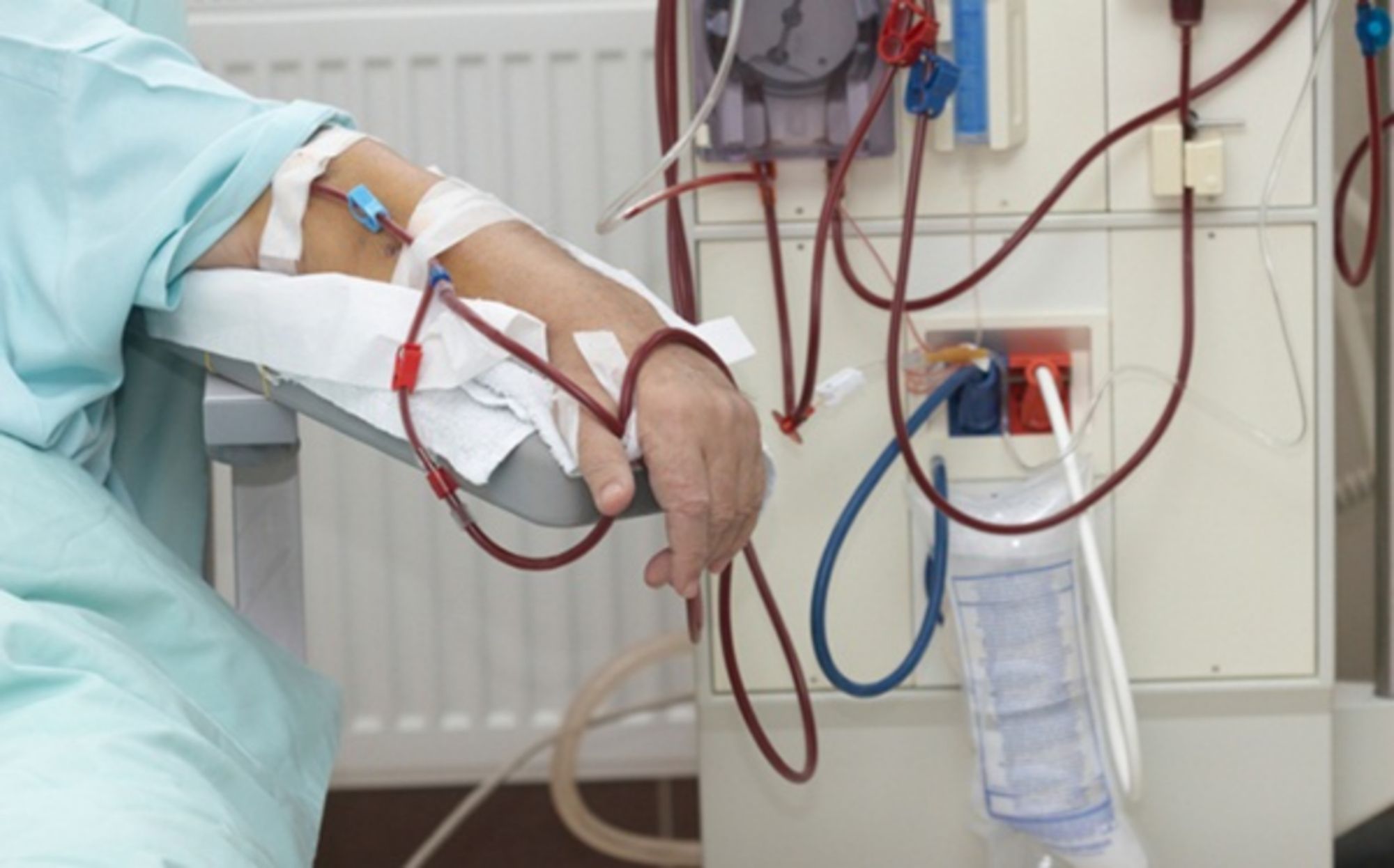
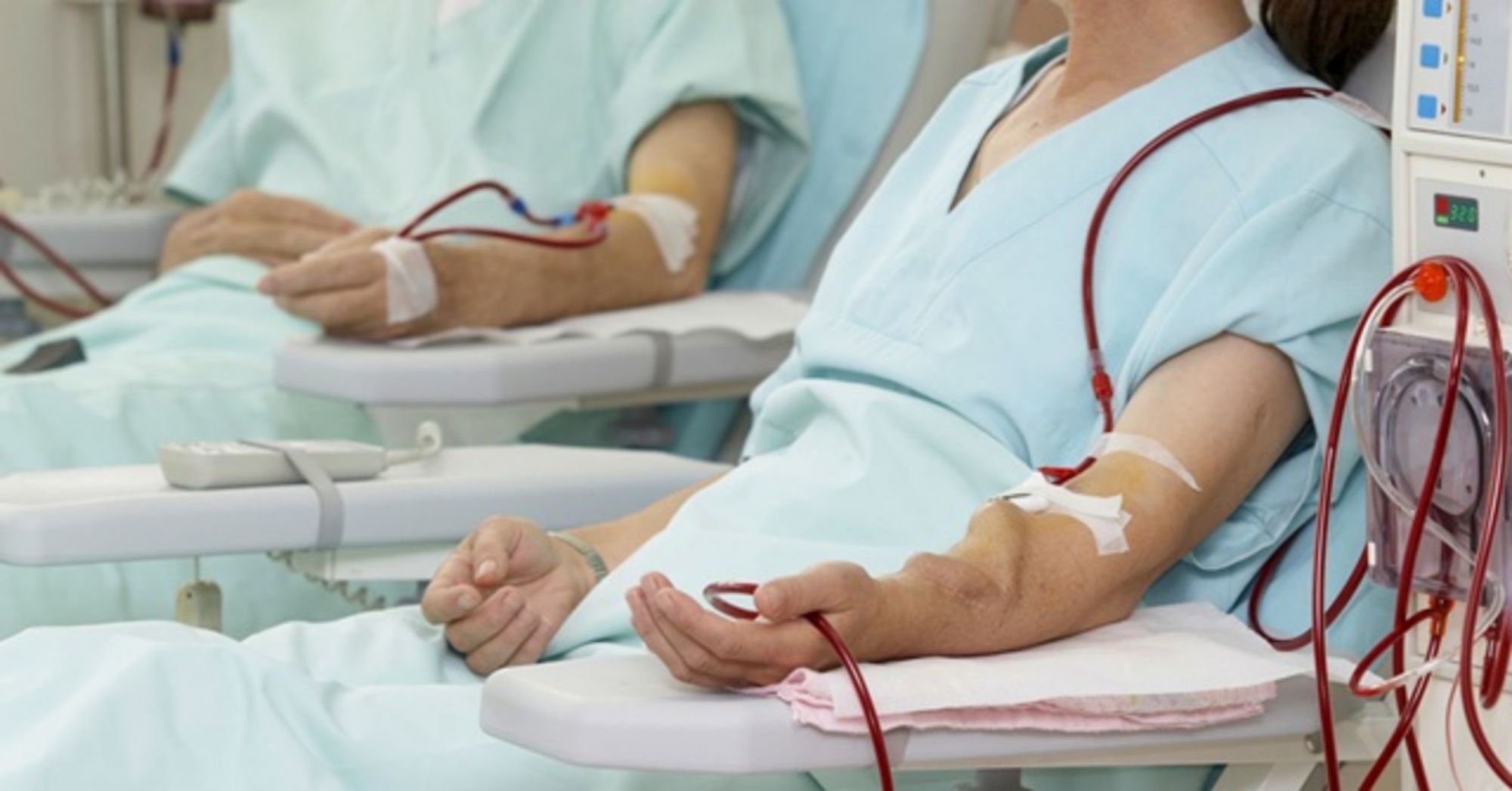
Chạy thận nhân tạo là một hình thức lọc máu sử dụng thiết bị bên ngoài cơ thể để loại bỏ chất thải và nước dư thừa ra khỏi máu.
Trước điều trị
Trước khi bắt đầu chạy thận nhân tạo, người bệnh sẽ phải trải qua tiểu phẫu đặt cầu tay để tạo đường vào mạch máu. Ca phẫu thuật này được thực hiện trước vài tháng vì cần thời gian để vị trí đặt cầu tay lành lại.
Có ba loại cầu tay là cầu nối động tĩnh mạch (AVF), cầu nối nhân tạo và catheter tiếp cận mạch máu.
Cả cầu nối động tĩnh mạch và cầu nối nhân tạo đều được sử dụng cho những trường hợp cần lọc máu lâu dài. Catheter được sử dụng cho những trường hợp lọc máu trong thời gian ngắn hoặc tạm thời.
Quá trình điều trị
Trong quá trình điều trị, người bệnh sẽ được chích hai cây kim vào cánh tay có cầu nối. Mỗi cây kim gắn với ống mềm kết nối với máy lọc máu. Máu sẽ được đưa ra khỏi cơ thể qua một ống và được lọc qua máy. Sau đó, máu đã lọc được đưa trở lại cơ thể qua ống còn lại.
Tần suất chạy thận nhân tạo trung bình là 3 lần/tuần và mỗi lần kéo dài khoảng 4 giờ. Tùy từng ca bệnh mà mỗi buổi điều trị có thể ngắn hơn hoặc người bệnh phải điều trị thường xuyên hơn.
Thời gian mỗi buổi chạy thận tùy thuộc vào kích thước cơ thể, lượng chất thải trong cơ thể và tình trạng sức khỏe hiện tại của người bệnh.
Lọc màng bụng
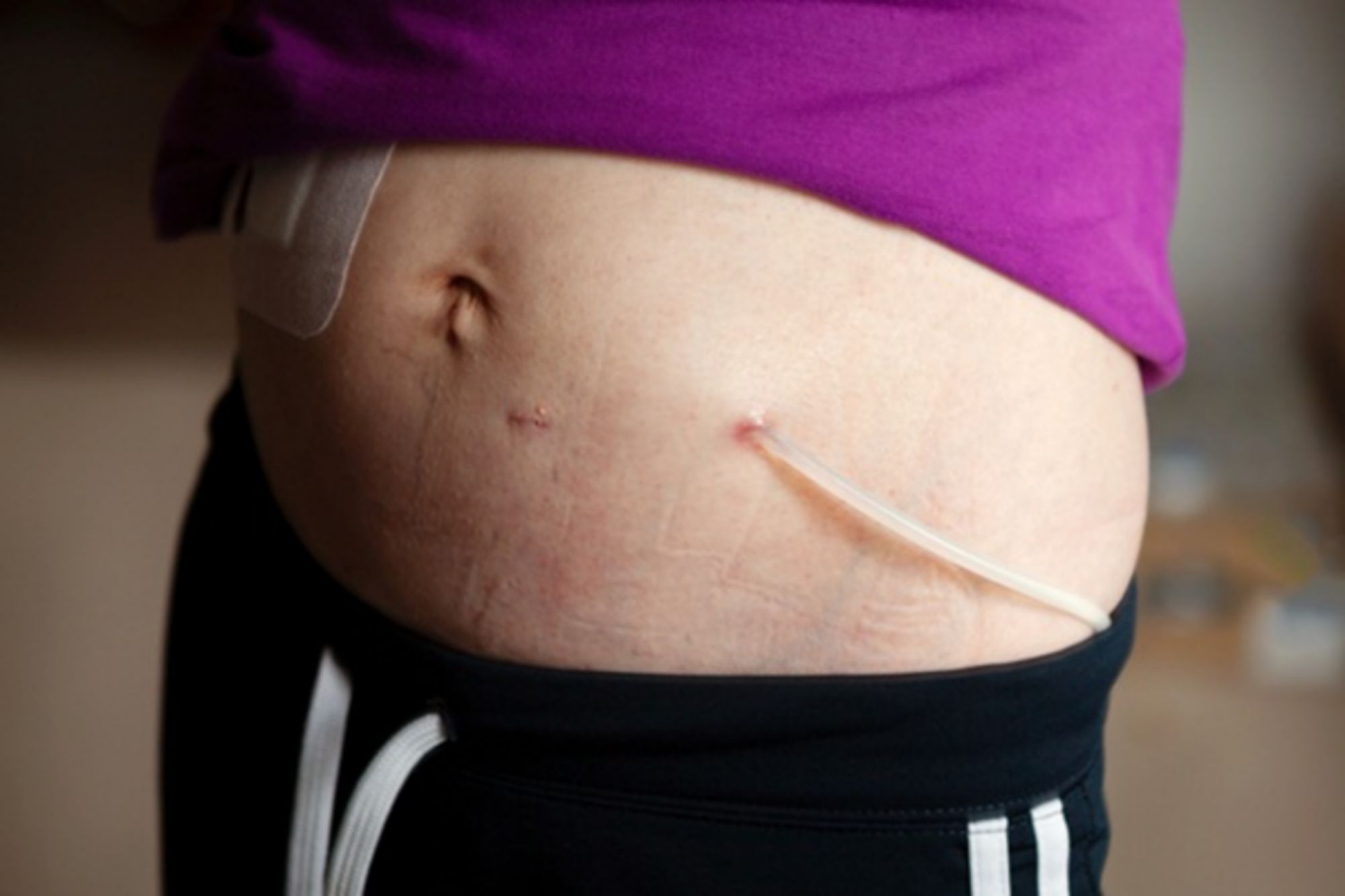
Lọc màng bụng hay còn gọi là thẩm phân phúc mạc là phương pháp sử dụng chính màng bụng của người bệnh để lọc máu (màng bụng hay phúc mạc là lớp màng bao xung quanh thành của tất cả các cơ quan trong ổ bụng).
Trước điều trị
Người bệnh sẽ phải trải qua phẫu thuật đặt ống thông. Điều này thường được thực hiện trước khi bắt đầu lọc máu khoảng 3 tuần.
Người bệnh sẽ được điều dưỡng hướng dẫn cách chăm sóc vị trí đặt ống thông và đổi ống thông.
Quá trình điều trị
Trong quá trình điều trị, dịch lọc được bơm vào ổ bụng của người bệnh. Dịch lọc hấp thụ chất thải trong máu. Sau một thời gian, dịch lọc được tháo ra khỏi ổ bụng.
Quá trình này có thể mất vài giờ và cần lặp lại 3 đến 5 lần mỗi ngày. Quá trình lọc máu có thể được tiến hành khi người bệnh ngủ vào ban đêm.
Các loại lọc màng bụng gồm có:
- Lọc màng bụng liên tục ngoại trú (CAPD): Bơm và tháo dịch lọc nhiều lần mỗi ngày. Phương pháp này không cần dùng đến máy móc và phải được thực hiện khi người bệnh còn thức.
- Lọc màng bụng liên tục chu kỳ (CCPD): Phương pháp này sử dụng máy để bơm và tháo dịch lọc khỏi ổ bụng. CCPD thường được thực hiện vào ban đêm khi người bệnh ngủ.
- Lọc màng bụng ngắt quãng (IPD): Cũng sử dụng loại máy giống như lọc màng bụng liên tục chu kỳ nhưng lọc màng bụng ngắt quãng mất nhiều thời gian hơn.
Sau điều trị
Sau khi điều trị, người bệnh cần chăm sóc vị trí đặt ống thông, ống thông và các thiết bị khác để ngăn ngừa nhiễm trùng.
Liệu pháp thay thế thận liên tục
Liệu pháp thay thế thận liên tục (continuous renal replacement therapy – CRRT) được sử dụng chủ yếu cho những trường hợp bị suy thận cấp. Phương pháp này còn được gọi l siêu lọc máu.
Trong liệu pháp thay thế thận liên tục, một thiết bị đưa máu ra khỏi cơ thể qua ống dẫn. Bộ phận lọc sẽ loại bỏ chất thải và nước thừa khỏi máu. Máu sau khi lọc được đưa trở lại cơ thể cùng với dịch thay thế. Quá trình điều trị kéo dài 24 giờ hoặc lâu hơn.
Rủi ro của lọc máu
Cả ba lọa lọc máu đều có những rủi ro nhất định.
Rủi ro của chạy thận nhân tạo
Một số rủi ro của phương pháp chạy thận nhân tạo gồm có:
- Tụt huyết áp
- Thiếu máu
- Co thắt cơ, chuột rút
- Khó ngủ
- Ngứa ngáy
- Tăng kali máu (nồng độ kali trong máu cao)
- Viêm màng ngoài tim (tình trạng viêm lớp màng bao xung quanh tim)
- Nhiễm trùng máu
- Rối loạn nhịp tim
- Ngừng tim đột ngột
Rủi ro của lọc màng bụng
Phương pháp lọc màng bụng tiềm ẩn nguy cơ nhiễm trùng trong hoặc xung quanh vị trí đặt ống thông, chẳng hạn như viêm phúc mạc.
Các rủi ro khác gồm có:
- Yếu cơ bụng
- Lượng đường trong máu cao do dextrose trong dịch lọc
- Tăng cân do dextrose và tích nước
- Buồn nôn, nôn mửa
- Thoát vị
- Sốt
- Đau bụng
Rủi ro của liệu pháp thay thế thận liên tục
Các rủi ro của liệu pháp thay thế thận liên tục gồm có:
- Nhiễm trùng
- Hạ thân nhiệt
- Tụt huyết áp
- Rối loạn điện giải
- Chảy máu
- Thận hồi phục chậm
- Yếu xương
- Sốc phản vệ
Những người phải lọc máu trong thời gian dài còn có nguy cơ mắc các bệnh lý khác, chẳng hạn như bệnh thoái hóa tinh bột (amyloidosis) – tình trạng tích tụ protein amyloid trong các mô.
Các phương pháp điều trị suy thận khác ngoài lọc máu
Nếu người bệnh quyết định không lọc máu thì còn có các phương pháp điều trị khác để kiểm soát các triệu chứng bệnh.
Ví dụ, đối với triệu chứng thiếu máu thì có thể điều trị bằng cách tiêm erythropoietin (EPO). Erythropoietin là một loại hormone được tạo ra bởi thận, hormone này có chức năng kích thích sự sản xuất hồng cầu. Khi chức năng thận suy giảm, cơ thể sẽ không có đủ erythropoietin và điều này dẫn đến thiếu máu. Do đó, để điều trị và ngăn ngừa thiếu máu do suy thận, người bệnh có thể tiêm EPO hàng tuần.
Duy trì huyết áp khỏe mạnh có thể giúp làm chậm quá trình suy giảm chức năng thận. Người bệnh nên uống đủ nước mỗi ngày để tránh bị mất nước. Hỏi ý kiến bác sĩ trước khi sử dụng bất kỳ loại thuốc chống viêm nào, gồm có ibuprofen và diclofenac.
Ngoài lọc máu, ghép thận cũng là một giải pháp điều trị cho những người bị suy thận mạn giai đoạn cuối. Tuy nhiên, không phải ai cũng có thể ghép thận. Một số trường hợp không đủ điều kiện ghép thận:
- Hút thuốc lá
- Uống nhiều rượu
- Bị béo phì
- Có bệnh tâm thần không được điều trị
Chuẩn bị trước khi lọc máu
Người bệnh sẽ được nhân viên y tế hướng dẫn cụ thể những bước chuẩn bị trước khi lọc máu. Người bệnh sẽ phải nhịn ăn trong một khoảng thời gian trước khi điều trị.
Cần lọc máu trong bao lâu?
Trong những trường hợp bị suy thận cấp, phương pháp lọc máu sẽ tạm thời thay thế thận loại bỏ chất thải khỏi máu cho đến khi thận tự hồi phục và hoạt động bình thường trở lại.
Nhưng trong những trường hợp bị suy thận mạn, người bệnh sẽ phải lọc máu suốt đời hoặc cho đến khi ghép thận.
Trong thời gian chạy thận nhân tạo, người bệnh cần hạn chế kali, phốt pho và natri trong chế độ ăn. Ngoài ra cần theo dõi lượng nước tiêu thụ, bao gồm cả nước uống và nước trong các loại thực phẩm. Có quá nhiều nước trong cơ thể sẽ dẫn đến nhiều vấn đề.
Nếu cần thiết, người bệnh có thể trao đổi với chuyên gia dinh dưỡng để được tư vấn chế độ ăn uống phù hợp.
Lọc máu đều đặn sẽ làm giảm khả năng phải ghép thận.
Điều gì xảy ra khi dừng lọc máu?
Trong những trường hợp suy thận cấp, người bệnh có thể dừng lọc máu khi chức năng thận trở về bình thường. Nhưng trong những trường hợp suy thận mạn giai đoạn cuối, việc ngừng lọc máu mà không ghép thận sẽ dẫn đến tử vong.
Tóm tắt bài viết
Lọc máu là phương pháp điều trị nhằm loại bỏ chất thải và nước dư thừa khỏi máu trong những trường hợp thận không hoạt động tốt, ví dụ như suy thận cấp, suy thận mạn hoặc các bệnh về thận khác. Mặc dù tiềm ẩn một số rủi ro nhưng lọc máu là giải pháp cần thiết để khôi phục sự cân bằng chất lỏng và điện giải trong cơ thể. Nếu không lọc máu, chât thải sẽ tích tụ trong máu và gây nguy hiểm. Tùy vào loại bệnh thận mà người bệnh có thể phải lọc máu tạm thời hoặc vĩnh viễn.
Mỗi quả thận có những đơn vị lọc máu nhỏ gọi là nephron. Có nhiều nguyên nhân khiến cho các đơn vị lọc máu này bị hỏng và lọc máu kém, cuối cùng dẫn đến suy thận mạn giai đoạn cuối. Hai nguyên nhân phổ biến gây suy thận mạn giai đoạn cuối là bệnh tiểu đường và cao huyết áp.
Độ lọc cầu thận cho biết khả năng lọc máu của thận. Xét nghiệm kiểm tra độ lọc cầu thận thường được thực hiện khi người bệnh có các triệu chứng của bệnh thận hoặc khi cần đánh giá hiệu quả của một phương pháp điều trị.
Có thể tăng độ lọc cầu thận (GFR) bằng cách thay đổi lối sống và chế độ ăn uống. Một số loại thuốc và thực phẩm chức năng cũng giúp cải thiện chức năng thận.
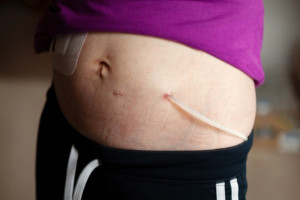
Lọc màng bụng là một hình thức lọc máu được sử dụng cho người mắc bệnh suy thận. Lọc màng bụng có thể được thực hiện tại nhà. Tuy nhiên, dung dịch vô trùng được sử dụng trong quá trình lọc màng bụng có chứa glucose, do đó có thể làm tăng lượng đường trong máu (tăng đường huyết).
Ghép thận là một phương pháp phẫu thuật nhằm điều trị suy thận, giúp người bệnh không phải phụ thuộc lâu dài vào thiết bị lọc máu.