Hạ đường máu nặng do cường Insulin bẩm sinh - Bộ y tế 2015
1. KHÁI NIỆM
- Hạ đường máu nặng do cường insulin bẩm sinh được định nghĩa là tình trạng bài tiết insulin quá mức cho dù đường máu thấp . Đây là bệnh cảnh cấp cứu, bệnh nhân sẽ tử vong hoặ c di chứng thần kinh nếu không được chẩn đoán và điều trị kịp thời . Tỷ lệ mới mắc của cường insulin bẩm sinh là từ 1/50 000 đến 1/2500 trẻ đẻ sống.
- Nguyên nhân củ a cường insulin bẩm sinh:
- Cường insulin bẩm sinh là do đột biến một trong 8 gen bao gồm các gen mã hóa cho kênh KATP (ABCC8 và KCNJ11); các gen mã hóa cho các enzyme và protein vận chuyển (GLUD1, GCK, HADH, SLC16A1, UCP2) và yếu tố điều hòa HNF4A. Trong các nguy ên nhân trên thì đột biến ABCC8 là phổ biến nhất (45%), sau đó đến các gen KCNJ11 (5%), GLUD1 (5%), HNF4A (5%), GCK (<1%), HADH (<1%) và UCP2 (<1%). Gen ABCC8 bao gồm 39 exon, có kích thước 100 kb, mã hóa cho protein (SUR1) bao gồm 1582 axit amin. Gen KCNJ11 gồm duy nhất 1 exon và mã hóa cho protein 390 axit amin (Kir6.2). Cả hai gen này đều nằm trên nhiễm sắc thể 11 (11p15.1) và cách nhau là 4,5 kb. Các đột biến này phân bố suốt chiều dài của gen.
2. CHẨN ĐOÁN CƯỜNG INSULIN BẨM SINH
Chẩn đoán xác định cường insulin bẩm sinh dự a trên các triệu chứng lâm sàng và hóa sinh
Tiêu chuẩn củ a Hussain K (2008) bao gồm:
- Đường máu hạ lúc đói hoặc sau ăn (<2,5 – 3 mmol/l) kết hợp với tăng tiết insulin và C-peptid (insulin huyết thanh > 1UI/l).
- Đáp ứng với tiêm glucagon (đường máu tăng lên 2-3 mmol/l sau tiêm dưới da 0,5 mg glucagon).
- Không có xeton niệu và xeton máu thấp.
- Phụ thuộc vào truyềnglucose kéo dài trong những tháng đầu sau sinh.
Năm 2013, các tác giả này đã đưa ra tiêu chuẩn chi tiết hơn để chẩn đoán cường insulin bẩm sinh bao gồm:
- Tốc độ truyền glucose > 8mg/kg/phút
- Xét nghiệm đường máu < 3 mmol/l với các điều kiện:
- Phát hiện được insulin/C-peptid huyết thanh
- Thể xeton máu thấp ; axit béo tự do máu thấp ; ammoniac máu tăng cao trong hội chứng cường insulin tăng ammoniac máu.
- Tăng hydroxybutyrylcarnitine máu và 3-hydroxyglutarate (khi thiếu HADH) nước tiểu.
- Trong trường hợp khó khăn thì các test chẩn đoán sau đây sẽ cung cấp bằng chứng hỗ trợ : tăng đường máu (>1,5 mmol/l) sau khi tiêm bắp /tĩnh mạch glucagon; tăng đường máu khi tiêm 1 liều octreotide; nồng độthấp củ a IGFBP1 (insulin điều hòa âm tính I GFBP1); ức chế axit amin chuỗi nhánh (leucine, isoleucine và valine).
Lord K (International Journal of Pediatric Endocrinology . 2013) đưa ra các tiêu chuẩn chẩn đoán như sau:
Bảng 1. Tiêu chuẩn chẩn đoán cường insulin bẩm sinh
| Lâm sàng | Cân nặng lớn khi đẻ |
| GIR > 10 mg/kg/phút (#) | |
| Các xét nghiệm với đường máu < 50 mg/dl (2.77mmol/l) | giảm Beta-hydroxybutyrate (<0,6mM) |
| giảm axit béo tự do (< 0,5 mM) | |
| +/- tăng insulin máu | |
| Đáp ứng tăng đường máu với glucagon* | glucose > 30 mg/dl hay 1,66mmol/l |
* Cách tiến hành test glucagon : khi đường máu < 2.7 mmol/l; tiêm 1 mg glucagon (tiêm bắp hoặ c tĩnh mạch) và theo dõi đường máu 10 phút/lần trong 40 phút sau tiêm; nếu đường máu không tăng sau 20 phút thì ngừng test và truyền glucose tĩnh mạch.
(#) GIR (glucose infusion rate): tốc độtruyềnglucose.
- Chú ý là một số trường hợp tốc độtruyền đường có thể thấp hơn.
- Phân tích đột biến các gen có liên quan nêu trên sẽ góp phần chẩn đoán và định hướng chọ n lự a phương pháp điều trị thích hợp . Đây là một trong các tiến bộ trong chẩn đoán và điều trị cường insulin bẩm sinh những năm gần đây.
- Chẩn đoán hình ảnh :
- 18Dopa – PET CT giúp xác định tổn thương lan tỏ a hay khư trú của tế bào beta tiểu đảo tụy . Đây cũng là một trong các tiến bộ về chẩn đoán và điều trị cường insulin bẩm sinh , kết quả chẩn đoán sẽ định hướng cho các phẫu thuật viên cắt tụy gần toàn bộ hay chỉ cắt bỏ tổn thương khư trú trong trường hợp bệnh nhân không đáp ứng điều trị nội khoa . Việc cắt bỏ tổn thương khư trú sẽ giúp điều trị khỏi hoàn toàn và tránh cho bệnh nhân biến chứng tiểu đường sau cắt gần toàn bộ tụy.
- Trong thực hành lâm sàng, ngoài các tiêu chuẩn trên cần chẩn đoán loại trừ các bệnh cảnh sau: hội chứng Beckwith-Wiedemann; Trisomy 13; Mosaic Turner. Các rối loạn chuyển hóa bẩm sinh. Các nguyên nhângây cường insulin thứ phát (thoáng qua) như: mẹ tiểu đường (thai nghén hoặc typ 1), chậm phát triển trong tử cung, ngạt.
3. ĐIỀU TRỊ HẠ ĐƯỜNG MÁU DO CƯỜNG INSULIN BẨM SINH
- Điều trị hạ đường máu nặng do cường insulin bẩm sinh bao gồm duy trì truyền dung dịch glucose ưu trương và cung cấp qua đường tiêu hóa, sử dụng các thuốc có tác dụng tăng đường máu và điều trị phẫu thuật cắt tụy gần toàn bộ trong trường hợp tổn thương lan tảo tiểu đảo tụy và cắt bỏ tổn thương khư trú. Mục đích điều trị là duy trì đường máu > 70 mg/dl (3,8 mmol/l). Điều này có ý nghĩa quan trọng để tránh hạ đường máu và khả năng co giật gây tổn thương não.
- Việc điều trị hạ đường máu phải coi như cấp cứu , thiết lập đường truyền tĩnh mạch, trong trường hợp cần truyền tốc độ lớn và nồng độ cao glucose thì cần thiết lập đường truyền tĩnh mạch trung tâm.
Bảng 2. Truyền dung dịch glucose.
| Đường truyền | Đường truyền ngoại biên: glucose 10% |
| 2 ml/kg/giờ (3,3 mg/kg/phút) 4 ml/kg/giờ (6,7 mg/kg/phút) 6 ml/kg/giờ (10 mg/kg/phút) 8 ml/kg/giờ (13,3 mg/kg/phút) Đường truyền trung tâm: glucose 10%; 20%; 30% hoặc 50% |
|
| Ví dụ glucose 30% | |
| 0,5 ml/kg/giờ (2,5 mg/kg/phút) 1 ml/kg/giờ (5 mg/kg/phút) 2 ml/kg/giờ (10 mg/kg/phút) 3 ml/kg/giờ (15 mg/kg/phút) |
Bảng 3. Các mốc thời gian cho chẩn đoán, điều trị và chuyển tuyến đối với cường insulin bẩm sinh:
| Ngày 1 | Xác định chẩn đoán (phần trên) |
| Ngày thứ 2 - 5 | Bắt đầu điều trị thử trong 5 ngày bằng diazoxide
Nếu cường insulin nặng nên bắt đầu bằng liều tối đa 15mg/kg/ngày Cân nhắc điều trị kết hợp lợi tiểu đặc biệt khi cần truy ềnđường tốc độ cao. Xác định tốc độtruyềnglucose tối thiểu để duy trì đường máu từ 70-100mg/dl (3,8 – 5,5 mmol/l). Nếu cường insulin nặng hoặc tốc độ truyền glucose > 10 mg/kg/phút cầngửi bệnh phẩm phân tích các gen có liên quan cho bệnh nhân và bố mẹ. |
| Ngày 6 |
Xác định sự dung nạp khi đói đối với diazoxide , nếu thất bại > 12 giờ với mức duy trì đường máu > 3,8 mmol/l, tức là không đáp ứng với diazoxide . Thất bại điều trị bằng diazoxide gợi ý cường insulin do đột biến KATP và khả năng phải điều trị ngoại khoa. |
| Ngày 7 | Ngừng diazoxide và cân nhắc octreotide 5 mcg/kg/ngày chia mỗi 6-8 giờ. Kém nhạy cảm với octreotide thường sau 2 – 3 liều, nếu cần thiết có thể tăng liều tối đa 15 mcg/kg/ngày. |
| Ngày 8 - 14 | Đánh giá hiệu quả octreotide đối với test nhịn đói trong lúc chờ đợi các kết quả phân tích phân tử và chẩn đoán hình ảnh. |
Bảng 4. Tóm tắt các thuốc được sử dụng điều trị bệnh nhân cường insulin bẩm sinh
| Thuốc | Đường sử dụng | Liều | Cơchế tác dụng | Tác dụng phụ |
| Diazoxide | uống | 5-20 mg/kg/ngày chia 3 lần | Mở kênh KATP có chức năng và cấu trúc nguyên vẹn | Phổ biến: giữ nước, rậm lông. Hiếm: tăng axit uric máu |
| Chlorothiazide | uống | 7-10 mg/kg/ngày chia 2 lần | Sử dụng kết hợp với diazoxide để lợi tiểu | Phổ biến: hạ natri và kali máu |
| Glucagon | TDD/TM điều trị duy trì; TDD/TM khi cấp cứu | 1-20 mcg/kg/giờ duy trì; 0,5-1 mg khi cấp cứu |
Tăng đường máu vì kích thích phân hủy glycogen và tổng hợp glucose | Buồn nôn, nôn, bài tiết insulin bị đảo ngược ở liều cao, phát ban |
| Octreotide | TDD/ TM truyền liên tục; 6-8 giờ tiêm dưới da |
5-35 mcg/kg/ngày |
Nhiều cơ chế: Ức chế giải phóng insulin khỏi tế bào; ổn định kênh KATP; ức chế can xi vào trong tế bào beta |
Phổ biến: sỏi mật (không liên quan đến liều), tachyphylaxia Hiếm: ức chế tăng trưởng, kích thích hormone giáp và glucagons, ỉa chảy, phân mỡ, chướng bụng (viêm ruột hoại tử). |
- Những năm gần đây, di truyền phân tử đã giúp định hướng và lựa chọn phương pháp điều trị.
- Đối với các bệnh nhân không đáp ứng điều trị nội khoa và có chỉ định phẫu thuật cắt tụy gần toàn bộ hay cắt bỏ tổn thương khư trú thì phẫu thuật nội soi những năm gần đây là một trong các tiến bộ điều trị đối với cường insulin bẩm sinh. Để quyết định phương pháp phẫu thuật thì kết quả phân tích phân tử, kết quả chụp 18Dopa – PET CT và quan sát đại thể tổn thương tụy củ a phẫu thuật viên sẽ giúp xác định tổn thương khư trú hay lan tỏa.

Hình 1. Sơ đồ các bước chẩn đoán và điều trị cường insulin bẩm sinh
Hướng dẫn quy trình kỹ thuật chuyên ngành Hóa sinh - Bộ y tế 2018
Hướng dẫn chẩn đoán và điều trị một số bệnh thường gặp ở trẻ em - Bộ y tế 2015
Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm - Bộ y tế 2019
Hướng dẫn chẩn đoán và điều trị một số bệnh thường gặp ở trẻ em - Bộ y tế 2015
Hướng dẫn quy trình kỹ thuật Ngoại khoa, chuyên khoa Phẫu thuật Cột sống - Bộ y tế 2017
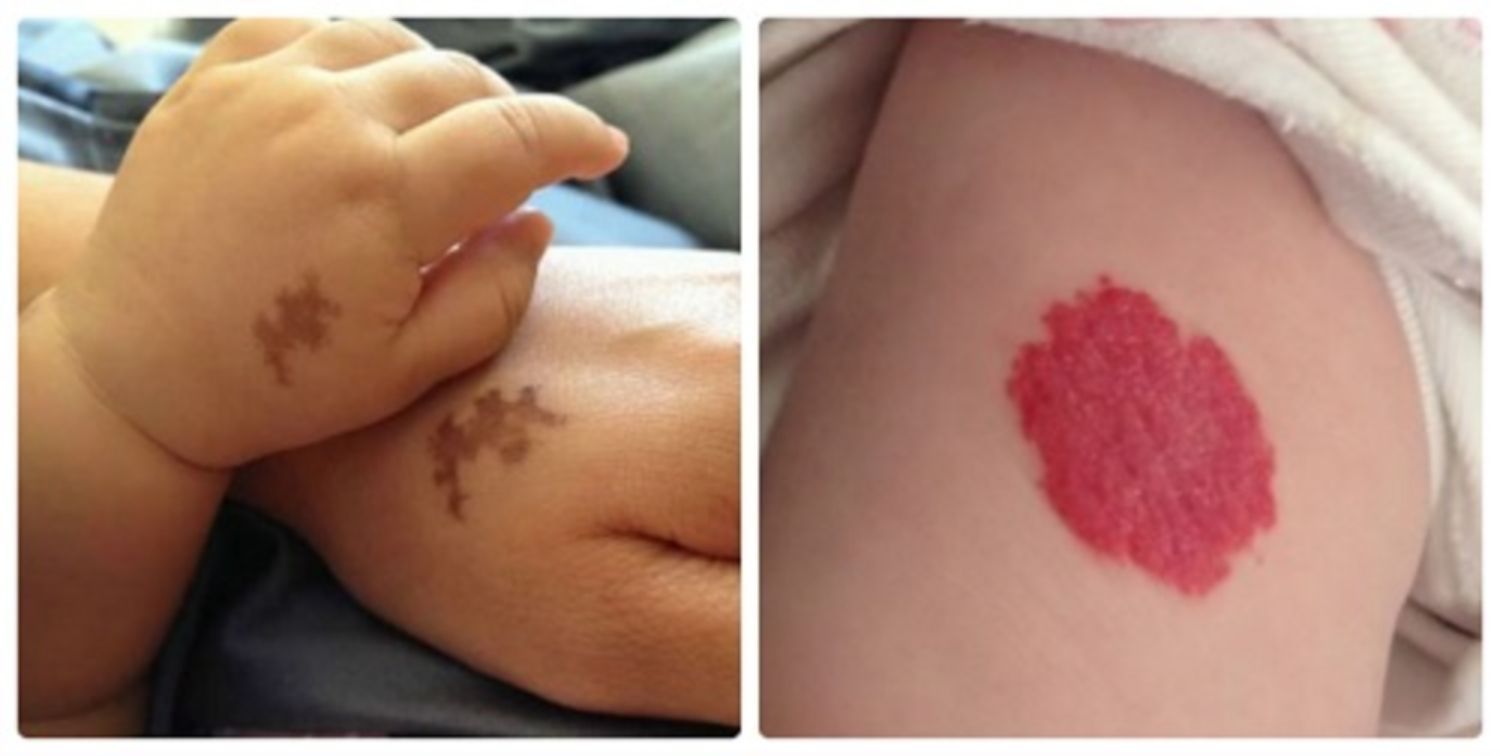
Hơn 80% trẻ sơ sinh có một số loại bớt. Một số tồn tại cả đời, trong khi những loại khác mờ dần theo thời gian.
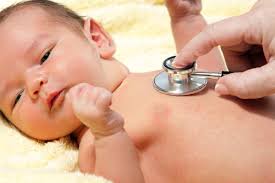
Các khuyết tật tim bẩm sinh sẽ làm thay đổi dòng chảy thông thường của máu qua tim. Có nhiều dạng khuyết tật tim bẩm sinh, bao gồm từ các khiếm khuyết đơn giản không có triệu chứng đến các khiếm khuyết phức tạp với các triệu chứng nghiêm trọng, đe dọa đến tính mạng.
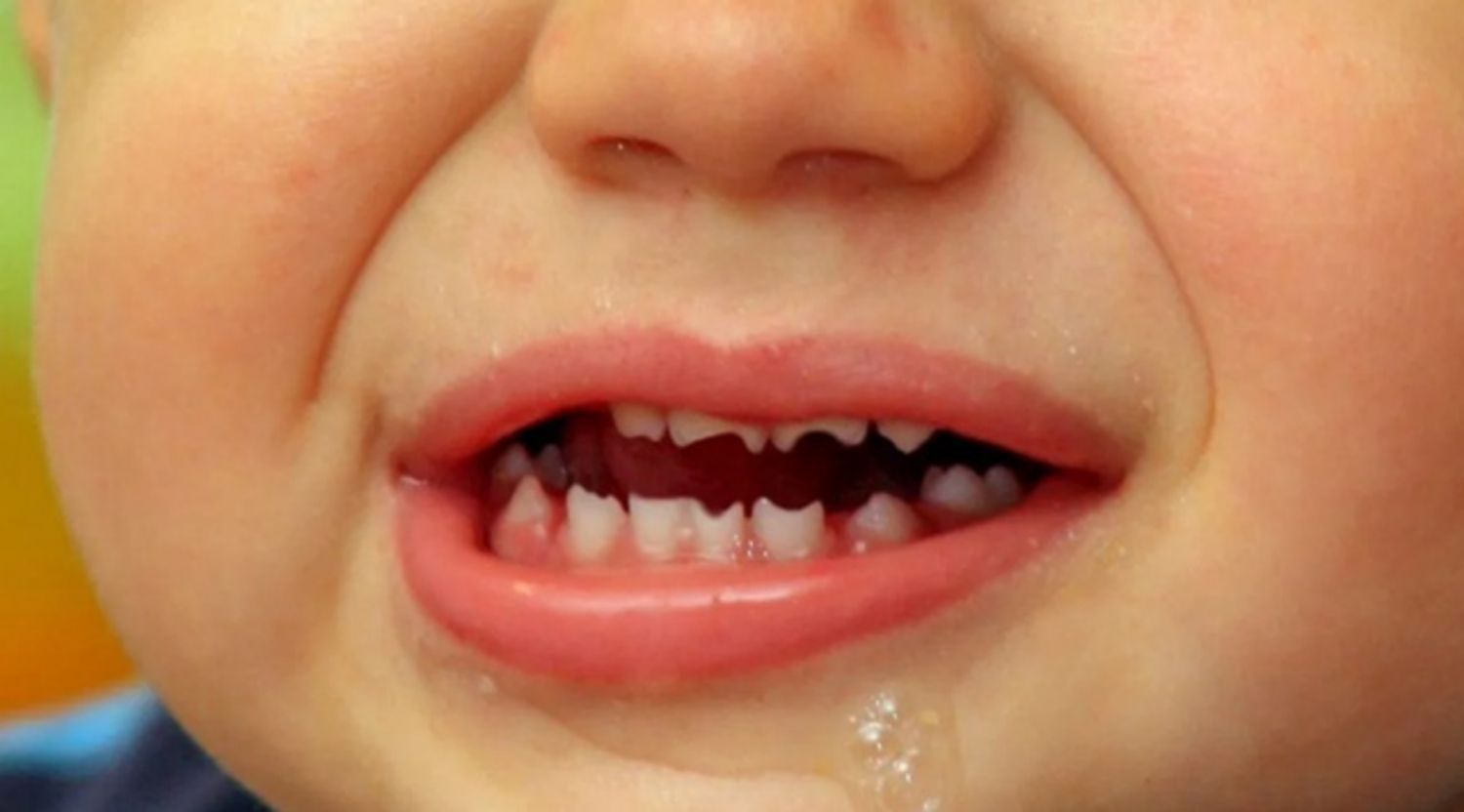
Răng Hutchinson xảy ra do trẻ bị lây truyền bệnh giang mai khi còn trong bụng mẹ hoặc trong khi sinh.
Bệnh tim bẩm sinh hay dị tật tim bẩm sinh là một nhóm các vấn đề về cấu tạo của tim xảy ra ngay từ khi còn trong bào thai. Bệnh tim bẩm sinh gây ảnh hưởng đến sự lưu thông máu qua tim. Một số dạng dị tật tim bẩm sinh không gây ra vấn đề nghiêm trọng trong khi những dạng dị tật phức tạp lại có thể gây ra các biến chứng nguy hiểm đến tính mạng.
Dị tật tim bẩm sinh là tình trạng xuất hiện ngay từ khi sinh ra. Mức độ nghiêm trọng của các dị tật tim có thể khác nhau—một số trường hợp cần phẫu thuật từ nhỏ, trong khi những trường hợp khác có thể không cần điều trị cho đến khi trưởng thành hoặc thậm chí không cần điều trị.
- 1 trả lời
- 666 lượt xem
Mang thai 31 tuần, em vừa đi tái khám, bs cho biết thai em chậm tăng trưởng, em bé được 1300g. Hiện tại, em bị huyết áp cao mãn tính và bướu cường giáp (đã 5 năm). Em muốn hỏi chế độ ăn nên thế nào để em bé có thể tăng cân và sức khoẻ em như vậy có nguy cơ gì ạ?
- 1 trả lời
- 1683 lượt xem
Em mang thai được 19 tuần, nhung bị cường giáp nên bs nội tiết cho uống thuốc Propylthiouracil PTU (Rieseretat) 50mg ngày 2 viên. Vậy, thuốc này uống có ảnh hưởng đến thai nhi không ạ?
- 1 trả lời
- 611 lượt xem
Em bị cường giáp, điều tri 4 tháng nay. Em vừa tái khám, các chỉ số đã trở lại ngưỡng bình thường. Cùng lúc, em cũng phát hiện ra mình vừa có thai. Bây giờ, em không biết phải làm sao đây?
- 1 trả lời
- 4273 lượt xem
Vợ tôi đang mang thai ở tuần 12. Tuần thứ 6 của thai kỳ, sang khám ở Viện Huyết học, bs chẩn đoán vợ tôi bị B-Thalessemia ở mức độ nhẹ (chỉ hơi thiếu máu so với bà bầu khác mà không thiếu sắt). Tôi thì không bị bệnh này. Vậy, liệu bà xã tôi có cần phải bổ sung sắt và can xi nhiều hơn các bà bầu khác (không mắc bệnh này) không? Một số sản phẩm bổ sung canxi có vitamin K thì vợ tôi có sử dụng trong thai kỳ, được không ạ?
- 0 trả lời
- 2235 lượt xem
Em đi khám thai định kỳ. Bác sĩ nói em bé phát triển bình thường. Nhưng có 1 nang đám rối mạch mạc não thất bên trái kích thước 2.6 mm. Và dây rốn bám màng. Em hoang mang quá ạ. Nang đám rối mạch mạc có ảnh hưởng gì đến não em bé không. Tình trạng dây rốn bám màng nữa ạ. E mong bác sĩ tư vấn giúp em với.












