Giai đoạn "vàng" điều trị teo đường mật ở trẻ sơ sinh

1. Điều trị teo đường mật bẩm sinh
Hiện nay, phẫu thuật là phương pháp điều trị chính cho bệnh teo đường mật bẩm sinh. Khi phát hiện bệnh, thường trẻ sơ sinh được điều trị bằng phương pháp phẫu thuật Kasai.
Đây là phẫu thuật để tạo ra đường lưu thông mật từ gan bằng một phần của ruột non. Phẫu thuật sẽ giúp các ống dẫn mật bị chặn bên ngoài gan được thay thế bằng một đoạn ruột thừa, đóng vai trò như một ống mới. Thành công của phẫu thuật này phụ thuộc tuổi của bệnh nhi (tối ưu nhất là 2-3 tháng tuổi), mức độ tổn thương gan và trình độ cũng như kinh nghiệm của bác sĩ phẫu thuật.
Theo các tài liệu, biện pháp này có thể làm giảm triệu chứng của bệnh, nhất là bệnh vàng da cho khoảng hơn 60% bệnh nhi. Tuy nhiên một số trẻ sơ sinh sau phẫu thuật đã bị tái phát các triệu chứng và mắc phải các biến chứng nặng nề do tắc nghẽn đường mật như to gan, to lách, giãn tĩnh mạch ở các nội tạng, xơ gan, suy gan, nhiễm khuẩn nặng như viêm phổi, viêm tụy...
Mục đích của thủ thuật Kasai là cho phép hệ thống thoát nước của mật từ gan vào ruột được dẫn qua ống mới. Nếu phương pháp phẫu thuật này được thực hiện sớm (trước 3 tháng tuổi), tỷ lệ thành công lên đến 80%. Ở những trẻ sơ sinh có phản ứng tốt, vàng da và các triệu chứng khác thường biến mất sau vài tuần. Bên cạnh đó, phẫu thuật Kasai thành công nhất ở trẻ dưới 3 tháng tuổi, vì vậy chẩn đoán sớm là vô cùng quan trọng để cứu sống tính mạng của trẻ sơ sinh.
Nếu thủ thuật Kasai không thành công thì chỉ còn cách điều trị teo đường mật bẩm sinh bằng phương pháp là ghép gan. Phương pháp ghép gan được chỉ định trong điều trị teo đường mật bẩm sinh cho những trẻ sơ sinh đem lại tỷ lệ bệnh nhi sống sau 10 năm lên đến hơn 90%. Vấn đề lớn hiện nay là thiếu mảnh ghép, đặc biệt là đối với những trẻ sơ sinh còn quá nhỏ tuổi. Chính vì vậy, ghép gan trong gia đình, hay nói một cách dễ hiểu là ghép gan cho trẻ bằng cách lấy một nửa gan của bố hay của mẹ để ghép cho trẻ trở nên phù hợp trong điều kiện khan hiếm mảnh ghép hiện nay. Bên cạnh đó bác sĩ và gia đình phải nhanh chóng tìm được một cơ quan hiến tặng thích hợp, trước khi thiệt hại đến gan dẫn tới tử vong.
2. Thời điểm tốt nhất để điều trị teo đường mật
Về mặt lý thuyết, bác sĩ có thể áp dụng điều trị bằng cách phẫu thuật càng sớm càng tốt ngay khi phát hiện ra đứa trẻ bị teo đường mật bẩm sinh. Tuy nhiên, phẫu thuật sớm quá thì đứa trẻ sẽ phải đối diện với nguy cơ bục miệng nối, nghĩa là 2 miệng nối rốn gan và võng tràng bị bục ra, chảy máu, biến chứng nhiều hơn. Vì thế, chuyên gia khuyến cáo nên phẫu thuật cho trẻ từ 1 đến 2 tháng tuổi. Cho đến 100 ngày tuổi, em bé vẫn có cơ hội làm phẫu thuật tốt. Từ 100 ngày tuổi trở đi, tình trạng mật càng ứ càng làm gan xơ thêm nên không tốt cho trẻ.

Vậy giai đoạn vàng để điều trị teo đường mật bẩm sinh cho trẻ sơ sinh gói gọn trong 100 ngày sau sinh, muộn 1 ngày là trẻ mất đi 1% cơ hội thành công, sau 100 ngày, có thể trẻ đã không còn cơ hội phẫu thuật mà phải chờ ghép gan. Phẫu thuật sớm, đúng thời điểm sẽ nâng cao hiệu quả điều trị cho trẻ sơ sinh không may bị teo đường mật bẩm sinh
3. Lưu ý khi điều trị teo đường mật bẩm sinh
- Nhịn ăn và nuôi dưỡng tĩnh mạch tới khi trẻ có phân vàng hoặc xanh sau mổ. Tùy tính chất và màu phân để điều chỉnh khẩu phần ăn hàng ngày;
- Dùng kháng sinh phòng nhiễm trùng đường mật sớm ngay sau mổ, trong 6 tháng đầu sau mổ với Cotrimoxazol liều dự phòng;
- Ursodeoxycholic (UDCA): sử dụng kéo dài trong 18-24 tháng hoặc tới khi trẻ hết ứ mật với liều 15-30 mg/kg/24h;
- Bổ sung các vitamin tan trong dầu A, D, E, K hàng ngày;
- Sử dụng sữa có đạm thủy phân, có các chuỗi acid béo chuỗi ngắn và trung bình;
Teo đường mật bẩm sinh là căn bệnh bắt buộc phải phẫu thuật vì đây là “cứu cánh” đầu tiên cho trẻ sơ sinh. Cha mẹ hãy lưu ý nếu trẻ bị vàng da, có dải phân bạc màu như xi măng từ tuần 2 - 4 sau sinh, thậm chí có một số ít xuất hiện phân bạc màu ngay trong vài ngày đầu khi vừa hết phân su thì hãy đưa trẻ đi khám sớm.
Nội soi mật tụy ngược dòng là kỹ thuật nội soi ít xâm lấn, được sử dụng để chẩn đoán và điều trị nhiều bệnh lý khác nhau như chẩn đoán viêm tụy cấp do sỏi kẹt tại bóng Vater, giun chui ống mật, sỏi đường mật,... Hãy cùng các chuyên gia của tìm hiểu rõ hơn về kỹ thuật này qua bài viết dưới đây.
Túi thừa đại tràng là bệnh lý khá phổ biến, đặc biệt là sau tuổi 40. Khi túi thừa đại tràng bị viêm mà không được chẩn đoán và điều trị hiệu quả có thể để lại nhiều biến chứng nghiêm trọng, dễ gây nhầm lẫn với ung thư đại trực tràng. Vì vậy, cần thực hiện xét nghiệm tầm soát hằng năm để phát hiện bệnh viêm túi thừa đại tràng kịp thời.
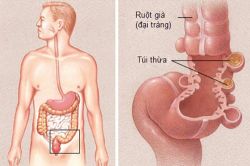
Bệnh túi thừa đại tràngnếu không được chẩn đoán và điều trị sớm có thể để lại nhiều biến chứng nghiêm trọng, trong đó viêm túi thừa là biến chứng thường gặp nhất. Điều trị túi thừa đại tràng biến chứng có thể cần phải kết hợp điều trị nội khoa và phẫu thuật cắt bỏ túi thừa đại tràng.

Thoát vị bẹn chiếm khoảng 75% trong số các loại thoát vị thành bụng. Ống bẹn nằm ở vùng háng. Ở nam giới, tinh hoàn thường đi qua ống bẹn xuống bìu trong thời gian ngắn trước khi sinh. Ở nữ, ống bẹn là vị trí của các dây chằng tử cung.
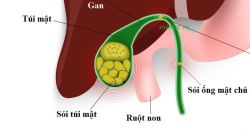
Sỏi ống mật chủ (sỏi đường mật) là sự hiện diện của sỏi trong đường mật chính ngoài gan. Đường mật chính ngoài gan bao gồm ống gan phải và trái, ống gan chung và ống mật chủ.





Phương pháp điều trị theo từng giai đoạn ung thư dạ dày như thế nào? Phác đồ điều trị ung thư dạ dày phụ thuộc rất nhiều vào vị trí mà ung thư bắt đầu hình thành trong dạ dày và phạm vi lan rộng của tế bào ung thư.
Ung thư dạ dày giai đoạn 4 sống được bao lâu?. Càng tiến triển sang đến các giai đoạn sau thì ung thư lại càng khó điều trị. Do đó, việc điều trị ung thư dạ dày giai đoạn 4 sẽ nan giải hơn rất nhiều so với giai đoạn đầu.

Nếu không được điều trị, tình trạng loét đường tiêu hóa sẽ ngày càng nặng và dẫn đến các biến chứng nghiêm trọng như thủng dạ dày – ruột, chảy máu trong và hình thành sẹo.

Nếu cứ để tình trạng viêm dạ dày mạn tính tiếp diễn mà không có biện pháp điều trị thì sẽ có nguy cơ bị loét và xuất huyết dạ dày.