BÀI GIẢNG SẢN PHỤ KHOA TẬP II
NHỮNG YẾU TỐ TIÊN LƯỢNG MỘT CUỘC ĐẺ
I. KHÁI NIỆM TIÊN LƯỢNG MỘT CUỘC ĐẺ VÀ Ý NGHĨA CỦA NÓ
Chỉ có được tiên lượng tương đối đúng đắn và hiệu quả gần tối ưu trênlâm sàng cho một sản phụ sau khi:
- Người thầy thuốc đã thực hiện việc thăm khám đối với thai phụ đầy đủnhững dữ kiện cần thiết cả về:
- Tiền sử của bà mẹ về sức khoẻ sinh sản.+ Tiền sử sức khoẻ sau khi lập gia đình và các thai kỳ đã có trước.
- Tiền sử của thai kỳ này.
- Hiện trạng của thai kỳ về hai phía: mẹ, con (qua 9 bước khám thai quy định).
- Đã sử dụng các phương tiện cận lâm sàng nếu có ở cơ sở (tối thiểu đã cóđược các xét nghiệm về nước tiểu, máu, các số đo huyết áp, tim mạch và tốt nữalà có siêu âm ở quý 2 và 3 của thai kỳ thì càng tốt).
- Từ đó người thầy thuốc sản khoa (bác sĩ, y sĩ, nữ hộ sinh hoặc người đỡđẻ đã được huấn luyện đào tạo có chứng chỉ về sản khoa) có thể dự đoán đượccuộc đẻ sắp tới cho một sản phụ là sẽ thuận lợi hay khó khăn (đẻ thường hay đểkhó?) và từ đó có sự chuẩn bị về hai phía:
- Bà mẹ đang mang thai sắp sinh.
- Và thầy thuốc có sự chuẩn bị chu đáo: cho đẻ tại cơ sở, chuyển tuyến và nếu ở nơi được đón nhận sản phụ đến đẻ sẽ xác định được những vấn đề có thểphải can thiệp, can thiệp bằng cách nào là tốt nhất nhằm đạt kết quả mong muốn là cuộc đẻ an toàn cho mẹ và con. Đồng thời phòng ngừa trước những taibiến sản khoa có thể xảy ra khi chuyển dạ, trong cuộc đẻ, sau khi đẻ... cho mẹvà con.
Vì vậy muốn đạt được việc tiên lượng một cuộc đẻ với đúng ý nghĩa và có chất lượng như đã nêu trên đây thì đòi hỏi cơ bản là:
+ Thầy thuốc phải có kiến thức, có kinh nghiệm chuyên môn.
+ Có thái độ nghiêm túc và trách nhiệm cao trong đó phải:
- Thăm khám cho thai phụ đúng kỹ thuật.
- Quản lý và theo dõi thai sản đúng kỹ thuật.
- Có lương tâm và nhạy bén, kịp thời trong lúc sản phụ đến khám thaicũng như đến đẻ.
+ Có như vậy mới hy vọng làm giảm những tai biến sản khoa cho bà mẹ vàsơ sinh.
II. NHỮNG YẾU TỐ ĐỂ TIÊN LƯỢNG MỘT CUỘC ĐẺ
2.1. Hiểu rõ thế nào là một cuộc đẻ thường? (học viên mô tả)
Tóm tắt lại:
- Đẻ tự nhiên đường dưới sau thời gian chuyển dạ bình thường (kể cả đãcắt nới chủ động tầng sinh In).
- Không phải tác động một vấn đề gì từ chuyển dạ đến sau đẻ rau (từ liệupháp thở oxy đến thuốc men, tác động cơ học).
Thời kỳ hậu sản bình thường. Nghĩa là mẹ khoẻ mạnh, không có bấtthường nào do cuộc sinh đẻ gây ra kể cả về sữa nuôi con sau đẻ.
- Về phía con:
- Tuổi thai đủ 38 - 42 tuần lễ kể từ ngày đầu của kỳ kinh cuối cùng.
- Đẻ 1 thai trọng lượng trên 2500g trở lên.
- Để ngôi chỏm.
- Sau chuyển dạ tự nhiên.
- Sổ thai, sổ rau: tự nhiên, đúng thời điểm, Apgar 1 phút từ 8 điểm trở lên.
2.2. Các yếu tố để tiên lượng cho cuộc đẻ
- Vấn đề là: bao giờ cũng qua: hỏi (tiền sử, sức khỏe, các bệnh đã bị...)
- Thăm khám đầy đủ: nhìn, sờ, gõ, nghe,...
- Theo dõi cả lâm sàng, cận lâm sàng theo quy định.
- Chúng bao gồm:
- Các yếu tố được phát hiện khi hỏi thai phụ.
- Các yếu tố được phát hiện khi thăm khám lâm sàng và cận lâm sàng.
- Các yếu tố đã nảy sinh trong quá trình theo dõi thai sản và tiền chuyển dạ,chuyển dạ đẻ.
- Và các yếu tố phát sinh trong đẻ cho mẹ và cho con.
- Nhận định:
- Nếu 4 vấn đề trên đây đều thấy các chỉ số và diễn biến là sinh lý, bìnhthường (hoặc có biến động nhỏ do có can thiệp dù không dùng thuốc và các biệnpháp khác tác động, kể cả dùng thuốc thì đem lại kết quả bình thường ngay sauđó thì cuộc đẻ tiên lượng là bình thường hoặc tốt.
- Ngược lại: nếu các yếu tố đó cho những chỉ số, những biểu hiện không bìnhthường (dù đã có tác động ít nhiều) mà không có kết quả trở nên bình thường...) thì tiên lượng trở nên dè dặt và có khi phải xác định có nguy cơ tai biến (cho mẹ,cho con hoặc cho cả hai).
- Ví dụ: mẹ lùn, thấp dưới 145cm, khung xương hẹp, lệch, vẹo, thai to, có utiền đạo, bà mẹ đã đẻ nhiều lần, ngôi thai bất thường, có sẹo mổ cũ ở tử cung, đãnạo phá thai nhiều lần, có rối loạn cơn co tử cung, chuyển dạ kéo dài, (CTC)...hoặc v.v....
2.3. Phân loại các yếu tố tiên lượng
Có thể xếp 2 loại yếu tố tiên lượng
2.3.1. Yếu tố tiên lượng có sẵn từ trước
- Bản thân thai phụ đã mang những yếu tố này (không thể thay đổi đượckhi chuyển dạ đẻ) còn gọi là những nguy cơ cao.
- Bao gồm:
2.3.1.1. Bệnh lý ở người mẹ
- Tim, gan, phổi, thận, cao huyết áp, thiếu máu nặng, sốt rét, có u xơ tửcung, u nang kèm theo, sa sinh dục, có các bệnh phụ khoa mạn tính như: rò tiếtniệu sinh dục, có sẹo mổ cũ ở tử cung (sẹo còn ít năm...).
- Bị các bệnh cấp tính, mạn tính khi có thai mới mắc phải: nhiễm độc thainghén, sốt, viêm ruộtthừa, tắc, xoắn ruột...
- Các dị tật từ nhỏ để lại di chứng ở sinh dục (vách ngăn âm đạo, cổ tử cung,tử cung đôi, khung xương hẹp, lệch (sau phẫu thuật, chấn thương, bại liệt...).
- Tuổi mẹ quá trẻ < 19 và quá cao > 40.
- Người mẹ đã đẻ từ 4 lần trở lên.
- Có tiền sử thai nghén nặng nề.
- Phải điều trị vô sinh, sẩy thai liên tiếp.
- Hoàn cảnh riêng tư, trình độ văn hoá, y tế của cả hai vợ chồng.
2.3.1.2. Yếu tố tiên lượng xấu từ phía thai
- Thai quá to.
- Nhiều thai (thai to, trên 2 thai).
- Ngôi thai bất thường (mặt, ngôi ngược, trán, ngang).
- Thai non tháng (< 37 tuần) suy dinh dưỡng.
- Thai già tháng > 42 tuần.
- Các dị tật bẩm sinh ở thai.
2.3.1.3. Yếu tố tiên lượng xấu từ phần phụ của thai (rau + cuống rau)
- Rau bám bất thường (kể cả rau cài răng lược).
- Suy rau (vôi hoá nhiều, có bánh rau phụ).
- Dây rau ngắn quá, dài quá –> quấn cổ, sa dây rau, thắt nút, rau quấnthân thai...
2.3.2. Yếu tố tiên lượng phát sinh từ trong chuyển dạ đẻ
2.3.2.1. Yếu tố toàn thân người mẹ (lúc mới chuyển dạ, chưa có hoặc chưa phát hiện ra).
- Lo lắng sợ hãi (do đau đớn, mệt mỏi, căng thẳng, đói...).
2.3.2.2. Do cơn co tử cung diễn biến bất thường
- Cơn co tử cung không theo quy luật bình thường (với 3 giáng).
- Tức là:
- Từ trên xuống.
- Cường độ giảm dần.
- Thời gian có cũng giảm dần.
- Và trên lâm sàng: các cơn co ban đầu yếu - ngắn - thưa và càng về sau sẽmạnh - dài - mau.
- Cơn co tử cung trong khi đã xảy ra khác thường là:
- Rối loạn tăng co bóp có thể là:
- Tăng cường độ (co mạnh).
- Tăng tần số (cơn co mau).
- Có thể tăng cả 2 (mạnh và mau cùng một lúc).
- Xuất hiện tình trạng tăng trương lực cơ bản do:
- Co thắt (hội chứng Couveler).
- Dãn và căng (đa ối, sinh đa thai...).
- Co bóp tăng kéo dài (ví dụ cho Oxytocin sai chỉ định, lạm dụng).
- Nguyên nhân: do thai bị cản trở không thuận lợi cho lọt, xuống, quay, sổ vìnhiều lý do trong đó có vấn đề khám thai trước đó chưa phát hiện ra:
- Cơ học (nếu có thực thể).
- Cơ năng gây đẻ khó, khi đó phải cho giảm co, dễ phải mổ.
- Rối loạn giảm co bóp:
- Tự nhiên tử cung giảm cường độ (cơn co yếu đi).
- Giảm cơn co toàn bộ (yếu, thưa).
2.3.2.3. Do xoá mở cổ tử cung
Bình thường khi chuyển dạ chính thức, cổ tử cung sẽ xoá và mở dân từ1 - 10cm.
Cổ tử cung ở giữa tiểu khung.
- Mật độ cổ tử cung mềm, xoá hết thì mỏng, không căng cứng và ôm sát đầu ối hoặc ngôi thai (nếu ôi đã vỡ, không phù nề.
- Thời gian và tốc độ mở cổ tử cung bình thường là:
- Ở người con so từ 1-3cm: trung bình mất 8-10 giờ.
từ 3-10cm: trung bình mất 7 giờ nữa.
- Nếu khác với trên là tiên lượng dè dặt mà thường do có tiền sử điều trị đốt nhiệt, điện, sẹo cũ, dùng hoá chất đốt hoặc do phải mổ khoét chóp, cắt cụt cổ tửcung... thì tiên lượng càng khó khăn trong việc mở của cổ tử cung. Theo dõi: saumỗi lần thăm khám đều thấy không tiến triển thêm gì về độ mở.
2.3.2.4. Yếu tố đầu ối
- Là tốt: khi đi dẹt (sát da đầu), màng ối không quá dây, ối vỡ đúng lúc(khi cổ tử cung mở hết vỡ ối là lý tưởng), không có đa ối, thiểu ối, nước ối trong,bình thường không có phân xu.
- Là không tốt khi: ổi phồng, hình quả lê, màng ối dây, ối vỡ non, vỡ sớm...Sẽ kéo theo nhiều nguy cơ khác nữa. Sa dây rau, sa chi, nhiễm khuẩn... Khi cóphân xu ở nước ối là biểu hiện thai đã bài xuất ở tử cung dẫn đến nguy cơ-suy thai.
- Nước ối có máu: rau bong non (do chảy máu ở các mạch máu bánh rau).
2.3.2.5. Yếu tố tim thai: là yếu tố tiên lượng thai suy hay không?
- Trong chuyển dạ đẻ tuỳ theo tình trạng tim thai mà có quyết định tiếp tục theo dõi hay chấm dứt chuyển dạ (can thiệp).

- Do vậy đây là yếu tố quyết định thái độ xử trí rất quan trọng về phía controng chuyển dạ đẻ. Cần phải theo dõi rất sát sao, thường xuyên, và chính xácđể tiên lượng đúng - xử trí đúng.
2.3.2.6. Yếu tố độ lọt của ngôi
- Việc đánh giá độ lọt để quyết định: nguyên nhân có nhiều: cơn co, ôi, độ mở cổtử cung, ngôi và kiểu thế, đầu cúi không tốt, sa dây rau và rau khác thường....
2.3.2.7. Các tai biến trong chuyển dạ
- Rau tiền đạo: đánh giá tình trạng mất máu, từ đó đánh giá được tìnhtrạng mẹ, con... dẫn đến quyết định xử trí khẩn trương hay trì hoãn và theo dõi để can thiệp. Chủ yếu dựa vào phân loại tốt rau tiền đạo (có bài riêng).
- Sa dây rau: là cấp cứu số 1 với thai nhi nếu dây rau còn đập, tiên lượngsống nhiều thì mổ lấy thai ngay (phải nhanh, chính xác và thận trọng. ..). Nếu thấy dây rau không đập, thai đã chết có thể trì hoãn không mổ, theo dõi lấy thaiđường dưới khi đủ điều kiện.
- Sa chi (tay): đẩy thử lên thận trọng nhưng nếu có thêm một yếu tố nàokhác của đẻ khó (con so, mẹ thấp lùn, con có thể to...) nên mổ lấy thai.
II.TÓM LẠI VỀ TIÊN LƯỢNG VÀ DỰ PHÒNG NGUY CƠ MỘT CUỘC ĐẺ
- Tiên lượng một cuộc chuyển dạ và để cho chính xác là rất khó, nhưngphải làm là điều bắt buộc với một thầy thuốc sản khoa (người đỡ đẻ và nóichung rộng ra) để từ đó tránh được những tai biến sản khoa có thể xảy ra đốivới mẹ hoặc con, hoặc cả hai mẹ con sản phụ. Vì vậy mọi thành viên của ekíp đỡ đẻ lúc đó phải nắm vững kiến thức và phải có lương tâm, trách nhiệm nghềnghiệp một cách thực sự đầy đủ thì mới làm tốt được công việc tiên lượng cho một cuộc chuyển dạ và đẻ.Phải làm tốt công việc quản lý thai nghén từ cơ sở, gia đình, cộng đồng, xãhội, làm cho ai cũng thấy trách nhiệm nhắc nhở một người phụ nữ mang thai là:
- Đã đi khám thai chưa.
- Đã khám mấy lần rồi (ít nhất là 3 lần cho 3 tháng đầu, 3 tháng giữa và3 tháng cuối) và phải khám ở cơ sở sản phụ khoa (từ cơ sở trở lên, kể cả tư nhân).
- Đã tiêm phòng uốn ván chưa (tiêm đúng lúc và đúng quy định).
- Đã uống viên sắt chưa (là một viên thuốc có đủ các vi chất cần cho mẹ vàthai từ khi có thai đến sau đẻ 1 tháng).Và nên đến trạm xá, phòng sản, bệnh viện mà đẻ (kể cả cơ sở sản khoa tựnhân có phép).
- Phía thầy thuốc sản khoa (kể từ nữ hộ sinh ở tuyến cơ sở phải biết đượcsố bà mẹ mangthai ở khu vực mình quản lý để hẹn thai phụ tới khám hoặc tựta đến nhà thăm thại cho họ).
- Tự mỗi bà mẹ mang thai biết rõ việc cần thiết phải đi khám thai và đượcnghe những điều hướng dẫn cần thiết của y tế và cộng đồng trong quá trìnhmang thai nhằm thực hiện tốt:
- Chăm sóc tốt trước đẻ khi mang thai (do đã khám thai, quản lý thainghén tại cơ sở y tế có bác sĩ hoặc nữ hộ sinh sản khoa thực hiện và hội chẩnkhác khi cần).
- Chăm sóc tốt trong khi đẻ.
- Chăm sóc tốt sau đẻ.
CÁC CHỈ ĐỊNH MỔ LẤY THAI
I. MỞ ĐẦU
Trong thai sản, vì một lý do nào đó mà nguyên nhân từ phía mẹ, phía thai và phần phụ của thai... không cho phép đẻ hoặc lấy thai ra đường dưới vì có thể gây nguy hiểm cho mẹ hoặccho con hoặc cho cả hai (mẹ và con). Người thầythuốc phải lấy thai ra ảng phẫu thuật (mở bụng và mở tử cung để lấy thai vàphần phụ của thai ra), với những chỉ định và mục đích hợp lý, đó là mổ lấy thainói chung. Vì vậy cần có nhiều chỉ định mổ lấy thai và còn phụ thuộc với từnghoàn cảnh của mỗi quốc gia, địa phương và cơ sở y tế ở đó. Tuy nhiên vẫn có thểchia làm hai loại chỉ định cơ bản của mổ lấy thai.
II. CÁC CHỈ ĐỊNH MỔ LẤY THAI
2.1. Mổ lấy thai trong chuyển dạ đẻ (là vấn đề chính cần nhớ và vận dụng đúng đắn)
Kể từ lúc bắt đầu chuyển dạ chính thức (có ra dịch nhầy màu hồng hoặcvài giọt máu, có cơn co tử cung hoặc ra nước ối...) và tiếp theo đó là sản phụđược theo dõi đầy đủ ở giai đoạn tiềm tàng và chuyển sang gia đoạn hành động(tích cực). Trong quá trình đó thường không quá 12 giờ đối với con dạ và khôngquá 20 giờ đối với con so. Đồng thời cũng có thể xuất hiện một tình trạng cấpcứu do tiến triển không bình thường của chuyển dạ đẻ, hoặc do bệnh lý xuấthiện khi chuyển dạ mà trước đó chưa chẩn đoán hoặc phát hiện được. Vì vậy cácchỉ định mổ cũng phụ thuộc vào hai đối tượng chính là do mẹ và do thai và phần phụ của thai, trong đó các dấu hiệu sau đây:
2.1.1. Chảy máu bất thường
Là những trường hợp thường gặp ở lâm sàng:
2.1.1.1. Rau tiền đạo
Với các thể lâm sàng và nhìn chung nếu tiên lượng con trên 2000g thì nênmổ kịp thời. Cụ thể là:
- Rau tiền đạo trung tâm hoàn toàn: mổ tuyệt đối (kể cả con chết).
- Rau tiền đạo bán trung tâm: mổ lấy thai.
- Rau tiền đạo bám mép: sau bấm ối, máu vẫn chảy: mổ.
- Rau tiền đạo bám thấp hoặc bám mép sau bấm và xé rộng màng ốinhưng cổ tử cung cũng mở không tốt thì nên mổ nếu con trên 2000g.
- Nếu có các yếu tố ngồi không bình thường nữa cũng nên mổ.
2.1.1.2. Rau bong non
- Tuỳ theo thể lâm sàng, khả năng can thiệp và kinh nghiệm của người thầythuốc lúc đó, vào tình trạng chung của mẹ, con và các điều kiện cần thiết chođiều trị cấp cứu. Tuy nhiên vẫn phải nhớ rằng: với thể nặng (hội chứngCouvelaire) phong huyết tử cung rau thì phải mổ cấp cứu và truyền máu nếucần thiết. Với thể trung bình cũng vậy, nói chung là mổ cấp cứu.
2.1.2. Doạ vỡ tử cung
- Do chuyển dạ kéo dài, ngôi chỏm không lọt được do nhiều nguyên nhânkhác nhau trên lâm sàng có dấu hiệu doạ vỡ tử cung (cơn co cường tính, đoạndưới kéo dài, vòng Bandl, sản phụ kêu đau nhiều, dây chằng tròn hai bên sờ thấy bị căng lên... tim thai nhanh vọt hoặc chậm...).
- Do dùng thuốc oxytocin tăng co cơ tử cung sai chỉ định, không đúng liềulượng, không theo dõi đầy đủ.
- Trong các ngôi bất thường: ngôi trán, ngôi ngang, thai quá to, khungchậu hẹp, giới hạn vv... mà do thầy thuốc không phát hiện ra, theo dõi thôngđúng, đủ và sát sao, không tiên lượng được.
2.1.3. Sa dây rau
- Là một cấp cứu sản khoa số 1 cho con vì nếu chậm sẽ đưa đến suy thai và mất tim thai, gây tử vong cho con.
- Về thái độ xử trí lâm sàng cần chú ý là một trường hợp phải mổ nhanh.
- Sa dây rau trước ngôi, ôi còn: mổ lấy thai.
- Sa dây rau ối đã vỡ, thai sống thử đẩy dây rau lên, nếu không được cũngphải mổ lấy thai (thậm chí người đã phải ngồi giữ cho ngôi không chèn vào dâyrau trong khi chờ đợi kíp mổ về hỗ trợ (ở những nơi không có phẫu thuật... Nếu cơn co tăng thì phải cho thuốc giảm co...).
2.1.4. Chỉ định mổ lấy thai do thai
- Thai to (ước tính hơn hoặc bằng 3500g), lưỡng đỉnh (siêu âm là trên100mm, vòng bụng thai to...), nghiệm pháp lọt thất bại.
- Các ngôi bất thường: trán, vai, ngang, ngôi mặt cằm cùng (khó quay về-cằm vệ).
- Ngôi ngược: con to, ở con so > 3200g và con dạ nếu > 3500g, siêu âm cóđường kính lưỡng đỉnh > 95mm. Nếu kết hợp cả sẹo mổ lấy thai cũ, đầu ngửanhiều... cũng nên mổ. Trong đó cần lưu ý ngôi chỏm có sa tay nhưng đẩy lênkhông kết quả.
- Thai quá ngày sinh (trên 42 tuần kể từ ngày thứ nhất của KCC). Đây làchỉ định nhằm cứu thai “đình chỉ thai nghén” phải thông qua chỉ số nước ối (íthoặc hết đi, đẻ chỉ huy không kết quả (có theo dõi monitoring sản khoa), soi ốicó dấu hiệu suy thai...
- Chứa nhiều thai: từ song thai trở lên, phải có chẩn đoán lâm sàng chínhxác và kết hợp với X-quang, siêu âm nếu cần thiết để xem:
- Hai đầu có chèn nhau không?
- Một đầu xuôi, một ngược hoặc các ngôi có mắc, dính nhau không?
- Từ 3 thai trở lên (nếu ước tính mỗi thai từ > 1500g trở lên).
- Trọng lượng các thai (nếu > 2500g trở lên thì nên mổ).
2.1.5. Chỉ định mổlấy thai do phía mẹ
1. Con so lớn tuổi (trên 35 tuổi) có nơi đề nghị trên 30 tuổi là mẹ lớn tuổi.
2. Tình trạng bệnh lý của mẹ:
- Cao huyết áp đơn thuần (không được điều trị, theo dõi đầy đủ).
- Bệnh tim dù tiên thiên hay mắc phải đã có suy tim (đặc biệt chú ý tớihẹp 2 lá và hẹp + hở 2 lá).
- Thiếu máu nặng (huyết sắc tố (Hb) dưới 7g/lít).
- Lao phổi, hen phế quản mãn, tâm phế mãn.
- Đái tháo đường (cả mẹ và con đều có nguy cơ).
- Bệnh viêm gan - vàng da cấp tính ở mẹ (nguy cơ chảy máu, hôn mê sau đẻ).
- Nhiễm độc thai nghén thể nặng.
3. Vì có tiền sử mổ lấy thai hoặc có sẹo mổ cũ ở tử cung (đây là tỷ lệ chỉđịnh mổ rất cao, đã tới 80-90% số trường hợp) do đó nếu muốn theo dõi, thử thách sản khoa thì chính bác sĩ đó phải trực tiếp thực hiện, khi thấy không kếtquả thì phải mổ (không nên làm sai phác đồ đã quy định). Nhất là sẹo mổ lấythai chưa quá 24 tháng đã có thai lại.
4. Một số chỉ định xuất hiện trong theo dõi chuyển dạ đẻ:
- Do cổ tử cung không mở hơn dù đã sử dụng thuốc, chờ đợi đúng thời giancủa biểu đồ chuyển dạ.
- Nghiệm pháp lọt cho ngôi chỏm không kết quả dù cổ tử cung đã mở hết(thường do cúi không tốt của ngôi).
- Cơn co tử cung rối loạn: sử dụng thuốc đúng chỉ định, liều lượng, tiênlượng về ngôi đúng nhưng không đẻ đường dưới được, mẹ mệt, có nguy cơsuy thai.
- Suy thai cấp: là vấn đề xảy ra trong khi có sự theo dõi tốt (nghĩa là quamáy monitoring hoặc ống nghe tim thai đếm trực tiếp cả 1 phút) và thấy có dấuhiệu suy thai rõ mà lâm sàng, siêu âm không thấy được (ví dụ: dây rau ngắn,dây rau quấn cổ trên 2 vòng, xoắndây rau, hiện tượng mạch máu bám màng ởdây rau...) mà xuất hiện đột ngột của suy thai cấp, cần phải mổ nhanh, kịp thời.
2.2. Các chỉ định mổ lấy thai có tính dự phòng
Lâm sàng thường gọi là mổ chủ động, thường tính tuổi thai > 37 - 39 tuần.
2.2.1. Khi chưa có chuyển dạ
Chỉ cần qua khám thai, theo dõi mà ta có thể quyết định mổ là đúng đắn như:
2.2.1.1. Khung chậu
- Khung chậu hẹp toàn diện (đặc điểm cần nhớ: nhô hậu vệ < 8,5cm).
- Khung chậu méo (đo chám Michaelis) + nhô hậu vệ < 8,5cm.
- Khung chậu hình phễu (đo đường kính lưỡng ụ ngồi < 9cm làm thaikhông sổ được dù đã lọt qua eo trên.
2.2.1.2. Có sự cản trở đường xuống và lọt của ngôi
Bao gồm:
- Có các u tiền đạo: u nang, u xơ, u sau phúc mạc, u của thận, trực tràng,mạc treo ruột v.v... (tuy ít gặp), tử cung đôi.
- Tử cung có sẹo mổ cũ dính, xấu, thời gian mổ lần trước dưới 18 tháng...hoặc có sẹo mổ đã hơn 2 lần trở lên...
- Sẹo mổ cũ dính, xấu kể từ thành bụng vào, khám thấy dính với tử cung.
- Nhiễm độc thai nghén nặng, thai đã > 37 tuần.
- Thai suy mạn tính hoặc cấp tính.Các dị dạng về sinh dục: tử cung đôi, hai sừng, có vách ngang tử cung ở đáy,âm đạo, cổ tử cung... và tử cung đã mổ hoàn chỉnh (phẫu thuật Stranssmannghép 2 buồng tử cung thành một).
- Một yếu tố nữa là có sự kết hợp giữa các yếu tố chủ quan, khách quan vàxã hội (yêu cầu và đề nghị của sản phụ) và thầy thuốc cần nhận định là thai nhikhông dị dạng là cần thiết (đó là một vấn đề tâm lý cho cả thầy thuốc và sảnphụ và thân nhân của sản phụ). Đây là vấn đề tế nhị, dễ gây tăng tỷ lệ mổ lấythai.
- Trong lĩnh vực điều trị vô sinh là IVF (thụ tinh trong ống nghiệm) nênmổ là chính, cùng với lý do con quý, con hiếm...
- Các bệnh nhân HIV(+) chỉ mổ khi có chỉ định sản khoa.
Dù sao cần nhớ rằng: nếu đã mổ chủ động thì hầu như phải hướng tới: consống và phát triển được trừ khi mổ vì cứu mẹ là chính (phải tư vấn đầy đủ chocả sản phụ, chồng, thân nhân (có cam đoan trước mổ).
ĐẺ KHÓ DO BẤT THƯỜNG CỦA CƠN CO TỬ CUNG
I. ĐẠI CƯƠNG
Chuyển dạ đẻ là hiện tượng sinh lý bình thường mà kết quả là thai nhi vàphần phụ được sổ ra ngoài cơ thể người mẹ sau một thời gian thai nghén chừng40 + 2 tuần. Người ta ví những hiện tượng trong khi đẻ giống như một viên đạnđi qua nòng súng: trong đó viên đạn là thai nhi và các phần phụ của thai, nòngsúng là khung chậu và các phần mềm của người mẹ: tử cổ tử cung, âmđạo và tầng sinh môn. Động lực để đẩy viên đạn thoát ra khỏi nòng súng ở đâychính là cơn co tử cung và khi sổ thai có sự góp phần của cơn co thành bụng haysức rặn của người mẹ. Nhiều tác giả đã coi cơn co tử cung là động lực chính của cuộc chuyển dạ. Điều đó có nghĩa là một cuộc chuyển dạ muốn tiến triển bìnhthường thì ngoài các các yếu tố: ngôi thai, sự tương xứng thai và khung chậu,sức khoẻ chung của người mẹ, sự bình thường của bản thân thai nhi và cácphần phụ của thai nhi... thì cơn co tử cung bình thường có tầm quan trọng đặc biệt. Mọi rối loạn của cơn co tử cung đều gây khó khăn thậm chí làm đình trệcuộc chuyển dạ, mà kết quả là phải phẫu thuật để lấy thai ra. Người ta thường nói tới hai loại rối loạn của cơn co tử cung: co bóp của tử cung tăng trong đó baohàm cả sự tăng trương lực cơ bản bất thường của cơ tử cung và co bóp của cơ tửcung suy giảm. Muốn hiểu đầy đủ vấn đề chúng ta phải hiểu thế nào là một cơnco tử cung sinh lý bình thường.
II. NGHIÊN CỨU CƠN CO TỬ CUNG
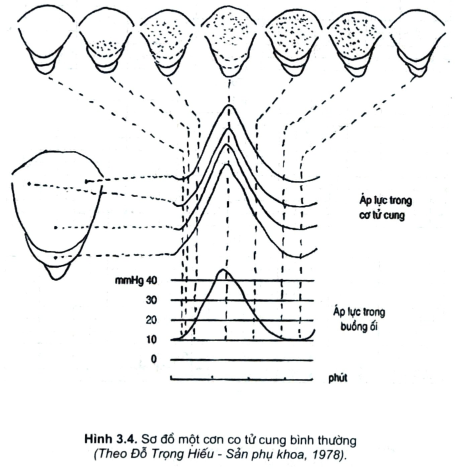
- Một đặc tính của cơ tử cung trong quá trình thai nghén là tăng khả năngco rút và co bóp. Vào những tháng cuối của thai nghén do có sự gia tăng của các chất: oxytocin, prostaglandin, angiotensin, serotonin, acetylcholin, adrenalin,nor-adrenalin... các cơn co Braxton Hicks xuất hiện một vài tuần trước khichuyển dạ và cuối cùng cơn co tử cung xuất hiện nhịp nhàng, đều đặn, tăng dầncả bộ ba: cường độ, tần số và biên độ khi chuyển dạ thực sự bắt đầu.
- Trước đây để phát hiện và theo dõi cơn co tử cung người ta thường dựa vào:
- Cảm giác đau của người mẹ: nhưng chỉ khi cường độ của cơn co tử cungđạt > 25mmHg sản phụ mới cảm giác đau. Và không ít trường hợp người mẹ rấthoặc không có cảm giác đau trong quá trình chuyển dạ. Các cơn co BraxtonHicks cũng không gây cảm giác đau cho người mẹ.
- Tay người thầy thuốc đặt lên bụng sản phụ để phát hiện cơn co tử cung,nhưng điều này cũng chỉ phát hiện được các cơn co tử cung khi nó đạt trên20mmHg.
- Ngày nay, sau công trình nghiên cứu của nhóm các thầy thuốc ởMontevideo (Urugoay) đại diện là Caldeyro - Barcia, Alvarez tiến hành, cơn co tửcung đã được nghiên cứu tỉ mỉ và kỹ càng. Các ông đưa ra khái niệm hoạt độ tửcung được được tính bằng tích số của cường độ cơn co tử cung tính bằng tích số của cường độ cơn co tử cung tính bằng mmHg và tần số các cơn co trong 10 phút.Đơn vị tính hoạt độ tử cung là đơn vị Montevideo (USM). Các ông nhận thấy rằng:
- Các cơn co Braxton Hicks: hoạt độ tử cung < 50 U.M.
- Bắt đầu chuyển dạ, hoạt độ tử cung chừng 85 U.M: trung bình cường độcủa các cơn co là 28mmHg và có 3 cơn co trong 10 phút, trương lực cơ bản của tửcung ở giai đoạn này ~ 8mmHg.
- Kết thúc giai đoạn I chuyển dạ khi cổ tử cung đã mở hết hoạt độ tử cunglà 187 U.M. Lúc này cường độ của mỗi cơn co ~ 41mmHg và tần số ~ 4,2 cơn cotrong 10 phút. Trương lực cơ bản giai đoạn này là ~ 10mmHg.
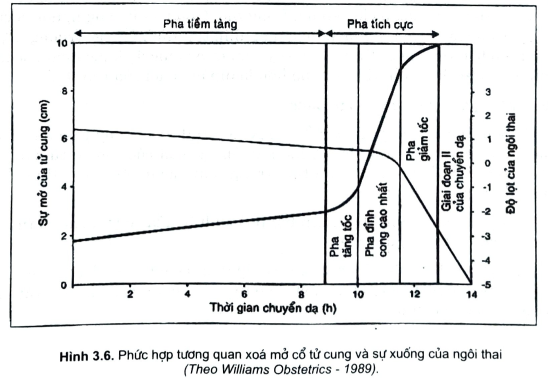
- Bước sang giai đoạn II là giai đoạn sổ thai hoạt độ tử cung ~ 235 U.M.Lúc này cường độ trung bình của các cơn co ` 47mmHg và có chừng 5 cơn cotrong 10 phút (hình 3.1).
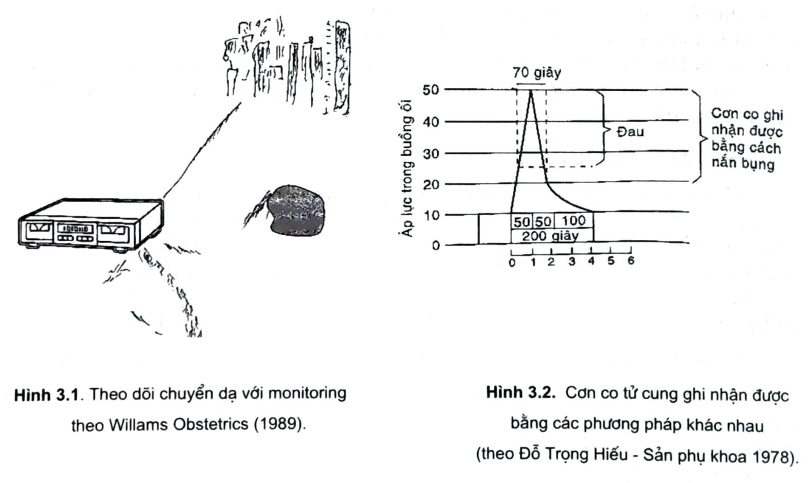
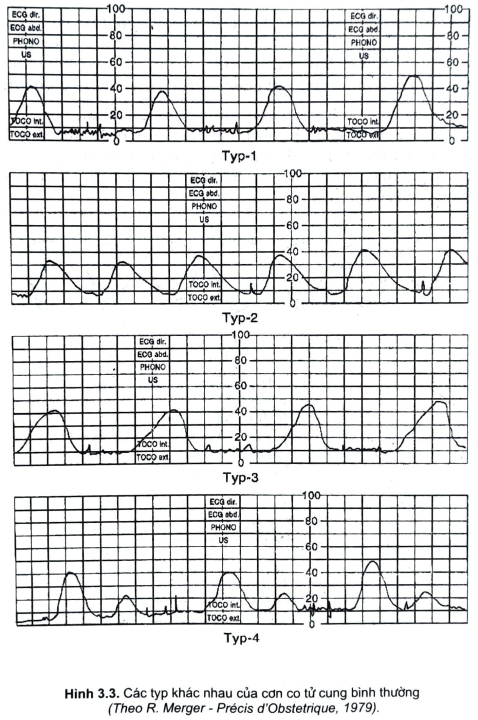
- Xuất phát điểm (nguyên uỷ) của các cơn co thường của hai sừng - gần chỗxuất phát của hai vòi tử cung - của tử cung. Thường thì một điểm hoặc là bên phải hoặc là bên trái sẽ khống chế điểm bên kia. Người ta thấy rằng điểm xuấtphát bên phải khống chế trong hầu hết các trường hợp. Cơn co sẽ được lan toảtừ sừng tử cung xuống các phần dưới, càng xuống dưới cơn co càng giảm vềcường độ và biên độ. Khi có bất đồng trong quy luật này về điểm xuất phát, sựlan toả, thời gian đều dẫn tới rối loạn chức năng co bóp của tử cung (hình 3.2).
- Cơn co tử cung bị ảnh hưởng bởi tình trạng người mẹ, thai nhi và phầnphụ của thai. Ngoài ra nó còn bị ảnh hưởng bởi các thuốc được sử dụng tron gkhi chuyển dạ và tư thế của bệnh nhân: nằm ngửa cơn co tử cung nhiều hơnnằm nghiêng. Mặt khác, cơn co tử cung lại gây ra sự xoá mở cổ tử cung, tạo đầuối và ngôi thai lọt và sổ ra ngoài.
III. CO BÓP CỦA TỬ CUNG TĂNG
3.1. Nguyên nhân
Trước một trường hợp co bóp tử cung tăng người ta phải tìm ngay cho đượccác nguyên nhân, đặc biệt là các nguyên nhân cơ giới.
- Về phía người mẹ: do khung chậu hẹp, bất tương xứng khung chậu mẹ vàthai nhi, khối u tiền đạo, cổ tử cung không mở hay những dị dạng: tử cung kémphát triển, tử cung đôi. Cuối cùng cũng phải kể đến các nguyên nhân thần kinhđặc biệt ở những người con so lớn tuổi, có con quý hiếm...
- Về phía thai nhi: thai to toàn bộ hay từng phần gây bất tương xứng thai -khung chậu, não úng thuỷ... hoặc do ngôi thế của thai bất thường làm cho thaikhông lọt, không sổ được.
- Về phía phần phụ: ối đã vỡ sớm làm giảm thể tích tử cung gây tăng cobóp tử cung. Cuối cùng cũng phải kể đến nguyên nhân về phía thầy thuốc đãlạm dụng các thuốc tăng co bóp tử cung: oxytocin - prostaglandin.
3.2. Triệu chứng
- Cơ năng: sản phụ kêu la, đau nhiều, có khi đau liên tục không có giaiđoạn nghỉ ngơi giữa các cơn co tử cung..
- Thực thể: các cơn co tử cung tăng cả về cường độ, biên độ và tần số nênngay cả bằng tay đặt lên bụng sản phụ người thầy thuốc cũng dễ dàng chẩnđoán được tình trạng tăng co bóp của tử cung.
- Ngày nay, nhờ monitoring sản khoa người ta ghi lại được trị số của cơn cotử cung chính xác: ở đây các trị số đều tăng cao so với trị số trung bình của conco tử cung ở từng giai đoạn chuyển dạ. Đồng thời trên monitoring người ta cũngthấy được tình trạng thai nhi biểu hiện qua nhịp tim thai. Oở các trường hợp tửcung tăng co bóp thường có tình trạng suy thai ở các mức độ khác nhau: sẽ xuấthiện dip I liên tục hoặc dip II hay nặng hơn là dịp biến đổi của tim thai.
3.3. Ảnh hưởng của từng co bóp tử cung
- Co bóp tử cung tăng trước hết sẽ gây nên tình trạng suy thai ở các mứcđộ khác nhau nhất là khi đi đã vỡ, lúc này áp lực của các cơn co tử cung tácđộng trực tiếp đến thai nhi cộng với tình trạng tuần hoàn mẹ - rau - thai nhi bịsuy giảm do co bóp tử cung tăng.
- Co bóp tử cung tăng không còn hài hoà sinh lý nữa sẽ làm cho cổ tử cungkhó xoá mở chuyển dạ ngừng trệ.
- Nếu không được phát hiện và xử trí kịp thời các nguyên nhân tăng co bóptử cung có thể dẫn đến vỡ tử cung nhất là ở tử cung có sẹo mổ cũ, có dị tật, kémphát triển, con dạ đẻ nhiều.

3.4. Xử trí
- Trước hết phải giúp sản phụ bình tĩnh bằng “liệu pháp tâm lý”: những lờiđộng viên, an ủi, hướng dẫn của thầy thuốc lúc này cực kỳ quý báu và quantrọng làm cho sản phụ an tâm trải qua cuộc “vượt cạn” của mình.
- Tìm ngay các nguyên nhân cơ giới như bất tương xứng thai - khung chậu,thai to hoặc các nguyên nhân khác như: u tiền đạo, ngôi thai bất thường, dịdạng ở tử cung... để chỉ định mổ lấy thai kịp thời tránh để vỡ tử cung.
- Thông đái, thụt phân lại vì bàng quang, trực tràng căng cũng gần giốngnhư tình trạng u tiền đạo làm cản trở ngôi thai lọt và có thể gây ra tình trạngtăng co bóp tử cung.
- Cuối cùng mới dùng các thuốc giảm co bóp tử cung như papaverin,spasmaverin, Spasmalgin, Seduxen và trong một số trường hợp đặc biệt cầnthiết người ta có thể cho Dolosal (Dolargan). Và không được quên rằng phảingừng ngay lập tức mọi sự lạm dụng các thuốc tăng co tử cung nếu đang đượcsử dụng.
- Không quên chống suy thai bằng cách cho mẹ nằm nghiêng trái để tránhhiệu ứng Poseiro, thở oxy qua sonde đặt ở mũi mẹ và truyền glucose với vitaming(nếu cần) cho mẹ.
- Nếu điều trị nội khoa tích cực mà co bóp tử cung vẫn không giảm, hoặctình trạng suy thai vẫn ngày một trầm trọng hoặc rất hiếm các bà mẹ chịu đựngkêu la vật vã nhiều người ta buộc phải chỉ định mổ lấy thai ra.
IV. TĂNG TRƯỞNG LỰC CƠ BẢN CỦA TỬ CUNG
Như chúng ta đã biết khi có thai, tử cung tăng khả năng co bóp và co rút.Khi bắt đầu chuyển dạ trương lực cơ bản chừng 8mmHg, kết thúc giai đoạn Ikhi cổ tử cung mở hết trương lực cơ bản trung bình 12mmHg. Để giúp cơn co tửcung có hiệu quả, chuyển dạ tiến triển tốt, trương lực cơ bản phải ở trong giớihạn bình thường. Khi trương lực cơ bản tăng sẽ làm giảm hiệu suất của cơn cotử cung, rối loạn thậm chí đình trệ xoá mở cổ tử cung và ảnh hưởng xấu đếntuần hoàn rau - thai nhi, dễ dẫn đến tình trạng suy thai.
4.1. Nguyên nhân
- Người ta thường gặp nhất hiện tượng tăng trương lực cơ bản của tử cung ởtrong trường hợp rau bong non, nhất là ở thể nặng (hay còn gọi là hội chứngCouvelaire).
- Cũng còn gặp tăng trương lực cơ bản tử cung trong thai đa ối, sinh đôi,thai to do thể tích quá lớn làm tử cung bị căng quá mức.
- Đôi khi cũng có thể gặp tăng trương lực cơ bản tử cung ở những người conso lớn tuổi, tử cung kém phát triển hay thần kinh người mẹ không ổn định, bịkích thích...
4.2. Lâm sàng
- Cơ năng: người mẹ đau nhiều, kêu la vật vã liên tục có khi hốt hoảng, lo sợ.
- Thực thể: khám thấy tình trạng tử cung căng cứng liên tục không có giaiđoạn nghỉ ngơi sinh lý. Điển hình có thể gặp tình trạng tử cung “cứng như gỗ”trong rau bong non.
- Thăm âm đạo; thấy đầu ối phồng căng như muốn vỡ ra bất cứ lúc nào,khó xác định ngôi thai. Nghe tim thai sẽ thấy tình trạng suy thai tuỳ theo thờigian và giai đoạn chuyển dạ.
- Monitoring sản khoa sẽ cho người thầy thuốc sản khoa hiện đại toàncảnh một tình trạng tăng trương lực tử cung xen lẫn tình trạng suy thai ở cácmức độ khác nhau.
4.3. Điều trị
- Trước hết phải giảm đau an thần cho người mẹ bằng “liệu pháp tâm lý”,bằng các loại thuốc Seduxen hay cần thiết Dolargan.
- Điều trị theo nguyên nhân nếu tìm được là tốt nhất: bấm ối sớm ngay ởnhững trường hợp rau bong non, đa ối hoặc đa thai để giảm áp lực buồng tửcung và đưa trương lực cơ bản dần về trị số bình thường. Không hiếm cáctrường hợp sau thủ thuật này cơn co tử cung trở nên nhịp nhàng, đều đặn sinhlý và kết thúc bằng cuộc đẻ đường dưới.
- Có thể dùng các thuốc giảm co bóp tử cung để làm giảm trương lực tửcũng như papaverin, spasmaverin...
- Trong các trường hợp thai to, hay điều trị nội khoa thất bại chỉ định mổlấy thai là hợp lý.
V. CO BÓP TỬ CUNG GIẢM
Ở đây, muốn nói đến giảm cả bộ ba: cường độ, biên độ và tần số của cáccơn co tử cung mà các thầy thuốc lâm sàng còn gọi là cơn co tử cung yếu. Cónhiều nguyên nhân gây nên hoặc là nguyên phát hoặc thứ phát
5.1. Nguyên nhân
- Bệnh lý nặng của các bà mẹ như bệnh tim, lao, thiếu máu... hay suy dinhdưỡng trầm trọng mà ngày nay hiếm gặp ở nước ta.
- Những bà mẹ béo phì, những bà mẹ có tử cung nhỏ (nhi dạng).
- Các tử cung bị căng quá mức trong đa ổi, chửa đa thai hay thai to.
- Các tử cung bất thường như có u xơ tử cung.
- Các cuộc chuyển dạ kéo dài làm người mẹ quá mệt mỏi.
5.2. Lâm sàng
- Cơ năng: người mẹ cảm thấy cơn đau thưa dần rồi mất hẳn.
- Thực thể: đạt tay lên bụng sản phụ ngay cả khi sờ nắn ngôi thai gây kích thích cũng không thấy cơn co tử cung hoặc rất yếu. Nghe tim thai có thể thấy25tình trạng suy thai nếu chuyển dạ kéo dài, ổi đã vỡ lâu. Thăm âm đạo thấy đầuôi căng phồng trong trường hợp đa ối hoặc ối đã vỡ và nếu võ lâu có thể thấytình trạng nhiễm khuẩn đi.
- Monitoring sản khoa là phương tiện ngày nay các thầy thuốc ưa dùng đểcó quyết định đúng đắn và chính xác.
5.3. Xử trí
Phải xử trí theo nguyên nhân mới mong tránh được các tai biến có thể xảyra cho mẹ và thai nhi.
- Nếu co bóp tử cung kém trong trường hợp tử cung căng quá mức ở đa ối,đa thai thì động tác chọc ối là hợp lý. Sau bấm ối (mà an toàn là “tia đi” cơn cotử cung sẽ trở lại đều đặn và nhịp nhàng cuộc chuyển dạ tiến triển tự nhiên màcó khi không cần can thiệp gì thêm nữa.
- Nếu do thai to, do vỡ ối sớm, chuyển dạ lâu ngôi không lọt phải quyếtđịnh mổ lấy thai ngay.
- Ở những bà mẹ bị bệnh lý nặng ảnh hưởng đến toàn bộ cơ thể làm giảmco bóp tử cung thì song song với điều kiện trị bệnh toàn thân của mẹ còn tuỳtừng trường hợp cân nhắc kỹ càng để quyết định mổ lấy thai ngay hay cho đẻchỉ huy với việc sử dụng các thuốc tăng co tử cung.
- Chỉ khi đã cân nhắc thật kỹ lưỡng mới quyết định cho đẻ chỉ huy với cácthuốc tăng co tử cung nhưng phải theo dõi rất sát. Oở những trường hợp ối vỡnon, ối vỡ sớm trước khi quyết định truyền oxytocin phải đánh giá chỉ số Bishop; nếu chỉ số này dưới 3-4 điểm nên gây chín mùi cổ tử cung với việc đặtCytotec 100 mg trong âm đạo. Chỉ khi chỉ số Bishop > 6 điểm đẻ chỉ huy mới hyvọng thành công.
- Tất cả mọi sự lạm dụng thuốc tăng co tử cung đều có thể dẫn đến nguy cơgây suy thai hoặc vỡ tử cung.
- Tất cả mọi trường hợp ối vỡ đã > 6h đều phải cho kháng sinh dự phòngnhiễm khuẩn.
VI. KẾT LUẬN
Đẻ khó do bất thường của cơn co tử cung là một trong những nguyên nhânkhó chẩn đoán, điều chỉnh và dễ bị lạm dụng nhất là ở những nơi không có đủphương tiện theo dõi và lại ít kinh nghiệm lâm sàng. Phải luôn nhớ rằng mọi sựlạm dụng các chỉ định đều dễ dẫn đến những hậu quả nguy hiểm khó lường chomẹ và cho thai nhi đôi khi gây kiện cáo sau đó làm phức tạp cho cả thầy thuốcvà cơ sở đó (đó là kinh nghiệm thực tế đã xảy ra). Do vậy, chỉ can thiệp đúng lúc(thời điểm của cuộc chuyển dạ để cả 2 phía: thai phụ và sơ sinh (mẹ và con),thầy thuốc sản khoa (người đỡ đẻ) phải thống nhất sử dụng các can thiệp khoahọc, đúng, hợp lý kể cả phải mổ lấy thai khi không cho phép để đẻ đường âmđạo nữa. Đó là hiểu đúng với cái tâm và trách nhiệm của thầy thuốc sản khoa trong việc sinh đẻ của bà mẹ và ra đời an toàn của em bé sơ sinh.
ĐẺ KHÓ DO KHUNG CHẬU
I. ĐẠI CƯƠNG
Đẻ khó do nguyên nhân khung chậu không bình thường trước đây gặp vớitỷ lệ gần 5%. Trước đây, đẻ khó do nguyên nhân khung chậu được các thầythuốc đặc biệt quan tâm, thăm khám tỷ mỉ để gây chuyển dạ đẻ non, tránhnguy cơ bất tương xứng khung chậu và thai nhi nếu chờ đợi cho thai nhi đủ tháng. Ngày nay nhờ những tiến bộ của khoa học nói chung và y học nói riêngtrong đó có phần đóng góp của dinh dưỡng, nhi khoa, nội tiết... loại hình đẻ khó do nguyên nhân khung chậu ngày một giảm dần. Nhờ làm tốt công tác hỗ trợsinh sản trong đó bao hàm sinh đẻ kế hoạch, thăm khám quản lý thai nghéntốt, tiến bộ không ngừng của gây mê hồi sức, đặc biệt là kỹ thuật mổ lấy thaiqua đoạn dưới tử cung ở đầu thế kỷ XX, các chỉ định mổ lấy thai được áp dụngrộng rãi, nghiệm pháp lọt ngôi chỏm được hoàn thiện, nên đẻ khó do nguyênnhân khung chậu được chẩn đoán sớm và xử trí kịp thời và không còn là nguyênnhân phức tạp. Khu chậu được chia làm hai phần là: khung chậu to (hay còngọi là đại khung) và khung chậu nhỏ (hay tiểu khung). Để đo các đường kínhcủa đại khung người ta sử dụng compa sản khoa (còn gọi là compaBaudelocque). Đại khung gồm có 3 đường kính ngang đáng chú ý là:
- Đường kính lưỡng gai chậu trước trên: 22,5cm.
- Đường kính lưỡng mào chậu: 25,5cm.
- Đường kính lưỡng mấu chuyển xương đùi: 27,5cm và có một đường kínhtrước sau hay còn gọi là đường kính Baudelocque 17,5cm.
- Nhưng đại khung ít có vai trò quan trọng trong sản khoa, tuy nhiên nếuđại khung quá nhỏ cũng sẽ kéo theo tiểu khung hẹp gây khó khăn cho cuộc đẻ.
- Tiểu khung được hình dung là một hình ống gồm có ba eo:
- Eo trên: là mặt phẳng trên cùng của tiểu khung. Khi thai nhi qua bìnhdiện này gọi là lọt, gồm có các đường kính chéo, ngang và trước sau, nhưngquan trọng nhất là đường kính trước sau < 10,5cm khung chậu giới hạn khiđường kính trước sau: 8,5cm đến 10,5cm, còn khi đường kính trước sau < 8,5cmlà khung chậu hẹp.
- Eo giữa: người ta quan tâm đến 01 đường kính là lưỡng gai: bình thườngđường kính này: 10,5cm.
- Eo dưới: đường kính được quan tâm nhất là lưỡng ụ ngồi, bình thường:1lcm. Con đường kính trước sau có thể rộng ra được do xương cụt bị đẩy ra saukhi ngôi thai đè vào.
- Ngoài ra người ta còn quan tâm đến góc dưới vệ nếu góc này < 80° thì thai nhisẽ rất khó sổ và dễ bị sang chấn (theo Dương Thị Cương và Phan Trường Duyệt).
- Có nhiều cách phân chia các loại khung chậu hẹp. Trong đó có tác giả chia làm:
- Khung chậu hẹp đối xứng.Khung chậu hẹp không đối xứng: bao gồm các loại khung chậu có cácđường kính hẹp không đều nhau, khung chậu bị biến dạng thường gặp ở nhữngngười có dị dạng hay chấn thương như: trật khớp háng, lao khớp háng hay vẹo cột sống.
- Các khung chậu bất thường sau chỉnh hình xương.
- Để đánh giá mức độ méo của khung chậu hẹp không đối xứng người taphải dựa vào trám Michaelis. Trám Michaelis được giới hạn trên là gai đốt sốngthắt lưng 5 (S,), dưới là đỉnh của nếp liên mông, hai bên là hai gai chậu sautrên. Bình thường hai đường chéo dọc và ngang cắt nhau để chia đường chéo dọclàm hai phần không đều nhau, phần trên 4cm và phần dưới là 7cm, còn đườngchéo ngang được chia làm hai phần đều nhau là 0,5cm mỗi phần.
- Lại cũng có tác giả phân chia loại khung chậu bất thường theo cách đơngiản và gần với thực tế lâm sàng hơn. Đó là các loại khung chậu:
- Hẹp eo trên: khi đường kính trước - sau (đường kính nhô - hậu vệ) < 8,5cm.
- Hẹp eo giữa: khi đường kính lưỡng gai hông < 10,5cm.
- Hẹp eo dưới: khi đường kính lưỡng ụ ngồi < 1lcm.

- Ngày ngay những khung chậu hẹp eo giữa và eo dưới các nhà sản khoađều thống nhất có xu hướng mổ lấy thai để tránh suy thai và sang chấn sơ sinh,mặt khác cũng tránh sang chấn cho mẹ vì ở những cuộc đẻ bình thường dưới vớiloại khung chậu này thường phải can thiệp nhiều bởi các thủ thuật sản khoa.
- Dựa vào đường kính nhô - hậu vệ, đánh giá khung chậu bình thường, giớihạn, hay hẹp và trám Michaelis có cân đối hay không mà quyết định tiếp tụctheo dõi cuộc chuyển dạ hay phải chỉ định mổ lấy thai và có làm nghiệm pháp lọt ngôi chỏm hay không.
II. GIỚI THIỆU CÁC LOẠI KHUNG CHẬU HẸP, ĐỐI XỨNG
2.1. Khung chậu hẹp không di lệch
- Khung chậu hẹp hoàn toàn đối xứng và cân đối
- Đó là loại khung chậu mà có tất cả các đường kính đều nhỏ hơn bìnhthường nhưng đều: đường kính trước sau, đường kính chéo, đường kính ngangđều nhỏ. Loại khung chậu này gặp ở những người nhỏ bé, thường người mẹ ởViệt Nam thấp < 1,45m. Loại khung chậu này cả 3 eo của tiểu khung đều hẹp.-
- Khung chậu dẹt:
- Khung chậu loại này có đường kính trước sau nhỏ, nhưng các đường kínhkhác có thể bình thường và đối xứng nhau. Nguyên nhân thường do đi quá sớmhoặc mang vác quá nặng.
- Khung chậu hẹp ngang:
- Còn gọi là loại khung chậu Maygrier, nó mang tên một nhà sản khoangười Pháp. Khung chậu có các đường kính ngang hẹp ở cả eo trên và eo dưới.Nguyên nhân gần giống khung chậu dẹt.
- Khung chậu dẹt và hẹp:
- Loại khung chậu này ngày càng hiếm gặp. Nguyên nhân do còi xương hoặcsuy dinh dưỡng từ tuổi ấu thơ.
- Các đường kính đều giảm, đặc biệt là đường kính trước sau.
2.2. Khung chậu hẹp không di lệch nhiều
- Khung chậu của bệnh nhũn xương (B. osteomalacique)
- Hay gặp ở Bắc Phi ở tuổi trưởng thành do nguyên nhân suy dinh dưỡng,thiếu vitamin D và một số muối vô cơ, bệnh đặc biệt trầm trọng khi có thai làmkhung chậu bị biến dạng. Bệnh thường gặp ở con ra có thể đã có những lần đẻtrước bình thường. Mổ lấy thai sau đó triệt sản để tránh bệnh lặp lại trongnhững lần thai sau.
- Khung chậu của người loạn sản sụn (B. achondroplatique).
- Nguyên nhân là do xơ cứng sụn tiếp hợp của các xương dài. Đây là bệnh ditruyền không thường xuyên do mẹ truyền ngẫu nhiên. Người mẹ lùn không cầnđối: các chi ngắn ngủn, thân bình thường, đầu ngắn và to. Khung chậu thường nhỏ hẹp.
2.3. Khung chậu hẹp biến dạng và di lệch
- Khung chậu cong sau của những người gù (Bacyphotique) sự biến dạngvà di lệch của khung chậu do sự biến dạng của cột sống, thường gặp trong laocột sống. Khung chậu cong sau có eo trên rộng, eo dưới hẹp. Chẩn đoán loạikhung chậu này không khó khăn gì.
- -Khung chậu cong trước (B.Cordotique):Sự biến dạng và di lệch do nguyên nhân chuyển động: tật đi khập khiễnghai chân. Loại khung chậu này có eo trên hẹp nhưng eo dưới rộng. Sản phụ nằmngửa ta có thể luồn tay qua lưng và giường một cách dễ dàng.
III. MỘT SỐ DẠNG KHUNG CHẬU HẸP KHÔNG ĐỐI XỨNG
- Khung chậu hẹp không đối cứng có nguồn gốc từ động vật. Tật đi khập khiễng một bên.
- Thường gặp ở những người có trật khớp háng một bên, bại liệt một chân,lao khớp háng một bên.
- Chẩn đoán khung chậu lệch trên những sản phụ này không khó. Khungchậu của những sản phụ này có các đường kính chéo không đều nhau và trámMichaelis méo bất thường.
- Khung chậu hẹp không đối xứng có nguồn gốc từ cột sống.
- Điển hình là khung chậu của những người cong vẹo cột sống (Scoliose). Với hình dạng đặc biệt của các sản phụ này việc chẩn đoán không khó khăn.
- Khung chậu hẹp không đối xứng có nguồn gốc từ xương chậu
- Đó là các khung chậu kém phát triển, bị gãy xương hay bị các khối u xương.
- Những khung chậu này bị biến dạng và các đường kính bị thay đổi gâykhó khăn cho cuộc đẻ.

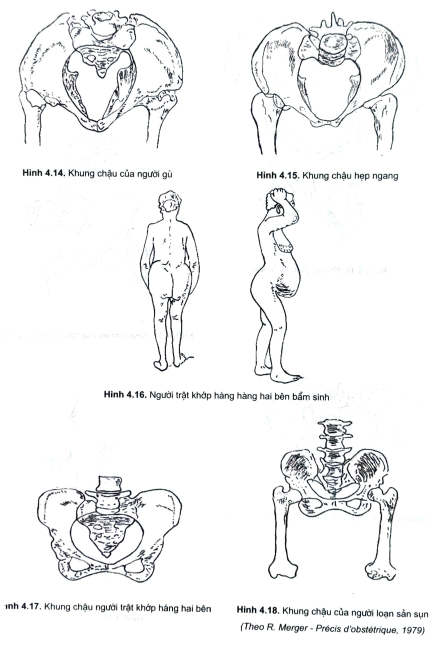
IV. THĂM KHÁM, PHÁT HIỆN VÀ HƯỚNG XỬ TRÍ TRƯỚC MỘT KHUNG CHẬU HẸP
4.1. Lâm sàng
- Hỏi bệnh là phần thăm khám đầu tiên và quan trọng. Ta sẽ tìm đượcnhững nguyên nhân còi xương, suy dinh dưỡng ở tuổi ấu thơ. Hoặc những bệnhlý cột sống, khung xương chậu trước đó như: lao khớp háng, bại liệt, chấnthương,... Những lần có thai và đẻ trước thường khó khăn, phải can thiệp nhiềuhoặc ventouse hoặc forceps hay rách tầng sinh môn rộng và phức tạp...
- Khám toàn thân thường thấy một sản phụ thấp bé < 1,50m, đặc biệt khi< 1,45m. Ngoài ra còn thấy những di chứng của các bệnh lý trước đây: ngực dôcao của còi xương tuổi thơ ấu, dáng đi khập khiễng của những khung chậu lệchdo tổn thương khớp háng một bên: lao khớp háng, trật khớp háng... hay chânmột bên ngắn một bên dài do chỉnh hình xương trước đó...
- Khám khung chậu:
- Đo các đường kính ngoài của khung chậu (đại khung) sẽ thấy giảm đángkể.
- Đo trám Michaelis sẽ thấy mất cân đối trong khung chậu lệch.Đo các đường kính của tiểu khung đặc biệt quan trọng là nhô - hậu mu của eo trên sẽ thấy < 10,5cm. Người ta cũng đo góc dưới vệ nếu < 80° và lưỡng ụ ngồi< 11cm thì có nghĩa là khung chậu hẹp eo dưới sổ thai sẽ khó khăn. Cách đođường kính lưỡng ụ ngồi là tìm cho được hai ụ ngồi rồi đo bằng compaBaudelocque rồi phải cộng thêm 0,2cm nữa. Hoặc tìm 2 ụ ngồi bằng 2 ngón taycái của hai tay quay mặt mu vào nhau dịch dần dưới hai ngành ngồi háng củaxương vệ.
- Ngoài ra người ta cũng có thể dùng phương pháp Muller hay phương phápPinard để so sánh đầu thai nhi và khung chậu.
- Phương pháp Muller: một tay cho vào âm đạo và một tay đẩy tử cung hayđầu thai nhi ở trên vệ để hướng đầu thai nhi vào tiểu khung để ước lượng thainhi có lọt được không
- .Phương pháp Pinard: dùng tay đẩy ngôi thai ở tiền vệ vào phía tiểu khungvà ước lượng thai nhi có thể lọt được không.
4.2. Cận lâm sàng
- Phương pháp X-quang:
- Phương pháp này cho biết chính xác eo trên có hẹp hay không. Khi chụpcho tia X đi thẳng góc với eo trên, phía dưới đặt một lưới có kẻ ô từng cm” và đểkhoảng cách tia thích hợp (chụp Télé) ta sẽ có hình ảnh gần giống như hình ảnhthật sẽ đánh giá được tương đối chính xác các đường kính eo trên khung chậu.
- Hướng xử trí:
- Trước một khung chậu hẹp nếu quá rõ ràng: đường kính nhô - hậu vệ< 8,5cm và thai nhi bình thường, chỉ định mổ lấy thai không còn phải bàn cãi.
- Nếu còn do dự và nghi ngờ có bất tương xứng thai và khung chậu và nếungôi là ngôi chỏm “nghiệm pháp lọt ngôi chỏm” sẽ được tiến hành là hợp lý.Để tránh những tai biến có thể xảy ra cho mẹ và cho thai. Các khung chậu cónghi ngờ bất thường cần được theo dõi đẻ ở nơi có phẫu thuật và cần được thămkhám tỉ mỉ trong quá trình quản lý thai nghén. Ngày nay gây chuyển dạ đẻ nonnhững khung chậu hẹp không còn được sử dụng nữa, vì phẫu thuật mổ lấythai đã hoàn thiện với những chỉ định rõ ràng và tránh gánh nặng cho chuyênngành nhi khoa, phải chăm sóc những trẻ sơ sinh non yếu mà tương lai pháttriển của chúng là tiền đồ của mỗi dân tộc.
V. NGHIỆM PHÁP LỌT NGÔI CHỎM
Đó là sự thử thách xem thai nhi có lọt được hay không, khi ngôi thai là ngôi chỏm có chuyển dạ rõ ràng và người thầy thuốc nghi ngờ có sự bất tương xứng thai nhi và khung chậu người mẹ.
5.1. Những chỉ định làm nghiệm pháp lọt ngôi chỏm
- Khung chậu giới hạn mà thai nhi bình thường
- Nghiệm pháp được tiến hành ở những khung chậu có đường kính nhô hậu vệ từ 8,5 đến 10,5cm. Ngôi thai là ngôi chỏm, thai có trọng lượng bìnhthường và đã có chuyển dạ thực sự.
- Nghi ngờ có bất tương xứng thai và khung chậu
Chỉ định này đã bao hàm cả chỉ định khung chậu giới hạn ở trên. Khungchậu ở đây có thể bình thường mà thai to hoặc thậm chí rộng rãi nhưng thaiquá to, người thầy thuốc nghi ngờ có sự bất tương xứng thai và khung chậu.Nhưng phải luôn nhớ rằng nghiệm pháp chỉ được thực hiện khi đã có chuyển dạthực sự và thai nhi phải là ngôi chỏm.
5.2. Điều kiện để làm nghiệm pháp lọt ngôi chỏm
- Ngôi thai phải là ngôi chỏm, đó là điều kiện tiên quyết cho nghiệm pháp.
- Phải làm ở nơi có thể phẫu thuật lấy thai được. Nghiệm pháp lọt ngôi chỏm có thể thành công mà cũng có thể thất bại, đặc biệt khi tiến hành có thể cónhững tai biến, rủi ro sẩy ra như: sa dây rau, doạ vỡ tử cung hoặc suy thai...Nếu lúc đó phải mất thời gian chuyển sản phụ đi sẽ xảy ra tai biến cho mẹ vàcho thai. Và nếu thận trọng hơn nên làm nghiệm pháp khi cơ sở có trình độ vàphương tiện hồi sức sơ sinh tốt.
- Phải đã có chuyển dạ thực sự
- Chỉ được làm nghiệm pháp lọt ngôi chỏm khi cổ tử cung đã mở > 4cm ởngười con rạ và > 5cm ở người con So. Điều này có hai ý nghĩa.
- Để tránh làm nghiệm pháp khi chưa có chuyển dạ, chúng ta sẽ làm chocuộc chuyển khó khăn hơn vì đã gây ra tình trạng vỡ ối non, vỡ sớm nhân tạo dễ dẫn đến nhiễm trùng ổi, suy thai...
- Mặt khác khi ở 4-5cm cổ tử cung sẽ mở36nhanh hơn gần 1cm/1 giờ (theo Wiliams obstetrics), thời gian làm nghiệm phápkhông bị kéo dài, tránh những biến chứng cho mẹ và thai nhi.
- Phải có sự theo dõi sát và cẩn thận
- Tốt nhất nghiệm pháp được làm và theo dõi thường xuyên do một người nhất định trên Monitoring liên tục. Đặc biệt khi có sử dụng prostaglandin hayoxytocin. Mọi biến động về phía mẹ và thai nhi đều phải được ghi chép và phân tích tỉ mỉ.
5.3. Cách tiến hành nghiệm pháp lọt ngôi chỏm
- Chọc ối
- Là tác động đầu tiên của nghiệm pháp lọt ngôi chỏm. Ngay sau đó cầnđánh giá lượng nước ối, màu sắc nước ối, tiến triển của ngôi thai, tình trạng thainhi qua tim thai và cơn co tử cung và những tai biến có thể xảy ra. Sau khi chọc ối: sa dây rau, sa chi... Sau khi ối vỡ kiểm tra kỹ lại ngôi, thế, kiểu thế để quyết định có tiếp tục tiến hành nghiệm pháp hay phải mổ lấy thai nếu ngôi, thế không thuận lợi (thóp trước, trán...).
- Theo dõi cơn co tử cung
- Cơn co tử cung là động lực chính của cuộc chuyển dạ, nên theo dõi cơn cotử cung là cần thiết và quan trọng. Tốt nhất là liên tục theo dõi trên monitoringngười ta sẽ đánh giá cả bộ ba: cường độ, biên độ và tần số rồi tính ra hoat độ tửcung theo đơn vị Montevideo. Hoạt độ tử cung phải phù hợp với giai đoạn của cuộc chuyển dạ và hài hoà với độ mở cổ tử cung.
- Nếu cơn co tử cung yếu sẽ tiến hành đẻ chỉ huy với oxytocin nhỏ giọt tinhmạch (tốt nhất là truyền qua bơm máy) người ta sẽ tính được từng mili đơn vịoxytocin đưa vào cơ thể mẹ. Truyền oxytocin cũng là cả một nghệ thuật: sao chocơn co tử cung gần giống như bản chất sinh lý tự nhiên trong cuộc chuyển dạ,cơn co tử cung phải hài hoà phù hợp với từng giai đoạn xoá mở cổ tử cung. Nếunôn nóng truyền quá nhanh, với liều lượng quá lớn không những làm cuộcchuyển dạ không tiến triển và có khi còn gây ra những tai biến trầm trọng: vỡtử cung, suy thai, ngạt sơ sinh... Chỉ được dùng truyền oxytocin khi đã kết thúcgiai đoạn 3 của cuộc chuyển dạ, nghĩa là rau đã bong và sổ hoàn toàn; nếungừng truyền oxytocin ngay sau khi sổ thai có thể gây ra chảy máu, rò tử cungsau đẻ. Nếu cơn co tử cung quá mạnh phải lập tức tìm ngay nguyên nhân cơgiới; ngôi thế bất thường, bất tương xứng thai và khung chậu... Nếu có, phảidừng ngay nghiệm pháp và chỉ định mổ lấy thai. Sau khi không tìm thấy cácnguyên nhân cơ giới người ta mới cho giảm cơn co tử cung bằng các thuốc:papaverin, spasmaverin...
- Theo dõi tình trạng mẹ:
- Sức khoẻ người mẹ ảnh hưởng trực tiếp đến thai nhi qua tuần hoàn rau -thai nhi, nên phải luôn theo dõi sát toàn trạng mẹ qua tinh thần, thể chất:mạch, nhiệt độ, huyết áp...
- Nghiệm pháp lọt ngôi chỏm có thành công hay không có phần không nhỏ sự hợp tác của các sản phụ với người thầy thuốc.
- Theo dõi tình trạng thai nhi
- Tốt nhất theo dõi trên Monitoring liên tục. Tình trạng thai nhi được thểhiện qua nhịp tim thai biến động ra sao: sinh lý bình thường hay có các dịpbệnh lý xuất hiện cơn co tử cung. Phải dừng nghiệm pháp lọt ngôi chỏm ngaylập tức khi có tình trạng suy thai rõ ràng. Người ta cũng có thể theo dõi tìnhtrạng thai bằng các phương pháp cổ điển nếu không có monitoring như nghetim thai bằng ống gỗ, theo dõi phân xu trong nước ối, cảm giác cử động của thainhi của người mẹ... Nhưng nói chung các phương pháp này hoặc kém chính xáchoặc thiếu khách quan.
- Theo dõi và đánh giá sự tiến triển của ngôi thai
- Mục đích của nghiệm pháp là thử thách xem ngôi thai có xuống, lọt và sổđược không, nghĩa là có đẻ được qua đường dưới hay không, nên theo dõi độ lọtcủa ngôi thai là rất cần thiết và phải tiến hành đều đặn có thể thăm khámngoài hoặc thăm âm đạo thật hạn chế để tránh phù nề cổ tử cung gây khó mở cổtử cung và nhiễm trùng ngược dòng vì lúc này chúng ta đã chọc đầu ối rồi.
- Theo dõi mở cổ tử cung
- Nếu nghiệm pháp thành công, cổ tử cung sẽ mở hài hoà theo thời gian,ngôi thai sẽ lọt và cuộc đẻ được thực hiện qua đường dưới. Nhiều khi nghiệmpháp lọt thất bại chỉ vì nguyên nhân cổ tử cung không mở (mà các thầy thuốclâm sàng quen gọi là cổ tử cung không tiến triển); ngày nay ở những nước tiêntiến nhờ phương tiện theo dõi hiện đại, thuốc men đầy đủ người ta rất ít bị thấtbại khi làm nghiệm pháp lọt do nguyên nhân không mở cổ tử cung.
- Thời gian thực hiện nghiệm pháp
- Thông thường các thầy thuốc đều thống nhất lấy mốc thời gian là 06 giờ.Vì sau 06 giờ chọc ối mà nghiệm pháp vẫn tiếp tục được kéo dài các thầy thuốclo rằng sẽ có nhiễm trùng tiềm tàng hoặc suy thai. Nhưng ở đây thời gian cũngđược hiểu và ứng dụng mềm dẻo tuỳ tình hình chung: nếu đã được 06 giờ làmnghiệm pháp mà phải đợi thêm 30 phút hay 1 giờ nữa cuộc đẻ sẽ kết thúc bằngđường dưới mà không có nguy cơ gì lớn cho mẹ và cho thai nhi thì vẫn có thểtiếp tục nghiệm pháp. Song cũng có những trường hợp chỉ 01 đến 2 giờ sau làngười thầy thuốc đã đánh giá được xem có tiếp tục hay dừng nghiệm pháp lọtrồi. Thậm chí, có trường hợp vừa chọc ối xong đã có suy thai hay sa dây rau thì phải dừng ngay lập tức nghiệm pháp lọt ngôi chỏm để chỉ định mổ lấy thai.
ĐẺ KHÓ DO NGÔI THAI BẤT THƯỜNG
NGÔI MẶT
I. ĐẠI CƯƠNG
- Định nghĩa: ngôi mặt là ngôi đầu ngửa hắn, mặt trình diện trước eo trên.Mốc của ngôi là cằm. Ngôi mặt là ngôi đẻ khó hơn ngôi chỏm. Ngôi mặt kiểu thếtrước dễ đẻ hơn ngôi một kiểu thế sau, nhưng chỉ có một kiểu sổ là cằm vệ, cằmcùng không sổ được.
- Tỷ lệ: 1/50 ca đẻ.
- Trong chuyển dạ có thể cúi hơn biến thành ngôi trán.
II. NGUYÊN NHÂN
- Ngôi mặt nguyên phát rất ít. Đa số ngôi mặt thứ phát, xảy ra trongchuyển dạ khi ngôi cao, bình chỉnh kém, dễ di động.
- Các yếu tố thuận lợi cho ngôi mặt:
- Về phía mẹ: khung chậu hẹp, dị dạng tử cung, tử cung hai sừng, tư thế tửcung lệch bên hay đổ ra trước, tử cung có u xơ ở eo, tử cung nhão do đẻ nhiều lần.
- Về phía thai: thai to, đầu to, u ở cổ, cột sống bị gù, thai vô sọ.
- Về phần phụ của thai: rau tiền đạo, dây rau ngắn, cuốn cổ, đa ối.
III. CƠ CHẾ ĐẺ TRONG NGÔI MẶT
- Lọt: đường kính lọt hạ cằm thóp trước 9,5cm. Lọt không khó khăn. Khilọt mặt trình diện hoàn toàn ở eo trên. Lọt đối xứng, trung tâm của ngôi cũng làtrung tâm eo trên. Đường kính hạ cằm thóp trước trùng đường kính chéo (đặcbiệt đường kính chéo trái 12cm) trong khi đường kính ngang lưỡng gò má (8,5 -9cm) dễ dàng lọt theo đường kính khác. Tuy vậy đường kính lớn nhất của ngôichưa lọt ngay, sẽ lọt sau.
- Xuống và quay: giai đoạn quyết định có thể đẻ đường dưới được hay không. Đường kính thượng chẩm vai (pre-sterno syncipital 13,5 - 14cm không cóthể đi qua eo trên. Vì vậy phải tránh đường kính này, mà phải xuống theođường kính lưỡng mỏm vai nhỏ 9,5cm. Tiến triển ngôi hoàn toàn phụ thuộc vàohướng quay của đầu.
- Hướng ra trước: đầu phải quay 45° đối với kiểu thế trước, và 135° vớikiểu thế sau. Quay phải sớm để đưa cằm về dưới khớp vệ trước khi ngồi xuống.Sự trượt của cằm dưới khớp vệ là có thể bởi chiều dài lớn nhất của cổ tươngxứng với chiều dài của khớp vệ, cho phép triệt tiêu đường kính đường kính lớnnhất. Lấy cằm làm điểm tựa đầu quay xung quanh xương vệ, chẩm nằm tronghõm xương cùng, khối đầu thân không thành một khối. Ngôi theo trục trước saucủa eo dưới, cho phép đầu sổ ra ngoài.
- Hướng ra sau: cằm không thể sổ theo kiểu thế sau vì chiều dài xươngcùng lớn hơn chiều dài cổ xương ức, gây vướng vào thành sau khung chậu, màthành sau dài hơn khớp vệ so với kiểu thế trước. Ngôi không thể xuống được.
- Sổ: cằm vệ sổ được, cằm cùng không sổ được vì thóp trước sẽ cố định ởdưới khớp vệ, sau đó ngửa dần cho tới đường kính ức thóp trước (15cm). Sổ cằmvệ: hạ cằm cố định dưới khớp vệ, sau đó đầu cúi dần để xuất hiện đường kính hạcằm trán, hạ cằm thóp trước, hạ chẩm cằm. Sau khi sổ xong đường kính hạchẩm cằm thì đầu sổ hoàn toàn. Tuy nhiên nguy cơ rách tầng sinh môn dođường kính hạ châm cằm 13,5cm.
IV. TIÊN LƯỢNG
- So với ngôi chỏm, tiên lượng không tốtbằng. Thời gian chuyển dạ lâu hơn,ổi phồng dễ gây vỡ ối sớm gây nhiễm khuẩn đi. Đối với kiểu cằm sau thì khókhăn hơn nhiều vì ngôi có thể bị mắc kẹt trong tiểu khung gây vỡ tử cung. Tiênlượng tốt với kiểu cằm sau thì khó khăn hơn nhiều vì ngôi có thể bị mắc kẹttrong tiểu khung gây vỡ tử cung.
- Tiên lượng tốt với kiểu cắm trước nhưng khisổdễ bị rách âm hộ âm đạo vì đường kính sổ của thai quá lớn.Tiên lượng đối với thai không tốt vì chuyển dạ lâu, nhiều khi phải canthiệp bằng forceps dễ gây sangchấn sọ não. Nếu đẻ được, thai có dấu hiệu uốnkhuôn, mặt tím, phù, đầu dài, thân ưỡn cong.
V. CHẨN ĐOÁN
5.1. Trong khi có thai
- Nhìn: không có gì đặc biệt, vẫn có thể thấy biểu hiện ngôi đầu, tử cunghình trứng.
- Nằm: là phương pháp duy nhất cho biết rõ. Đầu ở phía dưới, chúc vào 10trên. Kiểu cắm trước, khó nắn thấy lưng, bướu chẩm và rãnh gáy, nắn rõ cằmhình móng ngựa, và nắn rõ các chi. Nếu là kiểu cằm sau, nắn thấy bướu chấmto, tròn, rắn, giữa bướu chẩm và lưng có rãnh gáy, gọi là dấu hiệu nhát dìu (trừtrường hợp thai vô sọ), khó nắn thấy cằm và các chi.
- Nghe: tim thai không có gì đặc biệt, vị trí tim thai ở vùng quanh rốn.
- Thăm âm đạo không rõ vì cổ tử cung chưa xoá mở.
- Chụp phim X-quang: thấy hình ảnh cột sống uốn cong, có thể phát hiệnthai dị dạng, thai vô sọ hay có u bất thường ở cổ.
5.2. Trong khi chuyển dạ
- Nhìn, nắn và nghe cũng giống như trong khi có thai nhưng khó hơn vì cócơn co tử cung. Có thể thấy dấu hiệu gợi ý đầu cúi không tốt.
- Thăm âm đạo cần phải thăm khám nhẹ nhàng không gây chấn thương chothai (ví dụ mặt). Là dấu hiệu chính phát hiện ngôi mặt. Khi đi chưa vỡ khám khó khăn vì ối phồng, ngôi cao, phải cẩn thận tránh vỡ ối, khám khi không cócơn co tử cung. Khi đi đã vỡ cổ tử cung mở, luôn sờ thấy đường khớp giữa haixương trán, sống mũi và hai hố mắt, hai lỗ mũi, hàm trên mồm, hàm dưới hìnhmóngngựa. Nhận rõ mỏm cằm là xác định ngôi. Không bao giờ sờ được thóp trước.
5.3. Chẩn đoán thế và kiểu thế
- Mốc ngôi mặt là mỏm cằm.
- Thế: nắn lưng bên nào thì thế bên đối diện vì cằm đối diện với lưng.Kiểu thế vị trí cằm so các phần khung chậu. Có 4 kiểu thế lọt:
- Cằm chậu trái trước (CaCTT) 20%
- Cằm chậu phải sau (CaCFS) 30%
- Cằm chậu phải trước (CaCFT) 27%
- Cằm chậu trái sau (CaCTS) 10%
- Chỉ có các kiểu thế trước mới dễ dàng quay ra trước trở thành cằm vệ mớiđẻ được đường dưới.5.4. Chẩn đoán phân biệt- Ngôi trán: không bao giờ được nhâm với ngôi trán vì là ngôi không có cơchế đẻ đường dưới. Trong ngôi trán không sở được mồm và cằm.41Ngôi mông: khi nào có bướu huyết thanh to mới nhầm với ngôi môngkhông toàn. Dễ nhầm hai má với mông. Phân biệt bằng cách khám ngoài thấyđầu ở trên mạng sườn, thăm âm đạo phân biệt mồm với hậu môn (bằng cách chongón tay thăm dò nếu là mồm có phản xạ mút, nếu là hậu môn có phân xu, chúý chỉ phân biệt được khi ôi đã vỡ).
VI. THÁI ĐỘ XỬ TRÍ
Phải dựa vào tiến triển của ngôi:
- Hướng quay của đầu: nếu cằm quay ra trước (cằm vệ) thì đẻ đường dướiđược. Nếu quay ra sau (cằm cùng) thì phải mổ lấy thai không chậm trễ. Chuyểndạ chậm, lọt khó, hay gây ngừng chuyển dạ. Thai luôn bị đe doạ sa dây rau,chèn ép dây rau giữa chẩm và lưng gây thiếu oxy cho thai, suy thai.
- Sổ thai: khi xuất hiện ở âm hộ cằm, mồm, mũi, trán, thóp trước và chẩm,sau đó là hạ chẩm. Sự sổ phải được kiểm tra nghiêm ngặt, tầng sinh môn theodõi thường xuyên, những chỉ định cắt tầng sinh môn rất rộng rãi. Nếu cần thiết phải lấy thai bằng forceps, chú ý khi đưa thìa vào và kéo thai ra.
- Trong ngôi mặt phải loại trừ thai dị dạng: thai hình “ống máng” (đầu biếndạng, dài ra phía sau, môi và mi mắt phù nề). Thai vô sọ để đẻ đường dướitự nhiên.
- Nếu ngôi mặt kiểu cắm trước, khi chuyển dạ giữ đi đến cùng, chờ cổ tửcung mở hết, ngôi tiến triển tốt đầu ngựa hẳn và xuống, quay về cằm vệ, khithai sổ phải cắt tầng sinh môn rộng.
- Nếu ngôi mặt kiểu thế sau, theo dõi chuyển dạ sát sao, bảo vệ ối. Nếu vỡ ối, ngôi chưa quay về cằm trước phải mổ lấy thai.
- Ngôi mặt nếu khung chậu không cân xứng với thai nhi, kèm theo yếu tố đẻkhó (con so lớn tuổi, tiền sử sản khoa nặng nề, vỡ ối) nên mổ lấy thai.
- gôi mặt thai chết, huỷ thai bằng kẹp nát đáy sọ và lấy thai bằng đườngâm đạo.
- Nếu có dấu hiệu vỡ tử cung phải mổ lấy thai.
NGÔI TRÁN
I. ĐỊNH NGHĨA
- Ngôi trán là ngôi nhận trán trình diện trước 10 trên. Là ngôi trung giangiữa ngôi chỏm và ngôi mặt, nghĩa là ngôi đầu cúi không tốt và ngứa không tốt.
- Ngôi hiếm gặp. Tỷ lệ 1/1000. Ngôi trán chỉ xảy ra trong chuyển da. Nếungôi trán còn cao lỏng có thể tiến triển cúi thêm để ến thành ngôi chỏm hayngửa thêm để trở thành ngôi mặt. Nếu ngôi trán đã cố định là một ngôi đẻ khó,không thể đẻ đường dưới được vì đường kính của ngôi là thượng chẩm cằm13,5cm không thể lọt qua đường kính chéo của eo trên nếu thai nhi đủ tháng.Để được đường dưới chỉ là hãn hữu khi thai rất nhỏ.
- Chẩn đoán phải sớm và chính xác để mổ lấy thai tránh biến chứng cho thai và mẹ.
- Nguyên nhân: có những yếu tố thuận lợi gây ra ngôi trán trong khi chuyểndạ như con dạ đẻ nhiều lần, tử cung lệch so với trục của eo trên, khung chậudẹt, thai to. Vì vậy ngôi trán gặp nhiều ở người con dạ hơn ở con so.
II. CƠ CHẾ ĐẺ
- Có hai tình huống xảy ra khác hẳn nhau:
- Khi thai đủ tháng, cân nặng bình thường, chẩn đoán rõ ràng hay có dấuhiệu gợi ý ngôi trán thì phải mổ lấy thai vì thai nhi không thể lọt được.
- Khi thai non tháng, thai nhỏ (thai đôi), có thể đẻ đường dưới được nên cầnphải biết cơ chế đẻ của ngôi. Nhưng không bao giờ được quên rằng cuộc đẻ rấtvất vả, cần phải cố gắng lớn và theo dõi sát sao.
- Lọt: các đường kính lọt của ngôi có thể to hơn các đường kính của eo trênnên đầu thai nhi phải biến dạng nhiều, uốn khuôn, chồng khớp, xuất hiện bướuhuyết thanh sớm, lọt không đối xứng, trán uốn dài trong hõm xương cùng cònchẩm kéo dài về phía lưng: hoặc là đầu cúi hơn để cho bướu chẩm lọt trước vàkhối mặt lọt sau, hoặc là đầu ngửa thêm để khối mặt lọt trước và bướu chẩm lọtsau. Đầu lọt theo đường kính ngang hay chéo. Lọt theo hình chữ “S”.
- Xuống và quay: nếu lọt được thì xuống và quay cũng rất chậm và khó,đầu ở vị trí mũi vệ. Mặt ở sau khớp vệ, xương hàm trên cố định bờ dưới khớp vệ,chẩm ở trong hố cùng chậu. Trục đầu hướng theo đường kính trước sau eo dưới,thai dễ mắc lại dưới khớp vệ.
- Sổ: đầu thực hiện một loạt động tác gần giống sổ chẩm cùng, đầu cúi rồi ngửa. Hàm trên cố định bờ dưới khớp vệ, đầu cúi dần để các phần mũi, trán,thóp trước, chẩm, hạ chẩm ra dần, sau đó đầu ngửa, hạ chẩm tỳ vào hai ngànhbên âm hộ, đầu ngửa dân để mồm và cằm sổ ra. Khi sổ chẩm tầng sinh môn thấy tửphải dãn tối đa và chỉ định cắt tầng sinh môn rộng rãi. Đó cũng là chỉ định củathai non tháng và thại bé. Phần sau đẻ bình thường.
III. TRIỆU CHỨNG
3.1. Trong khi có thai
- Không chẩn đoán được ngôi trán vì ngôi này chỉ xảy ra trong chuyển dạ.
3.2. Khi chuyển dạ
- Khám bụng thấy các dấu hiệu của ngôi cúi không tốt, Nhìncung hình trứng, thai nằm dọc, nắn ngoài thấy ngôi cao, cúi không tốt, không diđộng, ngôi cố định trong tiểu khung. Có thể sờ thấy một khối tròn nhô ra đó làchẩm, ngăn với diện lưng bởi một rãnh (dấu hiệu nhát dìu), đôi khi sờ thấy mộtphần nhỏ của cằm bên đối diện do đầu ngửa.
- Thăm âm đạo: chỉ có chẩn đoán là ngôi trán khi khám thấy ngôi đã cốđịnh vào tiểu khung, tất cả ngôi còn cao có thể cúi thêm để trở thành ngôi chỏm,Khi thăm âm đạo sờ thấy trán ở giữa tiểu khung có đường khớp giữa hai xươngtrán, sờ thấy thóp trước hình trám 4 cạnh, 4 góc, sờ được hai hốc mắt, gốc mũivà hai lỗ mũi, có thể thấy hàm trên. Không sờ thấy thóp sau, mồm và cằm.
- Mốc của ngôi trán là gốc mũi, nó nổi lên, hình tháp, cứng không bao giờ bịphù nề cả khi có bướu huyết thanh, hai bên sờ thấy gờ hốc mắt, phía trên làlông mày.
IV, CHẨN ĐOÁN
4.1. Chẩn đoán xác định
- Chủ yếu dựa vào triệu chứng lâm sàng như đã mô tả, kết hợp với các xétnghiệm cận lâm sàng.
- Chụp X-quang thai và siêu âm cho phép xác định ngôi thai khó chẩn đoánkhi thấy đầu ngửa, tăng phần rỗng của tiểu khung. Ngoài ra còn loại trừ đượcthai dị dạng như vô sọ, não úng thuỷ tránh mổ lấy thai không cần thiết.
4.2. Chẩn đoán ngôi thế kiểu thế
- Dựa vào mốc của ngôi là thóp trước ở vị trí nào so với khung chậu ngườime để chẩn đoán.
- Ngôi mũi chậu trái trước và mũi chậu phải sau lọt theo đường kính chéo trái.
- Mũi chậu phải trước, mũi chậu trái sau lọt theo đường kính chéo phải.
- Mũi chậu phải ngang và mũi chậu trái ngang lọt theo đường kính ngang.
- Đường kính trước sau eo trên không dùng vì nó quá bé so với đường kínhlọt của ngôi.
4.3. Chẩn đoán phân biệt
- Ngôi chỏm: không bao giờ sờ thấy thóp sau ở ngôi trán. Trong ngôi chỏmsờ thấy thóc sau ở chính giữa cổ tử cung là ngôi chỏm cúi tốt, vừa sờ thấy thóptrước, vừa thấy thóp sau là ngôi chỏm cúi không tốt, nhưng không bao giờ sờthấy xương trán.
- Ngôi mặt: trong ngôi mặt sờ thấy đường khớp giữa hai xương trán, sốngmũi với hai hố mắt, hai lỗ mũi, hàm trên, mồm, hàm dưới (hình móng ngựa),cằm là xác định được ngôi mặt, không sờ thấy khớp trước.
V. TIÊN LƯỢNG
Tiên lượng cho mẹ và con phụ thuộc vào chẩn đoán sớm hay muộn. Nếu phát hiện sớm, phẫu thuật kịp thời, tiên lượng tốt cho cả mẹ và con. Nếu pháthiện muộn, xử trí không kịp thời, tiên lượng xấu, có thể gây vỡ tử cung đe dọatính mạng cả mẹ và con. Nếu đẻ được đường dưới trong trường hợp thai nhỏ cóthể bị rách âm đạo, tầng sinh môn, vỡ bàng quang, tổn thương trực tràng gây ròbàng quang âm đạo, rò trực tràng âm đạo. Vì vậy phải chủ động cắt nới tầngsinh môn rộng.
VI. THÁI ĐỘ XỬTRÍ
- Khi đi chưa vỡ, ngôi cao lỏng, tốt nhất là chờ đợi và theo dõi, ngôi có thể tựchuyển thành ngôi chỏm hay ngôi mặt. Tuyệt đối không được làm cho đầu cúitốt hơn vì dễ làm vỡ ối, sa dây rau.
- Nếu ối đã vỡ phải chuyển mổ lấy thai ngay.
- Chú ý tất cả trường hợp chẩn đoán xác định ngôi trán đã cố định đều chỉđịnh mổ lấy thai tuyệt đối (trừ trường hợp thai quá nhỏ). Một điểm cần lưu ý làkhi ngồi trán bị mắc kẹt trong tiểu khung, việc mổ lấy thai, lấy được đầu lêncũng không phải là dễ dàng. Vì vậy cần theo dõi chuyển dạ thật sát sao khôngđể xảy ra biến chứng thai mắc kẹt trong tiểu khung, tử cung co cứng, tăngtrương lực, bướu huyết thanh to nhiều khi lại nhầm là ngôi thai đã lọt dẫn đếnvỡ tử cung, suy thai cấp và chết thai.
- Nếu trong trường hợp thai chết, không có dấu hiệu doạ vỡ tử cung và vỡ tửcung, cổ tử cung mở đủ để huỷ theo đường âm đạo bằng cách chọc óc, kẹp sọ lấy thai ra. Nếu có hiện tượng doạ vỡ tử cung dù thai chết cũng phải mổ lấy thai,rồi tuỳ theo tổn thương ở tử cung quyết định bảo tồn hay cắt tử cung, chú ýkiểm tra các tạng trong bụng nhất là bàng quang có tổn thương hay không.
NGÔI THÓP TRƯỚC
I. ĐẠI CƯƠNG
Định nghĩa: ngôi thóp trước là ngôi đầu hơi ngửa, ngôi trung gian giữa ngôi chỏm và ngôi trán. Người ta cũng coi ngôi thóp trước là một loại ngôi trán sờthấy thóp trước, ngôi trán hơi cúi. Tiên lượng và cách xử trí gần giống ngôi trán.
II. CƠ CHẾ ĐẺ
Lọt chỉ có thể xảy ra khi đầu cúi thêm để chuyển thành ngôi chỏm. Nếukhông lọt, xuống, quay rất khó khăn đường kính ngang của ngôi là đường kínhchẩm - trán 12cm. Sự uốn khuôn, biến dạng đầu rất nhiều thành lập bướuhuyết thanh sớm. Sổ cũng theo hình “S” quay xung quanh trục tạo bởi bờ dướikhớp vệ và gốc mũi. Động tác cúi cho phép sổ trán và thóp trước, chẩm và hạchẩm tỳ vào âm hộ sau đó ngửa dần ra để sổ mũi, mồm và cằm
III. TRIỆU CHỨNG
- Khám bụng không có gì đặc biệt như ngôi trán, có biểu hiện đầu cúi khôngtốt. Thăm âm đạo là chính, tìm mốc của ngôi ở trung tâm lỗ cổ tử cung (dấuhiệu chữ thập). Gốc mũi có thể sờ thấy nhưng ngoại vi, không ở trung tâm như trong ngôi trán.
- Vị trí thóp trước ở đâu so với tiểu khung tạo nên thế và kiểu thế: phải,trái, trước sau (kiểu thế trước hay gặp 80%).
- Tiến triển của ngôi có thể là không thuận lợi khi đầu lọt không tốt mắcthai trong tiểu khung. Thuận lợi nếu đầu cúi thêm, nếu không phải mổ lấy thaikhi có dấu hiệu tiến triển không tốt: ối vỡ, doạ vỡ tử cung.
IV. XỬ TRÍ
Như ngôi trán. Tuỳ theo tiến triển của ngôi, nếu đầu cúi thêm trở thànhngôi chỏm, hay ngửa thêm thành ngôi mặt có thể đẻ đường dưới. Nếu ối vỡ, kèmthêm yếu tố đẻ khó khác thì mổ lấy thai.
NGÔI VAI
I. ĐẠI CƯƠNG
- Định nghĩa: ngôi vai còn gọi là ngôi ngang. Ngôi thai không nằm dọc theotrục của tử cung mà nằm ngang. Khi chuyển dạ vai sẽ trình diện trước eo trên,một cực thai nằm ở hố chậu phải hay trái, và một cực nằm ở phía dưới sườn.
- Ngôi chếch là ngôi có mông nằm ở một bên hố chậu.
- Mốc của ngôi vai là mỏm vai.
- Là một ngôi hiếm gặp. Tỷ lệ 3/1000, là ngôi bất thường, không có cơ chế đẻ,không đẻ đường dưới được khi thai sống, đủ tháng. Chỉ có thể để được khi đủ điềukiện nội xoay thai biến ngôi vai thành ngôi mông, hoặc thai nhỏ đã chết lâu.
II. NGUYÊN NHÂN
2.1. Về phía mẹ
- Con dạ đẻ nhiều lần làm tử cung nhão, thai ở tư thế ngang, không thểxoay sang tư thế dọc.
- Con số có tử cung dị dạng như tử cung 2 sừng, tử cung có vách ngăn, tửcung có u xơ.
- Có thể do khung chậu hẹp, khối u tiền đạo.
2.2. Về phía thai
- Trong sinh đôi, thai thứ nhất sổ, tử cung rộng, thai thứ hai không bìnhchỉnh tốt, nằm tư thế ngang.
- Thai đẻ non tháng, hoặc thai đã chết lưu trong tử cung, không có sự bìnhchỉnh giữa thai và tử cung.
2.3. Về phần phụ của thai
- Đa ối, tư thế thai trong tử cung không cố định.
- Rau tiền đạo hoặc dây rau ngắn làm cho thai không ở tư thế dọc.
III. CHẨN ĐOÁN
3.1. Chẩn đoán xác định
- Trong thời kỳ thai nghén:
- Có tiền sử đẻ ngôi vai, đã phát hiện tử cung dị dạng, hai sừng hoặc khốiu tiền đạo.
- Nhìn tử cung bê ngang.
- Sờ nắn: trên khớp vệ không thấy đầu hay mông, tiểu khung rỗng, ngượclại nắn hai bên hố chậu sẽ thấy cực đầu hay mông thai. Giữa hai cực đầu và mông sẽ nắn thấy diện phẳng đó là lưng (nếu lưng nằm phía trước), hay nắn thấy lổn nhổn các chi (nếu lưng nằm phía sau).
- Nghe tim thai rõ nếu lưng nằm trước. Lưng sau khó nghe hơn.
- Thăm âm đạo: ngôi rất cao, tiểu khung rỗng.
- Khi chuyển dạ:
- Nắn khó vì có cơn co tử cung, phải nắn khi không có cơn co sẽ thấy cácdấu hiệu, như mô tả phần trên.
- Thăm âm đạo: nếu đi chưa vỡ thấy đầu ối phồng, cẩn thận tránh làm vỡổi, nếu ối vỡ sờ thấy mỏm vai, xương sườn thai nhi, hố nách. Có khi sờ thấy mộttay thai nhi thò ra ngoài cổ tử cung, sa trong âm đạo hay ra ngoài âm hộ. Dấuhiệu ngón tay cái: đặt bàn tay thai nhi ngửa, ngón tay cái chỉ vào đùi của ngườimẹ, nếu chỉ vào đùi trái thì tay thai nhi là tay trái, nếu chỉ vào đùi phải tay thainhi là tay phải.
3.2. Chẩn đoán thế và kiểu thế
- Không dựa vào lưng thai nhi để chẩn đoán thế vì dù vai ở bên phải haybên trái, lưng thai nhi có thể ở trước hay sau.
- Thường dựa vào đầu thai ở bên nào, tức là vai ở bên đó mà chẩn đoán thế.
- Theo vị trí xương mỏm vai ở vị trí nào tiểu khung có 4 kiểu thế: vai chậu trái trước, vai chậu phải sau, vai chậu phải trước, vai chậu trái sau.
- Chẩn đoán kiểu thế dựa vào 3 yếu tố:
- Đầu ở bên trái hay bên phải.
- Tên của mỏm vai hay tay thai nhi thò ra.
- Lưng trước hay lưng sau.
Trên thực tế chỉ cần 2 yếu tố là đủ. Có thể chỉ dựa vào đầu và lưng hay vaivà lưng để chẩn đoán.
Ví dụ: đâu trái, lưng trước thì là vai chậu trái trước. Đâu phải, lưng sau làvai chậu phải sau.
3.3. Chẩn đoán phân biệt
- Ngôi đầu sa chi: khi thăm âm đạo sờ thấy chi, phải tìm xem ở eo trên có đầu không.
- Với ngôi vai không sờ thấy đầu.Ngôi mông hoàn toàn: khi thăm âm đạo sờ thấy chi nhưng trong ngôi mông sờ thấy đỉnh xương cùng. Trong ngôi vai sờ thấy hố nách và xương sườn.
- Nếu trong chẩn đoán còn nghi ngờ có thể sử dụng siêu âm và X-quang.
IV. CƠ CHẾ ĐẺ
Ngôi vai không có cơ chế đẻ nếu thai đủ tháng. Nhưng nếu thai quá nhỏhoặc thai chết khi còn non tháng, khung chậu rộng, thai nhi có thể đẩy ra ngoàiđược bằng cách khi lọt thai thường gập đôi người lại cho vai và lưng xuống48trước, rồi đến mông lọt và xuống. Sau khi mông đã sổ được thì phần còn lại củathai nhi sẽ sổ nhưtrong ngôi mông, đầu số cuối cùng. Để bằng cách thân thainhi gập đôi lại, chỉ xảy ra khi thai chết nát đã lâu, các phần mềm nhũn, thân sẽgập lại dễ dàng.
V. TIẾN TRIỂN VÀ TIÊN LƯỢNG
Nếu ngôi vai không được phát hiện và xử trí kịp thời sẽ dẫn đến hình thailâm sàng gọi là ngôi vai buông trôi. Nghĩa là ngôi vai không được theo dõi, ối vỡ,tử cung co cứng bóp chặt vào thai nhi, dẫn đến tình trạng doạ vỡ tử cung và vỡtử cung đe doạ tính mạng cả mẹ và con.Nếu ngôi vai được chẩn đoán và xử trí kịp thời sẽ tránh các biến chứngtrên, trừ trường hợp thai non tháng, chết nát, có thể để được theo cơ chế đã môtả ở trên.
VI. THẢI ĐỘ XỬ TRÍ
1. Trong thời kỳ thai nghén: thai phụ phải được khám định kỳ, đặc biệttrong 3 tháng cuối của thời kỳ thai nghén nếu phát hiện được ngôi ngang. thaiphụ phải được quản lý thai tại cơ sở y tế có điều kiện phẫu thuật, theo dõi sátsao. Việc ngoại xoay thai không được đặt ra và không được tiến hành.
2. Trong khi chuyển dạ: thái độ xử trí phụ thuộc 3 yếu tố:
- Tình trạng ôi.
- Sự di động được của thai.
- Không có suy thai.
- Hai tình huống được đặt ra:
+ Mổ lấy thai ngay lập tức sau khi chẩn đoán:
- Đối với con số có dấu hiệu chuyển dạ.
- Con dạ thai to.
- Con dạ có tiền sử sản khoa nặng nề, con quý hiếm.
- Màng ối vỡ, dễ sa dây rau, sa chi nên phải khám ngay chẩn đoán và xửtrí cấp cứu.
- Rau tiền đạo, tử cung dị dạng.
- Nếu thai chết: chỉ cắt thai khi thai nhỏ có đủ điều kiện, thai xuống thấp,sờ được cổ thai nhi đoạn dưới tử cung chưa kéo dài, cổ tử cung mở hết để có thểđưa kéo xuống dễ dàng.
- Đối với trường hợp cắt thai khó khăn, không đủ điều kiện, thầy thuốc chưacó kinh nghiệm tiến hành thủ thuật thì phải mổ lấy thai cho dù thai đã chết.
- Trường hợp nhiễm khuẩn ổi nên mổ lấy thai chú ý chèn gạc tốt đề phòngviêm phúc mạc sau mổ đẻ, cho kháng sinh liều cao, nếu nhiều con nên cắt tửcung bán phần.
- Nếu vỡ tử cung, phải mổ lấy thai, sau đó tuỳ điều kiện mà khâu bảo tồn tửcung hay cắt tử cung bán phần. Phải kiểm tra tổn thương bàng quang, trựctràng, rách, khâu và cắt phải niệu quản.
+ Xoay thai:
+ Mục đích: Biến ngôi ngang thành ngôi dọc với điều kiện:
- Ối chưa vỡ.
- Thai có thể xoay được (phải thuận lợi: không to, sức khỏe mẹ, con bìnhthường...).
- Khung chậu bình thường.
- Không có u tiền đạo.Rau bám vị trí bình thường.
- Tại cơ sở phẫu thuật để xử trí kịp thời khi có tai biến.
- Bác sĩ có kinh nghiệm, cũng như người đỡ đẻ phải có kinh nghiệm làmnội xoay thai được khi cổ tử cung đã mở hết và vẫn phải tư vấn đầy đủ (khikhông muốn mổ, can thiệp khác...).
NGÔI NGANG
I. ĐẠI CƯƠNG
Khái niệm ngồi ngang được đặt ra ở những tháng cuối của thai nghén haykhi chuyển dạ. Trong ngôingang các cực của thai không trình diện trước eo trênmà là các phần của thân mình như lưng, mạng sườn, bụng... nghĩa là thai nằmngang hay chéo trong tử cung. Vậy ngôi ngang là ngôi có trục của thai cắt trục củatử cung. Khi chuyển dạ, ngồi xuốngthấp hơn và thường trình diện vai trước 10trên, nên ta có thể sờ thấy được mỏm vai, lúc đó gọi là ngôi vai và có mốc là mỏmvai. Vậy ngôi vai là ngôi ngang, nhưng ngôi ngang chưa có ý nghĩa là ngôi vai.
Tỷ lệ ngôi vai theo Dumont là 0,3%; Pinard là 0,8%; Việt Nam từ 0,3 - 0,5%.
II. NGUYÊN NHÂN
- Hay gặp ở người đẻ nhiều, còn gọi là ngôi ngang ở những sản phụ này làngôi ngang ngẫu nhiên, loại này chiếm tới 84% các ngôi ngang và dễ xoay thànhngôi dọc.
- Ở người con so ít gặp hơn, khoảng 1-5%. Thường do dị tật của tử cung,không xoay thành ngôi đọc được. Dị tật hay gặp là tử cung hình tim, hoặc đáytử cung có u, hay vách ngăn.
- Do rau tiền đạo, làm cho ngôi không bình chỉnh được. Theo Vermelin nóchiếm tới 20% các ngôi vai. Gần đây tỷ lệ này ngày càng giảm, có lẽ các nguyênnhân gây ra rau tiền đạo giảm bớt.
- Ngoài những nguyên nhân thường gặp đã nêu trên, ngôi ngang có thể dochứa nhiều thai, nhiều ối, hoặc do thai chết lưu - làm mất sự bình chỉnh theoquy luật Pajot. Ngôi ngang còn do khung chậu bất thường (khung chậu cong,khung chậu hẹp). Cũng có khi do hậu quả xấu của các phẫu thuật ở tiểu khung,gây xơ dính, làm cho trục của tử cung bị lệch. Ngôi ngang còn do dây rau ngắn,ối ít, thai không bình chỉnh được. Đẻ non cũng đồng thời là nguyên nhân và hậuquả của ngôi ngang (vì dễ vỡ ối non).
III. PHÂN LOẠI
- Dựa vào sự tương quan của thai nằm trong tử cung so với người mẹ,người ta có thể gặp nhiều tư thế của thai. Chẳng hạn dựa vào hai yếu tố đầu vàlưng của thai, ta có:
- Đầu ở bên phải: lưng ở trước, lưng ở sau, trên, dưới.
- +
- Đầu ở bên trái cũng vậy: lưng có thể ở dưới, trên, sau hay trước.
- Để đơn giản và có lợi cho xử trí lâm sàng, nhiều tác giả chỉ phân loại ngôingang đầu bên phải hay bên trái, lưng ở trước hay ở sau so với người mẹ. Theocách phân loại này, người ta ít thấy ít gặp loại lưng sau. Tuy nhiên trên thực tếchúng ta vẫn có thể gặp ngôi ngang có lưng ở trên đáy tử cung, loại này dễ làmnội xoay thai hơn là loại lưng ở dưới, chân ở đáy tử cung
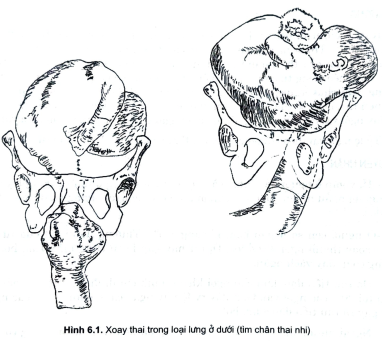
Hình 6.1. Xoay thai trong loại lưng ở dưới (tìm chân thai nhi)
- Khi ngôi ngang biến thành ngôi vai thì ta có điểm mốc của ngôi; và nhưvậy ngôi vai cũng có các thế và kiểu thế như ngôi khác. Nghĩa là có hai thế vàbốn kiểu thế chính. Nếu viết theo ký hiệu thì ta có: VchFT, VchFS, VchTT,VchTS. Khi làm nội xoay người ta chỉ cần biết hai yếu tố mỏm vai và lưng. Mỏmvai ở bên trái hay phải, lưng ở trước hay sau, trên hay dưới, từ đó sẽ suy ra phảiđưa tay nào vào tử cung và kéo chân nào của thai nhi.
IV. TRIỆU CHỨNG
4.1. Trước chuyển dạ
4.1.1. Hỏi
- Thường sản phụ kể cho ta những tiền sử sản khoa có liên quan đến ngôingang. Ví dụ đẻ nhiều lần, đã bị phẫu thuật ở tiểu khung, đã từng đẻ ngôingang hoặc tử cung có tật hay dị dạng...
4.1.2. Nhìn
- Tử cung có hình bất thường: bè ngang, hình tim, tử cung hai sừng, tử cunglệch phải, lệch trái.
4.1.3. Sờ nắn
- Eo trên rỗng, đầu và mông nằm ở hai bên, thăm âm đạo thấy đoạn dướithành lập kém.
4.1.4. Nghe
- Thường tim thai nghe rõ ở vùng quanh rốn.
4.1.5. Siêu âm hoặc chụp X-quang bụng
- Nếu thai đã trên 35 tuần hoặc đã chết, kết quả sẽ có hình ảnh của một thai ngang - trục của thai cắt trục của tử cung, có khi cột sống của thai nằmngang đáy tử cung hay ngang eo trên khung chậu, đầu ở mạng sườn, hạ sườnhay hố chậu.
4.2. Khi chuyển dạ
- Nhìn sẽ rõ hơn những hình thù của tử cung nhưng sờ nắn lại khó hơn vìcó cơn co chuyển dạ, cơn đau, sản phụ sẽ phối hợp không tốt với thầy thuốc.
- Đặc biệt cần lưu ý trong chuyển dạ là tim thai hay bị mất đột ngột vìnhiều lý do, lý do hay gặp là sa dây rau hoặc ngôi vai buông trôi.
- Thăm âm đạo, nếu cổ tử cung xoá mở, có thể sở được mỏm vai, mảngxương sườn, hõm nách. Trường hợp vỡ ối có thể sở phải dây rau hay chị bị sa.Cần khám thật cẩn thận, đầy đủ để tiên lượng và xử trí hợp lý.
V. CHẨN ĐOÁN
5.1. Chẩn đoán xác định
- Dựa vào lâm sàng thì dấu hiệu có giá trị nhất là tiểu khung rỗng, sờ thấyđầu và mông ở hai bên mạng sườn hay hố chậu. Khi chuyển dạ ở mức độ chophép thì sờ thấy mốc của ngôi, mạng sườn hay hõm nách.
5.2. Chẩn đoán là ngôi vai buông trôi
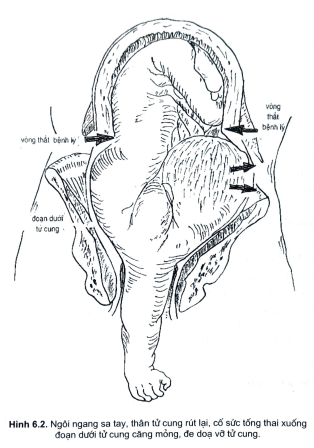
Ngôi vai buông trôi là một ngôi ngang không được theo dõi hoặc theo dõikhông tốt, lơ là, bị buông trôi thả nổi khi chuyển dạ, khi vỡ ối tự nhiên, dây rauhoặc chi bị sa vào âmđạo, cơn co tử cung cường tính, bóp chặt lấy thai làm suythai hoặc chết thai. Như vậy không nên nhầm ngôi vai buông trôi với ngôi vaisa tay. Có thể một trường hợp ngôi ngang được theo dõi tốt nhưng vẫn bị sa tay,nghĩa là trường hợp này không phải bị buông trôi thả nổi.
5.3. Chẩn đoán phân biệt
5.3.1. Phân biệt với ngôi đầu sa tay
- Ngôi đầu thì mông ở đáy tử cung, tiểu khung không rỗng mà đầu trìnhdiện trước eo trên. Còn ngôi ngang thì ngược lại, tiểu khung rỗng, đầu và mônghai bên mạng sườn hay hố chậu.
5.3.2. Phân biệt với ngôi ngược hoàn toàn
- Khi ngôi ngược hoàn toàn, nếu nhầm chân là tay, mông là bụng sẽ chẩnđoán nhầm là ngôi ngang sa tay, nhất là những trường hợp cổ tử cung chưa mởnhiều, đặc biệt dễ nhầm nếu thai lưu hoặc non tháng.
- Tóm lại chẩn đoán phân biệt đối với các ngôi khác khi gặp ngôi ngang hoặcngôi vai cần khám kỹ, đầy đủ, nếu còn nghi ngờ có thể nhờ siêu âm hoặc X-quang.
VI. TIẾN TRIỂN
Một ngôi ngang với thai và mẹ bình thường không bao giờ đẻ được, do đókhông có cơ chế đẻ. Muốn đẻ được phải xoay thành ngôi dọc. Một trường hợpthai chết lưu, hoặc thai quá bé, khung chậu bình thường, thai có thể để đượcđường dưới, khi đó thai phải gấp đôi thân mình để đẻ, mà không theo một cơchế nào. Vì vậy ngôi ngang hay ngôi vai phải được chẩn đoán sớm, theo dõi vàxử trí tốt trước và trong khi chuyển dạ, nếu không sẽ biến thành ngôi vai buôngtrôi, hoặc vỡ tử cung, chất thai, có khi chết cả mẹ.
VII. XỬ TRÍ
Phải xử trí sớm và tích cực.
7.1. Trước chuyển dạ
Ngày xưa khi phát hiện ngôi ngang lúc mang thai người ta thường ngoạixoay thai để biến thành ngôi dọc. Thủ thuật này có nhiều tai biến cho con vàmẹ, có thể làm chết thai hoặc vỡ tử cung và cũng chỉ thực hiện ở người con dạ.
Ngược lại, ngày nay điều kiện và phương tiện cho phép chúng ta mổ lấythai an toàn hơn xưa, vì vậy thủ thuật này hầu như bị cấm.
- Ngoại xoay thai (nói chung, ngày nay cũng ít sử dụng phương pháp này):
- Phải làm nhẹ nhàng, cẩn thận vì nguy cơ vỡ ối sa dây rau. Xoay cực đầuhay cực mông về eo trên sau đó khám và quản lý thai nghén, theo dõi chuyểndạ, cuộc đẻ tiến triển như bình thường.
- Ngoại xoay thai thời điểm tốt nhất 34-36 tuần. Tuyệt đối không ngoại xoaythai sớm (32 tuần) vì thời điểm này thường là ngôi mông, thai có khả năng tự bìnhchỉnh trong tử cung. Cũng không làm muộn quá 36 tuần bởi vì thai to, khó làm.
- Khi ngoại xoay thai phải thực hiện dưới siêu âm, làm tại cơ sở có phẫuthuật, bệnh nhân phải nằm viện theo dõi.
- Tai biến ối vỡ, sa dây rau, máu tụ sau rau, gây chuyển dạ sớm.
- Nội xoay thai phải là người đỡ đẻ có kinh nghiệm và ở cơ sở có phẫu thuật, có tưvấn kỹ cho gia đình)
- Mục đích: biến ngôi ngang thành ngôi mông bằng cách cho tay vào buồng tử cung nắm được chân thai nhi kéo xuống.
- Thủ thuật này chỉ thực hiện trong chuyển dạ, khi cổ tử cung mở hết, tửcung không có sẹo mổ cũ. Thường sau nội xoay thai, tiến hành đại kéo thai raluôn khi có suy thai cấp (thai thứ 2 trong thai đôi).
7.2. Khi chuyển dạ.
- Nếu là con so thì chỉ định mổ tuyệt đối, nếu thai đã chết thì tuỳ vào phươngtiện và trình độ kỹ thuật của từng nơi mà cắt (huỷ thai) hoặc mổ đường trên.
- Nếu con dạ, phải thăm khám kỹ và cân nhắc, hoặc là nội ngoại xoay kết hợp (tức nội xoay), hoặc mổ, kể cả trường hợp thai đã chết. Khi có chỉ định nội xoay thì phải theo dõi sát, nhất là tim thai. Chờ đủ điều kiện mới nội xoay. Thủthuật nên tiến hành ở phòng mổ, kết hợp với bác sỹ gây mê hồi sức chặt chẽ.Sau nội xoay có tai biến hoặc khi nói xoay thấy khó khăn thì mổ được ngay.
- Trong khi mổ, phải lấy thai nhanh ngay sau khi phá màng ối, nếu chậm,tử cung sẽ bóp chặt lấy thai, rất khó lấy và dễ gây sang chấn cho thai. Ở trườnghợp ngôi vai buông trôi, mặc dù thai đã chết, cũng lấy khó nếu tử cung quá tăngtrương lực, để xử trí trường hợp này nên dùng thêm thuốc giãn cơ, chờ ít phútcho tử cung mềm lại hãy lấy thai. Có tác giả khuyên rạch dọc đoạn dưới để vếtrạch rộng và xoay thành ngôi dọc trước khi lấy, cũng có thể rạch chữ T ngược hoặc rạch đường giữa thân và đoạn dưới. Tuy vậy chỉ bất đắc dĩ mới phải làmnhư trên, đặc biệt ở những sản phụ còn sinh đẻ.
- Trong trường hợp có thể, nên cho những sản phụ có ngôi ngang nằm việntrước chuyển dạ để chuẩn bị các xét nghiệmvà thủ tục cần thiết, hoặc để cóthêm điều kiện tìm ra nguyên nhân đến ngôi ngang, giúp cho việc xử trí, tiênlượng tốt hơn..
- Tóm lại, thái độ xử trí trước chuyển dạ, trong chuyển dạ còn phụ thuộcvào tình trạng của thai (tuổi thai, sức khoẻ của thai...) và tình trạng của mẹ, độxoá mở cổ tử cung, tình trạng ối, nguyên nhân của ngôi ngang...
VIII. TIÊN LƯỢNG
8.1. Cho mẹ
Nói chung nếu được phát hiện sớm, xử trí tích cực sẽ có tiên lượng tốt hơn.
8.2. Cho thai
Trước đây tử vong chu sản chung cho ngôi ngang theo Vermelin là 56%.Ngày nay đã giảm đi rất nhiều, nhờ có sự quản lý thai nghén và phương tiệnchẩn đoán sớm. Theo nội san Sản phụ khoa 1961 của Việt Nam, tử vong con là35% - mẹ 3%. Có thể nói tiên lượng cho ngôi ngang phụ thuộc rất nhiều vào sựchẩn đoán sớm, vào nguyên nhân dẫn đến ngôi ngang và những biến cố sảnkhoa kèm theo (như rau tiền đạo, ối vỡ sớm, vỡ non, sa dây rau, non tháng...).Hiệu quả và sự an toàn của phương pháp chẩn đoán, xử trí góp phần không chỉcho một cuộc đẻ ngồi ngang.
IX. PHÒNG NGỪA
Chúng ta có thể làm giảm tỷ lệ ngôi ngang, hoặc làm giảm những nguyhiểm do ngôi ngang bằng cách làm giảm những nguyên nhân dẫn đến ngôingang, tăng cường quản lý tốt thai nghén để phát hiện sớm ngôi ngang, khi đẻtránh những thủ thuật không có chỉ định hoặc không đủ điều kiện, tiến hànhthủ thuật hay phẫu thuật nhẹ nhàng, theo dõi sát khi chuyển dạ, sinh đẻ ởnhững nơi có trang bị và kỹ thuật tốt.
NGÔI MÔNG
I. MỞ ĐẦU
1.1. Định nghĩa
- Ngôi mông là một ngôi dọc mà cực đầu ở phía đáy tử cung, cực mông ở phía cổ tử cung và mông trình diện trước eo trên khi chuyển dạ.
- Ngôi mông có khả năng đẻ đường dưới nhưng dễ mắc đầu hậu, vì vậy một số tác giả coi như là một ngôi đẻ khó.
- Tỷ lệ ngôi mông chiếm khoảng 3-4%.
1.2. Phân loại
Người ta có thể chia làm 2 loại cơ bản.
- Ngôi mông hoàn toàn hay ngôi mông đủ: là ngôi thai gồm đủ cả mông vàchân thai nhi gập lại, nên giống như thai nhi ngồi xổm hay ngồi xếp bằng ởtrong buồng tử cung, là loại ngôi mông hay gặp (hình 6.3).

- Ngôi mông không hoàn toàn hay ngôi mông thiếu: là ngôi trình diện ởtrước eo trên hoặc chỉ có mông hoặc chân hoặc đầu gối.
- Ngôi mông thiếu kiểu mông: chỉ có mông trình diện trước eo trên, haichân duỗi thẳng vắt ngược lên phía đầu thai (hình 6.4).

- Ngôi mông thiếu kiểu đầu gối: hình dung như thai quỳ trong tử cung.
- Ngôi mông thiếu kiểu chân: khám thai lúc chuyển dạ, ta nắn thấy đầuthai ở đáy tử cung nhưng thăm trong qua lỗ cổ tử cung chỉ sờ thấy một hay haicả bàn chân thai nhi mà không thấy mông.
Hai ngôi mông thiếu kiểu chân hay đầu gối trong quá trình đỡ đẻ sẽ chuyển thành ngôi mông đủ thứ phát.
- Mốc của ngôi mông: là mỏm xương cùng.
- Đường kính lọt của ngôi mông: là đường kính lượng ụ đùi: 9,5cm làđường kính nhỏ nhất trong các ngôi thai. Do đó, khi đẻ mông của ngôi mông rấtdễ đẻ, nhưng khi đẻ đầu dễ mắc đầu hậu.|
- Thế và kiểu thế:
+ Thế: mốc xương cùng của ngôi mông cùng phía với lưng, nên nắn bụnglấy lưng thai bên nào thì thế của ngôi mông ở bên đó.
+ Kiểu thế: ngôi mông có 4 kiểu thế lọt:
- Cùng chậu trái trước, viết tắt CgCTT.
- Cùng chậu trái sau, viết tắt CgCTS.
- Cùng chậu phải trước, viết tắt CgCFT.
- Cùng chậu phải sau, viết tắt CgCFS.
- Ngôi mông có hai kiểu sử:
- Cùng chậu trái ngang, viết tắt CgCTN.
- Cùng chậu phải ngang, viết tắt CgCFN.
1.3. Nguyên nhân
Theo quy luật bình chỉnh của Pajot, hình thể thai nhi ở trong tử cung phảiphù hợp với hình dáng bên trong tử cung. Trong hai quy đầu của thai kỳ, đầuthai nhi to hơn mông nên đầu thai thường nằm phía đáy tử cung. Sang quý III,mông thai nhi phát triển nhanh và to hơnđầu, nên đầu thai thường quay xuốngphía cổ tử cung để mông thai nhi quay lên phía đáy tử cung phù hợp với bề rộngcủa đáy tử cung. Vì vậy, tỉ lệ đẻ ngôi mông ở thai non tháng cao hơn đủ thángtừ 1/30 - 1/60, có khi đến 1/100.
1.3.1. Do thai
- Cực đầu to, não úng thuỷ.
- Thai thứ 2 của thai sinh đôi; thai suy dinh dưỡng.
1.3.2. Do phần phụ của thai
- Rau tiền đạo.
- Đa ối hay thiểu ối.
- Dây rau ngắn hay do dây rau quấn cổ.
1.3.3. Do mẹ
- Tử cung nhỏ khó bình chỉnh ở người đẻ con dạ nhiều lần.
- Hình dáng trong lòng tử cung bất thường như tử cung dị dạng, tử cungđ ôi, tử cung hai sừng, hình trụ, hai tử cung, tử cung có nhân xơ, tử cung bị chènép từ bên ngoài bởi u nang buồng trứng.
- Thai phụ có khung chậu hẹp.
II. TRIỆU CHỨNG VÀ CHẨN ĐOÁN KHI CÓ THAI
2.1. Lâm sàng
- Hỏi: thai phụ có cảm giác thai đạp hay máy nhiều ở vùng dưới rốn, nhưngkhi thai cử động mạnh đầu thai hay thúc lên vùng hạ sườn phải.
- Nhìn: thấy tử cung hình trứng hay hình trụ trục tử cung lệch về phía phải.
- Nắn vùng hạ vị: không thấy cực tròn đều của đầu. Nắn chỉ thấy một khốikhông đồng đều chỗ rắn, chỗ mềm, nếu nhiều ối không có dấu hiệu bập bênhnhư trong ngôi chỏm. Từ đấy nắn tiếp lên phía đáy tử cung là một diện phẳngcủa lưngthai. Nếu là ngôi mông ở kiểu thế trước diện phẳng lưng nắn thấy rõ-59hơn ngôi mông kiểu thế sau. Ngược lại, nếu là kiểu thế sau bên đối diện với lưng lại có cảm giác thấy lổn nhổn của chi thai nhi. Nắn ở gần đáy tử cung hay ở một bên sừng tử cung có thể thấy một khối tròn đều chắc của đầu thai nhi. Cần tìmdấu hiệu “lúc lắc của đầu thai nhi” nếu có, có thể chắc chắn đấy là đầu thai nhi.Giữa lưng và đầu có thể thấy rãnh đáy.
- Nghe: ở tim thai thường thấy ở cao trên rốn.
- Thăm trong: vì chưa chuyển dạ cổ tử cung còn đóng kín. Thăm qua túicùng ta không có cảm giác có một khối tròn đều rắn, mà là một khối mềm vàthường ở cao gợi ý ngôi mông, đôi khi lại có cảm giác có kèm theo có khối nhỏ gợi ý ngôi mông đủ.
2.2. Chẩn đoán
2.2.1. Chẩn đoán lâm sàng
Các dấu hiệu phát hiện được qua chẩn đoán lâm sàng gợi cho ta nghĩ tớingôi mông. Muốn xác định cần dựa thêm vào các dấu hiệu cận lâm sàng.
2.2.2. Chẩn đoán cận lâm sàng
- Siêu âm: là phương pháp cận lâm sàng có giá trị trong chẩn đoán cũngnhư tiên lượng có thể đánh giá vị trí của đầu, lưng, mông, đo được các đườngkính thai nhi (lưỡng đỉnh, đường kính ngang bụng, chiều dài xương đùi), ối, vịtrí rau bám. Xác định trọng lượng thai nhi, từ đó đưa ra hướng xử trí, tiên lượngchính xác hơn.
- Chụp X-quang: là phương pháp hiện nay ít dùng, chỉ áp dụng ở các cơ sởy tế chưa có máy siêu âm, nhưng có thể đánh giá tình trạng khung chậu, xácđịnh đầu thai nhi cúi tốt hoặc không tốt và có thể phát hiện một số bất thườngcủa hệ thống cơ xương.
- Scanner: có thể đo đường kính khung chậu, các đường kính của thai nhi.
2.2.3. Chẩn đoán xác định
Cân dựa vào các dấu hiệu lâm sàng, cận lâm sàng. Đặc biệt thời gian, chỉnên chẩn đoán xác định vào tháng cuối thai kỳ hay trước khi chuyển dạ, vì lúcnày thai không còn thời gian để quay.
III. CHẨN ĐOÁN VÀ XỬ TRÍ KHI CHUYỂN DẠ
3.1. Lâm sàng
1.1. Cơ năng
Thường không rõ có thể thấy thai đạp ở vùng rốn, đau tức vùng hạ sườn(thường bên phải vì đầu thai đè vào gan).
3.1.2. Thực thể
- Nhìn có thể thấy tử cung hình trụ.
- Nắn tử cung ở phía dưới không thấy cực đầu tròn đều, rắn, chỉ thấy mộtkhối không đều, chỗ rắn chỗ mềm to. Nhiều khi khó nắn rõ các phần thai nhi vìcó cơn co tử cung.
- Nghe: tim thai ở mức ngang rốn vì ngôi thai đã xuống.
3.1.3. Thăm trong
- Khi cổ tử cung đã mở, màng ối còn, tránh vỡ ối khi thăm khám; qua màngối có thể cảm thấy:
- Nếu cảm thấy mông và một hay cả hai bàn chân thai nhi, nghĩ tới ngôi mông đủ.
- Nếu khi thấy khối mông, có thể là ngôi mông thiếu.
- Nếu chỉ thấy có chân thai nhi, có thể là ngôi mông thiếu.
- Khi khám trong cần xác định xem có sa dây rau trong bọc ối hay không ?
- Thăm trong khi cổ tử cung đã mở và màng ối đã vỡ hoàn toàn dễ khám hơn.
+ Nếu nắn thấy xương cùng, lỗ hậu môn ở giữa hai mông, bộ phận sinh dục của thai và bàn chân thai ta dễ dàng chẩn đoán là ngôi mông đủ.
+ Nếu chỉ có cảm giác được xương cùng, lỗ hậu môn ở giữa hai mông thai nhi cần phân biệt: Ngôi mặt: vì có miệng ở giữa hai má.
+ Nếu cảm thấy có mông và bàn chân thai nhi cần chẩn đoán phân biệt với:
+ Ngôi chòm sa chi: phân biệt chân và bàn tay của thai nhi dựa cấu tạo giải phẫu như sau:
- Ngón tay cái: ngón tay cái nhỏ hơn và xa cách ngón còn lại, còn ngónchân cái to hơn và gần với các ngón còn lại. Các ngón tay dài xắp lại có hình Vngược và không có gót nên vuốt thẳng ra được.
- Xác định bàn chân: các ngón chân ngắn, năm ngón xếp liền nhau và gầnnhư thẳng hàng ngang nhau, bàn chân có thể gấp góc với cẳng chân vì có gót.
- Khi thăm trong cần xác định có sa dây rau trong bọc ối hay không ?
3.2. Cận lâm sàng
- Chẩn đoán ngôi mông khi chuyển dạ vì cổ tử cung đã mở. Tuy nhiên đôi khi cũng cần có siêu âm hoặc X-quang để chẩn đoán xác định.
3.3. Chẩn đoán phân biệt
- Ngôi chỏm: ngôi mông thiếu kiểu mông nhất là khi đi chưa võ. Khi khámngoài ở vùng hạ vị ở ngôi mông thiếu cũng có cảm giác nhỏ và rắn như đầu thainhi, nhưng thăm trong không thấy tóc, thóp sau và đường liền khớp dọc củangôi chỏm.
- Ngôi chỏm sa chân: có thể nhầm với ngôi mông đủ khi chỉ sờ thấy mộtchân. Vì đầu thai nhi dễ nhầm với mông thai nhi ở những thai ít tóc.
- Ngôi mặt: khi ngôi mặt mà ôi đã vỡ thì hai má thai nhi bị uốn khuôn nêndễ nhầm với hai mông, và mồm thai nhi dễ nhầm với hậu môn của ngôi mông.
- Ngôi ngang: ngôi mông chếch mà đầu thai nhi ở hạ sườn phải ngôi thai nhi ở hố chậu trái nên khi thăm khám ngoài dễ nhầm với ngôi ngang.
3.4. Các yếu tố tiên lượng để ngôi mông
3.4.1. Yếu tố thai
- Ngôi thai: ngôi mông thiếu kiểu mông tiên lượng tốt hơn ngôi mông đủ.
- Ngôi mông đầu ngửa nguyên phát có thể phát hiện trên lâm sàng hoặcdựa vào X-quang mới có thể xác định được.
- Ngôi mông có đầu to, bị não úng thuỷ.
- Ngôi mông thứ hai của thai sinh đôi.
- Trọng lượng thai nhi.
3.4.2. Yếu tố người mẹ
- Tuổi và số lần đẻ.
- Tiền sử sản khoa.
- Khung chậu giới hạn.
- Tử cung có sẹo mổ cũ
- Các bất thường ở tử cung, tử cung dị dạng (tử cung có vách ngăn, tử cunghai sừng, vách ngăn âm đạo, u xơ tử cung...).
3.4.3. Yếu tố phần phụ của thai
- Đầu ối.
- Sa dây rau.
- Rau tiền đạo.
- Nhiễm trùng ối.
3.4.4. Đánh giá các yếu tố đông trong chuyển dạ
- Tình trạng thai: dựa vào máy monitoring theo dõi tim thai và cơn co làtốt nhất.
- Cơn co tử cung: động lực cuộc chuyển dạ, trong ngôi mông cơn co tử cungđóng vaitrò quan trọng, nhấtlà giai đoạn sổ thai. Nếu cơn co không nhịp nhàngđều đặn sẽ thành đẻ khó.
- Sự xoá mở cổ tử cung: dựa vào biểu đồ chuyển dạ.
- Sự tiến triển của ngôi thai.có sẹo mổ cũ.
3.5. Cơ chế đẻ ngôi mông đủ: khác với ngôi đầu cuộc đẻ được diễn ra:
- Đẻ mông - vai và đâu. Mỗi phần có cơ chế riêng với 4 kỳ: lọt, xuống vàquay,sổ các đường kính lọt củangôi tăng dần:lưỡng ụ ngồi 9cm, lưỡng mỏm vaithu nhỏ còn 9,5cm, lưỡng đỉnh 9,5cm phần khó nhất (sổ cuối cùng).
3.5.1. Đẻ mông
- Lọt: ngôi sẽ lọt theo đường kính lưỡng ụ đùi theo đường kính chéo củakhung chậu, không có hiện tượng thu nhỏ ngôi vì nó đã đủ nhỏ và lọt dễ dàng.Thường lọt đối xứng, khi đường kính lưỡng ụ đùi qua eo trên lọt dễ vàsớm với ngôi mông thiếu kiểu mông, chậm hơn trong ngôi mông hoàn toàn.
- Xuống và quay: ngôi quay 45° để thành CgCTN hay CgCFVN quay vàxuống thường đồng thời. Đường kính lưỡng ụ đùi sẽ nằm theo đường kính trước sau của eo dưới, ngôi tỳ vào tầng sinh môn.
- Sổ: khi mông sau xuống trước rồi mông trước và chân trước của ngôi thaisổ trước. Khi mông đã vượt qua bờ dưới khớp vệ thì cố định tại đó để chân sauvà mông sau sổ tiếp ra. Như vậy đã đẻ xong mông tiếp đến bụng thai sẽ sổ rangoài và đến giai đoạn đẻ vai.
3.5.2. Đẻ vai
- Lọt: đầu muốn lọt được đâu phải cúi tốt tức cằm phải tỳ sát vào xươngức, nên cần có sự giúp đỡ của người nữ hộ sinh từ trên bụng. Đường kính hạchẩm thóp trước lọt theo đường kính chéo trái của khung chậu (tức đường kínhlưỡng đỉnh lọt theo đường kính chéo phải của khung chậu).
- Xuống và quay: đường kính của ngôi thai theo đường kính nào thì cũngxuống theo mặt phẳng đó của khung chậu. Sau khi xuống xong đầu sẽ quay 45°để cho hạ châm tì vào dưới khớp vệ và cố định tại đó để đầu thai nhi sổ tiếp theocách sổ đầu hậu.
- Sổ: sổ đầu hậu bắt đầu sổ từ: hạ châm - cầm, hạ chẩm - mồm, hạ châmmũi, hạ châm - trán và cuối cùng mới đến hạ chẩm - thóp trước. Quá trình sửđầu hậu nhanh hông cần uốn khuôn nên để ngôi mông đầu thai nhi tròn.
3.6. Cơ chế để ngôi mông thiếu
Cũng tương tự như đẻ ngôi mông đủ, dưới, ảnh hưởng của cơn co tử cungvà sức rặn của sản phụ cơ chế đẻ ngôi mông thiếu có những diễn biến khácnhau như sau:
3.6.1. Đẻ mông
- Ngôi mông thiếu nhỏ hơn ngôi mông đủ nên thì lọt dễ lọt hơn ngôi môngđủ. Sau đẻ mông đến đẻ vai, sổ bụng, chân thai vẫn thẳng và vắt lên trước vai,cùng với cột sống toàn thân thai nhi thành một khối giống hình trứng trục dọckhông uốn cong theo trục của tiểu khung, nên giaiđoạn này kéo dài và takhông được hạ chân thai nhi xuống.
3.6.2. Đẻ vai
- Đường kính lưỡng mỏm vai cũng lọt xuống và quay như đường kính lưỡngụ đùi. Trong giai đoạn đẻ vai thường kéo dài do lưng thai không uốn cong theochiều cong của tiểu khung. Để vai ở ngôi mông thiếu do hai chân duỗi thẳng gấpngược lên vai làm thai không thể giơ tay lên đầu và cũng mất luôn khoảngtrống dưới cằm, nên làm cho đầu hậu không thể ngửa lên được, lúc này cũng làlúc cổ tử cung và âm đạo giãn tối đa để chuẩn bị cho sổ đầu hậu.
3.6.3. Đẻ đầu
- Đầu hậu của ngôi mông thiếu thường cũi tốt. Dưới áp lực của cơn co tửcung, sức rặn của mẹ và sự hỗ trợ để đầu thai nhi cúi tốt của người phụ giúp chođầu hậu lọt xuống quay sổ ít khó khăn hơn để đầu hậu của ngôi mông đủ.
3.7. Một số trường hợp khó khăn trong cơ chế đẻ
- Ngôi không lọt: thường gặp trong ngôi mông đủ, ngôi không lọt do kiểu thế.
- Đẻ khó do giơ tay: thường do thầy thuốc gây nên (cho rặn quá sớm, kéothai, đẩy bụng không đúng lúc).
- Đôi khi còn do bất tương xứng thai và khung chậu mà không biết trước.
- Mắc đầu hậu: đây là nguyên nhân rất trầm trọng có thể gây sang chấn cho thai nhi, thậm chí chết thai.
- Đầu không lọt được do kiểu thế, do bất tương xứng thai - khung chậu,đầu cúi không tốt, do lưng quay ra sau.
- Hẹp eo giữa.
- Do phần mềm: do cuộc đẻ nhanh, tầng sinh môn chưa được chuẩn bị tốt,có thể gây mắc đầu hậu gây tổn thương thai nếu can thiệp thô bạo.
IV. HƯỚNG XỬ TRÍ
4.1. Trong khi có thai
- Khi đã chẩn đoán ngôi mông cần thăm khám và thực hiện các thăm dò cầnthiết đánh giá nguy cơ (siêu âm, X-quang, Scanner) và khám thai đúng kỹthuật quy định.
- Ngoại xoay thai thành ngôi chỏm trước đây là có. Hiện nay là không.Nhiều tác giả không đồng ý ngoại xoay thai, vì có nhiều nguy hiểm cho thai.Nếu như được làm, nên làm tại cơ sở có khả năng phẫu thuật, theo dõi dưới siêuâm tuổi thai 35-36 tuần, không làm với tử cung dị dạng, tử cung có sẹo mổ cũ,rau tiền đạo, dây rau quấn cổ (được chẩn đoán bằng siêu âm), khung chậu hẹp,dẹt, méo...
- Tai biến: rau bong non, gây thai chết, nguy hiểm tính mạng mẹ.
- Nếu không ngoại xoay thai thì làm gì ? cần thực hiện đầy đủ các yếu tốđánh giá tiên lượng thai để xem có khả năng đẻ đường dưới hay đẻ đường trên(xem phần các yếu tố tiên lượng để ngôi mông).
- Nếu có khả năng đẻ đường dưới thì chờ chuyển dạ để đánh giá thêm cácyếu tố động: cơn co tử cung, sự xoá mở cổ tử cung, ối và đầu ối, tình trạng củathai, độ lọt của ngôi thai và tình trạng người mẹ.
- Nếu không có khả năng đẻ đường dưới thì chờ chuyển dạ và chủ động mổlấy thai khi đủ điều kiện.
4.2. Khi chuyển dạ đỏ tự nhiên
- Những chỉ định mổ lấy thai khi bắt đầu chuyển dạ:
- Khung chậu bất thường, hẹp, lệch, dẹt.
- Tuổi mẹ: con so lớn tuổi.
- Thai to, đầu ngứa nguyên phát.
- Tiền sử sản khoa nặng nề, điều trị vô sinh, tử cung có sẹo mổ cũ, u tiênđạo (u xơ tử cung, u nang buồng trứng).
- Những chỉ định mổ tương đối trong chuyển dạ:
- Ngôi mông + con so + thai > 3000g hay ngôi mông + ối vỡ non.
- Ngôi mông + sa dây rau trong hay ngoài bọc ối.
- Ngôi mông + cổ tử cung tiến triển chậm.
- Ngôi mông + mẹ bị bệnh nội khoa (bệnh tim, cao huyết áp).
- Ngôi mông + suy thai.
4.3. Theo dõi đẻ đường dưới
4.3.1. Theo dõi cơn co, xoá mở cổ tử cung
- Cân điều chỉnh cơn co tử cung nhịp nhàng, đều đặn, nếu cơn co rối loạnđiều chỉnh bằng thuốc. Khi cơn co không đủ hiệu lực cần truyền oxytocin tĩnhmạch. Hạn chế khám trong, giữ đầu ối không vỡ đến khi cổ tử cung mở hết. Khiối vỡ trong nước đi thường có phân su, nhưng đây không phải dấu hiệu của suythai, cần theo dõi tình trạng tim thai.
- Theo dõi tình trạng người mẹ khi truyền oxytocin.
4.3.2. Đỡ đẻ trong ngôi mông theo phương pháp tự nhiên
- Hiện nay truyền oxytocin đặt ra trong tất cả các trường hợp để điều chỉnhcơn co tử cung tốt, hướng dẫn sản phụ rặn trong cơn co tử cung, không can thiệpnhiều đến thai.
- Sự có mặt của thầy thuốc sơ sinh là cần thiết.
- Chúng ta có thể áp dụng một số biện pháp đỡ đẻ ngôi mông:
* Phương pháp Tschovianov: mục đích làm cho ngôi lọt xuống trong tiểukhung từ từ làm giãn nở tối đa cổ tử cung, âm đạo và tầng sinh môn tạo điềukiện thuận lợi chosố đầu. Người đỡ đẻ phải giữ cho ngôi không số ra ngoài trongmột thời gian nhất định (thực tế lâm sàng, đào tạo một cách cụ thể về động táccần làm).
+ Ngôi mông thiếu kiểu mông: do chân gấp lên và tạo thành một khối sẽ làm cho cổ tử cung, âm đạo và tầng sinh môn giãn nở tốt khi tiến hành thủ thuật này.
+ Thì sổ đầu cần sử dụng thuốc để cơn co mạnh, hướng dẫn sản phụ rặn mạnh và kết hợp ấn đầu phía trên khớp mu (có thể để người phụ hoặc người đã làm).
+ Hồi sức thai một cách có hệ thống bằng glucose và oxy vì theo các tác giả trong ngôi mông dễ suy thai (do thời gian có khi dài hơn, tác động vào thai khiđỡ, kéo, lấy đầu hậu... ảnh hưởng đến hô hấp).
- Đối với ngôi mông đủ: tránh đi lại nhiều, giữ cho đi không vỡ sớm. Khingôi đã thập thò ra âm hộ, người đỡ đẻ phải dùng một gạc lớn (sắng) ấn vào âmhộ mỗi khi có cơn co để cho mông khỏi sổ sớm, mông và thân thai nhi sẽ nong cổtử cung làm cổ tử cung mở hết, nong giãn âm đạo và tầng sinh môn giúp chođầu thai sổ sau dễ dàng, thời gian giữ từ 10-20 phút (chú ý nới dây rau khi bụngđã số). Theo dõi sát tim thai khi có dấu hiệu suy thai cần cho thai sổ ngay. Khichuẩn bị sổ đầu có thể tiêm 2 đơn vị oxytocin + 2 ống atropin 1/4mg (tĩnh mạch)và ấn trên xương mu giúp cho đầu cúi thêm, giúp đẻ nhanh.+
- Đối với ngôi mông thiếu kiểu mông: cũng như trong ngôi mông hoàn toàn, cố giữ đầu ối. Khi mông sổ vì chân và mông đã nong âm đạo và tầng sinhmôn khá tốt, người đỡ đẻ ôm vào đùi thai nhi, hai ngón tay cái về phía sau đùi,các ngón khác về phía xương cùng hướng thai lên trên, giữ cho thân thai nhiluôn áp vào bụng và ngực, điều này làm cho khối ngực và chân thai làm giãn nởthêm phần mềm, hướng mông lên trên để đề phòng sa tay. Khi sổ đầu cũngdùng thuốc tăng co để giúp sổ đầu tốt hơn. Đầu có thể sổ theo phương phápBracht hay Mauriceau.
4.4. Các thủ thuật thường dùng trong đỡ ngôi mông
- Các thủ thuật đỡ đầu hậu:
* Thủ thuật Bracht: khi thân và hai tay đã sổ, người đỡ đẻ nắm giữ thaivới hai bàn tay bằng cách ấp các ngón tay cái vào mặt trước đùi nắm hai cổchân thai rồi bằng động tác phối hợp đưa thai ra trước, lên trên và lật ngửa thailên bụng mẹ. Không được lôi kéo gì vào thai nhi.
- Lấy đầu trên bằng Forceps: khi đầu bị giữ lại ở phần mềm sinh dục cóthể dùngforceps lấy ra dễ dàng bằng cách: thai được giữ ở chân và được nânglên cao bởi một người phụ, người đã chính đặt hai cành forceps theo kiểu chấmvệ, lúc đầu kéo hướng xuống dưới rồi vừa kéo vừa nâng dần.

* Thủ thuật Mauriceau: áp dụng khi mắc đầu hậu mà đầu chưa lọt thấp. Thủ thuật này dễ gây thương tổn đám rối cánh tay hay miệng thai nhi.
+ Mục đích:
- Làm cho đầu cúi tốt hơn.
- Kéo cho đầu xuống trong tiểu khung.
- Xoay cho đầu về chẩm vệ.
- Kéo và ngứa dần cho đầu sổ.
+ Cách làm: cho thai cưỡi lên cẳng tay người đỡ đẻ - đưa hai ngón tay trỏ vàgiữa vào miệng thai nhi đến tận đáy lưỡi ấn xuống cho cằm sát vào ngực giúpcho đầu thai cúi. Tay còn lại đặt trên lưng, sát vai dùng các ngón đẩy vào vùngchẩm để phối hợp cùng lúc với bàn tay bên trong làm cho đầu cúi. Sau đó dùngcác ngón tay ngoài ôm lấy 2 vai và khe ngón trỏ và giữa ôm lấy gáy thai và phốihợp với tay trong thực hiện các thao tác: kéo thai xuống, đưa đầu về chẩm vệ vàhướng thai ra trước lật lên phía bụng mẹ.

- Cho sổ đầu bằng cách gấp đầu sát vào ngực thai và bụng ngược lên phía bụng mẹ
* Thủ thuật hạ tay (thủ thuật Loveset): là thủ thuật ít gây sang chấnnhất và hiệu quả nhất. Khi đỡ ngôi mông, lúc thai nhi đã sổ đến mỏm vai, ngườiđỡ đẻ cần cho ngón tay lên kiểm tra xem tay thai có bị dơ lên cao hay không.
- Lúc này lưng thai đã quay ra trước. Người đỡ đẻ nắm giữ thai bằng haibàn tay, ngón cái ở vùng thắt lưng lòng bàn tay ở hai mông các ngón tay khác ởphía bụng. Quay thai 90° cho lưng thai quay sang phải để cánh tay trước củathai xuống dưới khớp vệ sẽ sổ, vai kia khi ấy trong tiểu khung sẽ chuyển xuốngdưới mỏm nhô.
- Sau đó quay 180° theo hướng ngược lại để đưa tay sau ra trước, sẽ thấy khuỷu tay xuất hiện ở âm hộ. Tiếp đó thai sẽ được hạ xuống cố định chấm dưới khớp vệ cho đầu số.
- Thủ thuật đại kéo thai trong ngôi mông: là thủ thuật qua đó người thầythuốc cho tay vào đường sinh dục kéo thai ra theo cơ chế đẻ nhằm mục đích lấythai ra sớm. Ngày nay rất ít được chỉ định do có nguy cơ rất lớn với thai và tửvong sau đẻ cao.
ĐA ỐI
I. ĐẠI CƯƠNG
Bình thường nước ối tăng dần cho đến khi tuổi thai 36 tuần, lúc này lượngnước đi vào khoảng 1000ml, nhưng sau đấy lượng nước ối sẽ giảm dần. Trongthai già tháng, đôi khi chỉ còn vài trăm ml nước ối hoặc rất ít. Lượng nước ốigiảm gọi là thiểu ối (oligohydramios). Nếu lượng nước đi trên 2000ml được gọilà đa ối (hydramnios, polyhydramnios).
Trong một số ít trường hợp, tử cung có thể chứa được một lượng nước đikhổng lồ, có khi lên đến 15 lít.
Đại đa số trường hợp, lượng nước ối tăng lên từ từ gọi là đa ối mãn. Nếu lượng nước ối tăng rất nhanh, chỉ trong vài ba ngày gọi là đa ối cấp.
Bảng 7.1. Thể tích nước ối bình thường
| Tuổi thai (tuần) |
Trọng lượng thai (gam) |
Bánh rau (gam) | Nước ối (ml) | % Nước ối |
| 16 | 100 | 100 | 200 | 50 |
| 28 | 1000 | 200 | 1000 | 45 |
| 36 | 2500 | 400 | 900 | 24 |
| 40 | 3300 | 500 | 800 | 17 |
II. ĐO NƯỚC ỐI
- Vào cuối những năm 70, phương pháp siêu âm đã được sử dụng để đánhgiá lượng nước ối. Trước đây, để đánh giá lượng nước ối người ta chỉlấy số đomột góc nước ối sâu nhất. Cách đo này tỏ ra thiếu chính xác. Đến năm 1987,Phelan và cộng sự đã đưa ra chỉ số ối (AFI: amnionic fluid index) áp dụng tronglâm sàng. Chỉ số ôi là tổng của bốn số đo chiều sâu của bốn túi ối lớn nhất đo ởbốn góc trên thành bụng của người mẹ (đo theo phương pháp thẳng đứng).
- Khi chỉ số ối lớn hơn 24cm thì gọi là đa ối. Moore và Cayle (1990) quanghiên cứu 791 thai phụ bình thường đã đưa ra giá trị Percentile của chỉ số đitheo tuổi thai.
- Magann và cộng sự (1992) đã sử dụng kỹ thuật nhuộm màu để đo nước ốicho 40 thai phụ có chỉ định xét nghiệm nước ối, họ thấy rằng: đo chỉ số nước ối bằng phương pháp nhuộm màu cho kết quả chính xác trong trường hợp nước ốibình thường hay đa ối, nhưng không chính xác trong trườnghợp thiểu ối.
- Đo chỉ số ôi theo tư thế nằm thẳng đứng cho kết quả chính xác nhất. Khichỉ số ôi ở mức giới hạn bệnh lý thì cần phải đo lại nhiều lần trước khi quyết định can thiệp. Có một vài yếu tố ảnh hưởng đến kết quả đo chỉ số ối: độ caotrên 2000m làm tăng chỉ số ôi, sau khi ăn hoặc uống nước đường, chỉ số ối cũngtăng lên tạm thời, ngược lại, nếu uống ít nước thì chỉ số ối cũng có thể giảm.
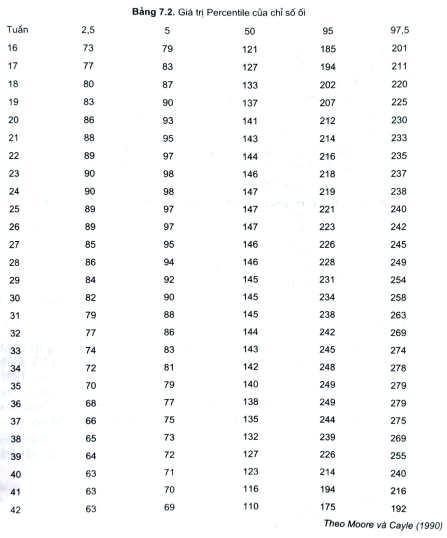
- Đa ối thể nhẹ và vừa có lượng nước đi từ 2 đến 3 lít là hay gặp nhất, nhưnglấy toàn bộ nước ối để đo là khó khăn, vì vậy việc chẩn đoán thường dựa trên70các dấu hiệu lâm sàng và chẩn đoán xác định dựa vào kết quả siêu âm. Tỷ lệ đaôi khoảng 0,9%.
III. PHÂN LOẠI ĐA ỐI
3.1. Theo thời gian
- Đa ổi cấp: ít gặp, thường xuyên xuất hiện đột ngột vào 3 tháng giữa củathai kỳ. Thể tích nước ối tăng nhanh nhiều trong vài ba ngày, biểu hiện lâmsàng rầm rộ thường kèm theo thai dị dạng.
- Đa ổi mạn tính: thường xảy ra vào những tháng cuối của thai kỳ. Vì nướcôi tăng chậm hơn so với đa ối cấp, nên biểu hiện lâm sàng kín đáo hơn.
3.2. Theo mức độ
- Đa ổi thể nhẹ: khi có một túi ối đo theo phương thẳng đứng có chiều sâu 8đến 11 cm, chiếm 80% trường hợp.
- Đa ối thể trung bình: khi có một túi ối đo theo phương thẳng đứng có chiềusâu 12 đến 15cm, chiếm 15% trường hợp.
- Đa ối thể nặng: khi có một túi ối đo theo phương thẳng đứng có chiều sâutrên 16cm, chiếm 5% trường hợp.
- Hai phần ba trường hợp là tự phát, chỉ khoảng một phần ba trường hợp có kèm theo thai dị dạng, mẹ bị bệnh đái đường, đa thai... Golan và cộng sự (1993)nghiên cứu gần 14.000 phụ nữ mang thai cũng cho kết quả tương tự.
IV. NGUYÊN NHÂN CỦA ĐA ỐI
- Đa ôi thường kèm theo dị dạng thai, đặc biệt là dị dạng hệ thống thầnkinh trung ương hay ống tiêu hoá. Có tới một nửa số trường hợp thai dị dạngphối hợp thường là thai vô sọ kết hợp với teo thực quản.
- Khoảng một nửa số trường hợp đa ối thể vừa và nặng kèm theo dị dạngthai nhi. Các dị dạng thai nhi hay gặp là: dạ dày - ruột, phù thai, hệ thần kinhtrung ương, lồng ngực, tim mạch, khung xương và bất thường về nhiễm sắc thể.
- Đa ổi thể nhẹ vào 3 tháng giữa của thai kỳ có tiên lượng tương đối khả quan.
- Tỷ lệ tử vong chu sinh trong đa ối cao hơn nhiều so với thai thường.
V. SINH BỆNH HỌC
- Ngay từ tời kỳ đầu thai nghén, cấu tạo nước ối rất giống dịch gian bào.Trong nửa đầu của thai kỳ, nước và các chất có trọng lượng phân tử nhỏ có thểtruyền qua màng ối và da thai nhi. Trong ba tháng giữa thai nhi bắt đầu bàitiết nước tiểu, uống nước ối. Những quá trình này đóng vai trò quan trọng trongviệc điều hoàlượng nước ối. Hầu hết nước đi trong đa ối là do biểu mô màng ốichế tiết và không có sự thay đổi về thành phần hoá học.
- Bình thường thai nhi uống nước ối, đó là một trong những cơ chế điều hoàthể tích nước ối. Vì vậy đa ổi xảy ra khi thai nhi không uống được nước ối trongtrường hợp teo thực quản.
- Trong trường hợp thai vô sọ hay thoát vị cột sống sẽ làm tăng lưu lượngtruyền dịch não tuỷ vào buồng đi và đó là yếu tố bệnh nguyên.
- Một khả năng khác có thể là thai nhi bài tiết nước tiểu quá nhiều do kích thích trung tâm não tuỷ, hoặc thai nhi thiếu yếu tố chống bài niệu. Người ta cũng khẳng định rằng, trong những trường hợp dị dạng mà thai nhi không có khả năng bài tiết nước tiểu thường kèm theo thiểu ôi.
- Đa ối hay gặp ở những bà mẹ bị đái đường vào 3 tháng cuối của thai kỳ,mà bệnh sinh vẫn còn chưa được giải thích một cách thoả đáng. Người ta chorằng ở người mẹ bị đái đường sẽ gây ra tình trạng tăng đường huyết của thainhi và dẫn đến tình trạng lợi niệu thẩm thấu. Bar-Hava và cộng sự (1994) đãnghiên cứu mức độ bài tiết nước tiểu của thai nhi ở những bà mẹ đái đường vànhững bà mẹ khoẻ mạnh. Kết quả nghiên cứu cho thấy, ở những bà mẹ đáiđường sau khi ăn thai nhi không tăng bài tiết nước tiểu, nhưng ở những bà mẹbình thường thì sau bữa ăn, thai nhi bài tiết nước tiểu tăng lên.
VI. TRIỆU CHỨNG
Do đa ối đã làm cho tử cung to lên nhanh chóng dẫn đến tình trạng tăngáp lực trong và ngoài tử cung gây chèn ép các cơ quan nội tạng. Nếu là đa ối cấptriệu chứng rầm rộ hơn so với đa ối mãn.
6.1. Đa ối cấp
Xảy ra trong ba tháng giữa của thai kỳ, thường ở tuổi thai 16 đến 27 tuân.
- Cơ năng: bụng to lên nhanh, đau tức đột ngột. Buồn nôn, nôn, ăn uống kém. Khó thở, tức ngực, nhiều khi không nằm được mà phải ngồi.
- Toàn thân: tinh thần lo lắng, sợ hãi, mất ngủ, mệt mỏi, mặt mày hốc hác.Phù là hậu quả của chèn ép vào các tĩnh mạch lớn do tử cung rất to, đặc biệt làphù ở chi dưới, âm hộ và thành bụng với đặc điểm: phù trắng, mềm, ấn lõm.Cũng có thể phù toàn thân. Tim đập nhanh, mạch nhanh, huyết áp có thể bìnhthường, không sốt. Trong những trường hợp nặng có tình trạng thiếu niệu.
- Thực thể:
- Nhìn thấy da bụng căng bóng, phù nề, có các nếp rạn da. Bụng to lên rõtừng ngày.
- Tử cung căng, tròn đều, kích thước to hơn so với tuổi thai.
- Sờ nắn khó xác định được các phần của thai nhi, có dấu hiệu bập bênhcục nước đá khi nắn vào các phần thai.
- Nghe tim thai mờ, xa xăm hoặc không nghe thấy bằng ống gỗ.
- Thăm âm đạo có thể thấy cổ tử cung dãn rộng, màng ối căng phồng,không sờ thấy các cực của thai nhi. Đa đi cấp thường chuyển dạ trước tuần 28.
- Cận lâm sàng:
- Siêu âm: đánh giá lượng nước đi qua đo chỉ số ổi, đánh giá hình thái họcthai nhi, phát hiện những dị dạng thai.
- X-quang: ít có giá trị trong chẩn đoán đa ối, hiện nay hầu như khôngsử dụng.
- Chọc nước ối để xét nghiệm tế bào học, nhiễm sắc thể.
- Các xét nghiệm tìm nguyên nhân từ mẹ: urê, creatin máu, đường máu,đường niệu...
6.2. Đa ối mãn
- Do lượng nước ối tăng lên từ từ nên tuy tử cung căng to nhưng thai phụkhông đau nhiều và không khó thở nhiều như trong đa ối cấp
VII. CHẨN ĐOÁN
7.1. Chẩn đoán xác định
- Dấu hiệu lâm sàng đầu tiên của đa ối là tử cung lớn hơn so với tuổi thai,khó nắn thấy các phần thai, tim thai khó nghe lặc ng mд ха ха Trongnhững trường hợp nặng, tử cung căng đến mức không thể nắn thấy bất kỳ mộtphần nào của thai nhi.
- Chẩn đoán xác định dựa vào siêu âm.
7.2. Chẩn đoán phân biệt
7.2.1. Cổ trướng
- Bụng to bè ngang, rốn lồi, có tuần hoàn bàng hệ. Có dấu hiệu sóng vỗ. Gõđục vùng thấp. Có thể tìm thấy nguyên nhân gây cổ trướng như xơ gan, ungthư gan..
7.2.2. Thai to
- Tử cung to hơn so với tuổi thai, nhưng nắn rõ các phần, các cực của thainhi. Siêu âm giúp đánh giá trọng lượng thai và loại trừ đa ối.
7.2.3. Chửa đa thai
- Bụng to nhanh đều trong suốt cả thai kỳ.
- Nghén nhiều.
- Thai máy nhiều vị trí trên ổ bụng.
- Sờ thấy nhiều chi, nhiều cực.
- Tim thai rõ, nhiều ổ.
- Siêu âm có hình ảnh đa thai.
7.2.4. Có thai kết hợp u nang buồng trứng, hoặc u xơ tử cung hoặc khối u trong ổbụng hay trong tiểu khung
- Siêu âm có giá trị trong chẩn đoán.
7.2.5. U nang buồng trứng xoắn ở bệnh nhân có thai
- Đau bụng đột ngột, dữ dội, bụng có cảm giác to lên.
- Schoch chủ yếu do đau, đôi lúc do chảy máu trong nang, vỡ nang làm chomạch nhanh, huyết áp hạ.
- Khám bụng thấy có phản ứng thành bụng, khó sờ thấy các phần thai nhivì bệnh nhân đau.
- Thăm âm đạo có thể sờ thấy khối u động vào khối này bệnh nhân đauchói nhất là chạm vào cuống khối u.
- Siêu âm có hình ảnh thai nhi và u nang buồng trứng.
- Nếu trước đây đã chẩn đoán là u nang buồng trứng thì việc chẩn đoánlần này dễ dàng hơn
7.2.6. Chửa trứng
- Gặp trong thời kỳ đầu của thai kỳ.
- Bụng to lên nhanh hơn so với tuổi thai.
- Ra máu âm đạo tự nhiên, dai dẳng, ít một, thường là màu đen.
- Định lượng BhCG huyết thanh rất cao, hoặc định lượng hCG trong nướctiểu cũng rất cao; trên 20.000 đơn vị ếch hay trên 60.000 đơn vị thỏ. Nay có máyxét nghiệm tổng phân tích hiện đại, chính xác.
- Siêu âm trong buồng tử cung thấy hình ảnh tuyết rơi, hay hình ảnhchùm nho, hình ảnh ruột bánh mỳ; không thấy hình ảnh thai, đôi khi có cả thaivà trứng đó là chửa trứng bán phần.
7.2.7. Rau bong non
- Bụng to lên nhanh chóng.
- Đau bụng dữ dội.
- Thường bệnh nhân có dấu hiệu nhiễm độc thai nghén nặng, shock, ramáu âm đạo.
- Khám tử cung cứng như gỗ.
- Không nghe được tim thai.
- Siêu âm có thể phát hiện được khối máu tụ sau ra.
7.2.8. Khối u to trong ổ bụng có thể gặp như:
- U thận, u mạc treo ruột, u nang buồng trứng to,... kèm theo có thai.
- Bệnh thường diễn biến từ từ.
- Siêu âm giúp ích cho chẩn đoán và khám hội chẩn liên khoa: nội, ngoại...
7.2.9. Bàng quang đầy nước tiểu cần lưu ý khi khám thai)
- Trong trường hợp nghi ngờ nên thông đại, nếu bàng quang đầy nước tiểubụng sẽ xẹp và thai nghén bình thường.
VIII. XỬ TRÍ
1. Thể nhẹ
- Theo dõi, không cần phải điều trị.
2. Thể vừa
- Đôi khi không cần phải can thiệp gì. Theo dõi bệnh nhân nếu có triệuchứng khó thở hoặc đau bụng thì cho nhập viện, nghỉ ngơi tại giường. Khángsinh, thường sử dụng nhóm Blactamin như Amoxycillin 2g/ngày, thuốc lợi tiểuvà ăn nhạt hầu như không có hiệu quả. Gần đây Indomethacine là thuốc đượcưu tiên lựa chọn để điều trị triệu chứng. Cần phải siêu âm nhiều lần để theo dõisự tiến triển của bệnh và phát hiện những bất thường về thai nhi.
- Chọc ối làm xét nghiệm sinh hoá và tế bào.
3. Thể nặng
- Thường kèm theo thai dị dạng.
- Chọc ối: mục đích làm giảm triệu chứng cho mẹ, xét nghiệm nhiễm sắcthể, tế bào học. Mỗi lần cho chọc lấy ra khoảng 1500ml nước ối. Kỹ thuật phảiđảm bảo vô trùng, chọc ối dưới sự hướng dẫn của siêu âm, chọc qua thành bụng.Thường sử dụng kim cho số 18 nối với một bộ dây truyền rút ra với tốc độ500ml/giờ. Biến chứng của chọc nước ối có thể gặp là: vỡ ối, viêm màng ối, raubong non.
- Liệu pháp Indomethacine: năm 1994 Kramer đã kết luận Indomethacinecó ba tác dụng trong điều trị đa ối: giảm tiết chế và tăng hấp thu dịch phổi.Giảm bài tiết nước tiểu. Tăng tính thấm qua màng thai. Liều điều trị 1,5 .3mg/ngày.
- Kháng sinh nhóm Blactamin nên được lựa chọn vì ít ảnh hưởng đếnthai nhi.
- Theo dõi thai, phát hiện những bất thường thai nhi qua siêu âm.
- Nếu thai dị dạng thì bấm đi cho đẻ, thường sau khi bấm ối sẽ có cơn co tửcung và cuộc chuyển dạ xảy ra bình thường. Cần phải thận trọng sau khi sổbthai dễ bị đờ tử cung, sót rau, sót màng.
THIỂU ỐI
I. MỞ ĐẦU
Thiểu ối là thể tích dịch ối giảm hơn so với tuổi thai, có thể xảy ra ở bất kỳtuổi thai nào. Biểu hiện lâm sàng không rầm rộ như đa ối. Gọi là thiểu ối khichỉ số ôi dưới 50mm, hoặc chỉ số ối giảm 25% mỗi tuần khi tuổi thai trên41 tuần.Cũng như đa ối, thiểu ôi chia làm hai loại: thiểu ối cấp và thiểu ôi mãn.Thiểu ối cấp thường do vỡ ối gây ra. Trong khi đó, thiểu ối mãn thường dobệnh lý của thai gây ra và khó điều trị, tỉ lệ tử vong chu sản cao.
II. NGUYÊN NHÂN
2.1. ối vỡ non, ối vỡ sớm
2.2. Thai dị dạng
- Bệnh lý hệ tiết niệu của thai: không có thận, teo niệu quản bẩm sinh, thậnkhông phát triển, tắc niệu quản. Tứ chứng Fallot, dị dạng hệ thần kinh trungương: thai vô sọ, thoát vị màng não. Bệnh lý về nhiễm sắc thể: ba nhiễm sắc thể18, hội chứng Turner. Thoát vị cơ hoành...
2.3. Thai thiếu oxy máu mãn
- Thai chậm phát triển trong tử cung trong trường hợp mẹ cao huyết áp,thiếu máu, thai quá ngày sinh, dây rốn của thai bị chèn ép, bệnh lý dây rốn làmcản trở tuần hoàn thai nhi.
2.4. Truyền máu thai sinh đôi chung tuần hoàn
III. CƠ CHẾ BỆNH SINH
- Vỡ ối non là nguyên nhân thường gặp nhất của thiểu ối cấp, tỉ lệ ối vỡ nonvào khoảng 2%.
- Thiểu ối mạn có thể do thai dị dạng lớn hay thiếu oxy trường diễn. Số lượng lớn của dịch ối là nước tiểu của thai nhi. Trong những trường hợp tắcđường tiết niết niệu hoặc rối loạn chức năng thận sẽ dẫn đến giảm thiểu sự tạothành dịch ối.
- Thai thiếu oxy có thể là hậu quả của suy tuần hoàn tử cung rau, do mẹthiếu oxy, dây rau bị chèn ép trong khi mang thai. Lúc này sẽ có sự phân bố lạilưu lượng máu tới các cơ quan, những tạng được ưu tiên là não, tim, tuyếnthượng thận; còn ruột, các cơ, lách và hai thận ít được ưu tiên dẫn đến tìnhtrạng lưu lượng máu tới thận bị giảm và lượng nước tiểu bài xuất ít đi. Người ta cũng thấy rằng khi lưu lượng máu tới thận giảm thai có thể tiết ra vasopressinvà catecholamin có tác dụng làm giảm bài tiết của thận.
- Dịch ối vừa có tác dụng bảo vệ thai vừa có tác dụng dinh dưỡng cho thai, vìvậy khi thiểu ối thai sẽ kém phát triển, dễ bị suy thai trong khi chuyển dạ và tỉlệ tử vong chu sản cao.
IV. TRIỆU CHỨNG VÀ CHẨN ĐOÁN
4.1. Triệu chứng lâm sàng chỉ có giá trị gợi ý
- Nghi ngờ thiểu ối khi nắn đáy tử cung thấy rất rõ các phần thai mà khôngcảm thấy có nước ối, khó làm động tác di độngđầu thai. Lúc vỡ ối không thấynước ối. Hồi cứu lâm sàng sau khi đẻ hoặc mổ đẻ mở tử cung lấy thai khôngthấy nước ối trong buồng tử cung mới xác định được chẩn đoán là thiểu ối.
4.2. Chẩn đoán xác định thiểu ối dựa vào kết quả siêu âm
- Pheland đưa ra kỹ thuật đánh giá thể tích nước ối ở tuổi thai 36 đến 42tuần bằng cách đo 4 vùng của tử cung, với đầu dò đặt vuông góc với mặt phẳngnằm ngang, đo đường kính dọc lớn nhất ở mỗi phần tư và cộng lại. Con số nàygọi là chỉ số ối (AFI: Amniotic fluid index). Khi thai đủ tháng, chỉ số ối trungbình là 124446mm. Thiểu ối khi chỉ số ối dưới 50mm. Khi thai trên 41 tuần màmỗi tuần chỉ số ối giảm 25% được coi là thiểu ối.
V. XỬ TRÍ THIỂU ỐI KHI CHƯA CHUYỂN DẠ
5.1. Khi thai chưa đủ tháng
- Nếu ôi còn hay cấu trúc tiết niệu bình thường, hiện nay chưa có biện phápđiều trị nào đặc hiệu. Khuyên bệnh nhân nằm nghiêng trái, đảm bảo chế độdinh dưỡng tốt mục đích là để cải thiện tuần hoàn tử cung rau.
- Thiểu ối mà không có dị dạng bẩm sinh lớn, có thể là do tuần hoàn tử cungrau bị suy hay tắc một phần tuần hoàn rau thai (bệnh lý dây rốn). Lúc này phải tuỳ theo tuổi thai, tình trạng thai và khả năng nuôi dưỡng trẻ non thángđ ể quyết định cách xử trí cho phù hợp, nên giữ thai trên 35 tuần tuổi.
- Thiểu ối kèm theo dị dạng tiết niệu, tiêu hoá... cần phải làm các thăm dòxét nghiệm để xác định những bất thường đấy có khả năng điều trị hay khôngđể có thái độ điều trị giữ thai hay đình chỉ thai nghén.
5.2. Khi thai đủ tháng
- Cần phải theo dõi monitoring, làm test không đã kích, nếu xuất hiện dipbiến đổi hay nhịp chậm thì mổ lấy thai ngay, không nên làm thêm test co tửcung nữa. Nếu làm test co tử cung mà nhịp tim thai vẫn nằm trong giới hạnbình thường thì cần đánh giá chỉ số Bishop để kích thích chuyển dạ ngay, nếukhông phải siêu âm đánh giá chỉ số ôi sau 24 giờ.
VI. XỬ TRÍ THIỂU ỐI TRONG KHI CHUYỂN DẠ
Trong chuyển dạ, thiểu ối làm tăng nguy cơ suy thai vì bị chèn ép dây rốn,do vậy cần phải theo dõi cuộc chuyển dạ hết sức sát sao, phát hiện sớm dấu hiệusuy thai, nên chủ động hồi sức thại một cách có hệ thống. Tuỳ theo tình trạngbiến đổi trong khi chuyển dạ để có thái độ xử trí sản khoa thích hợp. Chỉ địnhmổ lấy thai khi có cácyếu tố đẻ khó khác phối hợp như ngôi ngược, cổ tử cung tiến triển chậm...
VII. PHÒNG BỆNH
Hiện nay chưa có biện pháp phòng ngừa thiểu ôi thật hữu hiệu, cần ngănngừa các yếu tố nguy cơ dẫn đến thiểu ối như:
- Điều trị các bệnh mãn tính: cao huyết áp, bệnh thận, đái tháo đường,viêm nhiễm đường sinh dục trước khi có thai.
- Khi có thai, đặc biệt ở ba tháng đầu cần thận trọng khi dùng bất kỳ thứthuốc gì, cần phải tham khảo ý kiến của bác sĩ chuyên khoa khi dùng thuốc.
- Khi có thai, nếu bị viêm nhiễm đường tiết niệu, sinh dục cần phải đượcđiều trị tốt tránh rỉ ối, ối vỡ non dẫn đến thiểu ối.
- Cần phải khám thai định kỳ để phát hiện sớm những bất thường về thainghén đặc biệt thai quá ngày sinh. Trong đó, người khám thai phải chú ý thựchiện đủ các bước khám thai cần có theo Hướng dẫn quốc gia (2009) đã chỉ rõ vànhớ chỉ siêu âm là chưa đủ (vì đó chỉ là một xét nghiệm về hình ảnh cho cácđịnh; siêu âm không phải là khám thai. Vì thực tế nhiều thai phụ nói: "Em chỉ khám siêu âm" cho nên có nhiều sai sót sau đó cho mẹ, cho con.
ĐA THAI
I. ĐẠI CƯƠNG
1.1. Định nghĩa
Đa thai là sự phát triển đồng thời nhiều thai trong buồng tử cung. Đây làsự bất thường về số lượng thai mà không phải là bệnh lý. Có thể gặp hai thai,ba thai, bốn thai... nhưng hay gặp nhất là hai thai mà ta thường gọi là sinh đôi.
1.2. Tỉ lệ
- Vì đa thai gây những hậu quả xấu cho thai và cho mẹ, những thai phụ đathai hay bị sảy thai sớm nên tỉ lệ đa thai giảm dần so với tuổi thai. Khi tuổi thaitrên 20 tuần, tỉ lệ đa thai chiếm khoảng 1% tổng số thai nghén
- Năm 1993, ở Mỹ có hơn 100.000 trường hợp đẻ đa thai (Ventura và cộngsự). Đặc biệt, có hơn 96.000 trường hợp đẻ song thai sống, 3.834 sinh ba, 277sinh tư, 57 sinh năm. Tỉ lệ đẻ đa thai khác nhau đáng kể giữa các dân tộc.Myrianthopoulos (1970) thấy rằng tỉ lệ đẻ sinh đôi của phụ nữ da trắng là 1/100so với phụ nữ da đen là 1/80. Một số khu vực đặc biệt châu Phi tỉ lệ đẻ đa thairất cao. Nghiên cứu của Knox và Morley (1960) tiến hành ở Nigeria cho thấy tỉlệ đẻ song thai là 1/20. Ở châu Á tỉ lệ đẻ song thai là 1/155.
- Vào cuối thập kỷ 60, người ta đã sử dụng các chất kích thích phóng noãnvà những kỹ thuật hỗ trợ sinh sản được áp dụng từ những năm 1970 làm cho tỉlệ đa thai ngày càng tăng.
- Tỉ lệ sinh đôi một noãn tương đối hằng định trên toàn thế giới, không phụthuộc vào chủng tộc, di truyền, tuổi và số lần đẻ. Ngược lại, tỉ lệ sinh đôi hainoãn chịu ảnh hưởng nhiều yếu tố: sắc tộc, di truyền, tuổi người mẹ, số lần đẻvà đặc biệt là việc sử dụng thuốc kích thích phóng noãn trong điều trị vô sinhđã làm tăng tỉ lệ đa thai nhiều noãn một cách đáng kể.
- Đa thai cũng có thể gặp trong chửa ngoài tử cung. Các trường hợp chưangoài tử cung đa thai này cũng như các trường hợp có thai kết hợp chứa trongvà chửa ngoài tử cung.
- Nhiều thống kê cho thấy trong đa thai, tỉ lệ thai gái nhiều hơn thai trai.
- Tỉ lệ tử vong của trẻ sơ sinh đẻ sinh đôi chiếm 11% trong tổng số tử vongsơ sinh và 10% tử vong chu sinh do đa thai. Trong đa thai tỉ lệ đẻ non tháng,thai kém phát triển trong tử cung, dị dạng bẩm sinh cao hơn so với trẻ đẻ một thai. Tử vong chu sinh trong đa thai cao là do:
- Sảy thai.
- Đè non.
- Dị dạng thai.
- Thai kém phát triển trong tử cung.
- Hai thai chung tuần hoàn, dẫn đến tình trạng cho - nhận làm cho một thai teo đét và một thai phù thũng.
- Nhiễm độc thai nghén và tăng huyết áp.
- Rau tiền đạo, rau bong non.
- Sa dây rau, thai mắc nhau.
- Đa ối.
- Ngôi thai bất thường.
II. PHÂN LOẠI
- Dựa vào nguồn gốc phát sinh người ta chia ra đa thai một noãn và đa thainhiều noãn. Hai thai có nguồn gốc thụ tinh hai noãn khác nhau, đó là sinh đôihai noãn. Nếu sinh đôi hai noãn thì giới tính có thể giống hoặc khác nhau, haibuồng đi riêng biệt, chung một bánh rau hoặc hai bánh rau riêng biệt. Khoảngmột phần ba sinh đôi phát triển từ một noãn được thụ tinh và phân chia thànhhai phân giống nhau, mỗi phần có khả năng phát triển thành một thai riêngbiệt, đó là sinh đôi một noãn.
- Nếu do phân chia trước khi lớp tế bào trong được hình thành và lớp ngoài của túi phôi chưa hình thành trung sản mạc sẽ là thành sinh đôi một noãn, hainội sản mạc, hai trung sản mạc. Tỉ lệ sinh đôi này từ 18 đến 36%. Có thể gặphai bánh rau riêng biệt hoặc một bánh rau chung. Về thời gian sự phân chiaxảy ra trong 72 giờ đầu sau khi thụ tinh.
- Nếu sự phân chia xảy ra giữa ngày thứ tư và ngày thứ tám, sau khi lớp tếbào trong đã hình thành và các tế bào đã biệt hoá thành trung sản mạc nhưngmàng ối chưa hình thành. Hai thai sẽ phát triển trong hai buồng đi riêng biệt nhưng chỉ có một trung sản mạc phủ bên ngoài. Đó là sinh đôi một noãn, mộttrung sản mạc và hai nội sản mạc.
- Nếu sự phân chia xảy ra sau tám ngày, khi đó nội sản mạc đã hình thành,hai thai sẽ phát triển trong một buồng đi chung, đó là sinh đôi một noãn, mộttrung sản mạc, một nội sản mạc.
- Nếu sự phân chia xảy ra muộn hơn nữa, sau khi đĩa phôi đã hình thành.Sự phân chia hai thai không hoàn toàn và hai thai sẽ dính vào nhau.
III, NGUYÊN NHÂN
3.1. Sắc tộc
- Ở phụ nữ da trắng tỉ lệ sinh đôi khoảng 1%. Tỉ lệ này cao hơn ở châu Phi,còn ở phương Đông thấp hơn.
3.2. Di truyền
- Người ta thấy rằng những người mẹ là sinh đôi một noãn có tỉ lệ có thai sinh đôi cao hơn so với những người cha là sinh đôi một noãn.
3.3. Tuổi mẹ và số lần đẻ
- Tuổi mẹ trên 40, đẻ nhiều lần thì tỉ lệ đa thai tăng lên.
3.4. Đa thai nhiều noãn
- Thường gặp ở những phụ nữ cao lớn, điều này liên quan nhiều đến chế độdinh dưỡng hơn là tầm vóc của người mẹ.
3.5. Gonadotropin nội sinh
- Đa thai nhiều noãn hay gặp ở nữ phụ nữ sau khi ngừng uống thuốc tránhthai một tháng. Những tháng sau, hiện tượng này ít xảy ra. Điều này có thể dotăng giải phóng kích dục tố tuyến yên trong chu kỳ kinh nguyệt tự nhiên đầutiên sau khi ngừng thuốc tránh thai.
3.6. Các thuốc kích thích phóng noãn
- Đa thai thường gặp với tỉ lệ cao ở các phụ nữ điều trị vô sinh bằng các thuốckích thích phóng noãn như clomiphen citrat, Humegon, Pregnyl, Puregon... cácthuốc này có thể gây ra cả sinh đôi một noãn và sinh đôi hai noãn.
3.7. Thụ tinh trong ống nghiệm và các biện pháp hỗ trợ sinh sản
- Việc cố gắng chuyển nhiều phôi vào buồng tử cung hay vào vòi tử cung đãlàm tăng tỉ lệ đa thai một cách đáng kể.
- Những thai phụ đa thai đòi hỏi chăm sóc đặc biệt trước trong và sau khi đẻ. Nhìn chung, những biến cố xảy ra đối với mẹ và thai càng nhiều và càngnặng khi số lượng thai càng nhiều.
IV. TRIỆU CHỨNG VÀ CHẨN ĐOÁN
4.1. Triệu chứng cơ năng
4.1.1. Tiền sử
- Hỏi xem tiền sử gia đình vợ hoặc chồng đã đẻ đa thai chưa. Nếu là thaiphụ đẻ con dạ thì hỏi xem đã có lần nào đẻ đa thai không. Nếu là con so thì hỏixem trước khi có thai có dùng thuốc tránh thai hay không. Nếu bệnh nhân đangđiều trị vô sinh thì hỏi xem lần mang thai này có dùng thuốc kích thích phóngnoãn hay không.
4.1.2. Dấu hiệu nghén
- Đa thai thường gây ra tình trạng nhiễm độc thai nghén sớm. Sản phụnghén nhiều hơn so với thai lần trước hoặc so với người có cùng tuổi thai.
4.1.3. Tử cung to nhanh
- Thai phụ cảm thấy bụng to nhanh hơn so với những lần có thai trước.Khám sẽ thấy tử cung to hơn 80 với tuổi thai. Có trường hợp tử cung to nhanhlàm cho thai phụ khó thở do đáy tử cung dẩy cơ hoành lên cao, Thai phụ đi lại khó khăn.
4.1.4. Cử động thai
- Thai phụ cảm thấy thai máy nhiều hơn, nhiều nơi trên khắp ổ bụng.
4.1.5. Phù
- Thường phù hai chân sớm do tử cung do chèn ép gây cản trở tuần hoànngoại vi.
4.2. Triệu chứng thực thể
4.2.1. Nhìn
- Toàn thân: dáng người mệt mỏi, da xanh, khó thở.
- Bụng căng to, thành bụng có nhiều vết rạn, ở người con so thường vếtrạn màu nâu và ở người con dạ vết rạn màu trắng. Nếu kèm theo đa ối da bụngcăng, sáng bóng và có thể kèm theo tuần hoàn bàng hệ. Hai chân phù trắng,mềm có khi lan tới bụng.
4.2.2. sờ nắn
4.2.2.1. Đo chiều cao tử cung: thấy chiều cao tử cung lớn hơn so với tuổi thai,chu vi vòng bụng cũng lớn hơn bình thường. Ở ba tháng giữa của thai kỳ nếuthấy tử cung to hơn so với tuổi thai có thể do:
- Đa thai.
- Tử cung bị đẩy lên cao do bàng quang đầy nước tiểu.
- Nhớ sai ngày đầu tiên của kỳ kinh cuối cùng.
- Đa ối.
- Chửa trứng.
- Có thai kèm u xơ tử cung.Khối u buồng trứng và có thai.
- Thai quá to.
4.2.2.2. Sờ nắn tìm các cực của thai
- Trong đa thai sờ nắn ta có thể thấy nhiều cực đầu hoặc nhiều cực mông.Như trong sinh đôi ta có thể sờ thấy bốn cực: hai cực đầu và hai cực mông,nhưng thường ít khi nắn đủ được cả bốn cực. Có thể sờ thấy ba cực: hai cựcđầuvà cực mông hoặc ngược lại. Cũng có thể sờ thấy hai cực cùng tên (đầu - đầuhoặc mộng - mông) liền nhau, hoặc hai cực khác tên (một cực đầu, một cực82mông) liền nhau. Đôi khi không nắm rõ cực nào mà ta chỉ thấy lổn nhổn rấtnhiều chi.
- Trong chuyển dạ đẻ, khi có cơn co tử cung việc nắn bụng để tìm các cựccủa thai đôi khi rất khó.
4.2.3. Nghe tim thai
- Nghe được nhiều ổ tim thai nhưng các ổ tim thai phải cách nhau từ 10cmtrở lên. Tần số giữa các ổ tim thai có thể chênh lệch nhau 10 chu kỳ trong mộtphút. Khoảng cách giữa các ổ tim thai phải có khoảng cách im lặng.
4.3. Thăm âm đạo
- Là phương pháp thăm khám bổ sung giúp ta khẳng định kết quả khámngoài. Khi chưa chuyển dạ, cổ tử cung còn đóng, qua túi cùng âm đạo ta có thểxác định được cực đầu hay cực mông của thai. Khi cổ tử cung đã xoá mở ta cóthể sờ thấy các cực của thai nhi, các phần của thai thường nhỏ hơn so với kíchthước tử cung.
4.4. Các phương pháp thăm dò khác
4.4.1. Doppler tim thai
- Trong ba tháng đầu có thể phát hiện được nhiều ổ tim thai bằng doppler.
4.4.2. Siêu âm
- Là phương pháp tiện lợi, cho kết quả chính xác, nhanh. Siêu âm có thểphát hiện đa thai sớm nhất là nếu máy có dùng doppler tim thai.
- Thai 6 tuần tuổi: thấy được các túi ối.
- Thai 10 tuần tuổi: thấy sự hoạt động của tim thai.
- Thai 13 tuần tuổi: đo được chiều dài đầu mông.
- Thai từ 17 tuần: đo được đường kính lưỡng đỉnh của mỗi đầu thai nhi vàcó thể theo dõi sự phát triển của các thai nhi.
- Khi số lượng thai càng nhiều thì khả năng chẩn đoán chính xác của siêuâm càng giảm.
4.4.3. Chụp X-quang bụng
- Có thể thấy hình ảnh nhiều đầu, nhiều cột sống của thai nhi trên phimchụp X-quang bụng. Phương pháp này dễ làm cho thai nhi bị nhiễm tia xạ. Trong một số trường hợp chụp X-quang để chẩn đoán da thai có thể bị nhầm lẫn
- Khi chụp X-quang trước khi thai được 18 tuần vì ở tuổi thai này xươngthai nhi chưa cản quang đầy đủ.Kỹ thuật chụp không tốt, không lấy được hình ảnh của tất cả các thainhi, hoặc chất lượng phim xấu.
- Mẹ béo bệu.
- Khi có đa ối.
- Ngày nay chỉ định chụp X-quang để chẩn đoán đa thai đã được thay thếbằng chỉ định siêu âm vì tính hiệu quả và vô hại của siêu âm.
4.4.4. Các xét nghiệm sinh hoá
- Lượng hCG trong huyết thanh và nước tiểu trong đa thai cao hơn so vớichứa một thai nhưng không đủ để chẩn đoán xác định. Đôi khi cũng khó phânbiệt giữa chửa trứng với đa thai nếu chỉ dựa vào định lượng hCG.
- Nồng độ lactogen rau thai trong đau thai cũng cao hơn so với chửamột thai.
- Nồng độ a-feto-protein huyết thanh của mẹ cũng cao hơn trong đa thai.
- Trong huyết thanh, nồng độ estrogen: photphatase kiêm; leucineaminopeptidase và trong nước tiểu nồng độ estrion và pregnandion cũng caohơn. Nhìn chung tất cả các xét nghiệm sinh hoá đều không có thể phân biệt rõràng sự hiện diện của một hay nhiều thai trong tử cung.
4.5. Chẩn đoán xác định
Dựa vào các triệu chứng cơ năng, thực thể, siêu âm và các xét nghiệm trong đó siêu âm đóng vai trò quan trọng nhất.
4.6. Chẩn đoán phân biệt
4.6.1. Thai to
- Chỉ nắn thấy hai cực đầu và mông, giữa hai cực là diện lưng nối liên haicực với nhau. Chỉ nghe thấy một ổ tim thai.
4.6.2. Một thai và đa ối
- Thành tử cung thường căng và mềm, khó nắm được các cực của thai. Tim thai nghe nhỏ xa xăm.
- Trong song thai, tỉ lệ dư ối khoảng 10%. Sờ nắn thấy các cực và các phần của thai nhỏ so với tử cung và có dấu hiệu “bập bênh”. Thường dựa vào siêu âmđể chẩn đoán phân biệt.
4.6.3. Một thai và u nang buồng trứng
- Trong tiền sử thường thai phụ đã được khám và chẩn đoán là u nangbuồng trứng. Khi nắn dễ nhầm u nang với cực đầu hay cực mông của thai nhi.Để loại trừ u nang buồng trứng phải kích thích tử cung co bóp, nếu khi tử cungcó cơn co mà vẫn nắn rõ khối đó thì thường là u nang, còn nếu không nắn rõkhối trong đó cơn co tử cung thì đây là một cực của thai nhi.
4.6.4. Một thai và u xơ tử cung
- U xơ tử cung thường có trước khi có thai. Để xác định trong khi thăm khám nên kích tích tử cung co bóp, nếu là cực thai thì không còn nổi rõ nữa,ngược lại nếu đấy là u xơ tử cung thì vẫn nắn rõ khối.
4.6.5. Chửa trứng
- Trong quý đầu của thai nghén, đa thai và chửa trứng dễ nhầm với nhau,do cũng có triệu chứng nhiễm độc thai nghén, đa thai và chửa trứng dễ nhầmvới nhau, do cùng có triệu chứng nhiễm độc thai nghén sớm, tử cung đều to hơnso với tuổi thai, mật độ mềm.
- Trong chửa trứng thường có dấu hiệu ra máu bất thường, máu thườngmàu đen, ra dai dẳng. Toàn thân có thể có dấu hiệu thiếu máu. Tử cung tonhưng không nắm được các phần thai. Không nghe được tim thai. Ngoài ra còn có thể nắn thấy nang hoàng tuyển một hoặc hai bên.
- Chẩn đoán xác định dựa vào siêu âm.
V. XỬ TRÍ
5.1. Khi đang có thai
- Theo dõi, đánh giá sự phát triển của thai bằng khám thai định kỳ hai tuầnmột lần. Bảo đảm chế độ vệ sinh thai nghén, chế độ lao động và chế độ các chếđộ dinh dưỡng thích hợp.
- Phát hiện sớm nhiễm độc thai nghén muộn trong ba tháng cuối để xử tríkịp thời, tích cực.
- Chống tình trạng đẻ non. Thai phụ cần có chế độ nghỉ ngơi và lao độngthích hợp ngay từ khi phát hiện đa thai. Cần phát hiện sớm và điều trị kịp thờikhi có hiện tượng chuyển dạ đẻ non bằng chế độ nghỉ ngơi, thuốc men: dùng cácthuốc giảm co bóp tử cung như papaverin, buscopan, salbutamol... đặc biệt cầnphải cân nhắc việc sử dụng corticoid giúp phổi thai nhi trưởng thành sớm nếukhông có khả năng khống chế đẻ non.
5.2. Khi chuyển dạ đẻ
Tổ chức tốt kíp đỡ đẻ và chăm sóc trẻ sơ sinh. Oở những trung tâm có điềukiện nên bố trí kíp đỡ đẻ gồm 3 người và kíp hồi sức sơ sinh cũng 3 nhân viên.
Trong quá trình chuyển dạ đẻ phải luôn theo dõi sát sao tình trạng sản phụ và thai nhi để phát hiện sớm các biến cố và có thái độ xử trí kịp thời.
Trong đa thai, cuộc chuyển dạ thường kéo dài vì cơn co tử cung thưa yếu.
- Đỡ đẻ thai thứ nhất: nếu thai thứ nhất là ngôi chỏm thì xử trí giống nhưtrường hợp đỡ đẻ ngôi chỏm bình thường. Sau khi thai sổ phải dùng kẹp cặp dây rốn cả hai phía người mẹ và thai thứ nhất) để đề phòng thai thứ hai có chungtuần hoàn với thai thứ nhất. Ngay sau khi đỡ xong thai thứ nhất, người đã đưađứa trẻ này cho người phụ chăm sóc để đỡ thai thứ hai.
- Nếu thai thứ nhất là ngôi ngược thì xử trí cũng giống như các trường hợp ngôi ngược đẻ thường. Nhưng cần chú ý là thai thường nhỏ nên dễ bị sang chấntrong cuộc đẻ và nếu thai thứ hai là ngôi chỏm thì có khả năng hai thai mắc nhau.
- Chuẩn bị và đỡ đẻ thai thứ hai. Sau khi thai thứ nhất sổ xong, phải kiểmtra lại ngay ngôi, thế, kiểu thế và tim thai của thai thứ hai. Nếu là ngôi ngang thì phải bấm ối và tiếp theo nội xoay thai rồi đại kéo thai ra ngay. Nếu là ngôi chỏm hay ngôi ngược thì có hai thái độ xử trí:
- Tôn trọng giai đoạn nghỉ ngơi sinh lí. Thường sau 10 đến 15 phút thì cơnco tử cung xuất hiện trở lại, lúc đấy sẽ bấm ối để cố định ngôi thai thứ hai. Sauđó cuộc đẻ sẽ tiến triển như bình thường.
- Bấm ối ngay không chờ cơn co tử cung xuất hiện để cố định ngôi thai thứhai. Nếu quá 20 phút mà ngôi thai thứ hai không xuống thì phải can thiệp. Thườnglà cơn co tử cung thưa, yếu nên truyền nhỏ giọt tĩnh mạch chậm oxytocin.
- Thai thứ ba, thứ tư... tiếp tục xử trí như thai thứ hai.
- Sổ rau: sau khi đẻ xong thai thứ hai có một thời gian nghỉ ngơi sinh lýngắn nữa, rau sẽ sổ ra cùng một lúc, hoặc hai bánh rau sẽ sổ ra liên tiếp nhau.Do tử cung bị căng giãn quá mức, cơ tử cung yếu nên dễ bị đờ tử cung sau đẻ, dođó phải truyền nhỏ giọt tĩnh mạch oxytocin và tiêm bắp thịt ergometrin sau khikiểm tra rau chắc chắn không bị thiếu để đề phòng đờ tử cung. Hiện nay việc sửdụng prostaglandin để đề phòng chảy máu do đờ tử cung tỏ ra rất có hiệu quả.Có thể dùng cytotex đặt trực tràng sau khi sổ rau để đề phòng đờ tử cung.
- Nếu rau chưa sổ mà bị chảy máu thì bóc rau nhân tạo và kiểm soát tửKiểm tra bánh rau xem có sót rau, sót màng và xác định sinh đôi mộtnoãn hay hai noãn.
- Kiểm tra bánh rau: sau khi sổ rau cần phải kiểm tra bánh rau và màngrau một cách hệ thống để xác định đa thai một noãn hay đa thai nhiều noãn. Đểtiện cho việc kiểm tra cũng như an toàn cho thai nhi trong trường hợp đẻ nhiềuthai thì sau khi sổ thai thứ nhất, dây rốn về phía bánh rau kẹp 1 clamp; tiếp đến sổ thai thứ hai thì kẹp 2 clamp; thai thứ ba kẹp 3 clamp... Xem xét mối liênquan của các màng rau, túi ối. Nếu một túi ối chung, hoặc với các túi ối riêng nhưng các màng không tách biệt thì những đứa trẻ đấy có nguồn gốc một noãn.Nếu các buồng đi kề nhau được tách biệt bởi các màng riêng biệt thì cũng có thểlà đa thai một noãn nhưng thông thường là đa thai nhiều noãn.
- Nếu các đứa trẻ sinh ra là cùng giới có thể xét nghiệm nhóm máu rốn để xác định là đa thai nhiều noãn. Nếu các mẫu máu rốn đều cùng nhóm máu thìđể khẳng định có phải là đa thai nhiều noãn hay không phải áp dụng kỹ thuậtphức tạp hơn đó là nhiễm sắc đồ, DNA.
5.3. Mổ lấy thai
- Chỉ định mổ lấy thai trong đa thai là hạn hữu vì thai thường nhỏ và cókhả năng đẻ đường dưới được. Trong một số trường hợp phải mổ lấy thai:
- Hai cực đầu của hai ngôi chỏm cùng xuống một lúc, chèn nhau làm chocuộc chuyển dạ bị ngừng lại và việc thử đẩy đầu thai thứ hai lên không kết quả.cung.
- Thai thứ nhất là ngôi ngược, mắc cằm vào đầu thai thứ hai mà khôngđây được đầu thai thứ hai lên trên.
- Thai thứ nhất bị suy, sa dây rau không đẩy lên được.
- Hai thai dính vào nhau. Một số trường hợp thai dính vào nhau có thể để được đường dưới. Nên mổ lấy thai nếu thấy khả năng đẻ đường dưới có thể gâyra sang chấn nặng nề cho mẹ.
5.4. Thời kỳ hậu sản
- Đối với sản phụ: cần phải theo dõi sát trong những giờ đầu sau đẻ vì dễ xảy ra tai biến chảy máu do đờ tử cung.|
- Bảo đảm chế độ dinh dưỡng và nghỉ ngơi tốt để sản phụ có đủ sữa nuôicon và hồi phục sức khoẻ nhanh.
- Theo dõi sát mạch, nhiệt độ, sản dịch... để phát hiện sớm nhiễm khuẩnhậu sản.
- Đối với trẻ sơ sinh cần phải được chăm sóc đặc biệt chống suy hô hấp vìbệnh màng trong, chống hạ thân nhiệt vì thường đa thai hay bị đẻ non nên phổichưa trưởng thành, trung tâm điều nhiệt chưa hoàn chỉnh. Phải đảm bảo nhiệtđộ đủ ấm, nuôi dưỡng tốt nhất là sữa mẹ, đề phòng nhiễm khuẩn để trẻ sớmthích nghi với môi trường sống bên ngoài.
RAU BONG NON
I. MỞ ĐẦU
Rau bong non là rau bám đúng vị trí bình thường của nó (ở thân và đáy tửcung), nhưng bị bong trước khi thai sổ ra ngoài. Đây là một cấp cứu sản khoa,xảy ra vào 3 tháng cuối thời kỳ có thai và khi chuyển dạ đẻ, bệnh xảy ra độtngột, diễn biến nặng dần đe doạ tính mạng thai nhi và sản phụ.
II. NGUYÊN NHÂN
Nguyên nhân sinh bệnh của rau bong non còn chưa được xác định chínhxác, có nhiều yếu tố liên quan đến bong rau bất ngờ như: bệnh mạch máu, caohuyết áp mạn, tăng huyết áp do thai nghén, sáng chấn vùng tử cung, những bấtthường ở tử cung, vấn đề thuốc và dinh dưỡng vv.. Người ta nhận thấy:
- Rau bong non hay gặp ở người con dạ, người nhiều tuổi hơn là ở ngườicon so, ít tuổi.
- Chấn thương có thể gây rau bong non, những va đập mạnh vào vùng tửcung, chọc vào bánh rau khi chọc ối, ngoại xoay thai không đúng kỹ thuật hayđẩy vào đáy tử cung trước hay trong chuyển dạ.
- Tình trạng cao huyết áp mạn tính hay rối loạn cao huyết áp do thai,bệnh mạch máu thận là những yếu tố thuận lợi gây rau bong non. Khoảng 6070% các trường hợp rau bong non xuất hiện trên những thai phụ có các bệnh lýkể trên. Tuy nhiên vai trò của các bệnh này trong cơ chế bệnh sinh của rau bongnon còn chưa rõ ràng vì rau bong non hay xảy ra ở người con dạ còn rối loạn caohuyết áp, hội chứng tiền sản giật, sản giật lại hay xảy ra ở người chửa con so.
- Người ta còn nhận thấy vai trò của sự thiếu acid folic trong nhữngtháng đầu thời kỳ có thai, hội chứng hạ huyết áp khi nằm ngửa, hút thuốc lá,lạm dụng cocain và ma tuý, thiếu sinh sợi huyết bẩm sinh, ối vỡ non kéo dài,rau bong non tái diễn...
III. GIẢI PHẪU BỆNH LÝ
3.1. Đại thể
3.1.1. Có cục máu sau rau
- Khi bánh rau bị bong một phần sẽ gây chảy máu và hình thành cục máusau rau, cục máu này to hay nhỏ tuỳ thuộc vào mức độ rau bong và mức độ chảymáu, cục máu thẫm màu chắc và dính.
3.1.2. Bánh rau
- Cục máu sau rau bám chắc và làm mặt ngoại sản mạc của bánh rau bị lõm xuống tương đương với khối máu tụ sau rau.
3.1.3. Tử cung
- Bị sung huyết, bị chảy máu trong lớp cơ tạo thành những mảng nhồi máu,bầm tím, mức độ lan rộng của những vùng nhồi máu tuỳ thuộc vào thể nhẹ haynặng của rau bong non, trong thể nặng cả thành tử cung bị tím bầm, các sợi cơbị bóc tách khỏi nhau và mất khả năng co bóp.
3.1.4. Buồng trứng và các tạng khác
- Có thể bị chảy máu, nhồi máu nhất là trong rau bong non thể nặng (phonghuyết phủ tạng).
3.2. Vi thể
Các mạch máu tại vùng rau bám bị sung huyết, vỡ ra tạo thành các vùngmáu tụ và hoại tử, có sự sung huyết ở các mạch máu và huyết khối ở những tĩnhmạch nhỏ hơn ở vùng sau bánh rau. Trường hợp rau bong non thể nặng người tathấy các sợi cơ tử cung ngập trong máu và thanh huyết, cơ tử cung và các mạchmáu nhỏ bị xé rách, có nhiều ổ huyết khối.
IV. SINH LÝ BỆNH HỌC
Rau bị bong gây chảy máu và hình thành khối máu tụ sau rau, khối máunày làm cho rau bong thêm và chảy máu tiếp tục làm cho diện rau bị bong ngàycàng làm lan rộng và khối máu to dần hậu quả là:
4.1. Về phía thai nhi
- Rau bong sẽ làm gián đoạn một phần sự trao đổi chất giữa máu mẹ và gairau dẫn đến suy thai và có thể chết nếu rau bong nhiều.
4.2. Về phía mẹ
- Mất máu, có thể bị choáng do mất máu và đau.
- Rối loạn đông máu do giảm hoặc thiếu hụt hoàn toàn sinh sợi huyết có thể dẫn đến hội chứng tiêu sợi huyết thứ phát.
- Vô niệu do giảm lượng máu đến thận.
- Có thể tử vong do chảy máu, vô niệu.
V. TRIỆU CHỨNG
Triệu chứng lâm sàng cóthể khác nhau tuỳ theo thể nặng hay nhẹ. Trongtrường hợp điển hình, ta có thể thấy những triệu chứng sau:
5.1. Triệu chứng cơ năng
- Dấu hiệu choáng nhẹ hoặc nặng, daxanh, niêm mạc nhợt, vã mồ hôi, chântay lạnh, mạnhnhanh nhỏ khó bắt, huyết áp hạ.
- Đau vùng bụng dưới,lúc đầuđau theo từng cơn, các cơn đau ngày càng nhiều hơn và sau đó thấy đau liên tục.
- Ra máu âm đạo với đặc điểm là máu không đồng.
- Nhiễm độc thai nghén ở những mức độ khác nhau.
5.2. Triệu chứng thực thể
- Trương lực cơ bản của tử cung tăng lên, tử cung gần như co liên tục,khoảng cách giữa các cơn co tử cung rất ngắn, trong rau bong non thể nặng thì tử cung co cứng như gỗ.
- Sờ nắn khó thấy các phần thai vì tử cung co cứng.
- Nghe tim thai thấy dấu hiệu suy thai (tim thai nhanh hoặc chậm), timthai có thể mất trong thể nặng hoặc trung bình.
- Thăm âm đạo thấy đầu ối cùng, bấm ối có thể thấy nước ối lẫn máu.Dấu hiệu toàn thân đôi khi không phù hợp với số lượng máu chảy ra ngoàiâm đạo.
5.3. Cận lâm sàng
- Có thể thấy protein trong nước tiểu với mức độ rất cao.Siêu âm thấy hình ảnh khối huyết tụ khác biệt với bánh rau và cơ tử cung.
VI. CÁC THỂ LÂM SÀNG
6.1. Thể ẩn
- Không có dấu hiệu lâm sàng rõ rệt, cuộc chuyển dạ vẫn diễn biến bìnhthường, trẻ sơ sinh khoẻ mạnh, chỉ chẩn đoán được sau khi sổ rau thấy có khốihuyết tụ sau rau, có thể chẩn đoán được khi siêu âm.
6.2. Thể nhẹ
- Các triệu chứng không đầy đủ có thể có nhiễm độc thai nghén nhẹ, cuộcchuyển dạ diễn ra gần như bình thường, có thể thấy cơn co tử cung hơicườngtính, không có dấu hiệu choáng, tim thai nhanh 160-170 l/phút
6.3. Thể trung bình
- Có nhiễm độc thai nghén, chảy máu đen loãng qua đường âm đạo, cóchoáng nhẹ hoặc vừa, cơn đau bụng gần như liên tục, tử cung căng cứng, timthai có thể mất hoặc chậm, khó nắm chắc các phần thai, nắn kỹ đáy tử cungthấy có một chỗ mềm tương ứng với vùng bánh rau bám, có thể thấy chiều caotử cung tăng lên do khối máu tụ tăng dần, đây là một dấu hiệu có giá trị nhưngmuộn. Thăm âm đạo thấy đoạn dưới rất căng, ôi căng, ối cùng, nếu ối vỡ thìnước ối lẫn máu.
- Xét nghiệm: sinh sợi huyết giảm.Chẩn đoán phân biệt với:
- Doạ vỡ và tử cung: do có choáng, đau bụng nhiều và ra máu âm đạo.
- Rau tiền đạo: do có ra máu âm đạo và choáng.
- Chuyển dạ thai chết lưu: do có ra máu đen ở âm đạo.
6.4. Rau bong non thể nặng, phong huyết tử cung hay hội chứng Couvelaire
Có đầy đủ các triệu chứng điển hình:
- Nhiễm độc thai nghén thể nặng hoặc trung bình.
- Choáng nặng.
- Chảy máu âm đạo hoặc có dấu hiệu mất máu mặc dù máu chảy ra âm đạo ít.
- Tử cung co cứng như gỗ.
- Tim thai mất.
- Có thể có hội chứng chảy máu toàn thân, có thể chảy máu ở các phủ tạng khác như phổi, dạ dày, thận, buồng trứng, ruột... chảy máu ở những chỗ tiêm,chảy máu âm đạo nhiều mặc dù thai và rau đã ra ngoài.
- Xét nghiệm: sinh sợi huyết giảm không có, tiểu cầu giảm, FSP (fibrinsplit products) máu tăng, hồng cầu và hematocrit máu giảm.
VII. TIẾN TRIỂN VÀ BIẾN CHỨNG
7.1. Tiến triển
Đây là một bệnh lý của hệ thống mao mạch, xảy ra đột ngột có thể tiếntriển rất nhanh từ thể nhẹ thành thể nặng.
- Thể ẩn: cuộc đẻ có thể diễn biến bình thường, con và mẹ đều tốt.
- Thể nhẹ: nếu phát hiện và xử lý kịp thời sẽ tốt cho mẹ và con.
- Thể trung bình: nếu chẩn đoán sớm và xử lý kịp thời sẽ ổn cho mẹ và cókhả năng cứu được con khi cấp cứu tốt, mẹ có thể bị đờ tử cung và chảy máu dogiảm sinh sợi huyết, cần theo dõi.
- Thể nặng: con chết 100%, mẹ bị choáng, chảy máu có thể nguy hiểm đếntính mạng hoặc bị rối loạn đông máu.
7.2. Biến chứng
- Choáng chảy máu.
- Rối loạn đông máu nặng nhất là tiêu sợi huyết.
- Hoại tử các tạng khác do nhồi huyết và thiếu máu, nguy hiểm nhất làsuy thận.
VIII. XỬ TRÍ
Rau bong non là bệnh của hệ thống mao mạch, biểu hiện chủ yếu ở lớp xốp của bánh rau xảy ra đột ngột, diễn biến nhanh. Do đó, yêu cầuxử phải kịpthời và đúng phương pháp.
8.1. Xác định chẩn đoán, đánh giá ban đầu
8.1.1. Chẩn đoán xác định
Khi thai phụ có dấu hiệu chảy máu, hay đau bụng đột ngột, phải đưa thaiphụ vào viện làm bệnh án, khám bệnh cẩn thận, có hệthống cả về nội khoa vàsản khoa. Siêu âm hình ảnh có khả năng nhận biết rau bong non với độ tin cậy cao,dễ phân biệt với rau tiền đạo, và xác định được tuổi thai. Xác định độ nặng nhẹ củarau bong non, mức độ biến chứng, mức độ mất máu, tình trạng bệnh nhân.
8.1.2. Đánh giá ban đầu và chuẩn bị điều trị
- Xét nghiệm máu: công thức máu, máu chảy, máu đông, hematocrit,nhóm máu và urê máu, sinh sợi huyết giảm, thời gian prothrombin kéo dài,FSP tăng... Các xét nghiệm này 2-3 giờ làm lại một lần để đánh giá tiến triểncủa bệnh. Trong khi chờ kết quả chính thức đầy đủ của phòng xét nghiệm nênlàm nghiệm pháp co cục máu ở bên giường: lấy 5ml máu tĩnh mạch cho vào ống nghiệm đựng bên giường bệnh và theo dõi. Bình thường cục máu sẽ hình thànhsau 6-9 phút; nếu không hay hình thành cục máu rồi tan trong vòng 30 phútđến 2 giờ là bệnh nhân có khả năng bị bệnh động máu.
- Chủ động đặt kim truyền tĩnh mạch đề phòng tiến triển năng xẹp mạch,đo áp lực tĩnh mạch trung tâm để duy trì áp lực này khoảng 10cm nước.
- Chuẩn bị đủ phương tiện và các dịch thay thế máu với hai mục đích: ổn định lại tình trạng huyết động và điều chỉnh rối loạn đông máu. Bao gồm: máutươi toàn phần, tiểu cầu, sinh sợi huyết, huyết tương đồng tươi, máu đông khô...
- Monitoring sản khoa theo dõi tim thai, cơn co tử cung liên tục.
- Theo dõi lượng nước tiểu sao cho > 30ml/giờ và khả năng đáp ứng củabệnh nhân với khối lượng dịch truyền lớn, có khả năng gây phù nội tạng.
8.2. Kế hoạch điều trị
8.2.1. Rau bong non thể ẩn và thể nhẹ
- Nếu chẩn đoán được trước đẻ, nên chủ động mổ lấy thai để cứu con vàphòng chứng nặng hơn cho mẹ. Nếu chỉ chẩn đoán được sau đẻ, thực hiệncác biện pháp dự phòng chống rối loạn đông máu.Để bệnh nhân nằm yên, sưởi ấm, làm các xét nghiệm đánh giá chức năngđông máu. Cho thuốc co tử cung và theo dõi chảy máu để xử lý kịp thời.
8.2.2. Rau bong non thể trung bình
a. Sản khoa
- Nếu ôi còn (không nên bấm ối) hay đã vỡ, thai còn sống nên mổ cấp cứulấy thai để cứu con, và tránh cho mẹ bị biến chứng nặng thêm, vì bệnh rau bongnon tiến triển rất nhanh. Sau khi lấy thai, tuỳ tổn thương ở tử cung mà bảo tồnhay cắt tử cung bán phần để cầm máu.
b. Nội khoa
- Thực hiện bởi phụ các chất thay thế máu: khối hồng cầu, tiểu cầu, sinhsợi huyết, các yếu tố đông máu. Bù đủ và nhanh chóng khối lượng máu đã bịmất để phục hồi chức năng tuần hoàn và dinh dưỡng các tạng: gan, thận, não...
- Chống choáng: do mất thể tích máu, đau và những tác động của sảnkhoa. Dùng các thuốc chống choáng, giảm đau, trợ tim, trợ lực an thần...
8.2.3. Rau bong non thể nặng
- Thái độ xử lý: khẩn trương, dùng các biện pháp kết hợp để cứu mẹ.
- Ngoại khoa: mổ lấy thai cấp và cắt tử cung bán phần thấp dù thai đã chết.
- Nếu có chảy máu nặng nên chủ động thắt động mạch hạ vị để hạn chếchảy máu. Không nên chờ có chảy máu mới thắt động mạch hạ vị, vì lúc này cáctạng ở quanh tử cung dễ phù nề khó có thể thắt được động mạch hạ vị.
- Nội khoa: khẩn trương bồi phụ đủ khối lượng máu đã mất, bằng máu tươimới lấy từ người cho (máu mới lấy không quá 3 giờ, vì sau 3 giờ các yếu tố đôngmáu trong máu tươi đã bị phân huỷ một phần). Nếu không có máu tươi toànphần buộc phải dùng ngay các chất thay thế khác.
8.3. Chăm sóc sau đẻ
Sau đẻ cần theo dõi cẩn thận tình trạng huyết động của bệnh nhân. Dùnglợi tiểu hay truyền dịch phải thận trọng, dựa trên số đo áp lực tĩnh mạch trungtâm, lượng hemoglobin và nước tiểu. Điều chỉnh các thành phần đông máu bịthiếu, dù đã truyền tiểu cầu hay huyết tương đồng tươi để thúc đẩy quá trìnhcầm máu. Nếu đã có ít máu cục lúc đẻ (mổ), cần đánh giá cẩn thận khối lượngmáu cục sau rau chính xác để bù cẩn thận khối lượng máu tương đương chínhxác cần theo dõi cẩn thận chức năng hô hấp, đặc biệt ở bệnh nhân có gây mêtoàn thân, vì nguy cơ viêm phổi. Bệnh nhân có thể sẽ suy thận cấp do hậu quảcủa giảm thể tích máu và co thắt mạch máu. Tình trạng bệnh lý này có thể hồiphục nếu được chăm sóc thích hợp.
IX. TIÊN LƯỢNG
Rau bong non là bệnh lý sản khoa nguy hiểm nhất cho cả mẹ và con, cókhả năng tái phát. Tỉ lệ tử vong chu sản từ 30-60%, tỉ lệ tử vong mẹ 1%, trongđó tử vong do chảy máu chiếm từ 67-71% trong các tử vong mẹ. Nguyên nhân tửvong và mắc bệnh cho mẹ và con do mức độ nặng của bệnh, lượng máu mất vàthainon tháng, suy thai do thiếu oxy. Nhìn chung hiện nay, tỉ lệ bị mắc bệnh vàtử vong do rau bong non đã cải thiện hơn nhiều do trình độ cán bộ y tế ở nước tađã được nâng cao, nhưng ta cần phải cố gắng làm tốt, đúng kỹ thuật trong chămsóc, quản lý thai nghén ngay từ đầu cho mọi thai phụ ở mọi nơi nhất là vùng sâu, vùng xa.
X. PHÒNG BỆNH
Nguyên nhân sinh bệnh của rau bong non, hiện nay đã sáng tỏ một phần,ta nên khuyên chị em phụ nữ khi có thai mà có các bệnh: cao huyết áp mạn,nhiễm độc thai nghén, tiền sử rau bong non, bệnh ưa chảy máu bẩm sinh,nghiện thuốc lá... phải dự phòng cẩn thận. Nếu đã có con nên hạn chế sinh đẻ.Nếu chưa có con, khi có thai cần được chăm sóc quản lý tốt, thực hiện khámthai theo định kỳ nhằm phát hiện sớm các bất thường của thai nghén để điềutrị kịp thời và chủ động đúng, hợp lý nơi sinh đẻ cho những thai phụ này khi đãnghĩ tới có nguy cơ rau bong non.
VỠ TỬ CUNG
I. ĐẠI CƯƠNG
Vỡ tử cung là một trong những tai biến nguy hiểm nhất của thai nghén.Ở Hoa Kỳ, nó là nguyên nhân của 5% các tử vong mẹ và còn là vấn đề lớn ở cácnước đang phát triển. Tỷ lệ thay đổi tuỳ điều kiện chăm sóc thai nghén của cácnước, trung bình khoảng 1/2000 cuộc đẻ. Vỡ tử cung có thể xảy ra trong khi cóthai và trong lúc chuyển dạ đẻ.
II. NGUYÊN NHÂN
- Bất tương xứng giữa thai và khung chậu không được xử trí đúng lúc.
- Ngôi bất thường (vai, trán, mông, mặt).
- Thai to toàn bộ hoặc từng phần như não úng thuỷ.
- Tử cung có sẹo mổ cũ; các sẹo mổ ở thân tử cung, sẹo mổ đoạn dưới từ 2 lần trở lên.
- Các khối u tiền đạo làm cản trở đường ra của thai như u xơ tử cung ở vùngeo, u nang buồng trứng trong dây chằng rộng, các u nang buồng trứng nằm ởtúi cùng Douglas. Các khối u khác của tiểu khung như u bàng quang, u sau phúc mạc, u đại tràng xích ma, u ở trực tràng.
- Mẹ đẻ nhiều lần, nguy cơ vỡ tử cung tăng lên từ lần đẻ thứ 3.
- Dùng các thuốc làm tăng co bóp tử cung không đúng chỉ định hay khôngđược theo dõi và điều chỉnh, xử lý kịp thời.
- Do làm các thủ thuật sản khoa không đúng chỉ định, làm sai kỹ thuật.
III. CÁC TỔN THƯƠNG GIẢI PHẪU BỆNH LÝ
3.1. Các tổn thương ở tử cung
- Vỡ tử cung hoàn toàn: ráchcả lớp cơ và phúc mạc, buồng tử cung thông với ổ bụng, nước ối, chảy máu vào ổ bụng và ra cả âm đạo, ở hình thái này có khithaivà rau cũng chui vào ổ bụng - vỡ tử cung hoàn toàn hay xảy ra ở những tửcó mổ cũ hoặc đến muộn.
- Vỡ tử cung không hoàn toàn hay vỡ dưới phúc mạc: chỉ có lớp cơ bị vỡ,phúc mạc chưa bị rách nên máu không chảy vào ổ bụng mà chảy ra âm đạo, chỗvỡ có máu cục tụ lại làm căng lá phúc mạc phủ tử cung đôi khi lan ra dây chằngrộng, thai và rau vẫn ở trong tử cùng.cùng seo
- Vết rách tử cung thường là ở vết sẹo cũ hoặc ở đoạn dưới tử cung nếu tửcung không có sẹo cũ, vết rách thường nham nhở có khi làm đứt một bó mạch tửcung gây chảy máu nhiều.
3.2. Các tổn thương phối hợp
- Có trường hợp cách đoạn dưới tử cung kèm theo tổn thương bàng quang,niệu quản, đại tràng, đây là các trường hợp vỡ phức tạp, rất nguy hiểm đến tínhmạng bệnh nhân và đôi khi để lại di chứng rò bàng quang - âm đạo hoặc niệuquản âm đạo.
3.3. Thai nhi
- Thường thai bị chết nếu rau và thai đã nằm ngoài tử cung (vào ổ bụng),trường hợp vỡ dưới phúc mạc nếu mổ sớm có thể thai vẫn sống nhưng thường bịsuy thai cần phải được hồi sức kịp thời.
IV. TRIỆU CHỨNG VÀ CHẨN ĐOÁN
4.1. Vỡ tử cung trong khi có thai
Thường xảy ra trên sản phụ có tiền sử đã có sẹo mổ ở tử cung, nhất là mổthân tử cung, hiếm thấy ở những tử cung nguyên vẹn, không có dấu hiệu gì báotrước mà tự nhiên xuất hiện các dấu hiệu của vỡ tử cung như: tự nhiên đaubụng, có cảm giác muốn ngất, buồn nôn và nôn, có thể xuất hiện các dấu hiệucủa choáng do chảy máu trong. Khám: bụng trướng, gõ đục vùng thấp tim thaiâm tính, ấn tử cung đau, có thể sờ thấy các phần thai nhi ở ngay dưới da bụng,cạnh đó có một khối khác, đó là khối tử cung. Trong đó do sẹo mổ bị nứt, vỡ, khicó thai sớm quá sau khi mổ lấy thai, mổ tạo hình, chỉnh hình ghép tử cungv.v... hoặc bóc u xơ có tử cung lành tính.
4.2. Vỡ tử cung trong chuyển dạ
4.2.1. Doạ vỡ tử cung
- Dấu hiệu doạ vỡ chỉ thấy ở những tử cung nguyên vẹn trừ những tử cung mổ cũ thường không có dấu hiệu này mà có thể bị vỡ luôn khi có chuyểndạ (như đã ghi trên do sẹo mổ nứt, vỡ).
- Sản phụ có cơn co tử cung mau, dồn dập, sản phụ đau gần như liên tục.
- Vòng Bandl kéo dài lên gần rốn.
- Tử cung có hình quả bầu nậm.
- Hai dây chằng tròn căng như hai sợi dây đàn.
4.2.2. Vỡ tử cung
- Đang có dấu hiệu doạ vỡ, tự nhiên thấy đau nhói, sau đó thấy đỡ đau và xuất hiện dấu hiệu choáng, bệnh nhân mệt lả, da xanh, mạch nhanh, huyết áphạ, vã mồ hôi, chân tay lạnh.có sẹo
- Khám bụng: bụng trướng, ấn đau, gõ đục vùng thấp. Sờ thấy các phần thai ngay dưới da bụng. Có khi thấy một khối khác bên cạnh khối thai. Tim thai âmtính. Nếu vỡ dưới phúc mạc thì ấn vào chỗ vỡ, bệnh nhân đau.
- Thăm âm đạo: thấy ngôi cao lên, âm đạo ra máu đỏ.
- Đôi khi không có các dấu hiệu kể trên mà vỡ tử cung được phát hiện bằng kiểm soát tử cung sau khi đã đẻ đường dưới.
V. CHẨN ĐOÁN PHÂN BIỆT VỚI
5.1. Doạ vỡ tử cung cần phân biệt với
- Bàng quang đầy nước tiểu: khi đầu lọt vào tiểu khung sản phụ không đitiểu được, bàng quang căng dễ nhầm với vòng Bandl nhưngcơn co tử cung vẫnphù hợp với độ mở cổ tử cung, thông bàng quang ra nhiều nước tiểu và sẽ mấtvòng Bandl.
- Đầu chờm vệ: sờ nắm thấy đầu chờm lên khớp vệ chứ không phải đoạndưới kéo dài..
- Tử cung có nhân xơ ở mặt trước, đoạn eo hoặc u nang buồng trứng ở phíatrước. Điều này có thể phát hiện khi làm siêu âm trong lúc khám thai.
5.2. Vỡ tử cung cần phân biệt với
- Rau tiền đạo: không có dấu hiệu doạ vỡ, chảy máu ra ngoài âm đạo làchủ yếu, cơn co tử cung không mau, mạnh, thăm âm đạo sờ thấy rau.
- Rau bong non: có thể thấy nhiễm độc thai nghén, máu chảy ra âm đạo là máu loãng không động, có thể có choáng nhưng huyết áp vẫn bình thường, tửcung co cứng.
- Sau khi đẻ hoặc sau một số thủ thuật cần phân biệt với chảy máu do đờ tử cung, rách cổ tử cung, âm đạo, âm hộ, tầng sinh môn.
VI. XỬ TRÍ
6.1. Doạ vỡ tửcung
- Cho thuốc giảm co: papaverin, spasfon.
- Nếu đầu đã lọt thấp: cho đẻ bằng forceps.
- Sau đó phải kiểm soát tử cung - chú ý đến vùng eo.
- Nếu đầu chưa lọt: phải mổ lấy thai.
6.2. Vỡ tử cung
- Hồi sức chống choáng: bằng máu hoặc các dịch thay thế máu trong khichuẩn bị mổ.
- Mổ càng sớm càng tốt, không nên quá vội vàng, nhưng cũng không nênchờ để cố gắng làm cho bệnh nhân “đủ điều kiện” phẫu thuật.
- Khi vào ổ bụng nếu đứa trẻ và rau ở trong ổ bụng thì lấy nó ra.
- Nếu vết rách ở tử cung nhỏ và sản phụ còn trẻ, chưa có nhiễm trùng đithì có thể cắt bớt tổ chức giập nát rồi khâu bảo tồn tử cung.
- Nếu các điều kiện để bảo tồn không cho phép hoặc không cần thiết thìtiến hành cắt tử cung bán phần phía dưới chỗ vỡ để cầm máu - cũng có tác giảcho rằng cắt tử cung hoàn toàn thì tốt hơn nhưng sẽ khó khăn và nguy hiểmhơn cắt tử cung bán phân. Tuỳ theo điều kiện và trình độ của phẫu thuật viênmà quyết định.-
- Nếu máu trong bụng nhiều mà động mạch tử cung bị đứt, người phụ cóthể đè vào động mạch chủở phía trên chỗchia đôi để hạn chế chảy máu giúpcho phẫu thuật viên xử lý được nhanh hơn.
- Nếu vỡ tử cung dưới phúc mạc thì mở phúc mạc đoạn dưới, nhanh chónglấy thai ra hy vọng có thể cứu sống được thai rồi tuỳ vào tình trạng tổn thươngđể quyết định tiếp.
- Việc xử lý vỡ tử cung phải nhanh chóng và dứt khoát, không có cho sựchờ đợi trong xử trí một sản phụ bị vỡ tử cung kể cả việc truyền máu “O” tạmthời trong khi tìm được nhóm máu thích hợp.
- Nếu vỡ tử cung ở xa nơi có điều kiện phẫu thuật có thể hồi sức và mờitiếp phẫu thuật lưu động về - khi tình trạng bệnh nhân không cho phép di chuyển.
- Sau khi mổ xong phải theo dõi chặt chẽ xem máu còn chảy không, phải tiếp tục hồi sức, truyền máu cho kháng sinh liều cao phối hợp
VII. DỰ PHÒNG
Vỡ tử cung là một tai biến có thể tránh được, có thể áp dụng các bước sau để giảm bớt biến cố này.
- Đăng ký quản lý thai nghén tốt để sớm phát hiện các bất thường vềkhung xương, các ngôi thế và kiểu thế không thuận lợi để cho đẻ ở nơi có đủđiều kiện theo dõi và xử lý kịp thời.
- Tất cả các sản phụ có tiền sử mổ ở thân tử cung, mổ đẻ từ 1 lần trở lêncần được quản lý, đánh giá cẩn thận sự trưởng thành của thai và nên mổ lấythai vào tuần lễ thứ 38 trở đi - khoảng 2/3 các võ sẹo mổ lấy thai đều xảy ra sau tuần lễ 38 của thai nghén.
- Chỉ định dùng thuốc tăng co một cách thận trọng và phải theo dõi sát sao.
- Khi quyết định cho các sản phụ có vết sẹo mổ một lần ở đoạn dưới tửcung đẻ đường âm đạo, phải thăm khám đánh giá kỹ lưỡng, theo dõi chặt chẽcuộc chuyển dạ và tuyệt đối không được dùng thuốc tăng co, không cho sản phụrặn đẻ mà phải lấy thai ra bằng forceps khi đủ điều kiện và kiểm soát tử cungsau khi sổ rau.
- Khi thực hiện các thủ thuật như: ngoại, nội xoay cắt thai, chọc SỌ... phảituân thủ theo đúng chỉ định và kỹ thuật. Phải kiểm soát tử cung để sớm pháthiện vỡ tử cung
- Khi can thiệp: mổ lấy thai, bóc u xơ cổ tử cung, mổ chỉnh hình, tạo hình(Trassmann) hoặc ghép tử cung thì phải ghi rõ ở giấy ra viện và phiếu phẫuthuật là: sau mổ cần theo dõi kinh nguyệt, tránh thai triệt để trong 18 đến 24tháng sau) và trước khi có thai nên gặp bác sĩ sản khoa cho hướng dẫn.
Nếu "trót" có thai quá sớm <12 tháng thì phải đến khám thai và xin ý kiếncủa bác sĩ chuyên khoa phụ sản (từ khi có chậm kinh > 7 ngày với vòng kinhđều) để bác sĩ tư vấn và can thiệp cho sớm, an toàn nếu có giữ thai.
GIÁC HÚT SẢN KHOA
I. ĐẠI CƯƠNG
Giác hút sản khoa là một dụng cụ thông dụng trong sản khoa. Năm 1848 Simpson đã sáng tạo ra một dụng cụ kiểu giác hút ngày nay dựa trên nguyêntắc dùng lực hút chân không tác động lên ngôi thai để kéo thai ra ngoài trongnhững trường hợp thai không sổ được. Dụng cụ có nhiều nhược điểm, có thể gâytai biến cho thai nhi nên không được sử dụng rộng rãi. Năm 1954 Malmstromđã cải tiến dụng cụ cho hoàn chỉnh, từ đó được sử dụng rộng rãi hơn.
- Tên gọi thông dụng theo quốc tế: vacuum extractor. Hiện nay có hai loại|hay được sử dụng:
- Giác hút bơm tay.
- Giác hút bơm điện.
- Trên thế giới việc đánh giá lợi ích và tác dụng của giác hút có nhiều điểm khác nhau, nên tình hình sử dụng cũng khác nhau. Ở Bắc Mỹ giác hút ít đượcsử dụng vì người ta cho rằng tỉ lệ sang chấn trẻ sơ sinh còn rất cao. Trái lại, ởchâu Âu thì lại được sử dụng phổ biến, thậm chí có khi còn quá lạm dụng.Ở Việt Nam, việc sử dụng giác hút sản khoa cũng có nơi rất phổ biến, có nơi thì lại rất hạn chế.
- Tuy đánh giá về giác hút không giống nhau ở các nước, nhưng tất cả các tác giả đều công nhận rằng đây không phải là một thủ thuật vô hại. Tai biếnxuất huyết nội sọ hay tổn thương não có thể xuất hiện tức thời hay nhiều ngày sau đẻ bằng giác hút. Những di chứng tâm thần, vận động có thể nhiều nămsau mới biểu hiện. Sau Malmstrom đã có hai cải tiến quan trọng nhằm đơn giảnhoá việc sử dụng. Bird đã thay đổi cấu trúc của nắp và gần đây là sự thay thếbằng nắp plastic mềm.
II. MÔ TẢ DỤNG CỤ
Giác hút bơm điện hay bơm tay đều là một hệ thống hút kín bao gồm có hai phần:
1. Bộ phận tạo áp lực chân không
- Bơm ngược chiều để hút khí ra. Bơm tay thì giống như bơm xe đạp, còn bơm điện thì dùng động cơ điện để hút không khí ra.
- Bình thuỷ tinh có thể tích từ 650-1000ml.
- Nút lọ bằng cao su có thể điều chỉnh không khí vào hay ra theo ý muốn.
- Áp kế âm nối với bình thuỷ tinh qua nút cao su. Áp kế âm ghi sẵn từ 0-1kg/cm2.
- Vít áp lực để giữ được áp lực âm.
2. Bộ phận kéo
- Dây cao su nối liền bình không khí với dây xích.
- Các loại nắp kim loại để chụp ngôi thai với nhiều kích cỡ khác nhau: số 4, 5 và 6 với các đường kính tương ứng là 40, 50 và 60mm. Bề sâu của nắp là 15mm.
- Dây xích dài 50-60cm, một đầu có gắn mảnh kim loại tròn áp chặt vào đáy nắp, một đầu gắn với tay cầm. Dây xích được luồn trong một dây cao su.
- Tay cầm hình chữ thập rỗng ở trong, trong đó có luồn một cái đinh để xuyên qua một mắt của dây xích giúp cho giữ chắc khi kéo. Tay cầm được nối liền với bình thuỷ tinh bởi dây cao su.
III. TÁC DỤNG CỦA GIÁC HÚT
- Hiện nay tác dụng duy nhất của giác hút sản khoa là kéo. Nhờ có áp suất âm nắp kim loại sẽ bám chặt lấy đầu thai nhi tạo ra một bướu huyết thanh trên nền xương sọ cứng do vậy có thể kéo được thai nhi ra ngoài trong những trường hợp sản phụ rặn không sổ. Ta có thể tính được lực bám dính theo công thức sau đây:
F = Р. π.R2
- Với F là trị số của lực bám dính tính bằng kgF
- P là trị số áp suất chân không trong hệ thống tính bằng kg/cm2.
- π = 3,1416
- R là bán kính của nắp giác hút tính bằng cm.
- Lực bám dính này có trị số bằng với trị số của lực kéo tối đa cho phép trên lý thuyết cùng phương nhưng ngược chiều. Khi lực kéo vượt qua trị số này sẽ làm bật nắp giác hút.
- Một điểm cần chú ý là khi kéo phải kéo theo phương thẳng góc với nắp giác hút. Nếu phương này bị nghiêng đi một góc alpha thì khả năng bật nắp giác hút tỉ lệ thuận với độ lớn của góc này.
IV. ĐIỀU KIỆN
Phải hết sức tôn trọng và nắm vững điều kiện của giác hút. Đó là vấn đề then chốt của sự thành công và ít đưa đến sang chấn cho thai nhi: khung chậu và thai nhi phải tương xứng, nghĩa là thai có thể lọt và sổ được.
- Cổ tử cung phải mở hết.
- Mẹ còn sức rặn.
- Thai còn sống.
- Ngôi chỏm.
- Ngôi đã lọt trung bình hoặc lọt thấp.
- Ối đã vỡ.
- Cơn co tử cung phải tốt.
V. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
5.1. Chỉ định về phía mẹ
- Mẹ rặn lâu không chuyển.
- Mẹ rặn yếu cho chuyển dạ kéo dài.
- Tầng sinh môn rắn làm cho thai nhi không sổ được.
- Mẹ mắc các bệnh nội khoa ở mức độ nhẹ: hô hấp, tim mạch, nhiễm độc thai nghén.
5.2. Chỉ định về phía thai
- Suy thai, tim thai nhanh trên 160 lần/phút.
- Các kiểu thế sau, ngang không quay tốt. Vì giác hút ưu điểm hơn forceps là không làm tăng đường kính sổ.
5.3. Chống chỉ định
- Về phía mẹ:
- Mẹ bị mắc các bệnh toàn thân nặng như suy tim, tiền sản giật, sản giật, tăng huyết áp.
- Doạ vỡ tử cung.
- Sẹo mổ cũ ở tử cung.
- Khung chậu bất thường, khung chậu hẹp eo giữa, eo dưới.
- Cổ tử cung chưa mở hết.
- Về phía thai:
- Thai non tháng, thai suy dinh dưỡng, thai kém phát triển trong buồng tử cung.
- Suy thai cấp (nhất là suy chậm rồi nhịp thai <100 lần/phút).
- Các ngôi thai bất thường.
- Ngôi thai chưa lọt.
- Thai dị dạng, đặc biệt là não úng thuỷ.
- Bướu huyết thanh to.
VI. KỸ THUẬT GIÁC HÚT
6.1. Chuẩn bị
Chuẩn bị như chuẩn bị làm forceps.
- Về phía mẹ:
- Vệ sinh: thông đái, thụt tháo phân, sát khuẩn âm hộ.
- Chuẩn bị tư tưởng cho thai phụ để cho thai phụ phối hợp rặn khi kéo thai nhi.
- Hồi sức thai nhi nếu cần.
- Về phía thai:
- Nghe lại tim thai.
- Chuẩn bị các phương tiện để hồi sức sơ sinh nếu cần thiết.
- Dụng cụ: kiểm tra lại các bộ phận của giác hút và dụng cụ cần thiết để đón thai.
- Thầy thuốc và người phụ.
- Thăm khám lại toàn bộ thai phụ, kiểm tra lại ngôi thế, kiểu thế, độ lọt và các điều kiện.
- Rửa tay, mặc áo đi găng, đội mũ và khẩu trang.
6.2. Kỹ thuật
- Thì 1: đặt nắp
- Ngón cái và ngón trỏ tay trái banh môi lớn âm hộ, tay phải cầm nghiêng nắp lách vào âm đạo đặt trên nền xương của ngôi thai, nên đặt tránh các thóp và đường khớp, lý tưởng nhất là đặt vào xương chẩm.
- Chọn cỡ nắp cho thích hợp, nên đặt nắp có kích cỡ to nhất có thể được.
- Thì 2: bơm và kéo
- Bơm: hút từ từ và theo dõi trên áp kế cho đến -0,2kg/cm° sau đó kiểm tra lại xem nắp giác hút có hút vào cổ tử cung hay không, tiếp tục hút cho đến khi áp suất âm đạt đến -0,7-0,8kg/cm2 trong thời gian 3-5 phút.
- Kéo: kéo thẳng góc với ngôi thai, luôn luôn giữ cho nắp giác hút không bị hở, kéo đều tay và chỉ kéo bằng lực của cẳng tay, kéo theo trục của ống đẻ, kéo trong cơn co tử cung và kết hợp với sức rặn của sản phụ.
- Thì 3: kéo cho đến khi ngôi thai lách qua được hai bướu đỉnh qua lỗ âm hộ thì mở từ từ vít áp lực để cho không khí vào trong bình thuỷ tinh, sau đó tháo từ từ nắp giác hút ra và đỡ đẻ như bình thường. Sau khi sổ rau cần kiểm tra lại thành âm đạo, cổ tử cung, tầng sinh môn. Khám sơ sinh cần thăm khám kỹ vị trí đặt nắp giác hút.
VII. TAI BIẾN
Gồm các tai biến gần và di chứng xa, các tai biến cho mẹ và cho con.
- Tai biến cho mẹ ít hơn so với forceps.
- Vỡ tử cung và rách cổ tử cung hiếm gặp.
- Rách âm đạo và tầng sinh môn.
- Bí đái: có thể thấy do tổn thương vùng cổ bàng quang.
- Tại biến cho con không nặng nề như trong trường hợp forceps.
- Trầy da đầu và khối máu tụ dưới da đầu thường gặp. Đa số các trường hợp tự khỏi sau 3-5 ngày.
- Xuất huyết dưới màng xương hiếm gặp hơn.
- Xuất huyết não, màng não cũng có thể gặp và tần số gặp khác nhau tuỳ theo nghiên cứu của từng tác giả.
Tỷ lệ tai biến cho con tăng lên rõ rệt trong các trường hợp bật nắp giác hút, áp lực âm quá lớn, hay thời gian thực hiện thủ thuật kéo dài.
VIII. ƯU ĐIỂM VÀ NHƯỢC ĐIỂM CỦA GIÁC HÚT
8.1. Ưu điểm
- Không cần gây mê.
- Tôn trọng được sinh lý của cuộc chuyển dạ (cơn co và cơn rặn).
- Thủ thuật đơn giản và nhẹ nhàng.
- Có thể áp dụng được rộng rãi.
- Phải tôn trọng các điều kiện và chỉ định thì rất ít tai biến.
8.2. Nhược điểm
Chỉ định hạn chế.
- Đối với mẹ: không thể áp dụng cho các trường hợp mẹ bị bệnh lý.
- Đối với thai nhi: chỉ làm được đối với trường hợp ngôi chỏm, trong một số trường hợp nhất định, còn có thể gây ra thương tổn cho thai nhi.
IX. KẾT LUẬN
- Giác hút không thể thay thế được cho mổ lấy thai cũng như cho forceps. Mổ lấy thai, forceps hay giác hút đều có những chỉ định riêng. Rất nhiều trường hợp giác hút không có chỉ định chính vì quyền lợi của mẹ cũng như của con.
- Cần phải tôn trọng triệt để các điều kiện và các chỉ định, chống chỉ định. Tuyệt đối không phải vì giác hút dễ dàng mà ta lạm dụng, dễ gây nhiều tại biến cho mẹ và cho con.
- Một điều cần thiết là người làm đã được đào tạo bài bản thuần thục và có kinh nghiệm rồi.
FORCEPS SẢN KHOA
I. ĐẠI CƯƠNG
Forceps là một dụng cụ sản khoa để giữ chắc lấy đầu thai nhi để kéo cho ngôi thai sổ ra ngoài theo một cơ chế gần như tự nhiên, đúng như cơ chế của cuộc chuyển dạ đẻ: quay trước hay quay sau, cúi hay ngửa, xuống hay sổ, giúp cho cuộc chuyển dạ kết thúc nhanh chóng, bảo vệ quyền lợi của người mẹ và thai nhi.
Forceps ra đời từ khoảng thế kỷ XVII đến giữa thế kỷ XIX, đã có những cải tiến quan trọng về cấu tạo, thực hành thủ thuật nhằm làm giảm bớt nguy cơ khi sử dụng forceps. Cuối thế kỷ XIX đầu thế kỷ XX, việc sử dụng forceps đạt được những tiến bộ đáng kể, chỉ định forceps trở nên rộng rãi hơn để giải quyết những trường hợp đẻ khó và cũng đã xảy ra nhiều biến chứng cho cả mẹ và con.
Giữa thế kỷ XX, cùng với sự phát triển của gây mê hồi sức và sự phát sinh ra kháng sinh, phẫu thuật mổ lấy thai mở rộng và có giác hút thì phạm vi sử dụng forceps ngày càng thu hẹp với những chỉ định nhất định.
II. MÔ TẢ DỤNG CỤ
- Forceps bao gồm hai cành tách biệt nhau gọi là cành trái và cành phải và gọi là cành trái hay cành phải tuỳ thuộc nó sẽ được đặt vào bên trái hay bên phải của người mẹ. Hai cành được khớp với nhau bởi một khoá. Khoá có thể là khoá trượt (Kjelland) hoặc khoa chéo (Simpson) hoặc khoá ốc vít (Tarnier), hoặc hai cành không khớp với nhau mà chỉ dùng chốt ngang (Suzor). Mỗi cành gồm có 3 phần là cán thân và thìa. Phần thìa có thể có cửa sổ hoặc không thể là cửa sổ giả. Mỗi forceps đều có hai độ cong chính: độ cong đầu và độ cong chậu, tương ứng với độ cong của đầu thai nhi và độ cong của xương chậu. Nhờ có hai độ cong này mà ta có thể hướng được forceps khi sử dụng. Tuỳ theo từng loại forceps mà các độ cong này thay đổi (cong nhiều hay cong ít). Ngoài hai độ cong trên còn có thể có độ cong tầng sinh môn đối với một số loại forceps (Piper, Tarnier).
- Tuỳ theo cấu trúc mà phân làm nhiều loại khác nhau nhưng có thể chia ra làm hai loại chính: nhóm forceps cổ điển như forceps Simpson... và nhóm forceps chuyên biệt nhu forceps Kjelland, Barton, Piper, Suzor.
III. TÁC DỤNG CỦA FORCEPS
Tác dụng của forceps là cặp và kéo đầu thai nhi mà không gây chấn thương trong khi đảm bảo được những chuyển động sinh lý bình thường. Chính vì vậy mà forceps - một dụng cụ giữ không chỉ được coi như là một dụng cụ để kéo mà còn giúp cho quay đầu, giúp cho đầu cúi và nghiêng. Ngôi thai xuống thấp thì cần tác dụng cặp và kéo.
3.1. Cặp
Cặp tốt và lý tưởng nhất là khi forceps vừa cặp chặt ngôi thai vừa bảo vệ được ngôi thai mà không nguy hiểm cho thai và người mẹ. Tuỳ theo loại ngôi mà ta có các cặp khác nhau.
a. Cặp trong ngôi chỏm: có hai cách cặp
- Cặp đối xứng: là cách cặp lý tưởng, thường ngôi thai cúi tốt hai thìa ôm hai bướu đỉnh, hướng theo đường kính chẩm cằm một bờ thìa ở trước vành tay, một bờ thìa ở đuôi mắt. Cửa sổ thìa tương ứng xương đỉnh và xương gò má, gốc của thìa ở chẩm còn đầu của thìa ở trên cằm.
- Cặp không đối xứng: một thìa ở trên xương trán, một thìa ở trên xương chũm ta còn gọi là cặp kiểu trán chũm, nhưng kiểu này nguy hiểm cho thai vì dễ tổn thương mắt, thường cặp cho kiểu CCTN hoặc CCFN.
b. Cặp ngôi mặt
- Cặp đối xứng theo đường kính cằm chẩm, đầu thìa ở chẩm, gốc thìa ở cằm. c. Cặp ngôi ngược ở thì đầu hậu
- Cũng theo kiểu chẩm cằm. Trong khi cặp cần chú ý bảo vệ người mẹ. Bảo vệ tốt nhất là đường cong của cành forceps phải song song với xương cùng cụt, nghĩa là khớp với trục của tiểu khung. Thìa càng to thì càng tốt cho thai, song đối với người mẹ thì càng nguy hiểm, dễ gây tổn thương phần mềm.

3.2. Kéo
- Kéo tốt nhất là phải kéo theo cơ chế đẻ, nghĩa là phải đúng theo cơ chế xuống và sổ của thai. Như vậy sẽ ít nguy hiểm cho mẹ và thai. Nếu ngôi đã lọt nhưng còn cao thì phải kéo theo trục lọt của ngôi thai, nghĩa là kéo về phía chân của người đỡ đẻ.
- Ngôi đã lọt thì kéo theo trục sổ, không cần chiều cong khung chậu và tầng sinh môn.
- Hiện nay người ta chỉ dùng forceps trong ngôi chỏm đã lọt thấp hoặc tối thiểu đầu cũng phải lọt trung bình. Kỹ thuật kéo phải kéo đều tay, từ từ, đúng theo trục xuống và sổ. Phải kéo bằng sức của các cơ cẳng tay, tuyệt đối không được kéo bằng sức của cả thân người.
3.3. Tác dụng khác của forceps
Ngoài hai tác dụng chính là cặp và kéo, trước đây người ta còn cho rằng còn có tác dụng khác như quay, cúi, ngửa, nghiêng.
- Quay: trong 3 tác động thì tác động quay là động tác người ta đòi hỏi forceps nhiều nhất. Đối với ngôi chỏm có hai kiểu sổ là chẩm vệ và chẩm cùng, nhưng sổ chẩm cùng tốt hơn nên người ta thường quay về chẩm vệ. Với ngôi mặt chỉ có một kiểu sổ là cằm vệ nên chỉ được quay về cằm vệ như vậy sẽ phải quay 45° hoặc 135.
Nguyên tắc cơ bản của thìa forceps phải quay xung quanh trục của nó cùng với đầu thai. Như vậy cán forceps phải quay một vòng rất rộng. Nếu thừa quay theo trục của cán forceps, nghĩa là cầm chuôi mà vặn theo kiểu vặn chìa khoá, thìa sẽ quay rất rộng và gây tổn thương rộng cho mẹ. Phải kéo cho đầu xuống thấp, cho đầu tỳ vào tầng sinh môn phồng lên rồi đẩy chuôi forceps lên trên, sau đó quay rộng từ trên xuống dưới.
- Cúi hay ngửa: trong ngôi chỏm và ngôi mặt thường gặp kiểu thế sau nên cúi hoặc ngửa không tốt, do đó dù ngôi có lọt thì xuống quay sổ cũng khó. Muốn thực hiện được thì khi đặt forceps thìa phải bám chặt vào đầu thai để khi ta hạ cán thìa xuống thì đầu cũng cúi hoặc ngửa theo.
- Nghiêng: chỉ đến khi sổ, hai bướu đỉnh đã đến gần âm hộ thì động tác làm nghiêng sẽ giúp cho từng bướu đỉnh một lần lượt sổ ra. Động tác này làm đồng thời với lúc ta tháo cành forceps.
IV. ĐIỀU KIỆN LÀM FORCEPS
Muốn làm forceps mà không nguy hiểm cho thai và mẹ, ta phải tuân thủ theo các điều kiện sau đây:
- Thai phải sống: thai sống là điều kiện tất yếu. Nếu thai đã chết thì phải huỷ thai vì nếu làm forceps có thể gây chấn thương không đáng có cho mẹ.
- Ngôi phải lọt trung bình hoặc thấp.
- Phải là ngôi đẻ được đường dưới: ngôi thai phải là ngôi chỏm, ngôi mặt cằm trước hoặc đầu hậu trong ngôi mông.
- Không có bất tương xứng giữa thai và khung chậu.
- Cổ tử cung phải mở hết.
- Ối đã vỡ.
- Bàng quang và trực tràng phải rỗng.
V. CHỈ ĐỊNH CỦA FORCEPS
5.1. Chỉ định về phía mẹ
- Mẹ rặn không chuyển: đây là chỉ định cổ điển chiếm đa số các trường hợp có chỉ định forceps.
- Doạ vỡ tử cung, ngôi đã lọt, cần lưu ý là nếu nghi ngờ vỡ tử cung thì phải mổ lấy thai chứ không được làm forceps.
- Tử cung có sẹo mổ lấy thai cũ, sau khi làm forceps xong phải kiểm soát tử cung.
- Mẹ mắc các bệnh nội khoa: bao gồm các bệnh hô hấp (hen phế quản, lao...), bệnh về tim mạch (tăng huyết áp, các bệnh van tim, suy tim...) forceps trong trường hợp này nhằm tránh sự gắng sức của người mẹ có thể ảnh hưởng đến tính mạng của sản phụ.
- Hội chứng sản giật, tiền sản giật.
- Các bệnh nội tiết: Basedow, đái tháo đường.
5.2. Chỉ định về phía con
- Suy thai (hoặc có những biến động về tim thai). Tuy nhiên cần nhớ rằng khi đầu thai vào trong tiểu khung thì tim thai thường chậm do đầu thai bị ép trong khung chậu.
- Ngôi thai cúi không tốt hoặc ngửa không tốt.
- Ngôi ngừng quay ở kiểu thế ngang hoặc kiểu thế sau.
VI. KỸ THUẬT ĐẶT FORCEPS
Trong kỹ thuật đặt forceps có hai vấn đề quan trọng là chuẩn bị và đặt forceps chính thức. Có chuẩn bị tốt thì mới hạn chế được các sai sót và đảm bảo an toàn cho mẹ và con.
6.1. Chuẩn bị
a. Chuẩn bị sản phụ trước khi làm thủ thuật
- Cần giải thích cho sản phụ và gia đình là phải làm forceps và tại sao phải làm forceps.
- Sản phụ nằm tư thế phụ khoa, mông chạm vào mép bàn.
- Vệ sinh.
- Cạo lông mu.
- Sát khuẩn âm hộ, âm đạo, trải săng vô khuẩn như trong phẫu thuật.
- Thông đái.
- Giảm đau cho sản phụ.
- Để tránh các phản xạ thần kinh và giảm đau cho sản phụ. Nên gây mê nhẹ hoặc gây tê ngoài màng cứng, cần đảm bảo cho tầng sinh môn đã được giảm đau đủ nếu không cần phải bổ sung bằng gây tê tại chỗ nơi sẽ cắt tầng sinh môn. Nếu ngôi đã xuống thấp, sản phụ hợp tác, có thể chỉ cần gây tê tại tầng sinh môn ở thần kinh thẹn trong và gây tê nơi sẽ cắt tầng sinh môn.
b. Người làm thủ thuật cần làm gì trước khi đặt forceps
Báo cáo bác sỹ gây mê nếu thấy cần thiết phải gây mê.
- Báo cáo bác sỹ sơ sinh như có suy thai, thai non tháng.
- Rửa tay, sát khuẩn như trong phẫu thuật.
- Mặc áo, đội mũ, đeo khẩu trang vô khuẩn.
- Xác định lại ngôi thế, kiểu thế, độ lọt và các điều kiện của forceps.
- Chọn dụng cụ phù hợp độ lọt, kiểu thế và thói quen của người làm.
c. Chuẩn bị dụng cụ
- Cần có một bàn để sẵn forceps, kéo cắt tầng sinh môn, kẹp, gạc, kim chỉ...
- Dụng cụ và các phương tiện hồi sức sơ sinh.
6.2. Kỹ thuật đặt forceps
Khi đặt forceps cần phải bình tĩnh, không hấp tấp vội vàng, thai nhi chịu đựng tình trạng thiếu oxy tốt hơn là chịu đựng tình trạng chấn thương.
- Thì 1:
- Kiểm tra lại lần cuối cùng ngôi thế, tìm các thóp, các rãnh khớp.
- Xác định lại lần nữa các điều kiện đặt, nếu đủ điều kiện mới được đặt.
- Thì 2:
+ Đặt hai cành forceps: cành đầu tiên phải là cành sau, nghĩa là cành ở hõm xương cùng vì đó là nơi rộng nhất. Cho cả bàn tay hay 4 ngón tay vào âm đạo để tìm các mốc và tai thai nhi và hướng cho thìa forceps vào, lý tưởng nhất là đặt theo hướng chẩm cằm, qua bướu đỉnh xuống má và cằm, chú ý không đặt vào cổ tử cung và âm đạo. Có ba cách cầm cành forceps:
- Cầm cán như cầm dao găm.
- Cầm như cầm “ắc sẽ” của vĩ cầm.
- Cầm cán như cầm bút.
+ Để cành thẳng góc âm hộ, cho thìa vào theo bàn tay hướng dần gốc thìa ở ngang tầm mắt. Khi đặt xong cành thứ nhất thì giao cho người phụ giữ để cành forceps không thay đổi vị trí. Tiếp đó đặt cành thứ hai, tức là cành trước, thường là dễ hơn. Với 4 hay 2 ngón tay hướng cành thứ hai vào vị trí để có thể khớp với cành thứ nhất. Nếu thấy khó khớp cành thì phải rút ra đặt lại không nên cố gắng khớp cành vì như vậy có thể làm sang chấn cho thai nhi. Tuyệt đối không thay đổi vị trí cành thứ nhất.
+ Đối với các ngôi lọt theo đường kính chéo trái ta đặt cành trái trước, đối các ngôi lọt theo đường kính chéo phải thì đặt cành phải trước.
- Thì 3:
- Kiểm tra lại cách đặt đã đạt được các yêu cầu: đặt đúng kiểu đã dự định qua các điểm mốc, không đặt vào các phần mềm, các cành không kênh.
- Thì 4:
- Khớp và kéo: khớp hai cành với nhau sau đó lắp bộ phận kéo (nếu là forceps Tarnier), lắp chốt ngang (nếu là forceps Suzor)... tuỳ từng loại forceps. Cần kéo từ từ bằng sức của cẳng tay kéo theo trục của ống đẻ.
- Thì 5: tháo vít và tháo cành.
- Khi đầu đã thập thò ở âm hộ hai bướu đỉnh sắp sổ thì lần lượt tháo vít chốt và tháo cành, lấy cành phải ra trước, vuốt cành theo chiều cong của đầu vừa để không gây sang chấn vừa để lách từng bướu đỉnh ra một, sau đó cho thai nhi sổ ra như đỡ đẻ bình thường.
- Về cắt tầng sinh môn là việc làm thường xuyên, cắt tầng sinh môn một cách hệ thống khi forceps những kiểu thế sau hoặc người con so. Cắt tầng sinh môn tốt nhất khi tầng sinh môn phồng căng mũi kéo nằm ngang hướng về phía ụ ngồi.
- Sau khi sổ thai, sổ rau nên xem lại xem có bị sang chấn không, kiểm tra lại cổ tử cung, âm đạo, âm hộ, đề phòng bỏ sót các thương tổn phần mềm gây chảy máu kéo dài.
VII. CÁCH ĐẶT CỤ THỂ ĐỐI TỪNG KIỂU THẾ
7.1. Chẩm vệ (đặt đơn giản và dễ nhất)
- Thì 1:
- Khám và kiểm tra thấy đường khớp lưỡng đỉnh nằm dọc. Thóp sau và xương chẩm nằm ngay sát dưới khớp vệ.
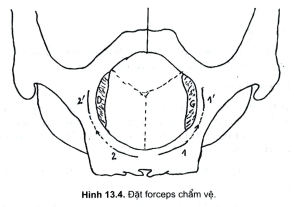
- Thì 2:
- Đặt cành forceps cho hai ngón tay vào phía bên trái âm hộ để hướng dần thìa forceps vào, tay trái cầm cành trái sau khi đã xoa dầu vào lưng thìa, đặt thẳng góc với mép sau âm hộ ở vị trí 5 giờ, đầu thìa áp vào lòng bàn tay phải từ từ hạ cán thìa cho đầu thìa lên vị trí 3 giờ trong khi đó người phụ giữ cành ở nguyên vị trí, đặt cành phải ở vị trí 7 giờ và từ từ hạ cán xuống cho đầu cành ở vị trí 9 giờ. Cả hai thìa phải áp vào bướu đỉnh, má và cằm.
7.2. Chẩm cùng
- Thì 1: khám thấy rãnh lưỡng đỉnh ở giữa, thóp sau và xương chẩm ở sau, hai xương đỉnh hai bên, mặt thai ở phía sau khớp mu.
- Thì 2: đặt hai cành forceps, đặt như kiểu thế chẩm mu song khó hơn vì chẩm của thai nhi cản trở lối vào của hai thìa. Chiều cong chậu sẽ ở về phía mặt thai.
- Thì 3: kiểm tra lại cành forceps.
- Thì 4: khớp hai thìa với nhau và kéo. Có hai cách kéo: hoặc kéo theo chẩm cùng khi đã cắt tầng sinh môn ở hai bên, kéo cho đến khi gốc mũi tỳ vào khớp mu, nâng cán lên cho sổ từ từ thóp trước, rồi thóp sau, chờ thóp sau tỳ vào xương cùng sau đó hạ cán xuống cho tiếp tục sổ mặt; hoặc quay 180: phải quay rộng vòng cán của cành forceps theo trục của thìa sau lúc quay thành chẩm mu thì tháo ra đặt lại theo kiểu chẩm mu. Thường là khó khăn.
- Thì 5: tháo và kiểm tra lại cổ tử cung tầng sinh môn vì dễ rách.
7.3. Chẩm trong tiểu khung
Khi ngôi đã lọt trung bình chưa xuống sâu và chưa quay thường có các ngôi và kiểu thế sau:
a. Chẩm chậu trái trước
- Thì 1: khám thấy đường khớp lưỡng đỉnh nằm theo đường kính chéo trái của người mẹ, thóp sau ở sau dải chậu lược trái.
- Thì 2: đặt cành forceps. Đặt cành trái trước, đặt theo lòng bàn tay phải vào vị trí 5 giờ, phía sau bên trái âm đạo thai phụ và cố định cành trái ở đó. Đặt cành phải theo lòng bàn tay trái ở vị trí 7 giờ rồi quay thìa nửa vòng từ dưới lên trên tới vị trí đối xứng với thìa trái ở vị trí 10 giờ.
- Thì 3: kiểm tra lại xem vị trí đã đúng chưa, kinh nghiệm khi đặt cành 2 bao giờ cũng khó hơn.
- Thì 4: khớp cành và kéo xuống đến tầng sinh môn thì quay 45o theo chiều ngược kim đồng hồ để ngôi quay về chẩm mu rồi kéo thẳng.
- Thì 5: tháo cành đó kiểm tra lại thai nhi và mẹ.
b. Chẩm chậu phải sau
- Thì 1: khám thấy rãnh lưỡng đỉnh tương ứng với đường kính chéo trái của mẹ, thóp sau ở vị trí 7-8 giờ.
- Thì 2: đặt forceps, đặt thìa trái trước, đặt ở vị trí 5 giờ, thìa phải đặt sau, đặt ở vị trí 10 giờ, thường thìa thứ hai đặt khó khăn hơn.
- Thì 3: kiểm tra lại cách đặt.
- Thì 4: khớp cành vào kéo, kéo cho chấm xuống để làm căng tầng sinh môn, quay theo chiều kim đồng hồ (135) chuyển thành chẩm mu. Quay xong hai cành forceps sẽ úp xuống nên phải tháo ra để đặt lại theo kiểu chấm mua
- Thì 5: tháo cành sau đó đỡ thai và kiểm tra lại thai và người mẹ.
c. Chầm chậu phải trước và chẩm chậu trái sau
- Trong hai kiểu này rãnh lưỡng đỉnh nằm theo đường kính chéo phải. Cành đặt trước là cành phải, sau đó đặt cành trái. Khi khớp hai cành với nhau phải nâng cành phải lên trên và hạ cành trái xuống dưới nên hay gặp khó khăn và dễ sang chấn cho con.
d. Chẩm chậu phải ngang và chậm chậu trái ngang
- Phải lắp hai thìa ở tư thế không đối xứng chẩm trán. Đối chẩm chậu phải ngang thì đặt thìa trái trước thìa phải sau. Còn đối chẩm chậu trái ngang thì đặt thìa phải trước thìa trái sau. Nếu kiểu thế đã quay ra trước thì phải đặt như kiểu thế trước dù đặt chẩm chậu trái ngang hay chẩm chậu phải ngang đều quay 90° để chuyển thành chẩm mu.
VIII. CÁC NGÔI KHÁC
8.1. Ngôi mặt
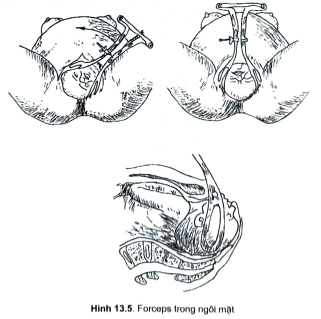
- Cằm trước: lắp và đặt forceps tương đối dễ. Sau khi lắp xong cần đẩy vòm mồm xuống dưới cho đầu ngửa thật tốt trước khi kéo, như vậy mới xuống và sổ dễ.
- Cằm sau: chỉ đặt forceps khi nào thấy dễ dàng và thai nhỏ, trước khi kéo phải quay về cằm trước rồi tiến hành như trên. Đó là mặt lý thuyết trên thực tế ngôi mặt cằm sau không thể đẻ được.
8.2. Ngôi ngược đầu hậu
- Để lấy đầu hậu người ta áp dụng thủ thuật Bratch hoặc Mauriceau. Nếu đã dùng phương pháp này mà không được thì buộc phải dùng forceps thì cũng khó lấy đầu hậu được thực hiện ra đây cũng chỉ là một trường hợp huỷ thai trá hình. Hiện nay có quan điểm là không nên làm forceps mà nên mổ lấy thai khi ngôi ngược mắc đầu hậu.
- Nếu tình thế bắt buộc phải làm forceps thì:
- Cắt tầng sinh môn trước.
- Làm thủ thuật Mauriceau trước cho đầu quay về chẩm vệ.
- Cầm hai chân thai nhi nhấc cao lên và giao cho người phụ giữ.
- Đặt forceps, đặt cành trái trước cành phải sau rồi khớp hai cành.
- Kéo xuống để cho hạ chẩm cố định dưới khớp vệ. Kéo từ từ lên cho đầu cúi để ở mép sau âm hộ rồi đến mồm và mũi.
- Không tháo forceps khi đầu chưa sổ mà dùng forceps cho đầu sổ từ từ.
IX. TẠI BIẾN
9.1. Tổn thương cho người mẹ
- Chấn thương đường sinh dục.
- Rách tầng sinh môn, âm hộ âm đạo, túi cùng nhất là trong kiểu thế khó như chẩm cùng.
- Rách cổ tử cung.
- Vỡ tử cung.
- Rò bàng quang âm đạo trực tràng.
- Giãn khớp mu.
- Chảy máu.
- Sốc.
- Hậu quả có thể đưa đến tử vong mẹ nếu không giải quyết tốt.
9.2. Tổn thương cho thai nhi
- Tụ máu vùng đầu: do tụ máu dưới màng xương. Khối máu tụ sẽ tự tiêu đi trong vài tuần.
- Tổn thương mắt: chảy máu kết mạc, trầy xước mi mắt, lồi mắt.
- Vỡ xương sọ:
- Vỡ xương sọ không lún xương sẽ khỏi tự nhiên.
- Vỡ xương sọ cành tươi có lún xương bắt buộc phải làm CT-Scanner tìm máu tụ dưới màng cứng hoặc giập não tại chỗ. Mặc dù các vết lún xương nhỏ có thể khỏi tự nhiên nhưng ngày này có thể phẫu thuật trong tuần lễ đầu.
- Chảy máu trong sọ:
- Tụ máu vùng hố sau: xuất hiện sau giai đoạn tiềm tàng 12 giờ có thể sau 5 đến 8 ngày. Dựa vào các dấu hiệu không đặc hiệu: khóc yếu, trương lực cơ giảm hoặc tăng trương lực cơ, rung giật nhãn cầu, co giật, liệt thần kinh sọ, thóp phồng, tăng chu đầu, nhịp thở không đều, ngừng thở, nhịp tim chậm, truy mach.
- Tụ máu ngoài màng cứng: do tổn thương động mạch màng não giữa hoặc xoang tĩnh mạch lớn do vỡ xương thái dương. Triệu chứng tăng trương lực cơ, thóp phồng, siêu âm qua thóp hoặc CT-Scanner giúp cho chẩn đoán. Điều trị bằng phẫu thuật.
- Tụ máu dưới màng cứng: tụ máu dưới màng cứng vùng thái dương không có triệu chứng hoặc biểu hiện bằng co giật kèm theo dấu hiệu thần kinh khu trú. Tụ máu vùng nền não, chèn ép thân não biểu hiện co giật, đồng tử không đều, hôn mê... chẩn đoán bằng siêu âm, chụp CT-Scanner.
*Điều trị dẫn lưu :
- Tụ máu trong não.
- Liệt mặt ngoại biên: liệt dây thần kinh VII.
- Tổn thương tuỷ.
X. KẾT LUẬN
Forceps là một dụng cụ cần thiết trong sản khoa, song thủ thuật còn có thể gây nhiều tai biến cho mẹ, cho thai. Vì vậy muốn đảm bảo cho mẹ và con được an toàn, cần phải:
- Nắm vững các điều kiện và kỹ thuật đặt forceps.
- Chỉ làm forceps khi đầu đã lọt trung bình hoặc thấp (chủ yếu lọt thấp).
- Chuẩn bị cho mẹ cho thai và cho người thầy thuốc thật tốt.
- Sau khi làm, đối với trường hợp có sẹo mổ đẻ cũ cần phải kiểm soát tử cung. Các trường hợp khác cần phải kiểm tra lại cổ tử cung cùng đồ, âm đạo, âm hộ, tầng sinh môn.
- Kiểm tra thai nhi.
ỐI VỠ NON - ỐI VỠ SỚM
I. ĐẠI CƯƠNG
- Ối vỡ non, ôi vỡ sớm là một tai biến thường gặp trong thai nghén và làm tăng tỷ lệ chết chu sinh. Nếu ối vỡ sớm khi thai gần đủ tháng hay vài giờ trước khi chuyển dạ thì nguy cơ cho mẹ và cho con ít hơn.
- Ngược lại ối vỡ non, ối vỡ sớm khi tuổi thai càng non thì hậu quả sẽ dẫn tới nhiễm khuẩn, đẻ thai non tháng và thiếu oxy càng nặng nề.
- Quan điểm về ối vỡ sớm trước tuần 37 vẫn đang còn tranh cãi. Cở nhiều nước trên thế giới quan niệm ối vỡ non hay ối vỡ sớm chỉ là một và được định nghĩa: ối vỡ là rách màng ối (gồm nội sản mạc và trung sản mạc) ở cực dưới của trứng trước khi chuyển dạ. Định nghĩa này dựa trên giải phẫu và diễn biến thời gian. Một số tác giả còn đưa vào định nghĩa này cả những trường hợp màng ối rách ở trên cao. Trong thực tế màng ối rách trên cao thường hiếm và nếu có thì sớm muộn nó cũng lan xuống dưới.
- Ở Việt Nam khái niệm này được chia ra làm hai loại: ối vỡ sớm là ối vỡ khi đã có chuyển dạ và khi cổ tử cung chưa mở hết; còn ối vỡ non là ối vỡ khi chưa có chuyển dạ. Nếu sau một giờ vỡ ối mà vẫn chưa có chuyển dạ thì gọi là ối vỡ non.
- Theo bình diện thời gian thì ối vỡ non được định nghĩa so với thời điểm bắt đầu chuyển dạ mà không liên quan đến tuổi thai.
- Pkyles đề nghị chỉ xác định ối vỡ non có tầm quan trọng hơn vì có thể đưa đến những hậu quả nguy hiểm cho mẹ và cho thai nhi, vì vậy những trường hợp ối vỡ non cần được theo dõi sát sao để có hướng xử trí thích hợp.
II. NGUYÊN NHÂN SINH BỆNH
- Các nghiên cứu đo động lực thực hiện trên màng ối chỉ ra rằng ở trạng thái bình thường sức căng của màng ối lớn hơn nhiều so với áp lực mà nó phải chịu. Chỉ tới khi thai gần đủ tháng người ta mới quan sát được sự giảm độ chun giãn của màng ối để tạo điều kiện ối vỡ tự nhiên. Theo một số tác giả thì ối vỡ sớm là hậu quả của một trong hai yếu tố hoặc cơ học hoặc nhiễm khuẩn.
- Tất cả các yếu tố cản trở sự bình chỉnh của ngôi thai đều có thể là nguyên nhân của ối vỡ non, ối vỡ sớm: ngôi thai bất thường (ngôi ngang, ngôi mộng, ngôi đầu cao, đa thai, đa ối...), do rau tiền đạo, hở eo tử cung. Viêm màng ối do các nhiễm trùng ở âm hộ âm đạo, cổ tử cung. Trong các trường hợp này thì cơn co tử cung và nhiễm khuẩn màng ối là nguyên nhân gây vỡ màng ối. Ngoài ra còn một số yếu tố thuận lợi khác như ối vỡ sớm tăng gấp hai lần ở các trường hợp sản phụ con so lớn tuổi, thiếu vitamin C cũng tạo điều kiện để cho ổi vở sớm. Tuy nhiên trong một số trường hợp người ta cũng không tìm thấy nguyên nhân.
III. DIỄN BIẾN VÀ HẬU QUẢ
- Trong phần lớn các trường hợp sau khi ối vỡ sẽ có chuyển dạ tự nhiên. Thời gian từ khi ối vỡ cho đến khi chuyển dạ gọi là thời gian tiềm tàng, đối với trường hợp thai gần đủ tháng hay đủ tháng thì thời gian này < 24 giờ, còn trong trường hợp thai non tháng thì giai đoạn này lâu hơn. Nhiễm trùng ối là nhiễm trùng nước ối và màng ối. Màng ối có tác dụng ngăn cản không cho vi khuẩn xâm nhập từ âm đạo, âm hộ lên. Khi màng ối vỡ tác dụng bảo vệ này không còn nữa sẽ dẫn đến nguy cơ bị nhiễm trùng ối. Tỷ lệ nhiễm trùng ối càng cao khi thời gian vỡ ối càng lâu. Nhiễm trùng ối sẽ dẫn đến nhiễm trùng thai, suy thai, trong thời kỳ hậu sản dễ bị nhiễm trùng hậu sản ở các mức độ khác nhau, nếu nặng có thể dẫn đến viêm phúc mạc hoặc nhiễm khuẩn huyết. Trong một số trường hợp ngôi thai không bình chỉnh tốt ối vỡ có thể bị sa dây rau, ngoài ra ổi vỡ làm cho ngôi thai không bình chỉnh tốt.
- Tiên lượng cho mẹ tuỳ thuộc xem có bị nhiễm trùng ối hay không, tiên lượng cho con thường xấu vì con non tháng, nhiễm trùng sơ sinh, suy hô hấp.
IV. CHẨN ĐOÁN
4.1. Chẩn đoán xác định
- Chẩn đoán xác định ối vỡ sớm không phải lúc nào cũng dễ dàng. Điều chủ yếu là xem ối có vỡ hay không để có hướng xử trí thích hợp. Một nửa các trường hợp chẩn đoán dễ dàng do có ra nhiều nước ối có khi lẫn cả chất gây.
- Hỏi bệnh sử về tính chất ra nước ối. Trong trường hợp điển hình sản phụ khai ra nước đột ngột, nhiều khi có lẫn cả chất gây. Sau lần ra nước vẫn tiếp tục ra nước sau đó.
- Khám bằng mỏ vịt thấy nước ối nhiều ở trong âm đạo, thấy nước ối chảy ra từ lỗ tử cung, trong trường hợp không rõ ràng có thể bảo sản phụ ho hoặc rặn sẽ thấy nước ối chảy ra.
- Khám âm đạo bằng tay khi cổ tử cung đã mở cho ngón tay vào không sở thấy màng ối khi đẩy nhẹ đầu lên có thể thấy nước ối chảy ra. Trong một số trường hợp rất khó nếu như màng ối nằm sát da đầu. Trong trường hợp màng ối vỡ ở trên cao thì khi thăm khám âm đạo sẽ thấy nước ối ra theo tay nhưng thấy màng ối còn nguyên vẹn.
- Nếu trên lâm sàng khó xác định thì cần phải làm một số xét nghiệm:
- Soi ối: dùng ống soi ối sẽ không thấy màng ối mà thấy tóc thai nhi (trong ngôi chỏm) đồng thời thấy nước ối chảy ra.
- Chứng nghiệm Nitrazine dựa vào sự khác nhau giữa pH âm đạo và ph của dịch nước ối. Dùng giấy thử đặt vào cùng đồ sau nếu pH kiềm thì chứng tỏ đã vỡ ối. Chứng nghiệm này sai lệch khi ối đã vỡ lâu, khi nhiễm khuẩn âm đạo, hoặc sản phụ đã dùng kháng sinh, hoặc trong âm đạo có lẫn nước tiểu.
- Test dương xỉ: dùng tăm bông phết dịch nước ối lên lam kính để khô rồi soi dưới kính hiển vi sẽ cho hình ảnh giống cây dương xỉ do trong nước ối có natriclorua. Kết quả chính xác nếu như trong nước ối không lẫn máu.
- Tìm các thành phần trong nước ối: soi dưới kính hiển vi tìm thấy chất gây, lông tóc của thai nhi, hoặc nhuộm với các phẩm nhuộm đặc biệt như xanh Nil, vàng acridin để tìm các tế bào biểu bì của thai.
- Định lượng DAO (diamin oxydase) do rau khi tiết ra, phương pháp này chính xác tới 90%.
- Đối với các trường hợp khó chuyển dạ có thể cho sản phụ nằm nghỉ ngơi và đóng khố theo dõi.
4.2. Chẩn đoán phân biệt
- Són đái thường không ra nhiều nước ối và cũng không rỉ rả liên tục như trong vỡ ối.
- Ra khí hư đôi khi nhiều cũng có thể nhầm lẫn với vỡ ối.
- Ra nhầy ở cổ tử cung khi bắt đầu chuyển dạ chất nhầy ở cổ tử cung sẽ bị bật ra, thông thường có lẫn một ít máu hồng.
V. XỬ TRÍ
- Đối với các trường hợp thai đủ tháng sau khi ối vỡ thường sẽ có chuyển dạ tự nhiên. Nếu chưa có chuyển dạ mà chưa có dấu hiệu nhiễm trùng ối thì có thể chờ khoảng 6 tiếng xem có chuyển dạ tự nhiên hay không. Nếu sau 6 tiếng mà chưa chuyển dạ thì có thể gây chuyển dạ bằng cách gây cơn co tử cung.
- Đối với trường hợp thai còn non tháng dưới 36 tuần hoặc trọng lượng thai ước < 2000g thì tỷ lệ tử vong sau đẻ rất cao nên khuynh hướng chung là giữ thai, nhất là ngày nay với tiến bộ của khoa học y học hiện đại đã có thể sử dụng cả thuốc cho trưởng thành phổi sớm, dự phòng cho thai hoặc chuẩn bị cho can thiệp lấy thai ra sớm (từ 24 đến 34 tuần đã cho thuốc này). Vì vậy phải khám và quản lý thai đúng cách, đúng hẹn, phát hiện sớm nguy cơ để chuyển tuyến với y tế cơ sở chưa đủ điều kiện lên các tuyến cao hơn (như ở Bệnh viện Phụ sản Trung ương Hà Nội, Huế, Thành phố Hồ Chí Minh (Từ Dũ)). Đặc biệt càng cần phải giữ thai cho các bà mẹ có thai con quý, con hiếm, phải hỗ trợ sinh sản... bằng cách cho sản phụ nằm nghỉ ngơi tránh vận động nhiều, đóng băng vệ sinh vô trùng, hạn chế thăm khám âm đạo. Theo dõi nhiệt độ, công thức bạch cầu, CRP (C reactive protein), lượng nước ối ra qua âm đạo, siêu âm đánh giá tình trạng nước ối và tình trạng thai, theo dõi tình trạng thai trên monitoring. Nếu không có tình trạng nhiễm trùng, nước ối ra ít hoặc ngừng ra thì hy vọng thai tiếp tục phát triển mà không nguy hiểm gì. Ngược lại nếu có dấu hiệu nhiễm trùng (sốt, bạch cầu tăng cao, nước ối bẩn có mùi hôi...) hoặc khi theo dõi vẫn thấy nước ối ra nhiều cũng phải bắt buộc đình chỉ thai nghén.
- Vấn đề dùng kháng sinh dự phòng trong ối vỡ non vẫn còn nhiều bàn cãi. Nhiều tác giả cho rằng kháng sinh dự phòng có thể làm giảm tỷ lệ các biến chứng của nhiễm trùng ối cho mẹ nhưng không đảm bảo cho thai vì thuốc chỉ qua rau thai với một nồng độ rất thấp. Mặt khác, kháng sinh dự phòng không phải lúc nào cũng ngăn cản hoàn toàn nhiễm trùng khiển ta khó phát hiện kịp thời để có xử trí thích hợp. Chỉ nên điều trị kháng sinh trong những trường hợp có nguy cơ, nguy cơ có thể do cơ địa của mẹ như tiền sử thấp khớp cấp, bệnh van tim...
- Một số tác giả đề nghị dùng corticoid trong trường hợp thai non tháng với mục đích kích thích sự trưởng thành của phổi thai nhi nhằm tránh biến chứng suy hô hấp do bệnh màng trong sau đẻ. Các thuốc giảm co chỉ có hiệu quả khi chưa có dấu hiệu chuyển dạ thực sự. Đối với sơ sinh nguy cơ nhiễm trùng là rất cao vì vậy cần cấy máu, cấy dịch ở các lỗ tự nhiên. Không cần điều trị những trẻ không bị nhiễm trùng và không non tháng. Ngược lại cần chuyển ngay xuống khoa sơ sinh nếu:
- Nước ối xanh bẩn, có mùi hôi.
- Mẹ sốt trên 38°C.
- Suy hô hấp.
- Một số dấu hiệu lâm sàng của nhiễm khuẩn như giảm trương lực cơ, lách to, viêm da, vàng da sớm...
- Tóm lại ối vỡ non là một bệnh lý thường gặp trong sản khoa cần được xử trí sớm và đúng để tránh ối vỡ sớm các biến chứng cho mẹ và thai. Đặc biệt đối với thai non tháng cách xử trí cần cân nhắc và tế nhị, một mặt không nên quá vội vã để cho ra đời một thai non tháng nhưng cũng không được quá chậm trễ dễ đưa đến biến chứng nhiễm trùng ối làm xấu tiên lượng cho mẹ và thai.
BỆNH TIM VÀ THAI NGHÉN
I. ĐẠI CƯƠNG
Người phụ nữ mắc bệnh tim khi chửa đẻ có nhiều biến chứng và dễ gây tử vong. Tỷ lệ mắc bệnh tim và thai nghén khoảng 2,4% và tỷ lệ tử vong ngày càng giảm xuống do phát hiện và điều trị ngày càng tốt hơn.
II. ẢNH HƯỞNG CỦA THAI NGHÉN LÊN BỆNH TIM
2.1. Khi có thai, nhu cầu nuôi dưỡng thai và oxy tăng lên. Vì vậy có các biến đổi sau: Ảnh hưởng lên hệ tuần hoàn tim - mạch:
- Lưu lượng tim tăng: bình thường lưu lượng tim từ 3-5 l/phút và tăng dần lên, đạt tối đa vào tháng thứ 7 (tuần thứ 28). Tỷ lệ tăng lên có thể từ 40-50% sau đó giảm dần vào các tháng cuối và trở lại bình thường sau đẻ. Lưu lượng tim tăng phần nhiều là do nhịp tim tăng và khả năng co bóp của tim tăng mà biểu hiện là chỉ số tim tăng (bình thường là 2,3 l/phút/m).
- Tốc độ tuần hoàn tăng: bình thường 7 giây đối với tiểu tuần hoàn và 14 giây đối với đại tuần hoàn, tăng từ tháng thứ 3 đến tháng thứ 9 rồi giảm dần vào những tuần cuối. Tốc độ tuần hoàn tăng nhưng áp lực ngoại biên hạ nên huyết áp động mạch không tăng.
- Thay đổi lượng máu: tăng nhanh vào tháng 4, 5, 6 và tăng song song với cung lượng tim. Lượng máu tăng trung bình là 34%. Chủ yếu là tăng huyết tương vì vậy hematocrit hạ (còn 25-30%).
- Tư thế của tim thay đổi: nằm bè ra do tử cung chèn vào. Tất cả thay đổi trên đều có thể gây phù phổi cấp, suy tim...
2.2. Khi chuyển dạ
Ảnh hưởng thai nghén lên hệ tim mạch vẫn còn tồn tại nhưng xuất hiện thêm:
- Tăng nhu cầu oxy.
- Tăng huyết áp trong chuyển dạ lên 10-20mmHg rồi hạ xuống sau đẻ.
- Tăng áp lực trong các buồng tim phải - nhất là nhĩ phải (trên 20cm H,O).
- Tăng tần số co bóp, nhịp nhanh này sẽ hết sau đẻ. Hậu quả là dễ suy tim, phù phổi cấp, loạn nhịp...
2.3. Thời kỳ sổ rau
- Do không còn tuần hoàn tử cung - rau một cách đột ngột do đó giảm áp lực trong ổ bụng và kết hợp với mất máu. Vì vậy:
- Huyết áp hạ thấp sau đó trở lại bình thường.
- Tim mạch nhanh chóng thích nghi với điều kiện huyết động mới.
- Máu dồn về tim nhiều hơn do co hồi dạ con, lượng máu ở chân dồn về tim nhiều hơn nên dễ suy tim.
- Hiện tượng cầm máu sinh lý ở bánh rau sẽ thúc đẩy cơ chế tăng đông và hình thành huyết khối sau đẻ ở vùng rau bám.
- Hậu quả của những thay đổi trên làm cho nguy cơ suy tim tăng lên do lượng máu dồn về tim đột ngột và tư thế tim trở về vị trí như trước lúc chưa có thai, đồng thời nguy cơ huyết khối và nguy cơ tắc mạch, viêm nội tâm mạc bán cấp do vi khuẩn (Osler) cũng tăng lên.
- Thời kỳ sổ rau nguy hiểm nhất cho sản phụ bị bệnh tim. Ở những người bình thường thì đáp ứng tốt với các thay đổi trên. Nhưng ở người bị bệnh tim, sự thích ứng khó khăn hơn ở tất cả các giai đoạn, vì vậy nguy hiểm cho tính mạng hơn. Có những thay đổi trên là do:
+ Máu động mạch chuyển thẳng sang tĩnh mạch nên:
- Cung lượng tim tăng.
- Lượng huyết tương tăng.
- Tăng gánh nặng hơn cho tim phải.
+ Do thai lớn lên, đè vào cơ hoành, các mạch máu bị chèn ép làm tâm thất phải bị ép vào cơ hoành làm cho tim hoạt động khó.
+ Do sự thay đổi nội tiết: estrogen, progesteron đặc biệt là aldosteron tăng gây giữ nước và muối, tăng chướng ngại cho tim. Tăng hormon tuyến giáp (38% trường hợp). Có thể gây mạch nhanh, lưu lượng tim tăng.
- Như vậy, có 3 giai đoạn ảnh hưởng xấu đến tim do thai nghén là:
- Từ tháng thứ 7 đến khi đẻ, dễ suy tim do phải làm việc nhiều và gặp nhiều trở ngại.
- Lúc đẻ: có thể có tai biến phù phổi cấp do tăng huyết áp và do thai phụ rặn.
- Lúc sổ rau: là sợ nhất do huyết áp tụt quá nhanh, tim kém thích nghi.
III. ẢNH HƯỞNG CỦA BỆNH TIM LÊN THAI NGHÉN
Hậu quả của thiếu oxy và dinh dưỡng nên thai có thể bị:
- Sảy thai.
- Chết lưu: đa số các thầy thuốc trên thế giới cho rằng thai từ 20 tuần trở lên chết trong tử cung gọi là thai chết lưu còn các thai < 20 tuần là "thai ngừng phát triển".
- Kém phát triển trong tử cung.
- Suy thai mạn tính và dẫn đến suy thai cấp trong chuyển dạ.
- Có thể có dị tật.
IV. NHỮNG BỆNH TIM THƯỜNG GẶP
- Hẹp van hai lá: nguy hiểm nhất và nhiều biến cố nhất.
- Hẹp hở van hai lá.
- Hở van hai lá,
- Ho van ba lá.
- Hở van động mạch phổi.
- Hở van động mạch chủ.
- Bệnh tim bẩm sinh: thông liên nhĩ - tiên lượng tốt nếu chưa có đổi dòng lưu thông máu.
- Thông liên thất.
- Tam chứng, tứ chứng Fallaut (Tam chứng pha-lô, tử chứng pha-lô).
- Còn ống động mạch.
- Các tổn thương có thể đơn độc hoặc phối hợp.
- Thường gặp hẹp: hở van hai lá hoặc hẹp hở van hai lá kết hợp hở van động mạch chủ...
- Để chẩn đoán, ngoài lâm sàng (nghe tiếng tim), cần dựa vào siêu âm tim. Ngoài việc biết các tổn thương ở van tim, người ta còn biết mức độ hở, hẹp; áp ở lực của các buồng tim và chức năng của chúng.
V. BIỂU HIỆN LÂM SÀNG
5.1. Trên các bệnh nhân tim có thể xuất hiện
- Khó thở, từ tháng thứ 5 trở đi.
- Tức ngực do tim bị chèn ép.
- Nặng chân.
- Nhịp tim nhanh, nhịp xoang hoặc có ngoại tâm thu có thể có cơn nhịp nhanh Bouveret.
- Nghe tim: phát hiện ra các tổn thương ở van tim như: tiếng thổi tâm thu, rung tâm trương, tiếng T1 đanh...
- Có thể có ran ẩm ở phổi do ứ đọng máu hoặc có biểu hiện của phù phổi cấp.
- X-quang thấy tim bè ra, cơ hoành bị đẩy lên cao.
- Điện tim: có sóng Q ở D3 và VF sâu do cơ hoành lên cao.
VI. NHỮNG TẠI BIẾN TIM SẢN
6.1. Yếu tố thuận lợi
- Mức độ nặng, nhẹ của bệnh tim và loại bệnh tim (hẹp khít van hai lá là nặng nhất).
- Tuổi của sản phụ: tuổi càng cao bệnh càng trầm trọng.
- Con so ít nguy hiểm hơn con dạ.
- Tuổi thai càng lớn càng dễ gây tai biến tim sản.
- 50% tai biến xảy ra ở thời kỳ sổ rau, 25% khi có thai, 25% xảy ra sau đẻ.
- Yếu tố khác: sợ hãi, tâm lý căng thẳng trong cuộc đẻ...
6.2. Những tai biến tim sản thường gặp
6.2.1. Suy tim
- Định nghĩa: là tình trạng bệnh lý, trong đó cơ tim giảm hay mất khả năng cung cấp máu đi nuôi cơ thể theo nhu cầu cơ thể lúc gắng sức và sau đó là ngay cả lúc nghỉ ngơi. nghén:
- Phân loại suy tim (theo tiêu chuẩn của Hội tim mạch New York):
+ Theo lâm sàng:
- Loại A: bệnh nhân bị bệnh tim, nhu cầu hoạt động thông thường của họ không bị hạn chế. Là trường hợp hãn hữu trong thai nghén (chưa suy tim).
- Loại B: bệnh nhân bị bệnh tim mà nhu cầu hoạt động thể lực thông thường đã bị hạn chế nhưng họ được khuyên tránh gắng sức hay cố gắng thể lực để đua tranh (suy tim độ I).
- Loại C: bệnh nhân bị bệnh tim mà hoạt động thể lực thông thường của họ bị hạn chế ở mức trung bình và cố gắng tích cực hơn bị gián đoạn vì khổ thở (suy tim độ II).
- Loại D: bệnh nhân bị bệnh tim mà hoạt động thể lực thông thường của họ đã bị hạn chế đáng kể, chỉ ngồi để thở (suy tim độ III).
- Loại E: bệnh nhân bị bệnh tim phải nghỉ ngơi hoàn toàn hay phải ngồi để thở cũng khó thở (suy tim độ IV).
- Chẩn đoán nguyên nhân và những yếu tố thuận lợi gây suy tim thai
- Nhiễm khuẩn: đường hô hấp, viêm nội tâm mạc do vi khuẩn.
- Ứ huyết: dịch đưa vào quá nhiều do uống, tiêm truyền...
- Quá gắng sức: hoạt động thể lực và tinh thần.
- Rối loạn nhịp tim.
- Thiếu máu.
- Béo bệu.
- Cường giáp trạng.
- Biến chứng tắc huyết khối (ở tim, mạch và tổ chức)
- Chẩn đoán xác định suy tim:
- Lâm sàng: dựa vào các triệu chứng như khó thở, mạch, gan to...
- X-quang phổi tim: phim thẳng, phim nghiêng: hình ảnh tim to.
- Điều trị suy tim:
+ Suy tim nhịp nhanh: liều tấn công digoxin 1/4mg 2 viên hay 2 ống/ngày trong 1-2 tuần đầu tiên. Liều duy trì 1 viên/ngày trong 3 ngày tiếp theo rồi nghỉ thuốc 2 ngày. Sau đó dùng 1 viên/ngày cách ngày dùng 1 viên hoặc dùng liền 5 ngày, nghỉ 2 ngày.
- Chống chỉ định: nhịp dưới 90 phút; block nhĩ thất cấp 2 và 3, rung nhĩ, rung thất, nhồi máu cơ tim, kali máu thấp.
- Nếu đang dùng digoxin mà xuất hiện ngoại tâm thu phải dừng lại ngay (nhiễm độc).
+ Suy tim nhịp chậm: uabain 1/4mg + 10ml dung dịch glucose tiêm tĩnh mạch chậm, liều lượng 2 ống/ngày.
+ Thuốc lợi tiểu: lasix 20mg, viên 40mg liều lượng tuỳ theo bệnh. Uống kèm theo kali.
- Chống chỉ định: bệnh não, xơ gan, dị ứng sulfamid, bí tiểu, hạ thể tích máu, mất nước.
+ Thở oxy.
+ An thần (Seduxen).
+ Chăm sóc: ăn nhạt.
+ Đánh giá điều trị: nếu đáp ứng với điều trị, thai gần đủ tháng thì tiếp tục điều trị nội khoa, sau đó chủ động mổ lấy thai để tránh huyết động bị rối loạn trong chuyển dạ. Nếu không đáp ứng với điều trị, suy tim không giảm thì đình chỉ thai nghén để cứu mẹ là chính.
6.2.2. Phù phổi cấp
Có thể xuất hiện trong suy tim hoặc đơn thuần. Khởi đầu bằng ứ máu nhĩ trái, ứ máu phổi, phù phổi rồi phù phổi cấp gây thiếu oxy, khó thở.
- Chẩn đoán: bệnh xảy ra đột ngột, khó chịu, lo lắng, tức ngực, ngứa cổ họng, húng hắng ho rồi đột ngột rất khó thở, phải ngồi dậy để thở, khạc ra bọt loãng lẫn màu hồng.
- Mặt xanh tím, vã mồ hôi, vật vã.
- Nghe hai phổi nhiều ran ẩm dâng lên rất nhanh như triều dâng.
- Khám tim: nghe thấy tiếng tim bệnh lý trước đó, loạn nhịp, tiếng ngựa phi.
- Thể lâm sàng:
- Nhẹ: khó thở ít, khạc ra máu sau gắng sức.
- Tôi cấp: đầy đủ triệu chứng và tiến triển nhanh.
- Điều trị:
- Hạ áp lực tiểu tuần hoàn bằng ga rô 3 chỉ luân hồi, nằm tư thế nửa ngồi nửa nằm (Fowler).
- Thở oxy qua cồn, hút đờm rãi. Có thể đặt nội khí quản để thao tác dễ và hô hấp hỗ trợ.
- Lợi tiểu mạnh để hạ thể tích máu. Dùng liều cao lasix để làm sao sau 1 giờ có 1-2 lít nước tiểu. Bắt đầu bằng 2 ống tiêm tĩnh mạch.
- An thần, chống xuất tiết morphin 0,01g tiêm tĩnh mạch hay tiêm bắp.
- Đánh giá:
- Nếu điều trị có kết quả thì tiếp tục điều trị nội khoa trong vài ngày nữa (3-5 ngày) cho phổi ổn định rồi mổ lấy thai để cứu mẹ.
- Nếu đang chuyển dạ: rất nguy hiểm kể cả forceps hay mổ lấy thai. Tốt nhất lúc này là điều trị phổi tích cực, trì hoãn cuộc đẻ để tránh rối loạn huyết động trong cuộc đẻ và khó khăn trong gây mê.
6.2.3. Loạn nhịp tim
- Loạn nhịp đều: nhịp nhanh 100-120 lần/phút; 120-140 lần/phút; 140-160 lần/phút (cơn Bouverett); trung bình 70 lần/phút; chậm 50 lần/phút.
- Loạn nhịp không đều (ngoại tâm thu): có thể ngoại tâm thu kép (ngoại tâm thu 2 lần liền), hoặc ngoại tâm thu đơn. Trên điện tim sẽ thấy: ngoại tâm thu trên thất QRS không biến dạng và ngoại tâm thu thất có QRS biến dạng.
- Loạn nhịp hoàn toàn: tim đập không đều cả về thời khoảng và biên độ do rung nhĩ, hiện tượng phân ly nhĩ - thất.
- Chẩn đoán: khó chịu, hồi hộp, mạch quay không đều. Trên điện tim sẽ thấy mất sóng P ở các đạo trình, có khoảng R-R không đều.
- Điều trị: khó, cần hội chẩn với chuyên khoa tim mạch. Có thể sử dụng các thuốc sau: digoxin, amidaron, lidocain, propranolol, quinidin. Nếu cơn Bouverett thì ấn hai nhãn cầu cũng đỡ.
6.2.4. Tắc huyết khối
Hay gặp tuần thứ hai sau đẻ, sau mổ lấy thai, tuần đầu sau nạo thai.
- Triệu chứng: đau ở nơi tắc gây liệt khu trú hoặc ngừng tim (tắc mạch vành). Tắc mạch mạc treo có dấu hiệu bụng ngoại khoa.
- Điều trị: trước đây chưa có thuốc tan cục huyết khối đặc hiệu, chỉ chữa triệu chứng: chống đau, chống loét. Cố định chỉ bị huyết khối. Ngày nay đã có thuốc tại các khoa tim mạch và hồi sức cấp cứu.
- Đề phòng: khống chế tỷ lệ prothombin dưới 60% bằng thuốc sintrom 4mg. Liều dùng tuỳ thuộc vào tỷ lệ prothombin. Có thể dùng từ 1/4 viên và theo dõi tỷ lệ prothombin để khống chế ở mức dưới 60%. Phòng chống đông máu bằng heparin tiêm dưới da trước khi mổ lấy thai và sau khi mổ, sau đẻ. Liều heparin cũng tuỳ thuộc vào tỷ lệ prothombin (thông thường dùng 5.000-10.000 đơn vị, tiêm 48 giờ trước mổ chủ động lấy thai).
6.2.5. Viêm nội tâm mạc bán cấp
- Nguyên nhân: do nhiễm khuẩn ở niêm mạc tử cung, vi khuẩn vào máu và gây viêm nội tâm mạc bán cấp.
-Chẩn đoán: sốt cao từng cơn hay liên tục, rét run, thể trạng nhiễm khuẩn. Tử cung co hồi chậm, sẵn dịch hồi. Xét nghiệm máu bạch cầu cao, cấy máu dương tính (không quên làm kháng sinh đồ).
- Điều trị:
- Loại bỏ ổ nhiễm khuẩn.
- Kháng sinh theo kháng sinh đồ.
VII. XỬ TRÍ TIM SẢN
Phác đồ được áp dụng như sau.
7.1. Nội khoa
- Theo dõi để phát hiện các tai biến.
- Nghỉ ngơi, ăn nhạt theo hướng dẫn của thầy thuốc.
- Chế độ điều trị:
- Trợ tim.
- Lợi tiểu.
- An thần.
- Phòng nhiễm khuẩn: kháng sinh bắt buộc thuộc nhóm Blactamin trong một tuần.
- Phòng huyết khối: sintrom hoặc heparin (hội chẩn chuyên khoa tim mạch và huyết học).
7.2. Sản khoa
Bảo vệ mẹ là chính, có chiếu cố tới con (tùy trường hợp có thể cho phép).
7.2.1. Chưa suy tim
- Con ra: phá thai ở bất kỳ tuổi thai nào, nếu đủ tháng có thể giữ thai và đẻ bằng forceps (không rặn đẻ, nguy hiểm).
- Con so: có thể giữ thai nhưng cần theo dõi và chăm sóc của bác sĩ sản khoa và chuyên khoa tim mạch. Nằm viện theo dõi một tháng trước khi đẻ.
7.2.2. Đã suy tim
- Con rạ: đình chỉ thai nghén ở bất kỳ tuổi thai nào và bằng biện pháp an toàn nhất. Có thể cắt tử cung cả khối hoặc mổ lấy thai rồi cắt tử cung bán phần.
- Con so: cân nhắc kỹ:
+ Suy tim độ I, độ II:
- Thai nhỏ: nên phá thai.
- Thai trên 6 tháng: nếu đáp ứng với điều trị thì có thể giữ thai được đến đủ tháng, nếu không đáp ứng với điều trị thì đình chỉ thai nghén cứu mẹ.
+ Suy tim độ III, IV: đình chỉ thai nghén ở bất kỳ tuổi thai nào nhưng cần chọn thời điểm thích hợp, điều trị suy tim cho thể trạng tốt hơn.
- Các biện pháp đình chỉ thai nghén: hút thai, nạo thai, cắt tử cung cả khối, mổ lấy thai và cắt tử cung bán phần. Tùy từng trường hợp cụ thể, có hội chẩn các chuyên khoa tim mạch, huyết học hồi sức cấp cứu và tư vấn gia đình thai phụ.
- Xử lý trong chuyển dạ:
- Phòng chống suy tim và phù phổi: thuốc trợ tim, giảm đau.
- Khi cổ tử cung mở 4cm: bấm ối, rút ngắn chuyển dạ.
- Sổ thai: đẻ bằng forceps (nếu có chỉ định đúng).
- Chống rối loạn huyết động: chèn bao cát lên bụng bệnh nhân cho máu trở về tim từ từ, hạ thấp hai chân.
- Tôn trọng sinh lý sổ rau, hạn chế kiểm soát tử cung và không để sót rau.
- Hậu sản: kháng sinh bắt buộc một tuần (nhóm Blactamin) chỉ nên cho con bú trong 3 tháng đầu nếu không có suy tim. Theo dõi tại biến: viêm nội tâm mạc, huyết khối...
VIII. PHÒNG BỆNH
- Phát hiện xử trí ngoại khoa (mổ tim) và có khám trước hôn nhân về sức khỏe sinh sản cho mọi thiếu nữ.
- Chăm sóc quản lý thai nghén tốt.
- Vấn đề sinh đẻ kế hoạch: bao cao su, thắt ống dẫn trứng, thắt ống dẫn tinh, xuất tinh ngoài âm đạo, tính chu kỳ rụng trứng... hoặc biện pháp đúng cho phụ nữ trong việc tránh thai khi có vấn đề tim mạch.
- Chống chỉ định:
- Không dùng thuốc tránh thai cho người bệnh tim nếu không có chỉ định y khoa của thầy thuốc chuyên khoa phụ sản, tim mạch.
- Không đặt dụng cụ tử cung cho người bệnh tim nếu không có chỉ định y khoa của thầy thuốc chuyên khoa phụ sản, tim mạch.
CHOÁNG SẢN KHOA
I. ĐẠI CƯƠNG
Choáng là một tình trạng bệnh lý do hậu quả của việc thiếu hụt oxy tổ chức mà chủ yếu do giảm cung lượng máu đến tổ chức, hoặc tế bào của tổ chức bị giảm khả năng sử dụng oxy (như trong nhiễm trùng, nhiễm độc...). Trong sản khoa thường gặp choáng do chấn thương, giảm thể tích máu do bị chảy máu. Choáng nhiễm trùng nhiễm độc do nhiễm trùng bộ phận sinh dục.
1.1. Nguyên nhân đưa đến choáng sản khoa
1.1.1. Do mất máu nhiều bởi
- Chấn thương gây chảy máu (rách phần mềm âm hộ âm đạo, rách cổ tử cung, vỡ tử cung, thủng tử cung chảy máu và thường kèm theo đau đớn gây choáng thêm).
- Rau tiền đạo.
- Rau bong non, rau bong dở dang, rau cài răng lược.
- Đờ tử cung sau đẻ, sau nạo phá thai, nhất là thai lưu.
1.1.2. Do nhiễm trùng, nhiễm độc (độc tố của vi trùng gây ra)
- Viêm nhiễm đường sinh dục, nhiễm trùng ối (trong đó do loại vi khuẩn gram(-) gây rối loạn chuyển hoá của tế bào tổ chức gây choáng và khả năng sử dụng oxy tế bào giảm nặng do màng tế bào bị tổn thương.
1.1.3. Bị đau đớn nhiều
- Do sang chấn đẻ khó, can thiệp thủ thuật lại không được gây tê, gây mê và hồi sức hỗ trợ một cách đầy đủ. Có biểu hiện tâm thần ở trạng thái không bình thường.
1.2. Các yếu tố thuận lợi
Khi bị các nguyên nhân trên rồi lại kèm theo các yếu tố thuận lợi sau đây thì choáng sẽ xảy ra trong sản khoa.
- Có bệnh về tim mạch.
- Nhiễm độc thai nghén.
- Chuyển dạ kéo dài, tình trạng sức khoẻ không tốt trước đẻ nên mệt nhiều.
- Lo sợ và kém chịu đựng.
II. TRIỆU CHỨNG VÀ CHẨN ĐOÁN
2.1. Với choáng do mất máu và chấn thương
Triệu chứng và chẩn đoán dựa vào các yếu tố sau (cho mọi tuyến)
2.1.1. Lâm sàng
- Xanh tái, mệt mỏi, vã mồ hôi ở môi, trán, có vẻ thờ ơ, chân tay lạnh, đôi khi có vật vã, giãy giụa (do co rút cơ thiếu oxy tổ chức).
- Thở nhanh, nông (hổn hển).
- Mạch nhanh, nhỏ, lướt (đôi khi khó bắt mạch) hoặc không có mạch quay nếu mất máu nặng (từ 1000ml trở lên).
- Huyết áp hạ thấp, có khi không đo được (nếu mất máu nặng hoặc sang chấn nặng, hoặc choáng về thần kinh và tinh thần nặng nề...). Đây là những dấu hiệu lâm sàng ở tuyến nào cũng có thể thấy và cần có thái độ xử trí kịp thời, tích cực, đúng kỹ thuật.
2.1.2. Cận lâm sàng
Xét nghiệm tuỳ khả năng từng tuyến mà làm:
- Thấy hồng cầu giảm (ít hoặc nhiều tuỳ cách chảy máu).
- Hematocrit dưới 30% (gây thiếu oxy trầm trọng).
- Có thể đo áp lực tĩnh mạch trung tâm.
- Đo pH máu (sẽ là ≤ 7,2, bình thường là 7,35-7,4).
- Điện giải có: kali máu tăng, natri máu hạ.
2.1.3. Yếu tố tiên lượng
- Phải xác định được lượng máu đã mất đi dù là đong đo cụ thể hoặc ước tính gần đúng nhưng nhớ rằng khi mất máu từ 30-50% (tương đương với 1.600- 2.000ml) là choáng nặng và mất trên 50% (tương đương với trên 2.000ml máu) thường choáng không hồi phục, dễ tử vong nếu không có điều kiện xử trí, cấp cứu tốt.
- Đo trên lâm sàng thường ước tính lượng máu mất đi ít hơn lượng đã mất thực sự. Do vậy với tuyến y tế cơ sở trở lên nếu thấy lượng máu mất từ 350-500ml với phụ nữ Việt Nam là phải có thái độ xử trí đúng đắn kịp thời (từ chuyển tuyến cho đến điều trị thực thụ cho từng tuyến). Cụ thể là với các tuyến y tế cơ sở nói chung là chuyển lên tuyến trên khi có dấu hiệu này. Cần chú ý với tuyến cơ sở phải mời ngay tuyến trên có mang theo các thiết bị, thuốc men cần thiết về hỗ trợ với choáng nặng (nguy cơ không hồi phục) vì chuyển đi nguy hiểm.
2.2. Choáng nhiễm trùng sản khoa
Triệu chứng và chẩn đoán trên lâm sàng (ở tuyến nào cũng có thể thấy).
2.2.1. Lâm sàng
- Mệt mỏi, lơ mơ, chân tay lạnh toát, vật vã, đôi khi kêu nóng, sốt.
- Sốt cao, rét run (39-40°C), có khi lại hạ thân nhiệt.
- Mạch nhanh nhỏ.
- Huyết áp hạ, kẹt, dao động.
- Áp lực tĩnh mạch trung tâm giảm (ở tuyến đo được: tỉnh, trung ương).
- Thở nhanh, sâu (đe doạ suy hô hấp).
- Có những mảng xuất huyết tím ở chỉ (ngón tay, đầu gối).
- Có thể đau cơ, cứng hàm.
- Nước tiểu ít, biểu hiện suy gan, thận, tim mạch (nặng).
2.2.2. Cận lâm sàng
Tại các tuyến trên: các trung tâm sản khoa tỉnh, tuyến cao nhất cần có những xét nghiệm tổng phân tích máu và thể dịch (tuỳ theo khả năng ở tuyến có thể làm được) các xét nghiệm sau:
- Bạch cầu tăng cao > 15.000-20.000, trong đó 80-90% là bạch cầu đa nhân trung tính (viêm cấp).
- Urê máu tăng, urê nước tiểu giảm (đào thải tồi).
- Đường máu tăng do tăng tiết catecholamin.
- Transaminase tăng.
- Cấy vi trùng có thể thấy (+).
III. CÁCH XỬ TRÍ
3.1. Xử trí choáng sản khoa do mất máu
3.1.1. Mục đích đạt được
- Bồi phụ đủ thể tích máu đã mất (hoặc dịch thay thế máu).
- Cung cấp oxy cho tế bào.
- Loại bỏ được (hạn chế tối đa nguyên nhân chảy máu, nếu tuyến dưới trước khi chuyển đi).
3.1.2. Xử trí cần thiết
- Thở oxy qua mũi hoặc hô hấp hỗ trợ.
- Truyền máu tươi cùng nhóm hoặc dung dịch thay thế máu.
- Với tốc độ truyền nhanh bằng nhiều đường truyền để có thể đạt được 500ml/5 phút hoặc 1.000ml trong 10 phút đầu (khi đó tương đương với việc chảy gần thành dòng) để đưa huyết áp tối đa lên được từ 70 hoặc 80mmHg, rồi mới giảm tốc độ truyền về 100 đến 120 giọt/phút cho đến khi huyết áp đạt mức 100-120mmHg.
- Cố gắng ở tuyến có máu truyền bồi phụ với tỷ lệ 2/3 lượng đã mất.
- Ringer lactat là 1/4 lượng bù đã tính.
- Dextrose là 5%-10% lượng bù đã tính.
- Các dịch thay máu (cao phân tử như gelafundin, huyết tương tươi v.v... nếu có thì dùng không quá 1.000ml/24 giờ).
- Trợ tim mạch với dopamin 5-10mcg/kg/phút (ống 200mg hoà với 500ml glucose 5% truyền 20-25 giọt/phút).
- Lợi tiểu furosemid, lasic tuỳ loại nào đang có. Nếu nước tiểu nhiều (trên 700ml-1.000ml) thì không phải dùng trong ngày.
- Ở các tuyến cao hơn cần phải làm một số xét nghiệm về sợi huyết, thăng bằng kiềm toan (phải giữ được mức pH từ 7,35-7,4, dự trữ kiềm 20-26mEq) và nếu toan chuyển hoá thì phải cho:
+ Chống toan:
- Natribicarbonat 1,4% x 500ml.
- Ringer lactat x 500ml.
+ Chống rối loạn đông máu: tuỳ từng trường hợp mà sử dụng:
- Transamin 250-500mg tĩnh mạch.
- Fibrinogene 1-4g tĩnh mạch.
- Điều trị nguyên nhân chảy máu: cắt tử cung nếu do đờ tử cung hoặc vỡ tử cung, vỡ nhân di căn tử cung. Trước đó phải kiểm tra kỹ vùng rách ở phần mềm từ âm hộ, âm đạo đến cổ tử cung để xử trí cầm máu thật tốt.
3.1.3. Theo dõi
- Có còn chảy máu không ? (mạch nhanh, huyết áp tụt...?).
- Nếu mạch chậm đi, huyết áp lại giảm dần là tiên lượng nặng dễ là một choáng không hồi phục, do đó việc chuyển tiếp lên tuyến cao hơn là cần thiết và phải nhanh chóng chuyển đi để có các biện pháp can thiệp cao hơn và tích cực hơn do đã có điều kiện trang bị và trình độ cao hơn hẳn - kháng sinh đề phòng bội nhiễm.
3.2. Xử trí choáng nhiễm trùng nhiễm độc sản khoa
3.2.1. Mục tiêu
- Cải thiện rối loạn huyết động học bằng truyền các dung dịch để hồi phục thể tích máu (kể cả máu nếu có thiếu máu nặng qua số lượng hồng cầu, huyết sắc tố thấp...).
- Cung cấp đầy đủ oxy cho tế bào.
- Cải thiện những rối loạn chức năng của tim, gan, thận, hô hấp.
- Loại trừ tác nhân vi khuẩn gây bệnh.
3.2.2. Công việc cụ thể
- Thở oxy (áp suất oxy máu > 80mmHg).
- Truyền dịch kiềm natribicarbonat 1,4% × 500ml.
- Ringer lactat 1.500-2.000ml với tốc độ truyền 20ml/phút, nếu áp lực tĩnh mạch trung tâm dưới 5cm nước thì phải truyền dịch cho tới khi áp lực này đạt tới 12cm nước.
- Trợ tim, tăng lưu lượng tuần hoàn: dopamin 200mg để truyền 5-10mcg/kg/phút trong dung dịch glucose 5% x 500ml.
- Chống viêm và nhiễm trùng với:
- Prednisolon 80mg/6 giờ.
- Kháng sinh theo kháng sinh đồ (nếu không có kháng sinh đồ thì dùng loại lactamin, aminozit tác dụng với vi trùng gram(+) hoặc ciproflonxalin nếu nghĩ tới do liên cầu trùng.
- Điều trị nguyên nhân nhiễm trùng.
- Dẫn lưu ổ mủ.
- Rút sonde bàng quang.
- Loại bỏ ổ nhiễm trùng đó.
3.2.3. Theo dõi
Các chức năng:
- Hô hấp (nhịp thở và cách thở).
- Tuần hoàn (huyết áp, mạch).
- Tiết niệu (nước tiểu: số lượng, xét nghiệm).
IV. KẾT LUẬN
4.1. Vấn đề phòng bệnh (cần nhấn mạnh phòng choáng xảy ra)
- Trong sản khoa phải theo dõi sát thai phụ để phát hiện: chảy máu trong chuyển dạ, sau đẻ, nguy cơ nhiễm trùng để xử trí sớm, chuyển tuyến sớm trước khi xuất hiện choáng đối với các tuyến cơ sở (xã, huyện) chưa có đủ điều kiện cho xử trí.
- Giảm các yếu tố thuận lợi gây choáng sản khoa:
- Phát hiện các bệnh lý liên quan trong thai sản.
- Các thao tác thủ thuật phải đúng chỉ định, nhẹ nhàng có vô cảm, giảm đau trước khi làm thủ thuật.
- Chế độ và quy tắc vô trùng, tiệt khuẩn phải đảm bảo tốt trong khám bệnh và đỡ đẻ cũng như điều trị.
4.2. Đề phòng các biến chứng sản khoa có thể gây ra do thai - sản - sinh đẻ
- Suy thận cấp (do mất máu nhiều, catecholamin tăng tiết gây co mạch thận dẫn đến giảm máu đến vỏ thận gây hoại tử thận).
- Suy hô hấp: do bị ứ máu phổi, viêm phế quản - phổi.
- Suy tim cấp (do bị ức chế, thiểu năng tuần hoàn tim, nhão cơ tim).
- Chảy máu tiêu hoá: là một biến chứng nặng nề khi bị choáng không hồi phục.
Chú ý: công tác chăm sóc thai sản cho bà mẹ phải được giáo dục và hướng dẫn thường xuyên kể từ thiếu nữ trước khi kết hôn phải khám sức khỏe đầy đủ trước hôn nhân. Khi có thai phải khám thai đầy đủ theo quy định ở 3 quý (3 tháng đầu, 3 tháng giữa, 3 tháng cuối theo Hướng dẫn Quốc gia về các dịch vụ chăm sóc sức khỏe sinh sản 2009 của Bộ Y tế đã ban hành. Như vậy mới hy vọng giảm được các biến chứng do sinh đẻ, thai sản gây ra.
NHIỄM KHUẨN HẬU SẢN
I. KHÁI NIỆM CHUNG
- Là nhiễm khuẩn xuất phát từ bộ phận sinh dục sau khi đẻ (kể từ âm hộ, âm đạo, cổ tử cung, tử cung, hai phần phụ và tiểu khung...), cũng loại trừ những nhiễm khuẩn xảy ra ở thời kỳ hậu sản mà do vi khuẩn từ viêm nhiễm ở bộ phận khác xảy ra: viêm ruột thừa, cúm, viêm đường tiết niệu cấp, lao phổi, viêm gan...
- Thời kỳ chưa có kháng sinh, chưa tìm ra vi khuẩn thì các tác giả như Semmelveis (1849), Tarnier (1857) khi thấy sốt ở thời kỳ hậu sản có tính lây truyền và đã đưa ra cách đề phòng là rửa tay cho sạch, rửa dụng cụ sạch, tăng cường vệ sinh phòng đẻ và cách ly những sản phụ này đã làm giảm tỷ lệ tử vong mẹ.
- Đến Pasteur đã tìm ra liên cầu khuẩn gây bệnh thì con người đưa ra giải pháp vô khuẩn, sát khuẩn, điều này đã hạ được tỷ lệ tử vong từ 9,5% xuống còn dưới 1% cho bà mẹ khi bị bệnh này.
- Nhất là từ khi có penicilin (1940 với Fleming) và các loại kháng sinh khác, loài người đã khắc phục hầu hết các trường hợp nhiễm khuẩn hậu sản (kể cả sau này tìm ra các loại vi khuẩn nguy hiểm khác nữa như: coli, tụ cầu vàng và vi khuẩn yếm khí nữa. Ngày nay hầu như chỉ còn ít tử vong).
II. ĐƯỜNG XÂM NHẬP VÀO TỬ CUNG VÀ ĐƯỜNG SINH ĐẺ DO NHIỀU NGUYÊN NHÂN
- Từ dưới lên là:
- Do thủ thuật, kỹ thuật đỡ đẻ không vô khuẩn tốt đưa tới nhiễm khuẩn, hoặc do gây sang chấn tại chỗ dẫn đến nhiễm khuẩn (từ âm hộ, tầng sinh môn trở lên cho tới cổ tử cung...).
- Do vỡ ối sớm, do bế sản dịch đưa đến nhiễm khuẩn qua niêm mạc tử cung.
- Qua vùng rau bám: do sót rau, sót màng rau.
- Do người đỡ đẻ (tay, dụng cụ đỡ đẻ không vô khuẩn).
- Do thể trạng của sản phụ yếu, suy nhược, có bệnh lý, nhiễm độc thai nghén, thiếu máu, do chuyển dạ kéo dài... đưa đến nhiễm khuẩn.
- Với Việt Nam vì tình trạng y tế cơ sở còn chưa tốt (tuy đã có nhiều cố gắng), đã nâng cấp được nhiều nơi, song còn thiếu thốn về phương tiện, thiết bị và đặc biệt là về ý thức và trình độ hiểu biết của bà mẹ mang thai, của cán bộ y tế còn thấp và kém nữa. Tình trạng tuỳ tiện, làm ẩu, làm sai quy trình quy tắc chuyên môn của kỹ thuật, của đỡ đẻ sạch, của nạo phá thai, của phẫu thuật, lại sử dụng thuốc kháng sinh không đúng và phù hợp với từng loại vi khuẩn, vì vậy vẫn còn nhiễm khuẩn hậu sản.
III. CÁC THỂ LÂM SÀNG (HÌNH THÁI NHIỄM KHUẨN HẬU SẢN)
3.1. Nhiễm khuẩn ở tầng sinh môn - âm hộ - âm đạo
- Đây là hình thái nhẹ nhất hay nặng nhất ?
(Yêu cầu học viên trả lời các câu hỏi)
- Kể các triệu chứng lâm sàng ?
- Từ 3-4 ngày sau đẻ.
- Sốt 38-38,5°C.
- Sưng tấy, nóng, đỏ, đau ở chỗ rách, sang chấn ở âm hộ, âm đạo, tầng sinh môn.
- Tử cung thế nào? Bình thường, co hồi tốt.
- Sản dịch thế nào không cô yên về 100 đến 120 giọt/phút cho đến khi huyết áp đạt mức 100-120mmHg.
- Điều trị:
- Tại chỗ tổn thương
- Kháng sinh toàn thân (theo kháng sinh đồ thì tốt)
- Tiến triển thế nào?
- Thường là tốt
- Có thể có di chứng
3.2. Nhiễm khuẩn tử cung
3.2.1. Viêm niêm mạc tử cung (thể nhẹ nhất với tử cung)
- Nguyên nhân: (yêu cầu học viên kể ra)
- Vỡ ối sớm, nhiễm khuẩn ối
- Chuyển dạ kéo dài
- Bóc rau nhân tạo, kiểm soát tử cung không vô khuẩn
- Mổ lấy thai.
- Các thủ thuật đường dưới
- Bế sản dịch.
- Triệu chứng: (hỏi học viên yêu cầu kể ra triệu chứng ?)
+ Cơ năng:
- Sau đẻ 3-4 ngày.
- Sốt, nóng, có khi gai rét.
- Mệt mỏi, khó chịu.
- Nhức đầu.
- Mạch nhanh, huyết áp có thể thay đổi.
- Sản dịch hội, có thể lẫn máu đỏ.
- Mùi có khi thối (yếm khí, coli).
+ Thực thể: (học viên phát biểu ra)
- Tử cung to, co hồi chậm.
- Mật độ mềm.
- Cổ tử cung hé mở có thể cho ngón tay vào và lấy ra sản dịch bẩn, rau, màng rau... (có khi sản dịch không hội nếu do lậu cầu và sản dịch đặc như mủ).
- Giải phẫu bệnh thấy tử cung mềm, nhão, màu nâu vá, vùng rau bám gồ ghề, có những cục máu hay múi rau hoại tử đen, rau, màng rau mủn nát, bề mặt của nội mạc tử cung có thể có lớp sản dịch bẩn, hôi.
- Điều trị: làm kháng sinh đồ, cho kháng sinh toàn thân sau khi đỡ hoặc hết sốt, nạo sạch tử cung.
3.2.2. Viêm tử cung toàn bộ
- Nặng hơn nhưng ít gặp hơn viêm nội mạc tử cung.
- Nguyên nhân: cũng như viêm nội mạc tử cung nhưng do không được phát hiện, điều trị kịp thời làm cho vi khuẩn xâm nhập vào cổ tử cung tạo ra các ổ mủ (microabces), hoại tử.
- Triệu chứng: như viêm nội mạc tử cung nhưng nặng nề hơn ở chỗ:
- Tử cung to, mềm, nhão.
- Khí hư đen, hôi thối.
- Có khi bị chảy máu nhiều từ sau đẻ 8-10 ngày.
- Đau bụng quặn từng cơn.
- Nắn tử cung đau nhất là hai sừng tử cung và eo tử cung (các góc).
- Toàn trạng suy sụp.
- Tổn thương giải phẫu bệnh lý: bề mặt tử cung xung huyết có cảm giác như xốp và có những hốc chứa mủ to nhỏ khác nhau. Cơ tử cung có màu nâu bẩn. Nếu có chỗ thủng do thủ thuật thì chỗ đó hoại tử, sẽ là hoại thư sinh hơi nếu có vi trùng yếm khí, khi nắn vào tử cung có cảm giác lạo xạo.
- Điều trị không kịp thời và đúng cách sẽ gây viêm phúc mạc hoặc nhiễm khuẩn máu.
- Cách điều trị:
- Kháng sinh liều cao (tĩnh mạch, bắp theo kháng sinh đồ).
- Sau đó một vài hôm phải cắt tử cung bán phần thấp.
3.2.3. Viêm phần phụ
- Hiếm gặp sau đẻ, tuy nhiên nếu đã bị thì thường là viêm quanh tử cung và quanh hai phần phụ, nhiều hơn là viêm trong vòi tử cung.
- Lâm sàng:
- Ngày thứ 8-10 sau đẻ đột ngột bị đau bụng, có khi đau dữ dội, sốt cao, mạch nhanh, nhỏ, sản phụ hốt hoảng, người gầy đi.
- Nhiệt độ tăng dần đến 39-40°C và dao động.
- Đau hai bên hố chậu với mức độ tăng dần.
- Khí hư bẩn, có mủ, hôi, có khi có máu, có khí hư ào ra nhiều từng đợt....
- Khám:Hai hố chậu có khối nề, không rõ ranh giới như kiểu u nang. Tuy nhiên có thể thấy được khoảng cách rõ rệt với bờ bên tử cung, nắn vào đó đau.
- Điều trị:
- Kháng sinh liều cao, chườm đá, sau 1-2 tuần lễ khối viêm giảm dần, khí hư ra nhiều, bệnh nhân thấy đỡ đau và hết sốt rồi hết đau.
- Nếu điều trị không tốt, không kết quả, có thể xuất hiện hai khối mủ ở hai bên hố chậu (ở hai vòi tử cung), viêm phúc mạc tiểu khung hoặc viêm phúc mạc toàn thể. Có thể trở thành viêm phần phụ mạn tính.
3.2.4. Nhiễm khuẩn lan ra quanh tạng
3.2.4.1. Viêm các dây chằng
- Chính là viêm các mô liên kết dưới phúc mạc vùng tiểu khung, ở đó có nhiều bạch huyết quanh bộ phận sinh dục và các tạng lân cận: đa số do liên cầu khuẩn gây nên, nhiều khi khó chẩn đoán phân biệt giữa viêm lan toả ở dây chằng rộng và viêm phần phụ, chỉ khác là tiến triển có nhanh hơn.
- Khi khám khó phân biệt ranh giới, ít di động.
- Thẳng cứng hơn, nếu bên phải dễ nhầm đám quánh ruột thừa.
- Triệu chứng:
- Tử cung to mềm, lệch sang một bên đối diện.
- Phần phụ bên đó phù nề, cứng, đau hơn.
- Ranh giới khó xác định.
- Nhiều khi viêm lan toả cả trước tử cung, trực tràng, bàng quang.
- Tiến triển:
- Điều trị có thể khỏi (với kháng sinh liều cao và tích cực).
- Nếu không kết quả sẽ thành khối mủ (áp xe) và vỡ vào ổ bụng, bàng quang, trực tràng, âm đạo....
- Nếu có ổ mủ lớn phải chọc dò, mở dẫn lưu ổ mủ.
3.2.4.2. Viêm phúc mạc tiểu khung
- Có thể bị sau viêm tử cung và vòi tử cung, các dây chằng và cũng có thể là nguyên phát qua đường bạch huyết tới phúc mạc.
- Vì viêm nên phúc mạc bị tiết dịch, tạo nên giả mạc, mủ... từng loại vi khuẩn mà dịch mủ đó có màu (xanh hoặc trắng đục là liên cầu, coli, tụ cầu, não mô cầu thì cho mủ màu vàng.).
- Thời gian xuất hiện: thường muộn (1-2 tuần sau đẻ), diễn biến từ từ.
- Sốt 39-40°C, đau bụng.
- Chườm đá không đỡ đau.
- Mạch nhanh đều, thở nhanh.
- Hốc hác, nhiễm độc, nhiễm toan.
- Khi ỉa, đái có cảm giác khó chịu hay bị đau do bị kích thích nên đái, ỉa nhiều lần trong ngày.
- Sờ nắn bụng trên rốn mềm, không đau, không phản ứng.
- Hạ vị từ giữa rốn trở xuống chướng hơi, co cứng thành bụng và đau khi sờ nắn.
- Khám trong:
- Tử cung mềm, co hơi chậm, đổ trước và cổ tử cung mở nhỏ (hé mở).
- Cùng đồ đầy, căng phồng, nắn đau (không lan toả ra tiểu khung hai bên).
- Thăm qua trực tràng: sờ rõ khối u hơn.
- Chọc dò: ra mủ.
- Phải chẩn đoán phân biệt với:
- U nang mắc kẹt trong tiểu khung, nhiễm trùng, viêm phần phụ cấp sau đẻ, viêm nề dây chằng rộng...
- Nếu lâu, chưa kịp điều trị kịp thời, khối u vỡ vào âm đạo, trực tràng gây ra sự rò mů.
- Tiên lượng phụ thuộc vào:
- Loại vi khuẩn gây bệnh (liên cầu, tụ cầu, yếm khí thì nặng hơn).
- Phụ thuộc vào nhiều túi mủ.
- Phụ thuộc toàn trạng người bệnh.
- Điều trị:
- Kháng sinh toàn thân, nghỉ ngơi, chườm đá.
- Nếu khối mủ ở túi cùng đồ sau chọc dò và chích dẫn lưu qua đường âm đạo được để đặt một ống dẫn lưu cho hết mủ rồi rút.
3.2.5. Viêm phúc mạc toàn bộ
- Điều kiện thuận lợi là: có thai, tử cung to, sức đề kháng sản phụ giảm (miễn dịch giảm) khi nhiễm khuẩn.
- Tử cung không co hồi được, tử cung có nhiều cơn co càng làm cho nhiễm khuẩn lan toả rộng hơn. Nguyên nhân có nhiều:
- Sau mổ lấy thai: vô khuẩn không tốt, nhiễm khuẩn ối, chảy vào ổ bụng khi mổ, sót rau, màng rau. Khâu đóng vết mổ không tốt, không liền được tử cung, sót gạc, dị vật trong khi mổ...
- Vỡ tử cung.
- Thủng tử cung do nạo, phá, hút thai: nhất là phá thai to.
- Kiểm soát tử cung sau đẻ không vô khuẩn.
- Từ nhiễm trùng tử cung và phần phụ lan toả vào ổ phúc mạc.
- Đôi khi do nhiễm khuẩn tiên phát ở sâu khi có thai, sau đẻ bị suy nhược, vi khuẩn xâm nhập toàn thân và tụ tập lại ở phúc mạc (khi đó tổn thương tử cung, phần phụ không rõ ràng).
- Thời gian xuất hiện viêm phúc mạc thứ phát có thể xuất hiện sớm 3-4 ngày sau mổ lấy thai, nạo thủng tử cung, cũng có thể muộn hơn (7-10 ngày sau đẻ) thường thủ thuật sản khoa không vô khuẩn tốt.
- Triệu chứng:
- Sốt 39-40°C.
- Mạch nhanh.
- Thở nông, nhanh, có khi hôi do nhiễm cetonic.
- Thể trạng nhiễm trùng, nhiễm độc.
- Bụng trướng toàn bộ, nắn đau.
- Có ỉa chảy nhiều, phân khẳm.
- Thực thể:
- Tử cung to, đau.
- Cùng đồ Douglas phồng, đau.
- Chụp X-quang: ruột đầy hơi, giãn to, có dịch tự do trong khoang bụng, nhiều khe, kẽ giữa các quai ruột, tiểu khung mờ đục.
- Xét nghiệm máu: bạch cầu tăng cao từ 10.000 và đa nhân trung tính cao trên 80-85%.
- Đái ít, vàng sẫm.
- Có thể bị nôn ra dịch bẩn, xanh mật.
- Tiên lượng:
- Sẽ tốt hơn nếu chẩn đoán sớm, điều trị hoặc chuyển tuyến đúng lúc, đúng cách. Để chậm có nhiều biến chứng khó lường (áp xe dưới cơ hoành, tắc ruột, V.F.M. nhiễm độc nặng). Tiên lượng rất xấu vì sản phụ sẽ suy sụp nhanh, nếu mổ di chứng cũng nhiều.
- Mổ sớm là tốt nhất (sau khi cho kháng sinh cao, có hồi phục tích cực, đánh giá chức năng gan, thận... Khi mổ cắt bỏ tử cung bán phần, rửa sạch ổ bụng, dẫn lưu tốt.
3.2.6. Viêm tắc tĩnh mạch
- Ở nước ta ít gặp hơn các nước phương tây sau mổ vùng tiểu khung.
- Thường ở người con dạ, chuyển dạ kéo dài, đẻ khó, chảy máu nhiều, thường ở chi dưới.
- Điều kiện thuận lợi: nằm nhiều, ít vận động, máu di chuyển chậm trong tĩnh mạch, máu dễ đông do tăng sinh sợi huyết, số lượng tiểu cầu phát triển hoặc do yếu tố thần kinh giao cảm ở chi dưới.
- Xuất hiện 10-15 ngày sau đẻ hoặc mổ.
- Triệu chứng:
- sốt nhẹ, mạch tăng dần lên.
- Đau ở bắp cẳng chân, bàn chân (đau buốt, tức khó chịu) muốn dứt bỏ ngón đi...
- Đôi khi đau buốt ngực, khó thở, khạc ra máu và chân đó sẽ to lên hơn, da thay đổi từ đỏ sang tím nhạt và dọc tĩnh mạch chi rồi xuất hiện tĩnh mạch dưới da, sau đó da chuyển trắng, phù nề rõ rệt, sờ nắn da vùng đường đi của tĩnh mạch đau. Chân này nóng lên hơn chân lành, rồi không nhấc chân lên được nữa (so với mặt giường).
- Khi đó phải:
- Chuyển tuyến sớm (nếu hạn chế mọi khả năng).
- Xét nghiệm: thời gian máu chảy, máu đông, đếm tiểu cầu, thời gian Quick v.v.., chụp tĩnh mạch nếu có điều kiện.
- Điều trị:
- Kháng sinh.
- Heparin 250mg/24 giờ vào tĩnh mạch, chia 4 lần (100mg, 50mg, 50mg, 50mg) cứ cách 4 giờ tiêm một lần (nếu ít kết quả). Nếu cần thiết có thể tiêm bắp thêm 1ml/2500UI/24 giờ, phải theo dõi lượng prothrombin máu để phòng chảy máu.
- Bất động chỉ này 3 tuần sau khi đã hết sốt.
3.2.7. Nhiễm khuẩn huyết hậu sản
* Là hình thái nặng nhất của nhiễm khuẩn hậu sản, tiên lượng xấu, tử vong cao.
*Nguyên nhân do nhiều loại vi khuẩn có độc tố cao gây ra trong và sau sinh đẻ, mổ...
- Liên cầu tán huyết.
- Tụ cầu vàng.
- Trực khuẩn coli.
- Các loại vi khuẩn yếm khí (per fringent...).
* Yếu tố đưa đến nhiễm khuẩn huyết cũng nhiều:
- Đỡ đẻ không vô khuẩn tốt theo quy định.
- Kiểm soát tử cung (do nghi ngờ sót rau, màng rau, sang chấn...).
- Mổ lấy thai do ối bẩn, do dụng cụ và môi trường không tốt.
- Cắt tử cung rồi nhưng vẫn có nhiễm khuẩn sau đó...
- Sau đó không được điều trị tốt, không kịp thời vì đã không chẩn đoán ra để tiên lượng giải quyết.
* Triệu chứng chung:
- Sốt cao.
- Nhiệt độ dao động ở miền cao.
- Suy sụp toàn trạng.
- Choáng do độc tố (nhiễm độc) và đưa đến hôn mê, vô niệu...
Vì vậy phải cấy máu để xác định vi khuẩn và có kháng sinh đồ để điều trị đúng.
a. Liên cầu tan huyết, có thêm các triệu chứng sau:
- Thiếu máu do tan huyết.
- Có ban đỏ ở da, mụn nước.
- Vàng nhẹ.
- Có ổ nhiễm khuẩn ở phổi sau đó.
b. Với tụ cầu vàng: thường có thêm dấu hiệu:
- Vi khuẩn mủ huyết.
- Sớm có các ổ áp xe ở mô, các tạng.
- Có vết bầm tím ở da, ở giữa là mủ.
- Có thể có viêm tắc tĩnh mạch thứ phát.
c. Với trực khuẩn coli có thêm dấu hiệu:
- Xuất hiện bệnh cảnh sớm.
- Sốt rất dao động, dễ nhầm với liên cầu.
d. Với vi khuẩn yếm khí có các dấu hiệu:
- Có dấu hiệu nhiễm khuẩn huyết cấp tính tan máu.
- Tiến triển rất nhanh.
- Sốt rất cao 40°C hoặc hơn, rét run.
- Thở nhanh, chi lạnh, vật vã, có thể ỉa máu.
- Đái huyết sắc tố, đái ít.
- Vàng da, tím tái và ngày càng thiếu máu.
- Gây hoại tử tử cung và các tạng bị vi khuẩn lan toả tới.
- Tử vong cao.
* Tiên lượng:
- Nếu chỉ có một ổ nhiễm khuẩn đầu tiên là tử cung: cho kháng sinh và cắt bỏ tử cung có thể khỏi bệnh.
- Là xấu nếu đã có những ổ nhiễm khuẩn thứ phát ở các tạng gan, thận, phổi... kèm các dấu hiệu phụ: thiếu máu, gan to, vàng da, xuất huyết dưới da, có dấu hiệu thần kinh (đau đầu) có áp xe phổi, viêm cơ tim, áp se não... thì rất xấu.
* Điều trị:
- Cấy máu một vài lần để rõ vi khuẩn.
- Kháng sinh liều cao phù hợp tĩnh mạch.
- Hồi sức tích cực, bồi phụ nước, điện giải.
- Nếu thiếu máu nặng phải truyền máu.
- Khi đỡ sốt: mổ cắt tử cung và phần phụ.
- Với nhiễm khuẩn máu đã có ổ áp xe thứ phát thì chưa có một phương pháp nào thực sự hiệu quả cao (qua lâm sàng và thực tiễn).
IV. DỰ PHÒNG NHIỄM KHUẨN HẬU SẢN
- Các thủ thuật và phẫu thuật trong sản khoa phải thật vô khuẩn và tiệt trùng tốt đối với các dụng cụ kim loại, đồ vải, bông, băng... theo đúng quy trình và quy tắc chuyên môn quy định. Phải nhắc bộ phận khử trùng, phòng mổ, phòng đẻ, các phòng thủ thuật và kiểm tra thường xuyên. Mọi thủ thuật viên phải có ý thức tự giác thực hiện điều trên mới có kết quả tốt (ví dụ: đã vô ý chạm tay đã đi gắng vào chỗ không vô khuẩn thì phải thay găng ngay, không tuỳ tiện trong mọi thủ thuật sản phụ khoa).
- Không để xảy ra sót rau sau đẻ, hút, nạo phá thai vô khuẩn an toàn, thai to nếu có chỉ định phá phải làm ở tuyến y tế đã được Bộ quy định (nói chung từ tuyến tỉnh trở lên và làm đúng kỹ thuật đã quy định cho các tuyến được làm).
- Điều trị kháng sinh đúng và đủ liều cho các loại nhiễm khuẩn hậu sản.
- Giáo dục, tuyên truyền tốt cho nhân dân và phụ nữ mang thai, cho thầy thuốc và các hộ sinh, y sĩ sản, kể cả dịch vụ y tế tư nhân về nội dung đỡ đẻ sạch và làm mẹ an toàn. Trong đó thực hiện đúng quy trình chăm sóc sức khỏe sinh sản của Bộ Y tế đã ban hành từ 2009 (Hướng dẫn quốc gia về sức khỏe sinh sản).
TƯ VẤN HIV/AIDS CHO PHỤ NỮ MANG THAI
I. ĐẠI CƯƠNG VỀ TƯ VẤN
Tư vấn là một quá trình trao đổi thông tin hai chiều giữa người tư vấn và người được tư vấn, trong đó người tư vấn giúp cho người được tư vấn hiểu rõ vấn đề mà mình quan tâm, tự xác định nhu cầu của mình, quyết định giải pháp, có thái độ và hành động thích hợp, đúng đắn đối với hoàn cảnh, vấn đề của mình. Tư vấn không phải là dạy dỗ, khuyên bảo, mà là một quá trình trong đó người tư vấn tìm hiểu và giúp người được tư vấn tìm hiểu hoàn cảnh, tâm tư, tình cảm, suy nghĩ của mình để giúp cho họ tìm hiểu khả năng và nhu cầu của bản thân, tự tin vào chính mình để có thể tự mình xác định cách giải quyết vấn đề.
Tư vấn HIV/AIDS (bao gồm cả tư vấn chung về HIV/AIDS và tư vấn cho những người bị nhiễm/nghi ngờ bị nhiễm HIV) là một trọng tâm của công tác phòng chống HIV/AIDS. Đây là một loại hình tư vấn đặc biệt liên quan đến nhiều phương diện của cuộc sống con người, từ thể chất, tâm lý và các mối quan hệ xã hội. Nó bao gồm việc cung cấp những kiến thức cơ bản và cần thiết về HIV/AIDS và cách phòng tránh, hỗ trợ người được tư vấn vượt qua các mặc cảm, khủng hoảng có thể có, thay đổi hành vi để có một cuộc sống có chất lượng cho chính bản thân mình đồng thời phòng tránh lây nhiễm cho những người khác (trong gia đình và xã hội).
1.1. Tầm quan trọng của tư vấn HIV/AIDS
- Từ khi tìm ra tác nhân gây bệnh AIDS tới nay, người ta mới chỉ tìm ra được một số loại thuốc làm chậm lại sự phát triển của virus chứ chưa chữa khỏi được nhiễm HIV, do đó việc phòng bệnh vẫn đang đóng vai trò thiết yếu.
- Mặc dù một số vaccin đang được thử nghiệm, chưa có loại nào tỏ ra có hiệu quả tốt trong việc phòng ngừa lây nhiễm HIV/AIDS. Phần lớn các thuốc và vaccin đã nêu trên đều rất đắt tiền chưa thể sử dụng rộng rãi trong cộng đồng. Tuy vậy, căn bệnh chết người này lại có thể được phòng chống một cách có hiệu quả bằng cách thay đổi hành vi và thái độ của các thành viên trong cộng đồng.
- Khác với nhiều loại bệnh lây nhiễm khác, người bị nhiễm HIV có thời gian ủ bệnh kéo dài. Trong thời gian ủ bệnh đó, họ không có biểu hiện lâm sàng và có thể sinh hoạt bình thường (kể cả sinh hoạt tình dục) và do đó có thể truyền bệnh cho nhiều người khác. Do đó, họ cần phải được tư vấn để biết cách phòng tránh lây nhiễm cho những người xung quanh có tiếp xúc với mình.
- Do tính chất và hậu quả nặng nề của căn bệnh, những người bị nhiễm HIV/AIDS có thể có những biểu hiện phản ứng tiêu cực khác nhau như nổi khùng, phẫn chí, buông thả, bi quan, chán nản, lo sợ, thậm chí hận thù với xã hội. Họ cũng có nguy cơ bị xa lánh, tách rời khỏi xã hội và phân biệt đối xử, thậm chí bởi ngay người thân trong gia đình họ. Trong khi một số hành động tiêu cực như hận thù, buông thả có thể gây ảnh hưởng xấu đến sức khoẻ cộng đồng thì các ảnh hưởng tâm lý khác có thể làm giảm, thậm chí huỷ hoại chất lượng cuộc sống của họ và gia đình họ. Những người này đều cần được tiếp cận với những thông tin cần thiết để có thể tiếp tục sống với căn bệnh này một cách có ích cho xã hội.
- Như vậy, việc tác động làm thay đổi các thái độ, hành vi theo hướng tích cực thông qua công tác tuyên truyền vận động giữ một vai trò thiết yếu hiện nay trong phòng chống HIV/AIDS, đề phòng lây lan cũng như nâng cao chất lượng cuộc sống của họ và gia đình họ. Việc tuyên truyền này có thể được tiến hành bằng nhiều cách khác nhau bao gồm từ thông tin giáo dục truyền thông qua các kênh thông tin đại chúng cho đến thông qua tư vấn riêng biệt. Khác với giáo dục truyền thông, tư vấn riêng biệt không những cung cấp các thông tin chung cho người được tư vấn mà còn chú trọng đến những nhu cầu, đòi hỏi và hoàn cảnh riêng tư của họ để có thể giúp họ sự lựa chọn đúng đắn nhất cho chính bản thân mình.
1.2. Mục đích của tư vấn HIV/AIDS
* Cung cấp thông tin cần thiết để hỗ trợ về mặt tâm lý và xã hội cho người được tư vấn:
- Giúp người được tư vấn biết cách phòng bệnh cho bản thân mình (phòng lây nhiễm HIV nếu chưa bị nhiễm, phòng chống nhiễm trùng cơ hội nếu đã bị nhiễm).
- Giúp cho người được tư vấn ổn định tinh thần, tự tin vào mình, tự quyết định và tự vượt qua khủng hoảng, hoang mang, lo sợ không cần thiết trong cuộc sống.
- Cung cấp cho người được tư vấn thông tin về những quyền lợi của họ và hỗ trợ cho họ tiếp tục sống hoà mình với cộng đồng.
- Cung cấp cho người được tư vấn thông tin về những dịch vụ, cơ sở sẵn có cũng như giúp họ tiếp cận các cơ sở đó để có được sự hỗ trợ về các mặt kinh tế, xã hội và đặc biệt là y tế khi có nhu cầu để vượt qua khó khăn và giữ gìn sức khoẻ cho chính bản thân mình.
* Ngăn chặn lây truyền HIV/AIDS trong cộng đồng:
- Giúp cho người được tư vấn biết các đường lây truyền HIV, hiểu được những hành vi có nguy cơ lây nhiễm HIV cao, thông qua đó thay đổi hành vi theo chiều hướng tích cực (giảm thiểu nguy cơ) để phòng tránh lây nhiễm HIV cho chính bản thân, những người khác trong gia đình và trong cộng đồng nơi mình sống. Thay đổi hành vi nguy cơ là biện pháp hữu hiệu duy nhất để phòng tránh lây nhiễm HIV. Sự quyết tâm của từng con người, cá thể trong việc thay đổi hành vi nguy cơ đóng vai trò quyết định đối với công tác phòng chống HIV/AIDS.
1.3. Người được tư vấn HIV/AIDS
1.3.1. Những đối tượng cần được tư vấn HIV/AIDS
- Vì những lý do đã nêu trên, việc tư vấn chung về HIV/AIDS, tư vấn về thay đổi hành vi để giảm thiểu nguy cơ lây nhiễm HIV là cần thiết cho mọi loại đối tượng. Chúng ta cần phải tận dụng mọi cơ hội để tư vấn phòng chống HIV/AIDS cho mọi người có nhu cầu, đặc biệt là trong lĩnh vực các dịch vụ y tế.
- Hiện nay ở nước ta, tình hình lây nhiễm HIV/AIDS đang ngày càng lan rộng với số lượng người nhiễm HIV/AIDS ngày càng tăng. Nạn dịch này không chỉ khu trú ở nhóm những người có nguy cơ cao (như ma tuý, mại dâm) mà còn có xu hướng lan vào những nhóm người từng được coi là nguy cơ thấp cho nên việc tư vấn và khuyến khích làm xét nghiệm là rất cần thiết cho các đối tượng sau (1).
- Những người lo lắng là họ có thể bị nhiễm HIV/AIDS vì một lý do nào đó.
- Những người tự nguyện xét nghiệm HIV.
- Những người có các hành vi có nguy cơ cao (như tiêm chích ma tuý, mại dâm, sinh hoạt tình dục bừa bãi).
- Các bệnh nhân mắc bệnh lây truyền qua đường tình dục.
- Bạn tình/bạn đời của người nhiễm HIV.
- Người cho máu.
- Bệnh nhân nghi bị AIDS (có các dấu hiệu nhiễm trùng cơ hội điển hình).
- Những người chăm sóc bệnh nhân bị tai nạn rủi ro như bị kim tiêm, dao, vật nhọn sau khi dùng cho bệnh nhân đâm gây chảy máu.
- Phụ nữ có thai nghi bị nhiễm, có nguy cơ cao.
- Riêng đối với những phụ nữ mang thai, sản phụ hoặc phụ nữ cho con bú, HIV/AIDS không những chỉ lây truyền qua sinh hoạt tình dục (như mại dâm, sinh hoạt bừa bãi) và đường máu (như tiêm chích ma tuý, truyền máu không an toàn) mà còn có thể lây truyền từ mẹ sang con, để những hậu quả lâu dài và nặng nề hơn. Do vậy, việc tư vấn và xét nghiệm cho nhóm đối tượng này còn có những đặc thù riêng của nó.
1.3.2. Quyền của người được tư vấn
- Quyền được tiếp cận
- Mọi người có quyền được tiếp cận với dịch vụ tư vấn cũng như các dịch vụ hỗ trợ xã hội và y tế khác.
- Quyền được an toàn
- Khi đã lựa chọn một dịch vụ nào đó (không kể đó là dịch vụ xã hội hay y tế), người được tư vấn có quyền được hưởng dịch vụ đó một cách an toàn. Dịch vụ đó không được phép gây hại cho người tiếp nhận dịch vụ.
- Quyền được thông tin
- Người được tư vấn có quyền được cung cấp đầy đủ mọi thông tin về vấn đề mà họ quan tâm.
- Quyền được lựa chọn
- Người được tư vấn có quyền tự lựa chọn (một cách tự nguyện) việc thay đổi hành vi của mình cũng như các dịch vụ sẵn có cho mình.
- Quyền được riêng tư
- Người tư vấn phải đảm bảo tạo được không khí kín đáo, tin cậy cho người được tư vấn để họ có thể bộc lộ và chỉ có những người liên quan tiếp cận được những thông tin về cá nhân họ trong suốt quá trình tư vấn.
- Quyền được giữ bí mật
- Muốn tư vấn được tốt, người tư vấn phải có được những thông tin cá nhân về người được tư vấn. Những thông tin về cá nhân này do bản thân người được tư vấn đưa ra chỉ được sử dụng vào mục đích nâng cao chất lượng tư vấn và không được cung cấp cho người khác hoặc sử dụng vào những mục đích khác nếu không có sự đồng ý của người được tư vấn.
- Quyền được tôn trọng
- Người tư vấn không được phép phân biệt đối xử, không có thái độ coi thường, miệt thị, chỉ trích hoặc lên án (dựa trên những thông tin cá nhân mà người được tư vấn đưa ra) mà phải hết sức tôn trọng người được tư vấn. Điều này đặc biệt quan trọng cho môi trường tư vấn HIV/AIDS vì tính chất của những thông tin có thể được bàn luận tới.
- Quyền được hưởng tiện nghi
- Dịch vụ tư vấn phải được cung cấp một cách toàn diện, có chất lượng, không gây phiền hà hoặc điều gì có hại cho người được tư vấn. Quyền được tiếp tục
- Người được tư vấn có quyền quay trở lại tư vấn tiếp tục khi họ cảm thấy cần thiết, còn có điều thắc mắc cần làm rõ..
- Quyền được góp ý kiến
- Người được tư vấn phải có được cơ hội đưa ra ý kiến riêng của mình, ý kiến đó phải được tôn trọng và bàn bạc cụ thể giữa người tư vấn và người được tư vấn.
1.4. Người tư vấn
1.4.1. Phẩm chất cần có của người tư vấn
- Phải có hiểu biết về HIV/AIDS để có thể cung cấp thông tin, giải thích và hướng dẫn cho người được tư vấn một cách đầy đủ và chính xác về những vấn đề mà họ quan tâm.
- Phải có kỹ năng tư vấn trong quá trình giao tiếp (xem phần các kỹ năng tư vấn).
- Phải biết đồng cảm, tự đặt mình vào vai trò của người được tư vấn để thông cảm với họ.
- Phải kiên trì, bình đẳng, nhận xét khách quan và nhạy cảm với những vấn đề của người được tư vấn để có thể giúp đỡ họ một cách công bằng.
- Phải có một cách nhìn tích cực đối với cuộc sống và con người.
1.4.2. Nhiệm vụ của người tư vấn
- Giúp cho người được tư vấn hiểu rõ về HIV/AIDS và các đường lây truyền. Cung cấp đầy đủ thông tin mà người được tư vấn mong muốn để họ có thể hiểu biết rõ thực trạng hoàn cảnh của mình (kể cả ý nghĩa của các xét nghiệm - nếu có) cũng như sẵn sàng đối phó một cách tích cực với hoàn cảnh đó.
- Vận động và giúp cho người được tư vấn tự xác định những hành động đúng đắn, tránh những hành vi có nguy cơ cao để tự dự phòng, giữ gìn sức khoẻ cho bản thân, gia đình và cộng đồng.
- Luôn đặt ra lợi ích của người được tư vấn làm trọng tâm.
- Giữ bí mật những thông tin riêng tư của người được tư vấn (kể cả kết quả xét nghiệm, nếu có).
- Luôn đảm bảo tôn trọng tất cả các quyền của người được tư vấn.
1.4.3. Các kỹ năng tư vấn
1.4.3.1. Quan sát
- Kỹ năng đọc hiểu ngôn ngữ không lời của đối tượng tiếp xúc để tìm hiểu tâm tư, tình cảm của họ. Trong khi tiếp xúc cần quan sát: cách ăn mặc mỗi lần tiếp xúc, cách diễn tả nét mặt, cử chỉ, âm điệu, lời nói hay các phản ứng đặc biệt khi nói, trình bày hoặc khi nghe một vấn đề nào đó.
1.4.3.2. Lắng nghe
- Kỹ năng tập trung vào đối tượng, không bị chi phối bởi hoàn cảnh bên ngoài hoặc suy nghĩ của chính mình để có thể cảm nhận, tìm hiểu những thông điệp mà đối tượng tiếp xúc muốn nói thông qua lời nói, trực tiếp hay ngụ ý.
- Trong khi lắng nghe đối tượng, người tư vấn cần phải:
- Tạo bầu không khí thoải mái, tin tưởng để đối tượng có thể bộc lộ suy nghĩ tình cảm của mình.
- Chấp nhận tất cả mọi thông tin do đối tượng đưa ra, không phản ứng ngay lập tức, dù thông tin đó có chính xác hay không.
- Không cắt ngang hoặc tỏ ra sốt ruột, hối thúc đối tượng.
- Luôn khuyến khích đối tượng (bằng cả lời nói và cử chỉ, nét mặt) nói lên suy nghĩ và trình bày quan điểm của mình.
1.4.3.3. Quan tâm
- Kỹ năng hướng mình hoàn toàn về phía đối tượng về mặt tâm lý để đáp ứng nhu cầu của họ. Người tư vấn phải luôn quan tâm đến những vấn đề mà người được tư vấn đang quan tâm/tìm hiểu.
- Trong quá trình giao tiếp, người tư vấn cũng phải luôn tỏ ra cho đối tượng biết mình đang hết sức quan tâm đến họ không chỉ thông qua lời nói mà còn bằng cử chỉ, thái độ, ánh mắt, nét mặt và chứng tỏ sự tham gia tích cực của mình và quan tâm sâu sắc đến người được tư vấn và hoàn cảnh của họ, đồng thời động viên, khuyến khích người được tư vấn bày tỏ bộc lộ những thông tin cá nhân và quan điểm của họ.
1.4.3.4. Đặt câu hỏi
- Kỹ năng đặt câu hỏi giữ vai trò vô cùng quan trọng trong tư vấn HIV/AIDS. Người tư vấn phải đặt câu hỏi một cách rõ ràng, ngắn gọn, dễ hiểu để cho đối tượng có thể hiểu được. Câu hỏi phải được đặt ra một cách khéo léo tế nhị để thu thập được thông tin cần thiết, kể cả về nhiều yếu tố riêng tư cá nhân nhưng vẫn lịch sự, tôn trọng đối tượng, tránh làm họ bị tổn thương hoặc cảm thấy bị chỉ trích, phê phán. Để hướng đối tượng tới trọng tâm của vấn đề, cần phải sử dụng những câu hỏi dẫn dắt, gợi mở đến chủ đề cần thiết để làm sáng tỏ vấn đề cũng như tạo điều kiện cho người được tư vấn bày tỏ suy nghĩ của mình.
- Trong các thể loại câu hỏi, nên tránh sử dụng những câu hỏi đóng (những câu hỏi để trả lời “có” hoặc “không” hoặc trả lời rất ngắn) trong quá trình từ vấn, vì những câu hỏi này không tạo điều kiện cho đối tượng suy nghĩ sâu, cung cấp đầy đủ thông tin cần thiết cũng như không cho người được tư vấn sự lựa chọn rộng rãi. Dạng câu hỏi này chỉ nên được sử dụng để khẳng định lại thông tin mà đối tượng vừa nêu (dưới dạng “... có phải không ?...).
- Câu hỏi dẫn dắt (ví dụ: “thế còn/về vấn đề... thì thế nào? “ hoặc “anh/chị có thể nói thêm về vấn đề... ?) có thể được sử dụng trong quá trình tư vấn để làm rõ hơn một vấn đề, thảo luận xa hơn, sâu hơn. Nó cũng có thể được sử dụng để bắc cầu nổi, dẫn dắt đối tượng từ chủ đề đang thảo luận sang một vấn đề cụ thể hơn, đáng quan tâm hơn, thay vì cắt ngang và đột ngột thay đổi chủ đề.
- Dạng câu hỏi nên được sử dụng nhất trong tư vấn là các câu hỏi mở (ví dụ như: “ như thế nào ?” hoặc “vì sao...?”. Đây là loại câu hỏi mà đối tượng không trả lời ngắn được. Nó tạo ra cho người được tư vấn khoảng không gian tự do để có thể cung cấp thông tin một cách đầy đủ nhất, không phụ thuộc nhiều vào người hỏi, không bị giới hạn. Câu hỏi mở đồng thời cũng tạo điều kiện cho họ tự suy nghĩ, tìm hiểu và trình bày ý nghĩ của họ theo trình tự và mức độ quan trọng của thông tin theo quan điểm riêng của họ.
1.4.3.5. Nhắc lại
- Đây là một kỹ năng được sử dụng để chứng tỏ sự quan tâm của mình với đối tượng (thông qua việc nhắc lại đúng những thông tin mà họ vừa cung cấp cho mình). Người tư vấn cũng có thể nhắc lại những nội dung đó với ngôn ngữ của mình để khẳng định mình hiểu đúng, diễn tả rõ hơn ý của người được tư vấn, nhấn mạnh nội dung đó.
1.4.3.6. Tóm tắt
- Việc tóm tắt lại nội dung một cách ngắn gọn và dễ hiểu giúp cho đối tượng nắm được những điểm chính, cơ bản đã thảo luận. Việc này thường được làm cuối mỗi chủ đề buổi tư vấn để chuẩn bị (bắc cầu nối) cho chủ đề hoặc buổi tư vấn sau đó.
1.4.3.7. Khuyến khích, động viên, an ủi
- Người tư vấn phải luôn tỏ thái độ khuyến khích đối tượng để họ được củng cố niềm tin vào chính bản thân mình, thấy thoải mái khi cung cấp thông tin cũng như tự tin khi hành động. Điều này rất quan trọng khi chuẩn bị cho người được tư vấn làm quen với hoàn cảnh mới của họ, cũng như khích lệ họ tự nguyện có những thay đổi trong hành vi. Người được tư vấn sẽ cảm thấy bạn tin rằng họ sẽ tự vượt qua những khó khăn trở ngại và làm chủ cuộc sống của mình. Nên khuyến khích những việc tốt mà họ đã làm được. Tuy nhiên, không nên chỉ trích phê phán những gì họ làm chưa đúng ngay lập tức mà dần dần chỉ cho họ thấy có thể làm được điều đó một cách tốt hơn.
1.4.3.8. Các kỹ năng khác
- Sử dụng từ ngữ: mặc dù người tư vấn phải hiểu biết rõ về chuyên môn (HIV/AIDS) trong quá trình tư vấn, người tư vấn phải tuỳ theo trình độ văn hoá của đối tượng mà sử dụng từ ngữ cho thích hợp để giải thích rõ cho họ về các vấn đề cần thiết sử dụng những ngôn từ thông thường, tránh sử dụng từ chuyên môn sâu.
- Khả năng chuyên môn: người tư vấn phải tự biết rõ trách nhiệm nhưng cũng phải tự xác định những giới hạn về khả năng chuyên môn của mình để có thể gửi đối tượng đi (đến cán bộ chuyên môn cao hơn hoặc tuyến cao hơn) để họ được tư vấn sâu hơn trong những trường hợp người tư vấn không đủ khả năng giải đáp cho họ.
- Thích ứng với hoàn cảnh: các câu hỏi, lời khuyên của người tư vấn phải được đưa ra một cách thích hợp với hoàn cảnh cụ thể, trình độ văn hoá của người được tư vấn, ngôn ngữ, phong tục tập quán của địa phương, tôn giáo của họ để có sức thuyết phục, dễ dàng được chấp nhận đối với cộng đồng đó.
II. TƯ VẤN XÉT NGHIỆM HIV/AIDS
2.1. Hình thức, địa điểm tư vấn
- Nơi tư vấn phải là nơi kín đáo nhưng lại dễ tiếp cận. Do người được tư vấn có thể có những mặc cảm hoặc bị kỳ thị, tuy phòng tư vấn phải có biển tên rõ ràng nhưng không nên ghi hoặc có dấu hiệu gì biểu thị là liên quan đến HIV/AIDS. Trong trường hợp cơ sở thiếu phòng, có thể bố trí cùng chung với phòng tư vấn trước đẻ (cho phụ nữ có thai) hoặc tư vấn KHHGĐ với điều kiện phòng ốc phải cho phép tư vấn cho từng người riêng biệt và kín đáo.
- Về nguyên tắc, tư vấn HIV/AIDS là tư vấn riêng biệt. Tuy nhiên, riêng tư vấn trước xét nghiệm có thể được lồng ghép một phần với giáo dục - truyền thông cho từng nhóm nhỏ những đối tượng cùng có nhu cầu tìm hiểu thông tin (còn được gọi là tư vấn nhóm). Có thể tổ chức từng buổi giáo dục - truyền thông về HIV/AIDS theo nhóm (mỗi nhóm từ 10-20 người) có người trình bày hoặc sử dụng phương tiện truyền thông (như băng video) hỗ trợ. Trong các buổi này, những thông tin chung về HIV/AIDS, đường lây truyền, cách phòng tránh có thể được đưa ra cùng với thảo luận nhóm. Sau đó có thể tiến hành tư vấn riêng biệt cho từng người có nhu cầu để thảo luận về những vấn đề riêng tư của họ. Đây là một cách làm có thể giúp cho việc tiết kiệm thời gian và nhân lực, cung cấp đầy đủ thông tin nhưng vẫn đảm bảo được tính kín đáo khi cần.
2.2. Tư vấn trước xét nghiệm
2.2.1. Mục đích
- Tạo dựng lòng tin của đối tượng đối với người tư vấn.
- Tìm hiểu, đánh giá tâm lý, hiểu biết, trình độ học vấn, hoàn cảnh của người được tư vấn.
- Cung cấp cho người được tư vấn những thông tin chủ yếu về HIV/AIDS.
- Giải thích về các đường lây truyền HIV và cách hạn chế các hành vi nguy cơ.
- Xác định nhu cầu, giúp đối tượng vượt qua những lo lắng sợ hãi ban đầu.
- Giúp người được tư vấn tự đánh giá nguy cơ lây nhiễm của mình và hậu quả có thể có, qua đó tự quyết định nhu cầu xét nghiệm HIV cho mình. Đây là một điều rất quan trọng, đặc biệt là đối với phụ nữ có thai vì nguy cơ lây nhiễm từ mẹ sang con.
- Cung cấp thông tin về xét nghiệm HIV và ý nghĩa của các kết quả xét nghiệm. Nhấn mạnh tính bí mật của các kết quả xét nghiệm.
2.2.2. Nội dung các bước tư vấn
- Bước 1
- Chào hỏi, làm quen. Đây là bước đầu hết sức quan trọng để giúp cho người tư vấn gây được mối thiện cả của đối tượng. Sự tin tưởng của đối tượng sẽ giúp cho người tư vấn tìm hiểu các thông tin về cá nhân và hoàn cảnh kinh tế, y tế, xã hội của gia đình họ một cách cụ thể. Thông qua đó, người tư vấn có thể bước đầu xác định nhu cầu của đối tượng cũng như động cơ khiến họ tìm đến với mình để hỗ trợ họ trong các bước sau đó.
- Bước 2
- Thảo luận cụ thể để đánh giá hoàn cảnh, kiến thức về HIV/AIDS và mức độ nguy cơ của đối tượng.
- Tuỳ theo kết quả đánh giá kiến thức, cung cấp cho người được tư vấn những thông tin cần thiết và thích hợp.
- Cung cấp cho người được tư vấn các thông tin chung về HIV/AIDS, thời gian và diễn biến của bệnh.
- Cùng với đối tượng xác định mức độ nguy cơ của họ. Để đánh giá hành vi nguy cơ, cần phải thảo luận về nhiều vấn đề tế nhị như quan hệ, hành vi tình dục, sử dụng ma tuý nhằm mục đích đưa ra lời khuyên thích hợp.
- Đối với hành vi tình dục không an toàn, cần phải tìm hiểu hoàn cảnh xảy ra hành vi đó. Có thể có nhiều hoàn cảnh khác nhau bao gồm từ việc có nhiều bạn tình thường xuyên cho đến những trạng thái hưng phấn (do rượu, ma tuý...), bạn bè lôi kéo trong lúc không có bao cao su, hoặc có bao cao su nhưng bị thủng, vỡ. Điều quan trọng là phải nhấn mạnh sự chung thuỷ, chế độ một vợ một chồng và việc sử dụng bao cao su, ngay cả với bạn tình của mình, ngay cả khi nghĩ rằng họ không bị nhiễm. Quan hệ tình dục không an toàn không chỉ xảy ra đối với quan hệ mại dâm mà còn qua quan hệ với bạn tình, người yêu. Nguy cơ lây nhiễm HIV không chỉ giới hạn ở tình dục khác giới mà còn tăng lên qua quan hệ tình dục cùng giới. Cần chú trọng tư vấn về việc sử dụng bao cao su, đặc biệt là đối với những người hành nghề mại dâm hoặc những người tỏ ra dễ có hành vi tình dục bột phát, không thường xuyên, dễ bị chi phối do hứng khởi. Chính vào lúc “cao hứng, bột phát” như vậy là lúc đối tượng dễ quên, bỏ qua việc sử dụng bao cao su nhất.
- Đối với những người nghiện chích ma tuý, việc cai nghiện được là lý tưởng.
- Tuy nhiên, cai nghiện là một việc khó và lâu dài. Do đó, người tư vấn cần phải nhấn mạnh những nguy cơ của việc dùng chung bơm kim tiềm. Giảm thiểu nguy cơ bằng cách rửa/vô khuẩn bơm kim tiêm, tốt nhất là sử dụng bơm kim tiễm dùng một lần là hành động có lợi ngay trước mắt để giảm bớt tác hại và có thể dễ dàng đạt hơn. Cần phải tư vấn cho những người này cách làm sạch/vô khuẩn bơm kim tiêm đúng cách và cố gắng dùng loại một lần rồi bỏ đi.
- Đối với những trường hợp cán bộ y tế bị tai nạn rủi ro nghề nghiệp hoặc tai nạn trong khi chăm sóc người thân nhiễm HIV hoặc nghi bị nhiễm liên quan đến máu hoặc các chất dịch cơ thể (qua tiêm chích, vết cắt khi mổ, bắn dịch vào mắt, mũi, miệng hoặc vết thương ở da), họ đều phải được tư vấn về lây nhiễm và xét nghiệm HIV cũng như điều trị dự phòng theo quy định của Bộ Y tế.
- Đối với người nghi ngờ là đã bị phơi nhiễm, dù là nguy cơ cao hay thấp, người tư vấn cần an ủi, trấn an nỗi lo sợ của người được tư vấn, cung cấp ngay (trước khi có kết quả xét nghiệm) cho họ những thông tin cần thiết để tránh lây nhiễm cho người khác như tạm thời tránh cho máu, tinh trùng, mô, sữa; thực hiện hành vi tình dục an toàn để bảo vệ bạn tình khỏi bị lây nhiễm.
- Đặc biệt đối với phụ nữ, người tư vấn cần nhấn mạnh khả năng dễ bị lây nhiễm HIV của phụ nữ cũng như khả năng lây truyền từ mẹ sang con nếu bản thân người phụ nữ bị nhiễm và có thai để họ có thể suy nghĩ và tuỳ theo từng giai đoạn mà quyết định xem mình có nên có thai hay không (đối với người phụ nữ chưa có thai) hoặc cách xử trí nếu đang có thai hoặc mới đẻ. Cần nhấn mạnh tầm quan trọng của xét nghiệm HIV, đặc biệt là đối với phụ nữ có thai để có thể can thiệp được sớm, giảm bớt những nguy cơ và hậu quả về sau.
- Bước 3
- Thảo luận về những đường lây truyền và không lây truyền HIV, hình thức và thời gian hình thành kháng thể nếu bị lây nhiễm, hình thức xét nghiệm (xét nghiệm tìm kháng nguyên) và những ưu điểm cũng như hạn chế của xét nghiệm, ý nghĩa của giai đoạn cửa sổ...
- Bước 4
Thảo luận với đối tượng về ý nghĩa thực tế của các kết quả xét nghiệm lần đầu. Ngay từ khi tư vấn trước khi xét nghiệm, người làm công tác tư vấn cũng cần nhấn mạnh đến ý nghĩa của kết quả xét nghiệm lần đầu:
- HIV âm tính không có nghĩa là chắc chắn không bị nhiễm HIV. Người được tư vấn có thể còn ở trong giai đoạn cửa sổ. Do đó vẫn cần phải làm xét nghiệm lại sau khoảng 2-3 tháng để khẳng định lại.
- HIV dương tính lần đầu không có nghĩa là chắc chắn đã bị nhiễm HIV mà chỉ có ý nghĩa nghi ngờ. Cần phải thử lại bằng hai xét nghiệm khác (theo đúng phương cách 3) ở những cơ sở y tế có khả năng và thẩm quyền để khẳng định cho chắc chắn.
- Người tư vấn cũng cần giải thích ngay cho đối tượng trong thời gian này về các khả năng dương tính giả (HIV dương tính nhưng không bị nhiễm) hoặc âm tính giả (HIV âm tính những vẫn bị nhiễm) vì tuỳ theo kỹ thuật xét nghiệm, các khả năng này tuy hiếm (hoặc rất hiếm) nhưng vẫn có thể xảy ra.
- Bước 5
- Thảo luận về ảnh hưởng có thể có của các xét nghiệm đối với người được tư vấn và những người có liên quan. Nhưng ảnh hưởng thực tế của kết quả xét nghiệm có thể bao gồm cả việc thay đổi lối sống trong gia đình, quan hệ tình dục, chăm sóc y tế cho người nhiễm trong gia đình, bảo hiểm y tế, chế độ làm việc trong tương lai... Mục tiêu chủ yếu của bước này là để báo động trước cho đối tượng những hậu quả có thể xảy ra về mặt y tế, tâm lý, cuộc sống gia đình cũng như xã hội chứ không phải để tạo sự lo âu không cần thiết. Ngay từ bước này, người tư vấn cũng cần chú ý rằng việc tư vấn trước xét nghiệm không chỉ chuẩn bị riêng cho quá trình xét nghiệm mà còn có khả năng giúp đỡ cho đối tượng thay đổi hành vi của mình để phòng tránh lây nhiễm cho bản thân (nếu kết quả sau đó là âm tính).
- Bước 6
- Đánh giá mức độ lo lắng của đối tượng trước xét nghiệm. Mục đích của bước này là để tìm hiểu cảm nghĩ của người được tư vấn về HIV/AIDS, khả năng phản ứng của họ trước các kết quả xét nghiệm, đặc biệt nếu là HIV(+) để có thể chuẩn bị tinh thần cho họ chờ đón kết quả. Cần phải an động viên đối tượng và nhấn mạnh rằng tình trạng HIV(+) kể cả khi đã được khẳng định, không có nghĩa là AIDS. Người bị nhiễm HIV còn có khả năng sống một thời gian khá dài nữa. Họ không những phải tìm cách tránh lây truyền cho những người xung quanh mà còn có thể sống một cuộc sống có chất lượng và có ích trong thời gian đó.
- Bước 7
- Mô tả các bước xét nghiệm, bao gồm việc lấy máu, thời gian chờ đợi, thời gian nhận kết quả, cách thông báo kết quả cho họ. Đồng thời khẳng định lại với đối tượng rằng kết quả xét nghiệm sẽ được giao tận tay họ (trừ khi họ có ý muốn khác) và giữ bí mật.
- Để làm xét nghiệm, kỹ thuật viên cần phải lấy một lượng máu nhỏ từ tĩnh mạch (ở tay) của đối tượng và làm xét nghiệm tìm kháng thể (đối với đại đa số các trường hợp) hoặc kháng nguyên (hiếm khi làm vì tuy rất có giá trị nhưng lại rất tốn tiền).
- Bước 8
- Thảo luận với người được tư vấn về lối sống lành mạnh, cách giảm thiểu nguy cơ lây nhiễm (cho mình và bản thân). Đánh giá trình độ hiểu biết của đối tượng về HIV/AIDS, các cách phòng tránh. Thông qua đó tư vấn bổ sung để nâng cao trình độ hiểu biết của họ, bàn luận trước (một cách sơ bộ) về các cách họ có thể đối phó trước với kết quả xét nghiệm và xử trí. Nhấn mạnh cho đối tượng biết họ có thể có được một số hỗ trợ về mặt xã hội khi cần thiết.
- Bước 9
- Hẹn đối tượng ngày tư vấn tiếp theo. Thời điểm tư vấn sau xét nghiệm nên được đặt vào cùng với ngày nhận (ngay sau khi nhận) kết quả xét nghiệm để có thể cùng bàn với họ hướng xử trí với từng kết quả cụ thể. Không nên để thời gian từ lúc nhận kết quả đến lúc tư vấn sau xét nghiệm kéo dài, tránh tình trạng người được tư vấn có thể bị khủng hoảng về tinh thần.
- Cần chú ý rằng cho dù tư vấn trước xét nghiệm có được tiến hành cẩn thận, kỹ lưỡng đến đậu thì ai cũng có thái độ lo lắng, có thể dẫn đến tiêu cực trong thời gian đợi kết quả xét nghiệm. Vì vậy, họ cần phải được hỗ trợ ngay từ khi còn đang chờ kết quả xét nghiệm. Họ cần phải được khuyến khích quay trở lại phòng tư vấn (hoặc gọi điện thoại, nếu cơ sở có máy điện thoại) để được giải đáp những thắc mắc còn tồn tại cũng như hỗ trợ khi cần thiết.
2.3. Tư vấn sau xét nghiệm
- Người cán bộ trả kết quả xét nghiệm phải có trách nhiệm chuyên môn để có thể tư vấn hoặc giới thiệu đối tượng đến ngay cán bộ tư vấn, đặc biệt là trong trường hợp kết quả HIV dương tính. Kết quả xét nghiệm phải được giao trực tiếp cho đối tượng, không giao vào tay người khác trừ khi đó là ý muốn đã được đối tượng nêu rõ. Không được thông báo kết quả xét nghiệm bằng thư, thông qua điện thoại...
- Về mặt thời gian, như đã nêu trên, thời điểm tư vấn sau xét nghiệm nên được thu xếp vào cùng ngày hoặc càng sớm càng tốt sau thời điểm nhận kết quả xét nghiệm để có thể kịp thời an ủi động viên người được tư vấn nếu cần.
- Để tránh phải nhắc đi nhắc lại (hoặc bỏ sót) một nội dung nào đó, người tư vấn sau xét nghiệm tốt nhất nên được bố trí đồng thời là người dã tư vấn trước xét nghiệm. Người tư vấn cũng nên có một phiếu hoặc cuốn sổ ghi chép những điều đã tư vấn/bàn luận từ lần trước. Tuy nhiên, đây là một điều khó thực hiện tại nhiều cơ sở.
- Trong bất cứ tình huống nào, người tư vấn cũng nên đánh giá lại đối tượng, xem họ đã được cung cấp và còn nhớ những thông tin gì từ lần tư vấn trước để có cơ sở cung cấp thông tin và bàn luận trong lần này, đồng thời nhắc lại những thông tin quan trọng nhất.
- Việc thông báo cũng như tư vấn, bàn luận về kết quả xét nghiệm cần phải được tiến hành trực tiếp với đối tượng, đảm bảo nguyên tắc kín đáo, giữ bí mật. Người thân của đối tượng chỉ có thể có mặt trong buổi tư vấn nếu đối tượng trực tiếp yêu cầu.
2.3.1. Tư vấn cho người có kết quả HIV âm tính
- Kết quả xét nghiệm HIV âm tính sẽ khiến cho đối tượng yên tâm, được giải toả. Tuy vậy, đây vẫn là một cơ hội tốt để khuyến khích người được tư vấn thay đổi hành vi nguy cơ cao (nếu có), tránh lây nhiễm cho bản thân trong tương lai. Cần phải nhắc lại những thông tin cơ bản về HIV/AIDS, xác định hành nguy cơ cao, khó khăn và thuận lợi trong việc thay đổi hành vi cũng như khuyến khích, khiến cho đối tượng tự tin thay đổi hành vi.
- Người tư vấn cũng cần nhắc lại tầm quan trọng của giai đoạn cửa sổ cũng như khả năng âm tính giả (hiếm gặp) và khuyến khích đối tượng tự nguyện đi xét nghiệm lại sau khoảng 3 tháng để có thể khẳng định chắc chắn hơn.
- Tư vấn cho người có kết quả HIV dương tính đã được khẳng định.
- Đối tượng có thể đã được chuẩn bị đón nhận kết quả xét nghiệm từ lần tư vấn trước một cách kỹ lưỡng. Tuy vậy, trong lần tư vấn sau xét nghiệm, nếu kết quả HIV dương tính người tư vấn vẫn cần phải thận trọng xem xét và lựa chọn thời gian thích hợp để thông báo kết quả cho đối tượng.
- Dù đối tượng có thể được chuẩn bị kỹ càng đến đâu trong lần tư vấn trước, việc nhận kết quả HIV dương tính cũng sẽ gây ảnh hưởng nặng nề về tâm lý cho họ. Người tư vấn cần phải hiểu rõ diễn biến tâm lý của họ cũng như những phản ứng có thể xảy ra để kịp thời có hành động hỗ trợ thích hợp.
- Những khả năng phản ứng của người mới nhận kết quả HIV dương tính và cách xử trí hỗ trợ trong tư vấn
2.3.2. Sốc, choáng
- Đối tượng tỏ ra bối rối, hoảng loạn, choáng váng, thậm chí có thể xỉu hoặc ngất. Mặc dù có thể đã được chuẩn bị tinh thần từ trước, tỏng tình trạng này, nếu tiếp tục được tư vấn ngay, đối tượng sẽ không hiểu mình đang được nghe nói về vấn đề gì nữa cả. Trong những trường hợp này, đối tượng cần được ở gần một ai đó gần gũi, thân thiết, tin cậy để được chăm sóc, an ủi. Nếu không có người thân ở bên cạnh, người tư vấn cần phải cố tạo mối quan hệ thân thiết để trấn an tinh thần cho họ, giúp họ vượt qua giai đoạn này.
2.3.3. Từ chối
- Đối tượng tỏ ra không tin vào kết quả, khẳng định là mình không thể bị nhiễm, vẫn khoẻ mạnh bình thường. Đây là một phản ứng mạnh, xảy ra một cách vô thức do sợ hãi và rất hay gặp trong thực tế. Hình thức phản ứng này bắt đầu ngay khi đối tượng được nghe kết quả xét nghiệm và có thể kéo dài hay ngắn tuỳ theo cảm xúc của từng người. Người tư vấn cần phải kiên nhẫn giải thích, không tỏ ra khó chịu đối với đối tượng để làm cho họ hiểu được rằng họ đã bị nhiễm.
2.3.4. Tức giận
- Đối tượng có thể tỏ ra tức giận đối với bản thân (tự xỉ vả mình, mặc cảm tội lỗi), đối với người khác (thù ghét người truyền bệnh cho mình, muốn trả thù...) hoặc chung chung (hận đời, đổ lỗi cho tất cả mọi người xung quanh. Người tư vấn nên kiên nhẫn lắng nghe, để cho đối tượng nói hết ra những điều bực tức trong lòng để thấy dễ chịu hơn, đồng thời tìm cách xoa dịu đối tượng.
2.3.5. Lo sợ
- Sau khi qua những giai đoạn khủng hoảng ban đầu, hoặc ngay khi nghe thông báo, người có kết quả HIV dương tính có thể tỏ ra lo sợ trước mọi hậu quả mà họ nghĩ ra được là: sợ đau, mất việc, sợ người khác biết, bạn bè đồng nghiệp ruồng bỏ, xua đuổi, tan vỡ hạnh phúc gia đình, sợ chết... Để làm cho họ yên lòng hơn, người tư vấn cần để cho họ bộc lộ hết từng điều lo lắng của mình, trên cơ sở đó giải thích những quyền lợi của họ (quyền được bí mật, Luật bảo vệ sức khoẻ, Luật lao động, những nghề họ có thể tiếp tục được làm...), cũng như hướng dẫn cho họ thông báo cho gia đình mình hoặc tư vấn cho gia đình họ một cách thích hợp (người bị nhiễm vẫn có thể sống tại nhà mà không làm lây nhiễm cho người khác).
2.3.6. Cô đơn
- Cảm giác bị mọi người xung quanh bỏ rơi, xa lánh hoặc tự mình muốn thu mình lại, tránh giao tiếp với xã hội bên ngoài. Đây thường là một phản ứng muộn. Trong trường hợp này, người tư vấn cần xác định nguyên nhân để giải quyết vấn đề. Nếu họ thực sự bị gia đình và những người thân xa lánh, cần tư vấn cho cả gia đình họ hiểu rằng HIV không bị lây qua những tiếp xúc thông thường, đồng thời tư vấn cho họ thực hành các hành vi an toàn để tránh lây nhiễm. Nếu đây chỉ là cảm giác của bản thân đối tượng, người tư vấn cần phải thuyết phục người thân trong gia đình cùng tham gia an ủi cho đối tượng. Điều quan trọng là họ cần phải biết được còn có nhiều người cùng cảnh ngộ, có những nhóm “Bạn giúp Bạn”, hỗ trợ xã hội cần thiết.
2.3.7. Mặc cảm
- Cảm giác như mọi người đều đang chú ý đến mình, bàn bạc về kết quả HIV dương tính của mình, tự cảm thấy có tội lỗi, không xứng đáng với mọi người xung quanh. Hãy tư vấn khẳng định rằng họ vẫn có thể có một cuộc sống hữu ích cho cuộc sống, cho xã hội và khuyến khích họ thay đổi hành vi theo hướng đó.
2.3.8. Chán nản
- Đối tượng cảm thấy tuyệt vọng, thấy mình vô dụng. Nếu không được tư vấn kịp thời, họ có thể có những phản ứng tiêu cực như bỏ ăn dẫn đến suy kiệt cơ thể hoặc nguy hiểm hơn là có thể tự vẫn. Trong trường hợp này, người tư vấn cần khuyến khích họ giao tiếp với xã hội, những người cùng cảnh ngộ, động viên họ nghĩ về trách nhiệm của mình đối với bản thân và gia đình. Đặc biệt nên vận động người thân của họ tham gia vào quá trình tư vấn để đạt được kết quả tốt.
2.3.9. Chấp nhận
- Đây có thể được coi là thái độ tích cực và thường là một phản ứng muộn. Tuy nhiên, những đối tượng được tư vấn tốt trước xét nghiệm, đặc biệt là những người có hiểu biết kiến thức, có thể có thái độ này ngay khi được thông báo kết quả HIV dương tính. Sau một thời gian, khi đối tượng đã vượt qua những khủng hoảng ban đầu, họ bắt đầu chấp nhận tình trạng nhiễm HIV, sẵn sàng hợp tác, thay đổi hành vi và tìm giải pháp tốt nhất cho cuộc sống của mình (sống có chất lượng và có ích).
- Đây là lúc rất thuận lợi để người tư vấn với đối tượng bàn bạc cụ thể và lập kế hoạch cho cuộc sống tương lai (công việc, gia đình, xã hội) cũng như cách chăm sóc sức khoẻ cho bản thân đối tượng.
2.3.10. Hy vọng
- Đối tượng có thể có thái độ tích cực là hy vọng vào cuộc sống tương lai: có thể tiếp tục sống với tình trạng HIV dương tính một thời gian dài, vẫn còn có khả năng sống một cách có ích, chăm sóc cho gia đình, con cái mình, hy vọng người thân trong gia đình mình vẫn có thể khoẻ mạnh có tương lai. Cần phải tiếp tục động viên an ủi họ giữ được niềm hy vọng ấy, đồng thời vẫn tư vấn cho họ cách phòng tránh lây nhiễm cho những người xung quanh.
2.4. Tư vấn sâu cho người nhiễm HIV
2.4.1. Tư vấn cho người nhiễm HIV về mặt xã hội
- Nhu cầu liên hệ với người thân quen: nhiều người nhiễm HIV muốn liên hệ, thông báo ngay cho người thân của họ nhưng lại chần chừ do mặc cảm, lo sợ. Người tư vấn nên hỏi đối tượng xem họ có muốn giúp đỡ không, cần liên hệ/thông báo với ai trước để tạo điều kiện thuận lợi cho họ. Khi tiếp xúc với những người này, người tư vấn cần tìm và khuyến khích sự hợp tác của họ. Tuy nhiên vẫn phải đảm bảo nguyên tắc giữ bí mật cho đối tượng, chỉ thông báo cho người thân những thông tin mà người được tư vấn yêu cầu giúp đỡ thông báo.
- Nhiệm vụ chủ yếu của người tư vấn trong giai đoạn này là hỗ trợ cho người nhiễm HIV đương đầu và tiếp tục sống với bệnh tật một cách có ích. Nếu có thể, cần động viên sự hỗ trợ của người thân trong gia đình họ ngay từ đầu bởi vì hầu như chắc chắn rằng họ sẽ suy sụp rất nhanh nếu không có sự hỗ trợ đó. Nhận thức của người nhiễm HIV về các hỗ trợ xã hội cho họ cũng là điều vô cùng cần thiết. Bởi vậy, cần phải coi trọng việc giới thiệu họ đến với các dịch vụ tư vấn, hỗ trợ xã hội, nhóm “Bạn giúp Bạn”... Tất cả những hỗ trợ này của gia đình và xã hội cần phải được tiến hành liên tục và kịp thời, không nên để chậm trễ khi tình trạng khủng hoảng tinh thần đã xảy ra.
- Người tư vấn cũng cần tuỳ theo chuyên môn của mình mà hướng dẫn và giúp đỡ cho những người thân của họ bằng cách cung cấp những thông tin thiết thực cho việc chăm sóc tại nhà và nhu cầu đến với cơ sở y tế khi cần thiết.
- Nhu cầu được tiếp tục làm việc: rất nhiều người nhiễm HIV lo sợ bị mất việc làm do cơ quan/xí nghiệp nơi họ làm việc biết được rằng họ bị nhiễm HIV. Do đó, người tư vấn cần giữ đúng nguyên tắc bí mật cho đối tượng đồng thời cần tư vấn cho họ tránh làm những công việc có thể dẫn đến lây nhiễm cho người khác.
- Người nhiễm HIV là những người có nguy cơ cao bị phân biệt đối xử, kỳ thị trong xã hội cũng như trong gia đình. Người thân của họ cũng có nguy cơ bị phân biệt đối xử trong cộng đồng họ sinh sống vì có người trong gia đình nhiễm HIV. Do đó, người tư vấn cần chú ý chỉ thông báo cho người thân, khi được sự đồng ý của đối tượng và giữ bí mật kết quả xét nghiệm đối với những người không liên quan.
- Việc thông báo cho vợ/chồng/bạn tình của đối tượng nhiễm là một phần thiết yếu của tư vấn nhiễm HIV. Người tư vấn cần phải giải thích cho đối tượng rằng họ có trách nhiệm thông báo kết quả xét nghiệm cho vợ/chồng/bạn tình của họ, khuyến khích những người này đi tư vấn và xét nghiệm cũng như áp dụng các biện pháp dự phòng cho tương lai. Cần phải chuẩn bị cho họ biết các biện pháp dự phòng có thể là nhiều biện pháp khác nhau, từ việc chấm dứt một phần hoặc tất cả các quan hệ thân mật từ trước cho đến việc tiếp tục những quan hệ này nhưng áp dụng những hành vi an toàn/nguy cơ thấp.
- Trong nhiều trường hợp bị nhiễm, người ta sẽ thấy cả vợ và chồng đều có kết quả xét nghiệm HIV dương tính. Câu hỏi ai là người bị trước và làm lây cho ai có thể được đặt ra. Việc trả lời câu hỏi này dựa vào các kết quả xét nghiệm y tế là hết sức khó khăn, hầu như không thể được. Tuy nhiên, cần tư vấn cho cả hai vợ chồng hiểu rằng điều đó là không có ích gì cho hoàn cảnh hiện tại của họ và không nên tập trung suy nghĩ về vấn đề đó. Ngược lại, họ cần cùng nhau bàn bạc về kế hoạch trong tương lai.
- Tuỳ từng trường hợp cụ thể, người nhiễm HIV có thể cần quan tâm đến cả những người có nguy cơ nhiễm bệnh tính từ thời điểm người được tư vấn bị phơi nhiễm với HIV. Điều này đòi hỏi đối tượng nhớ lại những lần sinh hoạt tình dục hoặc dùng chung bơm kim tiêm một thời gian dài từ vài tháng đến vài năm trước đây. Cần hỗ trợ cho đối tượng thông báo cho những người khác một cách phù hợp.
- Trường hợp miễn cưỡng: Thông thường, khi đã được tư vấn tốt, có rất ít trường hợp đối tượng từ chối sử dụng những biện pháp dự phòng thích hợp để phòng tránh lây lan HIV cho người khác. Phần lớn trong số họ sẽ lo lắng về việc HIV có thể tiếp tục lây sang người. Theo luật hiện hành ở Việt Nam, nếu người bị nhiễm HIV từ chối trách nhiệm đề phòng lây lan cho người khác, người tư vấn có trách nhiệm thông báo cho các cấp có thẩm quyền theo quy định của Pháp lệnh phòng chống nhiễm virus gây ra hội chứng suy giảm miễn dịch mắc phải ở người (HIV/AIDS) của Uỷ ban Thường vụ Quốc hội ban hành ngày 31/5/1995.
2.4.2. Tư vấn cho người nhiễm HIV về mặt sức khoẻ
2.4.2.1. Hướng dẫn cho người nhiễm sống lành mạnh
- Tư vấn cho người nhiễm hiểu diễn biến của nhiễm HIV trong cơ thể. Khi cơ thể đã bị nhiễm HIV, có thể có ba xu hướng phát triển:
- Hoặc đối tượng có thể mang HIV kéo dài (10 năm hoặc lâu hơn) mà vẫn sống khoẻ mạnh bình thường nếu họ thay đổi hành vi, thực hiện chế độ dinh dưỡng và rèn luyện thân thể tốt.
- Hoặc nhiễm HIV có thể phát triển thành AIDS trong vòng 5-7 năm nếu để diễn biến tự nhiên.
- Hoặc sẽ diễn biến rất nhanh thành AIDs trong thời gian vài năm nếu đối tượng tiếp tục các hành vi nguy cơ dùng chung bơm kim tiêm, sinh hoạt tình dục không an toàn với nhiều người. Những hành vi như vậy một mặt sẽ làm lây nhiễm cho người khác, mặt khác có thể làm họ bị nhiễm thêm, hoặc bị nhiễm các bệnh nhiễm trùng cơ hội một cách nhanh chóng hơn, hoặc bị các nhiễm trùng khác kích hoạt cho HIV phát triển nhanh trong cơ thể. Do đó, tiếp tục có hành vi không an toàn, nguy cơ cao có nghĩa là tự rút ngắn cuộc đời còn lại của mình.
- Khi đã diễn biến thành AIDS, tuỳ theo điều kiện chăm sóc về y tế và xã hội, người bệnh còn có thể sống thêm 15 năm nữa. Các thuốc điều trị hiện nay chỉ nhằm chữa các bệnh nhiễm trùng cơ hội và làm chậm lại sự phát triển của HIV trong cơ thể.
- Hướng dẫn cho người nhiễm áp dụng các biện pháp dự phòng lây nhiễm HIV cho gia đình và cộng đồng
- Không cho máu, tinh dịch, noãn, các cơ quan của cơ thể để dùng cho người khác.
- Tránh lây truyền qua đường máu, sử dụng riêng các dụng cụ vệ sinh cá nhân (bàn chải đánh răng, dao cạo râu...) cũng như bơm kim tiêm. Xử lý các đồ vải và chất thải dính máu theo nguyên tắc vô trùng.
- Không dùng chung bơm kim tiêm, chỉ sử dụng bơm kim tiêm sạch.
- Thực hiện tình dục an toàn, sử dụng bao cao su.
- Phụ nữ nhiễm HIV không nên có thai, không nên cho con bú.
- Tư vấn cho người nhiễm về chế độ ăn uống, sinh hoạt tập luyện để duy trì cuộc sống khoẻ mạnh
- Cần phải ăn đầy đủ chất dinh dưỡng. Đảm bảo vệ sinh ăn uống, không ăn thực phẩm ôi thiu, sống. Các đồ dùng vật dụng chế biến thức ăn phải được rửa sạch bằng nước rửa chén bát, tốt nhất là ngâm trong nước sát khuẩn rồi tráng trước và sau khi sử dụng.
- Luyện tập thể dục thẻ thao đều đặn, nhẹ nhàng.
- Tránh buồn phiền lo lắng không cần thiết. Gặp gỡ bạn bè và gia đình thường xuyên.
- Nghỉ ngơi khi mệt mỏi và đảm bảo ngủ đủ thời gian.
- Tiếp tục lao động, làm việc nếu còn khả năng.
- Sử dụng bao cao su khi quan hệ tình dục.
- Chú ý đến các vấn đề giữ gìn sức khoẻ. Nghe theo lời khuyên của thầy thuốc để tránh các bệnh nhiễm trùng cơ hội.
- Thực hiện tốt vệ sinh cá nhân cá nhân: đánh răng, tắm rửa, thay quần áo. Đối với phụ nữ, thực hiện tốt vệ sinh kinh nguyệt. Băng vệ sinh sau khi dùng phải cho vào túi nilon kín cho vào sọt rác để vứt đi.
- Cố gắng tránh các vết thương, sang chấn.
- Không uống rượu, hút thuốc lá.
- Không tự ý dùng thuốc không có chỉ định của thầy thuốc.
- Đi khám bệnh ngay khi bị ốm.
2.4.2.2. Tâm trạng bất an
- Đây là một phản ứng gần như tự nhiên của mỗi con người khi họ đột nhiên bị bắt buộc phải thay đổi hoàn cảnh sống và làm việc, thích ứng với hoàn cảnh mới. Sự thật về tình trạng nhiễm HIV của đối tượng cùng những thay đổi, đòi hỏi mới và đa dạng trong cuộc sống của bản thân, gia đình và những người xung quanh. Nếu không được trấn an, phản ứng này kéo dài có thể dẫn đến hoang mang lo sợ không cần thiết và ảnh hưởng đến đối tượng cũng như kết quả điều trị.
2.4.2.3. Ảnh hưởng của các bệnh khác
- Trong quá trình phát triển bệnh, người nhiễm HIV sẽ bị các bệnh nhiễm trùng cơ hội. Sự xuất hiện của các bệnh nhiễm trùng, ung thư... có ảnh hưởng lớn đến tâm lý của đối tượng. Điều này cũng có thể dẫn đến sự xa lánh của những người xung quanh, kể cả những người thân trong gia đình. Người tư vấn cần thông báo trước cho đối tượng về những bệnh này và giải thích đó là những hiện tượng bình thường. Điều quan trọng là họ cần phải được báo trước để chuẩn bị đối phó với những bệnh đó và được điều trị kịp thời.
2.4.2.4. Lo sợ lây nhiễm HIV
- Người nhiễm có thể lo sợ một cách quá mức về khả năng làm lây nhiễm HIV cho người khác. Một số người có thể có khó khăn khi muốn quan hệ tình dục. Họ sẽ lo lắng không biết bạn tình của mình sẽ phản ứng như thế nào khi biết mình nhiễm HIV, đồng thời cũng lo lắng tìm cách bảo vệ cho bạn tình của mình không bị nhiễm. Người tư vấn cần động viên cả bạn tình của họ đi xét nghiệm HIV, đồng thời động viên họ thực hiện những hành vi tình dục an toàn để giảm thiểu nguy cơ lây nhiễm. Điều quan trọng không phải là từ bỏ hoàn toàn, không có quan hệ tình dục mà là thực hiện tình dục an toàn.
2.4.2.5. Khủng hoảng
- Người nhiễm HIV, kể cả sau khi đã vượt qua được cơn sốc ban đầu, là người dễ bị tổn thương hơn hẳn những người bình thường và có thể chịu ảnh hưởng nặng nề của ngay cả những yếu tố như:
- Đổ vỡ trong mối quan hệ nào đó.
- Thay đổi trong công việc.
- Rắc rối, mất mát trong gia đình...
- Ngoài ra, còn có một số yếu tố khác liên quan (trực tiếp hoặc gián tiếp) đến tình trạng nhiễm HIV cũng có thể gây ra khủng hoảng như:
- Khi mắc các bệnh nhiễm trùng cơ hội.
- Khi được khuyên bắt đầu điều trị bằng thuốc.
- Khi nghe về những sự kiện xã hội, những thông điệp liên quan đến HIV/AIDS.
- Bị phân biệt đối xử...
- Người tư vấn cần phải cố gắng chuẩn bị trước cho đối tượng về những vấn đề có thể xảy ra. Khi đối tượng đã bị rơi vào tình trạng khủng hoảng, người tư vấn cần khuyến khích họ giải bày những nỗi sợ hãi, lo lắng, nghi vấn của chính họ và giải đáp thắc mắc nếu cần. Cần giúp đỡ và động viên họ tự giúp đỡ bản thân cũng như tìm sự giúp đỡ của các tổ chức xã hội, bạn giúp bạn... Việc bản thân họ tích cực tham gia các công tác xã hội cũng là một biện pháp phòng tránh khủng hoảng tinh thần, củng cố sự tự tin.
2.4.2.6. Đau buồn, mất mát, chán nản
- Có nhiều nguyên nhân dẫn đến cảm giác mất mát ở người nhiễm HIV, một số liên quan đến những mất mát (thực sự hoặc lo mặc cảm) trong các quan hệ trong gia đình, bạn bè, xã hội, địa vị xã hội, dự kiến trong tương lai, tham vọng (có thể không thực hiện được nữa) cũng như sức khoẻ. Nhiều người bắt buộc phải thay đổi lối sống cũ, phải phụ thuộc mất tính độc lập, khả năng và thói quen sinh hoạt, kể cả sinh hoạt tình dục. Một mặt, cần tư vấn cho gia đình họ về các khía cạnh này để chăm sóc cho người thân bị nhiễm, tránh cho họ cảm giác cô đơn, bị bỏ rơi. Mặt khác, cần nhấn mạnh tầm quan trọng của việc thay đổi hành vi và động viên bản thân đối tượng rằng đây là những biện pháp họ có thể làm để góp phần tích cực cho sự an toàn của bản thân họ và để tránh lây nhiễm cho những người xung quanh.
- Người bị nhiễm HIV cũng có thể có cảm giác chán nản, vô vọng, thậm chí dẫn đến tự vẫn. Người tư vấn cần an ủi họ, hướng dẫn tham gia những hoạt động tích cực để tự thấy mình vẫn còn có ích cho bản thân, gia đình, con cái và xã hội như lấy đó làm niềm an ủi cho bản thân.
2.4.2.7. Cảm giác tội lỗi, hổ thẹn
- Khi đã bị nhiễm, nhiều người sẽ có thể có cảm giác hổ thẹn vì những gì mình đã làm trước đây, nay không thể che giấu gia đình được nữa. Nhiều người cũng có thể cảm thấy mình có tội vì có thể đã làm lây sang người khác, hoặc làm phiền đến người khác khi bị bệnh.
2.5. Những điểm đặc biệt khi tư vấn cho phụ nữ
Ngoài những điểm chung về tư vấn HIV/AIDS đã nêu ở trên, trong việc tư vấn cho phụ nữ, đặc biệt là phụ nữ trẻ, trong độ tuổi sinh hoạt tình dục, sinh đẻ còn có những điểm đặc biệt mà người tư vấn cần chú ý sau đây:
2.5.1. Tư vấn chung cho phụ nữ về HIV/AIDS
- Do cấu trúc giải phẫu, niêm mạc của cơ quan sinh dục nữ có diện tiếp xúc rộng, hơn nữa trong quan hệ tình dục, người phụ nữ là người nhận tinh dịch nên dễ bị lây nhiễm hơn nam giới. Thêm vào đó, khi bị mắc các bệnh lây truyền qua đường tình dục, bệnh thường khó phát hiện ở phụ nữ hơn nam giới, nên dễ trở thành mạn tính gây vết viêm loét ở cơ quan sinh dục, tăng khả năng lây nhiễm HIV qua quan hệ tình dục.
- Trong quá trình thực hiện chức năng sinh sản, mang thai, chuyển dạ và đẻ, sức khoẻ hay bị suy sụp, người phụ nữ dễ bị mất máu nên phải truyền dịch, truyền máu... nên cũng dễ bị lây nhiễm.
- Những nhu cầu làm đẹp như phẫu thuật thẩm mỹ, xấu tai, xăm, nếu không được thực hiện hợp vệ sinh cũng có thể là nguồn gây phơi nhiễm.
- Ngoài ra, do những bất bình đẳng giới còn tồn tại, nhiều chị em không có khả năng chủ động sử dụng biện pháp bảo vệ như bao cao su, thực hiện tình dục an toàn nên dễ bị lây nhiễm hơn nam giới.
- Nên khuyên người phụ nữ xét nghiệm HIV trước khi quyết định có thai. Nhấn mạnh ý nghĩa của khả năng lây truyền từ mẹ sang con nếu họ có thai và nhiễm HIV. Nếu đã có thai, họ cần được khám thai định kỳ và khuyên xét nghiệm HIV sớm để có thể xử trí kịp thời.
2.5.2. Tư vấn cho thai phụ/sản phụ bị nhiễm HIV
- Nên tư vấn sớm cho những người phụ nữ nhiễm HIV không nên có thai vì những lý do đã nêu ở trên.
- Nếu người phụ nữ đã có thai, hãy cung cấp cho họ những thông tin về khả năng lây nhiễm từ mẹ sang con cũng như điều trị dự phòng để họ tự có được sự lựa chọn đúng đắn về cách xử trí với quá trình thai nghén, tuỳ thuộc vào nhu cầu, hoàn cảnh của họ cũng như tình trạng thai, kể cả tuổi thai.
- Đặc biệt, với những phụ nữ mới có thai (tuổi thai dưới 12 tuần theo kinh cuối cùng), cần tập trung tư vấn cho họ tự nguyện phá thai vì khả năng lây truyền từ mẹ sang con là khá cao.
- Trong trường hợp người phụ nữ và gia đình đồng ý tự nguyện phá thai sau khi đã được tư vấn thông tin đầy đủ và có chỉ định phá thai (thai còn nhỏ, ở ba tháng đầu hoặc ba tháng giữa), có thể giải quyết phá thai áp dụng các biện pháp thích hợp. Những trường hợp này, thai phụ cần phải được chăm sóc tại các cơ sở có khả năng phẫu thuật (có bác sĩ chuyên khoa sản và phòng mổ), khoa sản bệnh viện huyện hoặc các bệnh viện tỉnh. Sau khi phá thai, những phụ nữ này cần được tư vấn để tiếp tục điều trị.
- Nếu tuổi thai quá lớn (từ 16-20 tuần trở đi), không có chỉ định phá thai hoặc đối tượng tư vấn muốn giữ thai để đẻ thì họ cần phải được tư vấn về nhu cầu cần thiết phải được gửi lên các khoa sản bệnh viện tỉnh hoặc cấp cao hơn để xác định có ý kiến can thiệp cụ thể về mặt điều trị và theo dõi. Họ cần phải được điều trị hoặc tiếp tục sử dụng các thuốc chống HIV để hạ thấp khả năng lây truyền từ mẹ sang con trong thời gian mang thai (đối với AZT) và chuyển dạ đẻ (AZT hoặc nevirapin). Việc chăm sóc trước sinh và đỡ đẻ cần phải được thực hiện tại các cơ sở này để đảm bảo việc áp dụng những quy trình kỹ thuật cần thiết.
- Trong bất kể trường hợp nào (người phụ nữ hoặc cặp vợ chồng quyết định chấm dứt thai kỳ hay tiếp tục theo dõi để đẻ) thì họ cũng cần được khuyên theo dõi hoặc tiến hành thủ thuật ở những cơ sở có chuyên môn, đủ điều kiện tuân theo các quy trình phòng tránh nhiễm khuẩn cần thiết để phòng tránh cho bản thân họ và những người khác.
- Trong trường hợp phụ nữ có thai bị nhiễm HIV muốn sinh con, hoặc phát hiện ra nhiễm HIV trong quá trình chuyển dạ đẻ thì họ cần phải được tư vấn về trách nhiệm đối với đứa con, không nên bỏ rơi nhưng cũng không nên cho con bú vì khả năng lây nhiễm.
- Người làm công tác tư vấn cần phải đánh giá một cách nhạy cảm nhu cầu và điều kiện của người mẹ để đưa ra lời khuyên hợp lý cho việc nuôi con của họ bởi vì họ vẫn chăm sóc con đầy đủ nhưng chỉ không cho con bú và cũng cần nói rõ việc cán bộ y tế sẽ giúp họ (ví dụ như trong việc làm giảm hoặc ngừng sự bài tiết sữa sau khi đẻ).
- Cần tư vấn cho bà mẹ về tầm quan trọng của việc cho trẻ sơ sinh uống siro AZT hoặc nevirapin sau đẻ phòng tránh lây nhiễm cho con để họ chấp nhận điều trị cho trẻ.
- Người tư vấn nên khuyên các bà mẹ nhiễm HIV tuân theo các hướng dẫn y tế để tạo điều kiện thuận lợi cho họ không cho con bú cũng như trong các quy trình chăm sóc sau đẻ khác như tắm cho con, chăm sóc dây rốn, chăm sóc chính bản thân mình, kể cả chăm sóc vú phòng tránh những vết thương có thể xảy ra (ví dụ như tránh xây xát ở da gây chảy máu...).
- Nếu không được điều trị dự phòng, tỉ lệ lây nhiễm HIV từ mẹ sang con khoảng 20-35%. Trong khi đó nếu được điều trị dự phòng đúng cách (điều trị trong tử cung từ khi tuổi thai 36 tuần bằng AZT hoặc lúc mẹ chuyển dạ bằng nevirapin cũng như cho trẻ uống siro và cho ăn thức ăn thay thế) thì tỉ lệ lây nhiễm từ mẹ sang con chỉ còn khoảng 8-10%.
- Người tư vấn cần hướng dẫn cho các bà mẹ nhiễm HIV tiếp tục theo dõi và điều trị sau đẻ, bồi dưỡng cơ thể, điều trị bằng thuốc3) và tuân thủ chế độ chống thiếu máu thiếu sắt cũng như các nhiễm trùng cơ hội họ có thể mắc phải trong thời gian nuôi con.
MỘT SỐ THĂM DÒ TRONG PHỤ KHOA
I. ĐO PH ÂM ĐẠO
1.1. Nguyên lý của phương pháp
Môi trường âm đạo có pH acid, chủ yếu do acid lactic trong dịch âm đạo tạo nên. Acid lactic do trực khuẩn doderlein tạo ra từ sự chuyển glucogen của các tế bào âm đạo bị bong, lượng estrogen càng cao thì âm đạo càng nhiều glycogen. Vì vậy, nghiên cứu pH âm đạo thì biết được sơ bộ nồng độ estrogen của cơ thể, biết được môi trường âm đạo có đủ acid cần thiết để bảo vệ cơ thể chống nhiễm khuẩn ở âm đạo hay không.
1.2. Kỹ thuật, kết quả
- Thường dùng phương pháp giấy màu, lấy dịch âm đạo phết lên giấy và đọc kết quả trên bảng mẫu.
- Bình thường pH âm đạo xung quanh ngày phóng noãn là 4,2; pH âm đạo trước và sau hành kinh từ 4,8-5,2; trong những ngày hành kinh, âm đạo có pH là 5,4. Ở phụ nữ có kinh nguyệt bình thường, nếu pH trên 5,5, phải nghĩ tới viêm âm đạo có thể do trichomonas. Riêng nấm âm đạo, có thể sống trong môi trường bình thường hoặc acid.
II. XÉT NGHIỆM ĐỘ SẠCH ÂM ĐẠO
2.1. Nguyên lý của xét nghiệm
Bình thường dịch âm đạo là một chất dịch trắng sệt như bột. Trong dịch âm đạo có các tế bào biểu mô của âm đạo đã bong, có trực khuẩn doderlein giúp cho sự chuyển glycogen thành acid lactic có tác dụng bảo vệ âm đạo. Trong dịch âm đạo còn có cả một số tạp khuẩn và bạch cầu. Việc xét nghiệm dịch âm đạo giúp ta tìm nguyên nhân của viêm âm đạo và góp phần điều trị viêm âm đạo do phát hiện ra tác nhân gây bệnh. Đây cũng là xét nghiệm bắt buộc khi tiến hành thủ thuật khâu vòng cổ tử cung cho các sản phụ bị sảy thai liên tiếp khi có chỉ định thủ thuật này.
Như vậy, xét nghiệm này sẽ tìm những gì trong dịch âm đạo? Xét nghiệm nhằm mục đích tìm:
- Trực khuẩn doderlein.
- Tế bào biểu mô âm đạo.
- Các vi khuẩn khác.
- Bạch cầu.
2. Kỹ thuật - kết quả
- Không thụt rửa âm đạo, không thăm âm đạo khám phụ khoa trước khi lấy phiến đồ âm đạo, phải lấy dịch ở túi cùng sau âm đạo, phết lên phiến kính, cố định vào dung dịch cồn 90° + ête (tỉ lệ cồn và ête ngang nhau).
- Kết quả: người ta chia độ sạch âm đạo thành 4 độ như sau:
+ Độ 1:
- Trực khuẩn doderlein; nhiều
- Tế bào biểu mô âm đạo: nhiều.
- Các vi khuẩn khác: không có, không có nấm và trichomonas.
- Bạch cầu: không có (hoặc rải rác, ít).
+ Độ 2:
- Trực khuẩn doderlein: nhiều.
- Tế bào biểu mô âm đạo: nhiều.
- Các vi khuẩn khác: có ít, không có nấm và trichomonas.
- Bạch cầu: có ít (+).
+ Độ 3:
- Trực khuẩn doderlein: giảm.
- Tế bào biểu mô âm đạo: rất ít.
- Các vi khuẩn khác: rất nhiều, có nấm hoặc trichomonas.
- Bạch cầu: rất nhiều hay (+++)
+ Độ 4:
- Trực khuẩn doderlein: không còn.
- Tế bào biểu mô âm đạo: rất ít.
- Các vi khuẩn khác: rất nhiều, có nấm hoặc trichomonas.
- Bạch cầu: rất nhiều hay (+++).
- Như vậy độ 3 và độ 4 cho biết âm đạo có viêm và thiểu năng estrogen vừa hay nặng, tuỳ thuộc vào trực khuẩn doderlein bị mất nhiều hay ít. Trong thực hành khâu vòng cổ tử cung, nếu xét nghiệm cho kết quả là độ 3 hoặc 4 thì phải điều trị trước khi tiến hành thủ thuật (thuốc dùng theo kết quả xét nghiệm và phác đồ hướng dẫn đã biết).
III. PHIẾN ĐỒ ÂM ĐẠO NỘI TIẾT
3.1. Nguyên lý
- Buồng trứng tiết ra estrogen và dưới tác động của nó, lớp biểu mô âm đạo bị bong ra, thay đổi theo chu kỳ kinh. Nghiên cứu các tế bào bong của biểu mô âm đạo ta có thể gián tiếp biết được hoạt động của buồng trứng. Như vậy, việc xem xét đánh giá lượng estrogen là chính và việc đánh giá progesteron chỉ là gián tiếp. Đương nhiên là bệnh nhân phải được ngừng dùng thuốc nội tiết một tuần trước khi xét nghiệm.
3.2. Tiến hành - Kết quả
- Bệnh phẩm được lấy ở 1/3 trên âm đạo hoặc ở túi cùng sau và cố định như làm độ sạch âm đạo. Sau đó được nhuộm và đọc kết quả.
- Bình thường biểu mô lát âm đạo gồm 4 lớp tế bào:
- Lớp đáy sâu: tế bào nhỏ, bầu dục hay tròn, nguyên sinh chất bắt màu kiềm, nhân to. Hay gặp loại tế bào này ở người đã mãn kinh.
- Lớp đáy nông: tế bào to hơn lớp đáy sâu, hình tròn hay bầu dục, nhân to, nguyên sinh chất bắt màu kiềm. Hay gặp tế bào đáy nông ở các em bé chưa dậy thì, người vô kinh do thiếu estrogen hoặc ở người đã mạn kinh.
- Lớp giữa: gồm các tế bào hình thoi, bán nguyệt hoặc hình dài, to gấp 2-3 lần tế bào đáy, nhân to. Khi có thai, các tế bào này có hình thoi, bờ gấp.
- Lớp tế bào bề mặt: các tế bào đa giác, khá to. Nó thay đổi theo chu kỳ kinh. Có các loại: loại ái kiềm nhân to và loại ái toan nhân nhỏ, ái toan và ái kiềm nhân đông (nhân nhỏ, đường kính dưới 6mm).
- Khi nhận định một phần phiến đồ âm đạo, người ta chú ý các điểm sau đây:
- Phân biệt các loại tế bào bong trên phiến đồ.
Số tế bào ái toan của lớp bề mặt x 100
- Tính chỉ số ái toan = ---------------------------------------------------------
200 tế bào âm đạo được đọc
Số tế bào có nhân đông của lớp bề mặt x 100
- Tính chỉ số ái toan = ---------------------------------------------------------------------------
200 tế bào âm đạo được đọc
+ Cả hai chỉ số này đều tính theo phần trăm (%) và vào ngày phóng não, hai chỉ số này là cao nhất (ái toan khoảng 50-60%, nhân đông khoảng 60-80%). Cả hai chỉ số này đều biểu hiện nồng độ estrogen của cơ thể. Theo Pundel nếu chỉ số ái toan trên 75% thì được coi như cường estrogen, nếu chỉ số này đảo ngược thì có viêm âm đạo. Cũng theo Pundel thì có thể chắc chắn có tác dụng của progesteron nếu trên phiến đồ có các tế bào rụng thành từng đám và gấp cạnh.
- Để đánh giá sự phóng noãn: ta tiến hành làm phiến đồ âm đạo như trên nhưng cứ 7 ngày làm một lần và làm 6-7 lần trong một vòng kinh. Nếu trên phiến đồ, thấy chỉ số ái toan tăng vọt cùng với chỉ số nhân đông trong 2-3 ngày, rất ít bạch cầu trên phiến đồ, đó là hiện tượng phóng noãn (hình 19.1).
- Đánh giá sự phát triển của thai nghén: Khi có thai, dưới tác dụng của estrogen và progesteron, phiến đồ âm đạo thay đổi khi có thai được 4 tuần. Chỉ số ái toan giảm dần xuống dưới 10%, xuất hiện nhiều tế bào lớp giữa, các tế bào này có hình thoi, rụng thành từng mảng và gấp cạnh. Chỉ số ái toan và nhân động giảm xuống có khi còn 0%. Thông thường khi có thai 3 tháng, chỉ số ái toan là dưới 10% và chỉ số nhân đông dưới 15% và được coi là thai phát triển bình thường. Nếu chỉ số ái toan và chỉ số nhân đông tăng dần lên, tế bào hình thoi giảm, mất hiện tượng tiêu bào nếu trước vẫn có tiêu bào là dấu hiệu doạ sảy thai do rối loạn nội tiết, cần điều trị.
IV. PHIẾN ĐỒ ÂM ĐẠO TRÊN UNG THƯ
4.1. Nguyên lý
- Ung thư cổ tử cung hoặc ung thư đường sinh dục có thể phát hiện nhờ xét nghiệm phiến đồ âm đạo do các tế bào ung thư bị bong ra từ tổ chức ung thư.
4.2. Cách làm và kết quả
- Lấy phiến đồ như làm phiến đồ âm đạo nội tiết. Ngoài lấy phiến đồ ở túi cùng sau, nên lấy phiến đồ ở vùng cổ tử cung có thương tổn nghi ngờ, cố định bằng cồn 90° + ête rồi nhuộm.
- Khi đọc phiến đồ, chủ yếu là tìm những thay đổi của các tế bào bị bong, như tỉ lệ nhân/nguyên sinh chất, nhân quái, nhân chia, thay đổi ở nguyển sinh chất, thay đổi ở hình dáng tế bào; phiến đồ có hồng cầu, bạch cầu.
- Theo Papanicolaou, phiến đồ ung thư được xếp theo 5 loại:
- Loại 1 (p1): không có các tế bào bất thường.
- Loại 2 (p2): nhân tế bào còn đều, có thay đổi đôi chút nhưng không nghỉ ngờ là ung thư.
- Loại 3 (p3): có tế bào bất thường nhưng chưa đủ kết luận là ung thư.
- Loại 4 (p4): có ít tế bào ung thư.
- Loại 5 (p5): có nhiều tế bào ung thư.
- Như vậy loại 3 (p3) là loại cần làm lại phiến đồ để giúp chẩn đoán.
- Ứng dụng trong lâm sàng: về nguyên tắc việc làm phiến đồ tế bào khối u được áp dụng trong chẩn đoán ung thư sinh dục ở những bộ phận sau mà kỹ thuật lấy bệnh phẩm có thay đổi chút ít tuỳ thuộc vào vị trí của khối u:
- Ung thư cổ tử cung (làm phiến đồ âm đạo).
- Ung thư niêm mạc tử cung (làm phiến đồ âm đạo).
- Ung thư âm hộ.
- Ung thư vú (chọc hút dịch ở khối u vú).
- Ung thư buồng trứng: qua nước cổ trướng hoặc chọc qua cùng đồ Douglas lấy dịch và xét nghiệm tế bào.
- Sự phân loại cũng được chia làm 5 mức độ như trình bày ở trên.
V. THĂM DÒ CHẤT NHÀY CỔ TỬ CUNG
5.1. Nguyên lý
Bình thường xung quanh ngày phóng noãn, lỗ cổ tử cung hé mở rồi mở cực đại vào ngày phóng noãn, chất nhày cổ tử cung trong, loãng và có thể kéo thành sợi dài 8cm. Có hiện tượng trên là do nang noãn phát triển và tăng tiết. Khi hoàng thể được thành lập, tỉ lệ progesteron/estradion = 2/1 thì biểu mô tuyến cổ tử cung giảm tiết chất nhày. Dựa vào đó, ta biết được có phóng noãn hay không. Cũng cần biết trong một vòng kinh có sự biến đổi sau:
- Sau khi sạch kinh cho đến ngày thứ 10 thì:
- Cổ tử cung đóng kín.
- Ít chất nhày, chất nhày trắng, quánh.
- Từ ngày thứ 11 đến ngày thứ 22 của vòng kinh:
- Cổ tử cung khép dần.
- Chất nhày đục vì có bạch cầu.
- Từ ngày 23 đến trước kinh:
- Cổ tử cung đóng.
- Chất nhày đặc, đục.
5.2. Tiến hành và kết quả
5.2.1. Đo pH chất nhày
- Lờy chất nhày ở cổ tử cung phết lên giấy màu và so sánh với bảng màu. Bình thường có pH=8 ở ống trong cổ tử cung, pH=6-7 ở xung quanh cổ tử cung.
- Nừu chất này bị toan hoá thì sự xâm nhập của tinh trùng vào ống cổ tử cung sẽ khó khăn và sự di chuyển của tinh trùng vào đường sinh dục trên cũng kém.
5.2.2. Sự kết tinh của chất nhày cổ tử cung
- Khi chất nhày cổ tử cung được phết lên kinh, hơ khô và đặt lên kính hiển vi xem sẽ thấy chất nhày kết tinh thành hình lá dương xỉ (chứng nghiệm dương xỉ dương tính), hiện tượng này điển hình vào xung quanh ngày phóng noãn.
5.2.3. Ứng dụng
- Trong thực tế lâm sàng, chúng ta theo dõi “chỉ số tử cung” tức là theo dõi sự mở cổ tử cung và chất nhày cổ tử cung vào mục đích điều trị vô sinh.
- Thường được bắt đầu vào ngày thứ 11 (cho vòng kinh 28-30 ngày) của vòng kinh. Bao gồm các thông số:
- Sự mở cổ tử cung.
- Chất nhày cổ tử cung (lượng, trong, loãng) để từ đó dự đoán ngày phóng noãn cho bệnh nhân (nhất là khi khám trong, dùng đầu pince (kẹp péant) gắp được chất nhầy và mỏ 2 cánh của kẹp này lấy sợi nhầy có khi dài 3-5cm vẫn chưa đứt).
VI. BIỂU ĐỒ NHIỆT ĐỘ TRONG VÒNG KINH
6.1. Nguyên lý
- Estrogen làm thân nhiệt dưới 37°C (khoảng 36,4-36,6°C) và progesteron làm tăng thân nhiệt (khoảng 37,2°C). Dựa vào đó chúng ta có thể theo dõi thân nhiệt của người phụ nữ để dự đoán ngày phóng noãn (kết hợp với chất nhầy ghi trên).
6.2. Phương pháp tiến hành và kết quả
- Phải tuân theo các quy định sau đây:
- Sử dụng cùng một nhiệt kế.
- Đo nhiệt độ vào lúc sáng sớm, chưa đặt chân xuống đất và cùng một thời gian cố định (ví dụ lúc 6 giờ sáng hàng ngày).
- Khi có sự chênh lệch 0,6°C mới có giá trị chẩn đoán.
- Cặp nhiệt độ ở cùng một vị trí (ví dụ nên cặp nhiệt kế bằng cách cho vào miệng).
- Sự phóng noãn sẽ xảy ra 6 giờ sau khi thân nhiệt tụt xuống thấp nhất.
- Ứng dụng: theo dõi thân nhiệt đòi hỏi phải nghiêm túc, tự giác cho các phụ nữ có vòng kinh tương đối đều. Thực tế cho kết quả tốt khi người phụ nữ áp dụng đúng quy định trên. Được áp dụng trong điều trị vô sinh và kế hoạch hoá gia đình, để phòng ngừa có thai thì từ khi thân nhiệt hạ thấp phải tránh giao hợp thêm 3 ngày nữa mới chắc chắn không có thai.
VII. SINH THIẾT NỘI MẠC TỬ CUNG
7.1. Mục đích
- Đánh giá sự tiếp nhận và ảnh hưởng của estrogen và progesteron lên niêm mạc tử cung: có phóng noãn, khả năng làm tổ...
- Thăm dò tổn thương thực thể của niêm mạc tử cung.
7.2. Chống chỉ định
- Nghi có thai.
- Đang ra huyết.
- Viêm sinh dục.
7.3. Tiến hành và nhận định kết quả
Nong cổ tử cung rồi dùng thìa nhỏ nạo hoặc dùng bơm hút Novak để hút. Bệnh phẩm được cố định bằng dung dịch Bouin và gửi để xét nghiệm. Nếu mục đích của sinh thiết là thăm dò tình trạng nội tiết của buồng trứng thì người ta tiến hành nạo 3-4 ngày trước dự kiến có kinh, đó là thời kỳ hoài thai, thời kỳ mà niêm mạc tử cung chịu tác dụng đầy đủ của hoàng thể (Progestérome).
- Những hình ảnh điển hình mà ta có thể có được:
- Niêm mạc tử cung thời kỳ tăng sinh: có hình ảnh nhân chia, không thấy chế tiết.
- Thời kỳ chế tiết: có hiện tượng chế tiết mạnh (có glycogen và chất nhày), lớp đệm có mạch máu cong queo, gai liên kết, chuyển thành sản bào.
- Những hình ảnh không điển hình: hình ảnh niêm mạc tử cung không thấy ở một chu kỳ bình thường:
- Thiểu năng niêm mạc tử cung: ống tuyến ít phát triển, gần như thẳng, tế bào phân chia ít.
- Cường phát niêm mạc tử cung: các tuyến giãn to, gần như nang hoa. Nhiều hình ảnh nhân chia, lớp đệm phù nề, xung huyết.
Như thế, việc sinh thiết niêm mạc tử cung, ngoài việc giúp chúng ta biết được các thương tổn thực thể như ung thư niêm mạc tử cung hoặc phát hiện tổn thương lao âm thầm... Nó còn tác dụng biết được hiện tượng phóng noãn có xảy ra hay không và đánh giá tình trạng nội tiết của buồng trứng.
VIII. BƠM HƠI TỬ CUNG - VÒI TỬ CUNG
8.1. Nguyên lý
- Là bơm một loại hơi vào buồng tử cung (thường dùng CO,) để xem hơi có thoát ra vòi tử cung vào ổ bụng hay không? Kiểm tra 2 vòi tử cung. Hiện nay đã không dùng cách này nữa (vì đã có dịch cản quang nước và nội soi an toàn hơn nhiều).
8.2. Chỉ định
- Kiểm tra vòi tử cung có thông hay không trong điều trị vô sinh.
- Bơm hơi dưới áp lực để điều trị tắc vòi tử cung. Người ta cũng bơm hơi dưới áp lực để điều trị sau phẫu thuật phục hồi vòi tử cung (bơm vào ngày thứ 3, 15 và một tháng sau mổ). Tuy nhiên hiện nay đã không dùng nữa vì có thể tai biến, có thể tử vong do vỡ vòi tử cung chảy máu và không có hiệu quả điều trị (choáng chấn thương, chảy máu và tắc mạch do tràn khí gây tử vong).
8.3. Chống chỉ định
- Nhiễm khuẩn đường sinh dục.
- Ra huyết âm đạo.
- Nghi có thai.
8.4. Kỹ thuật
- Dùng thuốc chống co thắt trước khi bơm (atropin thường được dùng). Bệnh nhân nằm tư thế phụ khoa. Sát khuẩn, đặt mỏ vịt, sát khuẩn kỹ âm đạo, cho vòi bơm vào ống cổ tử cung rồi bơm hơi không quá áp lực 200mmHg. Nếu bệnh nhân có phản ứng: ho, buồn nôn hoặc đau phải dừng bơm ngay. Khí được dùng là CO, (ít gây kích thích và dễ dung nạp). Bơm trong 3 phút với tốc độ 30ml/phút và tổng số khí CO, bơm vào là 100m1 (hiện tại cũng không dùng phương pháp này nữa vì tai biến).
8.5. Nhận định kết quả
- Trên biểu đồ: biểu hiện hình răng cưa khi hơi qua vòi tử cung, áp suất hơi khi đó dưới 100mmHg.
- Nghe tiếng động trong ổ bụng: dùng ống nghe có hai loa và nghe trước và sau khi bơm. Khi hơi bắt đầu xuống là nghe thấy tiếng động, giống như tiếng thổi và biết được vòi bên nào thông.
- Cảm giác của bệnh nhân: sau khi bơm, cho bệnh nhân ngồi dậy, nếu vòi thông, họ có cảm giác đau ở hố thượng đòn một bên hay hai bên. Đau sẽ mất đi sau một ngày.
- Tìm liềm hơi: nếu soi X-quang có thể thấy liềm hơi ở giữa gan và cơ hoành.
- Tuy nhiên việc đánh giá dựa vào biểu đồ, nghe tiếng động hoặc cảm giác của bệnh nhân chỉ biết được tình trạng của vòi tử cung. Tỉ lệ vòi thông giả là 10%.
8.6. Tai biến
- Vỡ vòi tử cung bị tắc nếu bơm ở áp lực cao: bệnh nhân đau dữ dội nhưng không chảy máu, chỗ vỡ thường tự liền.
- Tắc mạch do hơi là biến chứng nguy hiểm có thể gây tử vong. Thường xảy ra do kỹ thuật bơm hơi không đúng khi đưa vòi bơm vào tử cung gây sây sát hoặc bơm hơi ngay khi mới sạch kinh hoặc niêm mạc tử cung bị rạn nứt bất thường (niêm mạc teo, dính tử cung hay lao tử cung). Dấu hiệu lâm sàng là họ khan. Nếu thấy như vậy phải dừng bơm ngay, bất động bệnh nhân ở tư thế nằm thẳng trong 15 phút, nếu không hơi có thể vào buồng tim hoặc vào tuần hoàn não gây liệt nửa người.
- Nhiễm khuẩn ngược dòng: viêm vòi tử cung, viêm niêm mạc tử cung. Vì vậy phải khám phụ khoa trước khi bơm hơi và sau khi bơm hơi, phải cho kháng sinh dự phòng nhiễm khuẩn.
IX. CHỤP TỬ CUNG - VÒI TỬ CUNG VỚI NGHIỆM PHÁP COTTE
9.1. Nguyên lý
- Là chụp buồng tử cung và hai vòi tử cung bằng cách bơm thuốc cản quang có độ cản quang mạnh, có độ nhớt nhất định, không gây phản ứng vào buồng tử cung. Thuốc được dùng là thuốc cản quang có iod. Có loại tan trong dầu (lipiodol), có loại tan trong nước (visotrate). Loại tan trong dầu cho hình ảnh đẹp hơn nhưng có thể gây tắc mạch nếu thuốc vào mạch máu. Loại tan trong nước ít nguy hiểm hơn nhưng hình ảnh không rõ và không đẹp do thuốc thoát nhanh qua vòi tử cung.
9.2. Chỉ định
- Vô sinh chưa rõ nguyên nhân.
- Rong huyết, rối loạn kinh nguyệt.
- Vô kinh.
- Nghi có khối u sinh dục.
- Nghi có dị dạng sinh dục.
9.3. Chống chỉ định
- Viêm đường sinh dục.
- Nghi ứ nước vòi tử cung.
- Nghi có thai.
9.4. Kỹ thuật
- Bệnh nhân nằm tư thế phụ khoa, sát khuẩn như bơm hơi tử cung - vòi tử cung. Đưa ống bơm vào cổ tử cung và bơm chậm từng 1/2ml thuốc một. Vừa bơm vừa kiểm tra áp lực kế. Khi bơm được 2ml thuốc thì soi trên X-quang để xem thuốc vào tử cung và vòi tử cung thế nào. Bình thường chỉ cần bơm 5ml thuốc và với áp lực 150mmHg là thuốc đã ngấm vào hai vòi tử cung. Sau đó chụp phim.
- Nếu cần xem thuốc lan toả vào ổ phúc mạc như thế nào thì chụp thêm phim kiểm tra - gọi là nghiệm pháp Cotte. Nếu dùng thuốc dầu thì chụp sau 24 giờ. Nếu dùng thuốc có iod tan trong nước thì chụp sau 1 giờ. Ngày nay không dùng thìa cản quang dầu nữa.
9.5. Biến chứng
- Vỡ vòi tử cung: do bơm với áp lực cao quá 150mmHg, bệnh nhân đau dữ dội, phải ngừng bơm ngay và nằm bất động.
- Thuốc ngấm vào mạch máu. Soi trên X-quang sẽ rõ.
- Bướu niêm mạc tử cung ở vòi tử cung hay trong ổ phúc mạc do những mảnh niêm mạc tử cung bị di chuyển khi bơm thuốc.
- Nhiễm khuẩn vòi tử cung, đặc biệt nếu vòi tử cung ứ nước có thể trở thành ứ mủ vòi tử cung. Vì vậy phải dùng kháng sinh sau thủ thuật.
9.6. Nhận định kết quả
- Chụp tử cung - vòi tử cung với nghiệm pháp Cotte cho ta biết hình ảnh buồng tử cung và hai vòi tử cung và vị trí của các thương tổn nếu có.
X. SOI Ổ BỤNG - SOI TIỂU KHUNG
10.1. Nguyên lý
- Là phương pháp soi ổ bụng được khu trú ở tiểu khung sau khi đã bơm hơi làm căng ổ bụng.
- Có hai đường soi: qua thành bụng và qua đường âm đạo.
10.2. Chỉ định
- Vô sinh: để biết tình trạng của hai buồng trứng, hai vòi tử cung và các xơ dính.
- Nghi ngờ chửa ngoài dạ con.
- Vô kinh.
- Các khối u nhỏ ở tiểu khung.
10.3. Chống chỉ định
- Sẹo mổ cũ ở tử cung, vòi tử cung do mới mổ lấy thai, bóc u xơ, tạo hình... chưa quá 12-18 tháng.
- Tiền sử viêm phúc mạc.
10.4. Kỹ thuật
- Chuẩn bị bệnh nhân như mổ: thụt, vệ sinh...
- Gây mê hoặc bằng đường tĩnh mạch hoặc gây mê toàn thân.
- Bơm hơi phúc mạc (dùng khí CO,), bơm 4 lít hơi CO,.
- Chọc ống soi.
- Nên đặt một thước đo vào buồng tử cung để di động tử cung cho dễ nhìn. Phải nhìn được tử cung, hai vòi tử cung và hai buồng trứng.
- Sau khi soi xong cho bệnh nhân nằm nghỉ trong khoảng 24 giờ để hơi không kích thích cơ hoành.
10.5. Biến chứng
- Chọc vào ruột: khi chọc ống qua thành bụng hoặc qua túi cùng sau (soi qua đường âm đạo).
- Tràn khí dưới da: khi chọc kim để bơm khí CO, vào ổ bụng, đưa kim chưa vào hẳn trong ổ bụng đã bơm khí vào, vì vậy gây tràn khí dưới da bụng, nhiều lan lên ngực, vai.
- Nhiễm khuẩn: phải cho kháng sinh sau thủ thuật.
10.6. Áp dụng lâm sàng
- Người ta có thể sử dụng việc soi tiểu khung để kiểm tra xem hai vòi tử cung có thông hay không bằng cách bơm 5ml nước muối 9% pha với xanh methylen qua lỗ cổ tử cung. Nếu vòi tử cung thông sẽ thấy dịch màu xanh thoát ra từ hai vòi tử cung.
- Ngày nay, do kỹ thuật nội soi được sử dụng rộng rãi, qua soi tiểu khung chúng ta có thể cho một dao điện để triệt sản, cắt tổ chức xơ đính, sinh thiết buồng trứng.
XI. SIÊU ÂM TRONG PHỤ KHOA (SIÊU ÂM HÌNH ẢNH)
11.1. Nguyên lý
- Siêu âm hình ảnh dùng năng lượng tần số cao (từ 2-7 triệu chu kỳ), nó tạo âm vang trở lại sau khi gặp cấu trúc các mô từ mô đặc đến lỏng rồi chuyển thình hình ảnh âm vang khác nhau. Đây là phương pháp thăm dò phụ - sản khoa hiện đại vì chẩn đoán nhanh, chính xác, thực hiện ở mọi nơi.
11.2. Áp dụng
Chẩn đoán siêu hình ảnh được áp dụng trong phụ khoa để chẩn đoán:
- Kích thước tử cung và các khối u tử cung.
- Dị dạng tử cung.
- Buồng và thân tử cung.
- Ứ nước vòi tử cung.
- Các khối u buồng trứng.
- Chửa ngoài dạ con.
- Sự trưởng thành của các nang noãn.
CÁC KHỐI U SINH DỤC VÀ THAI NGHÉN
I. MỞ ĐẦU
Những khối u thường gặp ở phụ nữ có liên quan đến thai nghén là những khối u lành hay ác tính như khối u vú, khối u buồng trứng, khối u ở tử cung bao gồm cả thân và cổ tử cung. Mối liên quan giữa khối u và thai nghén rất chặt chẽ và tác động lẫn nhau: khối u làm ảnh hưởng đến thai nghén, đồng thời thai nghén cũng làm cho khối u tăng nhanh và nặng lên hoặc cản trở sự điều trị làm cho bệnh cảnh càng khó khăn hơn. Thông thường thì khối u (trừ u vú) như những khối u ở tử cung gây vô sinh hoặc khó khăn cho sự có thai. Tuy nhiên khối u có khi chỉ được phát hiện khi đã có thai hoặc trong khi đang điều trị khối u mà có thai, vì vậy phải xem xét thật cẩn thận về lợi ích của bà mẹ hay thai để có cách xử trí cho thích hợp.
II. KHỐI U VÚ VÀ THAI NGHÉN
2.1. Khối u vú lành tính và thai nghén
Những khối u lành tính của vú bao gồm u xơ tuyến vú và loạn sản tuyến vú.
2.1.1. U xơ tuyến vú
- U xơ tuyến vú là khối u nhỏ có đường kính từ 0,5 đến 3 hoặc 4cm, do tổ chức xơ phát triển hình thành. Thường có một nhân duy nhất, ở nông, mật độ chắc, giới hạn rõ, di động tốt, ấn không đau, không dính da và không có hạch ở nách.
- Dường như sự phát triển của khối u không chịu tác dụng của estrogen, vì vậy thai nghén không làm ảnh hưởng tới khối u và khối u cũng không làm ảnh hưởng tới sự phát triển của thai nghén.
+ U xơ được phát hiện ngoài thời kỳ thai nghén phải bóc nhân xơ.
+ U xơ được phát hiện trong khi có thai phải chọc khối u để xét nghiệm về tế bào và sinh thiết cẩn thận để khẳng định chẩn đoán chắc chắn.
- Nếu là nhân xơ lành tính: theo dõi sự phát triển của khối u, để thai nghén phát triển bình thường. Hết thời kỳ hậu sản, mổ bóc tách nhân xơ.
- Nếu nghi ngờ là khối u ác tính: mổ bóc tách nhân xơ. Thái độ xử trí tiếp theo phụ thuộc vào kết quả giải phẫu bệnh. Nếu là nhân xơ lành tỉnh, để thai nghén phát triển bình thường. Nếu nghi ngờ hoặc là ác tính phải đình chỉ thai nghén và xử trí như ung thư vú.
2.1.2. Nang tuyến vú
- Nang tuyến vú là một hình thái của loạn dưỡng nang tuyến vú, là do giãn các ống sữa tạo thành, kích thước của nang có thể từ vài milimet cho tới 1-2cm và nhiều nang. Nang có ranh giới rõ, bờ đều, mật độ hơi chắc, đồng nhất, bên trong chứa dịch. Vì là một hình thái của loạn dưỡng nang tuyến vú cho nên thường được điều trị bằng progestatif ở ngoài thời kỳ thai nghén. Sự thay đổi nội tiết trong khi có thai cũng không làm ảnh hưởng đến sự phát triển của nang và nang cũng không ảnh hưởng đến thai nghén. Vì vậy khi có thai không cần phải can thiệp. Nên bóc nang ngoài thời kỳ thai nghén và hậu sản.
2.2. Ung thư vú và thai nghén
- Ung thư vú là một ung thư phụ khoa, chiếm >80% ung thư phụ khoa bị tử vong.
- Ung thư vú là bệnh thường gặp ở phụ nữ và có tỉ lệ tử vong cao. Ung thư vú là một loại ung thư lệ thuộc vào nội tiết, đặc biệt estrogen, vì vậy khi có thai, do nồng độ estrogen cao làm cho khối u phát triển nhanh hơn.
- Về giải phẫu bệnh, có hai loại ung thư vú:
- Ung thư phát sinh từ liên bào của thuỳ hay ống dẫn sữa: loại ung thư này là chủ yếu.
- Ung thư phát sinh từ tổ chức liên kết: loại này hiếm gặp.
- Ung thư vú hiếm gặp ở người có thai, tỉ lệ này khoảng 1/3000.
2.2.1. Ung thư ảnh hưởng đến thai nghén
- Khi phát hiện được ung thư vú thường có chỉ định đình chỉ thai nghén ở 3 tháng đầu.
- Ung thư vú thường phải can thiệp phẫu thuật, vì vậy thai nhi chịu ảnh hưởng của gây mê hoặc tai biến do phẫu thuật.
- Do phải can thiệp ngoại khoa cho nên hậu quả sẽ gây sảy thai hay đẻ non.
- Sau phẫu thuật, bệnh nhân phải truyền hoá chất để điều trị bổ sung. Những hoá chất này góp phần tiêu diệt thai, làm cho thai chết hoặc gây bất thường cho sự hình thành và phát triển của thai.
- Bệnh nhân phải sử dụng tia X để chẩn đoán hay điều trị, vì vậy gây sảy thai, ngừng phát triển, thai chết lưu và bất thường của sự phát triển mà gây nên thai dị dạng.
2.2.2. Thai nghén ảnh hưởng đến ung thư vú
- Khi có thai, nồng độ estrogen tăng cao do rau thai tiết ra, kích thích các thụ thể tại tuyến vú hoạt động mạnh, làm cho ung thư vú phát triển nhanh làm bệnh nặng hơn.
- Thai nghén làm người thầy thuốc và bệnh nhân phải suy nghĩ để quyết định lựa chọn một phương pháp điều trị thích hợp đã làm chậm trễ thời gian bắt đầu điều trị.
- Đối với thai nghén ở quý II và III, nếu bệnh nhân muốn giữ thai, phải lui điều trị bằng hoá chất và tia xạ cho tới khi thai phụ sinh nở xong, hồi phục sức khoẻ sau khi sinh mới bắt đầu điều trị. Sự kéo dài thời gian do phải chờ đợi để điều trị bổ sung hoá chất và tia xạ làm hạn chế kết quả điều trị, tăng tỉ lệ tử vong cho bệnh nhân.
2.2.3. Xử trí
Tất cả đều theo phác đồ điều trị cụ thể kể từ: nội khoa, hóa trị, xạ trị, phẫu thuật, hóa trị liệu... (sẽ có từng bài riêng chuyên sâu).
- Thai nghén ở quý I: nạo phá thai, chờ ổn định, tiến hành phẫu thuật và điều trị như những người không có thai.
- Thai nghén ở quý II và III: điều trị phẫu thuật ngay khi tình trạng cho phép. Sau khi sinh, chờ hồi phục sức khoẻ, điều trị hoá chất và tia xạ bổ sung càng sớm càng tốt.
- Ở quý II, nếu không muốn giữ thai, có thể đình chỉ thai nghén rồi tiến hành điều trị ung thư.
III. KHỐI U BUỒNG TRỨNG VÀ THAI NGHÉN
Khối u buồng trứng và thai nghén bao gồm khối u lành tính và ác tính, trong đó khối u lành tính thường gặp nhiều hơn và cũng có nhiều biến chứng hơn.
3.1. U nang buồng trứng và thai nghén
- Vô sinh:
- Nguyên nhân trực tiếp: do tổ chức của buồng trứng bị huỷ hoại hết, không còn nang noãn tốt nên các nang noãn không phát triển hoặc phát triển không hoàn chỉnh cho nên không có phóng noãn.
- Nguyên nhân gián tiếp: do khối u to chèn ép vào vòi tử cung bị kéo dài, làm cản trở sự di chuyển của noãn và tinh trùng.
- Sảy thai:
- Do hoàng thể phát triển không đầy đủ trong những tuần đầu của thai nghén, vì vậy gây sảy thai.
- Do khối u to chèn ép vào tử cung, kích thích tử cung, làm cho tử cung co bóp nên thai bị đẩy ra ngoài.
- Đẻ non: bệnh nhân vẫn có thai và phát triển bình thường trong hai quý đầu, nhưng sang quý III, tử cung phát triển nhanh, khối u to chèn tử cung, kích thích co bóp gây đẻ non.
- Cản trở sự bình chỉnh ngôi thai: do khối u của buồng trứng chèn ép vào tử cung làm cho thai khó bình chỉnh trong tử cung, vì vậy thường gặp ngôi bất thường như ngôi ngang, ngôi ngược hoặc ngôi đầu, cao lỏng.
- Khi chuyển dạ, nếu khối u bé, kẹt trong tiểu khung tạo thành khối u tiền đạo, ngăn cản cho ngôi thai không thể tiến vào lòng tiểu khung được, cản trở sự tiến triển cuộc chuyển dạ, nên phải mổ lấy thai.
3.2. Thai nghén và u nang buồng trứng
- Khi có thai, tử cung to, đẩy khối u từ tiểu khung vào ổ bụng, khối u có cuống dài, di động nhiều nên dễ bị xoắn.
- Khi bị xoắn, triệu chứng như xoắn cuống nang của khối u buồng trứng ở ngoài thời kỳ thai nghén, gây nên hội chứng cấp bụng ngoại khoa và phải xử trí cấp cứu. Tuy nhiên chẩn đoán khó khăn hơn, vì khi có thai tử cung cũng mềm nên dễ nhầm lẫn với triệu chứng của doạ sảy thai. Khi thăm âm đạo phải chú ý dấu hiệu Hegar do eo tử cung quá mềm mà có cảm giác thân tử cung bị tách rời như là một u nang buồng trứng. Khi mổ phải chú ý không cắt nhầm nang hoàng thể trong những tháng đầu của thời kỳ thai nghén.
- Nếu khối u không bị xoắn có thể mổ vào quý II, vì lúc này thai đã lớn và phát triển, khả năng bị sảy ít hơn.
- Trước khi mổ phải cho thuốc giảm co papaverin và progesteron để tránh tử cung bị kích thích, tăng co bóp gây sảy thai. Khi mổ, hạn chế đến mức tối đa chạm vào tử cung.
- Sau mổ phải sử dụng thuốc giảm co như trên ít nhất từ 7-10 ngày.
- Sau đẻ, tử cung co nhỏ, ổ bụng trở nên rộng rãi, khối u di động dễ hơn nên hay bị xoắn. Tuy nhiên cũng phải chú ý để tránh nhầm lẫn tử cung to ở thời kỳ hậu sản với u nang buồng trứng.
3.3. Ung thư buồng trứng và thai nghén
Ung thư buồng trứng đối và thai nghén hiếm gặp do những tổn thương tại buồng trứng không gây có thai được. Sự chẩn đoán sớm thường khó khăn. Thường là ung thư tiềm tàng, tại chỗ, khu trú trong khối u và có kích thước nhỏ. Buồng đối diện chưa bị di căn nên vẫn có thể có thai được. Bệnh chỉ được phát hiện khi mổ lấy thai hoặc có biến chứng phải mổ cấp cứu.
- Sự ảnh hưởng của khối u đối với thai nghén cũng giống như những u nang lành tính, nhưng hoá trị liệu sau mổ sẽ làm cho thai nghén bị dị dạng hoặc chết lưu trong tử cung. Nên sau đẻ sản phụ không được cho con bú, vì thuốc qua sữa sẽ ảnh hưởng đến sự phát triển của trẻ sơ sinh.
- Khi có thai, người phụ nữ bị suy giảm miễn dịch, có thể góp một phần làm ung thư phát triển nhanh hơn, làm tăng tỉ lệ tử vong.
- Xử trí:
- Quý I: khi mổ cấp cứu do xoắn nang, nếu chẩn đoán là ung thư cắt tử cung hoàn toàn cả khối, cắt phần phụ đối diện và mạc nối lớn. Nếu khó khăn có thể cắt tử cung bán phần. Sau mổ điều trị hoá chất bổ sung.
- Quý II và III: cắt bỏ khối u giữ thai cho đến khi sinh xong tiến hành điều trị ung thư buồng trứng sau khi hết thời kỳ hậu sản.
- Phát hiện ung thư buồng trứng khi mổ lấy thai: cắt tử cung bán phần, cắt hai phần phụ và mạc nối lớn. Nếu khả năng cho phép có thể cắt tử cung hoàn toàn, nhưng khó hơn và dễ có tại biến hơn.
- Sau mổ điều trị hoá chất bổ sung.
IV. U XƠ TỬ CUNG VÀ THAI NGHÉN
Tỉ lệ gặp khoảng từ 5-20%.
4.1. Ảnh hưởng của u xơ tử cung với thai nghén
4.1.1. Vô sinh
- Hiện nay không có tỉ lệ chính xác về vô sinh nguyên nhân do u xơ tử cung, nhưng u xơ tử cung chắc chắn gây vô sinh.
- Khối nhân xơ to ở góc tử cung chèn ép vào vòi tử cung, làm giãn căng và chèn ép vào vòi tử cung gây nên hiện tượng “tắc cơ năng”, không cho tinh trùng gặp noãn.
- Khối nhân xơ to dưới niêm mạc, choán hết buồng tử cung, trứng không còn nơi làm tổ nên sảy rất sớm.
4.1.2. Trong thời kỳ có thai
- Sảy thai sớm: khi khối nhân xơ chưa chiếm toàn bộ buồng tử cung, phổi thai vẫn làm tổ và phát triển được một thời gian. Khi thai đã lớn, tử cung bị kích thích, có những cơn co và thai bị tống ra ngoài. Sảy thai sớm thường xảy ra trong ba tháng đầu.
- Sảy thai muộn: thường xảy ra trong ba tháng giữa. Khối nhân xơ chỉ chiếm một phần buồng tử cung, khi thai to sẽ kích thích và đẩy thai ra ngoài.
- Đẻ non: xảy ra ở tuổi thai từ 7 tháng trở lên, lúc này thai quá to, làm căng tử cung, kích thích gây đẻ non. Cũng có khi khối u xơ to chèn ép vào tử cung gây sảy thai hoặc đẻ non.
- Xoắn cuống nhân xơ: cũng có thể gặp trong những trường hợp u xơ dưới phúc mạc. Triệu chứng xoắn cuống nhân xơ giống như xoắn cuống của u nang buồng trứng và thường bị chẩn đoán nhầm với u nang buồng trứng. Xoắn cuống nhân xơ cũng có thể kích thích tử cung co bóp hoặc phải mổ cấp cứu dễ gây sảy thai hoặc đẻ non.
4.1.3. Trong thời kỳ chuyển dạ
- Rối loạn cơn co khi chuyển dạ: do nhân xơ ngăn cản sự dẫn truyền của cơn co, nhiều khi làm cho cơn co có chiều hướng ngược trở lại, kết quả là chuyển dạ bị kéo dài dẫn đến suy thai.
- Khối u tiền đạo: những khối u xơ nhỏ, nằm ở đoạn eo tử cung, hoặc khối nhân xơ có cuống dài, rơi xuống eo tử cung tạo thành khối u tiền đạo, ngăn cản sự tiến triển của ngôi thai gây để khó.
- Cản trở bong rau do rối loạn cơn co nên rau bong không hoàn toàn, gây sót rau. Cũng do rối loạn cơn co, làm tử cung co hồi không tốt, dẫn đến đờ tử cung gây chảy máu trong thời kỳ bong rau hay sau sổ rau.
- Hoại tử nhiễm khuẩn xảy ra ở thời kỳ hậu sản, thường gặp những nhân xơ dưới niêm mạc.
4.2. Ảnh hưởng của thai nghén đối với u xơ
- Khi có thai thường khó chẩn đoán ngoại trừ nhân xơ từ 6cm trở lên.
- Thai nghén làm tăng nồng độ progesteron do rau thai bài tiết ra làm cho nhân xơ thấm nước nên mềm ra, có thể gây hoại tử vô khuẩn.
- Hoại tử vô khuẩn là do thiểu năng tuần hoàn nên tổ chức khối u bị thiếu dinh dưỡng. Hoại tử bắt đầu từ trung tâm rồi lan rộng dần ra phía vỏ của khối u làm cho bệnh nhân đau bụng và ngày càng tăng lên, nhưng không sốt. Đau khu trú tại tử cung. Nếu nhân xơ nằm ở phía trước thì có thể thấy được vị trí nhân xơ là một khối mềm ấn đau. Nếu nằm phía sau không thể thấy được.
- Hình ảnh siêu âm là một khối thường nằm ở thành tử cung, có âm vang đậm, khác biệt với cơ tử cung hoặc vùng thưa âm vang, hoặc âm vang không đồng nhất ở vùng trung tâm khối u hoặc ở vị trí có nhân xơ bị hoại tử. Nếu có hiện tượng chảy máu thì vùng không có âm vang có hình dạng to nhỏ không đều, bờ của khối hoại tử không đều và có thể thoái hoá đỏ hay vàng. 4.3. Điều trị
4.3.1. Trong thời kỳ thai nghén
- Xoắn cuống nhân xơ: mổ cấp cứu, cắt bỏ nhân xơ bị xoắn. Khi mổ phải cho thuốc giảm co tử cung trước và sau mổ ít nhất một tuần, tránh chạm vào tử cung để tử cung không bị kích thích gây cơn co.
- Hoại tử vô khuẩn: nghỉ ngơi, giảm đau loại không ảnh hưởng đến thai nghén. Nếu có sốt phải điều trị bằng kháng sinh.
4.3.2. Những trường hợp mổ lấy thai
- Chỉ nên cắt tử cung bán phần nếu khối nhân xơ to, hoặc cắt khối nhân xơ có cuống.
- Chỉ được bóc nhân xơ nhỏ, đường kính 2-3cm, không bóc những nhân xơ to vì nguy cơ chảy máu và nhiễm khuẩn sau mổ (nhất là khi điều kiện còn hạn chế).
- Trong khi có thai, chỉ mổ khi hoại tử vô khuẩn đã điều trị nội khoa tích cực mà không có kết quả. Xử trí đối với thai nhi phụ thuộc vào tình trạng và yêu cầu của từng bệnh nhân.
- Sau mổ bao giờ cũng phải dùng kháng sinh liều cao để chống nhiễm khuẩn.
4.3.3. Trong thời kỳ sổ rau
- Nên bóc rau, kiểm soát tử cung, tiêm oxytocin để chống đờ tử cung gây chảy máu, nếu cần thiết phải truyền máu tươi.
- Nếu đã điều trị tích cực sau 20-30 phút vẫn không cầm máu, phải mổ để can thiệp hoặc cắt tử cung, không nên chần chừ, mất máu nhiều sẽ gây rối loạn đông máu; hoặc biến chứng khác.
V. UNG THƯ TỬ CUNG VÀ THAI NGHÉN
- Ung thư tử cung bao gồm hai loại:
- Ung thư nội mạc tử cung: thường gặp.
- Ung thư thân tử cung: ít hơn.
- Ung thư nội mạc do tổ chức ung thư phát triển từ niêm mạc của tử cung, làm biến loạn cấu trúc vi thể của nội mạc tử cung, thay đổi môi trường của buồng tử cung, vì vậy thai không thể làm tổ và phát triển được, (tỷ lệ thấp trong ung thư phụ khoa).
- Ung thư thân tử cung bắt nguồn từ lớp cơ của tử cung nhưng cũng tác động đến môi trường buồng tử cung cũng như khi khối u phát triển sẽ chèn ép, lấn chiếm buồng tử cung nên không có thai được.
- Ung thư tử cung thường gặp ở người sau mãn kinh, vì vậy tỉ lệ gặp trong thai nghén là rất hiếm.
VI. UNG THƯ CỔ TỬ CUNG
- Ung thư cổ tử cung là loại ung thư thường gặp, đứng thứ hai sau ung thư vú. Ung thư cổ tử cung được chia làm 5 giai đoạn:
- Giai đoạn 0: tổ chức ung thư còn nằm trong tế bào (CIN III hoặc CIS).
- Giai đoạn 1: ung thư khu trú ở cổ tử cung.
- Giai đoạn 2: ung thư xâm lấn quá cổ tử cung nhưng chưa đến thành xương chậu hay chưa tới 1/3 âm đạo.
- Giai đoạn III: ung thư đã lan thành xương chậu hoặc một phần dưới âm đạo.
- Giai đoạn IV: ung thư xâm lấn đến bàng quang hay trực tràng.
6.1. Ung thư cổ tử cung ảnh hưởng đến thai nghén
- Ở giai đoạn 0, do ung thư chỉ nằm trong tế bào, vì vậy không ảnh hưởng đến sự có thai. Nếu có thai vẫn có thể phát triển cho đến đủ tháng. Tuy nhiên, do phải cắt cụt hoặc khoét chóp cổ tử cung để điều trị nên có tác động đến thai nghén.
- Cắt cụt hoặc khoét chóp cổ tử cung sẽ gây nên hở eo tử cung, dẫn đến sảy thai liên tiếp.
- Khi khâu vòng để điều trị hở eo ở những trường hợp như vậy sẽ khó khăn hơn rất nhiều so với những trường hợp không phải cắt cụt hoặc khoét chóp cổ tử cung do ung thư cổ tử cung.
- Khi thai lớn, nguy cơ đẻ non cao hơn.
- Ung thư giai đoạn 1 vẫn có thể có thai được, nhưng do yêu cầu điều trị phải đình chỉ thai nghén.
- Do ra máu kéo dài làm cho thai phụ thiếu máu, ảnh hưởng đến sự phát triển của thai nhi, làm thai nhi nhẹ cân, thiếu máu, gây đẻ non.
- Ở những giai đoạn muộn hơn, do tổn thương rộng lớn ở cổ tử cung nên thường không thể có thai được. Tuy nhiên vẫn có những trường hợp phát hiện ra ung thư khi thai đã lớn, nhưng vẫn phải đình chỉ thai nghén để điều trị ung thư cho nên gây sảy thai hay mổ lấy thai làm trẻ sơ sinh nằm trong tình trạng non yếu và tỉ lệ tử vong cao.
- Do tổn thương ở cổ tử cung ngăn cản sự tiến triển của ngôi thai và không thể đẻ qua đường âm đạo được hoặc gây chảy máu, vì vậy phải mổ lấy thai.
6.2. Thai nghén ảnh hưởng đến ung thư cổ tử cung
- Khi có thai, thai phụ giảm miễn dịch làm cho bệnh phát triển nhanh hơn và nặng hơn.
- Vì những lý do muốn giữ thai cho đến đủ tháng, vì vậy đã trì hoãn thời gian điều trị tích cực bằng phẫu thuật cũng như bổ sung bằng hoá chất hoặc xạ trị đã ảnh hưởng không nhỏ đến kết quả điều trị.
- Trong giai đoạn 1, phải phá thai trước khi phẫu thuật hay tia xạ, sự nong nạo đã làm tổn thương cổ tử cung, làm cho tổ chức ung thư có điều kiện lan đi xa hơn.
- Sau khi sinh, phải chờ hết thời kỳ hậu sản để tử cung trở về giải phẫu bình thường cũng như hồi phục sức khoẻ sau đẻ mới tiến hành điều trị ung thư đã làm chậm thời gian điều trị.
6.3. Điều trị
- Giai đoạn 0: nếu bệnh nhân còn trẻ, có nguyện vọng muốn có con, chỉ định khoét chóp hoặc cắt cụt cổ tử cung. Người ta nghiêng về khoét chóp nhiều hơn là cắt cụt cổ tử cung, vì hậu quả sản khoa ít nặng nề hơn. Nhưng thực hiện chỉ định này phải đảm bảo hai điều kiện bắt buộc:
- Kết quả giải phẫu bệnh phải khẳng định đã lấy hết được tổ chức bệnh.
- Bệnh nhân phải được xét nghiệm tế bào học cổ tử cung 6 tháng một lần để phát hiện sớm những tế bào bất thường.
- Giai đoạn 1: đình chỉ thai nghén tiến hành điều trị ung thư sớm. Một số trường phái điều trị bằng tia xạ để khu trú tổn thương tại cổ tử cung, thai nhi sẽ chết, nạo hút thai xong tiến hành phẫu thuật và tia xạ.
- Những giai đoạn muộn hơn, nếu muốn giữ thai, chờ đủ tháng, mổ lấy thai, cắt tử cung hoàn toàn, chờ ổn định, sau mổ sẽ xạ trị.
CHẨN ĐOÁN TRƯỚC SINH
Chẩn đoán trước sinh có mục đích phát hiện ra trường hợp thai bất thường (dị dạng, bất thường thể nhiễm sắc, nhiễm khuẩn, chậm phát triển) nhằm hạn chế đến mức tối đa có thể được các trẻ sinh ra không bình thường, bị tàn phế ở các mức độ khác nhau. Do vậy chẩn đoán trước sinh cho phép một số cặp vợ chồng có nguy cơ mà vẫn có thể có con bình thường. Chẩn đoán trước sinh là một kỹ thuật đã được phát triển từ 30 năm nay. Ngày nay, chẩn đoán trước sinh tập trung vào các thăm dò không chảy máu, kỹ thuật sinh học phân tử và chẩn đoán trước làm tổ (preimplantation diagnosis).
Đi đôi với chẩn đoán trước sinh là lời khuyên di truyền giúp nhận ra các cặp vợ chồng có nguy cơ và cung cấp cho họ các thông tin có liên quan đến chẩn đoán trước sinh.
Chẩn đoán trước sinh là dựa vào các kỹ thuật y học nhằm mục đích phát hiện các bệnh lý của phôi hay thai khi còn ở trong tử cung.
I. CÁC CẶP VỢ CHỒNG CÓ NGUY CƠ
1.1. Yếu tố của chính cặp vợ chồng
1.1.1. Tuổi người mẹ
- Đây là yếu tố hay gặp nhất, là chỉ định phổ biến nhất của chẩn đoán trước sinh. Từ rất lâu, người ta đã biết tuổi người mẹ là yếu tố nguy cơ của bất thường thể nhiễm sắc, tần suất xảy ra bất thường thể nhiễm sắc thay đổi theo tuổi của mẹ (bảng 21.1).
- Hiện nay nhiều nước có chủ trương thực hiện chẩn đoán trước sinh cho mọi trường hợp thai phụ trên 35 tuổi (Mỹ, Canada) hay trên 38 tuổi (Pháp) được hệ thống bảo hiểm y tế chi trả hoàn toàn.
1.1.2. Vợ hay chồng có bất thường nhiễm sắc thể (thường ở dạng cân bằng)
- Nguy cơ này cũng hay gặp với tỉ lệ khoảng 1/600 (hoặc 1/300 cặp) theo Lansac. Trên lâm sàng hay gặp hình thái sẩy thai liên tiếp, đặc biệt là trường hợp bị sẩy thai sớm trong quý I. Các chuyển đoạn tương hỗ của cha hay mẹ kéo theo nguy cơ 11% số con sinh ra bị bất thường về thể nhiễm sắc.
1.1.3. Vợ hay chồng có bị dị dạng
- Đây là một lý do buộc phải tiến hành chẩn đoán trước sinh khi người vợ có mang thai và muốn sinh con.
1.2. Tiền sử con cái bất thường
- Con bị bất thường về thể nhiễm sắc: lời khuyên di truyền cho phép đánh giá nguy cơ mắc của đứa trẻ tiếp theo. Khoảng 0,65% số trẻ sinh ra có bất thường về thể nhiễm sắc ở các mức độ khác nhau. Nếu là bất thường về số lượng thể nhiễm sắc thì nguy cơ mắc của đứa trẻ tiếp theo là thấp. Nếu là bất thường về cấu trúc thể nhiễm sắc thì nên xét nghiệm caryotyp của cả người cha và mẹ.
- Tiền sử thai chết lưu: nếu xác định được nguyên nhân của thai chết lưu là do rối loạn thể nhiễm sắc thì cần đặt ra lời khuyên di truyền cho lần có thai tiếp theo. Do vậy các thăm khám cho thai bị chết lưu như: mổ xác, xét nghiệm vi khuẩn, xét nghiệm bánh rau, caryotyp (từ nước ối, dây rốn, da, tổ chức, máu thai) luôn luôn cần thiết. Nếu carytyp của thai bị chết có rối loạn thì chỉ định làm caryotyp cho cả cha và mẹ.

1.3. Tiền sử gia đình bất thường
- Trong gia đình có người bị đần độn, chậm phát triển trí tuệ, có thể liên quan đến hội chứng Down.
- Trong gia đình có người bị mắc bệnh di truyền, đặc biệt lưu ý các bệnh di truyền liên quan đến giới tính, bệnh lý chuyển hoá và một số tình trạng thiếu hụt miễn dịch di truyền.
II. SÀNG LỌC QUA PHẢN ỨNG HUYẾT THANH CỦA MẸ
- Sàng lọc là phương pháp tìm ra một nhóm nhỏ các cá nhân có nguy cơ cao trong một quần thể đông người. Định lượng a-fetoprotein huyết thanh mẹ là xét nghiệm đầu tiên cho phép hướng đến dị tật của ống thần kinh thai, thành bụng thai. Hiện nay ở nhiều nơi đã áp dụng bộ 3 test: BhCG, a-fetoprotein và estriol không liên hợp (triple marker screening) trong huyết thanh người mẹ để tính nguy cơ giới hạn mà bào thai bị một số dị dạng. Trên cơ sở mức độ nguy cơ giới hạn mà quyết định các thăm dò tiếp theo như sinh thiết lông rau, chọc nước ối... Ngoài ra còn có thể định lượng một số chất đánh dấu khác trong huyết thanh người mẹ giúp hướng tới các dị dạng của thai.

III. SIÊU ÂM CHẨN ĐOÁN TRƯỚC SINH
3.1. Siêu âm chẩn đoán dị dạng thai
Sử dụng ngày càng rộng rãi, kỹ thuật ngày càng hoàn thiện hơn cho phép phát hiện sớm các dị dạng của thai làm cho siêu âm trở thành nhân tố chính của chẩn đoán trước sinh.
Trước khi đi đến một quyết định, bao giờ cũng phải khẳng định lại chẩn đoán do một người làm siêu âm rất có kinh nghiệm tại một cơ sở siêu âm chuyên sâu. Lần siêu âm này có mục đích khẳng định dị dạng đã được phát hiện, tìm các dị dạng phối hợp có thể có, quyết định có cần phải làm thêm các thăm dò khác (chọc nước ối, caryotyp). Dựa trên có các thông tin này, một hội đồng chuyên môn gồm nhiều nhà khoa học của nhiều lĩnh vực như: bác sĩ sản phụ, bác sĩ siêu âm, bác sĩ nhi khoa, nhà di truyền học, bác sĩ phẫu thuật nhi tiến hành thảo luận tìm ra thái độ xử trí thích hợp:
- Huỷ thai.
- Thực hiện can thiệp cho thai ngay trong tử cung, tiếp tục để cho thai phát triển.
- Dự kiến cuộc đẻ và can thiệp ngay sau khi đẻ.
Sau đó quyết định của hội đồng chuyên môn được bác sĩ khám thai thông báo cho cặp vợ chồng.

Độ nhậy của siêu âm trong chẩn đoán dị dạng thai là khá cao, đạt khoảng 95% với điều kiện thực hiện bởi một người làm siêu âm có kinh nghiệm trong một trung tâm khá chuyên sâu và trong tình huống có yếu tố gợi ý (tiền sử gia đình, bất thường về lâm sàng hay sinh học...). Độ nhậy này sẽ tụt xuống quanh 55% thậm chí 34% với một số dị dạng khó phát hiện trong hoàn cảnh thực hiện siêu âm hàng loạt. Người ta biết rằng siêu âm chỉ cho phép phát hiện 0,8% trong số 3% trẻ bị dị dạng được sinh ra hàng năm và tỉ lệ dương tính giả của chẩn đoán siêu âm cũng khoảng 5 hay 6%.
Kết quả siêu âm tốt nhất trong trường hợp thực hiện siêu âm có định hướng trước. Khi làm siêu âm hàng loạt, người ta thấy rằng 90% số trẻ bị dị dạng xảy ra ở các bà mẹ không có tiền sử đặc biệt.
- Dị dạng hệ thống thần kinh trung ương: chẩn đoán siêu âm là tin cậy trừ spina bifida. Kết quả siêu âm càng tốt nếu kết hợp với thăm dò thêm như alpha- fetoprotein, acetylcholinesterase.
- Dị dạng ống tiêu hoá: siêu âm chẩn đoán chính xác trừ teo thực quản. Đầu quý II có thể phát hiện thoát vị rốn và khuyết thành bụng, teo ruột có thể phát hiện sau tuần 26 thậm chí 29 khi thai nuốt đủ lượng nước ối.
- Dị dạng tim: chỉ phát hiện các dị dạng làm thay đổi nhiều cấu trúc của tim. Diện cắt 4 buồng tim và các mạch máu lớn cho phép khẳng định tim bình thường trong tuyệt đại đa số trường hợp. Có một số bệnh tim mắc phải muộn, siêu âm thấy tim bình thường lúc 20 tuần không cho phép bảo đảm khi đẻ ra tim của trẻ bình thường. Độ nhạy chẩn đoán đạt khoảng 85% khi thai có yếu tố nguy cơ, đạt khoảng 60% khi tiến hành siêu âm hàng loạt.
- Dị dạng chỉ thai: chỉ có thể phát hiện khi tiến hành đo hàng loạt các đoạn chỉ của thai, phân tích độ âm vang của xương, độ cong và các vết gãy xưởng. Siêu âm lúc thai 20-22 tuần cho phép quan sát các chi thai dễ dàng nhất. Trong quý III, phim chụp khối thai có giá trị giúp chẩn đoán.
- Bệnh lý cơ quan tiết niệu: hay gặp, chiếm 1/3 tổng số dị dạng được chẩn đoán trước sinh. Hầu hết các dị dạng tiết niệu được phát hiện trong quý II hay quý III. Chẩn đoán trước sinh cho phép huỷ thai (đình chỉ thai nghén) nếu là dị dạng nặng gây chết như không có thận hay hội chứng Potter hoặc buộc phải có chăm sóc đặc biệt sau khi sinh. Các dị dạng của cơ quan tiết niệu có thể được chia thành 4 nhóm:
- Dị dạng thận: lạc chỗ, đa nang, không có thận...
- Dị dạng đài bể thận và niệu quản: thận ứ nước, niệu quản lạc chỗ, hai niệu quản.
- Dị dạng bàng quang: không có bàng quang, bàng quang lòi ra ngoài.
- Dị dạng niệu đạo: van niệu đạo sau, bàng quang to.
Cần thiết phải làm siêu âm hai lần. Nhiều nghiên cứu đã chứng minh rằng 50-72% các dị dạng chỉ phát hiện thấy trong quý III, đặc biệt là các dị dạng tiết niệu và tiêu hoá. Siêu âm sớm, lần đầu quanh 12 tuần hay quanh 22 tuần cho phép phát hiện các dị dạng không thể sửa chữa được. Siêu âm muộn quanh lúc 32 tuần có nhiệm vụ phát hiện các dị dạng có thể sửa chữa được. Trong trường hợp không có bất thường về thể nhiễm sắc, nhóm các nhà chuyên môn của nhiều chuyên khoa sẽ thảo luận về thái độ xử trí sản khoa cho cuộc đẻ và xử trí cho trẻ sau khi sinh.
3.2. Siêu âm và bất thường thể nhiễm sắc
Siêu âm cùng với các dấu hiệu lâm sàng hay sinh hoá làm tăng hiệu quả của chẩn đoán bất thường thể nhiễm sắc.
3.2.1. Các dấu hiệu không đặc hiệu
- Khoảng sáng sau gáy ≥ 3mm thực chất là độ dày của dịch giữa da gáy thai nhi có từ 11 - 14 tuần là hết, nang túi bạch huyết nghĩ đến bất thường thể nhiễm sắc và đề nghị xét nghiệm caryotyp, (bệnh Down... chi ngắn, dị dạng tiêu hóa, tim...).
- Thoái hoá nước bánh rau trong quý I gợi đến tam bội thể.
- Bất thường thể tích nước ối như đa ối (bề dầy nước ối trên 8cm) hay thiểu ối (bề dày nước ối dưới 1cm). Trong số này có khoảng 3,7% là bất thường thể nhiễm sắc.
- Dây rốn chỉ có một động mạch rốn (2,7-14% có bất thường thể nhiễm sắc).
- Thai chậm phát triển trong tử cung, đặc biệt là thể hài hoà (mọi kích thước của thai đều giảm) thì 5,6-7,1% có bất thường thể nhiễm sắc, nếu có kèm theo đa ối thì nguy cơ tăng đến 20%.
- Xương đùi ngắn gặp ở 40-60% số trường hợp ba thể nhiễm sắc 21.
- Hai mắt gần nhau: gợi ra hội chứng ba thể nhiễm sắc 13.

3.2.2. Các dấu hiệu đặc biệt
- Ba thể nhiễm sắc 21 thường phối hợp các dị dạng sau: dày da gáy bất thường, xương đùi ngắn, teo tá tràng, dị dạng tim.
- Ba thể nhiễm sắc 18 thường gặp: đa ối, bàn tay gấp, bàn chân vẹo, bệnh tim, thoát vị hoành, thoát vị rốn.
- Ba thể nhiễm sắc 13 thường có: hai mắt gần nhau, sứt môi thủng vòm hàm, bệnh tim, tật thừa ngón, thận đa nang.
IV. CÁC THĂM DÒ CHẢY MÁU
4.1. Sinh thiết lông rau trong quý I
- Khi tuổi thai từ 9-12 tuần, chỉ định vì:
- Xét nghiệm caryotyp.
- Phân tích DNA bằng sinh học phân tử.
- Chẩn đoán một số bệnh chuyển hoá.
- Chẩn đoán giới tính trong một số trường hợp bị mắc bệnh di truyền liên quan đến giới tính (bệnh ưa chảy máu...).
- Sinh thiết lông rau được áp dụng trong lâm sàng từ khoảng năm 1980. Kỹ thuật sinh thiết lông rau có thể thực hiện qua cổ tử cung, qua âm đạo hay qua đường bụng. Mẫu bệnh phẩm lông rau được xét nghiệm nhiễm sắc đồ, một số enzym. Có thể sinh thiết lông rau qua đường bụng hay qua đường cổ tử cung. Tỷ lệ tai biến của sinh thiết lỗng rau khoảng từ 3-15% tuỳ theo từng tác giả. Có thể sinh thiết lông rau tuổi thai sớm hơn (6-8 tuần) hay muộn hơn sau 12 tuần.
4.2. Chọc hút nước ối
4.2.1. Chọc hút nước ối sớm khi tuổi thai dưới 14 tuần, cho phép nghiên cứu
- Các tế bào của thai bị bong ra có trong nước ối (xét nghiệm thể nhiễm sắc, DNA).
- Xét nghiệm alpha-fetoprotein, acetylcholinesterase, phosphatase kiềm).
- Tỉ lệ gây sảy thai khoảng 1,4%. Rỉ nước ối hay ra máu âm đạo ít một có thể gặp từ 1-2%, tự khỏi sau vài ngày.
4.2.2. Chọc hút nước ối muộn khi tuổi thai từ tuần thứ 14-20
- Nhằm nghiên cứu các tế bào của thai bị bong vào nước ối và một số enzym... Sử dụng kim chọc tuỷ sống cỡ 20 hoặc 22G. Khi thai 15 tuần, lượng nước ối khoảng 200ml.
- Dưới màn hình của máy siêu âm người ta có thể dễ dàng chọc vào khoang ối và dùng bơm tiêm hút ra khoảng 20-30ml nước ối để xét nghiệm (alpha fetoprotein, DNA). Tỉ lệ sẩy thai khoảng từ 1-2%.
4.3. Chọc hút máu dây rốn
- Có thể thực hiện từ tuổi thai sau 20 tuần cho đến khi đủ tháng. Chỉ định của chọc hút máu dây rốn:
- Bệnh nhiễm khuẩn.
- Bất thường về thể nhiễm sắc.
- Các bệnh hệ thống tạo máu.
- Bệnh lý chuyển hoá.
- Suy giảm miễn dịch di truyền.
- Mục đích điều trị: truyền máu, truyền tiểu cầu...
- Cuối những năm 1970, chọc hút máu dây rốn được thực hiện khi tiến hành soi thai. Từ giữa những năm 1980, người ta đã tiến hành chọc hút máu dây rốn dưới hướng dẫn của màn hình siêu âm, tương tự như chọc hút nước ối nhưng khó khăn hơn.
V. CHẨN ĐOÁN TRƯỚC LÀM TỔ
- Chẩn đoán trước làm tổ bắt đầu từ những năm 1990, mở ra khả năng chẩn đoán cực kỳ sớm bệnh lý của phôi trước khi chuyển vào buồng tử cung. Sau khi tiến hành thụ tinh trong ống nghiệm, người ta lấy tế bào của phôi để nghiên cứu. Người ta chỉ chuyển các phối không có bệnh lý vào buồng tử cung. Tuy nhiên kỹ thuật này đòi hỏi những phòng thí nghiệm có trang bị tối tân, trình độ tay nghề rất cao (đặc biệt là đắt tiền và có thể hỏng phôi thai...).
- Chẩn đoán trước sinh là một phần của quá trình chăm sóc trước sinh cho các thai phụ có nguy cơ cao sinh ra con bất thường. Làm tốt chẩn đoán trước sinh sẽ làm giảm số lượng sinh ra các trẻ có dị tật bất thường, là một khía cạnh của ưu sinh học và nâng cao chất lượng dân số.
SỰ DẬY THÌ
I. THỜI KỲ THƠ ẤU
- Vùng dưới đồi, thuỳ trước tuyến yên và các tuyến sinh dục của thai nhi, của sơ sinh và của trẻ em trước tuổi dậy thì đều có khả năng chế tiết các hormon tương đương với hàm lượng của người lớn.
- Ngay cả trong thời gian còn là thai nhi nằm trong tử cung ở giữa thời kỳ thai nghén, hàm lượng hormon FSH và LH trong huyết thanh đã đạt mức của người lớn nhưng rồi lại giảm đi do các hormon steroid của thai nghén có hồi tác ức chế. Sau khi ra đời, sơ sinh thoát hỏi hồi tác âm tính của estrogen và progesteron của người mẹ nên FSH và LH của sơ sinh tạm thời cao hơn cả của người lớn trong chu kỳ kinh nguyệt bình thường. Estradiol cũng tạm thời được chế tiết ngang mức với giữa vòng kinh của người lớn và dẫn tới những đợt phát triển nang noãn và teo nang noãn.
- Hồi tác âm nhanh chóng trở lại, các steroid của buồng trứng và các hormon hướng sinh dục giảm và giữ ở mức rất thấp đến 6-8 tuổi. Trong thời gian này, hệ thống vùng dưới đồi - tuyến yên kiểm soát hormon hướng sinh dục, gonadostat (tình trạng kìm hãm tuyến sinh dục) nhạy cảm cao với hồi tác ẩm của estrogen. Hàm lượng của estradiol trong những năm này thấp quãng 10pg/ml.
- Nghiên cứu trên những trường hợp loạn sinh tuyến sinh dục và những trẻ em thiểu năng tuyến sinh dục, người ta thấy gonadostat nhạy gấp 6-15 lần đứng về phương diện gây hồi tác âm so với người lớn. Vì thế, sự chế tiết hormon hướng sinh dục một phần bị kìm hãm bởi những mức estrogen đặc biệt thấp.
- Sự giảm hormon hướng sinh dục ở trẻ em không phải hoàn toàn do có sự nhạy bén với hồi tác âm. Ngay cả trên những trẻ em thiểu năng tuyến sinh dục (có loạn dưỡng tuyến sinh dục), FSH và LH ở vào các tuổi 5-11 cũng tương tự như mức thấp của trẻ bình thường ở cùng lứa tuổi. Bởi vì hormon giải phóng Gn-RH có chút đỉnh kích thích chế tiết FSH và LH ở những đối tượng không có tuyến sinh dục này. Một trung tâm ức chế phi steroid đối với Gn-RH và hormon hướng sinh dục đã tỏ ra có hiệu lực.
- Tuy rằng các nồng độ hormon peptid là thấp trong suốt thời kỳ trẻ em và trước dậy thì, sự chế tiết FSH và LH vẫn tỏ ra có nhịp độ. Người ta đã ghi nhận rằng các hormon hướng sinh dục của tuyến yên tuy có tác động ở mức thấp thật nhưng cũng có những đáp ứng với Gn-RH ngoại lai, mặc dầu ở hàm lượng có thấp hơn so với ở tuổi dậy thì, nhưng cũng có khả năng kích thích tuyến sinh dục chưa chín chế tiết ra những lượng steroid nhỏ nhoi.
II. THỜI KỲ TIỀN DẬY THÌ
Khi tuổi dậy thì đến gần, có ba thay đổi tới hạn về chức năng nội tiết vi lượng đồng căn (homeostatic). Đó là:
- Tăng hoạt động tuyến vỏ thượng thận.
- Giảm sự kiềm chế của gonadostat
- Mở rộng dần sự tương tác giữa các peptid với nhau và giữa các peptid với steroid dẫn tới tăng hoạt động của tuyến yên.
2.1. Tăng hoạt động vỏ thượng thận
- Sự mọc lông mu và lông nách là do tăng tiết các hormon nam (androgen) của vỏ thượng thận vào tuổi dậy thì. Giai đoạn này của sự dậy thì được gọi là tăng hoạt động vỏ thượng thận hay giai đoạn mọc lông mu. Cũng có khi mọc lông mu lông nách sớm, nghĩa là chưa có biểu hiện gì khác của phát triển sinh dục. Sự phát triển sớm về vú rất hiếm gặp, nhưng vẫn có thể xảy ra trước khi có những biểu hiện khác về sinh dục.
- Tăng hoạt động của vỏ thượng thận được biểu thị bằng tăng DHA (dehydroepiandrosteron), DHAS (dehydroepiandrosteron sulfat) và androstenedion trong tuần hoàn kèm theo với tăng 17a-hydroxylase và hoạt động 17-20-lyase (enzym 450c17) tăng dần ở trẻ em lớn 6-7 tuổi đến trưởng thành (13-15 tuổi). Sự chế tiết steroid này đi cùng với sự tăng kích thích và tăng biệt hoá vùng trong (vùng lưới) của vỏ thượng thận.
- Thông thường sự tăng hoạt động vỏ thượng thận được bắt đầu 2 năm trước khi có lớn vọt về đường nét cơ thể, trước sự tăng estrogen và hormon hướng sinh dục của dậy thì và kỳ kinh đầu tiên vào giữa tuổi dậy thì. Vì có mối liên quan về thời gian như thế nên hoạt động chế tiết của androgen thượng thận đã được coi như là một sự kiện khởi đầu về phát sinh cá thể trong diễn biến của dậy thì.
- Mặc dầu có vẻ hiển nhiên, nhưng cũng có những điểm không ăn khớp giữa các cơ chế tăng hoạt động vỏ thượng thận và sự chín muồi Gn-RH - tuyến yên buồng trứng (gonadarche). Tăng hoạt động sớm của vỏ thượng thận (xuất hiện sớm lông mu và lông nách trước 8 tuổi) không có kèm theo phát triển sớm bất thường về hoạt động sinh dục. Trong trường hợp tăng hormon hướng sinh dục do thiểu năng tuyến sinh dục (loạn sinh tuyến sinh dục) hay trong trường hợp thiểu năng tuyến sinh dục của hội chứng Kalmann, có hiện tượng tăng hoạt động tuyến vỏ thượng thận mà cũng không có tăng hoạt động sinh dục. Khi không có tăng hoạt động vỏ thượng thận như trong trường hợp trẻ em điều trị bằng cortisol bệnh Addison (thiểu năng tuyến vỏ thượng thận) mà vẫn có tăng hoạt động sinh dục. Cuối cùng, trong trường hợp dậy thì sớm trước 6 tuổi, tăng hoạt động sinh dục đã sớm hơn tăng hoạt động vỏ thượng thận.
- Các hàm lượng androgen của vỏ thượng thận cũng không có liên quan với thay đổi hàm lượng của cortisol và ACTH ở thai nhi, ở tuổi dậy thì và ở tuổi già. Ngoài ra, trong những trường hợp như bệnh mạn tính, stress phẫu thuật, hồi phục sau suy thượng thận và bệnh ngán ăn thần kinh, những thay đổi về chế tiết cortisol do ACTH kích thích không đi theo những thay đổi mức độ androgen trong huyết tương. Qua đó, sự tăng hoạt động của tuyến vỏ thượng thận có vẻ không chịu sự kiểm soát trực tiếp của các hormon hướng sinh dục hay ACTH. Một yếu tố của tuyến yên kích thích chế tiết androgen vỏ thượng thận được tạo bởi một tiền chất có khối lượng phân tử cao. Đó là proopiomelanocortin (POMC), cũng chứa ACTH và beta-lipotropin, tác động lên ACTH đã được hình thành và duy trì hoạt động tuyến vỏ thượng thận. Chất này đã được coi là chất làm tăng hoạt động của vỏ thượng thận. Tuy nhiên trong một công trình nghiên cứu xác nhận sự bất phù hợp giữa androgen và cortisol thấy trong huyết tương của trẻ em và của người trưởng thành bị bệnh Cushing và các khối u lạc chỗ sinh ACTH. Ai cũng thấy các peptid liên quan với proopiomelanocortin trong đó có ACTH, beta-liptropin đã không có vai trò quyết định trong việc khởi đầu hoạt động của tuyến vỏ thượng thận. Các công trình nghiên cứu đã không chứng minh được mối liên quan giữa sự chế tiết melatonin và tăng hoạt động vỏ thượng thận (adrenarche). Có thể nói những yếu tố ức chế sự tăng hoạt động của tuyến vỏ thượng thận vẫn còn chưa rõ.
2.2. Sự kìm hãm của “gonadostat”
- Không liên quan với tăng hoạt động của vỏ thượng thận. Là một trong những yếu tố gây tăng hoạt động tuyến sinh dục (gonadarche).
- Vào cuối giai đoạn tiền dậy thì, có sự giảm ức chế của hệ thống thần kinh - tuyến yên đối với tuyến sinh dục làm tăng đáp ứng của thuỳ trước tuyến yên đối với Gn-RH. Tuyến yên hoạt động trở lại, các nang noãn đáp ứng với FSH và LH.
- Vào 8 tuổi, nghĩa là vào quãng tuổi từ trẻ em đến tiền dậy thì, FSH và LH bị kìm hãm chế tiết nên đã ở mức rất thấp. Những cơ chế về sự kìm hãm này lên sự chế tiết hormon hướng sinh dục là do cơ chế hồi tác rất nhạy âm ở hàm lượng thấp estrogen của tuyến sinh dục lên vùng dưới đồi và tuyến yên. Đó cũng coi như là ảnh hưởng nội sinh lên Gn-RH khiến các nồng độ của hormon hướng sinh dục bị giảm thấp, ngay cả những trẻ em không có tuyến sinh dục. Những bệnh nhân có loạn dưỡng tuyến sinh dục đã tỏ ra có sự tăng cao đáng kể trong 2-3 tuổi đầu trong đời, sau đó giảm dần và giảm thấp nhất vào 6-8 tuổi. Vào 10-11 tuổi lại tăng trở lại vào tuổi dậy thì. Tuy nhiên, hormon hướng sinh dục lại tăng một lần nữa vào tuổi sau mãn kinh. Sự chế tiết hormon hướng sinh dục cơ sở ở trẻ em không có tuyến sinh dục về chất lượng cũng giống như ở người phụ nữ bình thường.
- Trong khi sự ức chế hồi tác âm có thể đóng vai trò quan trọng hơn ở những năm đầu của tuổi trẻ em, sự ức chế nội sinh trung tâm đã trở thành chiếm ưu thế về chức năng ở vào giữa tuổi trẻ em và duy trì tới tận tiền dậy thì.
- Sự giảm ức chế thần kinh hay có sự tổn thương ở thần kinh làm mất nguồn ức chế thần kinh đã được coi là bệnh sinh của dậy thì sớm. Do có tổn thương ở thần kinh nên vùng dưới đồi bị chèn ép hay vùng dưới đồi trước bị huỷ hoại. Thế là khởi điểm dậy thì bình thường về tuyến sinh dục là do có hiện tượng trở lại của hormon hướng sinh dục. Hormon này được tổng hợp và chế tiết nhờ có sự kết hợp của hai quá trình: giảm ức chế nội sinh đối với Gn-RH và giảm nhạy đối với hồi tác âm của estrogen.
- Người ta còn cho rằng sự chuyển đổi giảm ức chế nội sinh trung tâm là do giảm tiết melatonin bởi tuyến tùng. Cở những động vật hạ đẳng chịu ảnh hưởng của chu kỳ quang học, melatonin của tuyến tùng đã tỏ ra ức chế sự chế tiết của vùng dưới đồi - tuyến yên. Trong khi melatonin có thể đóng vai trò trong dậy thì ở những trường hợp có u tuyến tùng và trong sinh lý bệnh học của dậy thì sớm nguyên nhân trung tâm thì không có bằng cứ nào chứng tỏ vai trò quan trọng trong khởi động dậy thì ở người. Trong hai nghiên cứu lớn về nhịp độ ngày đêm của melatonin trong huyết thanh ở trẻ em và thành niên (1-18), sự chế tiết melatonin giảm về ban đêm làm cho nghĩ duy nhất đến khởi động dậy thì, bắt đầu từ tuổi trẻ em ngày càng giảm đến suốt thời gian dậy thì. Cắt bỏ tuyến tùng ở loài linh trưởng khong có tuyến sinh dục cũng không thể đề phòng được ức chế FSH và LH trong chuyển đổi từ trẻ em đến dậy thì.
- Sự nghiên cứu say mê về những yếu tố làm tiêu giảm “gonadostat” có tính quyết định đến thời điểm dậy thì vẫn còn tiếp tục. Những chất peptid liên quan với POMC có vẻ không thay đổi trong thời kỳ chuyển tiếp. Sự biệt hoá cá thể của gen Gn-RH cũng như biểu hiện của nó đã được chứng minh đến hùng hồn ở loài gặm nhấm thì còn cần tiếp tục mở rộng nghiên cứu trên loài linh trưởng.
2.3. Sự thay đổi và mở rộng các mối liên quan qua lại giữa Gn-RH - hormon hướng sinh dục - steroid buồng trứng
- Hàm lượng FSH tăng qua các giai đoạn của dậy thì. Cho khỉ Rhesus chưa trưởng thành Gn-RH một cách có nhịp độ sẽ khởi đầu được hoạt động của bộ máy tuyến yên - tuyến sinh dục, hỗ trợ cho Gn-RH nội sinh đóng vai trò chính trong hình thành dậy thì và duy trì dậy thì. Những tác dụng tương tự cũng được chứng minh trên những thiếu nữ tiền dậy thì. Sự chín muồi dậy thì bình thường ở phụ nữ cũng kèm theo những thay đổi về bộ mặt của hormon hướng sinh dục đáp ứng với hormon giải phóng của vùng dưới đồi. Ban đầu FSH đáp ứng rõ nét với Gn-RH nhưng rồi giảm đi và hằng định trong suốt thời gian dậy thì. Ngược lại, đáp ứng của LH thì thấp ở giai đoạn tiền dậy thì và tăng mạnh mẽ trong thời gian dậy thì. Đó là dựa vào cơ sở thấy thông thường FSH tăng ban đầu rồi giữ ngang ở giữa thời gian dậy thì, trong khi LH có xu hướng ngày càng tăng một cách từ từ và đạt ở giai đoạn cuối của dậy thì tới mức như của người lớn. Sự tăng biên độ và tần số các nhịp độ của Gn-RH được coi là yếu tố làm tăng dần đáp ứng chế tiết của FSH và LH. Gn-RH tác động lên các tế bào sinh hormon hướng sinh dục của thuỳ trước tuyến yên, thông qua các thụ thể bề mặt đặc hiệu với Gn-RH. Như thế, các tế bào hormon hướng sinh dục tăng khả năng đáp ứng với Gn-RH, ban đầu là tổng hợp và sau là bài tiết hormon hướng sinh dục. Khi hormon hướng sinh dục được bài tiết, các nang noãn của buồng trứng được kích thích tổng hợp steroid và estrogen được chế tiết tăng lên.
- Cơ chế hồi tác hai mặt của estrogen lên thuỳ trước tuyến yên đã được ghi nhận. Đã đủ cơ sở để nói rằng vào giữa tuổi dậy thì, estrogen làm tăng tiết LH, đáp ứng với Gn-RH (hồi tác dương), trong khi kết hợp với inhibin, nó vẫn duy trì tương đối tác dụng ức chế đối với đáp ứng FSH (hồi tác âm).
- Trước dậy thì, các nồng độ hormon hướng sinh dục ở mức thấp nhưng vẫn còn có nhịp độ. Ban đầu Gn-RH tăng nhịp độ vào lúc ngủ. LH được giải phóng ở cả hai giới do LH được đáp ứng với Gn-RH nội sinh. Trong những giai đoạn sớm của dậy thì, FSH và LH tăng một cách có nhịp độ vào ban đêm, cả về biên độ và tần số, nhưng chủ yếu là về tần số.
- Vào cuối tuổi dậy thì, các nhịp độ tăng ban ngày và giảm ban đêm. Càng gần dậy thì thực sự, sự khác biệt ngày đêm này càng rõ. Với những phương pháp xét nghiệm rất nhạy, người ta có thể phát hiện được sự tăng FSH và LH cả ngày và đêm vào những tháng trước khi bắt đầu sự phát triển của vú.
- Nhịp độ LH khi ngủ ở trẻ em bị dậy thì sớm không rõ nguyên nhân, ở bệnh nhân ngán ăn thần kinh vào những giai đoạn trung gian giữa quá phát và hồi phục và ngay cả những bệnh nhân không có tuyến sinh dục, vào tuổi dậy thì, hormon hướng sinh dục của họ đã xuống thấp như trong thời kỳ thơ ấu. Nhịp độ của Gn-RH được duy trì độc lập với hồi tác steroid.
III. SỰ DẬY THÌ
- Dòng thác những sự kiện do giải phóng Gn-RH nhịp độ, từ hồi tác trước dậy thì và sự ức chế trung tâm âm tính, nồng độ các hormon hướng sinh dục và các steroid được tăng lên. Từ đó xuất hiện những tính chất sinh dục phụ và chức năng như của người lớn: hành kinh lần đầu tiên và về sau phóng noãn. Trong thời gian từ 10-16 tuổi, những sự kiện nội tiết như ban đầu là những thay đổi nhịp độ LH, tăng lên khi ngủ, về sau chủ yếu là tăng tần số, còn biên độ thì tăng ít hơn, trong suốt 24 giờ trong ngày. Khi đạt độ cao estradiol thì dẫn đến kỳ hành kinh đầu tiên.
- Từ giữa tuổi dậy thì đến cuối tuổi dậy thì, hồi tác dương giữa estradiol và LH dẫn đến những vòng kinh có phóng noãn.
IV. TUỔI DẬY THÌ
- Mặc dầu yếu tố quyết định chính tuổi dậy thì là di truyền, cũng còn có những yếu tố khác ảnh hưởng đến thời điểm bắt đầu dậy thì và sự phát triển dậy thì như địa dư nơi ở, sự tiếp xúc với ánh sáng, sức khoẻ chung, dinh dưỡng và yếu tố tâm lý. Thí dụ, đứa trẻ của các gia đình dậy thì sớm thì cũng sẽ dậy thì sớm. Những trẻ ở gần xích đạo, ở độ cao thấp, trẻ ở thành phố và những trẻ có mức béo trung bình có tuổi dậy thì sớm hơn so với những trẻ ở các vĩ tuyến phía Bắc, ở độ cao nhiều so với mặt biển, ở nông thôn và có cân nặng bình thường. Có mối liên quan rõ nét về thời điểm hành kinh lần đầu tiên giữa mẹ và con gái, giữa các chị em với nhau. Có mối liên quan giữa tuổi dậy thì với độ dài thời gian dậy thì, tuổi dậy thì càng sớm thì thời gian dậy thì càng dài.
- Tuổi dậy thì giảm thấp ở trẻ em các nước phát triển có dinh dưỡng tốt và điều kiện sống lành mạnh. Người ta thấy cân nặng của cơ thể có vẻ không quan trọng bằng độ béo. Frisch khẳng định thể trọng tối thiểu để có hành kinh lần đầu tiên là 47,8kg.
- Thật là có lý nếu ta đặt giả thuyết rằng những cơ chế trung ương dẫn tới chín muồi của trục vùng dưới đồi - tuyến yên - buồng trứng và hoạt động của trục này kích thích sự phát triển cân nặng của cơ thể và thành phần mỡ của cơ thể. Tuy nhiên, không phải tất cả các nghiên cứu đã nói lên được mối liên quan giữa khởi động dậy thì và khối mỡ trong cơ thể cũng như sự phân bố của mỡ trong cơ thể. Mặc dầu vậy, sự xác định leptin làm sống lại tầm quan trọng của mối liên quan giữa mỡ trong cơ thể và chức năng sinh sản.
- Leptin là một chất peptid được tiết trong mô mỡ và lưu hành trong máu, thuộc họ các protein, tác động lên neuron thần kinh trung ương điều hoà hành vi ăn uống và cán cân năng lượng. Những nhận xét sau đây đã hỗ trợ vai trò của leptin trong sinh lý sinh sản:
- Cho leptin, làm nhanh xuất hiện dậy thì của loài gặm nhấm.
- Nồng độ leptin tăng ở nam giới trong tuổi dậy thì.
- Nồng độ leptin thấp ở những lực sĩ, những bệnh nhân mắc chứng ngán ăn hay dậy thì muộn.
- Chuột nhắt cái thiếu leptin vẫn phát triển sinh dục nhưng ở mãi giai đoạn tiền dậy thì và không bao giờ phóng noãn. Nhưng khi cho leptin thì lại có khả năng sinh sản được.
- Ở tuổi trẻ em, leptin tăng cho đến khi bắt đầu dậy thì. Điều này làm cho nghĩ tới có một ngưỡng leptin dẫn đến bắt đầu dậy thì. Leptin càng có nồng độ cao, tuổi bắt đầu hành kinh càng sớm. Những thiếu nữ có dậy thì sớm không rõ nguyên nhân cũng có nồng độ leptin cao. Những mối liên quan nói trên gợi ý có một liên quan giữa hệ thống thần kinh trung ương và mỡ của cơ thể trong quá trình dậy thì và leptin đóng vai trò sứ giả.
- Sau dậy thì, nồng độ leptin trở lại như trước dậy thì. Có lẽ do testosteron ức chế. Nồng độ leptin ở nữ cao hơn so với nam giới. Nồng độ leptin giảm xuống khi các giai đoạn dậy thì tiến triển. Như vậy trong quá trình dậy thì có sự tăng nhạy cảm với leptin.
4.1. Các giai đoạn của phát triển dậy thì
- Những biểu hiện của dậy thì như tăng độ lớn của cơ thể, phát triển của vú, tăng hoạt động của vỏ thượng thận và hành kinh lần đầu đòi hỏi một thời gian trung bình là 4-5 năm (1,5-6 năm).
- Nói chung, dấu hiệu đầu tiên của dậy thì là sự lớn phổng lên, tiếp theo là vú mẩy lên, to ra, núm vú được nâng cao cùng với quầng vú, vú gồ lên như một cái gò.
- Hai năm sau tính từ khi bắt đầu mấy lên của vú, xuất hiện tăng hoạt động của vỏ thượng thận và xuất hiện lông nách. Khoảng 20% các trường hợp có phát triển sớm lông mu và coi đó là dấu hiệu đầu tiên của dậy thì. Hành kinh lần đầu tiên là dấu hiệu xuất hiện muộn, xảy ra sau phát triển của cơ thể đạt độ cao.
- Sự phát triển độ lớn
- Một em gái trưởng thành có đỉnh cao về phát triển cơ thể sớm hơn 3 năm so với một em trai và sau mỗi năm tốc độ cao tăng lên gấp đôi, đạt 6-11cm. Trung bình một em gái đạt đỉnh cao độ lớn vào hai năm trước khi nổi gồ vú và một năm trước khi hành kinh lần đầu. Thực tế đã gợi ý rằng sự tăng phát triển độ lớn là do estrogen và do sự kết hợp với sự tăng hormon tăng trưởng và yếu tố tăng trưởng I giống insulin (IGF-I, insulin-like growth factor-I). Androgen của vỏ thượng thận không đóng vai trò ở đây vì trên những bệnh nhân bị bệnh Addison vẫn có phát triển bình thường về độ lớn.
- Nghiên cứu trên những người lùn châu Phi, người ta thấy yếu tố chính làm phát triển dậy thì bình thường là IGF-I. Hormon tăng trưởng phát huy tác dụng qua chất trung gian được sản sinh tại chỗ, đó là yếu tố tăng trưởng I giống insulin (IGF-I). Thêm vào đó, hormon tăng trưởng có thể trực tiếp kích thích phát triển sụn đầu xương. Sự phát triển bình thường của tuổi dậy thì đòi hỏi có sự phối hợp tác dụng của hormon tăng trưởng, yếu tố tăng trưởng I giống insulin và steroid sinh dục.
- Sự tăng IGF-I ở tuổi dậy thì có liên quan với sự phát triển sinh dục và là kết quả của sự tác động qua lại giữa các steroid sinh dục và hormon tăng trưởng. Đặc biệt, sự tăng steroid sinh dục làm tăng hormon tăng trưởng. Hormon này lại kích thích sản sinh IGF-I. Tuy nhiên các nghiên cứu cũng chỉ ra rằng steroid sinh dục có thể tác dụng trực tiếp lên phát triển xương, độc lập với hormon tăng trưởng. Thế là những người lùn kiểu Laron - có thiếu sót di truyền về thụ thể hormon tăng trưởng và không thể kích thích được sự sản sinh ra yếu tố tăng trưởng I giống insulin - mà vẫn đạt được độ lớn vào tuổi dậy thì do đã đáp ứng với các steroid sinh dục. Tuy nhiên, tốc độ phát triển độ lớn bình thường ở tuổi dậy thì đòi hỏi có sự kết hợp tác dụng của steroid sinh dục và hormon tăng trưởng. Các steroid sinh dục cũng hạn chế độ cao của cơ thể do kích thích đóng các dầu xương dài. Chất steroid sinh dục chính tham gia vào sự lớn của cơ thể ở tuổi dậy thì có lẽ là estrogen, cho cả nam và nữ. Đối với nam thì estrogen bắt nguồn từ sự thơm hoá androgen mà thành.
- Chất hormon được tuyến yên sản sinh nhiều nhất là hormon tăng trưởng. Bên cạnh sự kích thích của IGF-I lên sụn, hormon tăng trưởng cũng kích thích sản sinh IGF-I tại một số mô ở khắp cơ thể, đặc biệt tại gan, nguồn chính của IGF.I lưu hành. Sự sản sinh chất protein mang IGF-I (IGFP-I, insulin-like growth factor binding protein-I) được điều hoà bởi insulin. Nồng độ IGFP-I giảm trong dậy thì do tăng tương đối insulin trong máu xảy ra trong dậy thì đáp ứng với tình trạng tăng đối kháng insulin. Sự thay đổi này làm cho hoạt động của IGF-I tăng lên. Đây là một yếu tố trung gian quan trọng của phát triển.
- Cũng như hormon hướng sinh dục, hormon tăng trưởng được chế tiết theo nhịp độ và vào tuổi dậy thì, biên độ của các nhịp đã tăng lên, đặc biệt trong khi ngủ. Do đó, ngủ là điều kiện quan trọng giúp cho cơ thể lớn lên. Tuổi có biên độ lớn của nhịp là tuổi có độ phát triển cơ thể nhanh. Đáp ứng phát triển, đối với hormon tăng trưởng là sự tăng biên độ của nhịp chứ không phải là sự tăng trị số cơ bản. Những trẻ chậm lớn, có nhịp độ nhỏ của hormon tăng trưởng. Nhịp độ chế tiết hormon tăng trưởng được điều hoà bởi sự kích thích của hormon giải phóng tăng trưởng và sự ức chế hormon giải phóng ức chế somatropin. Cả hai chất trên được chuyển từ các nhân của vùng dưới đồi qua hệ mạch gánh xuống tuyến yên. Cơ chế này chịu ảnh hưởng của những hàm lượng khác nhau của estrogen và androgen.
- Trước dậy thì, các hormon steroid sinh dục không tham gia với hormon tăng trưởng vì nồng độ của chúng thấp. Tuy nhiên, vào tuổi dậy thì, hoạt động chế tiết của hormon tăng trưởng độc lập với hormon steroid sinh dục. Việc chế tiết hormon tăng trưởng phải rất nhạy với tác dụng kích thích của estrogen vì hormon tăng trưởng trước bất cứ dấu hiệu nào của phát triển sinh dục.
- Nồng độ estrogen đòi hỏi để kích thích phát triển vỏ các xương dài là nhỏ. Liều 100 nanogam estradiol/kg cơ thể làm tăng biên độ của các nhịp chế tiết và tạo sự lớn cực đại đối với những người không có tuyến sinh dục. Những liều này chưa đủ để kích thích vú mẩy, sừng hoá biểu mô âm đạo hoặc tăng globulin mang hormon sinh dục. Tác dụng của các liều thấp estrogen nói trên đã là chắc chắn, vì các em gái đã đạt tốc độ phát triển chiều cao sớm trong tuổi dậy thì với hàm lượng estradiol trong huyết thanh là 20pg/ml, nghĩa là chỉ bằng 1/6 của người lớn. Hơn nữa, ở liều thấp, estrogen kích thích chế tiết IGF-I, trong khi ở liều cao thì ức chế chế tiết IGF-I.
- Estrogen là một hormon cốt lõi cho cả nam và nữ. Đối với nam giới, nếu suy giảm chức năng men thơm hoá (aromatase), sẽ thiếu estrogen, cơ thể phát triển chậm và mật độ xương giảm. Phân tích về sự giảm testosteron và estrogen trong tuần hoàn của người già, người ta thấy lượng hormon có giá trị sinh học lưu hành trong máu là estrogen, chất chỉ điểm hằng định nhất của mật độ xương ở đàn ông cũng như ở đàn bà.
- Đối với đàn ông, androgen và estrogen cả hai đều cần thiết để đạt được khối lượng xương cần thiết.
- Loãng xương và gãy xương sống ít gặp ở người da đen hơn so với người da trắng. Đó là do nòi giống quyết định. Mật độ xương sống tăng nhanh và tăng có ý nghĩa trong tuổi dậy thì. Sự tăng mật độ xương ở tuổi dậy thì đạt 10-20%, đảm bảo một tích luỹ xương cho 10-20 năm phòng chống loãng xương. Bồi phụ calci trong tuổi trưởng thành cũng giúp tăng mật độ xương và khối lượng xương một cách có ý nghĩa trong phòng chống loãng xương. Những người có kinh nguyệt bất thường cần phải được xác định xem có phải do thiếu estrogen không. Nếu do thiếu estrogen thì phải điều trị. Ảnh hưởng của steroid sinh dục lên khối lượng xương làm khối lượng xương tăng, tích tụ chủ yếu ở xương hồng và các đốt sống của phụ nữ vào những năm tiếp sau kỳ hành kinh đầu tiên (11-14 tuổi) và vào cuối tuổi trưởng thành (18 tuổi) là rất quan trọng.
- Những phong cách sống và tình trạng dinh dưỡng của người mẹ trước khi sinh và của trẻ sau khi sinh đóng vai trò có ý nghĩa giúp cho trẻ cao hơn, nặng hơn và chín muồi hơn. Những nghiên cứu trên trẻ sinh đôi cho thấy nếu môi trường xung quanh là thích hợp thì tuổi hành kinh lần đầu sớm hay muộn là do di truyền quyết định.
- Tuổi hành kinh lần đầu ở Mỹ là 9,1-17,7, trung bình là 12,8 tuổi. Theo các tài liệu cổ điển, tuổi hành kinh đầu tiên là 13-16 tuổi. Dấu hiệu cuối cùng về nội tiết dậy thì là sự phát triển dương tính của hồi tác estrogen lên vùng dưới đồi và tuyến yên. Hồi tác này kích thích tạo đỉnh LH vào giữa vòng kinh dẫn đến phóng noãn. Những vòng kinh đầu tiên thường không phóng noãn, không đều và hay ra nhiều huyết. Hiện tượng không phóng noãn kéo dài tới 12-18 tháng kể từ kỳ hành kinh đầu tiên. Nhưng người ta cũng thấy có trường hợp có thai trước khi hành kinh lần đầu. Tần số phóng noãn tăng lên khi dậy thì tiến triển. Tuy nhiên có tới 25-50% nữ thanh niên không phóng noãn trong 4 năm đầu kể từ kỳ hành kinh đầu tiên.
4.2. Tóm tắt những sự kiện của dậy thì
- Sự dậy thì là kết quả tiếp theo của những bước chín muồi. Hệ thống vùng dưới đồi - tuyến yên - tuyến sinh dục biệt hoá và hoạt động trong suốt quãng thời gian sống của thai và trẻ nhỏ. Sau đó nó bị kìm hãm làm cho hoạt động giảm thấp trong suốt tuổi trẻ em do có sự phối hợp của hai sự kiện: tăng nhạy của gonadostat đối với hồi tác âm estrogen và ức chế nội sinh hệ thống thần kinh trung ương. Tất cả những phần nằm dưới Gn-RH, tức là dưới hệ thần kinh trung ương đều có khả năng đáp ứng ở mọi lứa tuổi.
- Sau một thập kỷ thiểu năng chức phận Gn-RH tính từ tuổi trẻ em lớn đến tuổi dậy thì, sự chế tiết Gn-RH lại được xúc tiến trở lại (hoạt động trở lại của trục vùng dưới đồi - tuyến yên - buồng trứng) và dẫn tới bắt đầu hoạt động của tuyến sinh dục.
- Nếu sự chèn ép hoạt động nội sinh hệ thống thần kinh trung ương kéo dài hoặc có sự bất lực đáp ứng của bất cứ thành phần nào ở dưới thì sẽ dẫn đến điều trị muộn hay không dậy thì.
- Tóm lại:
- FSH và LH tăng chút đỉnh vào trước 10 tuổi và tiếp theo là tăng estradiol. Tăng nhịp độ LH ban đầu chỉ gặp khi ngủ, về sau lan dần sang cả ban ngày. Oở người lớn, các nhịp cách nhau khoảng 1,5-2 giờ.
- Estrogen của tuyến sinh dục tăng do gonadarche (tăng hoạt động của tuyến sinh dục), vú phát triển, phân bố mỡ theo kiểu nữ, phát triển âm đạo và tử cung. Phát triển nhanh cột sống là kết quả của chế tiết hormon đầu tiên của tuyến sinh dục ở mức thấp, làm tăng tiết hormon tăng trưởng. Khi hormon tăng trưởng tăng tiết thì lại kích thích chế tiết IGF-I.
- Androgen của tuyến vỏ thượng thận do tăng hoạt động của tuyến vỏ thượng thận và androgen của tuyến sinh dục ở mức thấp hơn, làm mọc lông mu và lông nách. Sự tăng hoạt động của tuyến vỏ thượng thận (adrenarche) dù ở mức độ thấp bao giờ cũng có vai trò trong phát triển cột sống. Trong khi tạm thời có liên quan với gonadarche, adrenarche vẫn độc lập, không liên quan về chức năng hoạt động.
- Vào giữa tuổi dậy thì, estrogen của tuyến sinh dục được chế tiết đầy đủ làm phát triển nội mạc tử cung và gây ra kỳ hành kinh đầu tiên.
- Sau kỳ hành kinh đầu tiên, nhiều vòng kinh tiếp theo không phóng noãn. Tới khi có đáp ứng đầy đủ với estrogen, LH tăng tiết đạt được đỉnh cao và dẫn đến phóng noãn. Sự kiện này xảy ra vào giai đoạn cuối của tuổi dậy thì.
4.3. Phân giai đoạn dậy thì theo Tanner
NHỮNG BIỆN PHÁP KẾ HOẠCH HÓA GIA ĐÌNH
Kế hoạch hoá gia đình (family planning) là nỗ lực có ý thức của các cặp vợ chồng để điều chỉnh số con và khoảng cách sinh con theo ý muốn. Kế hoạch hoá gia đình thường bao hàm việc sử dụng các biện pháp nhằm kiểm soát sinh đẻ để tránh tăng dân số, nhưng cũng bao gồm cả nỗ lực giúp cho các cặp vợ chồng khó sinh đẻ. Vì thế người ta chia kế hoạch hoá gia đình ra làm hai hướng: kế hoạch hoá gia đình dương tính nằm tăng phát triển dân số và kế hoạch hoá gia đình âm tính nhằm làm giảm phát triển dân số. Tình hình phát triển dân số của nước ta buộc phải tiến hành kế hoạch hoá gia đình âm tính tức là nhấn mạnh đến các biện pháp tránh thai. Trong phạm vi bài này chúng tôi chỉ đề cập đến các biện pháp tránh thai. Theo tính chất tác dụng, người ta chia các biện pháp tránh thai ra hai loại: tránh thai tạm thời và tránh thai vĩnh viễn.
- Tránh thai tạm thời:
+ Cho nữ giới:
- Màng ngăn âm đạo, mũ cổ tử cung, bao cao su nữ.
- Thuốc diệt tinh trùng, bọt đặt âm đạo.
- Vô kinh cho bú.
- Dụng cụ tử cung tránh thai
- Thuốc nội tiết tránh thai
+ Cho nam giới:
- Xuất tinh ra ngoài.
- Bao cao su nam.
+ Cho cả nam và nữ:
- Kiêng giao hợp định kỳ.
- Tránh thai vĩnh viễn:
- Thôi sản nữ và thôi sản nam (còn gọi là đình sản).
I. CÁC BIỆN PHÁP TRÁNH THAI TRUYỀN THỐNG
1.1. Xuất tinh ngoài âm đạo (giao hợp ngắt quãng)
- Phương pháp xuất tinh ngoài âm đạo đòi hỏi sự chủ động của nam giới trong lúc giao hợp. Dương vật được rút nhanh chóng ra khỏi âm đạo trước lúc có phóng tinh. Phương pháp này được sử dụng rất rộng rãi ở một số nước phát triển và đang phát triển.
- Cơ chế tác dụng: không cho phép tỉnh trùng gặp được noãn, ngăn cản hiện tượng thụ tinh.
- Tỉ lệ thất bại: khoảng 5-25 thai nghén cho 100 người sử dụng phương pháp này trong năm đầu tiên.
- Lợi ích:
- Không có ảnh hưởng dài hạn hay toàn thân.
- Phương pháp này luôn sẵn sàng, không cần chi phí, không đòi hỏi phải huấn luyện. Các bất lợi:
- Tỷ lệ thất bại khá cao, đòi hỏi phải tuân thủ rất chặt chẽ tất các hành động trong lúc giao hợp. Đặc biệt đòi hỏi sự quyết tâm, dứt khoát của nam giới, yếu tố tiên quyết cho sự thành công của phương pháp.
- Phương pháp này hoàn toàn không phù hợp với những người bị xuất tinh sớm.
1.2. Kiêng giao hợp định kỳ
Kiêng giao hợp định kỳ là chọn thời điểm giao hợp cách xa những ngày phóng noãn, nhằm mục đích tinh trùng sống không gặp được noãn sống Phương pháp này đôi khi sử dụng kết hợp cùng với một số phương pháp khác như: xuất tinh ngoài âm đạo, vách ngăn... Trong trường hợp này hiệu quả tránh thai sẽ tăng lên.
- Phương pháp tính theo nhịp lịch có tỉ lệ thất bại khá cao (5-40 thai nghén cho 100 phụ nữ/năm) (1981). Phương pháp này ít có hiệu quả, đôi khi gây khó khăn cho cặp vợ chồng vì phải kiêng giao hợp khá lâu. Vì thế năm 1982 IPPF (International Planned Parenthood Federation) đã kết luận rằng: phương pháp này không được xem là một phương pháp kế hoạch hoá gia đình có hiệu quả.
- Phương pháp Ogino (1928) - Knaus (1930): kiêng giao hợp ngày thứ 9 đến ngày thứ 19 của vòng kinh 28 ngày. Cần phải theo dõi liên tiếp hai vòng kinh trước đó để đánh giá mức độ đều của vòng kinh. Phương pháp này không có hiệu quả, không thực hiện được ở những người có vòng kinh không đều.
- Phương pháp ghi thân nhiệt do Ferin đề xuất năm 1947 dựa trên cơ sở phát hiện ra đường cong thân nhiệt hai thì trong chu kỳ kinh nguyệt có phóng noãn của Van de Velde (1904). Theo phương pháp này, chỉ được giao hợp sau khi tăng thân nhiệt 2 ngày, giới hạn của phương pháp chỉ cho biết giai đoạn sau phóng noãn.
- Phương pháp chất nhầy cổ tử cung (phương pháp Billings): không giao hợp khi người phụ nữ có chất nhầy trong âm đạo (đưa hai ngón tay vào âm đạo thấy có chất nhầy ở giữa hai ngón tay) cho đến 4 ngày sau khi hết chất nhầy ẩm ướt.
+ Tỉ lệ thất bại: nếu áp dụng thường xuyên thất bại vào khoảng 10-30 thai nghén cho 100 phụ nữ sử dụng trong một năm. Phương pháp tính theo nhịp lịch có tỉ lệ thất bại cao hơn một chút. Hiệu quả tránh thai còn phụ thuộc vào sự quyết tâm và sự cam kết của hai vợ chồng.
+ Lợi ích:
- Hiệu quả khá cao, một khi thực hiện tốt đúng theo yêu cầu, hiệu quả đạt trên 90%.
- Không tốn kém.
- Không có ảnh hưởng dài hạn hay toàn thân.
- Không đòi hỏi phải sử dụng thuốc hay dụng cụ.
- Nâng cao hiểu biết về chu kỳ sinh sản, có thể sử dụng để làm tăng khả năng thụ thai khi cần thiết.
- Bất lợi:
- Đòi hỏi phải kiêng giao hợp nhiều ngày trong một chu kỳ kinh nguyệt, rất khó áp dụng trong trường hợp kinh nguyệt không đều.
- Cần phải theo dõi chu kỳ kinh nguyệt vài tháng trước khi quyết định áp dụng phương pháp.
- Không phù hợp với cặp vợ chồng sống xa nhau, không giao hợp thường xuyên.
- Tỉ lệ thất bại khá cao.
- Cần phải hướng dẫn, huấn luyện để sử dụng có hiệu quả phương pháp này. Người phụ nữ có khả năng xác định được thời kỳ có khả năng sinh sản của mình.
1.3. Phương pháp tránh thai vô kinh cho bú (LAM - lactational amenorrhea method)
- Cho con bú sữa mẹ là cách dinh dưỡng lý tưởng nhất cho con, đồng thời cũng giúp người phụ nữ đẻ thưa ra. Phương pháp cho bú vô kinh chỉ có hiệu quả khi có điều kiện sau:
- Chưa có kinh nguyệt trở lại.
- Người phụ nữ phải nuôi con bằng sữa mẹ hoàn toàn hoặc gần hoàn toàn.
- Đứa trẻ dưới 6 tháng tuổi.
- Nếu một trong ba điều kiện trên không bảo đảm thì phải áp dụng ngay một phương pháp tránh thai bổ trợ khác. Một khi tuân thủ đầy đủ các yêu cầu trên, phương pháp tránh thai này đạt hiệu quả tới 98%. Phương pháp có thể bắt đầu ngay sau khi đẻ, kinh tế, dễ thực hiện, phù hợp với mọi tôn giáo và văn hoá. Đây là phương pháp tránh thai rất đáng được khuyến khích ở các nước đang phát triển, kinh tế còn nhiều khó khăn bởi vì:
- Sữa mẹ có vai trò dinh dưỡng tốt nhất cho con.
- Bú mẹ có tác dụng tránh thai hơn tất cả các phương pháp tránh thai khác cộng lại.
- Là một phương pháp tránh thai quan trọng trong 6 tháng đầu, với hiệu quả cao.
II. CÁC PHƯƠNG PHÁP TRÁNH THAI VÁCH NGĂN
2.1. Bao cao su nam (condom)
- Là phương pháp tránh thai áp dụng cho nam giới, ngày càng được khuyến cáo sử dụng rộng rãi nhằm mục đích tránh thai và đề phòng các bệnh có thể lây truyền qua đường tình dục. Bao cao su nam được sử dụng ở các nước phát triển. Phương pháp tránh thai hoàn toàn có hồi phục, tác dụng tránh thai chỉ có mỗi khi sử dụng bao cao su. Bao cao su là một phương pháp tránh thai có hiệu quả và động viên nam giới tham gia vào việc tránh thai, chia sẻ trách nhiệm kế hoạch hoá gia đình.
- Bao cao su được lắp vào dương vật khi đã căng cứng, trước lúc đưa vào âm đạo. Động tác lắp nhẹ nhàng tránh gây rách bao. Sau khi đã phóng tinh phải rút dương vật và bao cao su ra ngay.
- Ở những cặp vợ chồng có kinh nghiệm sử dụng và thực sự muốn sử dụng thì tỉ lệ thất bại vào khoảng 3 thai nghén cho 100 phụ nữ sử dụng trong một năm. Tỉ lệ thất bại có thể cao hơn trong năm đầu. Nguyên nhân thất bại là do sử dụng không đều đặn hay không đúng quy cách, bao cao su đã bị hư hỏng do điều kiện bảo quản kém. Ngày nay tỉ lệ thất bại có giảm đi nhiều vì người ta đã sử dụng thêm chất diệt tinh trùng đồng thời là chất bôi trơn. Dùng bao cao su nam có tác dụng rất lớn đề phòng các bệnh lây truyền qua đường tình dục (lậu, giang mai, Trichomonas, Chlamydia, Herpes và nhất là HIV). Tuy nhiên khả năng bảo vệ không phải là tuyệt đối. Người ta còn thấy rằng bao cao su có tác dụng đề phòng và cải thiện tổn thương nghi ngờ ở cổ tử cung, bảo vệ phụ nữ khỏi bị ung thư cổ tử cung và viêm nhiễm tiểu khung.
- Lợi ích:
- Không có ảnh hưởng toàn thân hay dài hạn.
- Hiệu quả tránh thai cao khi sử dụng đúng cách.
- Người sử dụng dễ dàng tiếp cận (bán rộng rãi trên thị trường), có thể kiểm tra được chất lượng.
- Là một phương pháp tốt phòng tránh các bệnh có thể lây truyền qua đường tình dục kể cả HIV/AIDS.
- Bất lợi:
- Cần phải bảo quản đúng cách, ở những nơi quá nóng, ẩm, có ánh sáng mặt trời, thời gian bảo quản trên 3 năm làm giảm chất lượng bao cao su, có nguy cơ dễ bị rách khi sử dụng.
- Chỉ dùng được một lần, sau khi giao hợp cần tìm chỗ vứt bỏ.
- Có thể ảnh hưởng đến khoái cảm trong lúc giao hợp.
- Cần phải có nguồn cung cấp đều đặn.
- Đôi khi có người bị dị ứng với latex.
2.2. Tránh thai trong âm đạo
- Có nhiều phương pháp như màng ngăn âm đạo, bao cao su nữ, viên sủi, kem, miếng sốp, viên đặt... Cơ chế tác dụng có thể là màng ngăn cơ học, màng ngăn lý học, nhưng bao giờ cũng có kèm theo chất diệt tinh trùng được bổ sung vào. Tất cả các biện pháp này đều có tác dụng tránh thai nhất thời, dễ dàng phục hồi sau khi ngừng sử dụng.
- Thuốc diệt tinh trùng là những hoá chất mà hoạt chất có thể là một trong các chất sau: clorua benzalkonium (BZK), hexyl-resorcinol, 9-nonoxynol (N9). Các thuốc có thể có nhiều dạng như kem, bọt, giấy, viên đạn, viên sủi bọt được đặt vào âm đạo. Cơ chế tác dụng: làm bất hoạt tinh trùng và về mặt vật lý chặn không cho tinh trùng vào cổ tử cung. Thuốc còn tác dụng diệt vi khuẩn. Muốn tăng tác dụng tránh thai đối với các thuốc diệt tinh trùng, nên đặt trước khi giao hợp khoảng 10 phút, đặt sâu vào trong âm đạo, tiếp xúc với cổ tử cung. Bảo vệ tránh thai bắt đầu 10-15 phút sau khi đặt và thường có hiệu quả trong 1 giờ. Để có kết quả tối đa nên dùng thuốc phối hợp với một màng ngăn. Tránh tắm rửa trong vòng 6 giờ sau khi giao hợp. Trong trường hợp sử dụng đúng cách, tỉ lệ thất bại không vượt quá 5 thai nghén cho 100 phụ nữ/năm (1984).
- Lợi ích:
- Không có ảnh hưởng dài hạn hay toàn thân.
- Thích hợp cho những cặp vợ chồng không thường xuyên giao hợp, sống xa
- Có thể hạn chế một số bệnh lây truyền qua đường tình dục.
- Bất lợi:
- Cần có nguồn cung cấp đáng tin cậy, giá thành tương đối đắt.
- Tỉ lệ thất bại còn khá cao.
- Có thể gây một số phản ứng phụ tại chỗ (ngứa, kích thích, bỏng rát...), ngoại lệ có thể gặp hội chứng choáng nhiễm độc.
III. THUỐC VIÊN TRÁNH THAI
Thuốc viên tránh thai là một phương pháp tránh thai có hồi phục. Tuy theo thành phần của viên thuốc người ta có thể chia ra các loại sau:
- Viên tránh thai phối hợp: trong thành phần có estrogen và progestin.
- Viên progestin: trong thành phần chỉ có progestin.
3.1. Viên tránh thai phối hợp
3.1.1. Các dạng thuốc
- Nếu dựa vào hàm lượng estrogen chứa trong viên thuốc, người ta có thể chia ra các loại sau:
- Viện tránh thai liều lớn: hàm lượng ethinyl-estradiol (EE) có trong mỗi viên thuốc là 50mg. Viên estro-progestatif cổ điển chứa 50mg ethinyl-estradiol (EE), có dạng kết hợp hay dạng kế tiếp (viên chứa 50mg ethinyl-estradiol đầu tiên xuất hiện năm 1964). Progestin là thành phần tránh thai chủ yếu, estrogen bổ sung nhằm tránh tác dụng gây ra máu thấm giọt của progestin.
- Viên tránh thai liều nhỏ: hàm lượng ethinyl-estradiol (EE) chứa trong mỗi viên thuốc là từ 20-40mg (viên chứa 30mg ethinyl-estradiol xuất hiện đầu tiên năm 1974). Chính vì estrogen trong viên thuốc đã gây ra các tác dụng không mong muốn, do đó người ta ngày càng cố gắng hạ thấp liều lượng estrogen trong mỗi viên thuốc.
- Nếu dựa vào cách phối hợp giữa hai loại nội tiết estrogen và progestin, người ta có thể chia ra các loại sau:
- Viên tránh thai phối hợp: hàm lượng ethinyl-etradiol và progestatif giống nhau trong mọi viên của vỉ thuốc (eugynon, ovidon, microgynon, rigevidon, marvelon...).
- Dạng kế tiếp: phần đầu của vỉ thuốc là các viên chỉ chứa estrogen, phần sau của vỉ thuốc là các viên chứa cả estrogen và progestatif.
- Hai pha: hàm lượng ethnyl-estradiol và progestatif thay đổi một lần trong vỉ thuốc.
- Ba pha: hàm lượng ethnyl-estradiol và progestatif thay đổi hai lần trong vỉ thuốc.
3.1.2. Cơ chế tác dụng
- Tác dụng tránh thai là do nhiều cơ chế phối hợp, bổ sung lẫn nhau. Tác dụng quan trọng nhất là ức chế phóng noãn do ức chế cả trục dưới đồi - tuyến yên, dẫn đến ức chế chế tiết FSH, làm mất đỉnh LH. Các hormon chứa trong viên thuốc làm thay đổi cấu trúc của nội mạc tử cung thường gây teo nội mạc do tác dụng của progestin, không thích hợp cho trứng làm tổ. Viên thuốc tránh thai thường làm chất nhầy cổ tử cung đặc quánh lại ngăn cản tinh trùng xâm nhập vào buồng tử cung. Vai trò nổi trội của từng cơ chế khác nhau tuỳ theo loại thuốc. Nói tóm lại viên thuốc tránh thai tác động lên ba nơi, một ở trung tâm dưới đồi - tuyến yên, hai ở nội mạc tử cung, ba là chất nhầy cổ tử cung.
3.1.3. Hiệu quả tránh thai
- Hiệu quả của viên thuốc tránh thai phải nói là tuyệt vời, với điều kiện uống đều đặn, không được quên. Nói chung tỉ lệ thất bại rất thấp, chỉ số Pearl nhỏ hơn 1, có nghĩa là có dưới 1 trường hợp có thai ngoài ý muốn trong số 100 phụ nữ sử dụng trong 1 năm, cụ thể:
- Viên cổ điển: 0,15-0,45 thai nghén cho 100 phụ nữ/năm.
- Viên liều nhỏ: 0,4-0,7 thai nghén cho 100 phụ nữ/năm.
- Lợi ích:
- Kinh nguyệt đều, giảm lượng máu kinh, giảm hiện tượng thống kinh, giảm nang buồng trứng cơ năng (giảm 270 lần) và viêm vòi tử cung, giảm hội chứng trước kinh, giảm ung thư buồng trứng và nội mạc tử cung (loại viên kết hợp) (giảm 2 lần), giảm các bệnh vú lành tính (giảm 4 lần) và có thể cả ung thư vú, giảm viêm khớp dạng thấp. Người ta đã quan sát thấy tỉ lệ chửa ngoài tử cung giảm đi khi dùng viên thuốc tránh thai (giảm 90%). Không có nguy cơ tăng bệnh lý tim mạch, bệnh lý gan với điều kiện không hút thuốc lá.
- Hiệu quả tránh thai cao, phương pháp tránh thai có hồi phục, dễ sử dụng.
- Bất lợi:
- Hoàn toàn không có liên quan đến giao hợp.
- Cần cung cấp đều đặn viên thuốc.
- Làm giảm lượng sữa mẹ, nên không được dùng khi đang cho con bú.
- Đôi khi gây cảm giác như nghén.
- Rối loạn điều hoà chuyển hoá đường gây tăng insulin, dung nạp đường giảm đi có xu hướng tăng đường máu. Estrogen và cả progesteron có thể là nguyên nhân.
- Tăng triglycerid và cholesterol do tác dụng của ethinyl-estradiol lên gan. Mức độ tác dụng phụ thuộc vào nồng độ estrogen. Estrogen gây giảm LDL cholesterol (low-density lipoprotein) và gây tăng HDL cholesterol (high-density lipoprotein), hậu quả làm tăng bệnh lý tim mạch. Người ta thấy tỉ lệ cao viêm tắc tĩnh mạch sâu và huyết khối động mạch phổi ở những người dùng viên thuốc tránh thai (cao gấp 3-11 lần so với người không dùng).
- Tăng đông máu mà chưa biết chính xác cơ chế, làm tăng độ kết dính tiểu cầu, làm tăng tổng hợp và một số yếu tố đông máu. Cuối cùng viên thuốc tránh thai loại này làm tăng nguy cơ bị tắc mạch huyết khối.
- Gây ứ mật, vàng da do ứ mật, làm tăng sỏi túi mật. Chống chỉ định dùng viên thuốc tránh thai khi trong tiền sử có những dấu hiệu này.
- Riêng đối với viên thuốc tránh thai loại kế tiếp vì phần đầu không có progestatif hình như làm tăng tỉ lệ mắc ung thư nội mạc tử cung sau này. Chính vì lý do này mà không nên sử dụng loại viên này kéo dài trong nhiều năm.
- Có thể gây ra một số biến chứng hiếm gặp về tuần hoàn. Nguy cơ tăng lên đối với phụ nữ trên 35 tuổi nghiện thuốc lá hoặc có các vấn đề sức khoẻ khác.
3.1.4. Chống chỉ định dùng viên thuốc tránh thai
- Chống chỉ định tuyệt đối:
- Đang có thai dù rằng người ta không thấy tác hại của viên thuốc tránh thai đối với mẹ hoặc thai khi dùng thuốc này trong thời kỳ mang thai.
- Thời kỳ cho con bú vì có khả năng ảnh hưởng đến tiết sữa, tăng nguy cơ bị huyết khối và trẻ sơ sinh có thể bị ảnh hưởng khi phải tiếp xúc với hormon steroid.
- Tiền sử huyết khối động mạch hay tĩnh mạch.
- Bệnh lý có nguy cơ bị huyết khối: bệnh tim mạch, phải nằm lâu tại chỗ, phẫu thuật lớn.
- Tiền sử hay hiện tại có thiếu máu cơ tim.
- Tăng huyết áp.
- Tai biến mạch máu não (tiền sử hay đang điều trị).
- Tăng lipid máu.
- Đái tháo đường lệ thuộc insulin.
- Bệnh lý gan tiến triển, tiền sử vàng da ứ mật khi có thai, tiền sử ngứa khi có thai, viêm gan virus, xơ gan, ung thư gan.
- Bệnh lý của nguyên bào nuôi (chửa trứng, chorio).
- Các bệnh ung thư thuộc nội tiết: ung thư nội mạc tử cung, ung thư vú.
- Nghiện thuốc lá ở người trên 35 tuổi.
- Chống chỉ định tương đối:
- Béo phì.
- Tiền sử gia đình có tăng lipid máu, đái tháo đường, tai biến mạch máu não.
- Trong khi có thai tăng cân quá mức hay bị huyết áp cao.
- Cường tuyến giáp trạng.
- U xơ tử cung.
- Đái tháo đường không lệ thuộc insulin.
3.1.5. Một số tình huống khi dùng viên thuốc tránh thai
- Quên uống thuốc: nếu quên một viên vào buổi tối thì uống bù viên quên vào sáng ngày hôm sau, tối hôm sau vẫn uống như thường lệ. Nếu quên uống từ hai viên trở lên thì tốt nhất là ngừng thuốc, vứt vỉ thuốc dở đi, đợi ra máu do tụt nội tiết rồi bắt đầu dùng vỉ thuốc mới.
- Có cần ngừng tạm thời định kỳ viên thuốc tránh thai không ? Không cần thiết nếu mọi theo dõi vẫn bình thường. Cho đến nay không có lý lẽ khoa học nào buộc phải ngừng tạm thời có định kỳ viên thuốc tránh thai. Chỉ ngừng dùng thuốc khi muốn có con, phải phẫu thuật (ngừng trước khi mổ 4 tuần) và khi có dấu hiệu bất thường (nhức đầu, đau vú, huyết áp cao...) Người ta khuyên nên ngừng thuốc thước khi có thai ít nhất là 3 tháng để nội mạc tử cung trở về bình thường, hạn chế tỉ lệ đa thai do hiệu ứng nhảy vọt. Có thai khi đang dùng thuốc (vì quên thuốc), diễn biến của thai nghén hoàn toàn bình thường, không có chỉ định phá thai.
- Sau nạo, hút thai nên chỉ định dùng loại viên kế tiếp để giúp cho nội mạc tử cung tái tạo tốt, hạn chế dính buồng tử cung.
3.2. Viên tránh thai chỉ có progestin
- Các dạng thuốc:
- Liều nhỏ, dùng liên tục không có ngày nghỉ thuốc, bắt đầu uống vào ngày đầu của vòng kinh, nên uống vào một giờ trong ngày (tốt nhất là uống vào bữa ăn tối).
- Liều lớn: các progestatif đơn thuần lớn có thể dùng để tránh thai. Chính Pincus, Chang và Rock đã đề xuất phương pháp tránh thai bằng progestatif đơn thuần, liều lớn vào năm 1954. Các progestatif như Lutenyl (nomegestrol), Surgestone (promegeston), Androcur (cyproteron), Luteran (chlormadion) dùng từ ngày thứ 5-25 của vòng kinh cho phép tránh thai an toàn như viên estro- progestatif. Tuy nhiên sử dụng các progestatif ở dạng này nhằm mục đích điều trị là chủ yếu, tác dụng tránh thai mặc nhiên có.
- Cơ chế tác dụng: làm quánh đặc chất nhầy cổ tử cung, ngăn cản tinh trùng xâm nhập lên buồng tử cung, làm teo nội mạc tử cung không thích hợp cho trứng làm tổ, ức chế phóng noãn, làm cho hoàng thể tiêu sớm. Viên progestatif đơn thuần liều nhỏ có rất ít tác dụng không mong muốn. Vì thuốc ức chế không hoàn toàn trục dưới đồi - tuyến yên, vẫn có chế tiết estrogen nội sinh nên chống chỉ định trong trường hợp có bệnh vú. Khi mới dùng loại thuốc này có thể có rồi loạn kinh nguyệt: kinh không đều, vô kinh, ra máu giữa kỳ kinh... Có thể sử dụng viên thuốc này khi đang cho con bú mà không ảnh hưởng đến tiết sữa.
- Tỉ lệ thất bại:
- Progestin liều nhỏ, dùng liên tục: 1-1,6 thai nghén cho 100 phụ nữ sử dụng năm.
- Progestin liều lớn: 0,5 thai nghén cho 100 phụ nữ sử dụng năm.
- Lợi ích:
- Hiệu quả tránh thai cao, phương pháp có hồi phục, không ảnh hưởng đến khả năng sinh sản sau này.
- Không làm giảm lượng sữa mẹ, hoàn toàn có thể dùng được trong giai đoạn đang cho con bú.
- Phù hợp với những phụ nữ có chống chỉ định dùng estrogen (đái đường, tăng huyết áp, bệnh tim mạch...).
- Bất lợi:
- Cần phải cung cấp đều đặn viên thuốc.
- Hiệu quả không cao bằng viên thuốc tránh thai kết hợp.
- Đôi khi gây chảy máu thấm giọt.
- Ngoài ra còn viên thuốc tránh thai khẩn cấp nên dùng cho những giao hợp không thường xuyên. Phương pháp tránh thai khẩn cấp phổ biến nhất đã được sử dụng ở nhiều quốc gia trong vòng 20 năm qua là uống tăng liều viên thuốc tránh thai kết hợp. Cụ thể có thể dùng các loại như: rigevidon, ideal, microgynon... với liều như sau:
- Uống 4 viên trong vòng 72 giờ sau cuộc giao hợp không được bảo vệ (liều khởi đầu này uống càng sớm càng tốt, nên uống trong vòng 8 giờ sau giao hợp).
- Uống 4 viên nữa sau liều thứ nhất 12 giờ đồng hồ.
- Nếu là viên cổ điển chứa 50mcg thì dùng 2 lần cách nhau 12 giờ, mỗi lần 2 viên.
- Một phương pháp khác là dùng viên postinor chứa 750mcg levonorgestrel: uống 1 viên trong vòng 72 giờ sau cuộc giao hợp không được bảo vệ, uống thêm 1 viên sau liều thứ nhất 12 giờ đồng hồ.
- Phương pháp tránh thai khẩn cấp ngăn ngừa hầu hết các trường hợp thụ thai nhưng không có hiệu quả hoàn toàn 100%. Nó chỉ ngăn ngừa được 3/4 số trường hợp mang thai lẽ ra phải xảy ra.
- Viên thuốc tránh thai là một phương pháp tránh thai có hiệu quả rất cao, sử dụng đơn giản. Tuy nhiên cần tôn trọng chống chỉ định và một hệ thống cung cấp thuốc thường xuyên cho khách hàng.
3.3. Thuốc tiêm tránh thai
- Thuốc tiêm tránh thai là một phương pháp có hiệu quả cao, tác dụng lâu dài, có hồi phục, bảo đảm sự kín đáo và tiện lợi cho người dùng. Phương pháp này có thể dùng cho phụ nữ đang cho con bú sau khi sinh được 6 tuần.
- Depo-provera (DMPA - medroxyprogesteron acetat) 150mg tiêm bắp một mũi có tác dụng tránh thai trong 3 tháng.
- Noristerat (norethisteron enantat) 200mg tiêm bắp, ba mũi đầu tiêm cách nhau 8 tuần, các mũi tiếp theo tiêm cách nhau 12 tuần hoàn toàn đảm bảo tác dụng tránh thai.
- Cả hai loại thuốc này đều có bản chất là progestatif, tác dụng tránh thai là nhờ làm teo nội mạc tử cung, làm quánh đặc chất nhầy cổ tử cung và ức chế phóng noãn. Tỉ lệ thất bại vào khoảng 1 thai nghén cho 100 phụ nữ năm. Tác dụng không mong muốn là gây ra máu thấm giọt hoặc gây vô kinh. Có trường hợp nội mạc tử cung bị teo dẫn đến băng kinh nhất là khi sử dụng kéo dài nhiều năm, lúc đó cần được bổ sung estrogen kịp thời để điều trị. Không nên chỉ định dùng phương pháp tránh thai này cho người đang có bất thường về kinh nguyệt.
3.4. Mảnh ghép tránh thai
- Mảnh ghép tránh thai là phương pháp tránh thai có hồi phục, được dùng phổ biến ở các nước đang phát triển, đặc biệt là ở Indonesia. Mảnh ghép gồm có 6 thanh, mỗi thanh chứa 6mg levonorgestrel, vỏ bằng silastic. Progestatif nhả ra với tốc độ chậm. Khi mới cấy, lượng progestin được giải phóng mỗi ngày khoảng 80mg. Sau một số năm lượng progestin giải phóng hàng ngày chỉ còn khoảng 25mg. Vì thế tác dụng tránh thai giảm dần đi theo thời gian. Progestin làm ức chế phóng noãn, làm đặc chất nhầy cổ tử cung ngăn cản tinh trùng xâm nhập lên cao và làm teo nội mạc tử cung không thuận lợi cho trứng làm tổ. Thời gian tác dụng trong 5 năm. Tỉ lệ thất bại thấp: 0,2 thai nghén cho 100 người sử dụng trong năm đầu. Hiệu quả này có giảm đi đôi chút đối với phụ nữ nặng trên 70kg. Nhược điểm chính của phương pháp này là kinh ít, vô kinh hay gây ra máu giữa kỳ kinh. Ngoài ra có thể gặp nhức đầu, chóng mặt, tăng cân và nang buồng trứng lành tính. Mảnh ghép dùng được cả khi đang cho con bú. Gần đây xuất hiện implanon chỉ có một thanh dài 4cm, đường kính 2mm chứa 68mg etonogestrel mà chất chuyển hóa có hoạt tính sinh học là desogestrel. Hiệu quả tránh thai trong thời gian 3 năm. Hàm lượng hormon giải phóng ra khỏi thanh trong thời gian đầu là 60m g/ngày, ở cuối năm thứ hai giảm còn 30mg/ngày. Hiệu quả tránh thai rất cao, người ta đã theo dõi 53.530 vòng kinh không xảy ra trường hợp thất bại nào.
IV. DỤNG CỤ TỬ CUNG
4.1. Mở đầu
- Từ những năm 1960, dụng cụ tử cung đã được sử dụng rộng rãi trên thế giới như một phương pháp tránh thai mà cơ chế tác dụng của nó người ta đã biết từ rất lâu.
- Dụng cụ tử cung (DCTC) còn gọi là vòng tránh thai được sử dụng rộng rãi nhất ở nước ta. DCTC làm bằng chất dẻo, có chứa muối barium, vì vậy cản quang với tia X. Hiện nay để làm tăng khả năng tránh thai, người ta tiêm vào DCTC đồng (năm 1969), bạc, hormon (progestatif năm 1977)...
4.2. Phân loại DCTC
- Phân loại theo hình dạng:
- DCTC kín: vòng Ota, vòng Dana...
- DCTC ho: TCu, Multiload...
- Phân loại theo cấu trúc:
- DCTC không có hoạt chất: thế hệ đầu tiên của DCTC, có cấu tạo bằng polyethylen (Dana, Lippes...).
- DCTC có đồng (vòng TCu) xuất hiện vào giữa những năm 70, có nhiều dạng khác nhau. Đồng có hoạt tính sinh học, giúp cho DCTC vẫn giữ được hoạt tính trong khi kích thước nhỏ đi. Đặt DCTC này ít gây đau hơn, ít gây khó chịu hơn nhưng tỉ lệ rơi DCTC cao hơn so với loại DCTC không có hoạt chất. DCTC loại TCu 380A (đưa vào sử dụng năm 1988, đồng có tiết diện 380mm) có thời gian tác dụng kéo dài 10 năm. Vòng Nova T với sợi dây kim loại là hỗn hợp của đồng và bạc có thời gian tác dụng trong 5 năm.
- DCTC có chứa progestatif. Vòng Progestasert có hình chữ T, thân chữ T là nơi chứa progesteron, hormon này giải phóng từ từ phát huy tác dụng tránh thai. Vòng này có tác dụng trong 5 năm. DCTC loại này làm cho lượng máu kinh ít đi, đôi khi gây ra chảy máu giữa kỳ kinh. Gần đây xuất hiện vòng Mirena chứa levonorgestrel có tác dụng trong 5 năm.
Hiện nay chúng ta sử dụng phổ biến các loại DCTC là: TCu 380A (thời gian sử dụng là 10 năm), Multiload 375 (5 năm) và Multiload 250 (3 năm).
4.3. Cơ chế tác dụng của DCTC
Cơ chế tác dụng của DCTC nhất là loại DCTC không có hoạt chất chưa hoàn toàn sáng tỏ. DCTC gây phản ứng viêm tại chỗ, làm thay đổi chức năng của nội mạc tử cung, dẫn đến phản ứng của lysosom lên phôi nang, có thể có hiện tượng thực bào lên tinh trùng. Thực tế lâm sàng người ta đã quan sát thấy tỉ lệ có thai tăng lên khi dùng DCTC phối hợp các thuốc chống viêm. Đây là cơ chế tác dụng tránh thai đầu tiên của DCTC. Người ta còn kể ra vai trò của DCTC làm thay đổi hoạt động nhu động của vòi tử cung, trứng về buồng tử cung sớm hơn bình thường không phù hợp giai đoạn của niêm mạc tử cung đón trứng làm tổ. Nhưng cũng có nhiều tác giả phản đối cơ chế này. Đối với DCTC có hoạt chất, đồng có tác dụng gây độc cho giao tử (cụ thể là gây độc cho tinh trùng), gây biến đổi mạnh niêm mạc tử cung cản trở trứng làm tổ ở buồng tử cung, làm thay đổi thành phần chất nhầy cổ tử cung, cản trở tinh trùng xâm nhập lên buồng tử cung. DCTC chứa progestatif có ảnh hưởng đến nhu động của vòi tử cung, chất nhầy cổ tử cung, thay đổi tính chất của nội mạc tử cung. Hậu quả các yếu tố này trở nên bất lợi cho quá trình thụ tinh và làm tổ của trứng.
4.4. Đặt, tháo, thay DCTC
- Đặt, tháo DCTC vào lúc mới sạch kinh là thời điểm tốt nhất vì cổ tử cung hé, thao tác dễ dàng và quan trọng hơn cả là chưa có hiện tượng thụ thai. Không nên đặt DCTC ngay sau đẻ vì tỉ lệ tụt DCTC rất cao. Người ta khuyến cáo nên đặt DCTC ít nhất sau đẻ 8 tuần (giảm tỉ lệ tụt DCTC và giảm tỉ lệ thủng tử cung). Sau nạo thai, hút thai cũng nên đợi hành kinh trở lại một lần rồi mới đặt DCTC.
- Thay DCTC: đối với DCTC không có hoạt tính có thể để rất lâu trong tử cung. DCTC loại TCu 380A có tác dụng trong vòng 10 năm. Các loại DCTC chứa progestatif nên thay hàng năm
4.5. Chỉ định dùng DCTC
- Lý tưởng là dùng cho phụ nữ đã có con, bộ máy sinh dục bình thường, có nguyện vọng muốn tránh thai. Tử cung có sẹo mổ lấy thai vẫn đặt được DCTC.
4.6. Chống chỉ định
- Chống chỉ định tuyệt đối:
- Có thai.
- Nhiễm khuẩn đường sinh dục.
- Rối loạn đông máu.
- Bệnh lý tim mạch.
- Ung thư cơ quan sinh dục.
- Chống chỉ định tương đối:
- Buồng tử cung bất thường (u xơ, dị dạng...).
- Đang được điều trị bằng thuốc chống đông máu.
- Tiền sử nhiễm khuẩn đường sinh dục trên.
- Tiền sử chửa ngoài tử cung.
- Chưa có con.
4.7. Biến chứng của DCTC
- Đau tiểu khung hay gặp do tử cung có cơn co, dùng thuốc giảm đau không đặc hiệu cho kết quả tốt. Đôi khi do DCTC quá to, tử cung co bóp có xu hướng tống DCTC ra ngoài.
- Thống kinh có thể gặp đối với DCTC bất hoạt hay có đồng vị nồng độ prostaglandin cao. Gặp trường hợp này có thể đổi loại DCTC nhiều khi có kết quả. Rối loạn kinh nguyệt là nhược điểm hay gặp nhất, chiếm 10-15% số trường hợp buộc phải tháo DCTC trong năm đầu sau khi đặt. Điều trị bằng thuốc chống tiêu sợi huyết, thuốc bảo vệ thành mạch và thuốc kháng prostaglandin. thông thường nhất là tháo DCTC để thay bằng loại DCTC khác hay dùng biện pháp tránh thai khác.
- Tụt DCTC từ 5-20% trong năm đầu sử dụng. Các yếu tố có ảnh hưởng đến tỉ lệ tụt DCTC là: tuổi, số lần đẻ, loại DCTC, kinh nghiệm của người đặt, thời điểm đặt DCTC... Hầu hết hay gặp tụt DCTC trong vòng 3 tháng đầu sau khi đặt. Có đến 20% số trường hợp tụt DCTC mà không biết.
- Thủng tử cung rất ít gặp (khoảng 1,2/1000 lần đặt). Phát hiện ngay lúc đặt thì lấy DCTC và điều trị bảo tồn tử cung
- DCTC chui vào ổ bụng có thể là vào ổ bụng ngay lúc đặt (thủng tử cung DCTC vào ổ bụng mà không phát hiện ra) hay chui dần dần trong thời gian sau này. Chẩn đoán được là vì không thấy DCTC trong tử cung (siêu âm không thấy, lấy DCTC không được), chụp tử cung có bơm thuốc cản quang thấy DCTC ở ngoài tử cung. Cách xử trí là DCTC đặc biệt là loại DCTC kín hay có đồng.Có thể mở bụng hay dùng nội soi để lấy DCTC trong ổ bụng.
- Nhiễm khuẩn sinh dục là một biến chứng nặng có thể gây vô sinh. Tỉ lệ mắc thay đổi tuỳ theo thống kê từ 3-9%. Nguy cơ nhiễm khuẩn ở người mang DCTC cao hơn so với người dùng viên thuốc tránh thai hay những người không dùng biện pháp tránh thai. Bệnh sinh của nhiễm khuẩn là do vai trò của vi chấn thương, thay đổi viêm ở nội mạc tử cung, dây của DCTC đã phá vỡ hàng rào ngăn cách ở cổ tử cung, đôi khi còn là yếu tố dẫn truyền nhiễm khuẩn. Khởi đầu thường kín đáo (đau tiểu khung, sốt nhẹ, rong huyết, chất nhầy cổ tử cung đục, bẩn..), điều trị bằng kháng sinh phối hợp cho kết quả tốt, chưa cần phải tháo DCTC. Nếu điều trị không tốt có thể dẫn đến viêm vòi tử cung, áp xe buồng trứng, viêm phúc mạc tiểu khung.
- Có thai cùng với DCTC gặp với tỉ lệ từ 0,5-5 phụ nữ cho 100 người sử dụng trong một năm. Tỉ lệ sảy thai với nguy cơ bị nhiễm khuẩn là rất cao. Không bắt buộc phải tháo DCTC trong trường hợp muốn giữ thai. Cuộc chuyển dạ không có gì đặc biệt.
- DCTC và chửa ngoài tử cung: người mang DCTC có nguy cơ bị chửa ngoài tử cung cao gấp 4-5 lần so với người mang DCTC. Điều đó cho thấy DCTC có tác dụng không cho thai làm tổ trong buồng tử cung nhưng không ngăn được thai làm tổ ở ngoài buồng tử cung. Tuy nhiên không có một nghiên cứu nào thật chắc chắn khẳng định DCTC gây ra chửa ngoài tử cung.
4.8. Có thai lại sau tháo DCTC
Một khi muốn có thai thì tháo DCTC. Nói chung thủ thuật tháo DCTC rất đơn giản. Tỉ lệ có thai lại sau tháo DCTC:
- 30% sau 1 tháng.
- 50% sau 3 tháng.
- 70% sau 1 năm.
- 90% sau 2 năm.
- 10% bị vô sinh thứ phát có thể do nhiễm khuẩn vòi tử cung.
4.9. Hiệu quả tránh thai
- Đối với loại DCTC không có hoạt chất, hiệu quả tránh thai đạt 95-96% phụ nữ/năm (chỉ số Pearl). Hiệu quả tránh thai còn cao hơn nữa khi sử dụng DCTC có hoạt chất (kim loại hay nội tiết) đạt tới 99% phụ nữ/năm. Ở nước ta hiện nay, DCTC là phương pháp tránh thai được sử dụng phổ biến nhất, hiệu quả tránh thai cao, ý nghĩa lớn về kinh tế.
V. TRIỆT SẢN NAM, NỮ
Phương pháp tránh thai bằng phẫu thuật có thể áp dụng cho nữ giới hoặc cho nam giới. Cho đến nay nói chung triệt sản vẫn được coi là phương pháp tránh thai vĩnh viễn, không hồi phục. Cần nắm vững vấn đề này và tiến hành tư vấn đầy đủ cho cặp vợ chồng khi có yêu cầu triệt sản. Họ biết chắc chắn rằng không thể có khả năng sinh đẻ sau khi đã triệt sản (nếu không mổ nối lại vòi tử cung hoặc ống dẫn tinh).
5.1. Triệt sản nữ
Nguyên tắc của triệt sản nữ là làm gián đoạn hai vòi tử cung dẫn đến noãn không gặp được tinh trùng, hiện tượng thụ tinh không xảy ra.
5.1.1. Thời điểm triệt sản
- Trong lúc mổ lấy thai, triệt sản vì lý do y học (bệnh mạn tính nặng, thương tổn đường sinh dục...).
- Sau đẻ đường âm đạo, đáy tử cung còn ở cao gần rốn, kỹ thuật triệt sản dễ dàng, không kéo dài thời gian nằm viện. Nên tiến hành triệt sản trong vòng 72 giờ sau khi đẻ nhằm hạn chế nhiễm khuẩn ngược dòng ở vòi tử cung. Triệt sản sau đẻ có một số hạn chế như: có thể bị chảy máu sau đẻ, tình trạng sức khoẻ của đứa trẻ chưa thật chắc chắn...
- Triệt sản sau nạo thai, hút thai. Chỉ nên tiến hành triệt sản khi bảo đảm chắc chắn không sót thai, sót rau.
- Triệt sản trong một vòng kinh bình thường, tốt nhất nên tiến hành thủ thuật ở nửa đầu của vòng kinh, nhằm đảm bảo khách hàng chưa có thai
5.1.2. Triệt sản có thể thực hiện qua
- Mở bụng thông thường (triệt sản trong khi tiến hành mổ lấy thai, mổ chửa ngoài tử cung, mổ khối u buồng trứng...).
- Mở bụng nhỏ (minilap) được áp dụng trong trường hợp chỉ làm triệt sản hai vòi tử cung với một đường rạch bụng dài khoảng 3-4cm. Phương pháp này hay được thực hiện khi người ta tiến hành chiến dịch triệt sản cho một số đông khách hàng ở một địa điểm tại chỗ nào đó (chỉ cần gây tê tại chỗ đồng thời có cần nâng, và quay tử cung).
- Đường âm đạo: đi qua cùng đồ sau của âm đạo để tới hai vòi tử cung. Nhiều phẫu thuật viên không quen với phương pháp này. Không khuyến cáo thực hiện phương pháp này khi triệt sản cho số đông khách hàng và chưa quen
- làm tốt.
- Qua nội soi ổ bụng: nhược điểm của phương pháp là cần có trang bị dàn máy nội soi, kíp phẫu thuật viên được huấn luyện thành thạo với phẫu thuật nội soi. Phương pháp này cũng không thể thực hiện cho số đông khách hàng trong một chiến dịch được.
- Qua soi buồng tử cung, có nhiều cách thức triệt sản như bơm silastic vào hai vòi tử cung, đặt dụng cụ vào vòi tử cung (J. Hamou), dùng laser YAG phá huỷ phần kẽ vòi tử cung (phương pháp này có tỉ lệ thất bại khá cao, khoảng 10-30%).
5.1.3. Các kỹ thuật triệt sản hai vòi tử cung
Các kỹ thuật thắt, cắt hai vòi tử cung thường được làm ở đoạn eo của vòi tử cung, cách sừng tử cung khoảng độ 2cm, ở khoảng vô mạch của mạc treo vòi tử cung.
- Phương pháp Pomeroy đơn giản, được áp dụng phổ biến nhất. Nhấc một đoạn eo vòi tử cung lên, buộc lại với nhau và cắt phần vòi tử cung vừa mới nhấc lên (khoảng 1cm). Sau khi cắt xong, hai đầu vòi tử cung còn lại nằm cạnh như khẩu súng hai nòng. Một điểm hết sức quan trọng là dùng chỉ tiêu (catgut) để buộc vòi tử cung đã cắt cụt (ở 2 đầu). Sau này chỉ tiêu đi, hai đầu của vòi tử cung nằm cách xa nhau. Đây là phương pháp được áp dụng phổ biến nhất hiện nay ở nước ta. Ngoài ra còn nhiều kỹ thuật triệt sản khác như: phương pháp Irving, phương pháp Parkland, phương pháp Madlener, phương pháp Kroener.
- Triệt sản qua soi ổ bụng bằng cách dùng vòng Yoon (1973) kẹp Bleier (1977), kẹp Hulka-Clemens (Hulka - 1973), kẹp Filshie hoặc đốt nhiệt, dao điện lưỡng cực hay đơn cực (nên dùng dao điện lưỡng cực có nhiều ưu điểm hơn so với dao điện đơn cực).
5.1.4. Tỉ lệ thất bại của một số phương pháp triệt sản qua nội soi
Đốt bằng dao đơn cực 3,5/1000
Đốt bằng dao lưỡng cực 1,1/1000
Đốt nhiệt 0,21/1000
Vòng Yoon 1-16/1000
Kẹp Hulka <5/1000
Kẹp Filshie 0,9-4,9/1000
- Trong những năm gần đây có thể tiến hành nối lại hai vòi tử cung sau triệt sản bằng vi phẫu thuật, triệt sản nữ hiện này được coi là phương pháp tránh thai có hồi phục. Cần chú ý tư vấn để khách hàng hiểu được vấn đề trên trước khi quyết định sử dụng dịch vụ này. Kết quả nối lại vòi tử cung phụ thuộc vào mức độ vòi tử cung đã bị phá huỷ, nói chung tỉ lệ thành công khoảng > 70% số trường hợp được nối lại vòi tử cung (nếu triệt sản đúng cách, đầu trong vòi còn ≥ 3cm là dễ thành công).
5.2. Triệt sản nam
- Nguyên tắc của triệt sản nam là cắt hai ống dẫn tinh là đường dẫn tinh trùng từ túi tinh đến ống phóng tinh. Sau khi thắt ống dẫn tinh, khi có xuất tinh thì tinh dịch không còn chứa tinh trùng ở trong đó.
- Triệt sản nam bằng cách thắt hai ống dẫn tinh. Phương pháp phổ biến hiện nay là phương pháp không dùng dao mổ do tác giả Li Shun-Quang ở Trung Quốc đề xuất (1974). Thủ thuật nhanh chóng, người bệnh có thể về nhà ngay. So với triệt sản nữ, triệt sản nam ít nguy hiểm hơn, ít tai biến hơn, giá thành rẻ hơn. Chi phí cho triệt sản nam chỉ bằng 1/4 so với triệt sản nữ. Nhược điểm của triệt sản nam là tác dụng của triệt sản không xuất hiện ngay.
- Sau thủ thuật thắt ống dẫn tinh phải chờ 12 tuần hoặc phải xuất tinh 15- 20 lần cho tinh trùng ở phần cuối của ống dẫn tinh thoát ra hết mới có tác dụng tránh thai. Vì thế trong khoảng thời gian này phải dùng một biện pháp tạm thời khác. Tỉ lệ thất bại của triệt sản nam vào khoảng 1% (1975).
5.3. Ưu nhược điểm của triệt sản
5.3.1. Ưu điểm
- Một phương pháp tránh thai có hiệu quả rất cao, khách hàng an tâm, không còn băn khoăn gì về việc sử dụng biện pháp tránh thai.
- Hiệu quả kinh tế của phương pháp này rất cao, một phương pháp tránh hai “không hồi phục”, một phương pháp tránh thai vĩnh viễn.
- Không có nguy cơ gây ra các tác dụng phụ, không mong muốn.
- Hoàn toàn không ảnh hưởng đến giao hợp, không ảnh hưởng đến ham muốn tình dục, khoái cảm. Thậm chí còn làm tăng nhu cầu tình dục vì không còn phải lo lắng bị có thai ngoài ý muốn.
5.3.2. Nhược điểm
- Là một can thiệp phẫu thuật dù là tiểu phẫu, cho nên có nguy cơ của phẫu thuật: nhiễm khuẩn, nguy cơ gây mê và giảm đau...
- Cần phải có một kíp cán bộ y tế được huấn luyện chu đáo, cần phải có trang thiết bị nhất định.
- Triệt sản nam luôn được coi như một phương pháp tránh thai không có khả năng hồi phục.
- Đã có phẫu thuật nối lại phục hồi ống dẫn tinh nhưng kết quả không cao vì hiện tượng miễn dịch do kháng thể kháng tinh trùng tăng nên khó có tinh trùng đủ cho thụ thai tự nhiên. Nếu cần thì làm hỗ trợ sinh sản (PESA hoặc TESA, ICSI).
Hiện nay có rất nhiều biện pháp tránh thai đạt hiệu quả cao, ít có tác dụng không mong muốn, chi phí ở mức độ chấp nhận được. Nhiều quốc gia và nhiều tổ chức quốc tế nỗ lực, cố gắng áp dụng thật rộng rãi về các biện pháp tránh thai nhằm kiểm soát hiện tượng gia tăng dân số. Về phía khách hàng có quyền được thông tin chi tiết đầy đủ, có quyền được tiếp cận và tự do chọn lựa biện pháp tránh thai phù hợp.
THUỐC, VACCIN, TIA XẠ TRONG THỜI KỲ THAI NGHÉN
Trong khi có thai, thuốc, vaccin và tia xạ có nhiều nguy cơ cho thai. Vấn đề này có thể gặp trong ba tình huống sau:
- Người phụ nữ điều trị thuốc lâu dài và mong muốn có thai.
- Người phụ nữ biết mình có thai, nhưng bị bệnh cần phải điều trị.
- Tình huống cuối cùng rất hay gặp: thuốc, vaccin, tia xạ được dùng cho phụ nữ không biết mình đã có thai.
I. SỬ DỤNG THUỐC TRONG THỜI KỲ CÓ THAI
Người ta biết rằng các thuốc được dùng khi có thai, ít nhiều đều có ảnh hưởng đến thai. Hầu hết các thuốc đều đi qua bánh rau. Nồng độ thuốc ở thai phụ thuộc vào các yếu tố của mẹ (đường dùng, nhịp độ dùng, chuyển hoá thuốc, tuần hoàn tử cung - rau), của bánh rau (tốc độ khuếch tán, chuyển hoá thuốc), của thai (tuần hoàn gan, chuyển hoá thuốc ở gan).
Nguy cơ của thuốc là khác nhau, tuỳ theo giai đoạn thai nghén. Nguy cơ gây dị dạng, gây độc cho thai và gây ung thư là những nguy cơ chủ yếu trong 3 tháng đầu. Sau tháng thứ ba, ảnh hưởng của thuốc được biểu hiện bằng các bệnh lý thai, rối loạn cấu trúc có sẵn (cụt chi), bất thường về tổ chức học (hình thành nang), hay rối loạn chức năng (chậm phát triển tinh thần, vận động).
Trẻ sơ sinh có nguy cơ khi mẹ dùng thuốc. Tất cả các thuốc mà mẹ dùng đều vào đến thai. Khi đẻ, trẻ sơ sinh không còn hệ thống lọc của người mẹ và có khả năng rơi vào tình trạng quá liều. Các tác dụng không mong muốn, có thể quan sát thấy ở trẻ sơ sinh như: nhịp tim chậm, hạ đường huyết do thuốc phong toả beta, giảm trương lực cơ thứ phát do thuốc hướng thần.
Ngoại lệ quan sát thấy hội chứng cai thuốc. Khi còn nằm trong tử cung người mẹ thường xuyên dùng thuốc, sau khi đẻ ra nguồn cung cấp thuốc đột ngột bị cắt đi dẫn đến trẻ bị hội chứng này.
1.1. Các thuốc có nguy cơ gây dị dạng thai rất cao
1.1.1. Thuốc chữa ung thư
- Mọi thuốc chữa ung thư đều gây dị dạng, trên thực nghiệm. Trên người mới chỉ chứng minh được đối với thuốc kháng folic (methotrexat), đối với các thuốc khác chưa chứng minh được vì rất hiếm trường hợp có thai dùng các thuốc này. Trong trường hợp thai nghén xảy ra ở một phụ nữ đã được dùng thuốc chữa ung thư và đã khỏi bệnh, người ta phải nghĩ đến các nguy cơ bất thường nhiễm sắc thể do điều trị và đề nghị chọc ối sớm để xét nghiệm. tránh thai tốt.
- Thực tế khi người phụ nữ được dùng thuốc chữa ung thư thì phải được
1.1.2. Thuốc chữa trứng cá
- Etretimat (Tigason) và isotretinoin (Roaccutane) các thuốc này gây dị dạng hệ thống thần kinh trung ương và khung xương. Rất hiếm khi dùng thuốc này cho phụ nữ ở tuổi sinh đẻ. Nếu bắt buộc phải dùng thuốc thì phụ nữ phải được dùng phương pháp tránh thai rất hiệu quả. Dùng tránh thai trước khi dùng thuốc 1 tháng, kéo dài đến sau khi ngừng điều trị 1 tháng đối với Roaccutane và 24 tháng đối với Tigason.
1.2. Thuốc tác dụng trên hệ thần kinh trung ương
Vào những năm 60 cả thế giới đã biết thảm hoạ Thaldomid, là một thuốc của nhóm này gây ra dị dạng thai.
1.2.1. Thuốc chữa động kinh
Tỉ lệ dị dạng cao gấp 2-3 lần so với quần thể bình thường khi mẹ dùng thuốc chữa động kinh, nếu phối hợp thuốc thì nguy cơ còn cao hơn nữa.
- Trimethadion gây tỉ lệ dị dạng từ 20-50%.
- Depakin: tỉ lệ dị dạng là 1%, gây bất thường khi khép ống thần kinh.
- Dihydan và các thuốc barbituric không rõ gây ra dị dạng thai.
- Barbituric có thể gây cho trẻ sơ sinh hội chứng chảy máu, bất thường về calci, phospho, giảm trương lực cơ và rối loạn phản xạ mút.
1.2.2. Thuốc làm bình thản
- Nhóm benzodiazepin không có tác dụng gây dị dạng rõ ràng. Nó có thể có ảnh hưởng lên trẻ sơ sinh gây giảm trương lực cơ, rối loạn phản xạ mút, thậm chí ngừng thở nếu thuốc có thời gian bán huỷ kéo dài.
- Thực tế thai phụ không được tự ý dùng thường xuyên thuốc này, không ngừng điều trị đột ngột, nên dùng thuốc có thời gian bán huỷ trung bình như seresta.
1.2.3. Thuốc chống trầm cảm
- Có thể dùng IMAO khi có thai, tuy nhiên có thể gây tăng huyết áp.
- Các thuốc imipramin (Tofranil, Anafranil) và amitroptylin (Elavil, Laroxyl) không có nguy cơ gây dị dạng, được thai phụ và sơ sinh dung nạp tốt.
- Các thuốc thuộc nhóm phenothiazin có nguy cơ gây dị dạng thấp, có thể gây hội chứng ngoại tháp cho thai phụ và trẻ sơ sinh. Nên hết sức tránh dùng khi có thai.
1.2.4. Lithium
- Gây dị dạng, nhất là bệnh tim (bệnh Ebstain), phải ngừng điều trị khi có thai. Có thể dùng thuốc khi thai ở quý II và quý III, nhưng với điều kiện liều thấp và chỉ nhỏ liều ra nhiều lần. Không dùng thuốc khi cho con bú.
1.2.5. Thuốc gây mê, giãn cơ
- Halothan và protoxyd nitơ gây dị dạng trên động vật, tốt nhất là tránh khi mới có thai. Gây tê tại chỗ không bị chống chỉ định.
- Các thuốc giãn cơ đi qua được bánh rau với lượng rất ít. Trong thực tế lâm sàng, khoảng thời gian từ lúc tiêm thuốc đến lúc lấy con trong mổ lấy thai là đủ ngắn để thai không bị ảnh hưởng bởi thuốc.
- Trẻ sơ sinh chịu đựng tốt các thuốc giãn cơ và gây mê dùng cho mẹ. Dolargan (pethidin) đi qua bánh rau rất nhanh. Dolargan có thể gây ức chế hộ hấp ở trẻ sơ sinh nếu thời gian từ khi tiêm thuốc đến khi đẻ là dưới 2 giờ.
1.3. Thuốc nội tiết
- Androgen và progestatif (dẫn xuất của norsteroit: norethisteron, levonorgestrel, cũng như danatrol) gây nên nam tính hoá ở thai gái. Do đó các thuốc này bị chống chỉ định khi có thai. Liều nhỏ chứa trong viên thuốc tránh thai thì có thể chấp nhận được.
- Thuốc kháng androgen như cyproteron acetat (androcur) ức chế nam tính hoá của thai ở động vật. Ở người không thấy các tác dụng này.
- Progesteron tự nhiên và các dẫn xuất không bị chống chỉ định.
- Estrogen: người ta đã biết rất rõ diethylstilbestrol (DES, distilbene) gây ra ung thư âm đạo ở các cô gái trẻ mà mẹ dùng thuốc này trong khi mang thai cô ta. Do vậy người ta không dùng thuốc này khi mới có thai hay dùng để tránh thai sau giao hợp. Các estrogen khác không có chỉ định dùng trong khi có thai.
- Thuốc tránh thai uống kết hợp hai thành phần dùng vô tình khi mới có thai không gây nguy cơ gì.
- Các thuốc đối kháng estrogen (clomid, clomiphen) mặc dù không làm tăng tỉ lệ dị dạng, nhưng phải ngừng ngay khi mới có thai.
- Bromocriptin (parloden) không ảnh hưởng xấu khi có thai.
- Corticoid bị tố cáo là gây ra hở hàm ếch khi mới có thai. Cuối thời kỳ thai nghén thuốc có thể gây ra hội chứng suy thượng thận cấp ở thai và thai chậm phát triển trong tử cung nếu dùng kéo dài. Tuy nhiên corticoid có tác động lên sự trưởng thành của phổi thai, đặc biệt là trước 32 tuần.
- Azathioprim (imurel) được dùng phối hợp với prednisolon. Dùng hai thuốc này cho thai phụ có nguy cơ làm cho thai bị chậm phát triển trong tử cung, suy thượng thận khi đẻ, giảm kích thước tuyến ức, giảm tuỷ xương, giảm bạch cầu, giảm IgM và IgA. Tuy nhiên ở bệnh nhân bị lupus ban đỏ nặng, điều trị hai thuốc này làm giảm tỉ lệ tử vong và tỉ lệ mắc bệnh ở trẻ sơ sinh. Không nên ngừng thuốc ở bệnh nhân đã được điều trị từ trước khi có thai, nhưng nên tránh bắt đầu áp dụng điều trị thuốc khi mới có thai.
- Không được dùng vitamin K tổng hợp cho phụ nữ có thai và trẻ sơ sinh. Chỉ có thể dùng được vitamin K tự nhiên, có thể dùng cho thai phụ trước chuyển dạ, dùng cho trẻ sơ sinh ngay sau khi đẻ để đề phòng các tai biến xuất huyết não sau này.
1.6. Thuốc chữa đái tháo đường
- Người ta biết rằng chính bệnh đái tháo đường là nguồn gốc của dị dạng bẩm sinh.
- Chắc chắn là cân bằng đường huyết làm giảm nguy cơ này. Ở động vật các thuốc tổng hợp chữa đái tháo đường gây dị dạng. Do đó người ta thích dùng insulin mà không dùng thuốc chữa đái đường tổng hợp khi có thai. Insulin không đi qua được bánh rau.
1.7. Thuốc chống viêm không phải steroid (aspirin, indometacin, naproxen...)
- Aspirin không gây dị dạng, nhưng dùng quá nhiều vào cuối thời kỳ thai nghén có thể gây xuất huyết sơ sinh do rối loạn đông máu, tồn tại ống động mạch, thai già tháng. Do đó phải thận trọng khi dùng ở cuối thời kỳ thai nghén. Indometacin làm đóng ống động mạch khi đẻ. Phải ngừng thuốc trước khi đẻ vài ngày.
- Người ta khuyên không nên dùng thuốc thuộc nhóm này cho thai gần đủ tháng.
- Nguy cơ gây dị dạng của các thuốc khác còn chưa biết rõ.
1.8. Thuốc chữa tăng huyết áp
- Dùng Aldomet và Dihydralazin không có vấn đề gì trong khi có thai. Các thuốc phong toả beta không gây dị dạng, nhưng ở trẻ sơ sinh có thể gây hạ đường huyết, nhịp tim chậm, co thắt phế quản. Các tác dụng không mong muốn này không làm hạn chế sử dụng thuốc nếu cần để điều trị huyết áp cao.
- Các thuốc ức chế men chuyển (Captorin, Enalapril) bị chống chỉ định vì gây suy thận và thai chậm phát triển trong tử cung.
- Thuốc đối kháng calci (Adalat, Tildiem) được sử dụng bình thường khi có thai, không gây dị dạng, có thể ảnh hưởng lên huyết động (gây hạ huyết áp).
1.9. Thuốc chữa hen
- Theophylin: không gây dị dạng, không gây độc, có thể có ảnh hưởng lên trẻ sơ sinh, gây tim đập nhanh và gây nôn.
- Thuốc giãn phế quản (Terbutalin, Isoprenalin, Ventolin) cần tránh ở quý I. Nói tóm lại, thai nghén không làm thay đổi điều trị vốn có đã quen thuộc của người bị bệnh hen.
1.10. Thuốc của đường tiêu hoá
1.10.1. Thuốc tẩy giun
Điều trị các loại giun: giun tóc, giun móc, giun chỉ phải đợi đến sau đẻ vì các thuốc đều bị chống chỉ định.
- Sán dây: có thể dùng niclosamid, dùng 4 viên chia 2 lần, uống cách nhau 1 giờ vào buổi sáng khi đói.
- Giun đũa: có thể dùng levamisol từ 1 - 2 viên sau bữa ăn chính. Các thuốc khác bị chống chỉ định.
- Giun kim: dùng povanyl, 1 thìa cà phê cho 10kg cân nặng, uống một lần, dùng 2 lần cách nhau 3 tuần.
1.10.2. Thuốc chống nôn
- Người ta thích dùng metoclopramit (Primperan), promethazin (Phenergan), metopinazin (Vogalene).
1.10.3. Thuốc kháng H2
- Cimetidin (Tagamet) không có ảnh hưởng lên thai. Ranitidin (Azantac) không được chỉ định trong lúc có thai.
1.11. Thuốc chữa sốt rét
- Chloroquin (Nivaquin), hydroxychloroquin (Plaquenil) đi qua bánh rau, có khả năng gây bệnh cho thai (cơ quan tiền đình, ốc tai). Thực tế các tai biến này rất hiếm và ở khu vực có nhiều sốt rét, các thuốc này sử dụng rộng rãi mà không có vấn đề gì đặc biệt.
- Kiến thức của chúng ta trong lĩnh vực ảnh hưởng thuốc lên thai còn chưa đầy đủ; nhiều khi sau rất nhiều năm dùng thuốc mới phát hiện ra các tác dụng không mong muốn của thuốc.
- Điều trị ở phụ nữ có thai đòi hỏi sự chú ý đặc biệt, vì cơ thể mẹ phản ứng khác nhau với các yếu tố ngoại lai và thai rất dễ bị tổn thương bởi các yếu tố này. Đặc biệt nguy hiểm nếu thai phụ tự ý dùng thuốc. Chỉ dùng thuốc khi thật cần, hoặc vì mẹ hoặc vì thai, chọn thuốc đã được dùng từ lâu, ít độc.
II. SỬ DỤNG VACCIN TRONG KHI CÓ THAI
Thời gian mang thai không phải là thời điểm tốt để tiêm chủng. Nhưng đối khi phải tiêm chủng vì bệnh xuất hiện nhiều (dịch) hay thai phụ phải đi đến vùng có dịch.
Khi tiêm chủng cần bảo đảm các yêu cầu sau:
- Không được đưa vào cơ thể thai phụ mầm bệnh còn sống.
- Không được gây sốt cho thai phụ vì sốt có thể làm cho thai bị chết.
Đối với vaccin virus sống, người ta khuyên không dùng khi có thai, nhưng cũng chưa bao giờ thấy các vaccin này gây ra dị dạng thai kể cả dùng khi mới có thai. Do vậy nếu tình cờ đã dùng các loại vaccin này thì cũng không có chỉ định phá thai.
2.1. Các vaccin chắc chắn không nguy hiểm
2.1.1. Vaccin phòng uốn ván; là vaccin hấp phụ tinh khiết. Vaccin không chỉ không nguy hiểm mà còn được chỉ định dùng cho thai phụ ở các nước có nhiều uốn ván rốn ở trẻ sơ sinh, trong đó có Việt Nam. Vaccin được tiêm bắp, mỗi lân 0,5ml.
- Thai phụ hoàn toàn chưa tiêm phòng uốn ván: tiêm hai mũi cách nhau 1 tháng, mũi thứ hai phải được tiêm trước khi đẻ ít nhất 1 tháng mới có tác dụng (nên tiêm vào quý II của thời kỳ thai nghén).
- Lần đẻ trước đã tiêm đủ 2 mũi hoặc mới chỉ được tiêm 1 mũi, lần đẻ này cách lần đẻ trước dưới 5 năm thì chỉ cần tiêm 1 mũi là đủ (nên tiêm vào quý II).
- Thai phụ đã được tiêm chủng mở rộng hồi mới đẻ 3 mũi bạch hầu, uốn ván, ho gà (lứa tuổi được tiêm chủng mở rộng ở nước ta nay đã bước đầu vào độ tuổi sinh đẻ) thì chỉ cần 1 mũi là đủ (nên tiêm vào quý II).
- Thai phụ đã được tiêm đủ 5 mũi phòng uốn ván: không cần tiêm bổ sung vì với 5 mũi khả năng bảo vệ đạt tới 95% và suốt đời.
- Ở nơi thực hiện quản lý thai nghén khó khăn có thể tổ chức tiêm chủng mở rộng 2 mũi phòng uốn ván cho tất cả phụ nữ từ 18-35 tuổi.
2.1.2. Vaccin phòng viêm gan B: là vaccin bất hoạt, không có nguy hiểm cho mẹ và thai. Có thể dùng vaccin này cho thai phụ có nguy cơ cao bị viêm gan B.
2.1.3. Vaccin phòng cúm: kccin phòng bại liệt Salk – Lepine: là vaccin virus bất hoạt. Dùng cuối thời kỳ có thai cho phép bảo vệ trẻ sơ sinh trong những tháng đầu.
2.2. Vaccin chắc chắn bị chống chỉ định
Đó là các vaccin virus sống:
- Vaccin phòng bại liệt uống (Sabin).
- Vaccin phòng rubeon (Rubella).
- Vaccin phòng sởi, quai bị, thuỷ đậu.
- Vaccin phòng bạch hầu, ho gà, thương hàn vì gây sốt cho thai phụ.
2.3. Vaccin dùng trong một số hoàn cảnh
- Vaccin phòng dại bất hoạt: vaccin thu được từ nuôi cấy tế bào. Dùng vaccin này khi cần thiết (bị chó dại hay nghi ngờ là chó dại cắn).
- Vaccin phòng tả: hiệu quả không ổn định, có thể dùng khi đi vào vùng dịch.
- BCG: không có chỉ định khi có thai, cũng không gây ra biến chứng. Nếu cần, người ta sử dụng kháng sinh, hoá chất để điều trị.
III. TIA XẠ VÀ THAI NGHÉN
3.1. Ảnh hưởng của tia X lên thai nghén
- Năm 1936, người ta sử dụng tia X để gây sẩy thai. Sau đó phương pháp này đã bị bỏ rơi vì hiệu quả không cao. Đã từ lâu người ta biết tia X gây ra các dị dạng cho thai.
- Ảnh hưởng của tia X lên thai nghén có thể chia ra 3 loại:
- Gây dị dạng ngay tức thì.
- Gây ra các bệnh cho trẻ như: ung thư, bệnh bạch cầu.
- Gây đột biến thể nhiễm sắc.
- Mức độ ảnh hưởng của tia X lên thai nghén phụ thuộc vào hai yếu tố sau:
- Tuổi thai khi bị tác động bởi tia X.
- Liều lượng tia X mà thai nhận được.
3.1.1. Tác động của tia X tuỳ theo tuổi thai
Người ta chia ra 3 giai đoạn khác nhau: giai đoạn từ khi thụ thai đến lúc làm tổ, giai đoạn sắp xếp tổ chức và giai đoạn hoàn chỉnh tổ chức.
- Giai đoạn từ lúc thụ thai đến khi làm tổ: tuyệt đại đa số trường hợp là thai bị chết. Rất hiếm khi tia X có thể gây ra các dị dạng lớn của hệ thần kinh trung ương. Không thể xác định được ngưỡng của liều gây bệnh.
- Giai đoạn sắp xếp tổ chức: giai đoạn này có thể kéo dài đến 12 tuần tính theo ngày đầu của kỳ kinh cuối. Đây là giai đoạn đầy kịch tính, thai vô cùng nhạy cảm với tia X, bởi vì các cơ quan đang được hình thành, các tế bào nhân lên rất nhanh chóng. Trong giai đoạn này, một liều lượng nhỏ tia X có thể gây ra nhiều dị dạng ở hệ thống thần kinh trung ương, ở mắt, ở bộ phận xương, ở cơ quan sinh dục, tim mạch. Thai có thể bị chết trong 1/3 số trường hợp.
- Giai đoạn hoàn chỉnh tổ chức: tia X không còn gây ra dị dạng lớn, nhưng có thể gây ra thiểu năng tinh thần, rối loạn hành vi, gây đột biến nhiễm sắc thể, nhất là ở tế bào mầm sinh dục gây ảnh hưởng cho thế hệ sau. Ngoài ra còn có thể gây ra các bệnh sau này cho trẻ như ung thư, leucemi.
3.1.2. Tác động của tia X tuỳ theo liều lượng
- Nguy cơ gây dị dạng: trên 50 Rad chắc chắn gây dị dạng. Dưới 5 Rad hầu như không có nguy cơ gây dị dạng. Với cùng một liều tia X, nguy cơ dị dạng càng lớn khi tuổi thai càng bé.
- Một nghiên cứu gần đây cho thấy với một liều thấp 0,2 Rad (hay 200 mRad) làm tỉ lệ ung thư sau này tăng lên 50%, với liều 3 Rad làm tỉ lệ ung thư máu tăng gấp đôi.
3.2. Lượng tia X thai nhận được khi áp dụng X-quang chẩn đoán
3.2.1. Thai không nằm trong trường chiếu tia xạ
- Trong trường hợp này, thai nhận một lượng tia X ít hơn khoảng 100 lần so với trường hợp thai nằm trong trường chiếu xạ.
- Chụp X-quang ở vùng sọ, cột sống cổ, chỉ có tấm chắn bụng ước tính thai sẽ nhận dưới 10 mRad cho mỗi phim, trừ chụp đùi, thai có thể nhận 100 mRad cho mỗi phim. Chụp tim phổi, thai có thể nhận từ 5-25 mRad. Thai to sẽ nhận nhiều hơn vì khi đó thai đã nằm cao lên hơn.
- Tóm lại, khi thai không nằm trong trường chiếu xạ và bụng được bảo vệ bằng tấm chắn thì lượng tia X mà thai nhận được có thể bỏ qua.
3.2.2. Thai nằm trong trường chiếu tia xạ
- Thai sẽ nhận một lượng tia X rất lớn, càng tăng lên nếu chụp càng nhiều phim. Mỗi phim chụp có thể làm cho thai nhận từ 100-400 mRad. Chụp tử cung, vòi tử cung làm cho thai nhận tia X nhiều nhất.
- Nếu dùng đồng vị phóng xạ với mục đích chẩn đoán hay để điều trị, thai nhận 50 mRad với điều kiện thời gian bán huỷ dưới 10 ngày.
Chú thích:
- 1 Gy 1 Gray = 100 Rad
- 1 cGy = 0,01 Gy = 1 Rad
- 1 Rad 100 mRad
3.3. Thái độ xử trí đối với một thai phụ bị chiếu xạ
- Nếu thai phụ đã có con, chúng ta nên khuyên đình chỉ thai nghén.
- Nếu thai phụ chưa có con, rất mong con, thì chúng ta phải căn cứ vào nhiều yếu tố để có quyết định:
- Tuổi thai khi đến khám.
- Tuổi thai khi bị chiếu tia xạ.
- Liều lượng tia xạ bị chiếu.
- Đối với thai dưới 12 tuần, thủ thuật đình chỉ thai nghén tương đối dễ dùng. Nếu liều chiếu tia xạ từ 1,5 Rad trở lên, chỉ định đình chỉ thai nghén là bắt buộc.
- Đối với thai trên 12 tuần, liều chiếu tia xạ từ 5 Rad trở lên thì bắt buộc phải đình chỉ thai nghén.
- Để đề phòng nguy cơ chiếu xạ cho thai, tất cả các thăm khám X-quang đều phải thực hiện trong 10 ngày đầu của vòng kinh cho tất cả phụ nữ đang ở trong độ tuổi sinh đẻ, trừ trường hợp cấp cứu.
GÂY MÊ VÀ GÂY TÊ CHO MỒ LẤY THAI
I. THAY ĐỔI SINH LÝ CỦA PHỤ NỮ CÓ THAI - LIÊN QUAN ĐẾN GÂY MÊ
Thai nghén làm cơ thể mẹ có những thay đổi quan trọng nhằm thích nghi với điều kiện sinh lý mới. Những thay đổi này liên quan đến các hormon, sự tiến triển của tử cung có thai và tăng nhu cầu của chuyển hoá.
1.1. Thay đổi về hô hấp
1.1.1. Thay đổi về giải phẫu
- Niêm mạc đường thở (nhất là thanh quản) đỏ do giãn mạch, phù do ứ nước và muối.
- Tử cung có thai đẩy cơ hoành lên cao 4cm cuối thai nghén. Đường kính trước - sau ngực tăng 2cm, vòng đáy ngực tăng 5-7cm. Do thai phát triển thở bụng giảm và thở ngực tăng.
1.1.2. Thay đổi thông khí
- Thể thích khí lưu thông tăng 40% cuối thai nghén.
- Thể tích khí cặn và dự trữ thở ra giảm 15-20% cuối thai nghén.
- Thể tích dự trữ hít vào không đổi.
- Dung tích sống và dung tích phổi toàn phần rất ít thay đổi.
- Dung tích hít vào tăng.
- Dung tích cặn chức năng giảm 15-20%.
- Sự co giãn phổi ít thay đổi, co giãn ngực giảm.
- Chỉ số thông khí/tưới máu ít thay đổi.
1.1.3. Thay đổi về trao đổi khí
- Tăng thông khí là thay đổi chính. Cuối thai nghén tăng 50%, chủ yếu là thể tích khí lưu thông và làm tăng thông khí phế năng (70%) giảm CO.. Nhu cầu chuyển hoá tăng 14%. Tiêu thụ 0, tăng 21%.
- Khuếch tán phế nang - mao mạch không hoặc ít thay đổi.
- Khí động mạch: giảm CO, nên kiềm hô hấp (thận bù) pH = 7,40 - 7,45. PaO, tăng vừa (106-108 mmHg) trong 3 tháng đầu, giảm nhẹ hoặc vẫn tăng cao trong 3 tháng cuối.
1.1.4. Trong chuyển dạ
- Đau làm tăng thông khí. Thông khí phút > 10 lít/phút ngoài cơn co và 231/phút lúc co tử cung. Tăng thông khí làm PaCO, giảm đến 10-15mmHg và pH = 7,55 - 7,60 kiềm hô hấp làm đường cong phân ly Hb sang trái và co mạch TC-R gây giảm 0, thai. Khi hết đau, CO, giảm, bắt đầu giai đoạn tạm thời giảm thông khí gây giảm O, ở mẹ (PaO2 < 70mmHg) làm ảnh hưởng đến thai.
- Chuyển dạ kéo dài làm toan chuyển hoá ở mẹ, tích luỹ lactat có thể làm tăng suy thai trong trường hợp thiếu 0,
1.1.5. Liên quan đến gây mê
- Đặt nội khí quản khó do phù nề, càng khó ở sản phụ bị tiền sản giật, béo bệu, chấn thương hoặc đặt nội khí quản mũi. Do có sung huyết nên cần nhẹ nhàng (ống bé hơn bình thường).
- Thai đủ tháng giảm dung tích cặn chức năng (20%), tăng tiêu thụ 0, (21%) làm giảm dự trữ O, dễ gây thiếu 0, lúc khởi mê và đặt nội khí quản. Cần cho 0, 100% trước khởi mê (hít sâu 0, 100% 4 lần).
- Do tăng thông khí, tăng nhạy cảm với thuốc mê bốc hơi sẽ làm tăng tốc độ khởi mê.
1.2. Thay đổi về tuần hoàn
Thai nghén có nhiều tác động tim mạch nhằm bảo đảm nhu cầu chuyển hoá do phát triển của thai và chuẩn bị cho cuộc đẻ.
1.2.1. Thay đổi về tim
- Tần số tim tăng sớm 10-15 nhịp/phút.
- Kích thước tim to toàn bộ, bóng tim to khi chụp lồng ngực.
1.2.2. Thể tích tuần hoàn
- Tăng ngay 3 tháng đầu thai nghén. Cuối thai nghén tăng 35-45%.
- Thể tích huyết tương tăng > 50%.
- Số lượng hồng cầu tăng 20% (thiếu máu tương đối).
- Hematocrite giảm.
- Huyết sắc tố (Hb)< 11gr/100ml.
- Mất máu sinh lý đẻ đường dưới = 300-500ml, mất máu do mổ lấy thai 500-700ml. Nếu mất > 1000ml máu có triệu chứng giảm thể tích tuần hoàn cần xử trí.
1.2.3. Huyết động
1.2.3.1. Trong thai nghén
a. Huyết áp
- Huyết áp tối đa giảm ngay tuần thứ 7 rồi tăng dần đến đủ tháng. Giữa tuần 24-28 huyết áp tối đa và huyết áp tối thiểu giảm (8-15%).
- Sức cản mạch máu ngoại biên giảm 20% và tăng cuối thai nghén (do phát triển tuần hoàn tử cung - rau, co mạch do hormon estrogen, progestin, prostaglandin tại chỗ.
- Áp lực động mạch phổi giảm 30% cuối thai nghén.
b. Lưu lượng tim
- Tăng dần, tăng 30-40% tuần thứ 8 đến cuối 3 tháng đầu, tăng nhẹ 3 tháng cuối đến đủ tháng.
- Nằm ngửa, lưu lượng tim giảm 15% so với nghiêng.
- Lưu lượng tim tăng do thể tích tống máu tâm thu và tăng nhịp tim.
c. Lưu lượng vùng
- Lưu lượng tử cung từ 50ml/phút đầu thai nghén tăng 500ml/phút lúc đủ tháng. Trọng lượng tử cung 40gr trước thai nghén tăng 1000g gần đủ tháng.
- Cơ tử cung nhận 20%, rau nhận 80% lưu lượng máu tử cung - rau.
- Tuần hoàn tử cung - rau có sức cản mao mạch.
d. Thay đổi tư thế
- Cuối thai nghén nằm ngửa duỗi chân, huyết áp giảm > 10%.
- Triệu chứng: vã mồ hôi, buồn nôn, có thể rối loạn ý thức. Triệu chứng xuất hiện vài phút sau nằm ngửa. Đây là hội chứng chèn ép chủ dưới làm giảm máu tĩnh mạch trở về tim, làm giảm lưu lượng tim, hạ huyết áp sẽ làm giảm lưu lượng tử cung - rau gây suy thai.
1.2.3.2. Trong chuyển dạ
- Lưu lượng tim tăng dần do đau và stress. Đầu chuyển dạ, không giảm đau lưu lượng tim tăng 15-20% giữa các cơn co so với cuối thai nghén. Tăng 45- 50% khi sổ thai. Mỗi cơn co còn tăng thêm 20-30% (do xâm nhập 250-300ml máu vào tuần hoàn mẹ) và giải phóng catecholamin.
- Dự phòng hội chứng chèn ép chủ.
Đẩy tử cung sang trái: nằm nghiêng trái hoặc kê gối dưới hông phải, hoặc để bàn nghiêng trái 15-20°, truyền dịch trước gây tê 50-500ml Ringer lactate.
- Chèn ép tĩnh mạch chủ dưới làm giãn tĩnh mạch khoang sẽ giảm 40% dung tích khoang NMC (cần giảm 1/3 liều thuốc tê).
- Chọc kim gây tê hoặc luồn catheter ngoài cơn co để tránh thủng tĩnh mạch và hạn chế hấp thu nhanh thuốc tê.
1.3. Thay đổi thành phần máu
1.3.1. Yếu tố hữu hình
- Giảm hồng cầu, Hb, tăng bạch cầu (7.200-10.300/ml) tăng đa nhân trung tính, lympho tăng 10%. Tỉ lệ lympho T và B không đổi.
- Tiểu cầu ít thay đổi, 7% tiểu cầu < 150.000mm3 trong đó có 5% <100.000mm3.
1.3.2. Cầm máu
Xu hướng tăng đồng dẫn đến nguy cơ tắc mạch. Máu chảy, máu đông ít thay đổi.
- Từ tháng thứ 3: fibrinogen, yếu tố VII, VIII, X, XII tăng.
- Giảm yếu tố ức chế đông máu: antithrombin III, protein S.
- Giảm yếu tố hoạt hoá plasminogen do rau thai.
- Lúc đẻ: giảm fibrinogen và yếu tố VIII, tăng sản phẩm thoái hoá fibrin.
- Sau đẻ: tăng đông kéo dài 4-6 tuần.
1.3.3. Những thay đổi khác
- Độ nhớt máu giảm đến tuần 30 sau đó tăng ít đến cuối thai nghén. Tăng fibrinogen dẫn đến tăng tốc độ lắng máu hồng cầu.
- Protein máu giảm, chủ yếu albumin giảm 10%, 7 globulin giảm nhẹ, an và a, cũng như ß globulin tăng.
- Áp lực thẩm thấu giảm song song giảm albumin ==> nguy cơ phù phổi nhất là bệnh lý có giảm áp lực thẩm thấu, tăng áp lực mao mạch phổi và tính thấm mao mạch phổi bị phá huỷ.
1.4. Thay đổi về tiêu hoá
1.4.1. Các thay đổi chính
- Giảm nhu động ruột, ứ mật có thể tạo sỏi do progesteron.
- Đau, lo lắng, dùng morphin làm chậm sự rỗng dạ dày.
- Trương lực cơ thắt dưới thực quản giảm, tư thế dạ dày làm mở góc tâm phình vị sẽ gây trào ngược (80%) có thể viêm thực quản.
- Đủ tháng, áp lực dạ dày tăng do tăng áp lực ổ bụng (tử cung, tư thế phụ khoa, tư thế Trendelenbourg, đè vào bụng v.v..).
- Thể tích và độ acid dạ dày tăng do gastrin rau thai.
1.4.2. Liên quan đến gây mê
- Hít chất chứa dạ dày do nôn, trào ngược.
- Tất cả sản phụ đẻ đều phải coi là có dạ dày đầy.
- Để giảm nguy cơ xảy ra hội chứng Mendelson cần:
- Nhịn đói trong chuyển dạ.
- Cho thuốc giảm acid và thể tích dạ dày.
- Chọn tê vùng nếu có thể.
- Khởi mê nhanh với thủ thuật Sellick.
1.5. Thay đổi thận, nước, điện giải
- Nhiệm vụ chính của thận: duy trì huyết áp, thăng bằng nước - điện giải, đào thải chất chuyển hoá azot.
- 3 tháng đầu thai nghén, progesteron làm giãn đài bể thận, niệu quản. Tử cung to dần dễ gây nhiễm trùng ngược dòng.
- Lưu lượng máu thận tăng từ tuần thứ 5 và tăng 30% giữa thai nghén rồi ổn định đến đủ tháng.
- Lọc cầu thận tăng 30-50% so với trước thai nghén.
- Tái hấp thu ống thận (nước - điện giải) tăng để cân bằng muối - nước. Glucose niệu tăng ít. Creatin và ure máu giảm, acid uric tăng.
- Dự trữ muối tăng 500-1000 mEq ở rau, thai và khoảng ngoài của tế bào mẹ.
- Cân bằng muối: do tăng lọc cầu thận, nhu cầu thai, tác dụng thải của progestron, tăng các yếu tố như tăng tiết aldosteron, estrogen, tăng hoạt động renin - angiotnsin tạo điều kiện ứ đọng muối - nước.
- Các điện giải máu giảm nhẹ liên quan giảm áp lực thẩm thấu khoảng 10 mOsm/kg.
1.6. Thay đổi ở gan và glucose
1.6.1. Gan ít thay đổi
- Lưu lượng gan ít thay đổi, BSP giảm trung bình, bilirubin và transaminase tăng không ổn định, phosphatase kiềm tăng dần, pseudocholinestherase giảm dần khoảng 20% (không gây hậu quả lâm sàng). Do giảm neoglucogen nên đường máu giảm lúc đói ngay cuối 3 tháng đầu thai nghén trong khi insulin tăng ở giai đoạn 2 của thai nghén do tăng glucid liên quan đến kháng insulin do rau và tăng thể cetonic.
1.6.2. Liên quan đến gây mê
- Cholinestherase đủ thuỷ phân succinylcholin ở thai đủ tháng.
- Mọi sự tăng glucose ở mẹ (đái đường, truyền nhiều đường) đều gây giảm glucose và toan chuyển hoá ở trẻ sơ sinh do tăng insulin ở thai, vì vậy không được truyền nhiều đường trong sản khoa.
1.7. Thay đổi hệ thống thần kinh
- Lưu lượng máu não thay đổi không đáng kể trong thai nghén.
- Tăng tốc độ khởi mê và tăng nhạy cảm với halogen có thể do tăng progestron 10-20 lần lúc đủ tháng.
- MAC giảm 25-40% so với không có thai.
- Progestron gây ngủ làm tăng tác dụng thuốc mê tĩnh mạch, tăng beta endorphin cũng có thể góp phần vào tác dụng này.
- Giảm liều thuốc tê do giảm dung tích khoang ngoài màng cứng và dưới màng nhện, tăng nhạy cảm của thần kinh với thuốc tê.
- Thay đổi kiềm, toan và protein có thể thấy ở dịch não tuỷ.
- Áp lực khoang ngoài màng cứng và dưới nhện tăng.
II. GÂY MÊ, GÂY TÊ CHO MỔ LẤY THAI
- Trong những trường hợp không có bệnh lý của người mẹ thì gây mê toàn thể được thực hiện khi người mẹ từ chối phương pháp gây tê vùng.
- Tuy có nhiều ưu điểm nhưng mê toàn thể cũng gặp phải nhiều khó khăn như:
- Trào ngược dịch dạ dày vào phổi (hội chứng Mendelson). Nhiều năm trước đây, tai biến này chiếm tỉ lệ tử vong cao nhất trong gây mê sản khoa do các phân tử thức ăn trào ngược vào đường thở, thường gặp lúc khởi mê gây ngạt thở hoặc do dịch vị dạ dày có độ pH thấp (2,5) sẽ gây viêm phổi và phổi sốc sẽ làm chết bệnh nhân. Nhưng ngày nay, nhờ áp dụng một số biện pháp dự phòng nên nguyên nhân tử vong mẹ giảm 60%. Để khắc phục hội chứng này, người ta sử dụng một số loại dung dịch nitrat natri 0,3M kết hợp với cimetidin hoặc ranitidin cho bệnh nhân uống 15-30 phút khởi mê, áp dụng thủ thuật Sellick từ lúc bắt đầu bệnh nhân mất ý thức cho đến lúc bơm bóng của ống nội khí quản.
- Chúng ta phải luôn coi các sản phụ có dạ dày đầy mặc dù bữa ăn đã cách xa cuộc mổ > 4 giờ. Biện pháp đặt sonde dạ dày không hoàn toàn có hiệu quả nhưng cũng có một số lợi ích làm giảm áp lực dạ dày do nôn, do hút bớt dịch.
- Đối với các sản phụ, do khối tử cung đẩy lên nên dạ dày có xu hướng nằm ngang, mặt khác do thuốc mê ta sử dụng làm thay đổi góc Hiss của dạ dày, vả lại khi dùng một số thuốc tiền mê như atropin hay benzodiazepin có thể làm giảm trương lực cơ thắt dưới thực quản cũng tạo thuận lợi cho trào ngược. Trong trường hợp hút dạ dày thì phải rút sonde trước khi đặt nội khí quản.
- Người ta còn khuyên dùng phương pháp tê sụn giáp nhẫn và hầu họng để đặt nội khí quản trước khi tiêm thuốc mê. Phương pháp này thì khó cho những người gây mê chưa có kinh nghiệm.
- Đặt nội khí quản khó: do rất nhiều nguyên nhân gây ra hoặc do cấu tạo giải phẫu hoặc do những sang chấn tổn thương cũ, vả lại khi có thai, sản phụ thường béo và nhất là phù do nhiễm độc thai nghén, vì vậy chúng ta phải chuẩn bị thật kỹ, kể cả người phụ gây mê để có thể tránh được các tai biến xảy ra.
- Do thay đổi về sinh lý hô hấp nên sự chịu đựng thiếu oxy của mẹ và thai nhi rất kém, nếu chúng ta kéo dài thời gian đặt nội khí quản có thể gây tử vong cho mẹ và con. Vì vậy chúng ta phải bảo đảm một số nguyên tắc sau:
- Khám và dự kiến đặt nội khí quản trước mổ.
- Có người phụ mê có kinh nghiệm.
- Cho sản phụ ngửi oxy 100% trong 5 phút trước khi đặt nội khí quản hoặc hít sâu 5 lần.
- Dùng giãn cơ khử cực để đặt nội khí quản, sau khi đặt được nội khí quản có thể dùng giãn cơ không khử cực.
- Dùng thuốc mê phải đủ sâu để tránh kích thích gây co thắt.
- Giữa hai lần đặt nội khí quản phải cho thở oxy.
- Nếu thất bại phải cho hô hấp bằng masque cho đến lúc bệnh nhân tự thở.
- Nếu có điều kiện nên trang bị masque laryngé.
Trên đây là hai tai biến thường gặp và gây tử vong cao nhất trong gây mê sản khoa.
2.1. Tiền mê
- Theo các tác giả nước ngoài thì chỉ cần cho dung dịch chống toan hoặc nếu mổ có chuẩn bị thì cho benzodiazepin: oxazepam (Seresta); lorazepam (Temesta) hoặc temazepam (Normison).
- Cho atropin thì không lợi vì:
- Dễ trào ngược.
- Tăng tần số tim thai.
- Hiện nay vẫn áp dụng công thức cổ điển và một số biện pháp mới bao gồm: Dolargan 50mg
- Dimedrol 20mg pha loãng vừa đủ 10ml tiêm tĩnh mạch mỗi lần 5ml cách 15 phút trước khởi mê.
- Cho bệnh nhân uống citrat natri 0,3M 15ml và cimetidin 200mg hoặc ranitidin 15-30 phút trước khởi mê.
2.2. Khởi mê
- Oxy 100% 5 phút trước khởi mê hoặc hít sâu 5 nhịp trước khởi mê.
- Thiopental 5mg/kg sau khi đã sát trùng, chải champt và phẫu thuật viên đã sẵn sàng.
- Tiêm succinylcholin (suxaméthonium) 1-1,5mg/kg tiếp tục hô hấp bằng masque với oxy 100% nhưng không được hô hấp áp lực quá cao sẽ làm tăng áp lực dạ dày và co mạch tử cung.
- Đặt nội khí quản sau 45 giây - 1 phút tiêm suxamethonium, đặt nội khí quản phải nhẹ nhàng nhưng khẩn trương bằng sonde số 7 (sonde nhỏ hơn người không có thai). Sau đặt sonde nội khí quản cố định và bơm bóng nội khí quản, phải áp dụng thủ thuật Sellick cho tới khi bơm bóng nội khí quản.
2.3. Duy trì mê
- Cho halothan 0,5%
- Tiêm tiếp pancururonium (Pavulon) hoặc vecuronium (Norcuron) 0,04mg/kg hoặc tracrium 0,2mg/kg (trừ trường hợp bệnh nhân có tiền sử dị ứng). Hô hấp nhân tạo bằng máy với FiO2 = 1 và áp lực thở 30cmH2O. Với quá trình sử dụng thuốc như trên, không phải tiêm thêm một loại thuốc nào khác và tuyệt đối không được tiêm thêm thiopental khi chưa lấy thai ra.
- Thời gian từ lúc khởi mê đến lúc lấy thai ra từ 8-10 phút theo các tác giả là lý tưởng nhất để bảo đảm mẹ yên tĩnh và con ra không bị ức chế.
- Thời gian từ lúc rạch cơ tử cung đến lúc lấy thai ra (cặp rốn) càng nhanh càng tốt. Nếu quá 180 giây thì chỉ số Apgar thường <7 (không tốt).
- Nếu có N,O thì trong giai đoạn này chúng ta có thể cho 50% NgO + 50% oxy. Cắt N,O khi rạch tử cung.
- Sau khi lấy thai ra, cuộc mê sẽ trở lại bình thường như những cuộc mổ khác, chúng ta dùng thiopental, thuốc giảm đau họ morphin như fentanyl 2mCg/kg hoặc alfentanil 8mCg/kg. Ocytocin 5 đơn vị tiêm tĩnh mạch và 10 đơn vị truyền trong 500ml dung dịch. . Trước khi lấy thai ra, tuyệt đối không truyền dung dịch glucose ưu trương, ngay cả glucose đẳng trương cũng phải hạn chế.
- Hô hấp nhân tạo sau lấy thai với FiO2 = 50%.
- Có thể dùng kháng sinh dự phòng sau khi cặp rốn.
4. Thoát mê
- Phải phục hồi hô hấp nhưng bảo đảm giảm đau cho bệnh nhân khi bắt đầu khâu phúc mạc thành bụng. Tốt nhất là cho hô hấp trở lại tự nhiên mà không phải dùng chất đối kháng curare. Theo kinh nghiệm của chúng tôi thì phục hồi hô hấp tốt nhất là vấn đề cơ bản, mặc dù bệnh nhân chưa tỉnh, chỉ rút ống nội khí quản khi hô hấp tốt và bệnh nhân mở mắt há mồm theo yêu cầu của thầy thuốc.
- Sau mổ, nếu bệnh nhân đau có thể cho các loại thuốc giảm đau nhóm paracetamol như: prodafalgan, di-antanvic hoặc ngay cả fentanyl liều 1mCg/kg.
III. KỸ THUẬT GÂY TÊ VÙNG CHO MỔ LẤY THAI
Đây là kỹ thuật được áp dụng chủ yếu trong gây mê, gây tê sản khoa trên thế giới cũng như Viện bảo vệ bà mẹ trẻ sơ sinh.
Ngày nay hai phương pháp gây tê vùng được áp dụng nhiều nhất là tê ngoài màng cứng và tê tủy sống. Mỗi phương pháp đều có ưu và nhược điểm riêng. Nhưng tê ngoài màng cứng vẫn là phương pháp lý tưởng trong mổ lấy thai. Đương nhiên để thực hiện tốt phương pháp này cần phải có kinh nghiệm và kỹ thuật tốt.
3.1. So với gây mê toàn thể, gây tê vùng có những lợi ích
- Cho mẹ:
- Giảm nguy cơ hít phải chất chứa dạ dày.
- Sự chứng kiến ra đời của con.
- Làm giảm đau ngoài màng cứng sau mổ.
- Mẹ cho con bú sớm hơn.
- Cho con:
- Tăng lưu lượng máu tử cung sẽ cung cấp oxy cho thai tốt hơn.
- Khả năng kéo dài thời gian mổ lấy thai.
- Không có nguy cơ ức chế thai và sơ sinh do thuốc mê.
3.2. Một số bất lợi
- Sự kéo dài thời gian từ lúc quyết định mổ đến lúc giảm đau có hiệu lực để mổ.
- Tụt huyết áp trong mổ nhất là tê tủy sống sẽ làm giảm lưu lượng máu tử cung - rau làm cho sự cung cấp oxy cho thai giảm, có thể dẫn đến suy thai cấp.
3.3. So sánh tê tủy sống với tê ngoài màng cứng
- Tê tủy sống kỹ thuật làm dễ hơn và giảm đau có hiệu quả hơn.
- Nhưng tê tủy sống làm hạ huyết áp nhanh và mạnh hơn.
- Mức độ giảm đau của tê tủy sống khó điều chỉnh hơn.
- Không có khả năng tiêm thêm thuốc tê trong mổ.
- Khả năng đau đầu nhiều hơn (5-15%) với kim số 25G.
3.4. Chống chỉ định của gây tê vùng
3.4.1. Chống chỉ định tuyệt đối
- Từ chối của sản phụ.
- Bệnh lý bẩm sinh hoặc mắc phải của hệ thống đông máu.
- Đang điều trị chống đông máu.
- Nhiễm trùng quanh chỗ chọc gây tê.
- Suy thai cấp, yêu cầu mổ nhanh.
- Tăng áp lực nội sọ.
3.4.2. Chống chỉ định tương đối
- Nguy cơ làm tăng rối loạn đông máu:
- Máu tụ sau rau.
- Thai chết trong tử cung.
- Nhiễm trùng toàn thân (nhiệt độ trên 38"C).
- Rau tiền đạo chảy máu.
- Nguy cơ hạ huyết áp:
- Thiếu khối lượng tuần hoàn, thiếu máu.
- Có chèn ép động mạch chủ.
- Điều trị bệnh huyết áp thấp.
- Dùng thuốc beta kiểu giao cảm mạnh (phải ngừng thuốc trước 2 giờ).
- Bệnh lý tim mạch:
- Hẹp van hai lá, hẹp van động mạch chủ, tăng áp lực động mạch phổi.
- Hẹp động mạch chủ.
- Tam chứng Fallot.
- Rối loạn dẫn truyền trong thất.
- Bệnh thần kinh:
- Bệnh rỗng tuỷ.
- Viêm màng não dưới 1 năm.
- Có dấu hiệu màng não do nhiễm virus.
- Chèn ép rễ thần kinh (dễ thất bại).
- Suy gan: mất khả năng chống độc với thuốc tê.
- Dị ứng với thuốc tê nhất là loại ester: cocain, procain, tetracain các loại thuộc nhóm amid ít dị ứng hơn: lidocain, bupivicain (Marcaine), mepivicain (Carbocaine), etidocain (Duranest), prilocain (Citanest)....
3.4.3. Các kỹ thuật tê vùng
- Chuẩn bị:
- Chuẩn bị thuốc gây mê toàn thân.
- Sản phụ nằm nghiêng trái (hoặc kê gối dưới hông phải).
- Đặt một đường truyền dịch tĩnh mạch ngoại vi số 16G-18G.
- Truyền dịch Ringer lactat (nếu không có thì dùng NaCl 0,9%).
- Pha ephedrin 2-4 ống (20mg) trong 500ml dịch truyền.
- 2 ống ephedrin trong 1 bơm tiêm 10ml (chú ý không được truyền glucose ưu trương hoặc truyền nhiều glucose đẳng trương khi chưa lấy thai ra).
- Tagamet sủi 200mg hoà trong 30ml nước, uống ngay khi có chỉ định mổ.
- Đặt monitor theo dõi: điện tim, huyết áp động mạch, SpOg.
- Oxy bằng masque 3-4 lít/phút.
a. Kỹ thuật gây tê ngoài màng cứng:
- Bệnh nhân được nằm theo tư thế nghiêng trái hoặc ngồi.
- Sát trùng cẩn thận vùng lưng - thắt lưng.
- Xác định vị trí để chọc (L2-L3 hoặc L3-L4).
- Gây tê gại chỗ bằng lidocain 2%.
- Chọc kim Tuohy 18G theo kỹ thuật mất sức cản dịch (tốt nhất là thuốc tê làm test - lidocain 2% + adrenalin 1/200.000).
- Luồn catheter thì tiêm nốt 5-7ml.
- Luồn catheter vào khoang ngoài màng cứng sâu 2cm (có nhu cầu giảm đau sau mổ).
- Chờ sau khi tiêm liều test 5 phút xem có tác dụng trên mạch của người mẹ (mạch chậm, huyết áp tăng) hoặc bệnh nhân có cảm giác tê (do thuốc tê vào tuỷ sống) hay không ?
- Tiêm thuốc tê từng liều nhỏ (nếu đặt catheter) 4-5ml có adrenalin 1/200.000 (nếu đặt catheter hoặc tiêm một liều duy nhất (15-16ml) với tổng cộng cả liều test là 20ml.
- Cách sử dụng thuốc:
- Hoặc lidocain 2% đơn thuần: 20ml (cả liều test).
- Hoặc lidocain 2% 15ml + bupivacain 0,5% 5ml.
- Hoặc lidocain 2% 15ml + bupivacain 0,5% 5ml + fentanyl 50-70mCg.
- Hoặc lidocain 2% 15ml + bupivacain 0,5% 5ml + sufentamil 10-15mCg.
- Nên sử dụng fentanyl sẽ làm giảm thời gian chờ đợi và tăng thời gian giảm đau.
- Truyền ephedrin với liều lượng tuỳ theo con số huyết áp.
+ Sau khi cặp dây rốn:
- Syntocinon (oxytocin) 5-10UI tiêm tĩnh mạch chậm và 10-15UI/lít trong 8 giờ.
- Đặt bệnh nhân nằm thẳng trên bàn mổ.
- Ngừng truyền ephedrin.
- Tiêm kháng sinh dự phòng đường tĩnh mạch.
+ Sau khi đóng thành bụng:
- Chuyển bệnh nhân đến phòng hồi tỉnh.
- Theo dõi sự co hồi tử cung.
- Theo dõi mạch, huyết áp.
- Theo dõi sự phục hồi, vận động và bệnh nhân tự đái.
- Có thể dự phòng tắc mạch sau mổ.
b. Kỹ thuật gây tê tuỷ sống
- Bệnh nhân nằm nghiêng trái hoặc ngồi.
- Sát trùng cẩn thận vùng lưng thắt lưng.
- Xác định vị trí để chọc (L2-L3 hoặc L3-L4).
- Gây tê tại chỗ bằng lidocain 2%.
- Chọc kim gây tê ≥ 27G, tốt nhất là kim đầu bút chì.
- Tiêm bupivacain hyperbare 0,5% 10-12mg tuỳ theo chiều cao:
- Chiều cao < 1,5m: 8mg
- 1,5m ≤ chiều cao < 1,7m: 10mg
- Chiều cao > 1,7m: 12mg
- Có thể kết hợp với morphin 0,1mg.
- Đặt ngay bệnh nhân nằm nghiêng trái nhẹ (15°) hoặc kê gối dưới hông phải và đầu kê cao nhẹ bằng một cái gối.
- Truyền ephedrin lưu lượng tuỳ theo huyết áp bệnh nhân.
+ Sau khi cặp dây rốn:
- Syntocinon (oxytocin) 5-10UI tĩnh mạch chậm và 10-15UI/lít trong 8 giờ.
- Đặt bệnh nhân tư thế nằm thẳng trên bàn mổ.
- Ngừng truyền ephedrin.
- Tiêm kháng sinh dự phòng đường tĩnh mạch.
+ Sau khi đóng thành bụng:
- Chuyển bệnh nhân đến phòng hồi tỉnh.
- Theo dõi sự co hồi tử cung.
- Theo dõi mạch, huyết áp.
- Theo dõi sự phục hồi vận động và bệnh nhân tự đái.
- Có thể dự phòng tắc mạch sau mổ.
- Một số điểm cần lưu ý và tham khảo trong gây tê vùng:
+ Vấn đề theo dõi huyết động trong gây tê vùng:
- 5 phút đầu sau gây tê theo dõi mỗi phút/lần.
- Sau 5 phút đến phút thứ 10 cứ 5 phút/lần.
- Từ 10-20 phút cứ 10 phút/lần.
- Trên 20 phút cứ 15 phút/lần.
+ Ngoài marcain 0,5% hyperbare người ta còn sử dụng lidocain 5%, prilocain 5%, mepivacain 5%, tetracain 0,5% để gây tê tuỷ sống (bảng 25.1).
-mNếu huyết áp tối đa giảm > 20% hoặc < 100mmHg: cho bệnh nhân nằm nghiêng trái và tăng lưu lượng truyền tĩnh mạch. Nếu không có kết quả thì tiêm ephedrin tĩnh mạch chậm.
- Trường hợp giảm đau không đủ để mổ, nếu gây tê tủy sống cần chuyển thành gây mê toàn thể, nếu gây tê ngoài màng cứng có đặt catheter thì tiêm thêm 5ml bupivicain 0,5% hoặc 50mg fentanyl qua catheter.
+ Ngoài lidocain và bupivacain còn có một số thuốc tê dùng trong gây tê ngoài màng cứng (bảng 25.2).

+ Các thuốc họ morphin dùng trong gây tê tủy sống và ngoài màng cứng mổ lấy thai (bảng 25.3). Morphin
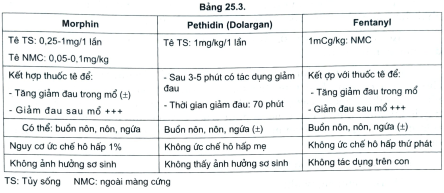
IV. CÁC TAI BIẾN CHỦ YẾU THƯỜNG GẶP TRONG GÂY MÊ - GÂY TÊ SẢN KHOA
Cũng như trong gây mê chung, có rất nhiều tai biến thường gặp trong các giai đoạn của gây mê. Trong sản khoa, các tai biến này cũng đều có thể xảy ra. Trong phạm vi bài này, chúng ta sẽ nghiên cứu một số tai biến đặc trưng thường gặp trong sản khoa và có nguy cơ tử vong mẹ, thai nhi và sơ sinh.
4.1. Hội chứng Mendelson
4.1.1. Hội chứng Mendelson thường gặp trong sản khoa do
- Thay đổi sinh lý đường tiêu hoá nên tất cả các sản phụ đều được coi là có dạ dày dầy.
- Tư thế dạ dày thay đổi, góc Hiss mở do thuốc mê, trương lực cơ thắt dưới thực quản giảm do dùng pethidin, atropin, áp lực dạ dày tăng do dùng giãn cơ khử cực khi đặt nội khí quản.
- Rau thai tiết gastrin làm tăng thể tích dạ dày và tăng độ acid.
- Hậu quả là gây tắc đường thở do các phần tử thức ăn, phù phổi tổn thương có thể gây bội nhiễm, nó càng nặng hơn khi pH dạ dày < 2,5 và lượng dịch hít > 25ml.
4.1.2. Dự phòng hội chứng Mendelson
- Yêu cầu sản phụ nhịn ăn, uống khi bắt đầu có cơn co tử cung hoặc bắt đầu vào phòng đẻ.
- Kiểm soát pH dịch dạ dày: sử dụng hai loại thuốc:
- Citrat natri 0,3M là loại dung dịch tác dụng nhanh phù hợp với cấp cứu. Liều lượng dùng 30ml uống ngay khi có chỉ định mổ. Thời gian tác dụng ngắn (45 phút) nếu mổ kéo dài thì tác dụng bị hạn chế.
- Các thuốc recepteur H2 của histamin bao gồm cimetidin và ranitidin. Hai loại này có thời gian tác dụng dài nhưng bắt đầu có tác dụng chậm (hạn chế trong cấp cứu). Có thể dùng tagamet loại sủi, tác dụng nhanh hơn. Thuốc này phải cho một cách có hệ thống ngay cả khi gây tê vùng.
- Kết hợp citrat natri 0,3M với cimetidin vừa nhanh vừa có tác dụng kéo dài thời gian hiệu lực.
- Kiểm soát chất chứa dạ dày: metoclopramid (Primperan) làm giảm chất chứa trong dạ dày, làm tăng trương lực cơ thắt dưới thực quản, chống nôn nhưng tác dụng chậm. Liều lượng 10mg tiêm tĩnh mạch. Thời gian làm rỗng dạ dày là 20 phút, nhưng cho thuốc 5 phút trước gây mê làm mất tác dụng giãn cơ thắt dưới thực quản do atropin và pethidin. Nó làm rỗng dạ dày ngay cả khi sử dụng morphin.
- Bảng tóm tắt theo chỉ định sản khoa:
+ Mổ theo chương trình:
- Nhịn ăn uống từ 0 giờ.
- Cimetidin sủi 200mg uống 15 phút trước khi khởi mê.
+ Mổ cấp cứu:
- Thời hạn > 5 phút: Cimetidin sủi 200mg uống trước khi vào phòng mổ.
Primperan 10mg tiêm tĩnh mạch chậm.
- Thời hạn < 5 phút: Citrat natri 0,3M 30ml uống.
+ Đặt nội khí quản nhanh: cũng là một biện pháp hạn chế hội chứng này. Muốn vậy cần gây mê đủ sâu và sử dụng giãn cơ khử cực (thời gian < 1 phút). Nhưng loại giãn cơ này hay gây dị ứng và làm tăng áp lực dạ dày. Có thể áp dụng phương pháp tiền Curare.
+ Áp dụng thủ thuật Sellick từ lúc mất ý thức do thuốc mê đến lúc bơm xong bóng nội khí quản.
4.2. Đặt nội khí quản khó
4.2.1. Cũng hay gặp trong sản khoa do thay đổi sinh lý và giải phẫu khi có thai
- Tăng đường kính trước sau, vú to, phù mao mạch niêm mạc (nhất là nhiễm độc thai nghén) ngay cả thủ thuật Sellick cũng làm biến dạng.
- Người gây mê không có kinh nghiệm, lo lắng cũng là một nguyên nhân.
- Các dị dạng, biến dạng bẩm sinh hoặc mắc phải.
- Tỉ lệ đặt nội khí quản khó trong sản khoa là 1/300 trong khi tỉ lệ 1/2000 cho ngoại khoa chung.
4.2.2. Cách phát hiện
- Dựa vào Mallampati (Cormack và Lehane) là chủ yếu.
- Tham khảo chỉ số Wilson. Chỉ số Wilson ≥ 2 có 75% nội khí quản khó.
4.2.3. Cách đề phòng và xử trí
- Nếu như trước đây tỉ lệ tử vong do hội chứng Mendelson cao thì ngày nay đặt nội khí quản khó, tỉ lệ tử vong lại cao hơn.
- Do tính chất cấp cứu nên sự đánh giá trước gây mê thường không đủ thời gian.
- Cần người gây mê và người phụ mê có kinh nghiệm.
- Có hộp dụng cụ nội khí quản.
- Dùng giãn cơ khử cực đặt được nội khí quản mới dùng giãn cơ không cực.
- Cần có monitor theo dõi khí máu.
- Tốt nhất là gây tê vùng nếu không có chống chỉ định.
4.3. Hội chứng chèn ép
4.3.1. Sự thường gặp
- Rất hay gặp trong sản khoa hoặc dữ dội hoặc kín đáo. Nó do tử cung có thai đè vào tĩnh mạch chủ dưới (nằm ngửa) làm giảm máu tĩnh mạch về tim và lưu lượng tim giảm gây hạ huyết áp và làm giảm tưới máu rau gây ra suy thai cấp. 4.3.2. (Xem phần triệu chứng, để phòng và cách xử trí ở phần sinh lý)
4.4. Hạ huyết áp
4.4.1. Hạ huyết áp trong sản khoa cũng rất thường gặp, nhất là nguyên nhân chảy máu và càng thuận lợi hơn khi có hội chứng chèn ép chủ, gây tê vùng
- Hậu quả hạ huyết áp có thể gây tử vong cho mẹ và cho thai nhi. Hạ huyết áp càng nhiều và kéo dài càng gây hậu quả nghiêm trọng.
- Người ta gọi là hạ huyết áp khi huyết áp tối đa < 100mmHg hoặc hạ ≥ 30% so với huyết áp trước gây mê.
4.4.2. Để phòng và xử trí
- Đề phòng hội chứng chèn ép chủ.
- Gây mê cho những trường hợp chảy máu bằng các thuốc không gây ức chế cơ tim và giãn mạch (nên dùng Ketamin, Etomidat) và dùng giảm đau fentanyl.
- Nếu gây tê vùng cần truyền 10-20ml/kg dung dịch Ringer lactate trước gây tê, sử dụng ephedrin một cách hệ thống trước gây tê vùng và không nên dùng quá 50mg vì dễ gây ức chế cơ tim. Nếu dùng ephedrin không hiệu quả có thể dùng adrenalin.
- Nâng cao hai chi dưới và không nên để đầu thấp khi gây tê bằng dung dịch hyperbare.
- Các dấu hiệu thần kinh là triệu chứng sớm nhất của giảm lưu lượng máu não. Nếu điều trị muộn hoặc không đúng thì có thể ngừng tuần hoàn và làm nặng thêm tổn thương thần kinh.
4.5. Biến chứng hô hấp
4.5.1. Thường gặp trong gây mê và gây tê chung
- Trong sản khoa hay gây tê vùng, nếu thuốc tê phong bế vận động quá rộng nhất là những người có suy hô hấp mãn hoặc dùng nhiều thuốc an thần có thể xảy ra suy hô hấp sớm. Suy hô hấp muộn có thể xảy ra khi gây tê tuỷ sống có kết hợp loại morphin.
4.5.2. Xử trí
- Cho oxy qua mask.
- Nếu giảm thông khí nhiều thì đặt nội khí quản hô hấp nhân tạo.
- Cần cho naloxon (Narcan) nếu do morphin.
4.6. Đau đầu sau gây tê
4.6.1. Nguyên nhân
Thường gặp trong gây tê tuỷ sống do thoát nước não tuỷ ra khoang NMC (chỗ chọc) làm giảm áp lực thứ phát trong tuỷ sống gây co kéo não - màng não.
- Đau đầu thường liên quan đến tư thế ngồi, đứng, ánh sáng mạnh, tiếng ổn và đau đầu đi kèm với giảm thính lực và thị lực.
- Hai yếu tố chính gây đau đầu:
- Chọc kim to: 1-15% với kim số 25. Nếu kim 27 thì tỉ lệ đau đầu 0,5-1%. Nếu kim 29 thì không thấy đau đầu. Dùng kim đầu bút chì rất ít đau đầu.
- Giới tính và tuổi: nữ và tuổi 20-30 đau đầu nhiều hơn.
4.6.2. Xử trí
Phụ thuộc mức độ tiến triển.
- Dạng thường:
- Nằm ngửa tuyệt đối, kê hai chân cao.
- Uống nhiều nước hoặc truyền dịch.
- Dùng thuốc giảm đau họ paracetamol.
- Nếu hiệu quả kém thì uống cafe hoặc tiêm tĩnh mạch cafein 200-400mg, sau 3 giờ có thể nhắc lại.
Dạng nặng: áp dụng phương pháp “Blood pacth”: lấy máu tĩnh mạch bệnh nhân tiêm vào khoang NMC. Phương pháp này có hiệu quả 70-98%.
4.7. Rét run
4.7.1. Tỉ lệ gặp rất cao với tê NMC 50%
Về sinh lý bệnh chưa thật rõ ràng, nhưng người ta thường nghĩ đến:
- Sản phụ lo lắng.
- Nhiệt độ môi trường lạnh.
- Truyền nhiều dịch, nhất là dịch lạnh.
- Kích thích ổ cảm thụ nhiệt ống sống do thuốc tê lạnh.
4.7.2. Xử trí
- Tiêm pethidin (Dolargan, Dolosal) liều 0,03-0,05 tĩnh mạch.
- Hoặc tiêm catapressan (Clonidine) 0,15mg (1/2 ống) tĩnh mạch.
- Phòng mổ ấm, làm ấm dịch truyền và thuốc tê.
4.8. Nôn - buồn nôn
4.8.1. Nguyên nhân
- Cũng thường gặp trong gây tê vùng do hạ huyết áp làm giảm lưu lượng máu não gây thiếu oxy vỏ não sẽ kích thích vùng Postrema và gây nôn.
4.8.2. Xử trí
- Dùng ephedrin điều trị hạ huyết áp.
- Cho sản phụ thở oxy.
- Hạn chế tác động mạnh trên tử cung và phúc mạc vì tác động mạnh trên tử cung và phúc mạc sẽ ảnh hưởng thần kinh phế vị làm giảm tần số tim và lưu lượng tim.
CÁC PHƯƠNG PHÁP HỖ TRỢ SINH SẢN
I. ĐẶT VẤN ĐỀ
- Theo Tổ chức Y tế thế giới, tỉ lệ vô sinh chiếm từ 8-10%. Việc điều trị vô sinh là một nhu cầu cấp thiết cho các bệnh nhân vô sinh để đảm bảo hạnh phúc gia đình, nhất là đối với người phụ nữ.
- Hỗ trợ sinh sản là một thuật ngữ nói chung bao gồm những kỹ thuật y học mới, được sử dụng trong điều trị vô sinh do nhiều nguyên nhân khác nhau. Hỗ trợ sinh sản là một trong những tiến bộ kỳ diệu của y học trong 30 năm trở lại đây.
- Vào năm 1969, thụ tinh trong ống nghiệm đầu tiên trên noãn người được thực hiện. Năm 1970, sự phân chia đầu tiên trong môi trường nuôi cấy của phôi người được báo cáo, nhưng đến năm 1978, giáo sư Steptoe và Edwards mới thực hiện thụ tinh trong ống nghiệm và chuyển phôi vào buồng tử cung cho một phụ nữ bị tắc hai vòi tử cung và kết quả bé Louis Brown được ra đời. Đầu năm 1980, Alain Trouson sử dụng kích thích buồng trứng để làm tăng số lượng nang noãn và có nhiều nang noãn chín hơn trong thụ tinh trong ống nghiệm đã làm tăng tỉ lệ thành công của phương pháp này.
- Càng về sau nhiều kỹ thuật mới phát triển như chuyển giao tử vào vòi tử cung qua soi ổ bụng, tiêm tinh trùng vào noãn trong điều trị vô sinh nam khiến cho tỉ lệ thành công tăng lên.
- Nguyên tắc chung của các phương pháp hỗ trợ sinh sản là hỗ trợ quá trình có thai tự nhiên bằng cách:
- Chuẩn bị noãn và tinh trùng.
- Tạo điều kiện để noãn và tinh trùng gặp nhau tạo thành phôi.
- Tạo điều kiện để phôi làm tổ ở niêm mạc buồng tử cung.
- Từ đó, tuỳ thuộc vào nguyên nhân gây vô sinh mà thầy thuốc lựa chọn phương pháp thích hợp với mỗi cặp vô sinh.
- Tại Việt Nam, việc đưa các tiến bộ của y học thế giới vào điều trị vô sinh đã đạt được những tiến bộ đáng kể với sự ra đời của hàng trăm bé thụ tinh trong ống nghiệm.
II. ĐIỀU KIỆN TỰ NHIÊN CẦN THIẾT ĐỂ THỤ THAI
Sự thụ tinh là kết quả của noãn trưởng thành gặp tinh trùng tạo ra phôi, phổi làm tổ tại niêm mạc tử cung. Bình thường, sự thụ tinh xảy ra ở 1/3 ngoài vòi tử cung và di chuyển vào buồng tử cung sau 7 ngày và làm tổ trong buồng tử cung.
Điều kiện để có sự thụ thai bình thường:
2.1. Nam giới
- Tinh hoàn phải sản xuất đủ số lượng tinh trùng bình thường.
- Tinh trùng phải qua đường sinh dục của nam giới, ở đó nó đạt tới sự trưởng thành và di động.
2.2. Nữ giới
- Chất nhầy cổ tử cung phải thích hợp với sự sống của tinh trùng.
- Bộ phận sinh dục nữ cho phép tinh trùng tiến lên vòi tử cung, đồng thời loa vòi tử cung phải bắt được noãn.
- Noãn phát triển và trưởng thành phụ thuộc vào chức năng của buồng trứng, tuyến yên (nguồn tiết FSH và LH). Sự vỡ nang và giải phóng noãn trưởng thành gọi là phóng noãn, thường xảy ra vào ngày 14 của chu kỳ kinh bình thường (28 ngày).
- Buồng tử cung và niêm mạc tử cung đủ điều kiện để tiếp nhận phôi làm tổ và phát triển (hình 26.1).

III. CÁC PHƯƠNG PHÁP HỖ TRỢ SINH SẢN
- Nam giới:
- Thụ tinh nhân tạo.
- Lọc rửa tinh trùng (percoll - swim up).
- Bơm tinh trùng vào buồng tử cung (IUI).
- Thụ tinh trong ống nghiệm (IVF).
- Bơm tinh trùng vào trứng (ICS).
- Nữ giới:
- Vòi tử cung: nội soi phẫu thuật (gỡ dính tái tạo loa vòi).
- Kích thích rụng trứng.
- Bơm tinh trùng vào ổ bụng (DIPI).
- Chuyển giao tử vào vòi tử cung (GIFT).
- Chuyển hợp tử vào vòi tử cung (ZIFT).
- Chuyển trứng trực tiếp (DOT).
- Bơm trứng và tinh trùng vào ổ bụng (POST).
- Chuyển phôi xuyên tử cung vào vòi tử cung (TUFT).
- Chuyển phôi qua phẫu thuật (SET).
- Nuôi cấy trong âm đạo (IVC).
- Chuyển trứng vào vòi và bơm tinh trùng thụ tinh sau (FREDI).
- Thụ tinh trong ống nghiệm (IVF).
- Coculture.
Sau đây là một số phương pháp thường dùng:
3.1. Kích thích buồng trứng
Mục đích là kích thích buồng trứng không phóng noãn hay phóng noãn bình thường để có một hay nhiều nang noãn trưởng thành giúp cho thụ thai bình thường hay thụ tinh trong ống nghiệm, bơm tinh trùng vào buồng tử cung.
Để điều chỉnh liều thuốc và xác định thời điểm phóng noãn trong quá trình điều trị thuốc luôn kết hợp siêu âm đo kích thước các nang noãn và định lượng nội tiết estradiol, LH.
- Thuốc kích thích phóng noãn:
- Ức chế estrogen: clomiphen citrat, tamoxifen. Các thuốc này có cấu trúc tương tự như estrogen, ức chế cạnh tranh với các thụ thể estrogen ở vùng dưới đồi, làm ức chế điều khiển ngược của estrogen dẫn đến tăng tiết FSH, LH (chủ yếu FSH) kích thích quá trình phát triển các nang noãn.
- Gonadotrophin: hMG/FSH, hCG.
- hMG (FSH và LH có tỉ lệ 1:1) có tác dụng kích thích quá trình phát triển các nang noãn.
- hCG tác dụng tương tự như LH nhưng mạnh và kéo dài hơn, có tác dụng làm chín các nang noãn trưởng thành và gây phóng noãn.
- GnRH: tiêm GnRH theo nhịp sinh lý bình thường sẽ kích thích tuyến yên tiết nhiều FSH, LH kích thích các nang noãn trưởng thành và phóng noãn.
- Các phác đồ thường dùng:
+ Clomiphen citrat (CC) viên 50mg.
- Liều dùng 50-250mg/ngày x 5 ngày, bắt đầu từ ngày thứ hai cho đến ngày thứ năm của vòng kinh.
- Liều khởi đầu 50mg/ngày, nếu không đáp ứng thì tăng dần mỗi chu kỳ sau, hầu hết đều có đáp ứng với liều 150mg/ngày trở xuống. Nếu sử dụng sớm ngày thứ hai hay thứ ba của chu kỳ kinh thì số nang noãn trưởng thành sẽ nhiều hơn.
- Có thể kết hợp với giao hợp bình thường hay bơm tinh trùng đã lọc rửa vào buồng tử cung cho tỉ lệ thành công cao hơn.
- Có thể sử dụng phối hợp thêm với hMG. Đồng thời kết hợp với hCG khi đánh giá các nang noãn đã trưởng thành.
- hMG sử dụng với liều 1 ống 75 đơn vị mỗi ngày sau khi dùng clomiphen citrat.
- hCG: 5.000 - 10.000 đơn vị tiêm một lần.
- Do tác dụng kháng estrogen clomiphen citrat có thể làm giảm lượng chất nhầy cổ tử cung và nội mạc tử cung, có thể điều chỉnh bằng sử dụng thêm estrogen.
- Phác đồ này thường có tỉ lệ xuất hiện đỉnh LH cao, sớm trước khi tiêm hCG. Trước khi tiêm hCG, nếu thấy LH đã tăng cao có thể ngừng các chu kỳ điều trị.
- Clomiphen citrat là thuốc đầu tay cho các trường hợp buồng trứng đa nang với liều khởi đầu 50mg/ngày. Tỉ lệ thành công sẽ giảm khoảng 50% nếu có lạc nội mạc tử cung hay bất thường ở vòi tử cung. Nên siêu âm trước khi cho thuốc, nếu có các nang trứng nên điều trị bằng thuốc tránh thai hoặc chọc hút với siêu âm đầu dò âm đạo. Các nang trứng này nếu không được xử trí sẽ ảnh hưởng đến sự phát triển của các nang noãn hoặc sẽ tăng kích thước rất nhanh, gây biến chứng nguy hiểm.
- Số chu kỳ điều trị clomiphen citrat thường được giới hạn là 6 chu kỳ. Nếu dùng hơn tỉ lệ thành công thường tăng không đáng kể. Bên cạnh đó một số nghiên cứu thấy rằng nguy cơ ung thư buồng trứng có thể tăng nếu sử dụng nhiều chu kỳ clomiphen citrat (trên 12 chu kỳ).
- hMG/FSH + hCG:
- hMG 75 đơn vị sử dụng ngay từ đầu chu kỳ kinh, thường từ ngày thứ hai. Liều sử dụng 1-3 ống/ngày, có thể tăng hay giảm liều tuỳ đáp ứng của từng bệnh nhân. Phác đồ này cũng có tỉ lệ LH tăng cao.
- GnRH+ hMG/FSH+ hCG:
- GnRH khi tiêm liên tục có tác dụng ức chế nên được dùng để ức chế đỉnh LH sớm. Các nang noãn chỉ bắt đầu phát triển quá trình chín và phóng noãn khi tiêm hCG.
- GnRH có hai dạng: dạng liều thấp tiêm dưới da mỗi ngày hay hít qua đường mũi và dạng liều cao tiêm dưới da có tác dụng kéo dài.
- Phác đồ phối hợp GnRH + hMG/FSH + hCG được sử dụng nhiều nhất hiện nay dưới nhiều dạng khác nhau:
+ Phác đồ cực ngắn: GnRH thường chỉ sử dụng 3 ngày đầu của chu kỳ, từ ngày thứ hai, dạng liều thấp. Phác đồ này sử dụng hiệu quả kích thích của GnRH. Tỉ lệ xuất hiện đỉnh LH sớm, cao.
+ Phác đồ ngắn: GnRH được sử dụng từ ngày thứ hai của chu kỳ và kéo dài đến thời điểm hCG. Phác đồ này sử dụng cả hai hiệu quả kích thích và ức chế.
+ Phác đồ dài: GnRH có thể sử dụng từ giai đoạn hoàng thể hay từ đầu chu kỳ kinh trước. Có thể sử dụng dạng liều thấp hay liều cao, tác dụng kéo dài. Phác đồ này chỉ sử dụng tác dụng ức chế của GnRH. Hiệu quả ức chế đỉnh LH tốt hơn so với phác đồ ngắn.
+ Phác đồ cực dài: sử dụng GnRH dạng liều cao tác dụng kéo dài, có thể sử dụng từ 3-6 tháng trước khi bắt đầu sử dụng hMG/FSH. Phác đồ được sử dụng nhiều nhất trên thế giới hiện nay là phác đồ dài. So với các phác đồ khác, phác đồ dài sử dụng lượng hMG/FSH cao hơn từ 1,5-2 lần. Tuy nhiên đây là phác đồ đạt tỉ lệ thành công cao nhất.
- Các vấn đề cần chú ý khi kích thích buồng trứng
- Khoảng cách giữa đáp ứng tốt và quá kích rất ngắn.
- Sự đáp ứng của từng người khác nhau, cần theo dõi sát.
- Thời điểm sử dụng gonadotropin.
- Liều sử dụng của gonadotropin.
- Tăng hay giảm liều gonadotropin.
- Thời điểm sử dụng hCG để gây phóng noãn.
3.2. Lọc rửa tinh trùng
- Lợi ích:
- Chọn được các tinh trùng bình thường di động tốt cho các phương pháp điều trị, đồng thời cô đặc tinh trùng trong một thể tích nhỏ, thuận lợi cho bơm tinh trùng vào buồng tử cung.
- Loại được các tế bào chết, hầu hết các vi sinh vật, phần lớn các chất độc với tinh trùng do đó giảm được phần lớn nguy cơ nhiễm trùng từ tinh dịch.
- Loại được phần lớn prostaglandin trong tinh dịch, tránh co thắt tử cung trong phương pháp bơm tinh trùng vào buồng tử cung (IUI).
- Kích thích sự hoạt hoá đầu tinh trùng, tạo thuận lợi cho quá trình thụ tinh với noãn.
- Tránh được nguy cơ sốc phản vệ đôi khi xảy ra khi cho tinh dịch vào buồng tử cung.
- Có hai phương pháp được áp dụng rộng rãi và đạt hiệu quả cao nhất là phương pháp bơi lên (Swim-up) và phương pháp sử dụng thang nồng độ percoll.
- Phương pháp Swim-up:
- Cách tiến hành:
- Cho vào ống nghiệm loại 10ml 1-1,5ml môi trường nuôi cấy.
- Cho 1-1,5ml tinh dịch đã ly giải thật nhẹ nhàng xuống lớp dưới môi trường (tỉ lệ 1:1).
- Đặt ống nghiệm trong tủ cấy khoảng 45-60 phút.
- Lấy 0,7-1ml phần trên của cột môi trường cho vào ống nghiệm loại 5ml.
- Cho thêm 2m1 môi trường và trộn đều.
- Ly tâm 1500 vòng/phút trong 15 phút.
- Hút bỏ lớp môi trường ở, để loại khoảng 0,4-0,5ml.
- Trộn đều, lấy 1 giọt cho vào buồng đếm kiểm tra lại.
- Phần còn lại để thực hiện IUI.
- Nhận xét:
- Chỉ những tinh trùng di động tốt sẽ tự bơi lên trên, thoát khỏi lớp tinh dịch phía dưới.
- Phương pháp đơn giản dễ làm.
- Tinh trùng chọn lọc có chất lượng cao.
- Chỉ áp dụng với mẫu tinh dịch mà tinh trùng chất lượng tương đối tốt (có trên 10 triệu tinh trùng di động tới trước).
- Kỹ thuật thực hiện có thay đổi tuỳ theo kinh nghiệm của từng trung tâm.
- Phương pháp thang nồng độ percoll:
+Trang thiết bị cần thiết:
- Môi trường cấy HAM F10 1X và 10X.
- Dung môi percoll.
- Ống nghiệm 5ml, 10ml tiệt trùng.
- Pipette Pasteur, máy ly tâm, kính hiển vi, buồng đếm máu Neubauer.
- Tủ cấy CO, 5%, 37°C, tủ thao tác vô trùng.
+ Cách tiến hành:
- Pha các dung môi percoll đẳng trương, thường là hai loại 95% và 47,5%.
- Tạo thang môi trường: cho hai lớp dung môi vào ống nghiệm, mỗi lớp 1ml, lớp 95% ở dưới.
- Cho 1,5ml tinh dịch lên trên hai lớp percoll thật nhẹ nhàng.
- Ly tâm 1500 vòng/phút trong 15 phút.
- Hút bỏ những lớp trên, giữ lại 0,5ml cặn ở đáy cho vào ống nghiệm mới với 2ml môi trường mới.
- Ly tâm 1500 vòng/phút trong 15 phút.
- Bỏ lớp môi trường ở trên, giữ lại 0,5ml cặn chuyển vào ống nghiệm mới có sẵn 2ml môi trường.
- Ly tâm 1500 vòng/phút trong 15 phút.
- Hút bỏ những lớp trên, giữ lại 0,5ml cặn ở đấy cho vào ống nghiệm mới với 2ml môi trường mới.
- Ly tâm 1500 vòng/phút trong 15 phút.
- Bỏ lớp môi trường ở trên, giữ lại 0,3-0,5ml cặn, trộn đều, lấy một giọt kiểm tra.
- Phần còn lại làm IUI hay IVF.
- Nhận xét:
- Các dung môi percoll ở các nồng độ khác nhau có chức năng lọc, loại bỏ các tinh trùng chết, dị dạng, di động kém và các thành phần khác trong tỉnh dịch. Phần tinh trùng lọc được rửa hai lần với môi trường nuôi cấy để loại bớt percoll. Phương pháp đơn giản, dễ thực hiện với mẫu tinh trùng yếu hơn (trên 5 triệu tinh trùng di động).
- Thời gian thực hiện dài hơn Swim-up.
- Kỹ thuật thực hiện có thể thay đổi tuỳ theo kinh nghiệm của từng trung tâm nhất là số lớp và nồng độ các lớp dung môi percoll đẳng trương sử dụng.
3.3. Bơm tinh trùng vào buồng tử cung (Intra Uterine Insemination: IUI)
- Chỉ định:
- Vô sinh không rõ nguyên nhân.
- Lạc nội mạc tử cung nhẹ.
- Rối loạn phóng noãn.
- Chất nhầy cổ tử cung không thuận tiện cho tinh trùng di chuyển.
- Kháng thể kháng tinh trùng.
- Bất thường tinh trùng.
- Các bước tiến hành:
- Kích thích buồng trứng để có được một số nang noãn phát triển (khoảng 2-3 nang).
- Theo dõi sự phát triển của các nang noãn bằng siêu âm đầu dò âm đạo, kết hợp với định lượng estradiol huyết thanh để đánh giá sự trưởng thành của nang noãn.
- Tiêm 5.000 - 10.000 đơn vị HCG để kích thích giai đoạn phát triển cuối cùng của nang noãn và kích thích phóng noãn.
- Lọc rửa tinh trùng và bơm vào buồng tử cung sau khi tiêm hCG 36 giờ. Thời điểm bơm tinh trùng không quá 2 giờ sau khi lấy mẫu tinh dịch. Một số trường hợp đề nghị bơm tinh trùng 2 lần 18 giờ và 42 giờ sau khi tiêm hCG để tăng khả năng thụ tinh. Tuy nhiên hiệu quả của bơm tinh trùng 2 lần vẫn chưa được chứng minh rõ ràng.

3.4. Thụ tinh trong ống nghiệm và chuyển phôi vào buồng tử cung (Invitro Fertilization: IVF)
- Mục đích:
- Thụ tinh trong ống nghiệm là chọc hút một hay nhiều noãn đã trưởng thành từ buồng trứng cho thụ tinh với tinh trùng chồng (đã được lọc rửa) trong phòng thí nghiệm. Sau khi trứng đã phát triển thành phôi, chuyển phôi tốt vào buồng tử cung để phôi làm tổ và phát triển thành thai nhi. Tỉ lệ có thai thay đổi tuỳ theo mỗi trung tâm.
- Chỉ định:
- Vô sinh do tắc hai vòi tử cung.
- Vô sinh không rõ nguyên nhân sau khi đã soi ổ bụng hai năm và làm IUI 3-6 lần không kết quả.
- Các bước tiến hành:
+ Dùng thuốc kích thích buồng trứng cho nhiều nang noãn phát triển và trưởng thành.
+ Theo dõi và đo kích thước và nang noãn bằng siêu âm và kết hợp với estradiol huyết thanh. Điều chỉnh liều thuốc tránh các tác dụng phụ. Khi siêu âm kích thước các nang khoảng ≥ 18mm, E2 250pg/ml mỗi nang trưởng thành thì tiêm hCG 5.000 - 10.000 đơn vị.
+ Chọc hút nang noãn bằng đường âm đạo sau khi tiêm hCG 32-36 giờ.
+ Quy trình thu lượm noãn:
- Đưa dịch vừa hút đổ vào các đĩa petri đặt trên kính hiển vi có bộ phận giữ nhiệt 37°C tìm noãn.
- Rửa sạch noãn loại bỏ máu và các tế bào hạt bám xung quanh.
- Chuyển noãn vào hệ thống nuôi cấy.
- Đánh giá các noãn về chất lượng, độ trưởng thành và ghi lại thời gian dự định tiến hành thụ tinh.
- Đặt trong tủ ấm ở nhiệt độ 37°C và CO, 5% giữ cho pH ổn định.
- Sau 3-4 giờ mỗi noãn sẽ chuyển vào một giọt chứa 100.000 tinh trùng/ml môi trường. Nếu có chỉ định thì thực hiện ICSI vào thời điểm này.
+ Lọc rửa tinh trùng cùng ngày với chọc hút trứng.
+ Theo dõi sự thụ tinh và phát triển của phôi trong những ngày sau.
+ Chuyển phôi tốt vào buồng tử cung sau thụ tinh 2-3 ngày. Thường chuyển 3 phôi một lần ở bệnh ít hơn 35 tuổi, có thể chuyển tối đa là 4 phôi ở bệnh nhân cao tuổi hơn. Trước khi chuyển phôi phải lau cổ tử cung bằng môi trường nuôi cấy. Thăm dò buồng tử cung hướng đưa catheter từ ngày hôm trước.
+ Theo dõi và xét nghiệm chẩn đoán thai nghén sau chuyển phôi 2 tuần.
- Đánh giá chất lượng phôi:
- Tốt: kích thước các tế bào phôi đều, không có mảnh vỡ, hoặc có rất ít.
- Khá: kích thước tế bào phôi tương đối đều, có một số mảnh vỡ, 20-30% thể tích của phôi.
- Xấu: kích thước các tế bào phôi không đều nhau. Có nhiều mảnh vỡ, ≥ 50% thể tích của phôi.
3.5. Chuyển giao tử vào vòi tử cung (Gamete Intra Fallopian Transfer: GIFT)
- Chỉ định:
- Nam giới có số lượng tinh trùng ít.
- Vô sinh không rõ nguyên nhân.
- Hai vòi tử cung bình thường.
- Cách tiến hành:
- Thực hiện với kỹ thuật soi ổ bụng.
- Noãn lấy sau khi chọc hút sẽ được chuyển trở lại ngay vòi tử cung với một lượng nhỏ tinh trùng đã lọc rửa, noãn và tinh trùng sẽ thụ tinh ở môi trường tự nhiên tại vòi tử cung. Lấy 2-3 noãn và 50.000 - 100.000 tinh trùng đưa và đặt vào vị trí khoảng 3cm tính từ phía loa vòi tử cung.
- Phương pháp này đôi khi kết hợp với IVF, vì số noãn thừa sẽ được sử dụng thụ tinh trong ống nghiệm, phôi sẽ được bảo quản đông lạnh và chuyển vào buồng tử cung ở những kỳ sinh sau.
3.6. Thụ tinh trong ống nghiệm với kỹ thuật tiêm tinh trùng vào noãn (Intracytoplasmic Sperm Injection: ICSI)
- Điều trị vô sinh nam ngày càng có nhiều tiến bộ với kỹ thuật tiêm tinh trùng vào noãn.
- Có ba phương pháp:
- Tiêm một tinh trùng vào trong bào tương.
- Tiêm 1-2 tinh trùng vào qua màng trong suốt nhưng ngoài bào tương.
- Làm thủng màng trong suốt để tinh trùng chui qua lỗ thủng vào trong bào tương thụ tinh.
- Kỹ thuật tiêm tinh trùng vào trong bào tương hiện nay được sử dụng rộng rãi.
- Chỉ định:
- Người nam giới không lấy được tinh trùng hay không có tinh trùng do bị tắc ống dẫn tinh bẩm sinh, thắt ống dẫn tinh. Tinh trùng có thể lấy ở mào tinh qua sinh thiết mào tinh. Những tinh trùng lấy theo cách này có thể rất ít và chưa trưởng thành. Những tinh trùng như vậy khi đưa vào noãn cũng đưa đến thụ tinh.
- Cách tiến hành:
- Noãn hút ra được tách lớp tế bào hạt ở xung quanh.
- Chọn những tinh trùng khoẻ nhất di động tốt nhất, cố định chúng bằng cách tác động vào phần đuôi tinh trùng và hút vào một kim thuỷ tinh để bơm vào noãn. Còn một kim thuỷ tinh khác dùng để cố định noãn khi tiêm tinh trùng vào trong bào tương.
3.7. Một số phương pháp khác
- Chuyển hợp tử vào vòi tử cung (Zygote Intra Fallopian Transfer - ZIFT). Noãn khi mới được thụ tinh ở giai đoạn hai tiền nhân được chuyển vào vòi tử cung qua soi ổ bụng.
CÁC BỆNH TUYẾN VÚ
I. ĐẠI CƯƠNG
Các bệnh về vú thường gặp trong phụ khoa phát hiện và khám chữa bệnh thường muộn. Nếu người phụ nữ tự phát hiện được và điều trị sớm thì kết quả tốt. Với những khối u nhỏ đường kính dưới 2cm có thể tự phát hiện được. Người ta phân chia hai loại bệnh của vú: các bệnh lành tính của vú và ung thư vú.
II. GIẢI PHẪU ĐẠI THỂ
2.1. Khối lượng vú
Khoảng 200-300cm nằm ở phía trước lồng ngực từ xương sườn 2 đến xương sườn 6, từ bờ xương ức đến đường nách trước bao gồm từ ngoài vào trong:
- Da: phía chính giữa có một núm nhỏ, bao quanh núm có một quầng thẫm màu là quầng vú, vú có hình nón bao gồm một sườn liên kết đặc, một hệ thống sợi cơ chun và cơ trơn sắp xếp theo hình xoắn ốc, có nhiều tiểu thể xúc giác và tuyến bã đậu. Trên mặt núm vú có từ 10-20 lỗ thông thương với các ống dẫn.
- Lớp mỡ: nằm sau lớp da, lấp đầy các hố liên sườn, liên kết tạo thành các hố mỡ Duret.
- Tổ chức liên kết: gồm hai phần:
- Phần bài tiết: các túi tạo nên bởi các tế bào biểu mô khối, chế tiết, bao bọc bởi các tế bào hình sao còn gọi là biểu mô rất dễ co bóp, mỗi túi có một màng đáy, một hệ thống mao mạch và nối liền với một nhánh nhỏ của ống dẫn sữa.
- Phần dẫn sữa: các ống dẫn sữa có các nhánh nhỏ từ các túi đổ vào một nhánh chính tạo ra ống dẫn sữa, ống dẫn sữa tận cùng bằng những lỗ nhỏ trên mặt của núm vú, xung quanh các nhánh và ống dẫn sữa cũng có cơ biểu mô và cơ trơn bao bọc. Bình thường mỗi vú có từ 10-20 thuỳ chia ra các tiểu thuỳ chứa đựng các túi.
2.2. Mạch máu - thần kinh - bạch mạch
- Các động mạch nuôi dưỡng vú bao gồm:
- Các nhánh động mạch dưới da.
- Các nhánh động mạch trước tuyến.
- Các nhánh động mạch sau tuyến.
- Các nhánh động mạch vú có đặc điểm là có những mạng nối chằng chịt phân chia theo từng lớp giữa động mạch vú trong và động mạch vú ngoài.
- Hệ thống tĩnh mạch xuất hiện tương tự như hệ thống động mạch. Khi có thai, hệ thống tĩnh mạch vú nổi rõ dưới da, xung quanh quầng vú tạo thành vòng tĩnh mạch Haller.
- Bạch mạch: các bạch mạch của mặt ngoài vú đổ vào các hố nách, các bạch mạch phía trong đổ vào hạch vú trong.
- Hạch hố nách: phần hạch quan trọng nhất gồm 5 chuỗi:
- Chuỗi hạch của tĩnh mạch nách chạy dọc theo các huyết quản.
- Chuỗi hạch vú ngoài nằm trên thành ngực.
- Chuỗi hạch vai chạy dọc theo các mạch máu của vai dưới.
- Chuỗi hạch trung tâm nằm trên đường của nhánh thần kinh liên sườn 2.
- Chuối dưới đòn: vô cùng quan trọng trong xử trí ung thư vú.
- Thần kinh:
- Nhóm phía trước vú: gồm các nhánh da trước của dây thần kinh liên sườn 2,3,4,5.
- Nhóm cạnh vú; của thần kinh liên sườn 4,5.
- Nhánh trên vú đi từ các nhánh xuống của đám rối thần kinh cổ mông.
CÁC BỆNH LÀNH TÍNH CỦA VÚ
Các bệnh lành tính của vú được phân chia theo các nhóm dưới đây: đau vú, u xơ tuyến vú, u nang tuyến vú, tiết dịch vú, áp xe vú và rối loạn tiết sữa, u vú lành tính.
I. ĐAU VÚ
- Thường gặp ở phụ nữ có trạng thái thần kinh không ổn định.
- Có thể đau theo chu kỳ hoặc không theo chu kỳ, bệnh nhân thường có cảm giác nặng và đầy ở vú trong tuần trước khi hành kinh và mất đi sau khi thấy kinh, được coi là đau vú có chu kỳ. Đau vú không theo chu kỳ có thể kết hợp với giãn ống tuyến có thể phát hiện qua chụp vú.
II. HOẠI TỬ TỔ CHỨC MỠ
- Thường gặp sau chấn thương hoặc tổn thương do sinh thiết có thể gây khối cứng và thường đi kèm với co kéo núm vú. Phải sinh thiết loại trừ ung thư vú. Điều trị phải trích lấy khối.
- Điều trị đau núm vú: vì nguyên nhân không rõ và liên quan đến nội tiết nên hướng điều trị là: giảm đau và các thuốc nội tiết như: danasol, tamoxifen 100mg x 2 viên/ngày, progesteron 10mg (TB) từ ngày 12 của kỳ kinh.
- Mỡ progestagen bôi vú từ ngày 12-25 kỳ kinh.
III. U XƠ TUYẾN VÚ (FIBRIOADENOSIS)
- Là khối u khu trú hoặc khuếch tán, mật độ mềm, gặp ở phụ nữ trong nhóm tuổi sinh đẻ hoặc tiền mãn kinh.
- Nguyên nhân: do mất cân bằng nội tiết estrogen, progestron, prolactin.
- Về tổ chức học gồm xơ hoá tuyến và quá sản biểu mô tuyến vú hình thành nang.
- Chẩn đoán: dựa vào sờ thấy các khối mềm xuất hiện vào nửa sau của kỳ kinh, gặp ở nửa ngoài vú và có thể cả hai bên vú. Chọc hút tìm tế bào ung thư, sinh thiết, chụp vú để loại trừ tổn thương ác tính.
- Điều trị: căn cứ vào lý thuyết thì methylxanthin kích thích giải phóng cathecholamin, nó kích thích hệ thống cyclic adeno monophosphat (AMP) ở vú. Mono thấy rằng nếu kiêng hoàn toàn methylxanthin (cà phê, chè, sôcôla) thì bệnh giảm đi nhiều so với nhóm chứng.
- Vitamin E 600 UI/j.
- Cơ chế tác dụng là điều chỉnh tỉ lệ estradiol/progesteron.
IV. BỆNH NANG VŨ (CYSTIC DISEASE)
- Thường gặp ở lứa tuổi 30-50 có liên quan đến nội tiết. Nang thường là những khối riêng rẽ di động, mật độ căng. Chọc hút dịch nang sẽ thấy có màu vàng xanh hoặc nâu. Nếu dịch hút ra là máu thì phải sinh thiết sau hút dịch. Nếu nang tái phát sau hút thì phải hút lại và nếu khối u vẫn tồn tại thì sinh thiết điều trị: chọc hút dịch nang và dùng nội tiết như danazol.
V. TIẾT DỊCH NÚM VÚ (NIPPLE DISCHARGE)
Tiết dịch ở vú thời kỳ không nuôi con có thể gặp những nguyên nhân sau: ung thư vú, papilloma ống tuyến, giãn hoặc xơ nang ống tuyến hoặc dùng thuốc tránh thai, tăng tiết sữa thường kết hợp với hội chứng vô kinh, vô sinh không phóng noãn thường do prolactin tăng cao.
- Khám lâm sàng cần phải chú ý những điểm sau:
- Dịch tiết: trong, lẫn máu, hoặc có màu khác.
- Tiết dịch có kèm theo khối u không ?
- Có một hay nhiều tia ?
- Dịch ra liên tục hay từng đợt, ra tự nhiên, phải vắt ?
- Dịch tiết có liên quan với kỳ kinh không ?
- Tiết dịch trước mãn kinh hay sau mãn kinh ?
- Có uống thuốc tránh thai hay uống estrogen không ?
- Chẩn đoán phân biệt:
- Dịch tiết ra từ một ống tuyến hay lẫn máu thường là do papilloma hoặc ít gặp hơn là ung thư vú, do đó phải làm tế bào để phát hiện ung thư. Nếu dịch kèm theo khối u thì phải sinh thiết.
- Phân biệt với đa tiết sữa do tăng prolactin của tuyến yên hoặc uống thuốc tránh thai, dịch tiết là mủ gặp trong áp xe quanh quầng vú.
- Điều trị: nếu tiết dịch không kèm theo u thì theo dõi hàng tháng, chụp vú để xác định tổn thương.
VI. ÁP XE VÚ
- Gặp ở thời kỳ nuôi con hoặc ngoài thời kỳ nuôi con.
- Vi khuẩn vào vú khi nuôi con qua những khe hở ở đầu vú, ở giai đoạn sớm biểu hiện sưng, nóng đỏ, đau, có thể dùng kháng sinh hoặc chạy hồng ngoại, nếu khối viêm khu trú có mủ phải trích dẫn lưu.
VII. VÚ BẤT THƯỜNG
- Có thể gặp trong những trường hợp vú teo, kém phát triển hoặc phì đại tuyến vú. Cần phẫu thuật tạo hình.
VIII. U TUYẾN XƠ (FIBROADENOMA)
- Là khối u có vỏ bọc, thường gặp trong lứa tuổi sinh đẻ từ 15-25 tuổi. Có thể mọc lên từ một bên hoặc hai bên. Đặc tính của nhân là cứng, di động và có kích thước to, nhỏ khác nhau.
- Bệnh sinh: có hai loại fibroadenoma quanh tiểu ống hoặc trong tiểu ống. Nếu nhân phát triển từ trong tiểu ống thì kích thước to, căng. Khi có thai nhân xơ thường to ra ảnh hưởng nội tiết.
- U phyloid: là loại u tuyến xơ với lớp đệm phát triển nhanh, dễ tái phát nếu xử trí không triệt để. U phyloid ít khi ác tính.
- Điều trị: cắt bỏ khối u, nhưng vì khối u to, tránh tái phát nên cắt bỏ vú.
UNG THƯ VÚ (BREAST CANCER)
Ung thư vú là bệnh liên quan chặt chẽ với tuyến nội tiết nên được gọi là bệnh phụ thuộc vào nội tiết, bệnh thường gặp thứ hai sau ung thư cổ tử cung. Theo thống kê của Hội ung thư Mỹ, trong năm 1993 có 182.000 trường hợp ung thư mới và có 46.000 trường hợp chết vì ung thư vú.
Ung thư vú dễ phát hiện, nếu điều trị ở giai đoạn sớm sẽ đem lại kết quả tốt. Tuy nhiên nhiều trường hợp không dự kiến được tiên lượng.
I. NGUYÊN NHÂN
- Có ba yếu tố chính là: rối loạn hormon, ảnh hưởng tia xạ và chế độ ăn uống.
- Số lần sinh đẻ cũng là yếu tố thuận lợi: chưa sinh đẻ lần nào dễ mắc bệnh hơn người đã có con, có thai lần đầu sau 35 tuổi, hoặc thấy kinh trước năm 12 tuổi, mãn kinh sau 55 tuổi.
- Đặc biệt ung thư vú liên quan chặt chẽ với tiền sử gia đình: nguy cơ mắc bệnh ở những phụ nữ có mẹ bị ung thư vú trước thời kỳ mãn kinh cao hơn 9 lần so với thông thường. 50% trong số họ có thể bị mắc bệnh. Người ta cho rằng những gia đình mang sự thiếu sót về gen. Chính gen này làm tăng sự cảm thụ đối với những ung thư đặc biệt. Những sự đột biến của dòng tế bào mầm p53 và tiền ung thư e2bB-2 đã được đề cập trong nguyên nhân gây ung thư vú (Freboug 1991; Loffs 1992) và khoảng 20% bệnh nhân ung thư vú có yếu tố tiền ung thư e2bB-2 và 17q21 hoạt động. Yếu tố gen C-Myc đóng vai trò quan trọng trong ung thư tiến triển (Shui 1993). Ung thư vú có tính chất gia đình là do sự rối loạn nhiễm sắc thể trội ở phụ nữ, đặc biệt là nhánh nhiễm sắc thể dài 17.
- Nếu bị ung thư vú một bên thì dễ bị ung thư vú bên đối diện.
- Ngoài ra uống estrogen trong khi có thai tăng nguy cơ ung thư vú, dùng thuốc tránh thai, ung thư niêm mạc tử cung tăng nguy cơ ung thư vú.
- Thiếu ánh sáng mặt trời cũng là nguyên nhân đáng kể, ánh sáng mặt trời và vitamin D có khả năng ngăn cản sự phát triển của tế bào ung thư vú.
II. PHÂN LOẠI TỔ CHỨC HỌC
- Dựa vào tổ chức học và vị trí phát triển của khối u để tiêu chuẩn hoá phân loại. Thường gặp nhất là ung thư ống tuyến chiếm tỉ lệ 53%, ung thư ống tuyến hỗn hợp là 28%, ung thư nội tuỷ 6% và ung thư thuỷ là 5%. Ung thư ống tuyến tiên lượng xấu nhất. Bệnh Paget's là loại được kết hợp với ung thư trong biểu mô hoặc ung thư xâm lấn.
III. TRIỆU CHỨNG VÀ TIẾN TRIỂN
- Thường bệnh nhân tự sờ thấy một khối u ở vú, cứng, đường kính có thể từ 1-3cm (nếu sớm), thường khối u không đau, bờ không rõ rệt, nằm ở 1/4 trên ngoài, hay 1/4 trên trọng của vú. Từ 4-6 tháng u có thể to gấp hai lần và xâm lấn vào da phía trên tạo thành hình ảnh da cam ở trên mặt khối u. Lan xuống dưới vào cơ ngực làm cho toàn bộ tuyến vú kém di động. Sau một thời gian da có thể loét hoặc hoại tử 70%. Bệnh nhân có khối u ở vú không đau, 90% có khối u ở vú do bệnh nhân tự phát hiện được (hình 27.1).
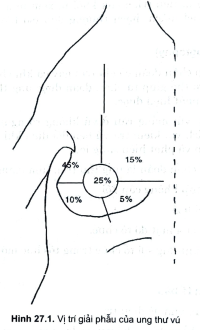
- Hạch nách là hạch đầu tiên bị xâm lấn theo từng bậc thang qua cơ ngực vào các hạch như hạch Roter, rồi lan lên hạch thượng đòn và hạch vú trong có thể di căn vào hạch đối bên, di căn xa, phổi, màng phổi.
- Về mặt tổ chức học, 30% có di căn hạch dạng vi thể, mặc dù trên lâm sàng không sờ được hạch. Nếu phát hiện hạch nách trên lâm sàng thì 85% chính xác về mặt tổ chức học. Hạch nách dương tính tăng theo kích thước khối u ban đầu và sự xâm lấn của khối u tại chỗ. Nếu sờ thấy hạch thượng đòn sinh thiết dương tính thì thể hiện bệnh ở giai đoạn IV. Phù cánh tay cùng bên thường do hạch bị xâm lấn.
- Tiến triển: rất đa dạng, phụ thuộc phần lớn vào loại ung thư. Loại biểu mô ống xâm lấn tiến triển thất thường có khi to nhanh trong vài ba tuần rồi dừng lại, có khi đến 5 năm. Loại Paget ít gặp, thường xảy ra ở phụ nữ trên 40 tuổi, kéo dài khoảng 3 năm, đôi khi cả hai bên vú. Loại nội ống tiến triển chậm, hiếm kèm theo có tiết dịch ở đầu vú, hạch nách ít khi bị xâm lấn. Loại nang nhú thường xảy ra ở phụ nữ 40-60 tuổi. Có thể phát triển thành khối lớn nhưng ít khi dính vào cơ hay hạch nách.
IV. CHẨN ĐOÁN
4.1. Về lâm sàng
- Kích thước khối u, tiến triển của khối u, xem núm vú, dịch vú mức độ di động và dính, tìm hạch nách, hạch thượng đòn (số lượng, độ rắn, mức độ di động, độ dính).
4.2. Chụp vú (mammography)
- Là phương pháp chẩn đoán có giá trị ngay cả khi chưa sờ thấy khối u trên lâm sàng. Chụp vú có thể giúp ta chẩn đoán được ung thư vú trước 2 năm khi trên lâm sàng có thể phát hiện được.
- Chỉ định chụp vú: mảng rắn ở vú không rõ nguyên nhân, vú có nhiều khối lổn nhổn, tiết dịch vú, kiểm tra vú bên đối diện khi vú bên kia bị ung thư, khi sờ thấy hạch nách và phát hiện sàng lọc.
- Tiêu chuẩn để chẩn đoán là ung thư trên film mammography:
- Khối lượng u trội không cân đối.
- Hình ảnh calci hoá.
- Kiểu hình sao của mật độ tổ chức.
- Sự kéo dài của những sợi tổ chức trong tổ chức mỡ dưới da.
- Da dày.
4.3. Chọc hút dịch làm tế bào
- Vừa để chẩn đoán vừa để điều trị.
- Chọc hút tế bào bằng kim nhỏ với áp lực âm lớn có thể dùng lấy tế bào từ một khối u vú đặc. Nó giúp cho ta biết được khối u lành tính hay ác tính, tăng khả năng chẩn đoán chính xác và quyết định thời gian sinh thiết.
- Tỉ lệ âm tính giả trong chọc tế bào khoảng 6-26,5%. Dương tính giả nằm trong khoảng 0,4%. Do đó nếu có sự kết hợp chặt chẽ giữa nhà lâm sàng học và tế bào học có kinh nghiệm thì đem lại kết quả tốt. Tuy vậy phương pháp chọc hút tế bào cũng có những hạn chế vì kim nhỏ dịch hút ra không đủ để đánh giá, hơn nữa những tổn thương in-situ không thể phân biệt được từ ung thư xâm lấn.
4.4. Sinh thiết vú (breast biopsy)
- Quyết định sinh thiết vú sau khi đã làm đầy đủ các yếu tố như khám lâm sàng, chụp vú, tế bào ung thư.
- Chỉ định sinh thiết:
- Khối u có ba chiều và tồn tại lâu.
- Chảy máu đầu núm vú không giải thích được dù có hay không có khối u.
- Khi đã chẩn đoán ung thư vú thì sinh thiết vú bên đối diện nên làm, đặc biệt nếu nó là khối u thuỳ (lobular neoplasm) hoặc chụp vú khả nghi ở vú bên đối diện.
- Kỹ thuật: gây tê tại chỗ hoặc gây mê toàn thân.
- Đường rạch của Langer ngang qua u để lấy những tổn thương không nắn nổi, thấy qua mammography. Dùng kỹ thuật định khu trước khi mổ bằng kim hay tiêm chất màu để nổi rõ.
- Lấy toàn bộ khối u cắt lạnh một phần, nếu lành tính khâu cầm máu, nếu ác tính cắt bỏ vú.
- Siêu âm vú: giúp lâm sàng khẳng định chẩn đoán u vú. Tổn thương là nang thì không cần thiết phải phẫu thuật mà chỉ cần hút dịch là đủ. Siêu âm giúp chẩn đoán phân biệt u lành hay ung thư vú.
4.5. Chẩn đoán phân biệt
Trước hết cần loại trừ các bệnh viêm và các u lành: viêm vú không đặc hiệu, viêm cấp hay mạn, áp xe ở người cho con bú.
- U tuyến vú: có thể to lên trước khi hành kinh và nhỏ lại sau khi hết kinh.
- Fibroadenoma, hoặc Papilloma nội ống.
- Chàm ở núm vú giống hệt bệnh Paget’s.
V. SẮP XẾP CÁC GIAI ĐOẠN LÂM SÀNG THEO HỆ THỐNG TNM CỦA HỘI CHỐNG UNG THƯ QUỐC TẾ
Tx: không phát hiện được u.
To: không có dấu hiệu u.
Tis: ung thư trong biểu mô (intraductal carcinoma; lobular carcinoma in- itu, Pagetos disease of the nipple with no tumour).
T1: khối u < 2cm.
- Tla: d < 0,5cm.
- T1b: 0,5cmd<1cm
- T1c: 1cm <d≤ 2cm
T2: 2cm <d≤ 5cm
T3: d> 5-10cm
T4: khối u ở bất kỳ kích thước nào với khối u phát triển tới thành ngực và da.
- T4a: u tới thành ngực
- T4b: phù da, loét, nốt thâm nhiễm da xung quanh
- T4c: T4a + T4b
- T4d: ung thư biểu mô viêm tấy
- N: hạch
Nx: hạch vùng không đánh giá được
No: không thấy hạch
N1: hạch nách di động
N2: hạch nách dính
N3: di căn tới hạch thượng đòn, hạ đòn, phù nề cánh tay
Mo: di căn gần
M1: di căn xa tới hạch thượng đòn cùng bên.
* Xếp theo giai đoạn:
0: T1, No, Mo
I: T1, No, Mo
To, N1, Mo
IIa: T1, N1, Mo
IIb: T2, No, Mo
IIIa: To, N2, Mo
T1, N2, Mo
T2, N2, Mo
T3, N1, N2, Mo
IIIb: T4 bất kỳ N2, Mo
bất kỳ T, N2, Mo
IV: bất kỳ T, bất kỳ N, M1
* Các tác giả đánh giá theo giai đoạn phát triển ký hiệu PEV (poussée evolutive).
- PEVo: khối u ổn định
- PEV1: khối u phát triển to gấp 2 lần trong 6 tháng
- PEV2: có dấu hiệu viêm da trên vùng khối u hay một phần vú PEV3: dấu hiệu viêm da trên toàn bộ vú.
VI. HÌNH THÁI LÂM SÀNG CỦA UNG THƯ VÚ
6.1. Bệnh Peget's carcinoma
- Tổn thương thường thâm nhiễm nội ống, là loại ung thư rất biệt hoá, biểu mô núm vú bị thâm nhiễm nhưng ít thay đổi núm vú, khối u không sờ thấy.
- Triệu chứng ban đầu thường ngứa, tấy đỏ đầu vú, có thể có vết trợt hoặc loét ở da, để chẩn đoán: bẩm sinh thiết.
- Tỉ lệ 1% của các loại ung thư vú nhưng vô cùng quan trọng vì dễ nhầm với viêm da nên được điều trị như viêm da do vi trùng do đó dẫn đến phát hiện muộn. Khi tổn thương làm núm vú thay đổi thì tỉ lệ di căn hạch nách là 5%.
6.2. Ung thư vú viêm
Đây là hình thái ác tính nhất của ung thư vú. Tỉ lệ gặp là 3%.
- Lâm sàng: vú đau, to, sưng đỏ, không sờ rõ khối u vì tổn thương thâm nhiễm và lan rộng.
- Chẩn đoán: bấm sinh thiết thấy ung thư xâm nhiễm vào bạch mạch dưới da.
- Nếu nghi ngờ ung thư thì phải cho kháng sinh khoảng 2 tuần và sinh thiết để chẩn đoán, di căn thường sớm và rộng.
VII. CÁC PHƯƠNG PHÁP ĐIỀU TRỊ
Tuỳ thuộc vào giai đoạn của bệnh. Kết hợp thay đổi giữa phẫu thuật, tia xạ, hoá chất.
7.1. Phẫu thuật
- Chỉ định ở giai đoạn I và II.
- Phẫu thuật Hansted: cắt bỏ toàn bộ vú, các cơ ngực và nạo vét hạch nách, phương pháp này hiện không được sử dụng rộng rãi vì không đem lại kết quả gì hơn so với cắt vú hoàn toàn.
- Phương pháp Patey: cắt toàn bộ vú cùng một phần cơ ngực lớn, nạo vét hạch nách là phương pháp được nhiều người ủng hộ.
- Cắt vú triệt để cải tiến: cắt toàn bộ vú, cho đến sát cân cơ ngực lớn, vét hạch nách, đây là phương pháp hiện nay được áp dụng rộng rãi vì giữ lại cơ ngực nên thích hợp cho tạo hình vú sau mổ.
- Cắt vú đơn giản: chỉ cắt bỏ vú, không lấy hạch, phương pháp này áp dụng cho giai đoạn I và kết hợp tia xạ sau mổ.
- Kết quả tốt nhất trong điều trị ung thư vú là mổ cắt vú triệt để cải tiến và kết hợp tia xạ sau mổ.
7.2. Liệu pháp tia xạ
- Có thể tia xạ kết hợp sau phẫu thuật hoặc tia xạ trước mổ ở giai đoạn III.
- Liều tia xạ trước mổ: 3000 Rad, liều cao 2-3 ngày.
- Tổng liều 2000 - 3000 Rad.
- Sau mổ: 4500 Rad/5 tuần.
7.3. Hoá liệu pháp
- Là phương pháp hỗ trợ trong điều trị ung thư vú đem lại kết quả tốt.
- Phác đồ điều trị có kết quả cao là: CMF (Cyclophophamid, Methotrexat (MTX) và 5 Fluouracil). Đây là phác đồ của Bonadona 1987.
- Cyclophophamid 600mg : truyền tĩnh mạch 60 giọt/phút/ngày 1
- HTN 5% 200ml truyền tĩnh mạch 60 giọt/phút/ngày 1
- 5FU: 250mg x 2 ống (tiêm tĩnh mạch chậm/ngày 1)
- MTX 15mg tiêm bắp ngày 1-5 (tiêm tĩnh mạch chậm/ngày 1)
- Tiêm 6-12 đợt trong vòng 6-12 tháng hoặc có thể dùng công thức:
FAC: 5FU adriamycin cyclophophamid
5FU: 250mg x 2 ống (tĩnh mạch chậm)
Adriamycin 100mg truyền tĩnh mạch 60 giọt/1phút
HTN 5% 200ml truyền tĩnh mạch 60 giọt/1phút
Cyclophophamid 600mg truyền tĩnh mạch 60 giọt/1 phút
HTN 5% 200ml truyền tĩnh mạch 60 giọt/1 phút
- Nghỉ 4 tuần truyền đợt tiếp.
7.4. Hormon liệu pháp
- Dựa vào sự cảm thụ của vú đối với estrogen và progesteron, những bệnh nhân có cảm thụ thì điều trị mới có kết quả.
- Tamoxifen: là thuốc kháng estrogen.
- Cơ chế tác dụng: ngăn cản estrogen kích thích tế bào tăng sản bằng cách phong toả yếu tố estrogen trong tế bào ung thư vú.
7.5. Chỉ định điều trị theo giai đoạn
- Giai đoạn I, II: mổ cắt vú triệt để + tia xạ.
- Nếu hạch (+) kết hợp hoá chất dự phòng.
- Một số tác giả cho rằng nếu hạch (-) vẫn có thể cho một tỉ lệ kết quả xấu (15-20%), do đó nên dùng hoá chất củng cố.
- Giai đoạn muộn (II, VI): tia xạ + mổ + tia xạ.
- Nên dùng hoá chất trước mổ và tia xạ là cần thiết.
IX. TIÊN LƯỢNG VÀ THEO DÕI
- Sau điều trị ung thư vú, bệnh nhân phải được theo dõi để phát hiện bệnh tái phát hay là ung thư vú thứ phát ở vú bên đối diện. Di căn thường xảy ra trong vòng 3 năm đầu, thời gian này 3 tháng một lần đến khám định kỳ. Sau đó 6 tháng cho đến 5 năm.
- Tiên lượng: liên quan đến giai đoạn ung thư vú. Nếu phát hiện ở giai đoạn sớm tiên lượng tốt.
- Ngoài ra sự cảm thụ của khối u đối với progesteron và estrogen cũng đóng vai trò quan trọng. Bệnh nhân có cảm thụ estrogen ung thư chưa di căn hạch tỉ lệ tái phát thấp hơn khối u không cảm thụ với estrogen.
- Nếu bệnh nhân ung thư vú có cảm thụ estrogen và progesteron tỉ lệ sống 5 năm là 90%. Nếu có di căn hạch nách tỉ lệ giảm xuống còn 40-50% sống 5 năm.
DỊ DẠNG SINH DỤC
I. NHẮC LẠI PHÔI THAI HỌC
Sự biệt hoá cơ quan sinh dục cũng là một phần biệt hoá của cơ quan tiết niệu cho phép giải thích và phân loại các dị dạng sinh dục.
Tuần thứ 3-17 thai nhi sau khi biệt hoá đường tiết niệu hoàn toàn sẽ bắt đầu biệt hoá đường sinh dục. Tính cả hai quá trình này có thể chia làm 4 giai đoạn:
1.1. Pha tiết niệu
- Pha đầu tiên chỉ có bộ phận tiết niệu (tuần 3, 4 và 5):
- Hình thành ống Wolff và tiến dần về phía lỗ thải tạo đường bài tiết của trung thận hay thận nguyên thuỷ.
- Sự phát triển mầm niệu quản, bắt đầu từ đoạn cuối ống Wolff hướng từ mầm gốc thận hay hậu thận sẽ là thận sau này.
1.2. Pha niệu sinh dục
- Pha thứ hai cả tiết niệu và sinh dục (tuần 6, 7, 8 và 9):
- Hoàn thiện đường tiết niệu bằng cách đi lên và quay của thận. Bắt đầu từ tuần thứ 9 biệt hoá đường tiết niệu tạm coi hoàn thiện và không thể một yếu tố dị dạng nào có thể can thiệp trực tiếp được.
- Tạo ống Muller và tiến dần về xoang niệu dục.
- Buồng trứng phát triển hoàn toàn độc lập với đường sinh dục về mặt bào thai. Tế bào mầm sinh dục nguyên thuỷ xuất hiện ở thành túi noãn hoàng rồi vào trong phôi dọc theo mạc treo cột sống và tạo thành mào sinh dục trước trung thận. Ở tuần thứ 8, hình thành thừng sinh dục nguyên thuỷ, thừng này bị thoái hoá và được thay thế bằng tổ chức xơ tạo thành phần tuỷ buồng trứng. Đợt tăng sinh mới của biểu mô khoang cơ thể sinh ra thừng sinh dục mới có chứa các tế bào mầm sinh dục biến đổi thành noãn nguyên bào, các noãn nhân lên nhanh. Từ tháng thứ 3, buồng trứng và vòi tử cung di chuyển vào tiểu khung.
- Trong giai đoạn phát triển từ đầu đến mông, ống Muller chia làm 3 đoạn:
- Đoạn đầu tiên sẽ thành vòi Fallope, song song với ống Wolff, ở bên ngoài ống Wolff.
- Đoạn trên dây chằng bẹn nơi có ống bẹn và buồng trứng đang hình thành, ống Muller nghiêng vào trong và bắt chéo ống Wolff đoạn trong bụng. Khi đó đoạn giữa của nó sẽ là sừng tử cung và sau này là tử cung. Ống Wolff song song với nó ở phía trong.
- Trên đường trắng giữa hai ống Muller tiến đến gần nhau, không dính nhau và trở nên thẳng đứng ở đoạn cuối hay đoạn tử cung âm đạo. Ông Wolff và ống Muller luôn luôn song song với nhau, cả bốn ống này nằm trên cùng một bình diện thẳng tạo nên “dây sinh dục”.
- Giai đoạn này cần chú ý là giai đoạn có biệt hoá cả tiết niệu và sinh dục.
1.3. Pha dính ống Muller
- Pha thứ ba, pha sinh dục, dính của hai ống Muller bắt đầu từ tuần thứ 10, 11, 12. Pha này tạo hình thái đường sinh dục ngoài. Cơ quan sinh dục ngoài phát sinh từ củ sinh dục tạo thành âm vật, các nếp sinh dục, môi bé, môi lớn.
- Dính đoạn cổ tử cung âm đạo rất nhanh thực hiện trong ngày đầu tiên của tuần thứ 10.
- Sự dính đoạn tử cung bằng cách dầy dần từ thấp lên cao trong giới hạn tam giác của nó, đoạn vòi không dính nhau.
1.4. Pha mất vách ngăn
- Giai đoạn thứ tư, mất vách dính của ống Muller (tuần 13, 14, 15, 16 và 17) vách ngăn mất dần từ đoạn eo trước khi kết thúc giai đoạn dính, nhanh đoạn thấp, chậm ở đoạn cao. Pha này tạo hình thái trong đường sinh dục.
II. PHÂN LOẠI DỊ DẠNG SINH DỤC
2.1. Phân nhóm dị dạng sinh dục theo các giai đoạn biệt hoá đường sinh dục
- Giữa tuần thứ 3 và tuần thứ 6, ống Muller còn chưa xuất hiện. Có dị dạng tử cung một sừng kèm theo thiếu một thận một bên, càng hay gặp nếu bất thường xảy ra sớm.
- Tuần thứ 6, ống Muller phát triển. Nếu dị dạng xuất hiện tuần thứ 6-9, gây ra tử cung giả một sừng. Mầm tử cung bên đối diện có nếu bất thường xảy ra muộn. Nếu sớm sẽ có liên quan đến thận.
- Tuần 10-13, hai ống Muller tiến gần vào đường giữa. Dị dạng liên quan đến sự phối hợp hai ống này, gây ra tử cung hai sừng.
- Sau tuần 13, dị dạng liên quan đến pha mất vách ngăn tạo ra tử cung có vách ngăn. Dị dạng tiết niệu không thể gặp ở pha này.
2.2. Phân loại theo vị trí các bộ phận cơ quan sinh dục
2.2.1. Dị dạng sinh dục ngoài (âm hộ, màng trinh, tầng sinh môn)
- Hiếm gặp, thường phát hiện khi đẻ ra. Các bác sĩ nhi khoa biết rõ hơn bác sĩ phụ khoa.
- Dính môi bé: phát hiện có hệ thống khi đẻ ra. Nếu có thì điều trị ngay, dùng dụng cụ tách ra. Khi phát hiện lớn tuổi phải tiến hành phẫu thuật tách ra.
- Màng trinh không thủng: cần được phát hiện khi đẻ ra như là phát hiện các dị tật hậu môn. Ở trẻ sơ sinh có thể gây ra khối đau ở tiểu khung do ứ máu kinh ở trẻ sơ sinh, màng trinh căng phồng. Siêu âm cho phép chẩn đoán ứ dịch tử cung âm đạo. Cần phải rạch màng trinh. Sau tuổi dậy thì, màng trinh không thủng biểu hiện bằng vô kinh, đau bụng, các đặc điểm sinh dục phụ bình thường. Khám âm hộ có thể chẩn đoán xác định.
- Dị dạng âm hộ:
- Ái nam, ái nữ giả nữ: bộ phận sinh dục ngoài ít nhiều giống nam trong khi có buồng trứng.
- Ái nam, ái nữ giả nam: người bệnh có tinh hoàn nhưng có các đặc điểm sinh dục giống nữ (tinh hoàn nữ tính).
2.2.2. Bất thường âm đạo
- Không có âm đạo bẩm sinh dị tật do không phát triển phần âm đạo của ống Muller, âm hộ bình thường, tiền đình hơi lõm xuống, tử cung hầu như không có (hội chứng Rokitansky) nhưng có thể bình thường, thậm chí vẫn hoạt động mạnh gây ứ máu kinh ở tử cung.
- Vách ngăn ngang âm đạo: thường nằm ở 1/3 trên hay giữa âm đạo. Vách ngăn có thể thủng thì không gây triệu chứng ứ máu kinh hay đau khi giao hợp. Nếu không thủng gây ứ máu kinh, gây vô kinh nguyên phát. Điều trị phẫu thuật cắt vách ngăn (các vị trí A, B, C, D từ ngoài vào trong tùy từng trường hợp).
- Vách ngăn dọc âm đạo: vách ngăn có thể toàn phần hay một phần, thường kết hợp với bất thường tử cung (1/6 trường hợp dị dạng tử cung) hay đường tiết niệu. Có thể không có triệu chứng, tình cờ phát hiện khi khám phụ khoa thông thường, hoặc gây đau khi giao hợp, có vấn đề trong sản khoa, ứ dịch trong trường hợp âm đạo tịt. Điều trị bằng phẫu thuật cắt vách ngăn.
2.2.3. Bất thường tử cung
- Phân loại của Musset:
- Tử cung không phát triển (không có tử cung).
- Hai tử cung.
- Tử cung có vách ngăn.
- Tử cung thông.
- Tử cung thiểu sản: tử cung rất bé ở phụ nữ trong tuổi hoạt động sinh dục, chẩn đoán được khi đến khám vì vô sinh, sảy thai liên tiếp. Khi chụp tử cung đáy tử cung bé, 40mm tỉ số cổ tử cung/thân tử cung đảo ngược. Eo tử cung có thể hở hay chít hẹp.
2.2.4. Bất thường về buồng trứng
- Hầu hết các bất thường về phát triển:
- Không có buồng trứng hoàn toàn hay gần hoàn toàn (hội chứng Turner).
- Không có một bên buồng trứng kết hợp với không có vòi tử cung và thận bên đối diện.
- Buồng trứng thừa.
- Vị trí buồng trứng bất thường: có thể nằm ở thắt lưng, hố chậu hay bẹn.
- Cấu trúc bất thường kiểu buồng trứng tinh hoàn lý giải cho tình trạng ái nam ái nữ.
2.2.5. Bất thường vòi tử cung
- Không có toàn bộ hai vòi tử cung.
- Không có một vòi tử cung, một nửa thân tử cung, hoặc không có buồngntrứng cùng bên.
- Thừa vòi tử cung, thừa loa vòi.
2.3. Phân loại theo lâm sàng
- Vô kinh thứ phát không đau: hội chứng Rokitansky, không có eo và cổ tử cung.
- Vô kinh thứ phát gây đau: âm đạo hẹp. Vách ngăn ngang âm đạo, không có cổ tử cung.
- Đau bụng kinh một bên: tử cung hai sừng, hai cổ tử cung tịt, tử cung có vách ngăn không cân, tử cung giả một sừng.
- Sảy thai đẻ non liên tiếp: tử cung có vách ngăn, tử cung hai sừng.
- Đau khi giao hợp: vách ngăn âm đạo, bất thường màng trinh (không có lỗn thoát kinh).
- Phát hiện tình cờ nếu bệnh cảnh lâm sàng không rõ ràng, từ từ.
III. CHẨN ĐOÁN
3.1. Lý do đến khám bệnh
- Ngoài thời kỳ thai nghén dị dạng sinh dục có thể phát hiện vì những lý do:
- Vô kinh nguyên phát.
- Đau bụng kinh nguyên phát không tìm được nguyên nhân, điều trị không kết quả.
- Vô sinh.
- Đẻ non liên tiếp.
- Đau khi giao hợp (có khi không cho dương vật vào âm đạo do màng trinh dày, và không có lỗ màng trinh...).
- Vách ngăn âm đạo (có thể ở các vị trí khác nhau từ ngoài vào A, B, C, D).
- Dị dạng thành âm đạo: phồng.
- Không âm đạo.
- Hai cổ tử cung.
- Không có cổ tử cung.
- Trong khi có thai có thể chẩn đoán dị dạng khi:
- Sảy thai đẻ non liên tiếp.
- Ngôi thai bất thường liên tiếp.
- Tại biến trong sổ rau: chảy máu hay rau cầm tù.
- Hiếm gặp khi có tai biến nặng nề: khi có thai chảy máu trong do vỡ sừng tử cung kém phát triển, giả một sừng, hay hội chứng cấp ở bụng do xoắn tử cung có thai (không có dây chằng bẩm sinh).
- Dị dạng tử cung và rối loạn chức năng sinh sản:
- Vô sinh do dị dạng, thiểu sản tử cung.
- Thai nghén gây sẩy thai, đẻ non do dị dạng từng phần như hở eo tử cung, vỡ ối sớm do ngôi bất thường.
- Chuyển dạ: ngôi bất thường, đẻ khó cơ học, mổ và thủ thuật lấy thai.
- Bong rau: chảy máu, sót rau.
3.2. Xét nghiệm
- Theo lý thuyết có nhiều xét nghiệm chẩn đoán nhưng chỉ định theo từng trường hợp cụ thể:
+ Chụp tử cung vòi tử cung: đánh giá được tình trạng tử cung nhưng không cho phép khẳng định loại dị dạng.
- Thiểu sản tử cung thường kết hợp với dị dạng. Tiên lượng sản khoa rất tồi.
- Xét nghiệm này còn cho biết tình trạng vòi tử cung và cổ tử cung.
+ Soi buồng tử cung: cho phép thăm dò buồng tử cung nhưng chưa phải chẩn đoán chính xác dị dạng trong tất cả trường hợp. Tuy nhiên đó là một xét nghiệm cần thiết. Cho phép điều trị vách ngăn tử cung.
+ Siêu âm: cho phép đánh giá bờ ngoài và trong lòng tử cung, tình trạng phần phụ.
+ Soi ổ bụng: cho phép khẳng định chẩn đoán dị dạng tử cung, cho biết loại dị dạng và cả những tổn thương phối hợp để có tiên lượng đúng trong sản: lạc nội mạc tử cung. Tuy nhiên xét nghiệm này không phải làm hệ thống. Nó cần thiết trong trường hợp tử cung giả một sừng để xác định loại dị dạng nào và tử cung có vách ngăn mà chẩn đoán chưa rõ ràng dưới siêu âm.
+ UIV: xét nghiệm này mất vai trò từ khi có siêu âm có thể nhìn thấy hố thận, chẩn đoán thận lạc chỗ, thiểu sản thận. Trong trường hợp thận thiểu sản UIV vẫn cần thiết để xác định tình trạng giải phẫu và chức năng thận còn lại.
- Xét nghiệm cần thiết trong trường hợp dị dạng xuất hiện sớm theo sự biệt hoá thiểu sản tử cung, hội chứng Rotansky, tử cung hai sừng, hai cổ tử cung tịt.
- Trong các thể khác (tử cung hai sừng một cổ, tử cung có vách ngăn) xét nghiệm này không cần thiết bởi vì không có dị dạng tiết niệu phối hợp.
- Chỉ định xét nghiệm:
- Ngoài soi ổ bụng để khẳng định loại dị dạng, siêu âm là một xét nghiệm tiện lợi, cần thiết trong xét nghiệm chẩn đoán dị dạng tử cung âm đạo.
- Chụp tử cung vòi tử cung không chỉ định trong trường hợp không âm đạo, không cho phép chẩn đoán phân biệt tử cung một sừng và giả một sừng. Nó cho phép chẩn đoán tử cung đôi nhưng không phân biệt được tử cung hai sừng hay tử cung có vách ngăn.
- Soi buồng tử cung cũng còn cân nhắc nhiều, mặc dù hiện nay với tiến bộ kỹ thuật, khi soi có thể cắt vách ngăn tử cung.
- Siêu âm cho phép phân biệt tất cả các loại tử cung dị dạng (theo lý thuyết). Cho phép khẳng định chẩn đoán hội chứng Rokitansky và tránh được soi ổ bụng không cần thiết. Nó cũng cho phép chẩn đoán tử cung một sừng thực sự và tử cung giả một sừng mà thường được chẩn đoán qua soi ổ bụng và phân biệt được tử cung đôi (tử cung có vách ngăn hay tử cung hai sừng).
- Tuy nhiên không phải dễ, phải được bác sĩ có kinh nghiệm, máy móc hiện đại đảm bảo độ nét.
IV. KHÔNG CÓ TỬ CUNG
Tử cung không phát triển là tử cung không được tạo nên do thiếu một hay hai ống Muller, thường có rối loạn khi đang biệt hoá cơ quan sinh dục vào tuần 3-8 bào thai.
Phân loại tử cung không phát triển cả hai bên, hoàn toàn hay không hoàn toàn và không phát triển một bên.
4.1. Tử cung không phát triển cả hai bên hoàn toàn
- Thể này không tồn tại vì không có thận hai bên.
4.2. Tử cung không phát triển hai bên không hoàn toàn (còn gọi là hội chứng Rokitansky - Kuster - Hauser)
- Thể này tử cung và âm đạo không phát triển bởi không có sự phát triển của ống Muller phần âm đạo.
- Có bất thường tiết niệu (lạc chỗ hay không phát triển thận): hay gặp (33%). Bệnh cảnh lâm sàng là vô kinh nguyên phát.
- Chẩn đoán nghi ngờ khi không có âm đạo. Chẩn đoán xác định dựa vào siêu âm; không thấy tử cung ở sau bàng quang. Vị trí tử cung chỉ thấy di tích dải xơ. Thấy buồng trứng bình thường. Siêu âm hố thắt lưng đôi khi thấy không có hay thận lạc chỗ một bên. Soi ổ bụng khẳng định chẩn đoán nhưng dường như không cần thiết vì chẩn đoán xác định có thể dựa vào siêu âm một phương pháp điều trị duy nhất là tạo hình âm đạo để cho phép quan hệ tình dục gần như bình thường.
- Trong một vài trường hợp đã có vết hõm ở tiền đình, nong giãn làm cho tiền đình sâu thêm, đủ cho phép giao hợp (phương pháp Frank).
- Trong các trường hợp khác cần phải phẫu thuật. Có thể làm thủ thuật bóc tách đơn giản khoảng giữa bàng quang và trực tràng sau đó ghép da hay phúc mạc, trường hợp có thể tách cơ học bằng đặt vào đấy vật bầu dục để gây giãn (thủ thuật Vecchietti); làm âm đạo giả bằng đại tràng khi những phẫu thuật trên thất bại. Nong sau mổ rất cần thiết để đảm bảo kết quả phẫu thuật trong trường hợp tách.
- Thủ thuật chỉ tiến hành khi có nhu cầu quan hệ tình dục.
4.3. Tử cung không phát triển cho một bên hoàn toàn
- Do không có ống Muller một bên. Đấy là loại tử cung một sừng thực sự. Chụp tử cung vòi tử cung cho thấy một nửa tử cung nằm lệch một phía như đấu thanh. Chỉ có một sừng tử cung, hai bên bờ đối xứng lồi nối với vòi tử cung. Soi buồng tử cung khẳng định hình ống của buồng tử cung. Khi chỉ có một lỗ vòi tử cung khẳng định tử cung một sừng.
- Siêu âm trong coupe cắt dọc tử cung rất lệch một bên, dấu rất thon, cho hình ảnh vòng bán nguyệt. Khi cắt ngang không thấy bên đối diện có thể nghĩ đến còn một thân tử cung.
- Soi ổ bụng khẳng định chẩn đoán. Khi chẩn đoán được chắc chắn tử cung một sừng thực sự thì không cần phải soi ổ bụng.
4.4. Tử cung không phát triển một bên không hoàn toàn
- Tử cung giả một sừng, khác với thể trước bởi có di tích tử cung, phần phụ bên đối diện. Nối với tử cung một sừng bởi một dây tròn.
- Chụp tử cung vòi tử cung cho hình ảnh tử cung một sừng.
- Soi buồng tử cung cũng có hình ảnh tử cung một sừng. Buồng tử cung dài, chỉ có một lỗ vòi tử cung.
- Siêu âm cho phép khẳng định khi làm coupe cắt ngang, thấy một u bên đối diện. Trong trường hợp sừng có lỗ thông vào buồng tử cung, phải thắt vòi là cần thiết để đề phòng trường hợp thai phát triển trong sừng không phát triển do tinh trùng di chuyển vào ổ bụng có thai.
- Tử cung giả một sừng chia làm 3 thể:
- Loại 1: tử cung bên đối diện chỉ là di tích xơ.
- Loại 2: tử cung thu nhỏ, kín.
- Loại 3: tử cung kém phát triển mở có vòi tử cung, nguy cơ có thai.
V. TỬ CUNG VÒI
Rối loạn biệt hoá muộn giữa tuần 10-13 bào thai, khi ống Muller tiến lại gần đường giữa tạo nên tử cung hai sừng, có thể hoàn toàn sẽ tạo tử cung hai sừng, hai cổ tử cung hay không hoàn toàn tạo tử cung hai sừng, một cổ tử cung.
5.1. Tử cung hai sừng, hai cổ tử cung
- Tử cung hai sừng, hai cổ tử cung có bế kinh một bên do cổ tử cung không phát triển và lỗ cổ tử cung đổ vào âm đạo tịt.
- Lâm sàng chẩn đoán nghi ngờ ở những cô gái trẻ, đau bụng kinh nguyên phát kèm theo một khối u ở tiểu khung sau đó là trong bụng.
- Siêu âm là xét nghiệm quan trọng nhất, bởi khám lâm sàng khó vì bị cản trở bởi một khối u âm đạo. Kết quả siêu âm cho thấy ở bên tịt một tử cung to chứa dịch, trống âm, phía dưới có túi dịch đấy là nửa âm đạo tịt.
- Trên coupe cắt ngang nửa tử cung bên đối diện là bình thường.
- Luôn gặp thận không phát triển bên âm đạo tịt.
- Chụp tử cung cho kết quả hạn chế, có hình ảnh tử cung một sừng, sau đó tử cung ứ máu kinh không cản quang.
- Soi buồng tử cung không cần thiết cho chẩn đoán. Hình ảnh thấy được là tử cung một sừng. Soi ổ bụng thấy rõ khối u tiểu khung và trong bụng là khối máu tụ âm đạo, cổ cung có hình ảnh đầu to đội 2 tai nhỏ đó là 2 tử cung (Musset). Ngoài ra còn hay gặp tổn thương lạc nội mạc tử cung tiểu khung do máu kinh trào ngược. Đó là một trong các yếu tố tiên lượng sản khoa. Điều trị loại dị dạng này là phẫu thuật, mở âm đạo tịt để dẫn lưu máu kinh tử cung ứ máu hay cắt tử cung ứ máu và túi âm đạo tịt.
- Tử cung 2 sừng, 2 cổ tử cung thông. Lâm sàng đôi khi có vách ngăn âm đạo. Chụp tử cung khẳng định có hai tử cung hoàn toàn nhưng chưa thể xác định loại nào. Có thể thấy hai tử cung tách rời nhau ngăn cách với nhau bởi vách ngăn. Điều này cũng khó phân biệt trong soi buồng tử cung.
- Coupe cắt ngang siêu âm xác định hai cấu trúc này bởi trục của hai buồng tử cung. Ngoài ra còn thấy sự rỗng sau bàng quang giữa hai tử cung. Dấu hiệu này hằng định đặc biệt rõ khi thấy dây chẳng giữa mặt sau bàng quang và mặt trước trực tràng dây chằng bàng quan trực tràng. Soi ổ bụng khẳng định chẩn đoán tuy nhiên không cần thiết.
5.2. Tử cung hai sừng, một cổ tử cung
- Không có triệu chứng, chỉ được phát hiện tình cờ khi chụp tử cung vòi tử cung hay là siêu âm.
- Soi buồng tử cung, soi ổ bụng khi được siêu âm xác định trước. Trường hợp sẩy thai muộn liên tiếp, chụp tử cung vòi tử cung có thể chỉ định.
VI. TỬ CUNG CÓ VÁCH NGĂN
- Dị dạng tử cung hay gặp nhất (40%). Tử cung có vách ngăn khi rối loạn biệt hoá muộn (tuần 13-18). Không bao giờ kèm theo bất thường tiết niệu. Dị dạng giai đoạn mất vách ngăn hai nửa tử cung dính nhau ở đường giữa. Vách ngăn có thể hoàn toàn, bán phần hay ở từng phần cổ tử cung hoặc thân tử cung.
- Chụp tử cung có hình ảnh giống tử cung hai sừng. Soi buồng tử cung khẳng định có vách ngăn. Tuy nhiên hai xét nghiệm trên không cho phép khẳng định chính xác thể dị dạng: tử cung hai sừng hay tử cung có vách ngăn. Siêu âm là một xét nghiệm cần thiết nhất. Khi làm coupe cắt ngang thấy rõ hai buồng phân cách nhau bởi đường giữa, đặc âm, trục song song (hình ảnh nòng súng kề nhau).
- Soi ổ bụng khẳng định chẩn đoán khi thấy hình dạng bên ngoài tử cung bình thường nhưng hơi rộng phần đáy.
- Trong trường hợp sẩy thai liên tiếp, đẻ non soi buồng tử cung cắt vách ngăn bằng kéo hay laser YAG. Khi làm thủ thuật có hướng dẫn dưới siêu âm. Chỉ định thủ thuật tạo hình tử cung (thủ thuật Bret - Palmer) cắt vách ngăn hai bình diện, dùng bốn mảnh làm rộng buồng tử cung. Hiện nay không sử dụng thủ thuật này vì tiến bộ trong nội soi buồng tử cung.
VII. TỬ CUNG THÔNG NHAU
Trường hợp này rất hiếm gặp, là hậu quả bất thường khi mất vách ngăn. Chẩn đoán chính xác dựa vào chụp tử cung vòi tử cung khi thấy hình ảnh chữ X dọc.
- Tử cung vách ngăn toàn phần.
- Tử cung hai sừng, hai cổ với âm đạo tịt.
- Tử cung hai cổ, vách ngăn thân.
VIII. CAN THIỆP VÀ XỬ TRÍ
Do có các tiến bộ kỹ thuật về chẩn đoán và xử trí (cả về trang thiết bị, trình độ kỹ thuật và tay nghề...) các dị dạng sinh dục (trừ những loại bất khả kháng), y học đã có thể làm các phẫu thuật để lấy lại được các chức năng sinh sản cho người bệnh có dị dạng ở cơ quan sinh dục nữ nhất là tử cung, vòi tử cung, âm đạo bằng các phẫu thuật tạo hình (như cắt vách thông buồng tử cung đủ để chứa thai; mổ nối ghép 2 buồng tử cung đôi thành một qua phẫu thuật Transsamann, vi phẫu tạo hình loa vòi, mở thông loa vòi, nối lại 2 vòi tử cung sau cắt bỏ chỗ tắc v.v... và cùng với kỹ thuật hỗ trợ sinh sản cao cấp (IVF)... đã đem lại chức năng làm mẹ cho không ít các bà mẹ đã được can thiệp đúng lúc, đúng thời điểm, tuổi sinh đẻ... (có bài chuyên khoa sâu riêng).
LẠC NỘI MẠC TỬ CUNG
I. ĐẠI CƯƠNG
1.1. Định nghĩa
- Lạc nội mạc tử cung là trường hợp khi có mặt tổ chức tuyến, đệm hay tổ chức giống nội mạc tử cung ở ngoài buồng tử cung.
- Hình ảnh lạc nội mạc tử cung rất đa dạng. Có thể ở trong phúc mạc hay ngoài phúc mạc. Tổ chức lạc nội mạc tử cung chịu ảnh hưởng của nội tiết sinh dục như niêm mạc tử cung bình thường trong vòng kinh và trong giai đoạn hoạt động sinh dục của người phụ nữ.
- Bệnh thường được chẩn đoán qua soi ổ bụng, đôi khi có dựa vào một vài rối loạn cơ năng. Bệnh có liên quan với vô sinh hay không vẫn còn chưa được khẳng định khi lạc nội mạc tử cung ở dạng ẩn. Bệnh lành tính, tổn thương ác tính rất hiếm. Bệnh liên quan đến nội tiết nên gây mãn kinh là một phương pháp điều trị sinh lý. Dùng liệu pháp hormon thay thế có thể làm bệnh tiến triển.
1.2. Tỉ lệ
- 2% dân số, gặp ở tất cả các tuổi.
- 10% ở phụ nữ 30-40 tuổi.
- Phụ nữ vô sinh tỉ lệ này cao hơn 30-40%. Nhóm nghiên cứu lạc nội mạc tử cung đánh giá 40% phụ nữ khám vô sinh có lạc nội mạc tử cung.
1.3. Tuổi
- Lạc nội mạc tử cung gặp nhiều ở phụ nữ tuổi hoạt động sinh dục. Theo Schifrin hay gặp sau dậy thì 15 năm hay 5 năm sau lần có thai cuối cùng.
- Trong y văn cho thấy lạc nội mạc tử cung gặp ở 30-40 tuổi. Trong nghiên cứu hội lạc nội mạc tử cung cho thấy lạc nội mạc tử cung gặp ở hơn 50% ở phụ nữ 20-40 tuổi. Lạc nội mạc tử cung ở cô gái trẻ hiếm gặp, thường thấy ở trẻ có dị dạng sinh dục (bất thường eo tử cung, tử cung đôi).
- Sau mãn kinh theo nguyên tắc chung, những ổ lạc nội mạc tử cung ngừng hoạt động và biến mất. Đôi khi nó còn tồn tại ở phụ nữ béo phì (tác dụng estrogen vẫn còn bởi androstenediol chuyển thành estron tại mô mỡ). Ổ lạc nội mạc tử cung có thể hoạt động lại do điều trị hormon thay thế.
- Khi kích thích phóng noãn trong thụ tinh ống nghiệm cũng kích thích ổ lạc nội mạc tử cung hoạt động.
1.4. Liên quan nòi giống
- Lạc nội mạc tử cung hay gặp ở phụ nữ da trắng. Ngược lại Majmuda thấy những ổ lạc nội mạc tử cung ở eo vòi tử cung gặp nhiều hơn ở phụ nữ da đen. Tại Việt Nam và Nhật nhiều nghiên cứu đang tiến hành cho thấy tỉ lệ bệnh này khá cao. Lạc nội mạc tử cung hay gặp ở nhóm người có đời sống kinh tế cao.
1.5. Yếu tố di truyền
- Simpson và cộng sự thấy tỉ lệ bệnh tăng cao ở phụ nữ có tiền sử gia đình (tăng 6 lần ở bệnh nhân có mẹ bị bệnh) và bệnh nặng nếu có người bà con gần (1 thế hệ) cũng mắc bệnh này. Lamb nghĩ rằng thói quen của gia đình giải thích sự khác nhau này, đặc biệt là yếu tố di truyền. Chưa có một nghiên cứu nói lên mối liên quan hệ thống HLA (Human Leucocyte Antigen) với bệnh này.
1.6. Tiền sử ngoại khoa
- Hay gặp lạc nội mạc tử cung ở phụ nữ có tiền sử phẫu thuật phụ khoa và sản khoa (nạo, cắt tử cung, bảo tồn buồng trứng, mổ lấy thai, cắt khâu tầng sinh môn...).
II. CƠ CHẾ BỆNH SINH
2.1. Sinh bệnh học
- Vẫn còn điều bí hiểm. Từ nghiên cứu đầu tiên của Von Rokitansky năm 1860 nhiều giả thiết được đưa ra:
- 1896: giả thiết tế bào ống Wolff còn lại (Pick Von Recklinghausen).
- 1896: thuyết lan tràn trực tiếp (Cullen).
- 1898: thuyết dị sản Coelomique (Ivanoff - Meyer).
- 1899: thuyết còn tồn tại tế bào ống Muller (Russel).
- 1921: thuyết cấy ghép (Sampson).
- 1922: thuyết cấy ghép cơ học (Jacobson).
- 1925: thuyết phân tán theo đường bạch mạch (Halban).
- 1927: thuyết di căn mạch máu (Sampson).
- 1939: thuyết tử cung vòi tử cung (Phillip - Huber).
- 1955: thuyết quy nạp (Le Vander - Normann).
- Thực tế có thể chia làm 3 nhóm lớn theo cơ chế bệnh sinh: dị sản thể khoang, phân tán sau đó cấy ghép lại (bạch huyết, động tĩnh mạch, vòi tử cung, không rõ nguyên nhân), mô thai còn tồn tại.
2.2. Thuyết dị sản phúc mạc
- Lớp biểu mô của ổ bụng có khả năng bị dị sản thành nội mạc tử cung do bị kích thích liên tục (nhiễm trùng, hormon, hay trào ngược máu kinh).
- Thuyết này được đưa ra từ năm 1970 bởi Waldeyerr, sau đó được mở rộng bởi Ivanoff và Meyer.
2.3. Thuyết phân tán và cấy ghép
- Phân tán bởi vòi tử cung, tế bào người mẹ sống được trong dịch kinh nguyệt và cấy ghép thưa phát giải thích những trường hợp lạc nội mạc tử cung ở tiểu khung (thuyết cấy ghép của Sampson...).
- Theo Dizerega và cộng sự, tế bào nội mạc có khả năng cấy ghép trong thực nghiệm, đáp ứng với kích thích hormon, trong tiền phòng của mắt, trong mô mỡ hay trong phúc mạc.
- Theo Bartosik và cộng sự, dịch ổ bụng có chứa tế bào nội mạc sống và các mảnh mô nội mạc đặc biệt khi vòi tử cung thông. Trong 76% trường hợp lạc nội mạc tử cung tìm thấy các mảnh này và chỉ có 46% ở những người không lạc nội mạc tử cung.
- Theo Jenkins, phân bố giải phẫu những mảnh ghép lạc nội mạc tử cung trong tiểu khung liên quan với loa vòi tử cung và dịch trong ổ bụng. Các cơ quan trong tiểu khung gần với loa vòi tử cung, có dịch ổ bụng thường xuyên có ổ lạc nội mạc tử cung hơn các cấu trúc hay di động.
- Theo Metzger, sự phân bố các ổ lạc nội mạc tử cung liên quan đến khả năng tiếp nhận các mô (đặc biệt phúc mạc và bề mặt buồng trứng) là nơi có hormon và nhiều mạch máu.
- Sự phân tán có thể theo đường khác:
- Đường bạch mạch cho phép giải thích ổ lạc nội mạc tử cung tại rốn hay hạch.
- Đường mạch có ổ lạc nội mạc tử cung tại phổi, não, cơ, da...
- Phân tán do bác sĩ giải thích ổ lạc nội mạc tử cung tại sẹo mổ phụ và sản (sẹo thành bụng, sẹo tầng sinh môn).
2.4. Thuyết bào thai
- Thuyết này cho rằng các tế bào phôi thai như di tích ống Wolff hay đặc biệt ống Muller tạo nên (Pick Von Recklinghausen 1896 và Russel 1899). Gần đây Batt đã nói đến thuyết này giải thích các túi phúc mạc và tổn thương lạc nội mạc tử cung ở phần sau tiểu khung có thể có hình thái bẩm sinh...
III. YẾU TỐ THUẬN LỢI
Nhiều yếu tố thuận lợi cho bệnh lạc nội mạc tử cung: trào ngược máu kinh qua vòi tử cung, trạng thái hormon, yếu tố miễn dịch.
3.1. Trào ngược máu kinh
- Các mảnh niêm mạc phân tán trong ổ bụng. Sự trào ngược xảy ra ở 76-90% phụ nữ trong kỳ kinh. Trong nghiên cứu của Liu và cộng sự trong 32 phụ nữ có lạc nội mạc tử cung tiểu khung, 31 người có hiện tượng trào ngược. Ayerst nhận thấy có sự giảm trương lực tương đối của tổ chức liên kết tử cung vòi tử cung ở phụ nữ lạc nội mạc tử cung. Tất cả cản trở máu kinh ra âm đạo gây trào ngược máu kinh được coi là yếu tố thuận lợi lạc nội mạc tử cung như trong trường hợp dị dạng bẩm sinh giải thích được những trường hợp lạc nội mạc tử cung tuổi trẻ, trường hợp dị dạng gây tắc, lạc nội mạc tử cung trong trường hợp chít hẹp cổ tử cung mắc phải. Theo Cramer máu kinh càng nhiều càng gây tăng nguy cơ lạc nội mạc tử cung; ông đã chứng minh yếu tố thuận lợi khi kỳ kinh đầu tiên trước 11 tuổi, vòng kinh ngắn hơn 27 ngày, ngày thấy kinh dài hơn 8 ngày.
3.2. Dụng cụ tử cung
- Gây cường kinh và kinh dài, dễ gây lạc nội mạc tử cung
3.3. Hormon sinh dục
- Yếu tố thuận lợi. Những nghiên cứu hướng về tác dụng tốt của thuốc tránh thai kết hợp không đưa ra được những nhận xét chính xác. Chưa chứng minh được tác dụng bảo vệ của progesteron. Tuy nhiên, đã biết được tác dụng của antigonadotropes (danazol), chất giống LH, hormon giải phóng đối với ổ lạc nội mạc tử cung và sự tái phát khi ngừng thuốc, tái phát nhanh hay chậm tuỳ theo thuốc dùng. Hội chứng LUF (nang noãn hoàng thể hoá, không vỡ nang và phóng noãn) được coi là yếu tố thuận lợi tạo lạc nội mạc tử cung. Brosen và Donnez đã chứng minh khi có hội chứng LUF giảm nồng độ progesteron và 17 beta estradiol dịch ổ bụng trong pha hoàng thể sớm, điều đó dễ làm cho lạc nội mạc tử cung phát triển do thay đổi môi trường nội tiết.
- Sự phụ thuộc của các tổn thương lạc nội mạc tử cung vào hormon: hormon sinh dục là những “điều phối viên chủ yếu” của sự tăng trưởng và hoạt động của các tổn thương lạc nội mạc tử cung. Trên những tổn thương lạc nội mạc tử cung có nhiều thụ thể của estradiol, progesteron và androgen. Estradiol là hormon chủ đạo trong việc phát sinh và tăng trưởng của tổn thương lạc nội mạc tử cung:
- Ít thấy lạc nội mạc tử cung trước tuổi dậy thì.
- Mãn kinh dù do phẫu thuật hay tự nhiên đều làm cho tổn thương lạc nội mạc tử cung teo đi.
- Hiếm trường hợp lạc nội mạc tử cung mới xảy ra sau khi mãn kinh trừ khi có sử dụng estrogen thay thế nội tiết buồng trứng.
- Estrogen phối hợp progesteron không làm giảm mà lại tăng thêm khả năng phát triển của tổn thương lạc nội mạc tử cung.
3.4. Yếu tố miễn dịch
- Nhiều tác giả cho rằng lạc nội mạc tử cung liên quan với những bất thường hệ thống miễn dịch. Weed và Arguembourg mô tả lần đầu tiên vào năm 1980 những sai lạc miễn dịch thể dịch, những mảnh IgG và C3 phức hợp phát hiện bởi miễn dịch huỳnh quang ở tại niêm mạc tử cung chứng minh có phản ứng kháng nguyễn, kháng thể liên quan với ổ lạc nội mạc tử cung. Theo các tác giả này, những protein được giải phóng bởi niêm mạc tử cung trong khi hành kinh có thể là yếu tố đầu tiên kích thích hệ thống miễn dịch trong khi những mảnh tương đương niêm mạc tử cung không miễn dịch vì thoát ra ngay khi hành kinh. Phản ứng tự miễn tạo nên phản ứng viêm mãn tại niêm mạc gây ra vô sinh.
- Dường như cũng có bất thường đáp ứng miễn dịch tế bào. Dmowski và cộng sự nhận thấy có giảm lympho T ở người có lạc nội mạc tử cung. Lạc nội mạc tử cung cần được xem như là một bệnh tự miễn, nhưng có sự thiếu hụt miễn dịch tại chỗ.
- Theo Wang lạc nội mạc tử cung liên quan đến khả năng chế tiết những cytokines (đặc biệt là interleukin IL6), hoặc nó không được hưởng những kích thích cần thiết, hoặc sản xuất ra những chất ức chế tăng sinh... Cuối cùng có sự bất thường đại thực bào tại dịch ổ bụng.
IV. GIẢI PHẪU BỆNH
Lạc nội mạc tử cung chỉ được chẩn đoán khi thấy niêm mạc tử cung gồm tổ chức tuyến và lớp đệm ở vị trí ngoài buồng tử cung.
4.1. Đại thể
- Thể điển hình của lạc nội mạc tử cung là những tổn thương bề mặt, hạt hay nang nước, hình thể đa dạng, có chỗ màu nâu hay xanh đen, có chỗ màu đỏ tối chỗ khác màu trắng thể không hoạt động. Kích thước cũng rất khác nhau. Có nơi chỉ bằng cái đầu gai, cho đến nang kích thước 15-20cm. Khi nang vỡ cho dịch đục mẫu socola. Trong một số ca có kèm phản ứng viêm toàn bộ phúc mạc tiểu khung (thể màu đỏ, chế tiết nhiều). Một số trường hợp, kèm theo xơ hoá mật độ khác nhau giải thích hình sao do các phản ứng xung quanh tổn thương hay dính phúc mạc, vòi tử cung và buồng trứng.
- Theo Donnez và cộng sự, những tổn thương điển hình khi có ổ màu đen hay xanh đen, những tổn thương màu đỏ là thể đang hoạt động, những ổ màu trắng là ít hoạt động. Những thể điển hình có nhiều mạch máu tân tạo, đốm xuất huyết, hay hình lõm (lỗ phúc mạc). Nghiên cứu 3 chiều cho hai hình ảnh: tổn thương hình trụ với tuyến duy nhất, không phân nhánh và tổn thương “hình truy” với nhiều tuyến tập trung giữa chúng có nhiều nhánh đa dạng.
4.2. Vi thể
- Tổ chức lạc nội mạc tử cung có cấu trúc giống niêm mạc tử cung bình thường. Là biểu mô tuyến hình trụ cổ điển, nhiều tế bào và tổ chức đệm dày đặc. Hai thành phần này không phải hài hoà với nhau mà luôn thay đổi theo nội tiết. Khi có xơ cơ trơn không phải là bắt buộc ở tại ổ lạc nội mạc tử cung.
4.3. Vị trí tổn thương
- Vị trí đa dạng có thể ở khắp nơi trong ổ bụng, trong cơ thể. Theo Jenkins và cộng sự vị trí ổ lạc nội mạc tử cung liên quan với vị trí tử cung (mối liên quan này có ý nghĩa thống kê P < 0,005), 40,7% bệnh nhân có tử cung ngả trước có ổ lạc nội mạc tử cung ở thành trước tiểu khung so với 11,8% bệnh nhân có tử cung ngå sau.
- Những yếu tố khác cũng được nói đến: loại biểu mô hình trụ (phúc mạc) thường gặp hơn biểu mô tầng (cổ tử cung và âm đạo), mối liên quan chặt chẽ giữa vòi tử cung và buồng trứng giải thích nhiều lạc nội mạc tử cung tại buồng trứng.
- Theo Redwine, tuổi và số lần đẻ cũng được tính đến (bảng 29.1).
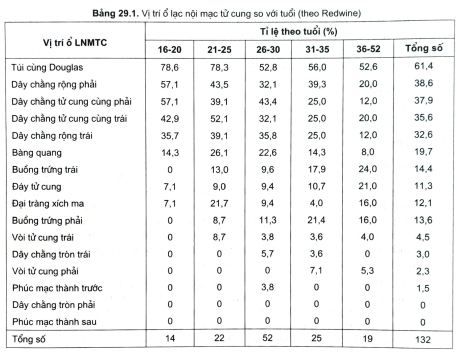
- Vị trí lạc nội mạc tử cung theo bộ phận sinh dục
4.3.1. Tiểu khung
4.3.1.1. Phúc mạc
- Hình thái giống như mô tả tổn thương điển hình hay không điển hình. Vị trí hay gặp là: dây chằng tử cung cùng, túi cùng Douglas, túi cùng bàng quang tử cung, hố buồng trứng, gây dính bao bọc xung quanh buồng trứng.
- Soi ổ bụng cho phép nhìn rõ các ổ này, có thể sờ đánh giá độ ăn sâu dưới phúc mạc của một vài ổ. Có thể xếp vào nhóm phúc mạc những thương tổn ở vách trực tràng âm đạo, đôi khi quá xa túi cùng Douglas và ăn sâu dưới phúc mạc.
- Những ổ tổn thương phúc mạc có kèm theo một phản ứng viêm mạnh là thể đang hoạt động. Nhờ phân tích dịch ổ bụng và sinh thiết phúc mạc, Leroy và cộng sự có thể nghiên cứu phản ứng viêm, đại thực bào phúc mạc xung quanh ổ lạc nội mạc tử cung. Có sự khác nhau rõ kết quả điều trị vô sinh giữa tổn thương với thể viêm là thể điều trị thuận lợi hơn các thương tổn khác. Phản ứng viêm giải thích sự tạo thành dính phần phụ và phúc mạc ảnh hưởng chức năng vòi tử cung và buồng trứng.
4.3.1.2. Buồng trứng
- Theo các tác giả cổ điển, lạc nội mạc tử cung buồng trứng là tổn thương hay gặp nhất. Buồng trứng trái (44%) hay gặp hơn phải (21,3%). Hiện nay có nội soi phát hiện những ổ lạc nội mạc tử cung không điển hình ở phúc mạc cho thấy vị trí hay gặp nhất là phúc mạc.
- 53,47% trường hợp lạc nội mạc tử cung tại buồng trứng có dạng nang lạc nội mạc tử cung. Kích thước nang thay đổi, khoảng 5cm, trong chứa dịch màu nâu, socola. Có thể ở cả hai bên (42%), nhưng không đối xứng. Cần phải chẩn đoán phân biệt với thể vàng chảy máu cũ.
4.3.1.3. Vòi tử cung
- Tổn thương đoạn gần hay xa vòi tử cung, có thể trên bề mặt hay thành vòi tử cung gây tắc vòi tử cung, hẹp lòng vòi tử cung, màng dính co kéo vòi làm mất chức năng của vòi tử cung.
4.3.2. Ngoài tiểu khung
- Tổn thương cổ tử cung rất hiếm (0,1-0,45%) nhìn được qua soi cổ tử cung nốt ở bề mặt màu đỏ hay xanh, có thể ổ lạc nội mạc tử cung ở sâu trong tổ chức liên kết cổ tử cung, nhưng hiếm hơn. Muốn chẩn đoán được phải sinh thiết.
- Lạc nội mạc tử cung ở âm đạo hiếm hơn. Tổn thương sâu phụ thuộc và ổ lạc nội mạc tử cung túi cùng Douglas 1-2cm. Nếu tổn thương nông nhìn thấy trong ngày hành kinh. Tổn thương âm hộ hay gặp ở sẹo cắt tầng sinh môn, rách âm hộ, bóc tuyến Bartholin.
4.3.3. Tổn thương ngoài bộ phận sinh dục
- Lạc nội mạc tử cung ống tiêu hoá, túi thừa Meckel, trực tràng, khó phân biệt với tổn thương u. Chẩn đoán đặt ra khi có kết hợp ổ lạc nội mạc tử cung tại tiểu khung và sinh thiết giải phẫu bệnh.
- U lạc nội mạc tử cung dưới thanh mạc hay cơ, niêm mạc không bị tổn thương. Có thể gặp ở ruột non và ruột thừa.
- Hệ thống tiết niệu tổn thương bàng quang hay gặp. Tổn thương dưới niêm mạc giải thích triệu chứng tiết niệu. Lạc nội mạc tử cung ở thành hay dưới thanh mạc trong túi cùng bàng quang tử cung có thể đạt đến tam giác hay lỗ hiệu quả gây giãn niệu quản. Niệu quản tiểu k hung có thể bị tổn thương bởi lạc nội mạc tử cung buồng trứng, hố buồng trứng.
- Tổn thương ngoài da thường ở các sẹo mổ sinh dục.
- Những tổn thương ở phổi, màng phổi hay rốn rất hiếm gặp.
- Lạc nội mạc tử cung ở cung đùi và các chi rất hiếm gặp.
V. TRIỆU CHỨNG VÀ CHẨN ĐOÁN
Đa dạng về tổn thương và vị trí tổn thương nên lạc nội mạc tử cung đa dạng biểu hiện lâm sàng. 15-30% lạc nội mạc tử cung là tiềm tàng, không có triệu chứng.
5.1. Triệu chứng cơ năng
- Lạc nội mạc tử cung được nghĩ đến khi bệnh nhân ở tuổi sinh đẻ, có dấu hiệu cơ năng sau kết hợp với vô sinh hay không.
- Đau là dấu hiệu hay gặp nhất. Tuy nhiên nhờ soi ổ bụng cho phép phát hiện lạc nội mạc tử cung không có triệu chứng. Tất cả đau tiểu khung có tính chất chu kỳ và nặng lên khi có kinh nghĩ đến lạc nội mạc tử cung.
- Đau bụng thứ phát, muộn (ngày 2,3 vòng kinh) đau bụng kinh có khuynh hướng nặng lên, ngày càng rõ (theo Butram 62%).
- Theo tổng kết hội lạc nội mạc tử cung đau bụng nguyên phát gặp trong 65% (trong 712 bệnh án nghiên cứu 1985).
- Đau bụng kinh nguyên phát ở các cô gái trẻ có thể là dấu hiệu gợi ý lạc nội mạc tử cung sau này.
- Đau khi giao hợp sâu đa số xảy ra giai đoạn 2 chu kỳ kinh nguyệt khi chạm vào túi cùng sau, dây chằng tử cung cùng.
- Ra máu bất thường trong vòng kinh hiếm gặp (23%).
- Mối liên quan lạc nội mạc tử cung và vô sinh đang được bàn luận rất nhiều. Tỉ lệ vô sinh là 10-15% trong quần thể chung. Trong khi hơn 30% ở phụ nữ có lạc nội mạc tử cung. Theo nghiên cứu Strathy (1982) đánh giá nguy cơ vô sinh cao hơn 20 lần trong trường hợp lạc nội mạc tử cung. Theo hội nghiên cứu lạc nội mạc tử cung 40% phụ nữ vô sinh khi soi ổ bụng phát hiện có lạc nội mạc tử cung.
- Trước một trường hợp vô sinh nữ phải tìm lạc nội mạc tử cung. Hara và cộng sự nghiên cứu trên người Nhật 47% lạc nội mạc tử cung ở người vô sinh.
- Tỉ lệ vô sinh tăng cao trong trường hợp lạc nội mạc tử cung tại vùng liên quan đến sinh sản: 36% lạc nội mạc tử cung, 25% buồng trứng, 85% vòi tử cung. Lạc nội mạc tử cung liên quan đến rối loạn phóng noãn trong 30-40%. Lạc nội mạc tử cung là yếu tố gây chửa ngoài tử cung (GEU).
5.2. Triệu chứng thực thể
Không có dấu hiệu đặc trưng. Đa số khám thấy bình thường.
- Đặt mỏ vịt đôi khi cho thấy lạc nội mạc tử cung tại cổ tử cung có các u màu vàng hay xanh, hay lạc nội mạc tử cung ở túi cùng Douglas dưới dạng nang chứa dịch xanh đen.
- Thăm âm đạo và trực tràng đôi khi thấy tử cung ngả sau, ít di động, khi di động tử cung đau, đôi khi một khối ở dây chằng tử cung cùng, cảm giác thâm nhiễm vách trực tràng âm đạo.
- Nếu lạc nội mạc tử cung buồng trứng có thể sờ thấy khối buồng trứng to.
- Ngoại lệ thấy lạc nội mạc tử cung tại sẹo mổ thành bụng hay chỗ cắt khâu tầng sinh môn.
- Tất cả dấu hiệu khám được gợi ý hơn khi nó rõ hơn, nặng hơn trong vòng kinh, có tính chất chu kỳ, nó tăng dần trong độ tuổi hoạt động sinh dục.
5.3. Chẩn đoán
Chẩn đoán lạc nội mạc tử cung được khẳng định qua nội soi. Dấu hiệu lâm sàng chỉ cho phép gợi ý, nghi ngờ.
- Đau tiểu khung, đau khi giao hợp, đau bụng kinh thứ phát. Thường hay gặp đau bụng dưới, đau xuyên ra sau trực tràng, như mót đi ngoài. Đau bụng kinh là dấu hiệu cơ năng gợi ý nhất, đặc biệt đau trong khi hành kinh và sau khi hành kinh.
- Vô sinh không có nguyên nhân, bệnh hay gặp ở người chưa đẻ hay đẻ thưa.
- Cũng có lạc nội mạc tử cung không có triệu chứng, phát hiện tình cờ do đi khám phụ khoa định kỳ hay đến khám vô sinh.
- Triệu chứng thực thể: tử cung ngả sau ít di động, nang buồng trứng to dính vào tử cung. Khi khám có thấy đau ở một bên hay hai bên eo tử cung vì có ổ lạc nội mạc tử cung ở cùng đồ sau, dây chằng tử cung cùng.
- Khi có ổ lạc nội mạc tử cung ở túi cùng sau ăn vào âm đạo, đặt mỏ vịt thấy đám màu tím, ánh xanh tại thành sau âm đạo.
5.4. Cận lâm sàng
- Siêu âm: không đặc trưng, không thể chẩn đoán chắc chắn. Có thể thấy u nang buồng trứng thường xuyên ở hai bên. Nang có âm vang dày, đồng nhất, thành nhẵn. Siêu âm không phải là xét nghiệm chẩn đoán, nhưng dễ làm, có thể theo dõi kết quả điều trị lạc nội mạc tử cung tại buồng trứng hay tử cung.
- Chụp tử cung vòi tử cung: đa số bình thường (2/3 trường hợp). Có thể thấy một số thay đổi về giải phẫu:
- Tử cung gấp nhiều, có hình ảnh cái ô, lệch trục, eo tử cung hình lưỡi lê do tổn thương dây chằng tử cung cùng.
- Vòi tử cung hẹp hay tắc hoàn toàn. Hình ảnh mờ tròn ở kẽ gợi ý có polyp vòi tử cung gây cứng, không mềm mại, thắt từng đoạn.
- Đặt mỏ vịt đôi khi cho thấy lạc nội mạc tử cung tại cổ tử cung có các u màu vàng hay xanh, hay lạc nội mạc tử cung ở túi cùng Douglas dưới dạng nang chứa dịch xanh đen.
- Thăm âm đạo và trực tràng đôi khi thấy tử cung ngả sau, ít di động, khi di động tử cung đau, đôi khi một khối ở dây chằng tử cung cùng, cảm giác thâm nhiễm vách trực tràng âm đạo.
- Nếu lạc nội mạc tử cung buồng trứng có thể sờ thấy khối buồng trứng to.
- Ngoại lệ thấy lạc nội mạc tử cung tại sẹo mổ thành bụng hay chỗ cắt khâu tầng sinh môn.
- Tất cả dấu hiệu khám được gợi ý hơn khi nó rõ hơn, nặng hơn trong vòng kinh, có tính chất chu kỳ, nó tăng dần trong độ tuổi hoạt động sinh dục.
5.3. Chẩn đoán
Chẩn đoán lạc nội mạc tử cung được khẳng định qua nội soi. Dấu hiệu lâm sàng chỉ cho phép gợi ý, nghi ngờ.
- Đau tiểu khung, đau khi giao hợp, đau bụng kinh thứ phát. Thường hay gặp đau bụng dưới, đau xuyên ra sau trực tràng, như mót đi ngoài. Đau bụng kinh là dấu hiệu cơ năng gợi ý nhất, đặc biệt đau trong khi hành kinh và sau khi hành kinh.
- Vô sinh không có nguyên nhân, bệnh hay gặp ở người chưa đẻ hay đẻ thưa.
- Cũng có lạc nội mạc tử cung không có triệu chứng, phát hiện tình cờ do đi khám phụ khoa định kỳ hay đến khám vô sinh.
- Triệu chứng thực thể: tử cung ngả sau ít di động, nang buồng trứng to dính vào tử cung. Khi khám có thấy đau ở một bên hay hai bên eo tử cung vì có ổ lạc nội mạc tử cung ở cùng đồ sau, dây chằng tử cung cùng.
- Khi có ổ lạc nội mạc tử cung ở túi cùng sau ăn vào âm đạo, đặt mỏ vịt thấy đám màu tím, ánh xanh tại thành sau âm đạo.
5.4. Cận lâm sàng
- Siêu âm: không đặc trưng, không thể chẩn đoán chắc chắn. Có thể thấy u nang buồng trứng thường xuyên ở hai bên. Nang có âm vang dày, đồng nhất, thành nhẵn. Siêu âm không phải là xét nghiệm chẩn đoán, nhưng dễ làm, có thể theo dõi kết quả điều trị lạc nội mạc tử cung tại buồng trứng hay tử cung.
- Chụp tử cung vòi tử cung: đa số bình thường (2/3 trường hợp). Có thể thấy một số thay đổi về giải phẫu:
- Tử cung gấp nhiều, có hình ảnh cái ô, lệch trục, eo tử cung hình lưỡi lê do tổn thương dây chằng tử cung cùng. Vòi tử cung hẹp hay tắc hoàn toàn. Hình ảnh mờ tròn ở kẽ gợi ý có polyp vòi tử cung gây cứng, không mềm mại, thắt từng đoạn.
- Buồng trứng to làm giãn vòi tử cung, có hình đọng thuốc xung quanh buồng trứng.
- Một số thăm dò khác: CT-Scanner, MRI, Ca 125, placenta protein 14, các xét nghiệm này không đặc hiệu.
- Soi ổ bụng: là xét nghiệm duy nhất khẳng định chẩn đoán, tiên lượng, điều trị. Ngày nay nội soi được chỉ định rộng rãi để chẩn đoán và điều trị lạc nội mạc tử cung.
- Hình thái tổn thương lạc nội mạc tử cung qua nội soi: xác định theo vị trí, mức độ tổn thương:
- Tổn thương phúc mạc: vị trí hay gặp là túi cùng Douglas, dây chằng tử cung cùng, hố buồng trứng... Các dạng tổn thương tuỳ theo giai đoạn. Có thể là mảng, những điểm đỏ, nâu, socola, sẹo xơ. Giai đoạn sớm có hình ảnh mảng trắng mờ. Thể đang viêm phúc mạc mất bóng, nhiều ổ non, màu đỏ, giầu mạch máu, chạm vào dễ chảy máu.
- Tổn thương dính: do phản ứng viêm, không khác so với dính nhiễm khuẩn. Thường thấy sau tử cung, hố buồng trứng làm tử cung, buồng trứng không di động. Quá trình tạo màng dính ổ lạc nội mạc tử cung hoạt động, chảy máu tạo nên quá trình viêm sau đó tạo nên màng mỏng, ít mạch máu, càng về sau càng nhiều màng dính dày, nhiều mạch máu, mạc nối lớn, ruột đến dính vào.
- Tổn thương buồng trứng: hay gặp nhất. Tổn thương có thể tại bề mặt hay sâu trong buồng trứng tạo nên nang chứa dịch máu đậm đặc như dịch socola nóng. Thành nang mỏng, chỉ có một lớp tế bào hạt với phản ứng viêm xung quanh nên khó bóc tách khi phẫu thuật. Trên lâm sàng chẩn đoán phân biệt với nang hoàng thể không phải là dễ.
- Tổn thương vòi tử cung: có thể tổn thương ở tất cả các đoạn vòi tử cung, có thể thứ phát sau quá trình dính tiểu khung. Niêm mạc ít bị tổn thương hơn. Tổn thương sát sừng vòi tử cung khó lý giải, có thể niêm mạc tử cung cư trú tạo polyp đoạn kẽ vòi. Tổn thương vòi tử cung xa thường kết hợp với tổn thương phúc mạc, cũng có thể nguyên phát do tế bào niêm mạc tử cung bám lại gây nhiễm khuẩn.
- Tổn thương sâu dạng u thâm nhiễm vào thành trực tràng, âm đạo, có thể ở túi cùng sau.
- Phân loại lạc nội mạc tử cung theo hiệp hội sinh sản Hoa Kỳ.
VI. ĐIỀU TRỊ
Chỉ điều trị khi có triệu chứng đau và nghi ngờ có liên quan gây vô sinh. Có hai phương pháp: nội khoa và phẫu thuật. Việc lựa chọn phương pháp phẫu thuật phụ thuộc vào mức độ và vị trí tổn thương
6.1. Nội khoa
- Dùng hormon kháng estrogen để làm teo ổ lạc nội mạc tử cung tạo nên các sẹo xơ progestin liều cao, danazol, GnRH.
- Tác dụng điều trị nội rất tốt với triệu chứng đau, do ngừng được kinh nguyệt nên ổ lạc nội mạc tử cung không phát triển. Trong điều trị vô sinh có thể có tác dụng gây phóng noãn. Với lạc nội mạc tử cung tại buồng trứng có thể giảm thể tích nang (không đáng kể) nhưng không mất được nên chỉ điều trị bổ trợ sau phẫu thuật. Tại ổ lạc nội mạc tử cung tác dụng giảm rõ rệt phản ứng viêm tại chỗ tạo sẹo xơ. Không có tác dụng mất màng dính nên có thể điều trị bổ trợ trước và sau phẫu thuật.
Danazol
Danazol là 17 alpha ethinyltestosteron, cấu trúc có nhiều điểm tương đồng với cấu trúc của testosteron, được gọi là ethisteron.
- Danazol gắn với phức hợp “globulin - hormon sinh dục” (SHBG) và làm tăng nồng độ testosteron tự do và thành phần “testosteron” - albumin” là hai thành phần của hormon sinh dục nam có tác dụng trên lâm sàng.
- Giảm nồng độ estradiol trong máu: chỉ bằng 50% so với nhóm chứng.
- Tác dụng trên progesteron: pregnenolon tăng, 17 hydroypregnenolon giảm có lẽ do ức chế men 17 hydroxylase.
- Danazol tác dụng trực tiếp trên buồng trứng hơn là trên tuyến yên.
- Đối với tuyến yên: tăng nồng độ LH cơ bản, không làm thay đổi nồng độ FSH, giảm nồng độ prolactin huyết thanh, các hormon TSH, GH, ACTH không thay đổi. Danazol ngăn cản sự phát triển của các nang noãn, ngăn cản sự rụng trứng, gây vô kinh, làm teo ổ lạc nội mạc tử cung.
- Không có ảnh hưởng hormon vỏ thượng thận khi dùng danazol trong 6-9 tháng.
- Danazol gây tăng LDL, giảm HDL 4 tuần sau uống danazol. Tác dụng này biến mất sau khi ngưng thuốc 8 tuần. Do đó, người ta cho rằng danazol không làm tăng nguy cơ xơ cứng động mạch. Tuy nhiên cần thận trong khi cho dùng thuốc này, phải khám và hỏi kỹ tiền sử gia đình có bệnh suy mạch vành, có nồng độ HDL thấp, LDL cao không ?
- Tác dụng trên niêm mạc tử cung: nội mạc tử cung không phát triển. Miễn dịch: ức chế sự phát triển của tế bào lympho, ngăn chặn các bạch cầu đơn nhân sinh ra interleukin 1B và yếu tố gây hiện tượng hoại tử các khối u, còn được dùng điều trị bệnh lupus lan toả cấp.
- Ngoài ra danazol có thể gây rối loạn đông máu, giảm thị lực, thính giác.
- Ảnh hưởng sự phát triển thai nhi nữ do tác dụng androgen đôi khi gây lưỡng tính giả.
- Liều dùng: danazol 200mg/viên, 2 viên/ngày liên tục trong 6 tháng. Sau 3 tháng dùng thuốc ổ lạc nội mạc tử cung sẽ teo đi nhưng vẫn phải tiếp tục trong 6 tháng. Tỷ lệ tái phát sau 5 năm điều trị là 37%.
- Tác dụng phụ gây nam hoá: da mặt nhờn, trứng cá mọc râu, tăng cân. Có bệnh nhân có triệu chứng mãn kinh bốc hoả, giảm ham muốn tình dục, suy nhược thần kinh. Dùng liều cao bị vô kinh, liều thấp gây rong kinh nhẹ.
Chất đồng vận GnRH
- Buserelin dạng bơm vào mũi 150mcg 2 lần/ngày.
- Najarelin bơm mũi 200mcg 2 lần/ngày.
- Goserelin (zoladex) 3,6mg tiêm dưới da thành bụng trước 28 ngày/lần.
- Leuprolin (decapeptyl - 3,75mg tiêm bắp 28 ngày/lần.
- Cả 4 thuốc trên chỉ dùng điều trị trong 6 tháng vì tác dụng phụ nhiều nếu dùng lâu dài. Tác dụng của thuốc này:
- Ức chế sự chế tiết estrogen nội sinh.
- Tác dụng phụ cơn nóng mặt, vã mồ hôi, khô teo âm đạo, giảm ham muốn tình dục. Mật độ xương có thể giảm sau điều trị 6 tháng. Có thể kết hợp với hormon sinh dục nữ để giảm bớt ảnh hưởng này: Premarin 0,625mg và medroxyprogesteron acetate (MPA) 5mg mỗi ngày. Tăng chuyển hoá calci dùng thuốc, thức ăn nhiều calci.
- Nồng độ FSH và LH có thể tăng trong vòng 10 ngày đầu sau khi điều trị, cho nên các triệu chứng đau có khi không giảm mà còn tăng trong vòng 10 ngày đầu. Vì vậy khuyên dùng tamoxifen 10mg, 2 viên/ngày trong tháng đầu tiên để khống chế triệu chứng đau.
- Có thể gây rong huyết ít trong 10 ngày đầu.
Progestin, viên thuốc tránh thai kết hợp
- Uống liên tục gây mất kinh, nếu đang uống bệnh nhân có kinh thì tăng liều lên nếu hết kinh trở lại liều bình thường.
6.2. Phẫu thuật
- Mục đích phá huỷ tất cả tổn thương, bảo tồn chức năng các cơ quan.
- Khó khăn xảy ra trong phẫu thuật:
- Lạc nội mạc tử cung quá non, chứng tỏ bệnh đang tiến triển, có tổn thương không điển hình, không lấy hết được, hay chảy máu nên dễ bỏ sót, điều trị không triệt để.
- Dính nhiều khó bóc tách.
- Trong phẫu thuật để chẩn đoán chính xác tổn thương phải gỡ dính lấy hết dịch đọng trong túi cùng Douglas, nhìn được toàn bộ tiểu khung, đặc biệt hai buồng trứng, chọc dò buồng trứng để tìm ổ lạc nội mạc tử cung tại buồng trứng. Soi ổ bụng cho phép làm tất cả thủ thuật. Nhưng trong trường hợp dính nhiều, u to, biến chứng nhiều không xử trí được qua nội soi thì phải mổ bụng mở.
- Kết hợp điều trị nội và ngoại khoa để giảm yếu tố viêm dính và đề phòng tái phát.
- Thủ thuật: gỡ dính, bóc tách nang buồng trứng, tạo hình vòi tử cung, đốt ổ lạc nội mạc tử cung.
- Phẫu thuật nội soi với nhiều ưu điểm hiện nay trở thành một phẫu thuật không thể thếu được trong chẩn đoán và điều trị triệt để đạt kết quả cao. Qua nội soi kiểm tra được kết quả điều trị thời gian sau.
LOẠN DƯỠNG ÂM HỘ VÀ UNG THƯ TRONG BIỂU MÔ
I. THUẬT NGỮ
Trong y văn cổ có ba hình ảnh lâm sàng dùng để chỉ ung thư trong biểu mô được mô tả: bệnh Bowen, ban đỏ Queyrat và carcinoma đơn thuần. Sự mô tả lâm sàng này dựa trên hình thể bên ngoài, tuy nhiên về mặt tế bào học và thái độ lâm sàng thì giống nhau. Để tránh sự lẫn lộn về mặt lâm sàng, Hiệp hội Bệnh lý Âm hộ Quốc tế đã nhóm ba dạng bệnh trên thành một thuật ngữ chung đó là ung thư âm hộ trong biểu mô viết tắt là VIN (vulva intraepithelial neoplasia). Việc chẩn đoán ung thư âm hộ trong biểu mô dựa vào tiêu chuẩn chủ yếu tế bào học, đó là sự mất cấu trúc biểu mô, xuất hiện những tế bào đa nhân, sừng hoá, nhân chia, nhân quái và những tế bào này sừng hoá một cách riêng lẻ. Dựa trên sự lan rộng của tế bào bất thường trên toàn bộ chiều dày của lớp biểu mô, người ta chia làm ba nhóm nhỏ:
- Loạn sản nhẹ: VIN I.
- Loạn sản trung bình: VIN II.
- Loạn sản nặng: VIN III.
II. TUỔI VÀ TỈ LỆ BỆNH
- Tỉ lệ carcinoma tại chỗ của âm hộ ngày một tăng lên và dần có khuynh hướng phát hiện trên những phụ nữ trẻ đặc biệt trong lứa tuổi sinh đẻ. Khoảng 75% tổn thương gặp ở những phụ nữ lứa tuổi tiền mãn kinh. Tuổi trung bình của phụ nữ bị mắc ung thư trong biểu mô âm hộ là khoảng 40 tuổi, với một số lượng đáng kể trong giai đoạn ủ bệnh từ 20-39 tuổi.
III. DỊCH TỄ HỌC VÀ NHỮNG YẾU TỐ BỆNH LÝ LIÊN QUAN
Người ta tin rằng sự tăng tỉ lệ của ung thư âm hộ trong biểu mô trên những phụ nữ trẻ là do sự lan rộng của bệnh lây truyền qua đường tình dục như virus herpes, virus sùi mào gà, vi khuẩn Chalmydia và các loại vi khuẩn khác.
3.1. Loạn dưỡng âm hộ
3.1.1. Lâm sàng
- Tổn thương màu trắng của âm hộ có hoặc không có tử cung bao gồm những dạng khác nhau của tổn thương loạn dưỡng âm hộ.
- Lichen xơ hoá.
- Tăng sản biểu mô gai.
- Và các dạng bệnh lý da khác.
- Về mặt lâm sàng, tổn thương lichen sừng hoá mỏng, màu trắng hoặc hồng nhạt: tổn thương loạn dưỡng tăng sản dày, mảng màu trắng hoặc xám; về mặt tế bào học thì cả hai dạng tổn thương này đều có thâm nhiễm viêm. Tổn thương lichen xơ hoá lớp biểu mô mỏng mất nếp nhăn, lớp hạ bì biểu hiện không có tế bào một cách đồng nhất. Lichen xơ hoá hiếm khi thậm chí không bao giờ biến thành carcinoma. Loạn dưỡng tăng sản: tăng sừng hoá và tăng tế bào cầu gai (sâu và dày của lớp tế bào biểu mô sắc tố).
3.1.2. Sự liên quan với loạn dưỡng âm hộ - VIN
- Có một điều đáng lưu ý đó là mối liên quan mật thiết giữa loạn dưỡng âm hộ và loạn sản âm hộ. Với tổn thương loạn dưỡng mạn tính (trong y văn muốn nói tới vết trắng), nguy cơ phát triển thành ung thư trong biểu mô và ung thư xâm nhiễm khoảng từ 1,4-5% và tăng lên tới 10% khi lớp biểu mô có hình ảnh không điển hình. Tuy nhiên, bệnh nhân có ung thư tại chỗ thì có tới 50% có biểu hiện một cách rõ ràng loạn dưỡng âm hộ.
3.1.3. Điều trị loạn dưỡng âm hộ
3.1.3.1. Lichen xơ hoá
Phẫu thuật là chống chỉ định bởi vì có thể gây hậu quả sẹo xấu. Testosteron propionat 2% trong 100mg thạch dầu hoả trắng bôi 2 lần trong ngày, điều trị trong vòng 8 tuần. Trong suốt cả cuộc đời cần điều trị duy trì để đảm bảo khống chế bệnh một cách ổn định. Có thể trong khi điều trị xuất hiện tác dụng phụ như tăng ham muốn tình dục, âm vật to lên và một số ảnh hưởng khác của androgen. Trẻ em và phụ nữ lớn tuổi không chịu được tác dụng phụ của testosteron cũng như một số phụ nữ không chấp nhận việc điều trị bằng testosteron, đối với những người này thì nên điều trị bằng progesteron 400mg trong dầu, bôi 2 lần trong ngày, thời gian 4-6 tuần.
3.1.3.2. Loạn dưỡng tăng sản
(1) Điều trị corticoid tại chỗ:
- Phương pháp này được coi như bước đầu tiên của việc điều trị. Nếu bệnh nhân ngứa nhiều thì thêm Eurax vào corticoid để làm tăng thêm tính chống ngứa. Fiedrich đưa ra một hỗn bao gồm 7 phần kem methasone valerate trộn với ba phần eurax bôi 2 lần ngày trong vòng 4 tuần. Việc điều trị này không nên kéo dài.
(2) Phẫu thuật cắt bỏ vùng tổn thương:
- Không nên áp dụng. Haluck Caglar trong vòng 10 năm đã tiến hành cắt âm hộ nhưng chỉ lọc lấy hết chiều dày lớp da trên 3 bệnh nhân, điều trị bằng laser CO, trên 2 bệnh nhân và cắt âm hộ đơn thuần trên 1 bệnh nhân với lý do là điều trị tại chỗ không kết quả, tình trạng khó chịu ngày càng nặng lên trên những bệnh nhân loạn dưỡng âm đạo đang tiến triển. Đối với 3 bệnh nhân điều trị bằng cắt âm hộ lọc da và 2 bệnh nhân điều trị bằng laser đều bị tái phát trở lại. Tuy nhiên tổn thương tái phát không nặng bằng tổn thương ban đầu và dễ dàng khống chế tình trạng bệnh lý bằng điều trị steroid.
3.1.3.3. Loạn dưỡng phối hợp
- Khi tổn thương lichen xơ hoá và tổn thương loạn dưỡng tăng sản xảy ra đồng thời. Fiedrich đề nghị là điều trị steroid trong vòng 6 tuần đến khi tổn thương loạn dưỡng tăng sản giảm bớt, tiếp theo điều trị bằng testosteron, rồi sau đó điều trị bằng những chế phẩm của steroid và testosteron xen kẽ.
3.2. Nhiễm virus sùi mào gà
- Virus này tồn tại khắp nơi trong tự nhiên bởi tính chất tăng sinh của nó trên bề mặt của biểu mô và niêm mạc
- Tiềm năng ác tính
- Phần lớn những virus sùi mào gà tạo nên những tổn thương lành tính như tổn thương mụn cơm ở da hoặc sùi mào gà. Từ những năm cuối của thập kỷ 70, tỉ lệ mắc bệnh sùi mào gà sinh dục tăng lên ở một tỉ lệ đáng báo động. Một số nhóm virus sùi mào gà gây ung thư và đã có những chứng cớ có giá trị về việc gây ung thư của virus này trên cổ tử cung, âm đạo, âm hộ. Virus sùi mào gà nhóm 6, 11 gây loạn sản âm đạo, virus nhóm 16, 18 và 31 gây ung thư tiền xâm nhiễm và xâm nhiễm âm hộ.
- Điều trị
- Việc điều trị tích cực và hiệu quả bệnh sùi mào gà là vấn đề trọng tâm. Có rất nhiều phương thức điều trị được đưa ra nhưng với thành công một cách hạn chế, dùng những thuốc điều trị tại chỗ như nhựa podophyllin, acid trichloroacetic, bleomycin, 5 fluorouracin và dinitrochlorobenzen. Những phương pháp khác được đưa ra như phẫu thuật, đốt lạnh, đốt nhiệt và điều trị bằng miễn dịch; việc điều trị bằng interferon vẫn còn đang trong giai đoạn thăm dò. Điều trị bằng laser CO, có thể khỏi 82% trong lần đầu và 96% khỏi khi tiếp tục sử dụng điều trị bằng laser cho những trường hợp tái phát.
3.3. Tổn thương u hạt âm hộ và những bệnh hoa liễu khác
- 13% bệnh nhân bị ung thư âm hộ tại chỗ có tiền sử bị giang mai. Chỉ một số rất nhỏ ung thư âm hộ tại chỗ có liên quan tới herpes đơn thuần nhóm 2.
3.4. Tiền sử bị ung thư niệu dục khác
- 12% bệnh nhân có tiền sử ung thư tiền xâm nhiễm đường sinh dục dưới ngoài âm hộ, 12% có tiền sử ung thư carcinoma xâm nhiễm đường sinh dục và ngoài đường sinh dục.
3.5. Điều trị thuốc gây ức chế miễn dịch kéo dài như corticoid, hoá chất chống ung thư làm tăng tỉ lệ VIN.
IV. BIỂU HIỆN LÂM SÀNG CỦA UNG THƯ TRONG BIỂU MÔ
4.1. Vết trắng
- Lâm sàng hay gặp nhất là vết trắng (65%). Vết trắng có thể là biểu hiện của loạn dưỡng âm hộ, ung thư carcinoma trong biểu mô ung thư carcinoma xâm nhiễm. Trước kia một số nhà lâm sàng còn coi vết trắng như dấu hiệu chỉ đường của ung thư carcinoma xâm nhiễm âm hộ. Tuy nhiên vết trắng chỉ là sự dầy lên của lớp sừng hoá nằm trên lớp biểu mô gây bởi bất kỳ kích thích không đặc hiệu nào. Sự tăng lớp sừng hoá bên ngoài sẽ che lấp những mạch máu lớp dưới da. Tổn thương vết trắng dầy có thể là biểu hiện của ung thư trong biểu mô, hoặc thậm chí ung thư xâm nhiễm, nhưng có khi chỉ là biểu hiện phản ứng viêm của bệnh da liễu. Ung thư trong biểu mô có thể biểu hiện bằng vết trắng nổi gờ lên và có khi lại có sắc tố xen kẽ.
4.2. Ngứa
- Ngứa cũng là triệu chứng thường hay gặp, chiếm tới 50% số bệnh nhân ung thư trong biểu mô âm hộ, kéo dài từ một vài tháng cho đến 10 năm. Một số ít bệnh nhân có biểu hiện đau và tiết dịch vùng tầng sinh môn mà không có biểu hiện ngứa.
V. CHẨN ĐOÁN UNG THƯ TIỀN XÂM NHIỄM ÂM HỘ
5.1. Nhìn
- Những tổn thương nghi ngờ của âm hộ có thể có màu trắng, đỏ, hoặc có sắc tố.
5.2. Tế bào học
- Có giá trị một cách giới hạn bởi vì những tổn thương bất thường trong biểu mô bị che giấu dưới lớp sừng hoá bên trên, hơn thế nữa tế bào học rất khó chẩn đoán phân biệt ung thư trong biểu mô với ung thư xâm nhiễm. Tuy nhiên sử dụng bông ướt lấy bệnh phẩm vào đúng vị trí cho thấy rằng 57% tổn thương tiền ung thư và 77% tổn thương ung thư có loạn sản sừng hoá nặng.
5.3. Bôi xanh toluidin
- Chất này sẽ gây nhuộm màu nhân trên những tế bào có nhân hoạt động mạnh tại những vùng da âm hộ loét, nhiễm trùng, tổn thương ác tính. Da âm hộ được bôi xanh toluidin 1%, sau 2 phút lau bằng acid acetic 1%, những vùng da không bình thường sẽ bắt màu xanh, những vùng da bình thường thì không. Vùng da bắt màu xanh sẫm biểu hiện tổ chức bất thường cần được sinh thiết. Khám nghiệm dương tính giả là do tổn thương lành tính hoặc nhiễm trùng, âm tính giả khi tổn thưởng tăng sừng hoá cho nên chỉ hấp thụ một ít chất nhuộm.
5.4. Soi phóng đại bằng kính soi cổ tử cung
- Giúp cho phát hiện được những tổn thương nhỏ không phát hiện được bằng mắt thường. Hạn chế của soi phóng đại là không phát hiện được những mạch máu của da âm hộ bị ung thư trong biểu mô, trừ trường hợp tổn thương nằm ở niêm mạc âm hộ. Một số tác giả cho rằng ung thư trong biểu mô âm hộ chỉ bắt màu toluidin yếu, cho nên nếu bôi acid acetic trong vòng 3 phút, vùng ung thư trong biểu mô thường nổi rõ màu trắng mà mắt thường không nhìn thấy được và vùng tổn thương này được nhìn rõ hơn nếu phóng đại 6 lần.
- Tổn thương vết trắng của biểu mô có thể kèm theo chấm đáy hoặc không thì cần sinh thiết. Soi phóng đại chỉ có giá trị đánh giá ở những tổn thương không tăng sừng hoá.
5.5. Sinh thiết
- Tổn thương vết trắng cần được sinh thiết nhất là đối với những bệnh nhân có ngứa kéo dài, không đáp ứng với điều trị tại chỗ. Sinh thiết còn là biện pháp quyết định chẩn đoán đối với những tổn thương nghi ngờ của âm hộ.
- Kìm sinh thiết da cho phép định vị một cách chính xác, da cần được sát trùng, sau đó gây tê dưới da bằng lindocain 1%, dùng kìm sinh thiết da 4mm kẹp vào vùng tổn thương rồi quay. Nếu chảy máu thì dùng dung dịch Monsel (sulphat sắt) đắp trong vòng vài phút. Những phụ nữ trẻ thường có biểu hiện ung thư trong biểu mô ở nhiều ổ, cho nên cần được sinh thiết trên nhiều vị trí. Tuy nhiên không thể dựa vào một số mảnh sinh thiết để loại trừ ung thư xâm nhiễm tiềm ẩn trên những tổn thương xâm nhiễm cứng hoặc loét lan rộng. Với những tổn thương rộng thì cần cắt rộng tại chỗ để chẩn đoán có hay không có xâm nhiễm.
5.6. Khám hậu môn và ống hậu môn
- Sự lan rộng của ung thư carcinoma âm hộ tới tầng sinh môn và hậu môn chiếm khoảng 14-35%.
VI. ĐIỀU TRỊ UNG THƯ CARCINOMA TRONG BIỂU MÔ ÂM HỘ
Sự khỏi bệnh một cách tự nhiên mà không cần điều trị gì đã được đưa ra. Tuy nhiên người ta đã có chứng cứ là ung thư âm hộ trong biểu mô ở những phụ nữ từ trung niên trở lên có khuynh hướng tiến triển thành ung thư xâm nhiễm.
6.1. Điều trị bằng 5-fluorouracil và dinitrochlorobenzen
- Tỉ lệ đáp ứng của ung thư trong biểu mô với điều trị tại chỗ bằng kem FU 5% là 63%. Điều trị tại chỗ bằng dinitrochlorobenzen làm cải thiện tình trạng bệnh lý tại chỗ về mặt đại thể và vi thể trên những bệnh nhân thất bại khi điều trị bằng phẫu thuật và 5-FU tại chỗ.
6.2. Laser CO2
- Điều trị bằng laser như là biện pháp xen kẽ điều trị phẫu thuật, cho phép điều trị toàn bộ vùng biểu mô âm hộ bất thường và tổn thương phục hồi nhanh chóng sau điều trị. Tuy nhiên cần phân biệt vùng da âm hộ có lông và không có lông. Đối với vùng có lông, chân lông có thể sâu xuống tới 2,5mm cho nên cần đốt sâu 3mm và điều đó có thể tạo sẹo lồi, còn đối với những vùng không có lông chỉ cần đốt sâu 1mm, khoảng 72% chỉ cần điều trị một lần và 25% thì phải điều trị từ 2-3 lần trở lên đến 5 lần.
6.3. Phẫu thuật
Phẫu thuật là phương pháp thường được lựa chọn để điều trị ung thư tại chỗ âm hộ vì những lý do sau:
- Điều trị tại chỗ bằng -FU không được chấp nhận và tỉ lệ thất bại cao.
- Điều trị bằng laser CO, thì tỉ lệ tái phát cao hơn là điều trị bằng phẫu thuật.
- Điều trở ngại chủ yếu đối với điều trị hoá chất tại chỗ và laser là bỏ qua những trường hợp ung thư carcinoma xâm nhiễm mà không phát hiện được bằng khám lâm sàng, soi phóng đại và sinh thiết.
6.3.1. Cắt bỏ tổn thương tại chỗ
- Phụ nữ trẻ.
- Một ổ tổn thương.
- Bờ của vết cắt ra ngoài vùng tổn thương vào vùng da lành 1cm.
- Không gây biến dạng âm hộ.
- Tỉ lệ tái phát là 15-30%.
6.3.2. Cắt bỏ da vùng âm hộ
- Phụ nữ trẻ.
- Tổn thương nhiều ổ.
- Cắt lọc toàn bộ chiều dày của da để lại lớp cân nông và tổ chức xơ, mỡ dưới da, vì tổn thương chủ yếu nằm ở vùng biểu mô, không lan tới vùng hạ bì.
- Ít gây biến dạng âm hộ.
6.3.3. Cắt bỏ âm hộ kinh điển
- Phụ nữ lớn tuổi.
- Cắt bỏ cả tổ chức mỡ, xơ dưới da.
VII. TỔN THƯƠNG ĐỎ TẠI ÂM HỘ NGUYÊN PHÁT
7.1. Bệnh Paget âm hộ
7.1.1. Chẩn đoán
- Thường gặp dưới dạng tổn thương ban đỏ tại âm hộ. Tổn thương đỏ có thể là do viêm âm hộ âm đạo do trichomonas, hemophilus hoặc candida. Bệnh đái tháo đường không kiểm soát được cũng có biểu hiện viêm âm hộ đỏ. Âm hộ đỏ cũng có thể là do tác nhân kích thích tại chỗ như mặc đồ lót bằng vải tổng hợp, hoá chất khử mùi, hoá chất diệt khuẩn. Bệnh Paget trong biểu mô có biểu hiện bên ngoài âm hộ đỏ. Bệnh Paget là dạng độc nhất của ung thư carcinoma trong biểu mô, hình ảnh tế bào học cho thấy có những tế bào lớn, nhạt màu, có hốc với nhân có lỗ hổng (tế bào Paget) nằm trong ngoại bì. Không giống như bệnh Paget ở vú, bệnh Paget âm hộ thường có liên quan tới ung thư xâm nhiễm chiếm khoảng 19% và có tiềm năng di căn hạch.
7.1.2. Điều trị
- Những tế bào Paget thường nằm dọc trên màng đáy, cho nên thường điều trị bằng phẫu thuật cắt rộng tại chỗ, hoặc cắt âm hộ đơn thuần với bờ rộng, xét nghiệm giải phẫu bệnh lý một cách cẩn thận không thấy có biểu hiện xâm nhiễm thì không cần phải điều trị tiếp. Tuy nhiên nếu có biểu hiện carcinoma xâm nhiễm thì cần lấy hạch để đánh giá mức độ.
7.2. U nhú dạng Bowen
7.2.1. Biểu hiện lâm sàng
- Phần lớn ung thư carcinoma trong biểu mô âm hộ có biểu hiện tổn thương màu trắng, nhưng đôi khi có biểu hiện màu đen, đó là do tăng sản xuất hắc tố của những tế bào loạn sản. Những tổn thương lành tính của mạch máu như u mạch cũng có thể có màu đen. Nhú dạng Bowen thường có kích thước nhỏ, nhú màu đen. Bệnh này có mối liên quan với những tổn thương âm hộ khác như nhiễm virus sùi mào gà. Bệnh này có đặc trưng bởi những tế bào không điển hình dạng Bowen và nhú lồi. Những tế bào Bowen này thường không lan toả toàn bộ hết chiều dày của lớp biểu mô.
7.2.2. Điều trị
- Giống như tất cả các ung thư carcinoma trong biểu mô của âm hộ.
UNG THƯ ÂM HỘ
I. TỈ LỆ
Ung thư âm hộ chiếm khoảng 3-4% trong số những ung thư phụ khoa và đứng hàng thứ tư trong số những ung thư đường sinh dục, sau ung thư nội mạc tử cung, cổ tử cung, buồng trứng. Lứa tuổi trung bình mắc bệnh là khoảng 63 tuổi và 75% bệnh nhân trên 50 tuổi, khoảng 15% gặp ở phụ nữ dưới 40 tuổi.
II. NHỮNG NGUYÊN NHÂN VÀ TÁC NHÂN GÂY UNG THƯ ÂM HỘ
2.1. Ngứa
- Ngứa mạn tính, gãi xước tạo thành những tác nhân kích thích.
2.2. Âm hộ ẩm ướt
- Âm hộ và vùng bẹn bản chất tự nhiên ẩm ướt đó là điều kiện thuận lợi để hấp thu những chất ngoại lai qua da vùng âm hộ, mức độ hấp thu phụ thuộc vào tình trạng ẩm ướt của lớp song hoá của biểu mô âm hộ. Những người béo phì và một tình trạng vệ sinh không tốt là điều kiện thuận lợi gây nên carcinoma âm hộ.
2.3. Rác công nghiệp
- Stacey đã đưa ra báo cáo một số chất độc hại gây nên ung thư âm hộ ở nước Anh như nhựa đường...
2.4. Arsen
- Trước kia arsen được sử dụng thường xuyên trong y tế để chữa bệnh như giang mai, bạch cầu, thiếu máu và một số bệnh da liễu. Một vài chất tẩy có chứa arsen nếu không giặt kỹ thì quần áo lót còn chứa arsen gây kích thích âm hộ tạo thành vòng xoắn ngứa - gãi.
2.5. Hoá chất vệ sinh
- Một vài chất khử mùi, xà phòng thơm, chất xịt vệ sinh có chứa những chất hoá học gây ung thư.
2.6. Vệ sinh cá nhân
- Sử dụng nước để vệ sinh không sạch tạo nên tác nhân kích thích gây ngứa gãi. Những người âm hộ dễ bị ẩm ướt như mắc bệnh són đái, mặc quần áo lót có chất nhuộm hay bằng vải tổng hợp gây kích thích, mặc quần áo lót bó sát gây nên hạn chế thông thoáng khí.
2.7. Ung thư trong biểu mô âm hộ
- Ung thư trong biểu mô âm hộ thường gặp ở những phụ nữ dưới 40 tuổi, trong khi đó ung thư xâm nhiễm âm hộ thường gặp ở những phụ nữ trên 60 tuổi và ung thư trong biểu mô có giai đoạn tiềm tàng khá dài khoảng 25-30 năm để phát triển thành ung thư xâm nhiễm.
2.8. Nhiễm trùng
- Trong những tài liệu y văn cổ, người ta nhận thấy có khoảng 30-50% bệnh nhân ung thư âm hộ có mắc bệnh giang mai và cũng nhận thấy bệnh u hạt hoa liễu cũng hay gặp.
2.9. Loạn dưỡng âm hộ
- Khoảng 5% bệnh nhân bị loạn dưỡng âm hộ tiến triển thành carcinoma xâm nhiễm.
2.10. Virus sùi mào gà
III. TRIỆU CHỨNG
- Bệnh nhân có thể có biểu hiện triệu chứng ở âm hộ một cách mơ hồ hoặc có biểu hiện kích thích như ngứa. Đau khi tổn thương gần âm vật hoặc niệu đạo gây nên khó chịu khi tiểu tiện. Nhiễm trùng bội nhiễm của khối u ác tính cũng gây đau và tiết dịch. Khám lâm sàng có thể thấy tổn thương khối u, loét, chảy máu. Khoảng 5% có hạch ở bẹn hoặc bị áp xe hoa.
IV. CHẨN ĐOÁN
- Chẩn đoán xác định bằng sinh thiết tất cả những tổn thương âm hộ như vết trắng, đỏ, sắc tố, tổn thương loét, sùi.
- Tế bào học, soi phóng to, bôi xanh toluidin để định vùng tổn thương.
V. ĐÁNH GIÁ GIAI ĐOẠN
- Chủ yếu dựa trên đánh giá lâm sàng.
- Khoảng 25-50% đánh giá lâm sàng không đúng về di căn hạch.
5.1. Phân loại theo Hội sản phụ khoa quốc tế
- Giai đoạn 0: carcinoma tại chỗ như bệnh Bowen, bệnh Paget không xâm nhiễm.
- Giai đoạn 1: khối u còn khu trú tại âm hộ, từ 2cm trở xuống, hạch bẹn không sờ thấy hoặc sờ thấy cùng bên nhưng không to và còn di động.
- Giai đoạn 2: khối u còn khu trú tại âm hộ, kích thước từ 2cm trở lên, hạch bẹn không sờ thấy hoặc sờ thấy cùng bên nhưng không to và còn di động.
- Giai đoạn 3: khối u ở bất kỳ kích thước nào: (1) đã lan ra niệu đạo hoặc âm đạo, tầng sinh môn, hậu môn; (2) hạch có thể sờ thấy ở một hoặc hai bến bẹn, to, chắc, di động và chưa dính.
- Giai đoạn 4: khối u ở bất kỳ kích thước nào: (1) đã xâm nhiễm bàng quang, niêm mạc bàng quang, niêm mạc trực tràng hoặc cả hai, bao gồm cả phần trên của niêm mạc niệu đạo; (2) dính vào xương hoặc di căn xa.
5.2. Phân loại theo hệ thống TNM
T: khối u nguyên phát.
T1: khối u khu trú tại âm hộ, đường kính lớn nhất < 2cm.
T2: khối u khu trú tại âm hộ, đường kính lớn nhất > 2cm.
T3: khối u ở bất kỳ kích thước nào đã lan tới niệu đạo và/hoặc âm đạo và/hoặc tầng sinh môn và/hoặc hậu môn.
T4: khối u bất kỳ kích thước nào đã xâm nhiễm tới niêm mạc bàng quang và/hoặc niêm mạc trực tràng bao gồm cả phần trên của niêm mạc niệu đạo và/hoặc dính vào xương.
N: hạch tại chỗ.
No: không sờ thấy.
N1: sờ thấy hạch bẹn cùng bên, không to, di động (về mặt lâm sàng không nghĩ tới hạch ác tính).
N2: sờ thấy hạch ở một bên hoặc hai bên bẹn, to, chắc, di động (về lâm sàng nghi ngờ hạch ác tính).
N3: hạch dính nhau, không di động hoặc loét.
M: di căn xa.
Mo: không có biểu hiện lâm sàng di căn xa.
M1A: có thể sờ thấy hạch bẹn chậu sâu.
M2A: những di căn xa khác.
VI. ĐIỀU TRỊ
6.1. Phẫu thuật
- Nguyên tắc điều trị carcinoma xâm nhiễm âm hộ là phẫu thuật cắt âm hộ triệt để lấy hạch bẹn đùi hai bên.
6.2. Yếu tố tiên lượng
- Yếu tố quan trọng nhất là có hay không có di căn hạch. Ngoài ra còn có những yếu tố khác như: kích thước khối u, mức độ ác tính của tế bào, hệ thống mạch máu và bạch mạch bị xâm nhiễm, những khói u dính nhau thành một khối, xâm nhiễm sâu của khối u.
6.3. Tỉ lệ sống
- Còn sau 5 năm đối với carcinoma âm hộ không xâm nhiễm hạch bẹn đùi là 90%, nếu xâm nhiễm hạch thì tỉ lệ này giảm chỉ còn 38-40%.
VII. BIẾN CHỨNG CỦA PHẪU THUẬT CẮT ÂM HỘ TRIỆT ĐỂ VÀ NẠO VÉT HẠCH BẠN ĐÙI HAI BÊN
7.1. Nhiễm trùng
- Nhiễm trùng vết mổ vùng cắt âm hộ hoặc vùng lấy hạch bẹn vào khoảng 50%. Thận trọng thắt những nhánh bạch mạch đi hoặc đến cũng như hạn chếthiếu máu nuôi dưỡng vạt da, điều trị kháng sinh và hút dẫn lưu vùng lấy hạch thì làm giảm đáng kể biến chứng này. Trong trường hợp bục vết mổ thì cần chăm sóc vệ sinh tại chỗ cẩn thận, lấy hết những mảnh tổ chức hoại tử, xét nghiệm cấy vi khuẩn và làm kháng sinh đồ.
7.2. Phù bạch mạch
- Xảy ra trên một phần ba số bệnh nhân phẫu thuật cắt âm hộ triệt để và nạo vét hạch bẹn đùi hai bên. Phù bạch mạch mạn tính có thể dẫn tới viêm bạch mạch và viêm quầng, dùng tất bó chặt cũng như ép hơi kết hợp điều trị kháng sinh có thể giải quyết một phần biến chứng này.
7.3. Liệt thần kinh đùi
- Chấn thương thần kinh đùi khi bóc tách hạch bẹn có thể gây nên biến chứng mất cảm giác và đau mặt trước của đùi, cảm giác này có thể tự mất đi trong vài tháng, có thể kết hợp thêm điều trị bằng lý liệu pháp.
7.4. Chảy máu thứ phát
- Chảy máu từ tĩnh mạch, động mạch đùi có thể xảy ra nhưng rất hiếm, thường do nhiễm trùng vùng bẹn dẫn đến vỡ mạch máu. Có thể điều trị dự phòng bằng cách dùng cơ may phủ lên những mạch máu lớn trong phẫu thuật nạo vét hạch bẹn đùi, cầm máu một cách kỹ lưỡng khi phẫu thuật, hút dẫn lưu tránh tích tụ máu và bạch huyết.
7.5. U bạch huyết
- Đó là sự tích tụ bạch huyết vùng bẹn tạo thành những nang gây đau và có thể gây nhiễm trùng thứ phát. Thường xảy ra trên những bệnh nhân có tia xạ trước khi phẫu thuật, di căn đã lan vào hệ thống hạch, phẫu thuật cắt âm hộ triệt để cùng với nạo hạch bẹn đùi hai bên, điều trị heparin. Điều trị dự phòng bằng phẫu thuật cần thận trọng thắt những nhánh tới hoặc đi của đường bạch mạch, hút dẫn lưu, sử dụng tất hơi ép để bịt tắc những khoảng chết. Khi biến chứng nang bạch mạch xảy ra thì cần chích dẫn lưu.
7.6. Tắc mạch do huyết khối
- Phẫu thuật triệt để cộng với nạo vét hạch của những mạch máu lớn là điều kiện thuận lợi cho huyết khối xảy ra cũng như tắc mạch phổi. Dùng tất hơi ép cũng như dùng heparin dự phòng có thể giảm đáng kể biến chứng này. Khi biến chứng này xảy ra cần điều trị bằng thuốc chống đông.
7.7. Đường tiết niệu
- Đối với bệnh nhân phẫu thuật cắt âm hộ triệt để cộng với nạo vét hạch thì cần phải lưu sonde dẫn lưu bàng quang vài ngày, đó là điều kiện thuận lợi cho nhiễm trùng tiết niệu xảy ra, khi rút sonde thì bệnh nhân cảm giác đái khổ. Đái toé vung vãi cũng hay gặp ở những bệnh nhân bị cắt bỏ môi lớn. Một số trường hợp hiếm gặp như phẫu thuật cắt bỏ niệu đạo triệt để để lấy đi khối u nguyên phát, làm biến đổi cấu trúc giải phẫu của bàng quang.
7.8. Quan hệ tình dục
- Giảm ham muốn tình dục, rối loạn cực khoái, giao hợp đau, cần có lời khuyên của chuyên gia tâm lý.
VIII. NHỮNG DẠNG UNG THƯ ÂM HỘ KHÁC
90% ung thư âm hộ là carcinoma, ngoài ra còn có những dạng ung thư khác như
8.1. Ung thư hắc tố
- Chiếm hàng thứ hai trong ung thư âm hộ, sau carcinoma. Tỉ lệ khoảng 5%, trong đó có 1% da trên thân thể cũng có biểu hiện. Bệnh này hay gặp ở môi nhỏ và âm vật hơn so với carcinoma và rất hay lan ra âm đạo và niệu đạo. Biểu hiện là tổn thương hắc tố đen, đặc biệt giống như những nốt ruồi dính nhau.
8.1.1. Chẩn đoán giai đoạn
- Phân loại theo Clark dựa trên sự xâm nhiễm của ung thư hắc tố vào cấu trúc của da:
| Mức độ | Phần của da |
|
1 2 3 4 5 |
Biểu mô Nhủ hạ bì Lớp trung gian Vùng lưới Tổ chức dưới da
|
Đôi khi nhú hạ bì vùng âm hộ ranh giới không rõ ràng cho nên việc đọc giải phẫu bệnh lý gặp khó khăn (mô bệnh học).
- Phân loại theo Breslow dựa vào sự thâm nhiễm theo chiều sâu tính từ bề mặt của lớp biểu mô.
| Mức độ | Thâm nhiễm sâu (mm) |
|
1 2 3 4 5 |
< 0,76 0,76 - 1,5 1.5-3 > 3 > 4 |
8.1.2. Điều trị
- Dựa vào đánh giá lâm sàng cũng như chẩn đoán mô bệnh học của ngành giải phẫu bệnh lý, vị trí và sự lan rộng của khối u để có quyết định cắt bỏ khối utại chỗ rộng và lấy hạch bẹn một bên hoặc cắt âm hộ triệt để, nạo vét hạch bẹn đùi hai bên.
8.2. Adenocarcinoma
- Thường hiếm và xuất phát từ tuyến Bartholin, tất cả những sự viêm nhiễm vào trong tuyến đều gây sưng, đau và cần chích rạch để loại bỏ khả năng ác tính. Khi có triệu chứng giao hợp đau, khối u sờ rõ, hoặc loét vùng tuyến Bartholin thì cần điều trị phẫu thuật cắt âm hộ triệt để và nạo vét hạch bẹn đùi hai bên.
8.3. Ung thư tế bào đáy
- Thường carcinoma tế bào đáy xảy ra trên tất cả những vùng có lông trên cơ thể và đôi khi xảy ra tại môi lớn: (1) dát hoặc mảng lông màu đỏ hoặc nâu (2) khối u nhỏ với vùng trung tâm bị loét. Tổn thương này không bao giờ di căn hạch, cắt bỏ khối u rộng tại chỗ là điều trị thích hợp.
8.4. Bệnh Paget
- Đó là tổn thương trong biểu mô của âm hộ và thường có liên quan tới adenocarcinoma của tuyến bã chiếm khoảng 20-25%. Thường có biểu hiện lâm sàng. Tổn thương có vẩy màu đỏ, nổi lên những mảng trắng nhỏ giống như vết trắng, ngứa. Điều trị bằng cách cắt bỏ tổn thương rộng tại chỗ để lấy hết phần tuyến ngoại tiết của da để xét nghiệm tế bào học xem có adenocarcinoma kèm theo không. Nếu bệnh tái phát tại chỗ thì cần cắt bỏ tổn thương lại. Nếu có adenocarcinoma kèm theo thì cần phẫu thuật cắt bỏ âm hộ triệt để kèm theo nạo vét hạch bẹn đùi hai bên.
8.5. Carcinoma dạng mụn cơm
- Tổn thương có biểu hiện sùi như súp lơ hoặc có nhú giống như sùi mào gà. Tổn thương này trước kia được gọi là sùi mào gà khổng lồ Buscheke . Lewenstein. Nói chung tổn thương chỉ xâm nhiễm tại chỗ, hiếm khi di căn hạch. Xét nghiệm tế bào học là rất quan trọng, cho phép phân biệt tổn thương này với sùi mào gà và u nhú. Cần sinh thiết sâu, nếu sinh thiết nông thì rất khó đọc. Hình ảnh giải phẫu bệnh lý khối u nhú tăng sừng hoá hoặc sừng hoá bình thường, tế bào cầu gai có những nhú ăn sâu với biểu mô biệt hoá cao không có nhân quái nhân chia. Điều trị bằng cắt bỏ rộng tổn thương tại chỗ. Điều trị bằng tia xạ phối hợp chỉ khi tế bào học trả lời là carcinoma không biệt hoá.
8.6. Sarcoma âm hộ
- Tổn thương này rất hiếm và hay gây di căn xa. Thường là do leuomyosarcoma, đôi khi do liposarcoma, lymphoma, rahbdomyosarcoma, fibrosarcoma, angiosarcoma, epithelioid sarcoma. Điều trị bằng cắt rộng tổn thương tại chỗ kết hợp với điều trị bằng tia xạ và hoá chất.
IX. BỆNH TÁI PHÁT
Khoảng 80% carcinoma âm hộ tái phát trong vòng 24 tháng. Việc điều trị dựa vào tái phát tại chỗ, hạch hoặc di căn xa. Thông thường tái phát tại chỗ xử trí bằng cắt rộng lại tổn thương. Di căn hạch bẹn cần phẫu thuật lấy đi, còn đối với di căn hạch chậu thì điều trị bằng tia xạ. Điều trị hoá chất có tác dụng không cao đối với carcinoma âm hộ.
X. ĐIỀU TRỊ BẰNG TIA XẠ
Điều trị bằng phẫu thuật cắt âm hộ triệt để và nạo vét hạch bẹn đùi hai bên có tác dụng điều trị khỏi đối với 90% bệnh nhân không có di căn hạch bẹn, những bệnh nhân có di căn hạch bẹn thì tỉ lệ này giảm xuống một cách đáng kể. Số lượng hạch dương tính một bên hoặc hai bên bẹn có giá trị trong tiên lượng. Những bệnh nhân có ba hạch cùng bên dương tính trở xuống thì tiên lượng tốt hơn bệnh nhân trên ba hạch dương tính cùng bên, hoặc hạch bẹn hai bên dương tính. Đối với những bệnh nhân trên ba hạch dương tính cùng bên, hoặc hạch bẹn hai bên dương tính thì cần điều trị tia xạ vùng bẹn và tiểu khung sau phẫu thuật có thể kết hợp với điều trị hoá chất hoặc không.
SARCOMA TỬ CUNG
I. ĐẠI CƯƠNG
- Sarcoma tử cung thì hiếm, chỉ chiếm 1-3% các trường hợp ung thư tử cung, tuy nhiên mức độ nguy hiểm và tái phát cao, thậm chí ngay cả khi bệnh mới ở giai đoạn đầu, chỉ giới hạn ở tử cung, khiến nó trở thành một trong số những bệnh ác tính trầm trọng nhất trong phụ khoa. Mặc dù tỉ lệ phát hiện bệnh ít, nhưng nó chiếm 15% các trường hợp chết do ung thư tử cung.
- Tuổi thường gặp là 55,7 tuổi. Leiomyosarcoma (lẫn lộn tế bào cơ và xơ) xảy ra ở những người trẻ hơn so với những trường hợp sarcoma tử cung khác.
- Nhìn chung bệnh thường được phát hiện muộn, bệnh thường được chẩn đoán sau khi có kết quả tế bào ở những phụ nữ được bóc nhân xơ hay cắt tử cung vì u xơ.
- Tiên lượng của bệnh thì tuỳ thuộc vào mức độ lan tràn của bệnh: tiên lượng tốt nếu tổn thương chỉ khu trú tại tử cung và tiên lượng rất tồi nếu tổn thương ung thư vượt qua tử cung.
II. NGUYÊN NHÂN
- Chưa được biết rõ, nhưng cũng như ung thư niêm mạc tử cung thì bệnh thường gặp ở những người béo (18%), cao huyết áp (11%), đái tháo đường (8%).
- Một số tác giả nhận thấy sarcoma tử cung xảy ra sau khi điều trị xạ của ung thư cổ tử cung.
- Sự biến đổi trở thành ác tính của u xơ tử cung thì rất hiếm. Một báo cáo nghiên cứu 13.000 trường hợp u xơ tử cung của Trường đại học Johns Hopkins (Mỹ) thì chỉ có 38 trường hợp biến đổi thành ác tính (0,29%).
III. GIẢI PHẪU - TẾ BÀO HỌC
3.1. Leiomyosarcoma (ung thư liên kết cơ trơn)
Hay gặp ở phụ nữ khoảng 51 tuổi
- Đại thể
- Đây là khối u hoàn toàn nằm ở cơ tử cung, nó có thành phần cơ và xơ tử cung lẫn lộn, nó có thể xuất hiện hoặc trên cơ tử cung bình thường, hoặc có thể trên tổ chức cơ tử cung có xơ hoá, leiomyosarcoma chiếm 70% các trường hợp sarcoma tử cung. U hình thành một khối đặc, không có ranh giới rõ với lớp cơ. U cũng có thể sùi lên thành những đám dạng polyp trong buồng tử cung. Mặt cắt màu xám nhạt và nắn mềm nhũn. Tỉ lệ xâm lấn cổ tử cung cao hơn leiomyomas
- Vi thể
- U gồm nhiều tế bào hình thoi có thể hợp thành bó. Khi u biệt hoá cao, các tế bào rất giống tế bào cơ trơn bình thường, nên cần dựa vào nhân tế bào không đều nhau với ưu sắc và nhân chia bất thường, rối loạn cấu trúc không hợp thành bó rõ rệt. Sự có mặt và số lượng nhân chia bất thường có giá trị tiên lượng và chẩn đoán cao: trên 10 vị trường với độ phóng đại cao (x 100) mà thấy 5 nhân chia, có thể kết luận là ung thư cơ trơn chứ không phải u cơ trơn lành tính. Nếu số lượng nhân chia lên tới 10 thì tiên lượng rất xấu. Tiên lượng của bệnh vẫn còn rất mờ mịt, ung thư cơ trơn xâm nhập vào các tĩnh mạch của cổ tử cung và di căn xa nhanh, đặc biệt vào gan và phổi. Nó còn có thể lan ra phúc mạc và các phủ tạng trong khung chậu.
3.2. Endometrial stromal sarcoma (ung thư tử cung đệm bào)
Các tế bào của u gọi là tế bào lớp đệm của niêm mạc tử cung, được chia thành mức độ cao, thấp và thể hạch (nodule) trên cơ sở số lượng tế bào nhân chia và bờ khối u.
- Đại thể
- Lúc đầu u khu trú ở nội mạc tử cung dưới hình thái một polyp mềm, mủn, phù và dễ chảy máu. Sau đó cơ tử cung bị xâm nhập khuếch tán hoặc thành ổ bởi một mô màu vàng nhạt bị hoại tử nhiều hay ít.
- Vi thể
- Các tế bào ung thư phân bố thành những dải tế bào rời rạc và tách rời nhau bởi một mạng lưới liên võng.
- Tiến triển
- Ung thư tử cung đệm phát triển nhanh vào hố chậu nhỏ. Nó di căn lên phổi hay gan trong thời gian ngắn, thường tử vong sau 2 năm từ khi chẩn đoán. Hay gặp ở những người lớn tuổi, vào khoảng 60 tuổi.
3.3. Mixed mesodermal tumor (mulleroblastome)
U pha trung diệp thường gặp ở những phụ nữ đã mãn kinh (60 tuổi), là một khối u hỗn hợp ở tử cung, chứa cả thành phần sarcomatous và carcinomatous. Phần sarcomatous lại được xếp loại đồng nhất hoặc không đồng nhất. Carcinosarcoma là khối u đặc biệt với thành phần biểu mô ác tính và thành phần sarcomatous đồng nhất ác tính. Về tiên lượng, Norris và Taylor ghi nhận rằng loại đồng nhất thì tiên lượng tốt hơn loại không đồng nhất, nhưng phát hiện này thì không được khẳng định bởi những nghiên cứu tiếp theo. Mặc dầu người ta tin rằng khối u này có tiên lượng khá tốt, Barker và cộng sự lại cho thấy một hình ảnh xám xịt với 5/6 bệnh nhân bị tái phát và thường có di căn tại phổi (15%).
- Đại thể
- U pha Muller mọc từ niêm mạc tử cung hay sùi lên theo dạng polyp vào buồng tử cung dù ở loại cấu trúc mô học nào. Các dạng polyp có thể xuất hiện ở lỗ cổ tử cung hoặc ngay ở cả âm đạo. Hay gặp nhất ở vùng đáy tử cung ở một hay nhiều điểm lớp cơ tử cung bị xâm nhập theo toàn bộ chiều dày. Tử cung to ra và phồng lên, mềm nhão.
- Vi thể
- Ung thư biểu mô liên kết: gợi lại hình thái của hệ Muller nên gọi là u đồng loại, giống như loại ung thư biểu mô ác tính bao gồm cấu trúc tuyến, ống và dây, với những tế bào hình thoi ưu sắc, nhân không đều, quái gở và có khi giống như loại cơ.
- U nguyên bào Muller: trái với ung thư biểu mô liên kết, nó gồm nhiều thành phần mô không gợi lại các loại của ống Muller, do đó được gọi là u dị loại.
- Ung thư tuyến - liên kết Muller: có hai thành phần tuyến và lớp đệm. Các tuyến giống như loại trong pha sinh sản của chu kỳ kinh với đôi chỗ quá sản. Hình thái có vẻ lành tính hay có những tế bào không điển hình và nhân chia bất thường. Tính chất ung thư biểu hiện chủ yếu ở lớp đệm, nhưng khó xác định. Do đó nó tiến triển như một u lành tính hơn là một ung thư. Tái phát hay di căn thường chậm.
- Giai đoạn và hình ảnh xâm nhiễm
- Giai đoạn: không có một hệ thống giai đoạn được chấp nhận trong sarcoma tử cung.
- Giai đoạn lâm sàng của FIGO trong ung thư niêm mạc tử cung thường được áp dụng nhất. Tỉ lệ sống sót ở giai đoạn một là rất có ý nghĩa với 55-65% bệnh nhân được chẩn đoán ở giai đoạn I.
- Hình ảnh xâm nhiễm: việc điều trị sarcoma tử cung đã bị hạn chế rất lớn bởi không có khả năng xác định chính xác giai đoạn của bệnh, thêm vào đó cách di căn của nó hiện vẫn được biết rất ít.
- Sarcoma tử cung thường di căn tới những vị trí ở ngoài tiểu khung: Salazar và cộng sự cho thấy 85% có di căn ngoài tiểu khung, trong đó ở phổi 65%, bụng trên 60%, xương 24%, não 4%. Tuy nhiên thường gặp ở cả di căn xa và gần.
IV. CHẨN ĐOÁN
Dấu hiệu lâm sàng thường nghèo nàn, trong đó ra huyết âm đạo thường gặp nhất (80%), ra máu âm đạo thường gặp nhất ở sarcoma tổ chức đệm niêm mạc tử cung (94%) hơn ở leiomyosarcoma (58%), ra nhiều, tái phát.
Các triệu chứng khác có thể gặp là: đau bụng hay đau vùng hố chậu (16%), tử cung to (16%), khí hư ra nhiều như nước (9,5%). Khám thấy khối u ở vùng bụng và chậu (9,5%).
Xét nghiệm: do hay chảy máu, nên xét nghiệm tế bào papanicolaou trong ống cổ và buồng tử cung thường được làm và cũng thường cho kết quả dương tính trong sarcoma tổ chức đệm niêm mạc tử cung (46%) hơn trong leiomyosarcoma (22%).
- Chụp phổi trước khi phẫu thuật để phát hiện di căn.
- Chụp buồng tử cung: buồng tử cung giãn to, với các hình khuyết, không đều bên trong buồng tử cung.
- Siêu âm: thường tử cung to, niêm mạc dày. Có thể thấy hình ảm âm vang không đồng nhất bên trong cơ tử cung.
- Sinh thiết: chỉ cho phép chẩn đoán trong 20-60% các trường hợp.
- Chụp tomodensitometrie: chỉ cho biết có một khối u vùng tiểu khung, bờ không đều, xuất phát từ tử cung ngoài ra không có gì đặc biệt khác.
V. ĐIỀU TRỊ
- Phẫu thuật cắt tử cung hoàn toàn và hai phần phụ, có thể nạo vét hạch và cắt cả âm đạo.
- Tia xạ: tại chỗ (curietherapie) thường ít được sử dụng trừ trường hợp mulleroblastome dạng đồng nhất (hay carcinosarcome). Tia xạ ngoài mặc dù thường được sử dụng hơn, nhưng dường như tác dụng rất ít, nhất là loại leiomyosarcoma. Tuy nhiên nó có thể làm giảm tỉ lệ tái phát của bệnh.
- Hoá chất: thường được sử dụng điều trị bổ sung, đáp ứng tốt nhất là với leiomyosarcoma và muleroblastome không đồng nhất. Ngược lại hoàn toàn không có tác dụng trong thể tái phát và trong di căn.
Nhìn chung tiên lượng vẫn còn rất tồi, dù có điều trị chỉ có 55% sống sau 2 năm, 27% sống sau 5 năm, bởi vì tính chất của bệnh thường: chẩn đoán muộn, khó khăn vì các triệu chứng lâm sàng và cận lâm sàng không có gì đặc hiệu, tiến triển của bệnh lại rất nhanh.
UNG THƯ NIÊM MẠC TỬ CUNG
I. ĐẠI CƯƠNG
Ung thư niêm mạc tử cung là những tổn thương phát triển ở trong buồng tử cung mà điểm xuất phát ban đầu là từ niêm mạc tử cung.
- Ung thư niêm mạc tử cung ngày càng gặp nhiều hơn ung thư cổ tử cung (1,2 trên 1). Việc tăng này do nhiều yếu tố trong đó các yếu tố như:
- Do sống lâu hơn, tuổi thọ của người phụ nữ ngày càng cao, thời gian mãn kinh càng kéo dài, do đó các bệnh lý của tuổi già cũng tăng lên theo.
- Do những tiến bộ của y học nên việc chẩn đoán sớm và chính xác bệnh được cải thiện rất nhiều. Do vậy mặc dù tỉ lệ bệnh gặp nhiều nhưng ung thư niêm mạc tử cung vẫn là có tiên lượng tốt với trên 80% sống trên 5 năm.
- Ung thư niêm mạc tử cung thường gặp nhưng gây chết ít nhất trong các ung thư phụ khoa.
- Các yếu tố nguy cơ:
- Ung thư niêm mạc tử cung thường gặp ở phụ nữ lớn tuổi với 75-80% sau mãn kinh, tuổi trung bình là 60, hay gặp ở nhóm có mức sống cao. Tuy nhiên, có khoảng 20% trường hợp gặp ở những phụ nữ trong giai đoạn tiền mãn kinh, 5% ở phụ nữ dưới 40 tuổi.
- Bệnh cũng hay gặp ở những phụ nữ béo, đái tháo đường, cao huyết áp, vô sinh.
- Những phụ nữ có cường estrogen, có thể bởi do chế tiết không đủ progesteron (tiền sử chu kỳ kinh ngắn hoặc không đều, loạn dưỡng buồng trứng, hội chứng trước kinh, do không phóng noãn hoặc phóng noãn không đều, dậy thì sớm hoặc mãn kinh muộn). Hoặc ở những người có sử dụng estrogen ngoại lai (không dùng kèm theo progesteron trong quá trình sử dụng estrogen). Tăng tiết estrogen do khối u buồng trứng (u buồng trứng loại tế bào mầm). Suy giảm chức năng gan, nơi giáng hoá của estrogen. Chính sự tồn tại với nồng độ cao của estrogen trong máu làm tăng sự hoạt động phân chia của niêm mạc tử cung dẫn đến quá trình tăng sinh của niêm mạc, trong khi sự tăng sinh này sẽ không xảy ra khi nồng độ progesteron trong máu bình thường.
- Ảnh hưởng sau dùng thuốc tránh thai uống kéo dài, loại có chứa estrogen không bị ngăn ngừa trong suốt nhiều tháng, kết quả làm tăng tỉ lệ ung thư niêm mạc tử cung ở phụ nữ dưới 40 tuổi, hiện nay những tác nhẫn này đã được rút bỏ khỏi thị trường. Việc sử dụng thuốc tránh thai uống dạng kết hợp dẫn tới giảm dần 50% nguy cơ phát triển ung thư tại niêm mạc tử cung và tác dụng bảo vệ này còn tồn tại kéo dài ít nhất 15 năm sau khi ngừng dùng thuốc.
- Nguy cơ mắc bệnh có liên quan với thời gian sử dụng estrogen, nguy cơ mắc bệnh tăng gấp 5 lần nếu sử dụng thuốc trong 5 năm và lên tới 14 lần nếu dùng trên 7 năm. Nguy cơ mắc bệnh còn tuỳ thuộc vào liều oestrogenes, nhưng nguy cơ này trở nên không còn nữa trong trường hợp có điều trị kết hợp oestro- progestatif. Trong ung thư niêm mạc tử cung người ta nhận thấy về mặt tiên lượng có tồn tại hai nhóm: nếu ung thư phát triển trên người cường estrogen thì tiên lượng tốt, trong khi đó nếu bệnh xảy ra trên người không có dấu hiệu cường estrogen đi kèm thì tiên lượng thường xấu hơn.
II. GIẢI PHẪU BỆNH LÝ VÀ PHÂN LOẠI
- Đại thể
- Tổ chức ung thư thường biểu hiện dưới dạng đám sùi rất mủn, hoặc dưới dạng polypoid, có thể tổn thương tại niêm mạc hoặc có xâm lấn vào cơ tử cung. Hiếm hơn, nó có thể tồn tại ở dạng quá sản và chỉ khẳng định được bằng hình ảnh tế bào.
- Tế bào học
+ Adenocarcinoma là loại thường gặp nhất chiếm khoảng 90%, còn lại thuộc các dạng:
- Adeno-acanthome là xếp loại adenocarcinoma với dị sản tế bào lát lành tính. Tiên lượng của nó không liên quan với dị sản, mà liên quan với mức độ giai đoạn của adenocarcinoma, nhiều tổn thương trong số đó là biệt hoá rõ khi có dị sản tế bào lát.
- Adenocarcinoma loại tế bào sáng thường có tiên lượng tồi. Một số tác giả đã ghi nhận tỉ lệ sống sót 5 năm tương tự với tỉ lệ của ung thư niêm mạc giai đoạn 1 adenocarcinoma.
- Squamous cell carcinoma của niêm mạc, việc chẩn đoán dựa trên các điểm sau: (1) không có sự cùng tồn tại của adenocarcinoma; (2) không có sự tiếp nối giữa khối u và biểu mô lát của cổ tử cung; (3) không có sự xâm lấn vào vùng cổ tử cung. Việc điều trị tương tự như với loại adenocarcinoma.
- Adenosquamous carcinoma được coi là tiên lượng tồi với biểu mô lát ác tính.
- Ung thư epidermoid (10%) phát triển trên vùng dị sản, thường tiên lượng tốt, vì đa số là ở giai đoạn 1, biệt hoá tốt và chỉ xâm lấn ít vào lớp cơ.
- Carcinoma hỗn hợp (uterine papillary serous carcinoma) được miêu tả từ 1982 bởi Hendrison, mà về hình ảnh tế bào thì giống với ung thư gai thanh mạc buồng trứng. Việc điều trị đến nay vẫn chưa được biết rõ.
+ Ung thư niêm mạc tử cung là dạng ung thư tuyến (adenocarcinoma), mà tiên lượng liên quan tới mức độ biệt hoá tế bào.
- Garde I: ung thư biệt hoá tiên lượng tốt
- Garde II: ung thư biệt hoá tiên lượng trung bình
- Garde III: ung thư biệt hoá tiên lượng tồi.
- Phân loại:
+ Phân loại theo FIGO (1990) theo phẫu thuật và theo tế bào
- Giai đoạn 0: ung thư tại tổ chức.
- Giai đoạn I: ung thư giới hạn tại thân tử cung.
- Giai đoạn IA: khối u giới hạn tại tử cung, chiều dài buồng tử cung dưới 8cm.
- Giai đoạn IB: thâm nhiễm dưới một nửa cơ tử cung, chiều dài buồng tử cung trên 8cm.
- Giai đoạn IC: thâm nhiễm hơn một nửa cơ tử cung.
- Giai đoạn IIA: lan tới ống cổ tử cung, chỉ có tế bào tuyến.
- Giai đoạn IIB: thâm nhiễm vào lớp đệm cổ tử cung.
- Giai đoạn IIIA: thâm nhiễm dạng u vào phần phụ hoặc làm tế bào rửa phúc mạc dương tính.
- Giai đoạn IIIB: di căn âm đạo.
- Giai đoạn IIIC: di căn tới hạch tiểu khung hoặc cạnh động mạch.
- Giai đoạn IVA: di căn tới niêm mạc bàng quang hoặc ruột.
- Giai đoạn IVB: di căn xa như tới hạch bẹn, hạch trong ổ bụng.
III. TIẾN TRIỂN CỦA BỆNH
- Tại chỗ: về hướng bề mặt thì tổ chức ung thư hướng vào buồng tử cung, trực tiếp hướng dần vào đoạn eo mà nếu nó lan tới thì tiên lượng xấu.
- Về hướng chiều sâu vào cơ tử cung, thì đây là yếu tố tiên lượng xấu quan trọng, bởi vì khối u thường khu trú và phát triển rất lâu tại niêm mạc tử cung, sau đó mới ăn sâu vào lớp cơ tử cung. Nguy cơ di căn hạch thì tỉ lệ thuận với mức độ xâm lấn cơ tử cung, nhất là khối u càng thấp về phía cổ tử cung thì khả năng lan tràn vào hạch càng nhanh, tiên lượng càng xấu.
- Tại vùng: xâm lấn từ từ vào vùng xung quanh như vòi tử cung, buồng trứng, vào bàng quang, trực tràng. Tổn thương lan đến âm đạo thì được coi là dạng di căn.
- Vào hệ thống hạch: thường ít lan vào hệ thống hạch, trừ trường hợp tổn thương ung thư đã lan đến eo. Còn tổn thương ở đáy tử cung thì ít khi lan vào hệ thống hạch. và phổi.
- Di căn: hay vào nhất là âm đạo (10%), hiếm gặp hơn là di căn vào gan
Xếp loại thâm nhiễm cơ tử cung (Rochet)
- D1: không thâm nhiễm cơ tử cung.
- D2: vào dưới hoặc bằng 1/3 trong của cơ tử cung.
- D3: vào trên 1/3 trong.
- Tỉ lệ sống sau 5 năm đối với D1: 85%; D2: 71%; D3: 56%.
- Tóm lại, các yếu tố tiên lượng của ung thư niêm mạc tử cung ngoài các mức độ biệt hoá tế bào còn tuỳ thuộc vào:
- Mức độ lan tràn trên bề mặt.
- Tổn thương lan tới eo.
- Xâm lấn vào cơ tử cung.
- Kích thước tử cung: đo buồng tử cung trên 8mm.
IV. CHẨN ĐOÁN
- Dấu hiệu cơ năng thường hay gặp nhất là ra máu âm đạo bất thường, nhất là ở những phụ nữ đã mãn kinh. Thường gặp ra máu đỏ tươi, ít một, tự nhiên từng thời kỳ hay liên tục.
- Ra khí hư có khi chỉ là khí hư như nước trong, nhưng cũng có khi lẫn mủ và hôi thối.
- Đau bụng chỉ gặp khi ung thư đã lan rộng, chèn ép vào các tạng và dây thần kinh xung quanh.
- Đặt mỏ vịt thấy cổ tử cung bình thường, không chảy máu, chỉ thấy có máu từ trong ống cổ tử cung ra, giúp cho phân biệt với ung thư tại cổ tử cung.
- Thăm âm đạo giúp đánh giá kích thước, mật độ, độ di động của tử cung và phần phụ. Thường tử cung có kích thước bình thường, nhưng cũng có khi thấy tử cung to hơn bình thường, mật độ mềm, di động nhiều hay ít tuỳ thuộc vào mức độ lan tràn của ung thư.
- Cận lâm sàng:
- Tế bào âm đạo cổ tử cung có ưu điểm là nhanh, dễ làm nhưng không thể được sử dụng trong chẩn đoán chính xác ung thư niêm mạc tử cung vì có tới 80% cho kết quả âm tính giả.
- Tế bào buồng - ống cổ tử cung: người ta có thể thực hiện lấy tế bào với sự giúp đỡ của một loại ống như ống hút Cornier. Nhưng rất tiếc là kết quả không phải lúc nào cũng đúng vì có 10-30% cho kết quả âm tính giả.
- Test với progesteron làm tăng khả năng phát hiện. Phụ nữ mãn kinh từ 2 năm được dùng progestatif liều nhẹ trong 8 ngày, với tác dụng khác estrogen và quan trọng là tăng hoạt động luteal: utrogestan 3 viên/ngày, duphaston 10mg/ngày, luteran với 2 viên/ngày, lutenyl 1 viên/ngày. Nếu có chảy máu ít hoặc chảy máu khi dừng điều trị thì phải coi là test dương tính và đặt ra vấn đề thăm dò buồng tử cung. Tuy nhiên vẫn có một tỉ lệ âm tính giả khá cao (15- 20%) làm hạn chế test này.
- Chụp buồng tử cung bằng thuốc cản quang rất cần thiết mặc dù một số tác giả lo ngại việc này có thể làm lan rộng tế bào ung thư và làm tăng nguy cơ nhiễm trùng. Nó cho phép biết chính xác sự lan tràn của tổ chức ung thư trên bề mặt, kích thước buồng tử cung, nhưng không khẳng định được mức độ xâm lấn vào cơ, nhưng nếu đã thấy tổn thương lan tới eo thì phải coi như có nguy cơ cao lan vào hạch và phải điều trị như ung thư cổ tử cung. Hình ảnh X-quang thường gặp là sự biến dạng của buồng tử cung với bờ không đều, nham nhở một phần hoặc toàn bộ. Hoặc hình khuyết của buồng tử cung. Nhưng sự xâm lấn của ung thư vào cơ tử cung thì không thể khẳng định được bằng chụp buồng tử cung mặc dù theo một số tác giả trong trường hợp có thâm nhiễm vào cơ thì sẽ có hình ảnh ngọn lửa.
- Nạo sinh thiết buồng tử cung, thường nên được làm sau khi đã chụp buồng tử cung, điều này giúp tránh có những hình ảnh bất thường của buồng tử cung do nạo gây ra, đồng thời giúp cho có thể nạo đúng vùng có hình ảnh nghi ngờ tổn thương trên phim chụp, thường nạo ra nhiều tổ chức mủn nát, hoại tử bằng thìa sắt nhỏ hoặc thìa nạo nhỏ của Novak.
- Soi buồng tử cung: khi tiến hành soi không nên nong cổ tử cung trừ một số trường hợp quá chít hẹp cổ tử cung ở người mãn kinh và tổn thương ung thư sẽ tồn tại dưới dạng những nụ sùi, ổ loét, hoại tử, chảy máu hay dưới dạng polyp, hay dưới dạng quá sản niêm mạc tử cung chảy máu khi chạm vào. Soi buồng tử cung cho phép biến chính xác tổn thương, mức độ lan tràn của ung thư trên bề mặt, giới hạn chính xác của nó tại eo và cổ tử cung, từ đó hướng dẫn chính xác cho việc nạo sinh thiết.
- Siêu âm: ít có giá trị trong việc khẳng định chẩn đoán ung thư niêm mạc tử cung. Bằng siêu âm qua đường bụng cho phép biết rõ bề dày của niêm mạc và những tổn thương có thể có đi kèm như u xơ tử cung, u buồng trứng. Bằng đường âm đạo, siêu âm cho phép biết chính xác những biến đổi về bề dày của niêm mạc tử cung. Trong giai đoạn chưa mãn kinh, chẩn đoán quá sản niêm mạc tử cung có thể được khẳng định khi bề dày niêm mạc trên 15mm ở bất kỳ thời điểm nào của chu kỳ kinh, hoặc trên 8mm ở thời kỳ đầu của chu kỳ kinh Trong giai đoạn mãn kinh (sau mất kinh 2 năm) chẩn đoán quá sản niêm mạc tử cung được khẳng định khi bề dày niêm mạc tử cung trên 4mm. Kết hợp với Doppler màu sẽ cho phép thấy sự tồn tại của những mạch máu bất thường ở tử cung khi có tổn thương ung thư. Trong trường hợp có kết hợp giữa hình ảnh Doppler bất thường và quá sản niêm mạc tử cung thì phải nghĩ tới chẩn đoán ung thư niêm mạc tử cung.
- Gần đây người ta mới bắt đầu áp dụng siêu âm trong buồng tử cung bằng việc sử dụng một đầu dò kích cỡ có thể từ 3-8mm với tần số 7,5-10MHz, hình ảnh thu được cho phép chẩn đoán ung thư niêm mạc tử cung và nhất là đánh giá được mức độ xâm lấn vào cơ tử cung.
- Di căn: tỉ lệ di căn vào hệ thống hạch chậu ở G1 và G2 thì được xác nhận là thấp, nhất là khi nó chỉ giới hạn ở niêm mạc tử cung hay chỉ ở bề trên của cơ tử cung. Tuy nhiên tỉ lệ di căn vào hạch là 25,7% đối với G3 và 33,3% đối với loại xâm lấn sâu vào cơ. Người ta cũng nhận thấy như vậy đối với hạch động mạch chủ bụng.
V. ĐIỀU TRỊ
- Ngoại khoa: nếu ung thư tế bào tuyến giai đoạn sớm thì chỉ cắt tử cung hoàn toàn và hai phần phụ. Hoặc tuỳ giai đoạn có thể cắt tử cung cùng hai phần phụ cùng với cắt rộng một phần âm đạo để đề phòng di căn vào âm đạo. Hoặc có thể cắt rộng cùng với nạo vét hạch động mạch chậu ngoài và động mạch bịt.
- Việc nạo vét hạch chậu và thậm chí hạch động mạch chủ bụng cho đến nay vẫn là một câu hỏi vì nó đòi hỏi phải có sự đánh giá về mức độ lan tràn tổn thương ung thư bằng các xét nghiệm trước mổ, cùng với cắt lạnh khi mổ sẽ cho phép đánh giá mức độ xâm lấn vào cơ tử cung, cùng với mức độ biệt hoá tế bào, tình trạng hạch chậu và chủ bụng.
- Nhiều tác giả cho rằng nạo vét hạch ở những người đã có di căn hạch thì cũng không làm thay đổi tỉ lệ sống sót, 40-50% sống sau 5 năm với giai đoạn I; 15-25% với giai đoạn II. Còn nếu mổ trong giai đoạn đầu thì tỉ lệ sống sau 5 năm rất cao, có thể tới 90%.
- Tia xạ: curietherapie âm đạo có thể bằng radium, sedium 137, iridium 192, có thể đặt trước hoặc sau mổ. Đặc biệt với loại tế bào gai thường do thâm nhiễm từ ống trong cổ tử cung. Nếu đặt trước mổ thì nên đặt 2 ống 10mg radium ở hai túi cùng bên và hai ống bên trong ống cổ tử cung và phẫu thuật phải được tiến hành ngay lập tức sau khi tia xạ để cho phép đánh giá ngay mức độ xâm lấn vào cơ tử cung.
- Hoặc dùng tia xạ ngoài bằng colbat với liều 50 grays vào khối u hay vùng bị xâm nhiễm.
- Hoá liệu pháp: ít tác dụng, thường chỉ dùng cho những trường hợp tổn thương lan rộng không thể can thiệp ngay bằng phẫu thuật hoặc ở những bệnh nhân tái phát. Các hoá chất hoạt động đơn thuần là adriamycin, cisplatin, carboplatin, 5-FU và cyclophosphamid.
- Progesteron liều cao sử dụng thì an toàn nhưng tác dụng thực của nó thì vẫn cần được xác định thêm. Việc sử dụng còn tuỳ thuộc vào các điểm tiếp nhận hormon (hormon receptor).
- Hormon receptor: phần lớn các adenocarcinoma nội mạc tử cung có các điểm nhận cảm estrogen (RE) và progesteron (RP), tỉ lệ trung bình của RE và RP thì cao hơn rõ ở G1 so với G3 và các khối u có ít điểm nhận cảm thì dễ tái phát và tỉ lệ tử vong cao hơn ở những khối u có nhiều điểm nhận cảm RP.
- Những thử nghiệm ban đầu kết hợp hoa liệu pháp cho những trường hợp di căn hoặc tái phát, hoặc phối hợp với điều trị hormon.
- Melphalan + 5-FU + MPA (medroxy progesteron acetat)
- Cyclophosphamid + 5-FU + Adriamycin + MPA
- Cyclophosphamid + Adriamycin + Cisplain + Megeston.
5.1. Chỉ định điều trị trong từng giai đoạn ung thư
- Giai đoạn 1: đối với loại tiên lượng tồi (thâm nhiễm trên 2/3 cơ tử cung, tế bào G3) tia xạ ngoài (45 grays) tiếp theo là cắt tử cung hoàn toàn và hai phần phụ, không nạo vét hạch. Sau đó tiếp tục tia xạ bổ sung cùng với tia tại chỗ trong âm đạo trong hai tháng tiếp theo. Đối với tiên lượng tốt (tế bào G1 hay G2, không có thâm nhiễm cơ tử cung, hay thâm nhiễm dưới hoặc bằng 1/3 trong cơ tử cung). Cắt tử cung hoàn toàn và hai phần phụ và nghiên cứu cắt lạnh. Nếu mức độ xâm lấn được khẳng định như vậy thì kiểm tra và nạo vét hạch. Nếu mức độ thâm nhiễm lớn hơn thì tia xạ ngoài, tia xạ trong âm đạo trong 2 tháng sau.
- Giai đoạn II: tia xạ ngoài (50 grays) sau đó cắt tử cung hoàn toàn và hai phần phụ, không vét hạch. Tia xạ bổ sung sau mổ.
- Giai đoạn III: tia xạ ngoài trước mổ (50 grays) sau đó cắt tử cung hoàn toàn và hai phần phụ, không vét hạch. Tia xạ bổ sung sau mổ.
- Giai đoạn IV: tia xạ ngoài, điều trị hormon.
5.2. Kết quả điều trị
- Giai đoạn I: 70-95% sống trên 5 năm.
- Giai đoạn II: 70% sống trên 5 năm.
- Giai đoạn III: 40% sống trên 5 năm.
- Giai đoạn IV: 9% sống trên 5 năm.
Tình trạng tái phát khá nhanh (khoảng 2-3 năm sau). Tái phát ở đáy âm đạo hay gặp nhất.
HỒI SỨC SƠ SINH
Sau khi ra đời, muốn có sự sống độc lập bên ngoài tử cung, trẻ phải có sự thích nghi đồng thời phối hợp chặt chẽ giữa các cơ quan trong cơ thể như hô hấp, tuần hoàn, chuyển hoá... Để tạo ra động tác thở, nếu vì một lý do nào đó không có sự thích nghi hoặc rối loạn sự phối hợp thì trẻ sẽ bị ngạt, những năm gần đây các nhà khoa học đã tìm hiểu sâu thêm về sinh lý bệnh học của ngạt, nghiên cứu về những thay đổi sinh học, chuyển hoá và hậu quả của những thay đổi này. Nhờ vậy đã tạo ra được nguyên tắc cơ bản trong hồi sức sơ sinh. Kỹ thuật hồi sức sơ sinh cũng được tiêu chuẩn hoá để hồi sức tích cực, kịp thời cho trẻ ngạt. Công việc hồi sức tại phòng đẻ phải được phân biệt rõ với việc chăm sóc trẻ sơ sinh bình thường khi đẻ, việc phối hợp chặt chẽ giữa bác sĩ sản khoa và nhi khoa trong khâu chuẩn bị cho các cuộc đẻ có nguy cơ cao là điều cần thiết để đảm bảo an toàn cho mẹ và con. Chuẩn bị dụng cụ chu đáo, xử trí kịp thời, nhanh chóng, đúng kỹ thuật là những yếu tố vô cùng quan trọng quyết định sinh mệnh và tương lai phát triển thể chất, tinh thần cho trẻ sau này.
I. SỰ THÍCH NGHI CỦA MỘT SỐ CƠ QUAN
Khi nằm trong tử cung, thai nhi hoàn toàn phụ thuộc vào mẹ, nằm trong môi trường nước ổi, tất cả mọi nhu cầu nuôi dưỡng, hô hấp, chuyển hoá đều được cung cấp từ mẹ sang con thông qua bánh rau. Bắt đầu từ thời điểm cắt rốn, trẻ cần có những sự thích nghi sau:
1.1. Hô hấp
1.1.1. Thiết lập nhịp thở đầu tiên
- Sau khi sinh, động tác thở đầu tiên khởi phát trong 20 giây đầu là hít vào, không khí xâm nhập vào làm giãn nở các phế nang, tiếp theo là động tác thở ra từ lúc thanh môn nửa đóng, đó là tiếng khóc đầu tiên và phổi bắt đầu hoạt động. Những kích thích gây khởi phát động tác hô hấp đầu tiên ở trẻ được giải thích là:
- Thay đổi hoá học: sau khi kẹp - cắt rốn, PaO, giảm đột ngột trong máu cơ thể trẻ và PaCO, tăng, pH máu thay đổi kích thích trung tâm hô hấp của trẻ. - Thay đổi áp lực đột ngột từ môi trường nước sang môi trường không khí và các sự kích thích vào da.
- Thay đổi nhiệt độ từ trong buồng tử cung sang nhiệt độ không khí.
- Thay đổi dòng máu đột ngột do kẹp dây rốn làm huyết áp động mạch phía thai nhi tăng.
1.1.2. Những nhịp thở tiếp theo còn được hỗ trợ của hai phản xạ Hering và Head, hiệu lực hô hấp thật sự đạt được cần có các điều kiện sau:
- Sự thay đổi song song của hệ tuần hoàn để cho phổi làm nhiệm vụ trao đổi khí.
- Sự giải thoát dịch trong phổi.
- Sự thành lập dung tích khí dự trữ chức năng ở phổi (khoảng 30ml/kg ở cuối ngày đầu sau đẻ) nhờ hoạt chất surfactan.
1.2. Tuần hoàn
- Tuần hoàn bào thai: đặc điểm chính của tuần hoàn bào thai là máu ở gần tim gồm hỗn hợp máu động mạch và tĩnh mạch, mạng lưới tuần hoàn bào thai được đặt dưới một chế độ áp lực độc nhất, hai tâm thất hoạt động song song do có hai luồng thông phải trải qua lỗ bầu dục và ống động mạch. Phần lớn máu vào nhĩ phải rồi qua nhĩ trái bằng lỗ bầu dục, từ đó máu xuống thất trái, được đẩy vào động mạch chủ và phân tán vào cơ thể. Vòng tiểu tuần hoàn ở phổi chỉ có tính chất cơ năng vì phổi chưa làm việc, ở thất phải, máu đến động mạch phổi phải và trái, phần lớn qua ống động mạch vào động mạch chủ đi về phía bánh rau, tại rau máu sẽ trao đổi O, đào thải CO,, khoảng 20% lưu lượng lên phổi chỉ có tính chất nuôi dưỡng (hình 34.1).
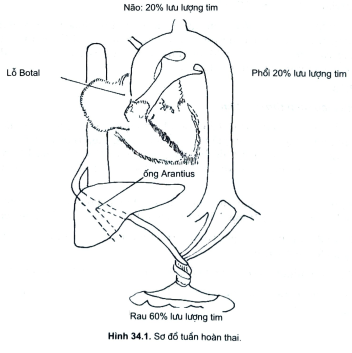
- Tuần hoàn ngay sau đẻ: lúc đẻ có hai hiện tượng chủ yếu xảy ra, đó là sự giãn nở phổi và đình chỉ tuần hoàn rốn dẫn đến áp lực ở tim phải giảm, áp lực ở tim trái tăng, do đó lỗ Botal đóng lại, áp lực máu ở động mạch phổi tăng lên, sức cản ở mao mạch phổi giảm hình thành áp lực âm trong lồng ngực. Do áp lực động mạch phổi giảm so với động mạch chủ hướng dòng máu đảo ngược làm ống động mạch co lại và kín dần, giai đoạn này người ta thấy thêm vai trò của PgE2, vì vậy lượng máu qua phổi tăng lên gấp 5-10 lần trước đẻ và máu được oxy hoá ngày càng tốt lên, hệ tuần hoàn phân biệt rõ ràng máu đen, máu đỏ (hình 34.2).
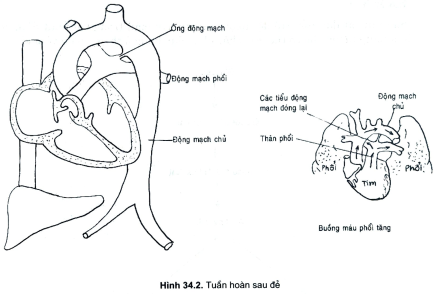
- Tuần hoàn ở trẻ bị ngạt: trong trường hợp trẻ bị ngạt, tình trạng thiếu oxy kéo dài, phổi trẻ chưa hoạt động, phổi chưa làm được nhiệm vụ trao đổi khí. Trong khi đó dây rốn đã bị cắt, sơ sinh không còn liên hệ với tuần hoàn của mẹ nữa, tuần hoàn sơ sinh vẫn tồn tại luồng thông phải - trái (tuần hoàn bào thai). Vì vậy máu qua phổi ít lại không trao đổi được oxy nên tình trạng thiếu oxy máu càng tăng, thiếu oxy làm các mạch máu phổi càng co lại, máu không về tim trái nhiều nên không đóng được lỗ Botal.
- Chỉ cần thai ngạt trong vài phút sẽ dẫn đến tình trạng nguy kịch trầm trọng, áp suất riêng phần oxy trong máu (PaO,) giảm dần đến 0 mmHg, PaCO, tăng dần đến 100 mmHg.
- pH giảm < 7 nếu không được hồi sức, hoặc hồi sức không kết quả và trẻ sẽ chết.
1.3. Hệ thần kinh trung ương
- Ngoài sự thích nghi song song giữa hệ hô hấp và hệ tuần hoàn, còn cần đến sự thích nghi của hệ thần kinh trung ương để duy trì và điều hoà nhịp thở. Sau sinh, trung tâm hô hấp ở hành tuỷ bị kích thích gây ra nhịp thở. Lúc đầu chỉ có động tác hít vào ngắt quãng, sau đó oxy máu tăng dần, kích thích các trung tâm điều hoà nhịp thở ở vỏ não, do đó trẻ có nhịp thở đều và sâu hơn, sự điều hoà nhịp thở hay bị ức chế khi PaO, < 50mmHg, PCO, > 70mmHg và pH < 7 và khi thân nhiệt trẻ bị lạnh.
1.4. Chuyển hoá
- Sau khi cắt dây rốn, trẻ đột ngột bị thiếu oxy máu trong vài phút đầu, để bảo đảm năng lượng cho cơ thể, các chất phải chuyển hoá theo đường yếm khí.
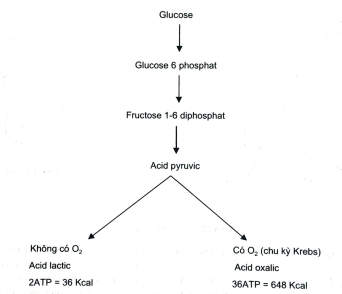
- Nếu tình trạng ngạt kéo dài, trẻ sẽ tiêu thụ hết dự trữ, hơn nữa còn ứ đọng các sản phẩm trung gian như acid lactic, acid pyruvic trong cơ thể gây toan máu. pH càng giảm, tình trạng toan máu kéo dài sẽ ảnh hưởng đến tính mạng trẻ, hoặc nếu cứu được cũng để lại những di chứng thần kinh khó hồi phục.
- Do đó mục đích của hồi sức sơ sinh là phải nhanh chóng đưa được oxy vào tận phế nang, làm cho phổi hoạt động trao đổi được dưỡng khí, có nghĩa là giải quyết được tình trạng thiếu oxy máu.
II. NGUYÊN NHÂN GÂY NGẠT SƠ SINH
2.1. Các yếu tố nguy cơ
2.1.1. Trong thời kỳ thai nghén
- Tuổi mẹ > 35 tuổi.
- Mẹ mắc đái tháo đường.
- Mẹ cao huyết áp - nhiễm độc thai nghén.
- Thiếu máu.
- Thai đa ối hoặc thiểu ối.
- Ra máu ở quý II - quý III thai kỳ.
- Mẹ mắc bệnh nhiễm trùng.
- Mẹ nghiện thuốc, nghiện rượu.
- Đa thai, thai kém phát triển hoặc quá to.
- Thai di dang.
- Giảm cử động thai.
- Tiền sử đã đẻ con ngạt - chết.
2.1.2. Trong cuộc đẻ
- Mổ lấy thai cấp cứu (do thai đột ngột bật ra khỏi buồng ối, khi mở tử cung lấy thai dẫn đến bị ngạt cấp).
- Ngôi thai bất thường (đẻ khó, chuyển dạ kéo dài...).
- Đẻ đa thai, non hoặc già tháng.
- Thời gian vỡ ối > 12 giờ.
- Nước ối có mùi hôi (đã có nhiễm khuẩn ối).
- Chuyển dạ kéo dài > 24 giờ hoặc quá nhanh.
- Tụ máu sau rau (rau bong non).
- Mẹ dùng an thần trước đẻ 12 giờ.
- Bất thường về rau thai - dây rốn: như dây rốn ngắn, sa dây rau, rau cuốn cổ, thắt nút, rau tiền đạo.
- Nhịp tim thai bất thường.
- Thai kém phát triển trong tử cung hoặc thai quá to.
2.2. Nguyên nhân ngạt
2.2.1. Rối loạn trao đổi khí ở rau thai
Nhóm này chiếm 80% các nguyên nhân gây ngạt ở sơ sinh, tốt nhất là phải biết trước bằng việc theo dõi tim thai.
2.2.2. Ngạt do ức chế trung tâm hô hấp
- Gặp chủ yếu sau dùng thuốc mê toàn thân trong mổ lấy thai, con các bà mẹ nghiện thuốc phiện hoặc ở trẻ quá non, trung tâm hô hấp chưa trưởng thành.
2.2.3. Ngạt do sang chấn hệ thống thần kinh trung ương
- Sang chấn do đẻ khó, xuất huyết não - màng não.
2.2.4. Ngạt do tắc nghẽn đường hô hấp
- Như hội chứng hít phải nước ối - phân su, chậm tiêu dịch phổi...
2.2.5. Ngạt do các dị tật bẩm sinh
- Tim bẩm sinh, thoát vị cơ hoành, hẹp - teo lỗ mũi sau...
III. PHÂN LOẠI NGẠT
Để đánh giá mức độ ngạt, từ năm 1953 người ta dựa theo chỉ số Apgar để đánh giá trẻ sơ sinh ở phút thứ 1, 5, 10 sau đẻ.
3.1. Chỉ số Apgar
- Tổng số điểm
- < 4: ngạt nặng
- 3.2. Chỉ số Sigtuna
- 4-5: ngạt trung bình
- 6-7: ngạt nhẹ
- > 7: bình thường
3.2. Chỉ số Sigtuna
Các tác giả Thụy Điển đã cải tiến chỉ số Apgar để đánh giá nhanh hơn và khá chính xác, đó là chỉ số Sigtuna (cần quan sát trẻ trong 30 giây đầu sau khi mổ lấy ra hoặc ra khỏi âm hộ bà mẹ).

- Tổng số điểm:
- 4: trẻ khoẻ bình thường
- 3: ngạt nhẹ
- 1-2: ngạt nặng
- 0: chết
3. Chỉ số Silverman

- Tổng số điểm:
- < 2: trẻ không bị suy hô hấp
- 2-3: theo dõi
- 4-5: suy hô hấp nhẹ
- > 5: suy hô hấp nặng
- Điểm Silverman càng cao suy hô hấp càng nặng.
IV. PHƯƠNG PHÁP HỒI SỨC
4.1. Nguyên tắc A.B.C.D (Airway, Breathing, Circulation, Drug)
- A. Thông đường thở.
- B. Tạo được nhịp thở.
- C. Đảm bảo tuần hoàn tối thiểu.
- D. Đảm bảo chuyển hoá, thăng bằng toan kiềm.
4.2. Ba điều kiện được tôn trọng trong quá trình hồi sức
4.2.1. Nhanh
- Các thao tác hồi sức cần phải nhanh và có hiệu quả vì thiếu oxy kéo dài, quá 6 phút sẽ ít nhiều để lại di chứng thần kinh.
4.2.2. Giữ ấm
- Song song với thao tác hồi sức, phải luôn luôn giữ ấm cho trẻ, đối với trẻ càng thấp cân càng khó khăn, vì nếu trẻ bị lạnh thì tình trạng ngạt càng nặng lên.
4.2.3. Vô trùng
- Tất cả các thao tác phải tiến hành với điều kiện vô khuẩn để tránh một nhiễm khuẩn nặng xảy ra làm ảnh hưởng đến kết quả hồi sức đã thu được
4.3. Chuẩn bị dụng cụ
Phải chuẩn bị dụng cụ và phương tiện để đảm bảo những điều kiện và nguyên tắc hồi sức trên.
4.3.1. Phương tiện hút
- Máy hút bằng điện, đạp chân, quả bóng hút.
- Ống hút nhớt số 6 và số 8.
- Ống hút có bầu thuỷ tinh để hút bằng miệng.
4.3.2. Phương tiện thông khí nhân tạo
- Quả bóng và mặt nạ to - nhỏ tuỳ theo cỡ của trẻ.
- Nguồn oxy có đồng hồ đo dung tích khí.
- Đèn soi nội khí quản.
- Ống nội khí quản cỡ 2; 2,5; 3; 3,5.
- Máy thở trẻ em với áp lực dương.
4.3.3. Phương tiện tiêm, truyền
- Ống thông tĩnh mạch rốn.
- Kim, bơm tiêm.
- Găng tay, khăn trải có lỗ.
- Băng dính cố định. Hinh anh
- Dung dịch glucose 5%, 10%.
- Dung dịch natri bicarbonat bán phân tử 4,2%.
- Adrenalin 0,001 hoặc dopamin.
- Calcium gluconat 10%
4.3.4. Phương tiện sưởi ấm đến
- Hai khăn lau khô - sạch đã tiệt trùng.
- Bàn hồi sức được sưởi ấm.
- Lò sưởi, túi nước nóng.
- Giường ấm hoặc lồng ấp để ủ ấm theo dõi trẻ sau hồi sức.
4.4. Kỹ thuật hồi sức
4.4.1. Giải phóng đường hô hấp
- Đặt trẻ ở đúng tư thế: nằm ngửa, đầu trẻ quay về phía thủ thuật viên, có gối mỏng kê ở hai vai trẻ cao lên khoảng 2-3cm (hình 34.3).

- Mặt không quá ngửa, không quá gập.
- Hút miệng, họng hầu bằng ống thông số 8 (hình 34.4).
- Hút mũi trẻ bằng ống thông số 6.
- Nếu cần thiết sẽ hút khí quản bằng ống thông số 4 qua đèn soi nội khí quản.
4.4.2. Tạo nhịp thở và thông khí viện trợ
- Kích thích hô hấp để khởi động nhịp thở ở hai vị trí nhạy cảm nhất ngoài da là kích thích ở gan bàn chân và lưng (hình 34.5).
- Thông khí bằng mặt nạ: đặt trẻ nằm ngửa đúng tư thế, sau khi đã hút thông đường hô hấp, đẩy hàm dưới ra trước, đặt mặt nạ khít vào mũi, miệng bé, nối quả bóng ambu với nguồn oxy từ 4-6 lít/phút, bóp bóng với áp lực 25-30 cmH,O, tần số 40 lần/phút, chú ý quan sát lồng ngực nhô đều hai bên mỗi lần bóp bóng (hình 34.6).

- Đặt nội khí quản: trong những trường hợp đặc biệt hoặc trẻ ngạt nặng ngay sau đẻ hoặc đã thông khí bằng mặt nạ, trẻ không tốt lên cần phải tiến hành đặt nội khí quản, sau đó nối ống nội khí quản với quả bóng bóp với áp lực 25 cmH,O tần số 40 lần/phút, nếu trẻ vẫn không thở được, ta tiếp tục cho thở bằng máy hô hấp viện trợ.
4.4.3. Hỗ trợ tuần hoàn
- Bảo đảm tuần hoàn tối thiểu bằng xoa bóp tim ngoài lồng ngực, đồng thời với thông khí hỗ trợ (hình 34.7).
- Kỹ thuật hai tay (ngón cái): thủ thuật viên dùng hai bàn tay ôm lấy lồng ngực trẻ, đặt các ngón tay lên trên cột sống ở phía sau để tạo một mặt phẳng cứng, hai ngón cái bắt chéo lên phần xương ức ở 2/3 dưới (đường nối hai núm vú) ấn mạnh lõm từ 1-1,5cm (không dịch ngón tay).
- Kỹ thuật một tay (hai ngón): thủ thuật viên dùng ngón trỏ và ngón giữa (phải cắt móng tay) đặt đứng vuông góc với ngực trẻ ở xương ức (như vị trí đặt hai ngón cái) ấn mạnh, tần số xoa bóp tim từ 100-120 lần/phút. Như vậy cứ 3 lần bóp tim thì 1 lần bóp bóng oxy. Kết quả tốt khi thấy mạch rốn và mạch cảnh đập rõ.
4.4.4. Điều chỉnh toan - kiểm và thuốc
- Thuốc và các dung dịch sử dụng trong hồi sức sơ sinh chủ yếu là để hỗ trợ tuần hoàn, cải thiện sự tưới máu tới các mô và để thăng bằng kiềm toan.
- Trẻ thiếu oxy làm rối loạn quá trình chuyển hoá trong cơ thể, pH thấp, máu trong trạng thái toan, do vậy phải điều chỉnh toan kiềm cho trẻ theo công thức sau:

- BE: kiềm dư
- P: trọng lượng trẻ
- Nếu không có điều kiện xét nghiệm thì ta điều trị 4ml natri bicarbonat 4,2% hoặc là 2mEq/kg.
- Glucose 10%: 60-80ml/kg/24 giò.
- Gluconat calci: 2-3ml/kg/24 giò.
- Dopamin: 5-10 microgam/kg/1 phút truyền tĩnh mạch chậm.
- Adrenalin 0,0001/kg nhỏ adreanlin pha loãng vào ống nội khí quản trong trường hợp đã xoa bóp tim ngoài lồng ngực mà nhịp tim không tốt lên (theo M. Bobin 1988).
V. TÓM TẮT
Ngoài các trường hợp đặc biệt ra, tuỳ theo mức độ ngạt của trẻ mà ta có thái độ xử trí theo phác đồ đã ghi trên và tùy trường hợp cụ thể mà thay đổi cho hợp lý.
CHĂM SÓC TRẺ SƠ SINH ĐỦ THÁNG
I. ĐẠI CƯƠNG
Sơ sinh học (neonatology) nói chung, công tác chăm sóc sơ sinh nói riêng là một ngành khoa học y học trọng yếu, vì việc chăm sóc và nuôi dưỡng trẻ sơ sinh trong những ngày đầu sau đẻ vô cùng quan trọng, nó ảnh hưởng không ít đến sự phát triển toàn diện của đứa bé trong tương lai. Thời kỳ sơ sinh bắt đầu từ lúc cắt rốn đến hết 4 tuần lễ sau đẻ. Đây là thời kỳ chuyển tiếp cuộc sống của thai trong tử cung hoàn toàn phụ thuộc vào người mẹ sang cuộc sống “tự lập” bên ngoài tử cung của trẻ. Trẻ cần có sự thay đổi đồng thời các hiện tượng tuần hoàn, hô hấp trao đổi khí tại phổi để thích nghi, có nhiều yếu tố ảnh hưởng đến trẻ như môi trường, nhiệt độ, đường huyết. Vì những lẽ trên, mọi thao tác chăm sóc đều được chú ý để trợ giúp trẻ thích nghi với cuộc sống.
1.1. Định nghĩa
- Trẻ sơ sinh đủ tháng là trẻ có tuổi thai đã phát triển trong tử cung 9 tháng 10 ngày, hoặc 37-42 tuần, hoặc 278 + 15 ngày, tính từ ngày đầu của kỳ kinh cuối.
- Giai đoạn chu sinh là từ khi thai phát triển trong tử cung từ tuần thứ 28 cho tới sau khi trẻ ra đời 7 ngày (giới hạn 28 tuần thai đã thay đổi định nghĩa của OMS là 22 tuần với chiều dài thai nhi là 25cm và nặng 500g).
- Mục đích là phát hiện sớm những thai nhi có nguy cơ cao để xử trí kịp thời.
- Giai đoạn sơ sinh: từ khi cắt rốn đến hết 28 ngày, bao gồm hai giai đoạn:
- Sơ sinh sớm: từ 0-6 ngày tuổi. Bệnh lý của trẻ thời kỳ này thường liên quan đến người mẹ và cuộc đẻ, bệnh do thiếu trưởng thành của các cơ quan nội tạng, loại bệnh rối loạn chuyển hoá hoặc dị tật.
- Sơ sinh muộn: từ 7-28 ngày tuổi. Bệnh lý thời kỳ này thường do chăm sóc nuôi dưỡng chưa tốt, lây chéo và môi trường gây ra.
1.2. Đặc điểm hình thái sơ sinh đủ tháng
- Cân nặng > 2500g (theo WHO).
- Chiều dài > 45cm (theo WHO).
- Vòng đầu: 32-35cm, lớn hơn vòng ngực từ 1-2cm.
- Da hồng mềm mại, ít lông tơ, lớp mỡ dưới da đã phát triển trên toàn thân.
- Tóc mềm dài > 2cm, móng chỉ dài trùm các ngón.
- Trẻ nằm các chi ở tư thế gấp.
- Trẻ khóc to, vận động các chỉ tốt, các phản xạ nguyên thuỷ như phản xạ bú (nuốt), Moro, Robinson, bước đi tự động dương tính.
- Sinh dục ngoài đã đầy đủ.
- Trẻ trai: tinh hoàn nằm trong hạ nang (bìu).
- Trẻ gái: môi lớn đã phát triển che kín môi bé và âm vật.
II. ĐẶC ĐIỂM SINH LÝ CỦA MỘT SỐ CƠ QUAN
Trải qua những phút đầu thay đổi thích nghi với cuộc sống ngoài tử cung, một số cơ quan nội tạng trẻ có những đặc điểm sinh lý sau:
2.1. Hô hấp
- Thở là quyết định sự sống của trẻ sau khi trẻ ra đời, trẻ chỉ có động tác hít vào sau khi có tiếng khóc đầu tiên (áp lực trung bình của trẻ đủ tháng là 45cm H,O). Trẻ có động tác thở ra hít vào nhưng không đều (có vai trò của phản xạ Hering và Head) thỉnh thoảng có cơn ngừng thở ngắn 3-5 giây, có khi thở rên và co kéo nhẹ hô hấp, những hiện tượng này mất đi trong 1-2 giờ đầu, tiếp theo trẻ thở đều, chủ yếu là thở bụng tần số từ 40-45 lần/phút, áp lực thở duy trì 20-25 cmH,O.
2.2. Tuần hoàn
- Nhịp tim thường phụ thuộc nhịp thở nên những giờ đầu sau đẻ thường nhanh và dao động, sau đó ổn định đều.
- Tần số:
- 140-160 lần/phút sau sinh.
- 140 lần/phút vào ngày thứ 10.
- 100-120 lần/phút từ 4 tuần sau đẻ đến 12 tháng tuổi.
- Diện tim thường to, tỉ lệ tim ngực 0,55, trục chếch phải, sau đó tim nhỏ dần và trục chuyển dần sang trái (hình 35.1).
- Huyết áp động mạch lúc mới sinh trung bình 85/45mmHg, nếu tăng lên 20mmHg ngoài cơn khóc là bất bình thường.
- Cung lượng tim khoảng 150-160ml/kg trong 1 phút.
2.3. Máu
- Khối lượng máu trung bình khoảng 1/11-1/10 trọng lượng cơ thể.
- Số lượng hồng cầu: 5.000.000 - 5.500.000/mm3.
- Dung tích hồng cầu cao lúc sinh từ 50-60% (Hct), sau giảm xuống còn 40-45% thời kỳ sơ sinh.
- Huyết sắc tố (Hb) cao: 17-19g/dl.
Các trị số trên thay đổi và giảm dần từ ngày thứ 2 đến ngày thứ 10 sau sinh do hồng cầu bị phá huỷ và đời sống hồng cầu cũng ngắn, do đó trẻ có thể bị thiếu máu sớm ở thời kỳ sơ sinh.
- Số lượng bạch cầu tăng và thay đổi hàng ngày từ 10.000-15.000/mm3 nhưng không phải là nhiễm trùng.
2.4. Tiêu hoá
- Trẻ có thể bắt đầu tiêu hoá ngay sau sinh, phản xạ bú và nuốt đã có đầy đủ, trẻ bú mẹ là phản xạ kích thích tiết sữa, đồng thời hỗ trợ cho hoạt động tiêu hoá của ruột, trẻ bú sớm sau sinh càng đỡ bị sút cân sinh lý.
- Đào thải phân su: ngay khi ra đời, trong ruột trẻ chứa từ 60-150 g phân su màu xanh đen, thành phần bao gồm chủ yếu là mucopolysacarit, một ít chất mỡ và các chất cặn bã của nước ối, tế bào thượng bì của da bong trong nước ối. Phân su được thải ra trong những giờ đầu sau sinh, trung bình 8-10 giờ.
- Nếu phân su được thải ra chậm sau 24 giờ thường do bất thường ở ống tiêu hoá, trẻ có thể bị trướng bụng, nôn chớ, do đó cần phải chú ý phát hiện dị tật đường ruột.
2.5. Điều hoà thân nhiệt
- Trẻ rất nhạy cảm với nhiệt độ bên ngoài. Lúc mới sinh, thân nhiệt trẻ gần giống với thân nhiệt người mẹ, thậm chí còn cao hơn 0,3°C, nhưng sẽ giảm ngay do tác động môi trường và tiếp xúc với không khí xung quanh. Trẻ bị mất nhiệt bởi 4 cơ chế sau (hình 35.2) và bản thân trẻ sinh nhiệt kém, nếu không được ủ ấm và chăm sóc cẩn thận, thân nhiệt của trẻ có thể giảm xuống còn 36°C hoặc thấp hơn nữa. Nếu thân nhiệt giảm kéo dài, phải chú ý tới nguyên nhân nuôi dưỡng kém và bệnh lý khác.
2.6. Thần kinh
- Đặc điểm thần kinh của trẻ sơ sinh là trong tình trạng hưng phấn dễ kích thích, đáp ứng lan toả, các trung tâm dưới vỏ và tuỷ hoạt động mạnh chưa có sự kiểm soát của vỏ não. Vì thế khi trẻ thức, thường có hoạt động tay chân thể múa vờn (chorée).
- Độ thấm thành mạch cao nhất là vùng tiểu não ở trẻ đẻ non, do đó dễ xuất huyết não - màng não.
2.7. Các giác quan
- Cả 5 giác quan đều đã phát triển đầy đủ, trong đó xúc giác là hoàn thiện nhất, nên ngay khi đỡ đẻ, ta mà sờ vào bụng thì trẻ sẽ hít thở ngay. Ngoài thính giác, khứu giác, vị giác, chỉ còn thị giác là giác quan kém phát triển hơn cả. Sơ sinh có nhãn cầu to nhưng thần kinh thị giác chưa phát triển, rung giật nhãn cầu (+), phản xạ mi và đồng tử (+). Tuyến nước mắt chưa phát triển, do đó trẻ khóc chưa có nước mắt.
III. CHĂM SÓC SƠ SINH TẠI PHÒNG ĐẺ (NGAY SAU KHI SINH)
3.1. Ngay sau khi sổ thai
- Sau khi thai sổ, để bé nằm tư thế đầu hơi thấp, hút nhớt ngay khi đầu thai vừa sổ trong trường hợp nước ối đổi màu. Sau đó trẻ được cắt rốn, lau khô, hút nhớt họng - mũi một cách nhẹ nhàng và vô trùng. Quan sát toàn trạng trẻ, nếu thấy hồng hào nên đặt trẻ sơ sinh lên bụng mẹ (da kề da) để trẻ tìm vú mẹ và bú sữa non ngay. Sau đó đặt trẻ ra bàn đã được sưởi ấm, kiểm tra sự thống thoát của xoang mũi, thực quản và hậu môn.
3.2. Chăm sóc rốn
- Cắt rốn lần 1: là tách rời mẹ con, cách chân rốn trẻ khoảng 15 - 20cm (hình 35.3).
- Cắt rốn lần 2: sát trùng dây rốn và chân rốn bằng cồn 70°, buộc rốn bằng kẹp rốn hoặc chỉ lin cách chân rốn khoảng 4-5cm, mặt cắt phải sát trùng cồn và để cho khô. Kiểm tra trên mặt cắt rốn có đủ 2 động mạch và 1 tĩnh mạch rốn. Sau đó bọc gạc và băng rốn lại, xin lưu ý tránh băng quá chặt ảnh hưởng đến hô hấp của trẻ (hình 35.4).
3.3. Các chăm sóc khác
- Chống xuất huyết: dùng vitamin K, 5mg tiêm bắp hoặc loại uống 4 giọt.
- Sát trùng mắt: cần nhỏ mắt cho trẻ bằng dung dịch nitrat bạc 1%, hoặc erythromycin 0,5% có tác dụng chống nhiễm Chalmydia và chống lậu cầu.
- Kiểm tra phát hiện các dị tật ở chân, tay, mặt, mũi. cho bé.
- Cân đo chiều dài vòng đầu, vòng ngực. Sau đó mặc áo, quấn tã, đội mũ
- Cho bé nằm cạnh mẹ, khuyến khích cho bé bú mẹ ngay sau đẻ (càng sớm càng tốt, khoảng 30 phút đến 1 giờ sau đẻ) để giúp sữa về sớm và tử cung người mẹ co hồi tốt.
- Chú ý ủ ấm tránh nhiễm lạnh, đặt trẻ ở tư thế đầu hơi thấp, nghiêng về một phía để phòng trẻ hít phải dịch nôn chớ gây suy hô hấp và ngạt thứ phát. Thường xuyên quan sát nhịp thở, nhịp tim, màu sắc da và phản xạ của bé, phát hiện sớm bất thường để xử trí kịp thời.
IV. CHĂM SÓC SƠ SINH NHỮNG NGÀY TIẾP THEO
4.1. Nguyên tắc cơ bản
- Bảo đảm vệ sinh, vô khuẩn.
- Giữ ấm.
- Dinh dưỡng bằng sữa mẹ.
4.2. Quan sát và khám sơ sinh đủ tháng
- Nhiệt độ: thân nhiệt hằng định từ 36,8 - 37°C. Nếu có rối loạn cần tìm nguyên nhân.
- Màu sắc da: hồng nào, xuất hiện vàng da sinh lý từ ngày thứ 2 đến ngày thứ 7, sau đó giảm dần, da hết màu vàng từ ngày thứ 10, trên da không có nốt xuất huyết, không có nốt phỏng.
- Nhịp thở: bình thường 40 nhịp/phút, thở bằng mũi, thở đều kiểu thở ngực bụng.
- Nhịp tim: 140 lần/phút (có thể xuất hiện TTT nhẹ, sẽ tự mất đi trong vài ngày). Sờ nắn hai mạch bẹn có cường độ bằng nhau, phù hợp với nhịp tim.
- Nếu thấy không cân xứng cần phải đo đồng thời huyết áp chỉ trên và chi dưới bằng kỹ thuật flush “ửng hồng”.
- Khám xương đầu:
- Quan sát thóp trước hình thoi, chiều ngang rộng từ 2-4cm, sờ bờ thóp mềm.
- Thóp sau hình tam giác, bé hơn thóp trước.
- Có thể thấy hiện tượng chồng khớp nhẹ của khe nối các xương ở 1-3 ngày sau đẻ (rõ hơn ở trẻ suy dinh dưỡng trong tử cung và già tháng).

- Quan sát độ lớn và vị trí của bướu huyết thanh, bướu huyết dưới màng xương (céphalhématone).
- Khám mặt:
- Tìm xem có những dấu hiệu bất thường như vẻ mặt Down, chảy máu dưới kết mạc, méo miệng, lác mắt...
- Vòm, hầu: có dị tật chẻ đôi hay không (thủng vòm hàm).
- Vị trí tai, vành lỗ tai.
- Miệng - lưỡi: kiểm tra lưỡi có thụt vào hoặc thè ra ngoài, mầm răng.
- Khám cổ: phát hiện tật vẹo.
- Lồng ngực: vòng ngực thường kém vòng đầu khoảng 2cm, tròn đều, cân đối.
- Tiếng tim đập rõ ở liên sườn IV giữa núm vú trái và bờ trái xương ức.
- Khám vùng bụng:
- Kiểm tra lại một cách có hệ thống hình thái rốn (2 động mạch và 1 tĩnh mạch), trường hợp phần da chân rốn quá dài, sau này rốn rụng sẹo có co lại được ta cần phân biệt với thoát vị rốn.
- Gan vượt quá bờ sườn 2cm là bình thường.
- Lách: không sờ thấy.
- Kiểm tra thoát vị bẹn (hay xảy ra với trẻ trai).
- Khám tử chi và khớp háng: những bất thường về chỉnh hình phải được phát hiện trong tuần lễ đầu để được xử trí sớm.
- Chi trên: đánh giá sự cử động, thử phản xạ Moro có thể đánh giá tình trạng liệt đám rối cánh tay do bị kéo giãn, kiểm tra các ngón tay, bàn tay quay sấp.
- Chi dưới: kiểm tra vận động chi dưới, bàn chân có tật vẹo và lệch trục không (hình 35.5).
- Khớp háng: kiểm tra sai khớp háng bẩm sinh bằng cách tìm dấu hiệu Ortolani theo phương pháp Barlow: một tay giữ xương chậu trẻ, tay kia nắm đùi trẻ với ngón cái đặt vào phía trong đùi, các ngón kia ở ngoài. Sau đó làm đùi cử động, giai đoạn đầu đùi trẻ dạng ra, sau đó xoay trong ở vị trí 90°, vừa ấn thẳng đứng trên xương đùi và dạng dâng đầu gối ra trên mặt phẳng của bàn khám. Nếu khớp bị trật hoặc lỏng lẻo ta có cảm giác nghe được tiếng “trật ra” của đầu xương đùi ngoài khớp (hình 35.6).
- Cần lưu ý tìm dấu hiệu sai khớp háng ở những trẻ đẻ ngôi ngược, trẻ có dị tật bàn chân và những trẻ trong những gia đình có người bị sai khớp háng.
- Bộ phận sinh dục:
- Trẻ trai: kiểm tra tỉnh hoàn trong túi bìu, hiện tượng ứ nước màng tinh hoàn (một bên hoặc hai bên) có thể hết tự nhiên trong vòng 6 tháng, có hẹp bao quy đầu và tật lệch lỗ đái cần theo dõi nước tiểu và hẹn xử trí sau này.
- Trẻ gái: âm đạo có chất nhày trắng, kiểm tra âm vật, môi lớn, môi bé, có khi phù nề nhẹ, sau vài ngày sẽ giảm.
- Các phản xạ nguyên thuỷ: ở trẻ đủ tháng, khoẻ mạnh phải có các phản xạ sau:
+ Phản xạ tìm kiếm: dùng ngón tay trỏ kích thích vào phía trên, phía dưới và hai bên mép trẻ, trẻ sẽ quay đầu, thè lưỡi, nhếch miệng về phía bị kích thích và nếu chạm vào vú mẹ là trẻ bú luôn.
+ Phản xạ Robinson (cầm nắm): kích thích gan bàn tay trẻ hoặc cho ngón tay cho trẻ nắm, trẻ sẽ nắm chặt và ta có thể nâng đầu trẻ khỏi bàn.
+ Phản xạ Moro: cầm hai bàn tay trẻ nâng khỏi bàn và từ bỏ tay ra trẻ sẽ phản ứng lại qua 3 thì (hình 35.7):
- Thì 1: dang cánh tay và duỗi cẳng tay.
- Thì 2: mở xoè bàn tay.
- Thì 3: oà khóc, gập và co cẳng tay, hai cánh tay vòng ra phía trước như ôm vật gì vào lòng nên còn gọi là phản xạ vồ vập.
+ Phản xạ duỗi - chéo: để trẻ nằm ngửa thoải mái, ta cầm một bên chân, dùng lực duỗi ra, giữ đầu gối và kích thích nhẹ vào gan bàn chân phía đó, ta quan sát chân đối diện, nếu phản xạ dương tính sẽ thể hiện qua 3 thì
- Thì 1: trẻ co chân lại.
- Thì 2: trẻ duỗi chân ra.
- Thì 3: chân duỗi tự do, đưa sát đến gần chân bị kích thích.
+ Phản xạ bước đi tự động: hai tay người khám bế xốc hai bên nách trẻ, giữ thẳng đứng, để bàn chân trẻ chạm vào bàn khám, quan sát thấy trẻ dướn người lên, bàn chân dậm xuống và co lên như muốn bước về phía trước.
4.3. Chăm sóc rốn
- Cuống rốn sẽ khô vào khoảng ngày 3-4 và rụng khoảng 7-10 ngày sau sinh.
- Phải thay băng rốn hàng ngày với gạc vô trùng và sát khuẩn bằng cồn 70.
- Có điều kiện để lộ cuống rốn sẽ chóng khô và mau rụng hơn.
- Không được để nước tiểu và phân của bé ngấm vào.
4.4. Chăm sóc da và tắm bé
- Sử dụng nước ấm từ 35-37°C tắm bé với xà phòng có độ xút thấp, trong phòng ấm 26-28°C.
- Thời gian tắm từ 7-10 phút.
- Dùng khăn bông mềm, thấm nước tránh xây sát da trẻ.
- Dùng dầu xoa da trẻ đối với loại da khô hoặc trong thời kỳ bong da sinh lý.
4.5. Dinh dưỡng
Sữa mẹ là thức ăn ưu tiên nhất cho trẻ, cần cho bú mẹ sớm và cho bú theo nhu cầu của trẻ. Với bà mẹ đủ sữa thì trẻ thường bú 7-8 lần trong một ngày và mỗi bữa bú khoảng 15-20 phút. Trường hợp không có sữa mẹ, ta cho ăn sữa bột loại cho trẻ dưới 6 tháng tuổi, pha theo quy định của từng loại và số lượng như sau:
- 7 ngày đầu sau sinh:
+ Filkelsstein (Liên Xô)
V = 70(80).n
hoặc = 10.n.7
- V: số lượng ml
- n: số ngày tuổi
- 7: 7 bữa
+ Pháp: Ngày 1: 20m1/6 bữa
- Ngày 2: 30ml/6 bữa
- Tăng 10ml mỗi ngày, tới 90ml ở ngày thứ 8.
- Sau 7 ngày:
- V: số lượng sữa cho cả một ngày.
- Ví dụ trẻ 5000g: V5000/10+250ml 750ml
4.6. Các chăm sóc khác
- Chăm sóc mũi, miệng hàng ngày để tránh tắc mũi, đánh tưa miệng bằng dung dịch natri bicarbonat 1,4%.
- Mắt: rửa mắt bằng nước sạch và nhỏ dung dịch nước muối sinh lý natri clorid 0,9% hàng ngày.
4.7. Phòng nuôi trẻ
- Không tách mẹ, luôn để bé nằm kề bên mẹ, được ủ ấm trong lòng người mẹ.
- Phòng thoáng, sạch, ấm, tránh gió lùa.
- Có nước và xà phòng rửa tay tiện lợi.
- Có phương tiện cấp cứu, sơ cứu khi cần thiết.
4.8. Nhân viên chăm sóc
- Bắt buộc phải rửa tay trước khi chăm sóc trẻ.
- Không có bệnh lây.
- Được huấn luyện nghiệp vụ.
V. MỘT SỐ HIỆN TƯỢNG SINH LÝ CHỦ YẾU
5.1. Thân nhiệt
- Thân nhiệt của trẻ ngay sau đẻ cao hơn 37°C, tuy nhiên sau 30 phút thân nhiệt giảm còn 37°C, sau 2-3 giờ (có khi muộn hơn 4-5 giờ) thân nhiệt hạ đến mức thấp nhất còn 36°C. Đối với sơ sinh khoẻ mạnh, trong điều kiện chăm sóc đúng đắn, thân nhiệt không giảm quá 1,5oC và thân nhiệt sẽ tăng lên sau 12-24 giờ và giữ ở 36,8 - 37°C. Những trẻ đẻ non và đẻ yếu, thân nhiệt sẽ giảm nhiều hơn. Nguyên nhân của sự giảm thân nhiệt này trước hết là do đứa trẻ phải tiếp xúc đột ngột với môi trường bên ngoài có nhiệt độ thấp hơn, sự giảm thân nhiệt còn phụ thuộc vào cân nặng, bề mặt da, lớp mỡ dưới da và đặc biệt là phụ thuộc vào sự chăm sóc bé ở nhà hộ sinh. Thân nhiệt trở lại bình thường càng nhanh nếu việc cho ăn uống đầy đủ, đúng đắn và giữ ấm càng sớm.
- Ngoài hiện tượng giảm thân nhiệt sau đẻ, ta còn gặp một số ít trẻ (5-17%) có hiện tượng sốt tạm thời, hay xảy ra vào ngày thứ 3-4, tương ứng với thời gian sút cân nhiều nhất, nhiệt độ có thể lên đến 39-40°C nhưng chỉ trong thời gian ngắn và ít ảnh hưởng đến toàn trạng của trẻ.
5.2. Vàng da sinh lý
Thường gặp ở 80-85% trẻ sơ sinh.
- Số lượng hồng cầu bị vỡ do hiện tượng đa hồng cầu của thai và tỉ lệ HbF (80%) ở huyết cầu tố sơ sinh, do đó giải phóng nhiều bilirubin.
- Chức năng chuyển hoá bilirubin của gan chưa đầy đủ nên ứ lại bilirubin trong máu.
- Tính thấm thành mạch cao nên bilirubin ngấm trong tổ chức mỡ dưới da nên da có màu vàng.
- Vàng da thường xuất hiện từ ngày thứ 3 đến ngày thứ 7 ở trẻ đủ tháng, kéo dài hơn sang ngày thứ 10 ở trẻ non tháng. Vàng da bắt đầu từ mặt rồi lan ra toàn thân và tứ chi, trạng thái chung của trẻ vẫn bình thường, nếu thấy trẻ bỏ bú, vàng da tăng lên, trương lực cơ tăng đó là vàng da sinh lý.
5.3. Sút cân sinh lý
- Đa số trẻ sơ sinh mất từ 4-8% cân nặng, không bao giờ quá 10%, nếu quá là bệnh lý, phần nhiều do ăn uống không đầy đủ hoặc có bệnh lý, sau đó cân nặng phục hồi.
- Có 3 kiểu phục hồi cân nặng:
- Sút cân từ ngày 3-4 đến ngày 7-8 phục hồi rồi tăng cân, loại này là lý tưởng thường gặp ở trẻ đủ tháng, bú mẹ sớm - đầy đủ.
- Sút cân - ngừng - phục hồi: thời gian phục hồi chậm, hay gặp ở trẻ non tháng.
- Sút cân - phục hồi - sút cân rồi mới tăng cân: nhóm này cần theo dõi sát, dễ có nhiễm trùng tiềm tàng.
- Nguyên nhân: sút cân do mất nước qua da, hô hấp, bài tiết phân và nước tiểu, nôn trớ. Sở dĩ sơ sinh dễ bị mất nước là do đặc tính dễ mất nước của tế bào, tỉ lệ nước có trong cơ thể trẻ sơ sinh cao hơn trẻ lớn, do đó việc chăm sóc, nuôi dưỡng trẻ, nhiệt độ và độ ẩm trong phòng có ảnh hưởng nhiều đến sự sút cân của trẻ.
5.4. Những biến động sinh dục của trẻ sơ sinh
- Tuyến vú phồng lên, ấn vào sẽ tiết một ít sữa non.
- Trẻ gái có thể có hành kinh sinh lý kéo dài vài ba ngày rồi hết.
- Ngoài ra còn có hiện tượng sinh lý ngoài da như: hồng ban sinh lý, bong da sinh lý.
CHĂM SÓC TRẺ NHẸ CÂN - NON THÁNG
Một thế kỷ trước đây, ngay cả ở châu Âu, trẻ nhẹ cân và thiếu tháng cũng không có cơ hội để sống, cái chết của trẻ thấp cận và đẻ non luôn là nỗi đau vô hạn đối với người mẹ và gia đình.
Từ năm 1900, Boudin ở Pháp là người đầu tiên đã chứng minh rằng trẻ đẻ non có thể cứu sống được với ba điều kiện là: giữ ấm, dinh dưỡng tốt và vệ sinh sạch sẽ. Cho đến nay, ba điều kiện này vẫn là cơ bản và còn có ý nghĩa quan trọng.
I. ĐỊNH NGHĨA
1.1. Trẻ thấp cân
- Là những trẻ có cân nặng lúc đẻ dưới 2500g mặc dù đủ tháng.
1.2. Trẻ non tháng
- Là những trẻ đẻ trước 37 tuần thai kể từ ngày đầu của chu kỳ kinh cuối.
1.3. Suy dinh dưỡng hay chậm phát triển trong tử cung
- Là trẻ sơ sinh có cân nặng khi đẻ dưới percentile thứ 10 của biểu đồ phát triển trước đẻ so với tuổi thai. Loại này thường hay phối hợp vừa non tháng vừa suy dinh dưỡng và chậm phát triển trong tử cung.
- Chậm phát triển một lần: chỉ giảm cân nặng còn chiều dài và vòng đầu trẻ phát triển bình thường.
- Chậm phát triển toàn bộ: giảm cả cân nặng và chiều dài trẻ.
- Tại sao cần phân biệt ? Vì sự phát triển khả năng sinh lý của trẻ như điều chỉnh nhiệt độ cơ thể, chức năng hô hấp, tiêu hoá, tuần hoàn, miễn dịch... đều liên quan đến tuổi thai, không phụ thuộc vào cân nặng lúc đẻ. Những trẻ suy dinh dưỡng thường bú khá, có thể bú mẹ tốt, bữa ăn chia nhiều lần, có thể ăn bằng tách và thìa một cách dễ dàng ngay cả khi cân nặng rất thấp. Vấn đề chính ở những trẻ này là:
- Hạ đường huyết sơ sinh.
- Hít phải phân su và ngạt sơ sinh, nguyên nhân vì suy thai mãn trong tử cung.
II. NGUYÊN NHÂN
2.1. Phía mẹ
- Nhiễm độc thai nghén và cao huyết áp.
- Bất thường về tử cung, thai và rau thai như dị dạng tử cung, rau tiền đạo, đa ối.
- Các bệnh phụ khoa: u nang buồng trứng, u xơ tử cung...
- Nhiễm khuẩn cấp tính: sốt rét, sốt xuất huyết, viêm phổi, viêm gan..
- Nhiễm khuẩn mạn tính như lao, nhiễm trùng sinh dục - tiết niệu hoặc các bệnh về tim, thận, đái đường.
- Các chấn thương ngoại khoa khi có thai: mổ ruột thừa, tai nạn giao thông, ngã...
- Yếu tố nguy cơ:
- Tuổi mẹ dưới 18 hoặc trên 35 tuổi.
- Mẹ nghiện thuốc lá, rượu, ma tuý.
- Đẻ nhiều lần.
- Điều kiện kinh tế - xã hội thấp.
- Có chấn thương tinh thần lớn.
- Yếu tố môi trường.
2.2. Phía con
- Đa thai.
- Thai dị dạng.
- Thai kém phát triển trong tử cung.
III. ĐÁNH GIÁ TUỔI THAI
3.1. Những dấu hiệu của trẻ đẻ non
- Cân nặng < 2500g.
- Chiều dài <45cm.
- Da: càng đẻ non da càng mỏng, đỏ, nhiều mạch máu dưới da rõ, tổ chức mỡ dưới da kém phát triển, trên da có nhiều lông tơ, tổ chức vú và đầu vú chưa phát triển.
- Tóc: ngắn, mềm <2cm.
- Móng chi mềm, không chùm các ngón.
- Hệ thống xương mềm, đầu to so với tỉ lệ cơ thể (1/4), các rãnh xương sọ chưa liền, thóp rộng, lồng ngực dẹp, tai mềm, sụn vành tai chưa phát triển.
- Các chi luôn ở trong tư thế duỗi, trương lực cơ mềm, cơ nhẽo.
- Sinh dục ngoài:
- Trẻ trai: tinh hoàn chưa xuống hạ nang, da bìu phù mọng.
- Trẻ gái: môi lớn chưa phát triển, không che kín được môi bé và âm vật, không có hiện tượng biến động sinh dục như hành kinh sinh lý hoặc sưng vú.
- Thần kinh: luôn li bì, ức chế, khóc yếu, các phản xạ nguyên thuỷ yếu hoặc chưa có.
3.2. Xác định tuổi thai
3.2.1. Sự trưởng thành về thần kinh
3.2.2. Đánh giá tuổi thai theo bảng điểm

- Tổng số điểm tương đương với tuổi thai như sau:
![]()
- Nếu không có số liệu tin cậy về ngày kinh cuối cùng, có thể dựa vào hệ thống ghi điểm về sự trưởng thành để xác định tuổi thai. Độ chính xác không sai quá ± 2 tuần.
3.4. Đặc điểm sinh lý
Tất cả trẻ đẻ non đều ít nhiều biểu hiện sự kém trưởng thành các hệ thống trong cơ thể với một đặc tính là thiếu hụt kho dự trữ và chức năng sinh học chưa chín muồi, nó phù thuộc vào nguyên nhân và mức độ đẻ non. Vì thế khả năng thích nghi với môi trường bên ngoài tử cung của trẻ đẻ non rất khó khăn.
3.4.1. Hô hấp
Chức năng hô hấp của trẻ non tháng còn rất yếu, trẻ dễ bị suy hô hấp vì:
- Lồng ngực dẹp, xương sườn mềm dễ biến dạng, cơ liên sườn chưa phát triển, giãn nở kém.
- Phổi chưa trưởng thành, tế bào phế nang còn hình trụ, tổ chức đàn hồi ít, kèm theo thiếu chất surfactant của nhóm tế bào II ở phổi tiết ra (vì sản xuất không đầy đủ), do đó phế nang khó giãn nở nên sự trao đổi oxy càng khó khăn.
- Trung tâm hô hấp chưa trưởng thành, do đó trẻ đẻ non tháng thường chậm khóc sau đẻ hoặc khóc yếu, thở không đều kiểu scheyne-stock, thời gian ngừng thở dài (7-10 giây), rối loạn nhịp thở có thể tới 2-3 tuần sau đẻ hoặc lâu hơn tuỳ tuổi thai (theo J. Laugier và F. Gold). Sự thở của trẻ non tháng có hai đặc điểm chính:
- Kiểu thở bằng bụng: vùng bụng phồng lên khi hít vào, sau đó xẹp xuống khi thở ra.
- Nhịp thở có chu kỳ: chuỗi kế tiếp hít vào và thở ra với cường độ tăng dần lên rồi hạ xuống, có thể xảy ra tình trạng ngừng thở với tần số và sự kéo dài khác nhau, các lần ngừng thở dài dưới 15 giây thì không có ý nghĩa bệnh lý, có thể tồn tại vài tuần lễ, khi đạt được một nhịp thở 50-60 lần/phút là dấu hiệu của sự trưởng thành tiên lượng tốt.
3.4.2. Tuần hoàn và máu
- Diện tim to - tròn, tỉ lệ tim ngực > 0,55; thất phải lớn hơn thất trái vì thế điện tâm đồ có trục phải.
- Ống động mạch và lỗ Botal đóng chậm cho nên có thể phát hiện thấy tiếng thổi tâm thu trong những ngày đầu, sau tự nhiên mất đi nhưng không phải là bệnh lý.
- Nhịp tim dao động từ 100-200 lần/phút. Vì trung tâm thần kinh chưa hoàn chỉnh, nhịp tim phụ thuộc hô hấp nên cũng không đều.
- Mạch mao nhỏ, tổ chức tế bào thành mạch chưa phát triển, dễ vỡ, dễ phù nề do thoát quản, nhất là ở vùng quanh các não thất vì ít tổ chức đệm.
- Máu: các tế bào máu và các yếu tố đông máu đều giảm hơn trẻ đủ tháng, có nhiều hồng cầu non ra máu ngoại vi trong vài tuần đầu. Các yếu tố đông máu thiếu hụt như sinh sợi huyết, proconvertin... Đặc biệt prothrombin, giảm < 30%, vì thế trẻ đẻ non dễ bị xuất huyết, nhất là xuất huyết não.
3.4.3. Điều hoà thân nhiệt
- Khi ra đời, do nhiệt độ bên ngoài thấp hơn trong tử cung, trẻ sơ sinh rất dễ bị mất nhiệt, khả năng điều hoà nhiệt kém, trẻ non tháng thường bị mất nhiệt hơn trẻ đủ tháng vì:
- Trung tâm điều hoà thân nhiệt chưa hoàn chỉnh.
- Non tháng vận động cơ yếu nên kém sinh nhiệt.
- Da mỏng, lớp mỡ dưới da kém phát triển.
- Diện tích da tương đối rộng so với cân nặng nên sự bốc hơi nước kéo theo mất nhiệt ở trẻ rất nhiều (1ml nước bốc hơi mất 0,58Kcal).
- Nếu nhiệt độ cơ thể trẻ xuống dưới 35,5°C sẽ gây ra hàng loạt biến chứng ở hệ hô hấp, thần kinh, đặc biệt là gây xuất huyết não và chảy máu phổi. Do đó thao tác lau khô, ủ ấm trẻ ngay sau sinh là một việc làm rất cần thiết, phải được tôn trọng đối với trẻ non tháng. Vì vậy Silverman đề nghị cần đảm bảo độ ẩm môi trường và nhiệt độ bên ngoài tối ưu để hạn chế sự tiêu hao năng lượng, mất nước và tiêu thụ oxy của trẻ.
3.4.4. Chức năng tiêu hoá
- Hệ tiêu hoá của trẻ non tháng kém phát triển, các men tiêu hoá nói chung chưa hoạt hoá, phản xạ bú yếu hoặc chưa có ở những trẻ quá non, dạ dày nhỏ, nằm ngang, nhu động ruột yếu do đó phải cho trẻ ăn ít một, nhiều lần trong ngày, sự hấp thu thức ăn kém nên trẻ dễ bị nôn trớ, trướng bụng và rối loạn tiêu hoá.
- Gan: thuỳ phải không to hơn thuỳ trái, chức năng gan chưa trưởng thành, dự trữ glycogen trong gan ít vì glycogen được tích luỹ ở gan từ tuần thứ 35 của thai kỳ, gan chưa sản xuất được một số men chuyển hoá như men glucuronyl-transferase, carbonic anhydrase... do đó trẻ đẻ non thường có vàng da đậm, kéo dài, dễ hạ đường huyết, dễ tan máu.
3.4.5. Chức năng chuyển hoá - nội tiết
- Chuyển hoá protid và lipid kém vì thiếu các men cần thiết trong khi nhu cầu về protid và lipid lại cao để tăng cân đuổi kịp trẻ đủ tháng và giữ thân nhiệt, do đó trẻ non tháng càng cần sữa mẹ để dễ hấp thụ và chuyển hoá.
- Nhu cầu Na+, K+ như trẻ đủ tháng trong khi tỉ lệ nước của trẻ non tháng cao hơn, chức năng lọc và đào thải của thận lại chưa hoàn chỉnh, thải kali rất chậm, giữ nước và muối nhiều nên dễ bị phù.
- Các vitamin: nói chung trẻ đẻ non thiếu hầu hết các vitamin, cần bổ sung ngay từ đầu đến hết thời kỳ sơ sinh.
- Các tuyến nội tiết hầu hết chưa hoàn chỉnh và hoạt động rất yếu, chỉ có tuyến tuỵ hoạt động ngay sau khi sinh nhưng chủ yếu chỉ tiết insulin, do đó trẻ non tháng dễ bị hạ đường huyết không chỉ do thiếu dự trữ, cung cấp thiếu, mà còn do tăng tiết insulin trong những trường hợp bệnh lý.
3.4.6. Khả năng miễn dịch
- Các khả năng bảo vệ cơ thể chống nhiễm khuẩn của trẻ đẻ non chưa phát triển hoặc phát triển không đầy đủ. thiện.
- Da mỏng, độ toan thấp nên ít có tác dụng kháng khuẩn.
- Hệ thống miễn dịch tế bào yếu, khả năng thực bào, diệt khuẩn chưa hoàn
- Lượng glolrilin miễn dịch dịch thể (IgG) từ mẹ truyền qua rau thai rất ít (vì đẻ non).
- Khả năng tự tạo miễn dịch yếu.
- Vì những lý do trên nên trẻ đẻ non dễ bị nhiễm khuẩn, dẫn đến tỉ lệ tử vong cao.
3.5. Chăm sóc và nuôi dưỡng
- Sự phát triển của trẻ thấp cân và non tháng phụ thuộc rất nhiều vào sự nuôi dưỡng, chăm sóc và điều kiện môi trường xung quanh trẻ ngay từ khi lọt lòng với nguyên tắc cơ bản là giữ ấm, sữa mẹ và vô khuẩn.
3.5.1. Chăm sóc
- Giữ ấm: trẻ nhỏ cần phải đặt trong môi trường ấm để khỏi bị lạnh.
- Ngay khi lọt lòng, trẻ thấp cận và non tháng cần phải được lau khô, ủ ấm, nằm trong phòng có nhiệt độ 28-35°C. Nếu trễ dưới 1800g nên cho nằm trong lồng ấp giúp ta quan sát dễ dàng, tiện lợi trong việc chăm sóc như tiêm truyền, cho ăn, lau rửa trẻ tại chỗ và để duy trì nhiệt độ ổn định nhưng phải chú ý lồng ấp phải đảm bảo vệ sinh, vô khuẩn và sử dụng đúng các thông số thích hợp của từng trẻ (nhiệt độ, độ ẩm, oxy...).
- Cần duy trì nhiệt độ lồng kính trong khoảng 33-34°C cho trẻ < 2000g, và trong khoảng 34-35°C cho trẻ < 1500g.
- Những ngày tiếp theo cần duy trì nhiệt độ trong phòng trẻ ở mức 28- 30°C và cần theo dõi nhiệt độ của trẻ hàng ngày để thay đổi nhiệt độ quanh trẻ cho thích hợp.
- Nếu không dùng lồng ấp thì cần phải ủ ấm cho trẻ theo phương pháp chuột túi (đặt áp trẻ vào ngực mẹ để da kề da) hoặc ủ ấm bằng chườm máy, lò sưởi nôi ấm. Cơ thể của trẻ chưa thể tự sản sinh ra nhiệt cần thiết để duy trì nhiệt độ cơ thể, thành phần hoá học của lớp mỡ dưới da trẻ sơ sinh gồm nhiều lớp acid béo no (palmatic và stearic) ít acid béo không no (obic). Do đó nếu để trẻ lạnh, trẻ dễ bị phù cứng bì, trẻ càng dễ bị trầm trọng thêm bệnh lý dễ gặp ở trẻ.
- Chăm sóc da và tắm bé: cần phải giữ vệ sinh da, do đó phải tắm rửa hàng ngày bằng nước ấm, xà phòng cho trẻ em, tắm nhanh lau khô bằng khăn mềm, mùa đông nên tắm bé trong lồng ấp và xoa một lớp dầu parafin để giữ độ ẩm cho da khỏi mất nhiệt. Mặc quần áo mềm, sợi bông nhiều lớp khi cần giữ ấm.
- Chăm sóc rốn, mắt, miệng như trẻ đủ tháng.
3.5.2. Dinh dưỡng
- Cần cho trẻ đẻ non và thấp cân ăn sữa mẹ càng sớm càng tốt vì loại trẻ này có nguy cơ hạ đường máu, hạ thân nhiệt, mất nước, sút cân nhiều hơn trẻ đủ tháng. Điều mâu thuẫn lớn nhất của trẻ là giữa cung và cầu, trẻ không biết bú hoặc bú yếu, chất dự trữ trong cơ thể lại ít, trong khi nhu cầu cơ thể lại cao. Vì vậy bằng mọi cách ta phải cung cấp cho trẻ khẩu phần calo từ 130-150 calo/kg/ngày. Trong đó 50% năng lượng từ đường, 40% từ đạm, 10% từ mỡ. Tuỳ theo tình trạng của từng trẻ, tuỳ theo cân nặng và tuổi thai mà có cách xử trí thích hợp.
- Nếu trẻ sơ sinh non tháng > 34 tuần, cân nặng > 2300g đã có phản xạ bú sẽ cho bú mẹ sớm và cho nằm với mẹ, chăm sóc giống như trẻ đủ tháng.
- Nếu trẻ non tháng < 32 tuần, chưa có phản xạ bú phải cho trẻ ăn bằng ống thông dạ dày (8-10 lần/ngày), ống thông tá tràng hoặc đổ thìa, nhỏ giọt sữa mẹ vào miệng trẻ, theo dõi lượng sữa ăn mỗi bữa.
- Nếu trẻ quá non, cân nặng dưới 1500g, cần phối hợp nuôi dưỡng đường tĩnh mạch và ăn nhỏ giọt dạ dày hoặc miệng theo nguyên tắc giảm dần lượng truyền tĩnh mạch (glucose 10% + các chất điện giải) tăng dần, tiến tới cho ăn bằng đường tiêu hoá hoàn toàn.
- Ví dụ: lượng sữa và dịch truyền cho trẻ dưới 1500g
+ Dịch truyền + Lượng sữa
- Ngày 1: 60ml/kg/24 giờ 20ml/kg/24 giờ
- Ngày 2: 50ml 40ml
- Ngày 3: 40ml 60ml
- Ngày 4: 30ml 80ml
- Ngày 5: 20ml 100ml
- Ngày 6: 20ml 120ml
- Ngày 7: 10ml 140ml
+ Từ tuần thứ hai trở đi tăng dần từ 150ml tới 200ml/kg/ngày nếu trẻ ăn không trớ.
3.5.3. Nhu cầu của trẻ non tháng, thấp cận
Vì nhu cầu năng lượng của trẻ non tháng là 130-140 Kcal/ngày, cao hơn trẻ đủ tháng (100-120 Kcal/ngày) nên khi trẻ ăn không đủ thì cần truyền thêm đường glucose 10% và các chất điện giải.
- Năng lượng:
- 60-110 Kcal/kg/ngày: 3 ngày đầu.
- 110-140 Kcal/kg/ngày: các ngày tiếp theo.
- Nước:
- 80-100 ml/kg/ngày đầu.
- 100-140 ml/kg/ngày trong tuần đầu.
- Tuần thứ hai tăng từ 150-180 ml/kg/ngày.
- Từ tuần sau tăng tối đa 200 ml/kg/ngày.
- Protid: 2,5-3 g/kg/ngày, khi tăng cân nhanh, nhu cầu có thể tăng lên 3,5-4 g/kg/ngày.
- Lipid: 2-3 g/ngày.
- Glucid: 12-15 g/kg/ngày, có thể thêm dextrene maltose.
- Vitamin A, D: 800-1000 đơn vị/ngày.
- Vitamin C: 50 mg/ngày.
- Vitamin E: 5-10 mg/ngày.
- Vitamin K: 2-5 mg/lần sau đẻ (tiêm bắp hoặc uống).
- Còn thêm vitamin B, Ban B
- Muối khoáng:
- NaCl: 4 mmol/kg/ngày.
- KCl: 2-4 mmol/kg/ngày.
- Calci: 50-100 mg/kg/ngày.
- Phospho: 30-60 mg/kg/ngày.
- Magie: 10-20 mg/kg/ngày.
3.6. Kết luận
- Trẻ đẻ thấp cân và non tháng dễ bị nhiễm khuẩn, có tỉ lệ tử vong cao (chiếm 80% tổng số tử vong chu sinh). Việc nuôi dưỡng rất khó khăn và tốn kém, việc chăm sóc phải rất tỉ mỉ, chu đáo, đòi hỏi có kỹ thuật, kinh nghiệm và chuyên môn.
- Một số trẻ có thể trở thành mạnh khoẻ và phát triển gần giống trẻ đủ tháng. Nhưng với những trẻ cực non, có cân nặng khi đẻ dưới 1500g hoặc có tuổi thai dưới 32 tuần dễ để lại những khuyết tật về phát triển thể chất (45%), tinh thần (40%), các giác quan khác như câm, điếc, loạn thị, khiếm thị... Vì vậy cần chú ý làm tốt công tác chăm sóc sức khoẻ sinh sản để đẩy mạnh biện pháp phòng cho trẻ khỏi bị đẻ ra trước thời hạn, đồng thời chú ý hồi sức tốt ngay tại phòng đẻ để giảm bớt di chứng cho trẻ sau này.
BỆNH LÝ SƠ SINH HAY GẶP
Nói chung hệ thống miễn dịch của trẻ đã hình thành từ tháng thứ hai bào thai, nhưng cho đến khi ra đời ngay đối với trẻ đủ tháng thì hệ thống miễn dịch, các chức năng sinh học khác của trẻ vẫn còn chưa phát triển đầy đủ, chức năng còn yếu và trẻ non tháng sẽ còn kém hoàn chỉnh hơn nên trẻ dễ mắc một số bệnh như sau:
I. NHIỄM TRÙNG DA VÀ NIÊM MẠC
1.1. Da
- Phổ biến là nhiễm vi khuẩn tụ cầu, liên cầu.
- Liên cầu: tổn thương nông, chứa nước trong, dễ lan.
- Tụ cầu: tổn thương sâu, mụn có mủ đục, ít lan, nhưng thường biến chứng nặng, dễ phát triển thành flegmon hoại tử.
1.2. Niêm mạc
- Mắt: dễ lây nhiễm lậu cầu, chlamydia từ mẹ, viêm đỏ màng tiếp hợp, có mủ. Nên điều trị bằng erythromycin 0,5% hoặc posicyclin 1%.
- Miệng: tưa do nấm candida albicones thường có sẵn trong âm đạo người mẹ. Điều trị: nystatin 500.000 đơn vị x 3-5 ngày bằng đường uống, hoặc đánh tưa tại chỗ.
II. NHIỄM KHUẨN RỐN
2.1. Viêm rốn
- Viêm da và tổ chức dưới da quanh rốn, rốn thường rụng muộn, chân rốn ướt, có thể có mùi, toàn trạng trẻ bình thường.
- Điều trị: tốt nhất là cắt rốn lần 2 bằng kéo vô khuẩn để khám và rửa rốn dễ dàng hơn, có điều kiện. Để hở, rốn sẽ nhanh khô và khỏi.
2.2. Viêm mạch máu rốn
Có thể tiên phát hoặc thứ phát sau viêm rốn, sau khi rụng rốn tại chân rốn không khô, còn rỉ nước vàng lẫn mủ, có mùi hôi. Có hai loại viêm mạch máu rốn:
2.2.1. Viêm tĩnh mạch rốn
- Bình thường sau teo thành dây chằng tròn dưới gan, khi viêm ta thấy nổi rõ tuần hoàn bàng hệ trên rốn, kèm theo trướng bụng, gan lách to dễ đưa tới nhiễm trùng máu, viêm phúc mạc, áp xe gan.
2.2.2. Viêm động mạch rốn
- Vùng da bụng dưới rốn tấy đỏ, vuốt từ xương mu ngược lên rốn có mủ chảy ra.
- Thường viêm các mạch máu rốn hay chung cho cả hai loại, nên trẻ thường có phối hợp cả hai loại triệu chứng trên, luôn phải theo dõi nhiễm trùng máu hoặc viêm phúc mạc.
- Điều trị: cắt lọc, mở rộng, rửa vùng viêm tấy. Sử dụng kháng sinh toàn thân.
2.3. Hoại tử rốn
- Do loại vi khuẩn kị khí phát triển gây ra.
- Tại rốn: tổ chức hoại tử thâm tím, rốn chảy máu, mủ, có mùi hôi.
- Toàn trạng suy sụp, nhiễm trùng, nhiễm độc, rối loạn tiêu hoá, trướng bụng.
- Điều trị: cắt lọc, mở rộng vết thương, rửa oxy già nhiều lần trong ngày, kết hợp điều trị kháng sinh như nhiễm trùng máu.
III. NHIỄM KHUẨN MÁU
- Liên quan tới nhiễm trùng quanh đẻ từ mẹ, nước ối, nhiễm trùng trước đẻ, thường gặp ở trẻ non tháng, thai kém phát triển trong tử cung, mẹ mắc các loại bệnh nhiễm khuẩn. Đa số do vi khuẩn gram âm.
- Điều trị: khó khăn, tỉ lệ tử vong cao.
- Phòng bệnh: tránh các điều kiện thuận lợi dẫn tới nhiễm khuẩn huyết.
- Điều trị sớm các ổ nhiễm khuẩn của mẹ trước, trong thời kỳ có thai và sau đẻ cũng như điều trị sớm, tích cực các ổ nhiễm khuẩn của trẻ. Nếu nhiễm khuẩn huyết biểu hiện sớm trước 3 ngày sau đẻ thì tử vong thường cao hơn biểu hiện bệnh muộn.
IV. UỐN VÁN RỐN
Uốn ván rốn là một bệnh nhiễm khuẩn nhiễm độc do trực khuẩn Clostridium tetani, gram (+) gây ra, là loại bệnh hay gặp ở các nước đang phát triển, có tỉ lệ tử vong cao (34-50%) tuỳ từng thông báo của từng nước. Số điều trị qua được cũng có tỉ lệ di chứng (động kinh, kém phát triển tinh thần, vận động...) không ít.
4.1. Nguyên nhân
- Do trực khuẩn gram(+) có tên là Nicolaier (Clostridium tetani) ở dạng hoạt động hay dạng kén (nha bào) xâm nhập vào cơ thể qua vết cắt rốn nên gọi là uốn ván rốn.
- Nha bào uốn ván có nhiều trong đất, bụi, nước, phân súc vật (trâu bò) ở dạng nha bào. Vi khuẩn uốn ván có thể chịu đựng được với nhiệt độ cao ở 120C trong 15 phút, ở 90°C trong 2 giờ và điều kiện thích hợp để nha bào trở thành dạng hoạt động là nhiệt độ 35-37"C và pH: 6,8-7,4.
- Trẻ bị uốn ván rốn là do cắt rốn không vô khuẩn như bằng nứa, bằng liềm, dao kéo bẩn v.v... thường là do đẻ tại nhà, đẻ rơi, do những người không chuyên môn đỡ đẻ.
- Vi khuẩn uốn ván tiết ra hai loại độc tố:
- Tác động lên hệ thống vận động của thần kinh gây cơn co giật và co cứng, độc tố này rất mạnh, chỉ cần 1/50.000 - 1/90.000 của 1ml đủ gây chết chuột lang.
- Độc tố thứ hai gây vỡ hồng cầu nhưng yếu, dễ bị phá huỷ.
4.2. Triệu chứng lâm sàng
Có 4 thời kỳ:
4.2.1. Thời kỳ ủ bệnh
- Kể từ khi cắt rốn tới khi có dấu hiệu cứng hàm là thời kỳ không có gì báo trước về bệnh uốn ván, thời gian ủ bệnh từ 4-15 ngày, trung bình là 7 ngày, ủ bệnh ngắn bệnh càng nặng.
4.2.2. Thời kỳ khởi phát
- Trẻ quấy khóc, bỏ bú, miệng chúm chím lại, trẻ đói nhưng không bú được nên càng khóc, lúc này nếu đè lưỡi ấn xuống thì thấy phản ứng lại đó là dấu hiệu cứng hàm (trismus), thời kỳ khởi phát này nhanh chóng chuyển sang thời kỳ toàn phát (từ vài giờ đến một ngày).
4.2.3. Thời kỳ toàn phát
- Bệnh thể hiện rõ ràng, cứng hàm càng rõ, xuất hiện hai triệu chứng chính là cơn co giật và co cứng.
4.2.3.1. Cơn co giật
- Xảy ra một cách tự phát hay kích thích (ánh sáng, khám, bế cho ăn) lúc đó nét mặt trẻ nhằm nhúm lại, miệng chúm chím, sùi bọt mép, hai tay nắm chặt. Cơn co giật có thể kéo dài vài phút. Cũng có khi tới 5-6 giờ liền, nếu cơn co giật mạnh liên tục, dễ kèm theo cơn ngừng thở kéo dài 2-3 phút, thậm chí đến 20-30 phút do cơ thanh quản bị co thắt. Lúc đó tiếng tim đập chậm lại, nếu kéo dài tiếng tim rời rạc, mạch khó bắt, chân tay lạnh, mỗi cơn ngừng thở là một lần có thể đe doạ tính mạng bệnh nhi, hoặc dễ bị bội nhiễm và toan hoá máu.
4.2.3.2. Cơn co cứng cơ
- Người trẻ uốn cong, đầu ngả ra sau, hay tay khép chặt, nó thường xuyên hiện sau cơn co giật đầu tiên và kéo dài suốt thời gian trị bệnh.
4.2.3.3. Toàn thân
- Nhiệt độ có thể bình thường nhưng thường tăng trên 37°C đến 40-41°C là yếu tố phối hợp làm cơn co giật xảy ra.
- Tiêu hoá hay bị táo bón.
- Rốn thường rụng sớm (100%) và nhiễm khuẩn, có thể rốn ướt, có mủ hay thôi, lấy mủ ở rốn cấy có thể thấy vi khuẩn uốn ván mọc.
Bệnh kéo dài 2-3 tuần, dễ tử vong ở tuần thứ nhất và thứ hai trong cơn co giật, hoặc biến chứng viêm phổi.
4.2.4. Thời kỳ lui bệnh
- Những trẻ qua được tuần thứ hai, thứ ba thường tiến triển tốt dần, cơn giảm dần và bệnh nhi bắt đầu mở mắt, khóc được, trước nhỏ sau to dần. Trong thời gian này vẫn còn tăng trương lực. Vài hôm sau, bệnh nhi có thể bú mẹ được. Như vậy, độ một tháng kể từ khi bệnh phát thì bệnh nhi bú được. Nhưng phải từ 1,5-2 tháng thì trương lực cơ mới trở lại bình thường.
4.3. Chăm sóc điều trị
4.3.1. Chăm sóc
- Khi nghi ngờ bị uốn ván rốn phải chuyển trẻ đi bệnh viện, trước khi chuyển đi có thể làm một số việc sau:
- Đặt trẻ nơi yên tĩnh, nằm phòng tối.
- Lau sạch cổ, bẹn, nách, vùng có nếp gấp.
- Rửa rốn hay vết thương bằng nước đun sôi để nguội hoặc nước muối sinh lý 0,9%, cồn 70
- Hút hoặc lau sạch chất dịch ở mũi họng.
- Vắt sữa mẹ cho trẻ ăn bằng thìa nhỏ, có thể tiêm một lần penicilin 200.000 UI cho trẻ và uống Seduxen 5mg x 1/2 viên trước khi chuyển đi.
4.3.2. Thuốc
4.3.2.1. Trung hoà độc tố
- SAT x 20.000 đơn vị (bắp 1 lần).
4.3.2.2. Chống co giật
- Diazepan (Valium, Seduxen): 0,5-1 mg/kg/24 giờ chia 3 giờ một lần, tiêm bắp, uống.
- Phenobarbital (Gacdenan): 10-20 mg/kg/24 giờ chia 4 giờ một lần, tiêm bắp hoặc uống.
4.3.2.3. Chống cơn ngừng thở
- Thở oxy qua lều với nồng độ oxy 40%.
- Đặt nội khí quản thở máy.
4.3.2.4. Chống nhiễm khuẩn
- Ampicilin 50-100 mg/kg/24 giờ, chia 4 lần tiêm bắp hoặc tĩnh mạch.
- Gentamicin 2-4 mg/kg/24 giờ, chia 4 lần tiêm bắp hoặc tĩnh mạch
4.4. Phòng bệnh
Cơ thể con người không có miễn dịch tự nhiên với vi khuẩn này, do đó muốn có miễn dịch phải tiêm phòng. Hiện nay do công tác tiêm chủng mở rộng tốt nên bệnh uốn ván rốn giảm đi rõ rệt.
4.4.1. Vô khuẩn khi cắt rốn
- Nữ hộ sinh phải rửa tay bằng xà phòng dưới vòi nước chảy hay nước sôi để nguội, sát khuẩn tay bằng cồn hay ngâm tay vào dung dịch sát trùng.
- Kéo cắt rốn, chỉ buộc, băng rốn phải được hấp 120°C trong 20 phút, hoặc đun sôi trong 2 giờ.
- Tránh chạm tay vào móm cắt rốn.
4.4.2. Tiêm chủng
- Đối với sản phụ cần tiêm đủ 2 mũi vaccin vào 2 tháng cuối. Mũi thứ hai sau mũi thứ nhất một tháng và phải trước khi đẻ ít nhất là 15-30 ngày. Vì người mẹ có thể truyền cho thai nhi lượng miễn dịch chống uốn ván cho đến tháng đầu sau đẻ. Phương pháp này tỏ ra an toàn và có hiệu quả.
- Hội nghị quốc tế về bệnh uốn ván (1987) chủ trương tiêm phòng uốn ván cho tất cả phụ nữ đang độ tuổi mang thai với 5 lần tiêm:
- Lần 1: cho phụ nữ đến khám ở cơ sở y tế với bất kỳ lý do gì.
- Lần 2: sau 4 tuần lễ tiêm một lần.
- Lần 3: từ 6-12 tháng sau tiêm mũi 2.
- Lần 4: một năm sau tiêm mũi 3, hoặc trong thời gian mang thai, bảo vệ cho mẹ và con trong 10 năm.
- Lần 5: sau tiêm mũi 4 một năm và như thế sẽ bảo vệ được cho cả mẹ và con không mắc bệnh uốn ván suốt đời.
- Nếu trẻ đẻ trong điều kiện không đảm bảo vô khuẩn và người mẹ chưa được tiêm phòng uốn ván trong lúc mang thai thì nên tiêm phòng uốn ván với SAT 1500 đơn vị, tiêm bắp một lần sau đẻ.
V. HỘI CHỨNG VÀNG DA TRẺ SƠ SINH
Vàng da là một triệu chứng của nhiều nguyên nhân khác nhau, vàng da do có sự gia tăng nồng độ bilirubin trong máu, da nhìn thấy màu vàng khi lượng bilirubin trên 2mg"% ở người lớn và trên 7mg% ở trẻ sơ sinh.
Vàng da thường gặp ở sơ sinh và nguy cơ lớn nhất là vàng nhân xám.
5.1. Chuyển hoá của bilirubin
- Chất bilirubin được tạo ra do sự dị hoá của hồng cầu trong cơ thể, sự tan máu của trẻ sơ sinh gấp đôi người lớn, bilirubin tự do (gián tiếp) được di chuyển đến gan nhờ sự liên kết với albumin, tại gan nhờ men glycuronyl transferase, bilirubin tự do (gián tiếp) được chuyển thành bilirubin kết hợp (trực tiếp) chuyển qua đường mật xuống ruột. Tại đây, một phần được hấp thụ trở lại để loại trừ qua thận, một phần tiếp tục loại trừ qua phân (màu vàng của nhân) thời kỳ sơ sinh có đặc điểm riêng trong chuyển hoá này.
- Tan máu nhiều do thời gian sống của các hồng cầu ngắn hơn và một tỉ lệ lớn hemoglobin không tạo hồng cầu nên tạo bilirubin cao.
- Khả năng liên kết của albumin giảm (giảm albumin huyết, nhiễm toan, thuốc...).
- Có sự hạn chế của men glycuronyl transferase (do ngặt, nhiễm toan, kém chất lượng...) do đó làm giảm khả năng chuyển bilirubin gián tiếp thành trực tiếp.
- Sự bài tiết tại ruột bị đảo lộn do không có tạp khuẩn.
- Chu trình ruột gan kém.
5.2. Phân loại của các loại vàng da sơ sinh
Có hai nhóm lớn vàng da tuỳ theo loại bilirubin.
5.2.1. Vàng da tăng bilirubin trực tiếp (kết hợp)
- Loại này ít gặp nhưng nặng nhất là loại vàng da với nước tiểu thẫm màu và phân bạc màu. Hai nguyên nhân lớn là hẹp teo đường mật phải điều trị phẫu thuật.
5.2.2. Vàng da tăng bilirubin gián tiếp (tự do)
Là loại vàng da hay gặp nhất nếu không được theo dõi phát hiện và điều trị kịp thời thì biến chứng cực kỳ nặng đó là vàng nhân xám.
5.2.2.1. Nguyên nhân
a. Tan máu
- Tan máu do bất đồng nhóm máu mẹ - con:
- Là hiện tượng tan máu do miễn dịch đồng loại. Đặc thù ở tuổi sơ sinh và là nguyên nhân chính gây nên tăng bilirubin gián tiếp trầm trọng có khả năng đe doạ tính mạng trẻ.
+ Bất đồng ABO
- Xảy ra tan huyết khi mẹ có kháng thể anti-anti B chống lại hồng cầu A hoặc B của trẻ.

- Bình thường kháng thể “tự nhiên” anti A, B trong huyết thanh mẹ nhóm “O” là những IgM không qua rau thai. Nếu vì một lý do gì đó (tổn thương bánh rau, màng đệm...) hồng cầu con sang máu mẹ, trong máu mẹ xuất hiện kháng thể “miễn dịch” kháng hồng cầu này (A, B tuỳ theo) các kháng thể này là IgG qua được rau thai vào máu con và làm vỡ hồng cầu con. Theo Levine và Meyer (Cli, pediatr. 1985) thì bất đồng ABO chỉ xảy ra 10-20% trường hợp.
- Loại bất đồng ABO có thể xảy ra ngay từ khi đứa con thứ nhất, vàng da sáng, xuất hiện sớm từ ngày thứ 2-3 sau đẻ, tăng nhanh, nước tiểu trong, phân vàng.
- Chẩn đoán: xét nghiệm nhóm máu mẹ - con, bilirubin (toàn phần, trực tiếp, gián tiếp). Nếu có bất đồng làm thêm hiệu giá kháng thể.
- Diễn biến: nếu được điều trị sớm bilirubin máu giảm xuống nhanh chóng, bilirubin gián tiếp chuyển dần sang trực tiếp đào thải ra ngoài, không để lại hậu quả gì. Nếu phát hiện muộn (trên 5 ngày) bilirubin gián tiếp đã ngấm vào tế bào não, trẻ đã có những dấu hiệu bất thường về thần kinh như tăng trưởng lực cơ, tứ chi duỗi cứng vặn xoắn, giật thì có điều trị (dù tích cực như thay máu) cũng không đem lại kết quả tốt, trẻ sẽ chết hoặc sống với di chứng thần kinh não.
+ Bất đồng yếu tố Rh
- Xảy ra tan máu khi mẹ có hồng cầu Rh(-) con có hồng cầu Rh(+) số người có hồng cầu Rh(-) ở châu Âu cao hơn châu Á (5-15% dân số). Ở Việt Nam chưa có công bố của Viện huyết học, nhưng tại Viện BVBM và SS gặp không nhiều. Nhưng kháng thể miễn dịch chống D của mẹ qua được rau thai vào vòng tuần hoàn con gây tán huyết rất mạnh, thường lưu lại trong máu mẹ gần như vĩnh viễn sau lần máu mẹ có tiếp xúc với kháng nguyên D. Vì vậy vàng da tán huyết do bất đồng Rh có thể xảy ra ngay từ đứa con đầu lòng nếu lượng kháng thể cao, nhưng thường là những lần mang thai sau càng ngày càng nặng.
- Chẩn đoán: nghĩ tới khi trẻ có vàng da sớm, vàng đậm kèm theo có tiền sử gia đình, nhưng chủ yếu vẫn phải dựa vào xét nghiệm nhóm máu Rh mẹ - con. CTM, Hồ giảm mạnh, bilirubin gián tiếp tăng rất nhanh và cao, test Coombs trực tiếp dương tính.
- Diễn biến: thường bất đồng Rh mà không được quản lý hoặc tiêm phòng thì bilirubin gián tiếp quá cao, dễ để lại di chứng vàng da nhân, thể nặng trẻ bị tan máu mạnh từ khi còn là thai nhi, sinh ra đã vàng đậm thiếu máu, gan lách to, phù toàn thân, suy tim, phù bánh rau, thường là tử vong sớm sau đẻ.
+ Bất đồng các yếu tố hiếm:
- Thường vàng da không trầm trọng nhưng kéo dài, thể trạng trẻ ban đầu không bị ảnh hưởng nhưng về lâu dài sẽ biểu hiện lách to và biến dạng xương.
- Tan máu - thiếu máu do các loại khác:
- Thứ phát: trẻ có khối máu tụ, xuất huyết dưới da, khi tiêu huyết, tăng giải phóng bilirubin, còn gặp ở trẻ non tháng, ngạt và nhiễm trùng.
- Tiên phát: trẻ mắc các bệnh huyết tán bẩm sinh như Monkowsky Chauffard, Thalasemia...
b. Vàng da tăng bilirubin gián tiếp
- Do thiếu hoặc rối loạn các men kết hợp, thiếu men glucuronyl transferase có thể do mắc bẩm sinh như bệnh Gilbert, thiếu men G6PD... hoặc do trẻ non tháng, ngạt, nhiễm khuẩn... gây ức chế sản xuất các men.
5.2.2.2. Điều trị vàng da tăng bilirubin gián tiếp (tự do)
a. Ánh sáng liệu pháp
- Là phương pháp điều trị rẻ tiền, rất có tác dụng, chỉ định cho tất cả trẻ vàng da tăng bilirubin gián tiếp trên 13mg% (22mmol%).
- Dùng ánh sáng xanh, trắng có bước sóng 420-480mm, phân bố đều 5-6Uw/cm’/nm để cách xa trẻ 50cm. Đặt trẻ trong lồng ấp, không mặc quần áo, có băng đen bảo vệ mắt.
- Cho ánh sáng chiếu trực tiếp lên da trẻ, 3 giờ thay đổi tư thế trẻ một lần, sau 5-6 giờ chiếu thì nghỉ 1 giờ, tiếp tục cho tới khi mức bilirubin gián tiếp xuống mức bình thường (B2). Trong thời gian chiếu, thêm số lượng ăn 20ml/kg/ngày.
b. Thay máu
Chỉ định thay máu khi có bilirubin gián tiếp cao trên 20mg% (34mmol%).
- Chọn nhóm máu phụ thuộc vào nhóm máu của con và mẹ (B3).
- Thời điểm thay: phụ thuộc vào cân nặng, ngày tuổi của trẻ (B4).
- Lượng máu: 150-200 ml/kg.
- Kỹ thuật thay máu: có bài riêng.
c. Gacdenan
- 5mg/kg/24 giờ x 3 ngày.
d. Truyền albumin
- 1-2g/kg/3 giờ. Trong khi truyền albumin, cần tạm ngừng chiếu đèn.
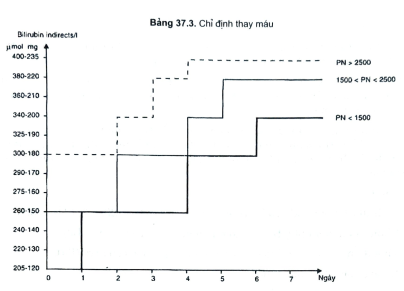
VI. HỘI CHỨNG SUY HÔ HẤP Ở TRẺ SƠ SINH
Suy hô hấp là một hội chứng có nhiều nguyên nhân gây nên, rất hay gặp ở thời kỳ sơ sinh, đồng thời cũng là nguyên nhân hàng đầu gây tử vong ở trẻ sơ sinh. Để đánh giá mức độ suy hô hấp, từ năm 1953 người ta dựa vào chỉ số Apgar để tránh tình trạng trẻ mới đẻ sau 5 phút, 10 phút và 15 phút.
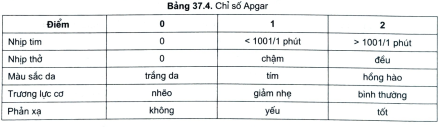
- Tổng số điểm:
- 1-4: ngạt nặng
- 4-5:ngạt vừa
- 6-7:ngạt nhẹ
- > 7:bình thường
- Theo các tác giả Thụy Điển có thể dựa theo chỉ số Sigtura để đánh giá nhanh hơn và khá chính xác (bảng 2)

Điểm
- 0 : Chết
- 1-2: Ngạt nặng
- 3: Ngạt nhẹ
- 4: Tốt
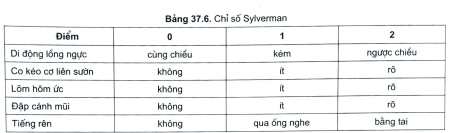
Điểm
- < 2: Khỏe
- 2 - 3: Theo dõi
- 4 - 5: Suy hô hấp nhẹ
- > 5: Suy hô hấp nặng
- Các nguyên nhân gây suy hô hấp có thể riêng lẻ hoặc phối hợp, tùy theo nguyên nhân và mức độ nặng nhẹ của triệu chứng mà có nhiều bệnh khác nhau. Sau đây là một số bệnh thường gặp trong giai đoạn sơ sinh.
6.1. Chậm tiêu dịch phổi
6.1.1. Lâm sàng
- Hay gặp ở những trẻ mổ lấy thai hoặc ở những trẻ do đình chỉ thai nghén chủ động của mẹ, không có thời gian chuyển dạ, trẻ khó thở nhanh thoảng qua 80 nhịp/phút, co kéo các cơ hô hấp. Được cấp cứu kịp thời trẻ đỡ khó thở, dần hồng hào trở lại, nhịp thở giảm xuống bình thường trong vòng 24-48 giờ.
6.1.2. X-quang lồng ngực
- Có hai dấu hiệu chính:
- Phổi kém sáng.
- Có đường Kerley, đường khe phổi và đường viền màng phổi.
6.1.3. Điều trị
Nên tác động để giúp trẻ tiêu dịch phổi sớm bằng cách đặt trẻ nằm sấp, ép nhẹ lồng ngực cho dịch phổi thoát ra và hút dịch họng hầu.
- Thở oxy: 0,5-1 lít/phút.
- Sau 24 giờ còn khó thở thì nên cho thở áp lực dương liên tục.
6.2. Hít phải phân su và nước ối
6.2.1. Lâm sàng
- Gặp ở những trẻ có bất thường khi sinh, suy thai, có cử động thở trước khi thai sổ. Ngay sau đẻ trẻ như chết giả, Apgar < 4 điểm, suy hô hấp nặng, trên da và trong miệng, mũi đầy nước ối lẫn phân su, phổi đầy ran ứ đọng, nhịp tim nhanh nhỏ không đều, nếu không cấp cứu kịp thời trẻ sẽ chết.
6.2.2. X-quang lồng ngực
- Nhu mô phổi mờ không đều, có nhiều nốt đậm bờ không rõ tập trung ở rốn phổi có thể có vùng xẹp phổi thường ở bên phải.
6.2.3. Điều trị
- Hút dịch khí - phế quản qua đèn soi nội khí quản ngay tại phòng đẻ.
- Bóp bóng oxy 100% qua mặt nạ.
- Đặt nội khí quản thở máy áp lực 20-30cmH,O.
- Thăng bằng kiềm toan.
- Kháng sinh.
- Chống phù não.
- Nuôi dưỡng.
6.3. Bệnh màng trong
6.3.1. Lâm sàng
- Bệnh thường gặp 30% ở trẻ non tháng, vì tổ chức phổi chưa trưởng thành, chưa sản xuất được surgactant làm các phế nang bị xẹp và chiếm 1% các bệnh sơ sinh nói chung. Ở trẻ trai nhiều hơn trẻ gái (B. Salle). Trẻ non tháng, thấp cân, tỉ lệ mắc bệnh càng cao hơn và tử vong giảm dần theo thời gian xuất hiện.

- Tím tái.
- Khó thở, rên rỉ, nhịp thở nhanh trên 80 lần/phút.
- Chỉ số Silverman cao > 5.
- Rì rào phế nang kém.
- Nếu không được điều trị, sau vài giờ trẻ vật vã, thở chậm dần, cơn ngừng thở kéo dài, truy tim mạch và tử vong.
6.3.2. X-quang lồng ngực
Phổi có những hình ảnh đặc biệt thể hiện trên phim theo từng giai đoạn.
- Giai đoạn 1: hình ảnh ứ khí trong các nhánh phế quản lớn.
- Giai đoạn 2: hình ảnh lấm tấm các hạt mờ rải rác 2 phế trường.
- Giai đoạn 3: hình ảnh mang lưới cả hai phổi do các tổ chức kẽ bị phù.
- Giai đoạn 4: phổi mờ đều không phân biệt rõ bờ tim do các phế nang bị xẹp, khí không vào được phế nang.
6.3.3. Điều trị
- Thở oxy qua lều: 0,5-1 lít/phút.
- Đặt nội khí quản thở máy với PEEP từ +1 đến +4.
- Truyền huyết thanh tĩnh mạch: 60-150ml/kg/ngày (tuỳ theo lượng ăn của trẻ).
- Chống toan bằng dung dịch natri bicarbonat theo công thức:
X mEq= 0,3 x BE x P
- P: kg cơ thể
- BE: kiềm dư
- Chống nhiễm khuẩn.
- Chống rối loạn thân nhiệt.
6.3.4. Diễn biến
- Trước đây bệnh này tử vong 100% trong vòng 24 giờ, ngày nay nhờ có các tiến bộ khoa học như surgactant nhân tạo, máy hô hấp nhân tạo nên đã cứu sống được 70-80% trẻ bị bệnh, tiến triển tốt thì các dấu hiệu suy hô hấp giảm dần, các màng trong được thực bào đến phá huỷ, các tế bào phế nang phục hồi, trưởng thành dần và sản xuất được surfactant, dung tích khí dự trữ cơ năng của phổi được hoàn thiện. Muốn trẻ bình phục tốt thì phải phát hiện sớm, điều trị kịp thời ở gai đoạn 1 và 2 của bệnh, tránh sang giai đoạn 3 và 4 vì trẻ thường tử vong ở hai giai đoạn này.
6.3.5. Phòng bệnh
- Hạn chế trẻ đẻ non.
- Giảm tình trạng ngạt sau đẻ.
- Mẹ có nguy cơ đẻ non nên cho uống hoặc tiêm bắp dexamethson 5mg/12 giờ x 2 ngày trước đẻ (theo Liggins và Howie).
6.4. Nhiễm khuẩn phổi (viêm phổi)
- Đến nay viêm phổi vẫn còn gặp nhiều ở sơ sinh, nguyên nhân do các vi khuẩn như Listeria, các vi khuẩn gram (-)... Nhiễm khuẩn có thể từ trước, trong và sau đẻ, liên quan đến thời gian vỡ ối. Theo Mellwaine có tỉ lệ như sau:
- Vỡ ối > 6 giờ: 33% trẻ bị nhiễm khuẩn phổi.
- Vỡ ối > 12 giờ: 51,7 % trẻ bị nhiễm khuẩn phổi.
- Vỡ ổi > 24 giờ: 90% trẻ bị nhiễm khuẩn phổi.
- Trẻ có thể bị lây nhiễm do điều kiện môi trường hoặc do dụng cụ y tế và người chăm sóc.
- Lâm sàng: trẻ quấy khóc, bú yếu, nhịp thở nhanh, khó thở, sốt hoặc không, có ran ẩm nhỏ hạt rải rác hai phế trường.
- X-quang lồng ngực: có hình ảnh viêm phế quản phổi hai bên, thường tổn thương bên phải sớm và nặng hơn.
- Điều trị: sử dụng kháng sinh phổ rộng và có hiệu quả với cả hai loại gram (-) và (+).
- Tiến triển: phần lớn trường hợp khỏi nếu phát hiện sớm và điều trị kịp thời vẫn còn trường hợp nặng, điều trị dai dẳng, suy hô hấp kéo dài và tử vong.
VII. VIÊM RUỘT HOẠI TỬ SƠ SINH
Hay xảy ra trên trẻ em bị ngạt sau đẻ, trẻ non tháng và trẻ kém phát triển trong tử cung ở ngày thứ 5 hoặc 3 tuần sau đẻ. 8
7.1. Dấu hiệu lâm sàng
- Nôn trớ, ứ đọng cặn dạ dày.
- Trướng bụng, dấu hiệu rắn bò.
- Ỉa phân đen hoặc lẫn máu đỏ.
- Tình trạng toàn thân suy sụp, da tái xám, rối loạn thân nhiệt, rối loạn vận mạch.
7.2. Xét nghiệm
- Máu: tiểu cầu giảm.
- Phân: có máu trong phân.
- X-quang: giãn quai ruột, có thể có hình ảnh tắc ruột.
- Điển hình: có bóng hơi thành ruột.
- Vi trùng: Cấy máu: dương tính
- Cấy phân: E.coli, Klebsiella.
- Astrup: toan chuyển hoá.
7.3. Điều trị
- Dẫn lưu dịch dạ dày.
- Dừng hoàn toàn thức ăn theo đường tiêu hoá.
- Nuôi dưỡng bằng đường tĩnh mạch.
- Kháng sinh toàn thân hai loại:
- Cephalosporin thế hệ 3.
- Aminozit.
- Chống toan (nếu có).
- Truyền khối tiểu cầu.
- Truyền máu.
7.4. Tiến triển
- Tỉ lệ tử vong cao >50%.
- Biến chứng thủng ruột phải can thiệp phẫu thuật thì tử vong rất cao.
- Trong trường hợp biến chuyển tốt thì sự ăn trở lại chậm chạp và khó khăn.
- Sau khi khỏi bệnh có 25% hẹp ruột thứ phát.
7.5. Phòng bệnh
- Giảm đẻ non, kém phát triển trong tử cung.
- Tránh tình trạng thiếu oxy trong và sau đẻ.
- Ăn sữa mẹ sớm.
- Vệ sinh sạch sẽ, tránh nhiễm khuẩn.
CÁC PHƯƠNG PHÁP ĐÌNH CHỈ THAI NGHÉN
I. ĐẠI CƯƠNG
Đình chỉ thai nghén là việc sử dụng một phương pháp nào đó có thể là thủ thuật, phẫu thuật hay thuốc để kết thúc sự mang thai, đưa các sản phẩm của thai nghén ra khỏi đường sinh dục của người mẹ.
Người ta có thể tiến hành việc đình chỉ thai nghén ở bất kỳ tuổi thai nào, việc lựa chọn thời điểm tuỳ thuộc vào lý do phải đình chỉ thai nghén. Có rất nhiều lý do dẫn đến việc đình chỉ thai nghén. Việc đình chỉ thai nghén trong vòng 12 tuần chủ yếu là do có thai ngoài ý muốn, có một số ít trường hợp do bệnh lý của người mẹ không cho phép duy trì thai nghén và một số trường hợp do bệnh lý của bào thai. Vào thời điểm 3 tháng giữa, chủ yếu vẫn là do thai ngoài ý muốn mà chưa phát hiện được trong 3 tháng đầu, một số ít trường hợp do bệnh của mẹ và các dị dạng thai. Ở thời điểm 3 tháng cuối, lúc này thai đã có thể nuôi được, đình chỉ thai nghén là để cứu con, cứu mẹ khi mà việc tiếp tục duy trì thai nghén bất lợi cho thai, cho mẹ hoặc cho cả hai.
II. ĐÌNH CHỈ THAI NGHÉN TRONG 3 THÁNG ĐẦU
2.1. Hút thai bằng bơm Kartmann
- Bơm Kartmann là một bơm bằng nhựa có dung tích 60ml, ở đầu có van hãm, có loại 1 van và 2 van. Loại 1 van dùng với các ống hút cỡ nhỏ 4-6mm đường kính; loại 2 van dùng với các ống hút cỡ to hơn 7-12mm, có bộ phận hãm piston để tạo áp lực âm. Các loại ống hút bằng nhựa có đường kính từ 4-12mm, phía đầu ống 2 cửa số ở hai phía đối diện nhau với các ống nhỏ, các ống to chỉ có 1 cửa số và có các đầu nối với bơm. Phương pháp này mới áp dụng ở một số cơ sở và dùng cho đình chỉ thai nghén không phải lý do bệnh lý.
2.1.1. Hút thai bằng bơm Kartmann 1 van
(không dùng từ "Hút điều hòa kinh nguyệt" đã cấm)
- Dùng để hút khi chậm kinh dưới 2 tuần (6 tuần vô kinh) cần phải có chẩn đoán chắc chắn là đã có thai ở trong tử cung (bằng siêu âm, thử hCG).
- Kỹ thuật:
- Giảm đau: gây tê cổ tử cung bằng cách tiêm vào vị trí 4 và 8 giờ mỗi bên 5ml xylocain 1%. Dùng thuốc giảm đau toàn thân như: Dolacgan, Seduxen, morphin....
- Sát trùng âm hộ, âm đạo, cổ tử cung và trải khăn vô khuẩn.
- Cặp cổ tử cung chỗ 12 giờ bằng Pozzi.
- Đo buồng tử cung, không nong cổ tử cung.
- Đưa ống hút vào chạm đáy tử cung.
- Lắp bơm Kartmann vào ống, mở hãm.
- Xoay ống hút quanh trục để hút khắp buồng tử cung.
- Nếu đầy bơm hút thì tháo ra, bơm bỏ tổ chức, rồi hút lại.
- Thử giải phẫu bệnh lý tổ chức hút ra.
- Theo dõi sau hút 1 giờ tại cơ sở y tế.
- Dùng kháng sinh toàn thân 5 ngày (uống).
- Khám lại sau 1 tuần.
2.1.2. Hút thai bằng bơm Kartmann 2 van
- Dùng để hút các thai to, từ 7-12 tuần vô kinh.
- Về kỹ thuật cơ bản giống như hút thai nhỏ, chỗ khác là phải nong rộng cổ tử cung để có thể dùng các ống hút to hơn.
2.2. Nạo thai
- Đây là phương pháp được dùng từ lâu và là phương pháp vẫn còn phổ biến ở nhiều nơi khi việc dùng bơm Kartmann chưa được triển khai và dùng cho phá thai bệnh lý.
- Giảm đau: cần được quan tâm đặc biệt khi nạo thai do các bệnh lý của người mẹ, khi cần thiết có thể phải gây mê toàn thân để tránh biến cố cho mẹ. thuật.
- Sát trùng và trải khăn vô trùng, bàng quang phải rỗng khi làm thủ
- Cặp cổ tử cung bằng Pozzi chỗ 12 giờ, kéo cổ tử cung xuống thấp.
- Gây tê cổ tử cung.
- Nong cổ tử cung bằng nong Hegar từ số 5-12.
- Dùng kìm hình tim gắp các tổ chức rau và thai.
- Nạo lại bằng thìa.
- Xác định đã nạo sạch buồng tử cung bằng: tiếng kêu tử cung khi nạo (như dao cạo trên giấy), nạo ra bọt hồng khi còn tổ chức rau hoặc bằng siêu âm.
2.3. Đình chỉ thai nghén bằng thuốc (đã và đang dùng hiện nay)
- Dùng prostaglandin: hiện nay nhiều nước trên thế giới sử dụng prostaglandin đường uống (cytotec) phối hợp với RU 486 để phá thai đến 49 ngày vô kinh.
- RU 486: là thuốc kháng progesteron, bản chất là 17 nor-steroid, nó cạnh tranh với progesteron, trên các trục thể của nó tại nội mạc tử cung và ảnh hưởng đến sự tổng hợp progesteron.
- Cách dùng: dùng 600mg RU 486 bằng đường uống, theo dõi trong vòng 30 phút, sau đó cho bệnh nhân về, 2 ngày sau dùng 400mcg misoprostol (cytotec) theo dõi sự sẩy thai tự nhiên.
2.4. Các biến chứng và theo dõi sau phá thai 3 tháng đầu
- Chảy máu trong và sau nạo: nguyên nhân là do thủng tử cung, sót tổ chức.
- Nhiễm khuẩn: do sót tổ chức và không đảm bảo vô khuẩn khi làm thủ thuật.
- Choáng trong khi làm thủ thuật: có thể do đau khi nong, thủng hoặc chảy máu.
- Sau nạo, hút cần theo dõi sát tình trạng toàn thân, sự ra máu âm đạo để phát hiện sớm các biến chứng.
III. ĐÌNH CHỈ THAI NGHÉN 3 THÁNG GIỮA
Có nhiều phương pháp được áp dụng, nhưng sau một thời gian ngắn, một số phương pháp tỏ ra không hiệu quả nên hiện nay còn một vài phương pháp sau:
3.1. Phương pháp đặt túi nước ngoài buồng ối (Kovacs cải tiến) nay cũng ít dùng
- Đây là phương pháp chủ yếu được dùng ở nước ta từ nhiều năm qua, áp dụng cho việc đình chỉ thai nghén không phải là bệnh lý với tuổi thai từ 18-24 tuần (chiều cao tử cung từ 16-20cm).
- Dùng 1 sonde Nélaton cỡ 18 luồn vào trong 1 capot, buộc cố định cổ túi vào sonde, đặt vào buồng tử cung (ngoài buồng ối). Bơm vào túi 500ml huyết thanh mặn 0,9%, cho kháng sinh toàn thân và chờ cơn co tử cung xuất hiện. Sau 12 giờ, tháo nước và rút túi. Truyền nhỏ giọt oxytocin để tăng cường cơn co tử cung nếu cần thiết, thai sẽ sẩy tự nhiên giống như một cuộc đẻ. Sau khi thai và rau ra, kiểm soát lại buồng tử cung bằng tay hoặc nạo lại bằng dụng cụ.
- Biến cố là nhiễm trùng do đặt vật lạ vào buồng tử cung nhất là sau khi vỡ ối, chảy máu do bong rau, cổ tử cung không mở được. Khi có các biến cố cần phải lấy thai và rau ra nhanh bằng nong và gắp thai.
3.2. Phương pháp dùng thuốc (nay đã áp dụng phổ biến)
- Dùng postaglandin (Cytotec) đường uống hoặc đặt âm đạo với liều 100- 200mcg mỗi 6 giờ một lần. Theo dõi đến khi thai và rau ra như cuộc đẻ non, sau đó làm sạch buồng tử cung bằng tay hoặc nạo lại bằng dụng cụ.
3.3. Phương pháp nong và gắp sau khi đã làm mềm cổ tử cung bằng Cytotec (đang được nghiên cứu)
- Đối với các thai từ 13-18 tuần, trước đây phải chờ đợi do không thể nong và nạo được mà dùng túi nước thì ít kết quả. Ngày nay người ta dùng 400mcg cytotec đặt âm đạo hoặc ngậm trong má để làm mềm (đôi khi mở) cổ tử cung. Sau đó nong thêm và gắp, nạo bằng bộ dụng cụ chuyên biệt.
4. Mổ lấy thai hoặc cắt tử cung bán phần cả khối
- Khi tình trạng bệnh lý của người mẹ không cho phép áp dụng các phương pháp nêu trên, có thể phải mổ lấy thai hoặc mổ cắt tử cung bán phần cả khối nếu mẹ không còn nhu cầu sinh đẻ và có chỉ định y khoa vì sức khỏe và cuộc sống của bà mẹ.
IV. ĐÌNH CHỈ THAI NGHÉN TRONG 3 THÁNG CUỐI
4.1. Gây chuyển dạ
4.1.1. Dùng oxytocin truyền nhỏ giọt
- Đây là phương pháp được áp dụng từ lâu và đến bây giờ vẫn là phương pháp thông dụng. Trước khi quyết định gây chuyển dạ cần đánh giá tỉ mỉ về tình trạng mẹ, thai nhi, chỉ số Bishop.
- Dùng 5 đơn vị oxytocin pha trong 500ml huyết thanh ngọt đẳng trương truyền nhỏ giọt tĩnh mạch. Khởi đầu có thể từ 5-10 giọt/phút, rồi tăng dần mỗi 15 phút theo sự đáp ứng (cơn co tử cung) của tử cung, điều chỉnh để đạt được 3 cơn co trong 10 phút. Nếu có điều kiện nên dùng monitor sản khoa để theo dõi.
- Bấm ối: có thể bấm ối trước khi truyền oxytocin nhưng thường người ta bấm ối sau khi cổ tử cung đã mở 3cm. Khi đó chắc chắn cuộc chuyển dạ đã được khởi phát và hạn chế được nguy cơ nhiễm trùng.
- Thời gian theo dõi: tuỳ thuộc vào sự tiến triển và các biến cố xảy ra trong chuyển dạ. Nhưng việc truyền oxytocin ít khi kéo dài quá 10 giờ.
4.1.2. Dùng misoprostol (cytotec)
- Với nhiều ưu điểm đặc biệt là cải thiện chỉ số Bishop trước khi gây cơn co tử cung cho nên nhiều tác giả dùng liều thấp 25mcg cytotec đặt âm đạo 4-6 giờ trước khi cho truyền oxytocin hoặc cho dùng liều cytotec cao hơn 50-100mcg để gây cơn co tử cung.
4.2. Mổ lấy thai
- Gây mê nội khí quản hoặc gây tê tuỷ sống, gây tê ngoài màng cứng. Gây mê tĩnh mạch và gây tê tại chỗ hiện nay không dùng nữa.
- Mổ bụng theo đường trắng giữa dưới rốn hoặc đường Pfanmenstiel qua các lớp vào ổ bụng.
- Bọc hai mép vết mổ để cách ly thành bụng với ổ bụng, chèn 3 gạc lớn vào ổ bụng ở hai bên và phía đáy tử cung.
- Mở và bóc tách phúc mạc đoạn dưới, mổ ngang đoạn dưới tử cung.
- Lấy thai khỏi buồng tử cung, cặp cắt rốn và giao cho người đón cháu.
- Đỡ rau, lau sạch buồng tử cung bằng gạc.
- Khâu phục hồi cơ đoạn dưới một lớp mũi rời bằng chỉ tiêu. Có thể dùng đường khâu vắt, chú ý không khâu vào niêm mạc tử cung.
- Phủ lại phúc mạc.
- Lấy 3 miếng gạc lớn ra, lau sạch ổ bụng, kiểm tra hai phần phụ.
- Đóng thành bụng 3 lớp, phúc mạc bằng chỉ tiêu, cân bằng chỉ không tiêu hoặc tiêu chậm da bằng chỉ không tiêu hoặc đóng trong da bằng chỉ tiêu.
- Lấy sạch máu và sát khuẩn âm đạo.
- Cho kháng sinh tiêm toàn thân trong 5-7 ngày, có thể dùng kháng sinh dự phòng.
Tổng hợp các bài giảng chuyên ngành truyền nhiễm bệnh viện 103 - Học Viện Quân Y

Mang thai và sinh nở cũng như là các yếu tố khác như tuổi tác, béo phì, thường xuyên nâng vật nặng và tình trạng ho mãn tính sẽ làm cho các cơ sàn chậu suy yếu. Vậy cần làm thế nào để khắc phục?

Việc tập thể dục nhịp điệu giúp cải thiện hệ thống tim mạch (tim, phổi và mạch máu) và duy trì sự săn chắc của cơ bắp.

Các hóa chất trong nhiều sản phẩm vệ sinh thông thường có thể gây hại cho khả năng sinh sản.

Viên đặt phụ khoa sẽ cho hiệu quả điều trị bệnh phụ khoa nhanh hơn so với các loại thuốc đường uống.
Phụ nữ trên 21 tuổi nên đi khám phụ khoa định kỳ, tương tự như khám sức khỏe tổng quát. Tuy nhiên, một số trường hợp sẽ cần khám phụ khoa thường xuyên hơn.
- 1 trả lời
- 635 lượt xem
Em sinh thường và đang nuôi con bằng sữa mẹ. Bé được hơn 1 tháng rồi mà vết khâu tầng sinh môn của em vẫn bị đỏ ngứa, viêm nhiễm rất khó chịu. Đi khám, bs cho uống kháng sinh Amoxycilin 500mg. Nhưng em cũng ngại dùng vì sợ thuốc này bài tiết vào sữa, ảnh hưởng đến em bé?
- 1 trả lời
- 505 lượt xem
Bị giang mai giai đoạn 2 kín, em đã chữa được 1 năm và kết quả đang là 1/500 ạ. Giờ, em có thể mang thai lại mà không gây hại gì cho em bé không ạ? Mong bs chỉ giúp xem em phải làm gì để an toàn cho bé ạ?!
- 0 trả lời
- 2503 lượt xem
Em có vài vấn đề muốn hỏi lắm ạ. Chuyện là hôm qua em có đi khám thai do đau bụng, thai e đã 32 tuần. Nhưng thấy nhiều mom được kiểm tra não bé và kiểm tra gì nhiều lắm ở tuần 30 - 34 sao em không được bác sĩ chỉ định nhỉ, với lại em có kết quả xét nghiệm nước tiểu như này, không biết có phải bị viêm phụ khoa không ạ? Bác sĩ không cho em thuốc hay nói gì cả. Em thai IVF, bị suy giáp, thấy khó chịu ở âm đạo. Huyết áp em bình thường 120/70; em không phù, không ra dịch, lúc khám trong thì bác sĩ đưa tay vào thì có ra dịch trắng đục, còn bình thường em không ra dịch, không hôi luôn.
- 0 trả lời
- 614 lượt xem
Bị bệnh phụ khoa có thai được không ạ ? Phải làm sao để dễ thụ thai nhất thưa bác sĩ
- 1 trả lời
- 670 lượt xem
Mới kết hôn được 2 tháng, em muốn khám bản thân mình xem có đủ khả năng mang bầu không? Mong được bs tư vấn cho em nên khám ở khoa nào của Bv và chi phí khám khoản bao nhiêu ạ?












