Đã cắt tử cung có còn nguy cơ ung thư buồng trứng không?
 Đã cắt tử cung có còn nguy cơ ung thư buồng trứng không?
Đã cắt tử cung có còn nguy cơ ung thư buồng trứng không?
Ung thư buồng trứng và cắt tử cung
Nhiều người cho rằng trong quá trình phẫu thuật cắt tử cung thì buồng trứng cũng sẽ bị cắt bỏ nên sau phẫu thuật sẽ không còn nguy cơ mắc bệnh ung thư buồng trứng nữa. Tuy nhiên, trên thực tế thì trong nhiều trường hợp cắt tử cung, một hoặc cả hai buồng trứng vẫn được giữ nguyên. Mặc dù việc cắt đi tử cung sẽ làm giảm nguy cơ mắc ung thư buồng trứng nhưng không phải là ngăn chặn được hoàn toàn.
Ung thư buồng trứng là bệnh ung thư phát sinh từ các tế bào của buồng trứng. Buồng trứng là cơ quan tạo ra trứng và sản xuất các nội tiết tố nữ là estrogen cùng progesterone. Trong hầu hết các trường hợp, ung thư buồng trứng đều bắt đầu trong các tế bào biểu mô – tế bào bao phủ bề mặt ngoài của buồng trứng. Ngoài ra, ung thư cũng có thể xảy ra từ bên trong các tế bào mầm – tế bào tạo ra trứng hoặc trong các tế bào mô đệm – tế bào sản xuất hormone của buồng trứng.
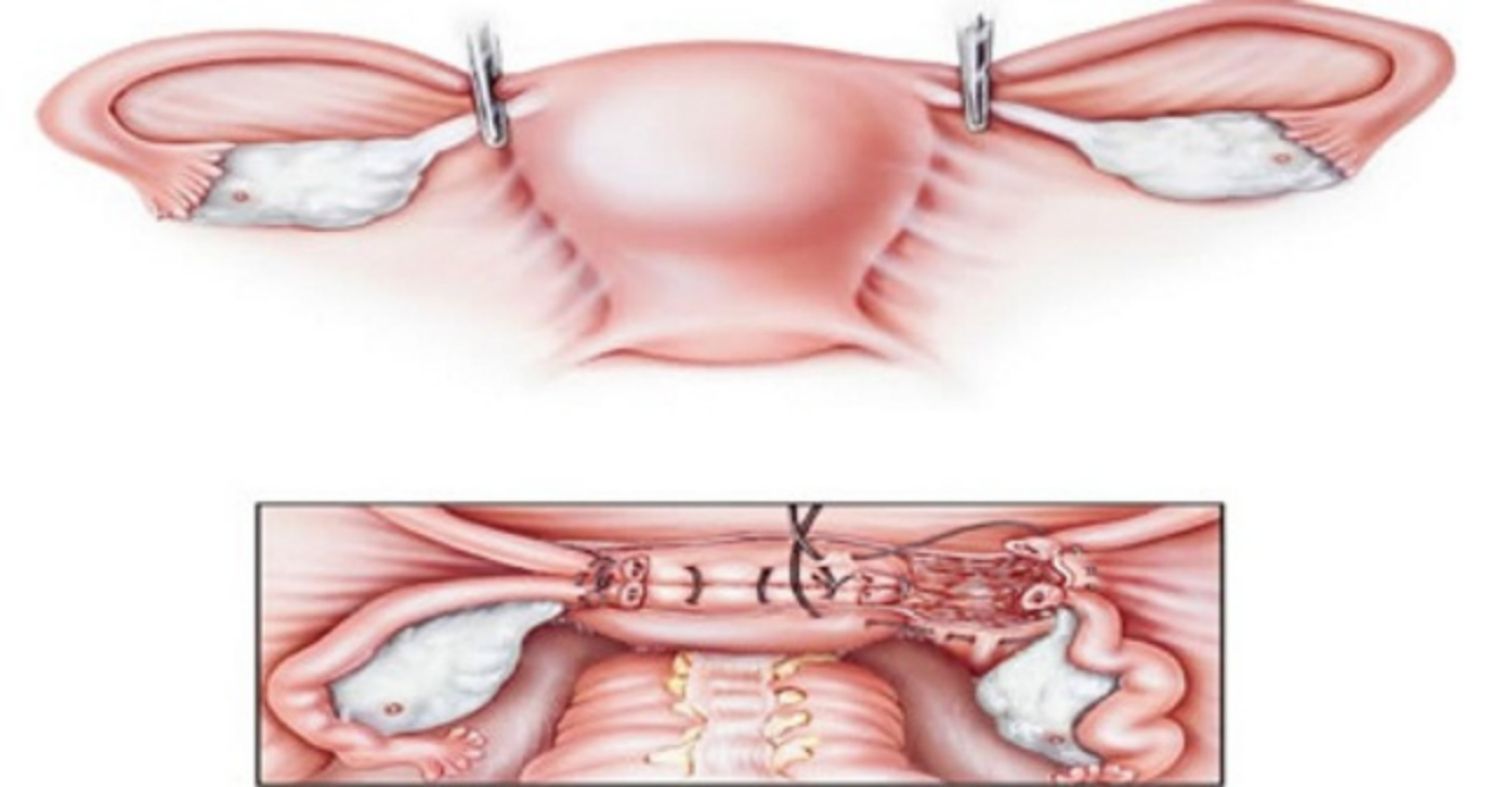
Cắt tử cung là một quy trình phẫu thuật trong đó tử cung được cắt bỏ. Có nhiều loại cắt tử cung khác nhau, gồm có:
- Cắt tử cung bán phần: tử cung được cắt bỏ nhưng vẫn giữ nguyên cổ tử cung
- Cắt tử cung toàn phần: tử cung và cổ tử cung đều bị cắt bỏ
- Cắt tử cung triệt căn: tử cung và cổ tử cung được cắt bỏ cùng với các mô ở cả hai bên của cổ tử cung và phần trên của âm đạo.
Trong cả ba loại cắt tử cung này thì buồng trứng đều được giữ nguyên.
Các loại cắt tử cung và nguy cơ ung thư buồng trứng
Theo Hiệp hội Ung thư Hoa Kỳ (American Cancer Society - ACS), phẫu thuật cắt tử cung (ngay cả khi buồng trứng được giữ nguyên) có thể làm giảm 1/3 nguy cơ ung thư buồng trứng. Đôi khi các ống dẫn trứng và cả hai buồng trứng đều được cắt đi trong quá trình cắt tử cung. Quy trình phẫu thuật này được gọi là cắt buồng trứng – vòi trứng.
Khi không có buồng trứng thì nguy cơ mắc ung thư buồng trứng sẽ thấp hơn nhưng cũng chưa phải là bằng 0. Đó là bởi vì các tế bào buồng trứng có thể di chuyển đến đáy chậu - khu vực giữa âm đạo và hậu môn. Nếu sự di chuyển này diễn ra từ trước khi buồng trứng bị cắt bỏ thì những tế bào đó sẽ vẫn ở lại sau khi phẫu thuật và có thể trở thành ung thư. Nếu vậy thì sẽ vẫn được coi là ung thư buồng trứng ngay cả khi buồng trứng đã không còn. Ung thư cũng có thể phát triển từ các tế bào trong phúc mạc – lớp mô bao phủ bề mặt của ổ bụng và mặc dù đây không phải là ung thư buồng trứng nhưng cũng hoạt động giống như ung thư buồng trứng và cũng được điều trị theo cách tương tự.
Cắt buồng trứng dự phòng
Một số phụ nữ có khuynh hướng di truyền mắc ung thư buồng trứng. Trong những trường hợp này thì cần thực hiện các biện pháp phòng ngừa. Một trong số các biện pháp đó là cắt buồng trứng, được gọi cắt buồng trứng dự phòng.
Mặc dù khi không có buồng trứng thì vẫn có nguy cơ mắc bệnh ung thư nhưng nguy cơ sẽ được giảm đi đáng kể. Với những người mang đột biến gen BRCA1 hoặc BRCA2 (đột biến gen làm tăng nguy cơ ung thư buồng trứng) thì việc phẫu thuật cắt buồng trứng dự phòng có thể làm giảm nguy cơ đi từ 80 đến 90%. Những phụ nữ mang các đột biến gen này còn có nguy cơ cao mắc bệnh ung thư vú. Do đó, việc cắt bỏ buồng trứng trước khi mãn kinh cũng có thể làm giảm nguy cơ ung thư vú dương tính hormone.
Các triệu chứng của ung thư buồng trứng
Cho dù thực hiện loại cắt tử cung nào thì cũng vẫn nên đi khám định kỳ. Tuy nhiên, hiện chưa có phương pháp sàng lọc định kỳ nào để chẩn đoán ung thư buồng trứng. Các dấu hiệu ban đầu của ung thư buồng trứng thường không rõ ràng nhưng một số dấu hiệu thường gặp nhất gồm có:
- Chướng bụng
- Ăn không ngon miệng
- Cảm thấy nhanh no dù chưa ăn nhiều
- Đi tiểu nhiều
- Người mệt mỏi
- Ợ nóng hoặc đau bụng
- Đau lưng
- Đau khi quan hệ tình dục
- Táo bón
Khi nguyên nhân là do ung thư buồng trứng thì những triệu chứng này sẽ không đáp ứng với các phương pháp điều trị thông thường và cũng không tự hết giống như những hiện tượng vẫn thường gặp hàng ngày. Khi có những triệu chứng bất thường thì cần đi khám ngay. Càng phát hiện và điều trị bệnh từ sớm thì tiên lượng sẽ càng khả quan.
Phụ nữ nên đi khám phụ khoa định kỳ nhưng những khối u nhỏ trong vùng chậu sẽ rất khó bị phát hiện khi sờ nắn. Sẽ cần các phương pháp chẩn đoán hình ảnh, chẳng hạn như siêu âm đường âm đạo hoặc chụp cộng hưởng từ MRI để phát hiện khối u. Ngoài ra có thể cần làm xét nghiệm máu tìm CA-125 - kháng nguyên liên quan đến khối u.
Tuy nhiên, cách duy nhất để xác nhận chẩn đoán ung thư buồng trứng là sinh thiết buồng trứng.
Số liệu về ung thư buồng trứng
Theo Viện Ung thư Quốc gia Hoa Kỳ (NCI), nguy cơ mắc ung thư buồng trứng trung bình của một phụ nữ là 1.38%. Nguy cơ sẽ cao hơn ở những phụ nữ mang đột biến gen BRCA1 và BRCA2. Khoảng 39% phụ nữ mang đột biến gen BRCA1 và 11 đến 17% người mang đột biến gen BRCA2 bị ung thư buồng trứng trước tuổi 70.
Rất nhiều yếu tố ảnh hưởng đến tiên lượng khi mắc bệnh. Một trong số đó là giai đoạn ở thời điểm chẩn đoán. Tỷ lệ sống tương đối 5 năm ở tất cả các giai đoạn của ung thư buồng trứng là 44% (theo ACS). Khi được chẩn đoán và điều trị ở giai đoạn đầu thì tỷ lệ sống tương đối 5 năm có thể lên đến 92%. Tuy nhiên, chỉ có khoảng 15% trường hợp ung thư buồng trứng được phát hiện ở giai đoạn 1. Đó là lý do tại sao việc nhận biết các dấu hiệu ung thư buồng trứng và đi khám kịp thời là điều rất quan trọng.

Cũng như các bệnh ung thư khác, nguy cơ mắc ung thư buồng trứng tăng lên theo tuổi tác.

Đôi khi phụ nữ cần cắt bỏ buồng trứng vì một số lý do như u nang buồng trứng hay ung thư buồng trứng.

Vì một vài lý do mà nhiều phụ nữ cần phải phẫu thuật cắt đi buồng trứng, có thể là một hoặc cả hai bên.
Ung thư buồng trứng có các dấu hiệu cảnh báo nhưng các triệu chứng khi bệnh mới chỉ ở giai đoạn đầu thường không rõ ràng và rất dễ bị bỏ qua. Do đó, chỉ có khoảng 20% trường hợp ung thư buồng trứng được phát hiện ở giai đoạn đầu.

Khi bị chẩn đoán mắc ung thư buồng trứng, có lẽ điều đầu tiên nhiều phụ nữ nghĩ đến là có chữa khỏi được không và mình còn sống được bao lâu.














