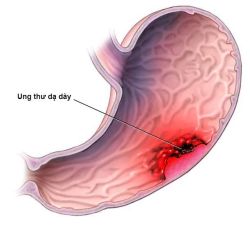
Ung thư dạ dày - Bệnh viện Hoàn Mỹ Sài Gòn

I. Đại Cương:
Ung thư dạ dày (UTDD) là loại ung thư gây tử vong đứng hàng thứ 2 trên thế giới. Nhiều quốc gia Châu Á như Hàn Quốc, Trung Quốc, Đài Loan, Nhật Bản có tỉ lệ ung thư dạ dày rất cao.
Ung thư dạ dày (UTDD) là nguyên nhân gây tử vong do ung thư hàng đầu ở nam và là nguyên nhân thứ 3 gây tử vong do ung thư ở nữ trong những năm đầu 1940. Năm 2007có 21.260 trường hợp ung thư dạ dày mới (13.000 nam; 8.260 nữ) được chẩn đoán ở Mỹ, và 11.210 người (6.610 nam; 4.600 nữ) tử vong vì bệnh khiến UTDD được xếp thứ 14 về xuất độ ở nước này. Tuổi trung bình bị UTDD ở Mỹ là 70 đối với nam và 74 với nữ. Ở Mỹ người gốc châu Á và người ở các đảo trên Thái Bình Dương có tỉ lệ mắc UTDD cao nhất, sau đó đến người da đen, người gốc Tây Ban Nha, người da trắng, người da đỏ và các sắc dân Inuit.
Ung thư dạ dày hiện vẫn còn là một bệnh khó điều trị ở các nước phương Tây, chủ yếu do đa số bệnh nhân đến khám khi bệnh đã tiến triển quá xa. Ngay cả khi bệnh nhân đến khám ở giai đoạn tốt nhất và đã được phẫu thuật cắt bỏ triệt để, tử vong vẫn thường xảy ra khi bệnh tái phát. Hai cuộc nghiên cứu gần đây đã chứng minh tỉ lệ sống sót được cải thiện khi điều trị hỗ trợ thêm, một nghiên cứu ở Mỹ sử dụng hoá xạ trị và một ở Châu Âu dùng hoá trị trước và sau phẫu thuật.
Hiện đang có những nghiên cứu tích cực về sinh học phân tử trong cơ chế sinh ung thư, sinh học của khối u, về vấn đề đáp ứng với điều trị. Bài viết này xin không đề cập đến những khía cạnh kể trên mà chỉ tập trung vào vấn đề xử lý lâm sàng, do đó rất cần nắm vững về giải phẫu học của dạ dày.
Dạ dày khởi đầu từ đường nối dạ dày thực quản và kết thúc ở tá tràng. Dạ dày gồm 3 phần. Phần cao nhất là tâm vị, phần lớn nhất ở giữa là thân vị. Phần xa của dạ dày là môn vị, nối với tá tràng. Các vùng giải phẫu này khác nhau về mặt mô học. Tâm vị chứa chủ yếu các tế bào tiết mucin. Thân vị chứa chủ yếu tế bào mucoid, tế bào chủ (chief cells) và tế bào thành, trong khi môn vị bao gồm các tế bào sản xuất mucus và tế bào nội tiết.
Thành dạ dày gồm 5 lớp từ trong ra ngoài: Lớp niêm mạc, lớp dưới niêm, lớp cơ, lớp dưới thanh mạc và lớp thanh mạc. Lớp phúc mạc của mạc nối lớn bao phủ mặt trước của dạ dày. Một phần của mạc nối bé phủ mặt sau dạ dày. Chỗ giao nhau giữa dạ dày và thực quản có ít hoặc không có lớp thanh mạc. Phần bên phải của mặt trước dạ dày tiếp giáp với thuỳ gan trái và thành bụng trước. Phần bên trái của dạ dày tiếp giáp với lách, tuyến thượng thận trái, phần trên thận trái. phần bụng của tuyến tuỵ và đại tràng ngang.
Vị trí ung thư được phân loại dựa trên liên hệ của nó với trục dài của dạ dày. Khoảng 40% ung thư phát triển ở phần dưói, 40% ở phần giữa, 15% ở phần trên, và 10% ở nhiều nơi của dạ dày. Ở Mỹ, từ hơn nửa thế kỷ qua, tần xuất ung thư và tử vong do ung thư dạ dày có giảm ở cả nam lẫn nữ. Đa số các trường hợp giảm xảy ra ở thể ruột của ung thư dạ dày. Ngoài ra, tần suất carcinom tuyến tâm vị dạ dày hiện cũng đang giảm dần. .
Việc giảm tần xuất ung thư dạ dày một phần có thể do áp dụng chế độ ăn nhiều rau quả. Dùng tủ cấp đông rộng rãi giúp giảm sử dụng muối trong bảo quản thực phẩm, giảm nhiễm độc thực phẩm do các chất sinh ung thư từ sự thối rữa của thịt không được đông lạnh- cũng góp phần trong việc hạ thấp tần suất ung thư. Muối và các thức ăn mặn có thể làm tổn thương niêm mạc dạ dày, phản ứng viêm này làm tăng tổng hợp DNA và tăng sinh tế bào.
II. Sinh bệnh học
Nắm vững hệ mạch máu nuôi dạ dày sẽ giúp hiểu rõ sự phát tán của ung thư qua đường máu. Các động mạch đến nuôi dạ dày xuất phát từ động mạch thân tạng. Động mạch dạ dày trái, một nhánh của động mạch thân tạng, cung cấp máu cho phần trên phải của dạ dày. Động mạch gan chung phân nhánh đến động mạch dạ dày phải, cung cấp máu cho phần dưới của dạ dày, và nhánh phải động mạch dạ dày mạc nối (gastroepiploic), nuôi phần dưới của bờ cong lớn.
Hiểu rõ hệ bạch mạch sẽ giúp nắm vững các vị trí nguy cơ di căn hạch của ung thư. Hệ bạch mạch của dạ dày rất phức tạp. Đường bạch mạch chủ yếu nằm dọc trục thân tạng. Đường dẫn lưu phụ chạy dọc cuống lách, nhóm hạch trên tuỵ, nhóm hạch cửa gan và các nhóm hạch vùng dạ dày tá tràng.
III. Tần số xuất hiện
1. Ở Mỹ
Tử vong do ung thư dạ dày đứng hàng thứ bảy trong các ung thư ở Mỹ. Trên 22.000 ca mới được chẩn đoán mỗi năm, trong số đó 11.430 ca được dự báo sẽ tử vong. Trong năm 2007, 21.260 ca mới (13.000 nam; 8.260 nữ) đã được chẩn đoán, và 11.210 bệnh nhân (6.610 nam; 4.600 nữ) chết vì bệnh này.
2. Quốc tế
Carcinom tuyến dạ dày đứng hàng thứ 2 trên toàn thế giới. Năm 2001, 850.000 người mắc bệnh, và 522.000 nam , 328.000 nữ chết vì ung thư dạ dày. Theo số liệu của Tổ Chức Y Tế Thế Giới, các loại ung thư thường gặp nhất trên thế giới là phổi (12.3%), vú (10.4%), và đại trực tràng (9.4%), và 3 ung thư gây tử vong cao nhất là phổi (17.8%), dạ dày (10.4%), và gan (8.8%). Tần số xuất hiện của bịnh biến đổi nhiều theo từng vùng địa lý trên thế giới.Tử vong nhiều nhất được ghi nhận ở Chile, Nhật, Nam Mỹ, và Liên Xô cũ.
3. Tử vong/ Bệnh tật
Tỉ lệ sống sót 5 năm sau điều trị phẫu thuật cắt bỏ dạ dày là 30-50% đối với bệnh nhân ở giai đoạn II của bệnh và 10-25% đối với giai đoạn III . Do thường có tái phát cao tại chỗ và toàn thân, một số thầy thuốc dùng thêm điều trị hỗ trợ. Tỉ lệ tử vong chu phẫu trong phẫu thuật điều trị cắt bỏ ung thư dạ dày ở các trung tâm y khoa lớn thấp hơn 3%.
4. Chủng tộc
Tỉ lệ ung thư dạ dày (UTDD) ở các nước Châu Á và Nam Mỹ cao hơn ở Mỹ. Các nước Nhật, Chile và Venezuela đã phát triển một chương trình tầm soát rất chặt chẽ để phát hiện bệnh ở giai đoạn rất sớm. Những bệnh nhân này có tiên lượng khá tốt. Thật vậy, ở nhiều nghiên cứu từ Châu Á, bệnh nhân đã được phẫu thuật ở giai đoạn II và III của bệnh có kết cuộc tốt hơn so với các bệnh nhân được xếp cùng giai đoạn ở các nước phương Tây. Nhiều tác giả gợi ý rằng điều này có thể phản ánh sự khác biệt cơ bản về mặt sinh học của bệnh khi nó biểu hiện ở phương Tây.
Ở Hoa Kỳ, các sắc dân gốc châu Á, dân ở các đảo trên Thái Bình Dương có tỉ lệ mắc UTDD cao nhất, kế đến là dân da đen, dân gốc Tây Ban Nha, dân da trắng, dân gốc da đỏ và dân Inuit.
5. Giới tính
Nam bị UTDD với tỉ lệ hơi cao hơn nữ
6. Tuổi
Thường xảy ra ở người lớn tuổi. Ở Mỹ, tuổi trung bình là 70 đối với nam và 74 đối với nữ. UTDD xảy ra ở người trẻ có lẽ là một biến thể nặng của bệnh.
III. Lâm sàng
1. Bệnh sử
Ở Mỹ khoảng 25% ca UTDD có bệnh khu trú , 31% xâm lấn tại chỗ và 32% có di căn xa;
- Ở giai đoạn sớm, bệnh thường không triệu chứng; tuy nhiên một số bệnh nhân có biểu hiện khó chịu tiêu hoá và được chẩn đoán sớm đột xuất. Khi có triệu chứng thì bệnh đã tiến triển khá xa. Bệnh nhân có thể than ăn chậm tiêu, nôn hoặc buồn nôn, khó nuốt, cảm giác đầy bụng sau khi ăn, ăn không ngon, tiêu phân đen, nôn ra máu, và sút cân.
- Các biến chứng muộn gồm tràn dịch phúc mạc và màng phổi; bít đầu ra của dạ dày, chỗ nối dạ dày thực quản, hoặc ruột non; xuất huyết dạ dày do phình vỡ tĩnh mạch thực quản hoặc tại miệng nối sau phẫu thuật; vàng da trong gan do gan to; vàng da ngoài gan; và suy kiệt do hậu quả nhịn ăn kéo dài.
2. Dấu hiệu thực thể
- Khi có dấu hiệu thực thể thì bệnh đã diễn tiến quá xa và không còn khả năng điều trị dứt điểm.
- Dấu hiệu bao gồm sờ thấy dạ dày to, gan to, di căn rốn ( hạch Sister Mary Joseph ); hạch bạch mạch to: Hạch Virchow (thượng đòn trái), hạch Irish node (nách trước); và dấu hiệu kệ Blumer (Blumer shelf) (u dạng hình kệ sách ở thành trước trực tràng). Bịnh nhân tiêu phân đen, sụt cân, xanh xao, thiếu máu.
- Các hội chứng cận ung thư như viêm da cơ, da nhiễm sắc tố đen (acanthosis nigricans), và sẩn vòng đỏ (circinate erythemas) là những biểu hiện tiên lượng xấu.
- Các bất thường khác đi kèm như viêm tắc tĩnh mạch và thiếu máu tán huyết do bệnh lý vi mạch máu (microangiopathic hemolytic anemia).
3. Nguyên nhân
Nhiều tác nhân được xem là có ảnh hưởng đến sự phát triển của UTDD, như chế độ ăn, nhiễm H.Pylori, tiền sử phẫu thuật dạ dày, thiếu máu ác tính, polyps tuyến, viêm teo niêm mạc dạ dày mãn, nhiễm phóng xạ trước đây hoặc các hội chứng di truyền. UTDD có thể bị ảnh hưởng bởi nhiều yếu tố mang tính di truyền hoặc môi trường.
- Chế độ ăn
- Chế độ ăn nhiều rau cải muối chua cay, cá khô mặn, ăn quá nhiều muối trong khẩu phần hàng ngày, thịt hun khói có kết hợp với tăng tần suất UTDD.
- Chế độ ăn nhiều rau và trái cây tươi giàu vitamin C có thể có tác dụng bảo vệ.
- Hút thuốc
- Hút thuốc kết hợp với tăng tần suất UTDD theo tỉ lệ thuận với số lượng điếu thuốc và thời gian đã hút.
- Hút thuốc tăng nguy cơ ung thư tâm vị dạ dày và ung thư ngoài tâm vị. Ngưng thuốc sớm sẽ giảm bớt nguy cơ.
- Theo kết quả của 40 cuộc nghiên cứu thì nguy cơ tăng xấp xỉ 1,5- 1,6 lần và cao hơn ở đàn ông hút thuốc.
- Nhiễm Helicobacter pylori
- Nhiễm H pylori mãn là một yếu tố có tác dụng mạnh gây UTDD.
- Trên 50% dân số thế giới bị nhiễm H pylori , nhưng số bị UTDD lại chỉ khoảng 5% mà thôi. Điều này có thể do chỉ có một dòng vi khuẩn H pylori đặc biệt gây tình trang viêm nặng nhất là gây nguy cơ ung thư. Việc biến đổi thành ác tính trên phần dạ dày bị thương tổn đòi hỏi người bệnh phải có một genotype đặc biệt của interleukin-Iβ để tăng phản ứng viêm và tăng ức chế tiết acid của dạ dày.
- Nhiễm H pylori kết hợp với viêm teo niêm mạc dạ dày mãn, bệnh nhân có tiền sử viêm dạ dày kéo dài, có nguy cơ bị UTDD tăng gấp 6 lần. Điều đáng chú ý là việc kết hợp với nhiễm vi khuẩn H. Pylori làm tăng nguy cơ đối với ung thư vùng hang vị, thân vị và đáy vị, nhưng không thấy có mối liên hệ rõ rệt với ung thư vùng tâm vị.
- Tiền sử mổ dạ dày
- Tiền sử mổ dạ dày được quy là một yếu tố nguy cơ. Lý do cơ bản là phẫu thuật phá vỡ pH bình thường của dạ dày dẫn đến những biến đổi về sinh sản và phân chia ở những tế bào trong lòng dạ dày.
- Các nghiên cứu hồi cứu chứng minh rằng một tỉ lệ nhỏ bệnh nhân cắt polyp dạ dày đã thấy có bằng chứng carcinom xâm lấn trong giải phẫu bệnh của polyp. Phát hiện này cho thấy polyps có thể là những thương tổn tiền ung thư.
- Yếu tố di truyền
- Khoảng 10% các trường hợp UTDD có nguồn gốc gia đình.
- Tác nhân di truyền trong UTDD còn chưa được chứng minh rõ ràng, cho dù đã nhận dạng được những đột biến đặc biệt trên một nhóm nhỏ bệnh nhân UTDD. Ví dụ, những đột biến của gen E-cadherin trên dòng tế bào sinh sản được phát hiện trên 50% các trường hợp UTDD typ lan toả và những gia đình có những đột biến này có sự di truyền rõ nét mang tính trội.
- Những hội chứng di truyền khác tạo điều kiện cho UTDD gồm: Ung thư đại trực tràng không do polyps, Hội chứng Li-Fraumeni, Bệnh Đa Polyps tuyến ống gia đình và Hội chứng Peutz-Jeghers.
- Virus Epstein-Barr có thể kết hợp với một dạng UTDD bất thường (<1%): carcinome dạng lympho biểu mô.
- Thiếu máu ác tính: Thiếu máu ác tính kết hợp với viêm teo niêm mạc dạ dày tiến triển và thiếu hụt yếu tố nội tại là một nguy cơ gây UTDD.
- Loét dạ dày
- UTDD có thể phát triển trên phần còn lại của dạ dày sau phẫu thuật cắt bán phần dạ dày do loét dạ dày.
- Các ổ loét dạ dày lành tính cũng có khả năng tiến triển thành ác tính.
- Béo phì gia tăng nguy cơ ung thư dạ dày.
- Nhiễm phóng xạ: Những nạn nhân sống sót sau nổ bom nguyên tử có nguy cơ UTDD tăng cao. Những người tiếp xúc với phóng xạ cũng có nguy cơ cao bị UTDD.
IV. Chẩn đoán phân biệt
- Ung thư thực quản
- Viêm thực quản
- Loét dạ dày
- Viêm dạ dày
- Viêm teo dạ dày
- Viêm dạ dày mãn
- Viêm dạ dày ruột cấp
- Lymphoma
- Ung thư ruột non.
V. Cận lâm sàng
1. Xét nghiệm
- Mục tiêu của xét nghiệm là để hỗ trợ trong việc định ra phương án điều trị tối ưu.
- Công thức máu để xác định sự thiếu máu, có thể do xuất huyết dạ dày, rối loạn chức năng gan, hoặc suy dinh dưỡng. Khoảng 30% bệnh nhân có thiếu máu
- Ion đồ và chức năng gan cần thiết để đánh giá tình trạng lâm sàng của bệnh nhân tốt hơn.
- Carcinoembryonic antigen (CEA) tăng trong 45-50% trường hợp.
- Antigen ung thư (CA) 19-9 tăng trong khoảng 20% trường hợp.
2. Chẩn đoán hình ảnh
- Nội soi thực quản dạ dày tá tràng chẩn đoán chính xác đến 95% trường hợp.
- Thủ thuật tương đối an toàn và hiệu quả này giúp ghi nhận hình ảnh màu của thương tổn.
- Thủ thuật này cũng là phương pháp hàng đầu để có được một chẩn đoán mô học của thương tổn nghi ngờ. Cần làm ít nhất 6 sinh thiết quanh ổ loét vì có thể có những biến đổi ác tính đa dạng.
- Siêu âm trong khi nội soi có thể hữu ích trong việc đánh giá độ sâu xâm nhập của tổn thương hoặc di căn sang các tổ chức lân cận.
- Chụp đối quang kép và chụp dạ dày cản quang hữu ích trong việc đánh giá sự lan rộng của thương tổn khi có triệu chứng tắc nghẽn hoặc khi u lớn ở phần gần của dạ dày khiến ống nội soi không qua được để quan sát phần xa của dạ dày (thường gặp trong u ở vùng giao nhau giữa thực quản và dạ dày). Các xét nghiệm này thường chỉ chính xác 75% và đa phần chỉ được dùng khi nội soi đường tiêu hoá trên không thể thực hiện được.
- Chụp Xquang phổi để đánh giá di căn.
- CT scan hoặc MRI vùng ngực, bụng và chậu đánh giá thương tổn tại chỗ và khả năng lan rộng của bệnh (vd, phì đại hạch bạch mạch, khà năng di căn gan).
- Siêu âm trong khi nội soi giúp xác định giai đoạn của khối u chính xác hơn trước mổ.
- Siêu âm qua nội soi ngày càng có ích để đánh giá giai đoạn bệnh khi CT không tìm được bằng chứng của T3, T4, hoặc di căn.
- Các cơ sở sử dụng hoá trị hỗ trợ đối với các trường hợp u xâm lấn nhiều tại chỗ dựa trên siêu âm qua nội soi để cải thiện việc đánh giá kết quả điều trị.
3. Giải phẫu bệnh
Adenocarcinôm dạ dày chiếm 90-95% các bệnh lý ác tính ở dạ dày. Lymphoma đứng hàng thứ hai. U mô đệm (stromal tumors) dạ dày ruột, trước kia xếp loại là u cơ trơn (leiomyoma) hoặc sarcôm cơ trơn chiếm 2% . Còn lại là Carcinoid (1%), adenoacanthoma (1%), và carcinom tế bào lát (1%).
Adenocarcinom dạ dày được phân loại thành dạng ống (tubular), dạng u nhú (papillary), dạng nhầy (mucinous), hoặc tế bào nhẫn (signet-ring cells), và dạng không biệt hoá (undifferentiated lesions).
- Các mẫu mô bệnh lý còn được phân loại theo hình thể bên ngoài. Các nhà nghiên cứu xếp loại ung thư theo dạng loét, polypoid, xơ chai (vd linitis plastica lan toả), lan rộng bề mặt, đa ổ, hoặc adenocarcinom Barrett lạc chỗ (ectopic).
- Các nhà nghiên cứu còn xếp loại UTDD theo nhiều cách khác. Hệ thống phân loại Lauren chia giải phẫu bệnh UTDD thành 2 types. Type I (ruột) or Type II (lan toả). Hệ thống phân loại Lauren lý thú ở chỗ từng nhóm xếp theo mô tả sinh bệnh học có những khác biệt rõ nét về mặt lâm sàng .
- UTDD type I (ruột), thường kết hợp với viêm teo mãn niêm mạc dạ dày, còn giữ được cấu trúc tuyến, ít xâm nhập, bờ rõ nét. Type này thường có liên quan đến các yếu tố nguy cơ môi trường, có tính chất dịch tễ, có tiên lượng tốt hơn, và không có yếu tố gia đình..
- UTDD type II (lan toả), xâm nhập, bao gồm những đám tế bào rải rác biệt hoá kém, ranh giới không rõ rệt. Ranh giới rõ ràng giữa mô lành và mô ác tính được phẫu thuật viên đánh giá an toàn trong lúc phẫu thuật sau này khi hồi cứu lại bằng giải phẫu bệnh học cho thấy đã có tổn thương xâm lấn. Type này xâm lấn nhiều vùng lan toả của dạ dày, ít bị ảnh hưởng bởi những yếu tố môi trường và chế độ ăn, thường ác tính hơn khi gặp ở phụ nữ và thường xảy ra trên bệnh nhân tương đối trẻ . Type giải phẫu bệnh này có liên quan đến những yếu tố di truyền (như E-cadherin), nhóm máu và tiền sử ung thư trong gia đình.
3. Phân giai đoạn
Năm 2006, Uỷ Ban Phối hợp về Ung Thư Mỹ (American Joint Committee on Cancer =AJCC) giới thiệu hệ thống phân loại TNM để phân giai đoạn UTDD như sau:
- U nguyên phát
- TX – U nguyên phát (T) chưa xác định được
- T0 – Không bằng chứng u nguyên phát
- Tis – Carcinom in situ, u trong biểu mô chưa xâm lấn lamina propria
- T1 – U xâm lấn lamina propria hoặc vùng dưới niêm mạc
- T2 – U xâm lấn lớp cơ hoặc lớp dưới thanh mạc
- T3 – U xâm nhập thanh mạc ( phúc mạc tạng) nhưng chưa xâm nhập các cấu trúc chung quanh.
- T4 – U xâm nhập các cấu trúc kề cận
- Hạch tại chỗ
- NX - Hạch tại chỗ (N) chưa xác định rõ
- N0 – Chưa có di căn hạch tại chỗ
- N1 – Di căn đến 1-6 hạch tại chỗ
- N2 – Di căn đến 7-15 hạch tại chỗ
- N3 – Di căn đến trên 15 hạch tại chỗ
- Di căn xa
- MX – Di căn xa (M) chưa xác định rõ
- M0 – Chưa có di căn xa
- M1 – Di căn xa
- Yếu tố tiên lượng
- Hai yếu tố quan trọng ảnh hưởng đến sự sống sót sau phẫu thuật UTDD là độ sâu xâm nhập của khối u vào thành dạ dày và sự hiện diện của di căn hạch tại chỗ.
- Ở khoảng 5% UTDD nguyên phát, một vùng rộng của dạ dày hoặc có khi toàn bộ dạ dày bị thâm nhập nặng bởi ung thư , hậu quả là dạ dày dày và cứng, gọi là linitis plastica. Linitis plastica có tiên lượng rất kém.
- Tiên lượng rất kém khi bờ dạ dày có sự xâm nhập của ung thư
- Số luọng hạch bị tổn thương càng cao, tỉ lệ thất bại sau phẫu thuật càng lớn.
- Theo một nghiên cứu của Shen và đồng sự, độ xâm nhập của khối u, bề ngoài, kích thước và vị trí của khối u là 4 yếu tố bệnh học độc lập với số lượng hạch di căn trong ung thư dạ dày.
- Phân Giai đoạn
- Giai đoạn 0 - Tis, N0, M0
- Giai đoạn IA - T1, N0 hay N1, M0
- Giai đoạn IB - T1, N2, M0 hay T2a/b, N0, M0
- Giai đoạn II - T1, N2, M0 hay T2a/b, N1, M0 hay T2, N0, M0
- Giai đoạn IIIA - T2a/b, N2, M0 hay T3, N1, M0 hay T4, N0, M0
- Giai đoạn IIIB - T3, N2, M0
- Giai đoạn IV - T1-3, N3, M0 hay T4, N1-3, M0, hay T, bất kỳ N, M1
- Tỉ lệ sóng sót
- Giai đoạn 0 - Lớn hơn 90%
- Giai đoạn Ia - 60-80%
- Giai đoạn Ib - 50-60%
- Giai đoạn II - 30-40%
- Giai đoạn IIIa - 20%
- Giai đoạn IIIb - 10%
- Giai đoạn IV – Ít hơn 5%.
- Kiểu lan rộng
- UTDD có thể lan rộng tại chỗ, lan qua hạch bạch mạch, hay qua đường máu.
- Xâm nhập trực tiếp vào mạc nối, tuỵ, cơ hoành, đại tràng ngang hoặc mạc treo đại tràng, tá tràng rất thường gặp.
- Nếu tổn thương vượt qua khỏi thành dạ dày đến lớp thanh mạc bề mặt, thường sẽ có xâm lấn vào phúc mạc.
- Tổn thương nhìn thấy được bằng mắt thường không phản ánh đầy đủ độ lan rộng thực sự của khối u.
- Các kênh bạch mạch phong phú trong lớp dưới niêm và lớp dưới thanh mạc của dạ dày tạo điều kiện lan rộng cho khối u ở mức độ vi mô.
- Mạng dưới niêm phong phú ở thực quản, mạng dưới thanh mạc phong phú ở tá tràng tạo thuận lợi cho khối u di căn gần và xa.
- Bạch mạch dẫn lưu qua nhiều đường và ảnh hưởng tới nhiều nhóm hạch (vd, hạch dạ dày, dạ dày mạc nối, hạch thân tạng, khoảng cửa, lách, trên tụy, tá tụy, cạnh thực quản, và hạch quanh động mạch chủ).
- Ung thư cũng lan toả theo đường máu, rất thường gặp di căn gan.
4. Điều Trị
Phẫu thuật
- Loại phẫu thuật
- Thường cắt toàn bộ dạ dày, cắt dạ dày thực quản cho khối u ở tâm vị và chỗ nối dạ dày thực quản. Cắt bán toàn phần dạ dày cho những khối u ở phần xa của dạ dày.
- Một nghiên cứu so sánh ngẫu nhiên giữa cắt dạ dày toàn phần và bán toàn phần để điều trị ung thư phần xa của dạ dày cho thấy có sự tương đổng trong bịnh trạng, tử vong và tỉ lệ sống sót sau 5 năm
- Do có mạng lưới bạch mạch vô cùng phong phú quanh dạ dày và khuynh hướng lan rộng ở tầm vi mô của khối u, các bài giảng ngoại khoa kinh điển khuyên nên nên cắt rộng khỏi khối u dạ dày khoảng 5 cm.
- Nạo hạch
- Nạo hạch rộng bao nhiêu còn nhiều điều cần bàn cãi
- Nhiều cuộc nghiên cứu đã chứng minh rằng di căn hạch là một dấu hiệu của tiên lượng xấu, và nạo hạch càng kỹ càng tốt là khuynh hướng thường được áp dụng.
- 2 nghiên cứu ngẫu nhiên so sánh nạo hạch D1 (nạo hạch quanh dạ dày) và D2 (nạo thêm hạch gan, hạch dạ dày trái, thân tạng, hạch quanh động mạch lách và rốn lách) ở những binh nhân UTDD với ý định điều trị tận gốc. Kết quả cho thấy so sánh về bệnh trạng (43% so với 25%) và tử vong (10% so với 4%) đều cao hơn ở nhóm D2.
- Tuy vậy, nạo hạch kiểu D2 vẫn tiếp tục được thực hiện và được Mạng Lưới Hiểu Biết về Ung Thư Quốc Gia Mỹ (National Comprehensive Cancer Network= NCCN) khuyến cáo áp dụng. Nạo hạch D2 nhưng chừa lại hạch tuỵ và hạch lách được gợi ý áp dụng vì giúp phân độ bệnh tốt hơn, có thể giúp tăng tỉ lệ sống sót trong khi vẫn cải thiện được tình trạng bệnh lý.
- Tiên lượng
- Tỉ lệ sống sót sau 5 năm sau phẫu thuật triệt để khoảng 60-90% đối với bệnh nhân độ I, 30-50% với bệnh nhân độ II, và 10-25% bệnh nhân độ III của bịnh.
- Vì UTDD hay tái phát tại chỗ và di căn xa, các bác sĩ khuyến cáo nên điều trị hỗ trợ thêm.
Hội chẩn
- Nên hội chẩn rộng rãi với bác sĩ chuyên khoa tiêu hoá, ngoại ung bướu, xạ trị ung thư, nội ung bướu để cùng làm việc kề cận với nhau.
VI. Theo dõi
1. Dự phòng
Chế độ ăn nhiều rau quả giàu Vitamin C có thể có khả năng phòng bệnh
2. Biến chứng
- Tỉ lệ tử vong trực tiếp trong vòng 30 ngày sau phẫu thuật ung thư dạ dày đã giảm đáng kể trong vong 40 năm gần đây. Đa số các trung tâm lớn đều báo cáo tỉ lệ tử vong trực tiếp khoảng 1-2%.
- Biến chứng sớm sau mổ bao gồm xì miệng nối, chảy máu, liệt ruột, nghẹt miệng nối, viêm túi mật, viêm tuỵ, nhiễm trùng phổi và thuyên, huyết tắc mạch máu. Cần phải mổ lại nếu có xì miệng nối.
- Các biến chứng sinh lý và cơ học muộn bao gồm hội chứng dumping, thiếu vitamin B-12, viêm thực quản trào ngược loãng xương.
- Sau mổ cắt dạ dày, bịnh nhân thường có suy giảm miễn dịch xác định bằng việc sản xuất tế bào blast và phản ứng quá mẫn ờ da chậm.
3. Tiên lượng
- Thật không may là chỉ có một số ít bệnh nhân UTDD được chữa khỏi hoàn toàn sau phẫu thuật. Đa số bệnh nhân đều bị tái phát.
- Các dạng thất bại:
- Một số nghiên cứu đã tìm hiểu các dạng thất bại sau điều trị đơn thuần bằng phẫu thuật. Những nghiên cứu chỉ dựa trên thăm khám lâm sàng, xét nghiệm và chẩn đoán hình ảnh có thể đã đánh giá cao hơn tỉ lệ các bệnh nhân bị di căn xa và đánh giá thấp hơn tần xuất tái phát tại chỗ vì chúng khó phát hiện hơn.
- Một loạt các cuộc mổ lại ở Đại Học Minnesota có thể cho chúng ta hiểu rõ hơn về mặt sinh học của bệnh. Ở số bịnh nhân này, các nhà nghiên cứu mổ thám sát lại sau 6 tháng và ghi nhận thật chi tiết các dạng lan toả của bệnh. Tỉ lệ thất bại tổng cộng tại chỗ gần 67%. Giường dạ dày là vị trí thất bại của 54% trường hợp, và các hạch bạch mạch tại chỗ là vị trí của 42% trường hợp. Khoảng 22% có bằng chứng di căn xa. Các dạng thất bại này bao gồm sự tăng trưởng lại của khối u, sự tái phát tại giường khối u, xâm nhập hạch tại chỗ, và di căn xa (di căn qua đường máu và xâm lấn vào phúc mạc). Các u tiên phát ở vùng tiếp giáp giữa dạ dày và thực quản có chiều hướng di căn đến gan và phổi. Các u ở thực quản thường di căn đến gan.
4. Điều Trị Hỗ Trợ
Những dạng thất bại khiến các nhà nghiên cứu tìm đến những phương thức điều trị hỗ trợ. Xạ trị được xem như cung cấp thêm sự kiểm soát khối u tại chỗ. Hoá trị liệu hỗ trợ được dùng để khiến các di căn thêm nhạy cảm với tia xạ hoặc là một điều trị tấn công đối với những di căn hệ thống.
Xạ trị hỗ trợ
- Moertel và đồng sự chọn lựa ngẫu nhiên bệnh nhân hậu phẫu UTDD đã tiến triển xa để xạ trị 40 Gray (Gy) hoặc xạ trị 40 Gy + 5-FU như là chất làm nhạy với tia xạ và đã chứng minh được có sự cải thiện trong tỉ lệ sống sót ở những bệnh nhân được điều trị phối hợp.
- Các nhà nghiên cứu về ung thư dạ dày ở Anh Quốc (The British Stomach Cancer Group) đã báo cáo bịnh nhân xạ trị sau phẫu thuật có tỉ lệ tái phát tại chỗ thấp hơn so với những người chỉ được phẫu thuật đơn độc.
- Những báo cáo cập nhật của Nhóm Nghiên Cứu về U ở Dạ Dày Ruột (Gastrointestinal Tumor Study Group) cho thấy tỉ lệ sống sót sau 4 năm ở những bệnh nhân UTDD quá chỉ định phẫu thuật được điều trị phối hợp cao hơn so với các bệnh nhân chỉ được hoá trị đơn độc (18% so với 6%).
- Mayo Clinic nghiên cứu so sánh ngẫu nhiên một loạt bịnh nhân được xạ trị + 5-FU sau phẫu thuật với số bệnh nhân chỉ phẫu thuật đơn thuần và đã chứng minh có cải thiện tỉ lệ sống sót ở nhóm những bệnh nhân được điều trị hỗ trợ (23% so với 4%)
Xạ trị trong phẫu thuật
- Một số tác giả cho thấy xạ trị trong phẫu thuật (IORT) đem lại những kết quả hứa hẹn.
- Phương pháp này chiếu tia xạ với liều cao bằng một lần duy nhất ngay trong phòng mổ.
- Viện Ung Thư Quốc Gia Mỹ (The National Cancer Institute) đã chọn lựa ngẫu nhiên bệnh nhân UTDD được phẫu thuật ở giai đoạn III/IV và chiếu 20 Gy trong phẫu thuật (IORT) hoặc 50 Gy, tia ngoài ở hậu phẫu. Thất bại tại chỗ đến chậm hơn đối với số bệnh nhân được xạ trị trong phẫu thuật IORT (21 tháng so với 8 tháng). Mặc dù thời gian sống sót trung bình cũng cao hơn (21 tháng so với 10 tháng), nghiên cứu này cũng chưa đạt được ý nghĩa thống kê.
Hoá trị liệu hỗ trợ
- Các thử nghiệm lâm sàng ngẫu nhiên so sánh việc kết hợp hoá trị trong giai đoạn hậu phẫu vẫn chưa chứng minh được có cải thiện tỉ lệ sống sót rõ rệt so với phẫu thuật đơn độc.
- Các hồi cứu gần đây cho thấy hoá trị có đem lại một chút lợi ích mang ý nghĩa thông kê. Phân tích hồi cứu 13 thử nghiệm ngẫu nhiên, hoá trị hỗ trợ toàn thân có đem lại hiệu quả sống sót rõ rệt (odds ratio cho tử vong, 0.80; 95% CI, 0.66-0.97). Trong phân tích nhóm phụ, nhận thấy chiều hướng hiệu quả lớn hơn ở những thử nghiệm có ít nhất 2/3 số bịnh nhân UTDD đã di căn hạch.
- Một nghiên cứu sử dụng hoá-xạ trị sau phẫu thuật đã được tiến hành vì các dạng thất bại thường là do tái phát tại chỗ trước khi di căn hệ thống.
UTDD quá chỉ định phẫu thuật
Nhiều bệnh nhân đến khám khi đã có di căn xa, carcinomatosis ổ bụng, di căn gan không còn khả năng phẫu thuật, di căn phổi, hoặc xâm lấn trực tiếp vào các tạng không thể cắt bỏ hoàn toàn.
Trong điều trị giảm nhẹ, xạ trị giúp bớt xuất huyết, tắc nghẽn, và đau đớn ở 50-75% bệnh nhân. Thời gian giảm nhẹ kéo dài trung bình khoảng 4-18 tháng.
Các phẫu thuật như cắt rộng, cắt dạ dày bán phần, cắt dạ dày toàn phần, mở bụng đơn giản (simple laparotomy), nối dạ dày ruột, và nối tắt được làm với mục đích giảm nhẹ tạm thời, để giảm đau và giúp bệnh nhân có thể ăn được bằng đường miệng.
Có một kỹ thuật xử lý tiêu chuẩn đặt nền tảng trên hoá trị bằng cisplatin, nhưng kết quả lại khá thất vọng: thời gian trung bình để bệnh diễn biến trở lại là 3-4 tháng và thời gian sống sót tính gộp chung khoảng 6-9 tháng mặc dù tỉ lệ đáp ứng được báo cáo lên đến 45%. Những kết quả sớm được các thầy thuốc Nhật báo cáo năm 2007 cho thấy có một số cải thiện về tỉ lệ đáp ứng và thời gian sống sót khi sử dụng fluoropyrimidine S-1 đường uống dùng đơn độc hoặc phối hợp với cisplatin. (S-1 kết hợp 3 thuốc thử nghiệm: tegafur, một tiền chất của 5-FU; gimeracil, một thuốc ức chế phân huỷ fluorouracil ; và oteracil hay potassium oxanate, một chất điều hoà tác dụng phụ trên ống tiêu hoá). Các kết quả này sẽ được kiểm chứng qua những nghiên cứu đang tiến hành ở Châu Âu và Bắc Mỹ.
Nguồn: Bệnh viện Hoàn Mỹ Sài Gòn
Ung thư dạ dày giai đoạn 4 sống được bao lâu?. Càng tiến triển sang đến các giai đoạn sau thì ung thư lại càng khó điều trị. Do đó, việc điều trị ung thư dạ dày giai đoạn 4 sẽ nan giải hơn rất nhiều so với giai đoạn đầu.

Phương pháp điều trị theo từng giai đoạn ung thư dạ dày như thế nào? Phác đồ điều trị ung thư dạ dày phụ thuộc rất nhiều vào vị trí mà ung thư bắt đầu hình thành trong dạ dày và phạm vi lan rộng của tế bào ung thư.
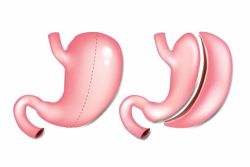
Phẫu thuật cắt dạ dày là phương pháp được sử dụng để điều trị các vấn đề về dạ dày. Một số kỹ thuật cắt dạ dày còn được sử dụng để giảm cân.