Các chủng HPV phổ biến
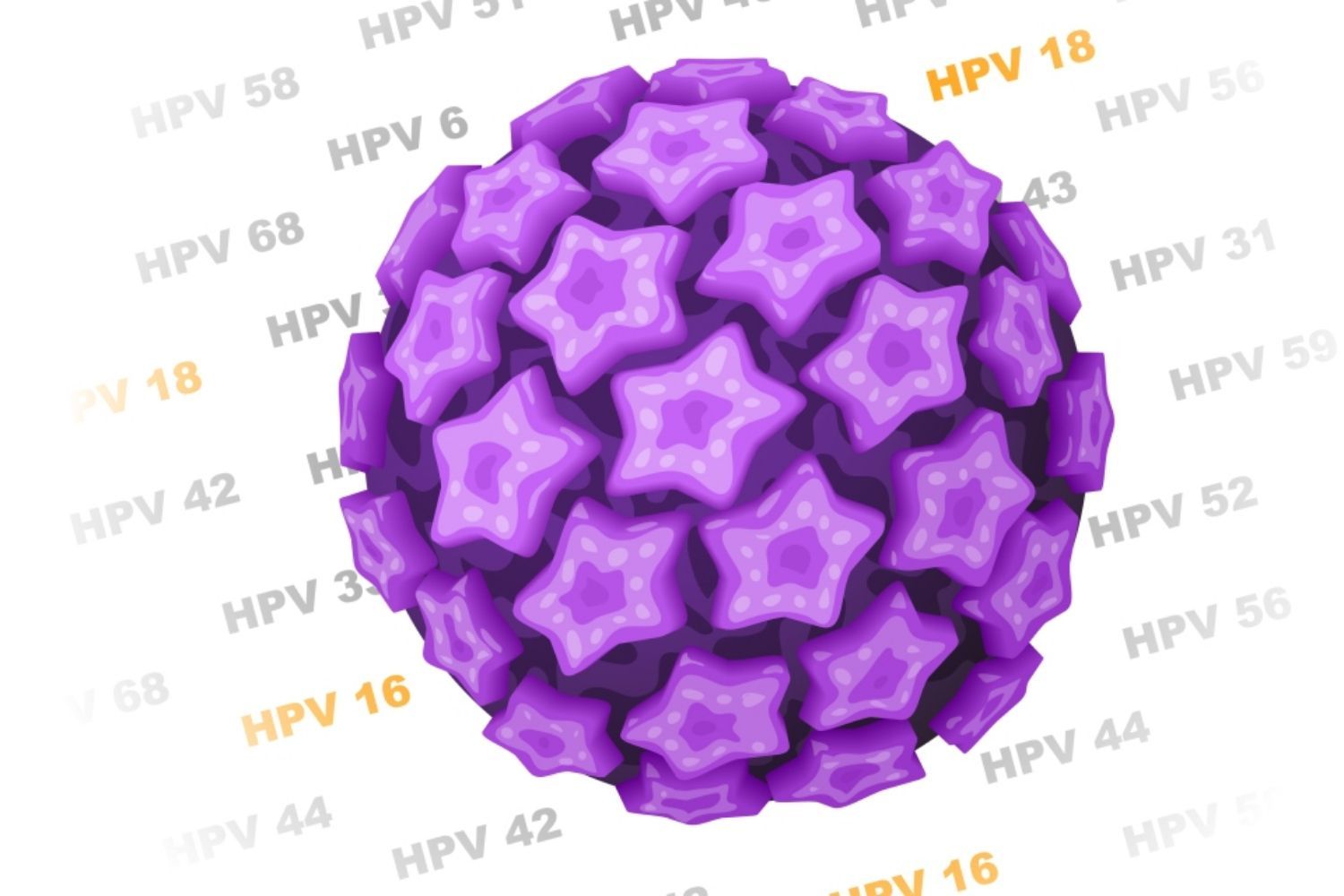 Các chủng HPV phổ biến
Các chủng HPV phổ biến
HPV là gì?
HPV hay virus u nhú ở người (human papillomavirus) là một loại virus lây truyền qua đường tình dục.
Nhiễm HPV là một trong những bệnh lây truyền qua đường tình dục phổ biến nhất.
Đến nay đã có hơn 100 chủng HPV khác nhau được phát hiện ra. Dựa trên nguy cơ gây bệnh của mỗi chủng mà HPV được chia thành nhóm HPV nguy cơ thấp và HPV nguy cơ cao.
Các chủng HPV nguy cơ cao có thể khiến tế bào biến đổi bất thường và gây ung thư cổ tử cung cùng nhiều bệnh ung thư khác như ung thư khoang miệng, ung thư âm đạo, âm hộ, ung thư dương vật hay ung thư hậu môn. Trong khi đó, các chủng HPV nguy cơ thấp không gây ung thư mà thường chỉ gây mụn cóc sinh dục.
Bài viết này sẽ giới thiệu về các chủng HPV phổ biến nhất.
Các chủng HPV phổ biến
Khi bị nhiễm HPV, việc xác định chủng virus cụ thể sẽ giúp bác sĩ đưa ra phương pháp đièu trị hiệu quả nhất. Một số chủng HPV sẽ biến mất khỏi cơ thể sau một thời gian mà không cần can thiệp nhưng cũng có chủng lại gây ung thư. Khi nhiễm những chủng HPV này thì sẽ cần theo dõi định kỳ để phát hiện sớm tế bào ung thư. Dưới đây là một số chủng HPV phổ biến nhất.
HPV 6 và HPV 11
HPV 6 và HPV 11 là các chủng HPV nguy cơ thấp. Khoảng 90% trường hợp mụn cóc sinh dục (sùi mào gà) là do hai chủng virus này gây ra. HPV 11 còn có thể gây ra những thay đổi bất thường ở tế bào cổ tử cung.
Mụn cóc sinh dục là những khối mô mềm có hình dạng sần sùi giống như súp lơ hình thành ở bộ phận sinh dục. Chúng thường xuất hiện vài tuần hoặc vài tháng sau khi nhiễm HPV.
Tiêm vắc-xin phòng ngừa HPV là biện pháp hiệu quả giúp bảo vệ cơ thể khỏi hai chủng HPV này.
Một trong những loại vắc-xin phòng HPV là Gardasil 9. Các thử nghiệm lâm sàng cho thấy vắc-xin này cho hiệu quả bảo vệ chống lại chủng HPV 6 và 11 lên đến 89 - 99%. Tỷ lệ nhiễm hai chủng virus này đã giảm đáng kể ở những người tiêm vắc-xin trong độ tuổi từ 9 đến 26.
Nên tiêm vắc-xin trước khi bắt đầu quan hệ tình dục vì nếu đã nhiễm virus mới tiêm thì vắc-xin sẽ không có tác dụng chống lại chủng virus đó.
Khi nhiễm HPV 6 hoặc HPV 11 và bị mụn cóc sinh dục thì có thể điều trị bằng các loại thuốc như imiquimod (Aldara, Zyclara) hoặc podofilox (Condylox). Đây là những loại thuốc bôi có tác dụng phá hủy mô của mụn cóc.
Điều này còn giúp tăng cường khả năng chống lại HPV của hệ miễn dịch. Có thể bôi các loại thuốc này trực tiếp lên mụn cóc.
HPV 16 và HPV 18
HPV 16 là chủng HPV nguy cơ cao phổ biến nhất và thường không biểu hiện bất kỳ triệu chứng rõ rệt nào nhưng lại gây ra những thay đổi bất thường ở tế bào cổ tử cung. Đây là thủ phạm gây ra 50% tổng số ca ung thư cổ tử cung trên toàn thế giới.
HPV 18 cũng là một chủng HPV nguy cơ cao. Giống như HPV 16, HPV 18 thường không gây triệu chứng nhưng có thể dẫn đến ung thư cổ tử cung.
Có đến khoảng 70% số ca ung thư cổ tử cung trên toàn cầu là do HPV 16 và HPV 18 gây ra.
Vắc-xin Gardasil 9 có thể bảo vệ cơ thể chống lại một số chủng HPV, gồm có cả HPV 16 và HPV 18.
Chẩn đoán
Phương pháp xét nghiệm HPV thường được thực hiện cùng với xét nghiệm Pap hay phết tế bào cổ tử cung - một phương pháp xét nghiệm sàng lọc ung thư cổ tử cung. Xét nghiệm HPV chỉ dành cho phụ nữ, nhằm mục đích xác định xem có bị nhiễm HPV hay không và nếu có thì là chủng virus nào, nguy cơ thấp hay nguy cơ cao.
Xét nghiệm HPV không được khuyến khích thực hiện định kỳ cho phụ nữ dưới 30 tuổi. Lý do là bởi rất nhiều phụ nữ ở độ tuổi này đều bị nhiễm một hoặc một số chủng HPV nhưng trong hầu hết các trường hợp, virus đều biến mất mà không cần can thiệp, điều trị.
Tuy nhiên, nếu xét nghiệm Pap cho thấy có các tế bào bất thường ở cổ tử cung thì sẽ cần làm xét nghiệm HPV để đánh giá nguy cơ mắc ung thư cổ tử cung.
Nếu xét nghiệm HPV cho kết quả dương tính, có nghĩa là đã nhiễm virus thì cũng không có nghĩa là sẽ bị ung thư cổ tử cung mà chỉ là có nguy cơ mắc ung thư cao hơn trong tương lai, đặc biệt là khi bị nhiễm các chủng HPV nguy cơ cao. Bác sĩ sẽ giải thích kết quả và tư vấn về các lựa chọn điều trị hoặc theo dõi.
Phương pháp điều trị
Như đã nói ở trên, gần như tất cả những ai có quan hệ tình dục đều bị nhiễm ít nhất một chủng HPV vào một thời điểm nào đó trong đời.
Nhưng 80 – 90% trường hợp là virus sẽ biến mất khỏi cơ thể mà không cần điều trị gì cả.
Nhiễm HPV ít phổ biến hơn ở phụ nữ trên 30 tuổi nhưng khi bị nhiễm thì lại có nguy cơ ung thư cổ tử cung cao hơn. Đây là một trong những lý do tại sao cần phải đi khám phụ khoa định kỳ.
Biện pháp phòng ngừa
Dưới đây là những biện pháp để ngăn ngừa nhiễm HPV và các vấn đề do HPV gây ra:
Tiêm vắc-xin
Khi tiêm trong độ tuổi từ 9 – 14 thì vắc-xin phòng ngừa HPV gồm có hai mũi, tiêm cách nhau từ 6 đến 12 tháng.
Với người từ 15 tuổi trở lên thì sẽ cần tiêm đủ 3 mũi trong vòng 6 tháng.
Những người trong độ tuổi từ 27 đến 45 nếu chưa tiêm vắc-xin HPV trước đây thì có thể tiêm Gardasil 9.
Nên chọn loại vắc-xin HPV nào?
Mỗi loại vắc xin có tác dụng bảo vệ cơ thể chống lại các chủng HPV khác nhau:
- Vắc-xin HPV nhị giá (Cervarix) chỉ bảo vệ khỏi chủng HPV 16 và 18.
- Vắc-xin HPV tứ giá (Gardasil) bảo vệ khỏi 4 chủng HPV là HPV 6, 11, 16 và 18.
- Vắc-xin HPV cửu giá tái tổ hợp (Gardasil 9) có thể chống lại 9 chủng HPV là HPV 6, 11, 16, 18, 31, 33, 45, 52 và 58.
So với hai loại vắc-xin Cervarix và Gardasil thì Gardasil 9 có ưu điểm là chống lại được nhiều chủng HPV hơn mà không làm tăng các tác dụng phụ hay phản ứng tiêu cực nghiêm trọng.
Tuy nhiên, một số hiện tượng thường gặp khi tiêm vắc-xin là kích ứng, đau, sưng hoặc đỏ tại vị trí tiêm. Đây đều là những hiện tượng phổ biến xảy ra khi tiêm bất kỳ loại vắc-xin nào chứ không riêng vắc-xin ngừa HPV. Một số người còn bị đau đầu sau khi tiêm.
Biện pháp phòng ngừa khác
Không quan hệ tình dục với người có biểu hiện mụn cóc sinh dục.
Cần sử dụng bao cao su khi quan hệ tình dục. Vì HPV có thể lây qua tiếp xúc da chứ không phải qua sự trao đổi chất dịch cơ thể nên bao cao su không thể ngăn chặn được hoàn toàn nguy cơ nhiễm HPV. Tuy nhiên, điều này sẽ làm giảm đáng kể nguy cơ.
Phụ nữ cần đi khám phụ khoa định kỳ để sàng lọc ung thư cổ tử cung. Nên bắt đầu sàng lọc từ 21 tuổi và tiếp tục cho đến 65 tuổi.
Tóm tắt bài viết
Nhiễm HPV xảy ra rất phổ biến. Hầu hết những người nhiễm HPV đều không biết mình bị nhiễm virus vì không có triệu chứng. Hơn nữa, đa phần thì virus sẽ bị hệ miễn dịch cơ thể tiêu diệt.
Cho dù bị nhiễm HPV thì cũng không có nghĩa là sẽ bị ung thư cổ tử cung.
Tuy nhiên, nên tiêm vắc-xin ngừa HPV và làm xét nghiệm sàng lọc ung thư cổ tử cung định kỳ.
Khi bị nhiễm các chủng virus nguy cơ cao thì cần có những biện pháp để giảm nguy cơ ung thư và kiểm tra thường xuyên để phát hiện sớm những thay đổi bất thường, từ đó có biện pháp can thiệp.

Điểm khác biệt giữa HPV và HSV là gì? Chúng đều có thể gây ra các vùng tổn thương ở bộ phận sinh dục nhưng đôi khi, cả hai loại virus này đều không biểu hiện triệu chứng.
Có hơn 150 chủng HPV khác nhau. Nhiều chủng không hề gây ra bất kỳ triệu chứng nào và thường sẽ biến mất khỏi cơ thể mà không cần điều trị.
HPV không phải lúc nào cũng gây ra triệu chứng. Vì vậy, cách duy nhất để biết mình có nhiễm vi-rút hay không là xét nghiệm sàng lọc.

Sự thay đổi nồng độ nội tiết tố trong thời gian mang thai có thể khiến mụn cóc phát triển nhanh hơn bình thường.
HPV và HIV đều lây truyền qua đường tình dục nhưng đây là hai loại virus khác nhau hoàn toàn.














