Ung thư đại tràng - bệnh viện 103

Ung thư đại tràng là một bệnh lý hay gặp ở Việt Nam, đứng hàng thứ hai sau ung thư dạ dày trong ung thư đường tiêu hoá.
Theo Nguyễn Bá Đức trong năm 1988 ở Hà Nội đã phát hiện 1482 ung thư các loại, trong đó ung thư đại tràng và trực tràng đứng hàng thứ 5 (5,5%) sau ung thư phế quản, dạ dày, gan và ung thư vú. ở nữ giới ung thư đại trực tràng đứng hàng thứ 3 (3,1%) sau ung thư vú và ung thư dạ dày. Ở nam giới nó đứng hàng thứ 5 (4,7%) sau ung thư phổi, dạ dày, gan, vòm họng và ung thư máu.
Trên thế giới, bệnh ung thư đại tràng có tỷ lệ mắc bệnh khác nhau Ở mỗi nước. Stewart (1971) phân ra 4 mức tỷ lệ mắc bệnh: Những nước có tỷ lệ mắc bệnh cao là: Mỹ, Anh, Canada, Uc….tỷ lệ vừa phải là phần lớn các nước Châu Âu, ác-hen-ti-na, Nam Phi… tỷ lệ thấp là Nhật, Nam Tư, Bungari, Ba Lan, Rumani và tỷ lệ rất thấp là ở các nước Châu Phi.
Nhìn chung ở những nước công nghiệp phát triển thì tỷ lệ mắc bệnh ung thư đại tràng nhiều. Ở Mỹ ung thư đại tràng đứng hàng đầu trong ung thư đường tiêu hoá, mỗi năm có gần 100.000 người bị bệnh và gần 50.000 người chết (Dumphy, Way: 1981), tỷ lệ mắc bệnh của các nước Châu Âu và Mỹ hơn các nước Châu Phi gấp hơn 10 lần.
1. Nguyên nhân
1.1. Pôlip đại tràng
Polyp đại tràng là nguyên nhân quan trọng gây ung thư đại tràng. Theo Đeinheka: trên 50% trường hợp ung thư đại tràng phát sinh trên cơ sở của polyp đại tràng. Số lượng polyp càng nhiều thì tỷ lệ ung thư hoá càng cao.
1.2. Các bệnh đại tràng mãn tính.
Ung thư đại tràng có thể phát sinh trên tổn thường của các bệnh: lỵ, amíp, lao, giang mai, thương hàn và các bệnh lý khác của đại tràng. Nhiều người nhận thấy những bệnh nhân có bệnh viêm loét đại tràng thì dễ bị ung thư đại tràng hơn ngươì có đại tràng bình thường. F. Saegesser và D.Waridel thấy khoảng 3% – 4% bệnh nhân bị viêm loét đại tràng có biến chứng ung thư.
Tổn thương viêm loét của đại tràng thường bị ở 2 vị trí: manh tràng và đại tràng xích ma, chỗ này hay bị tổn thương vì là đoạn ruột gấp khúc gây cản trở về sinh lý, phân bị ứ trệ lâu ngày gây nên hậu quả viêm loét niêm mạc mãn tính. Điều này cũng phù hợp với vị trí của ung thư đại tràng phần lớn nằm ở manh tràng và đại tràng xích ma.
1.3. Chế độ ăn uống
- Ăn ít chất bã, nhiều mỡ và đạm động vật thì dễ bị ung thư đại tràng. Chế độ ăn này làm thay đổi vi khuẩn yếm khí ở đại tràng, biến axít mật và cholesterin thành những chất gây ung thư.
- Đồng thời thức ăn ít bã làm giảm khối lượng phân gây táo bón, chất gây ung thư sẽ tiếp xúc với niêm mạc ruột lâu hơn và cô đặc hơn, tác động lên biểu mô của đại tràng (Burkitt: 1975; Wynder, Reddy: 1977).
- Các chất phân huỷ của đạm như indol, seatol, piridin là những chất gây ung thư trong thực nghiệm (Petrov), nhưng nhiều người cho là nó cũng có thể gây ung thư trên người.
1.4. Yếu tố di truyền
- Đáng lưu ý là bệnh polyp đại tràng gia đình (familial adenomatous polyposis) liên quan tới đột biến của gen APC (Adenomatous polyposiscoli). Người ta thấy bệnh này chiếm ít hơn 1% các ung thư đại – trực tràng.
- Bệnh ung thư đại – trực tràng không có đa polyp di truyền (Hereditary nonpolyposis coloretal cancer). HNPCC còn gọi là hội chứng Lynch liên quan tới gen P53, RAS và DCC. Chiếm 5% số các ung thư đại trực tràng.
2. Giải phẫu
2.1. Vị trí ung thư
- Vị trí của ung thư có thể bị ở bất kỳ chỗ nào của đại tràng, từ manh tràng đến đại tràng xích ma. Tỷ lệ giữa đại tràng phải và trái khác nhau theo mỗi tác giả.
- Vị trí thường gặp nhiều nhất là ở đại tràng xích ma và manh tràng, mỗi nơi khoảng 25% – 30%, sau đó là ở những nơi khác của đại tràng.
- Ung thư thường ở một chỗ, nhưng có khoảng 5% ở nhiều nơi. Trong những trường hợp có hai hay nhiều u ở đại tràng thì trước khi mổ thường chỉ phát hiện được 1 u, vì vậy để không bỏ sót khối u thứ hai trong khi mổ thì phải kiểm tra kỹ toàn bộ đại tràng.
2.2. Tính chất của u.
Tính chất của khối u phụ thuộc vào đặc điểm cấu tạo tổ chức học và sự phát triển của khối u hướng vào lòng ruột hay ra ngoài. Có hai loại hay gặp:
- Thể u: ung thư phát triển ra phía ngoài hay vào trong lòng ruột dưới dạng một khối u. Trên mặt u thường bị loét, sùi, dễ chảy máu. Ung thư thể u thường thấy ở đại tràng phải. Ung thư phát triển to nên khi khám bệnh kễ sờ thấy. Khối u có thể phát triển vào trong lòng ruột, tuy vậy ít khi gây tắc ruột hoàn toàn, mà thường gây hội chứng bán tắc, biểu hiện hội chứng Koenig.
- Thể thâm nhiễm: ung thư phát triển xung quanh lòng đại tràng giống như hình nhẫn làm chít hẹp đại tràng. Khối ung thư thường không to chỉ chiếm 1 phần nhỏ làm co rút đại tràng, sờ rắn chắc. Lòng đại tràng thường chít hẹp hay gây tắc ruột cấp tính. Ung thư thể này thường gặp ở đại tràng trái.
2.3. Sự thâm nhiễm của ung thư.
- Ung thư phát triển từ nông dến sâu và ra 2 phía trên và dưới của đại tràng. Sự tiến triển này thường chậm. Phần lành của đại tràng thường không xa giới hạn của khối u. Theo N.V. Vân thì phần đại tràng lành phía trên cách khối u 6cm và phần dưới cách khối u 3 – 5 cm là đủ.
- U phát triển ra phía ngoài thì thâm nhiễm vào các cơ quan lân cận. U ở manh tràng, đại tràng lên và đại tràng xuống thì có thể thâm nhiễm vào các tạng sau phúc mạc như thân, niệu quản, tá tràng… u ở các phần khác của đại tràng có thể thâm nhiễm và dính vào các quai ruột, túi mật, tuỵ, lách, dạ dày, bàng quang và đại tràng.
2.4. Di căn của ung thư
Di căn của ung thư đại tràng theo 2 đường: bạch huyết và máu, nhưng di căn theo đường bạch huyết là chủ yếu.
Tế bào ung thư có thể di chuyển theo đường bạch huyết hoặc tăng sinh trực tiếp dọc theo đường bạch huyết. Di căn bạch huyết khu vực trong ung thư đại tràng gặp khoảng 60%, ung thư đại tràng trái di căn nhiều hơn đại tràng phải.
Sự hiểu biết cặn lẽ của PTV về di căn của các nhóm bạch huyết trong ung thư ở những vùng khác nhau của đại tràng có ý nghĩa quan trọng đối với phẫu thuật. Phải cắt bỏ đoạn đại tràng bị ung thư và hệ thống bạch huyết tương ứng thì phẫu thuật mới bảo đảm triệt để.
- Ung thư ở manh tràng có thể di căn tới 5 nhóm hạch theo các nhánh của động mạch hồi – đại tràng và động mạch đại tràng phải: động mạch hồi – đại tràng trước, động mạch hồi đại tràng sau, động mạch ruột thừa, động mạch hồi tràng và động mạch đại tràng phải.
- Ung thư ở đại tràng lên và góc phải đại tràng di căn có thể theo 3 đường: động mạch hồi – đại tràng, động mạch đại tràng phải, và động mạch đại tràng giữa. Điều đáng chú ý là ung thư góc phải đại tràng cũng có thể di căn theo động mạch hồi – đại tràng.
- Ung thư ở nửa phải đại tràng ngang thì di căn theo đường bạch huyết của động mạch đại tràng phải và đại tràng giữa.
- Ung thư ở nửa trái đại tràng ngang và góc trái đại tràng thì di căn bạch huyết theo động mạch của ung thư đại tràng trái và các nhánh của nó.
Di căn bạch huyết của ung thư đại tràng ngang có thể đến mạc nối lớn, đôi khi đến gần bờ cong lớn dạ dày.
- Ung thư ở đại tràng xuống di căn bạch huyết theo động mạch đại tràng trái và đại tràng xích ma.
- Ung thư ở đại tràng xích ma di căn theo hệ bạch huyết của động mạch xích ma và động mạch trực tràng trên.
Di căn theo đường tĩnh mạch ít gặp (8% – 20%). Tế bào ung thư theo dòng máu đến các cơ quan ở xa như gan, phổi, xương, não…
2.5. Cấu tạo vi thể của ung thư đại tràng
Người ta chia làm 3 loại:
- Ung thư thể biểu mô trụ (épithelioma cylindrique): hình thái ung thư còn giữ nguyên cấu trúc tuyến ống hay tuyến nang điển hình.
- Ung thư thể biểu mô không điển hình (épithelioma atipyque): trong loại này các tế bào ung thư sắp xếp theo những bè dày hay mỏng. Nhìn trên tiêu bản, chúng khác hẳn những tế bào của niêm mạc bình thường. Tiên lượng của loại này xấu vì tế bào ung thư phát triển nhanh, vượt quá lớp thanh mạc, lan tới các cơ quan lân cận.
- Ung thư thể nhầy: loại này hiếm gặp hơn. Trên tiêu bản có nhiều tế bào bài tiết ra chất nhầy nằm trong những đám nhầy.
2.6. Phân chia giai đoạn
Các tác giả Liên Xô chia làm 4 giai đoạn theo sự phát triển của khối u.
– Giai đoạn I:
U nhỏ, mới ở lớp niêm mạc và dưới niêm mạc, không có di căn hạch bạch huyết khu vực.
– Giai đoạn II:
- U có kích thước lớn nhưng không vượt quá nửa chu vi của thành ruột. Chưa lan đến các cơ quan lân cận, không có di căn hạch.
- U kích thước như trên hay bé hơn nhưng có di căn hạch bạch huyết gần nhất.
– Giai đoạn III:
- U chiếm quá nửa chu vi ruột và xâm lấn tất cả thành ruột. Chưa có di căn.
- U kích thước bất kỳ, có nhiều di căn hạch bạch huyết khu vực.
– Giai đoạn IV:
U to, xâm lấn đến các cơ quan lân cận với nhiều hạch di văn khu vực hoặc u có kích thước bất kỳ với di căn xa.
Phân loại của Dukes (1932)
- A: K xâm lấn không tới lớp cơ trơn.
- B: K xâm lấn tới lớp cơ trơn
- C: K xâm lấn tới lớp thanh mạc + hạch lympho.
- D: K di căn xa (tiêu chuẩn này được các tác giả khác phát triển)
3. Triệu chứng
3.1. Đau bụng
- Đau bụng là một trong những triệu chứng sớm nhất và có ở 70 – 80% bệnh nhân ung thư đại tràng. Hoàn cảnh xuất hiện cơn đau không theo một quy luật nào: có thể đau bất kỳ lúc nào trong ngày, không liên quan đến bữa ăn, vị trí đau thường ở chỗ ung thư Cơn đau có thể dài hay ngắn, từ vài phút đến vài giờ.
- Cường độ đau lúc đầu thì ít, về sau đau nhiều.
- Trong ung thư ở đại tràng phải đến muộn thường có triệu chứng bán tắc ruột: bệnh nhân đau bụng từng cơn, đôi khi thấy sôi bụng, sau khi có cảm giác ục một cái hay trung tiện được thì hết đau (hội chứng Koenig).
- Ung thư ở đại tràng trái thường đau dữ dội khi có biến chứng tắc ruột.
3.2. Rối loạn tiêu hoá
- Biểu hiện bằng táo bón, ỉa lỏng hoặc xen kẽ giữa táo bón và ỉa lỏng.
- Táo bón thường thấy ở ung thư đại tràng trái nhiều hơn, táo bón kéo dài làm bệnh nhân khó chịu, nhức đầu, chán ăn, ảnh hưởng đến sức khoẻ. Dùng thuốc nhuận tràng bệnh nhân có thể đi ngoài trở lại, nhưng sau đó lại táo bón tiếp tục.
- Táo bón là do ung thư làm hẹp lòng ruột, cản trở lưu thông của phân, gây ứ đọng phân. Hiện tượng ứ đọng phân làm tăng quá trình thối rữa và lên men, sinh nhiều hơi, làm bụng chướng đồng thời cũng tăng bài tiết chất nhầy ở ruột, những chất nhầy này sẽ làm ỉa lỏng với phân lẫn chất nhầy và đôi khi có máu. Vì vậy nhiều bệnh nhân ung thư đại tràng đã chẩn đoán nhầm là bệnh lỵ.
- Các triệu chứng trên thường biểu hiện ở 60% bệnh nhân ung thư đại tràng.
3.3. Phân lẫn máu.
- Bệnh nhân đi ngoài, phân thường có máu do chảy máu ở chỗ ung thư (bên phải bị nhiều hơn bên trái).
- Chảy máu ở đại tràng phải phân thường có màu đỏ xẫm, chảy máu ở đại tràng trái phân có máu màu đỏ hơn. Phân lẫn máu thường có ít chất nhầy của niêm mạc ruột.
- Hiện tượng chảy máu thường rỉ rả, ít một, nên lúc đầu không làm ảnh hưởng đến sức khoẻ bệnh nhân. Về sau do mất máu kéo dài nên làm bệnh nhân thiếu máu.
3.4. Triệu chứng toàn thân
Các triệu chứng toàn thân thường gặp ở ung thư đại tràng phải nhiều hơn ở ung thư đại tràng trái, với các biểu hiện:
- Sụt cân: có thể xuống cần từ từ làm bệnh nhân không chú ý, nhưng cũng có khi xuống cân nhanh (5 cân trong 1 tháng), có bệnh nhân chỉ có triệu chứng xuống cân đơn thuần, vẫn ăn uống bình thường. Nhưng xuống cân thường kèm theo các triệu chứng chán ăn, mệt mỏi.
- Thiếu máu: đặc điểm của thiếu máu trong ung thư đại tràng là thiếu máu mà không biểu hiện rõ sự mất máu. Nhiều bệnh nhân ung thư đại tràng biểu hiện triệu chứng đầu tiên bằng dấu hiệu này và bệnh nhân đã được vào khoa máu điều trị trước khi đến khoa ngoại.
- Sốt: theo Peltekallio (1965) thì khoảng 16%- 18 % bệnh nhân ung thư đại tràng có triệu chứng duy nhất là sốt. Những bệnh nhân như vậy thường vào khoa truyền nhiễm với chẩn đoán là sốt thương hàn, cúm…
Để giải thích nguyên nhân của các triệu chứng toàn thân người ta cho là do các sản phẩm thoái hoá của tổ chức ung thư và các chất trong ruột đã được hấp thụ qua thành ruột vào cơ thể.
3.5. Khối u.
- Sờ thấy khối u gặp ở 60% nhân bệnh ung thư đại tràng, ung thư ở đại tràng bên phải dễ sờ thấy u hơn ở đại tràng trái. U ở 2 góc phải và trái đại tràng thường khó sờ thấy vì hai bờ sườn che lấp.
- Khi sờ thấy u của đại tràng thì thường là bệnh nhân đã đến muộn, thường
- kèm theo các triệu chứng kể trên và chẩn đoán bệnh thường dễ.
4. Chẩn đoán
Chẩn đoán ung thư đại tràng dựa vào các triệu chứng lâm sàng, Xquang và nội soi.
4.1. Lâm sàng.
Tuỳ theo đặc điểm lâm sàng của bệnh, người là phân biệt 6 thể lâm sàng của ung thư đại tràng: thể viêm ruột (40-50%), thể rối loạn tiêu hoá (20 – 25%), thể viêm nhiễm độc và thiếu máu (10 – 15%), thể tắc ruột (30-35%), thể viêm nhiễm các cơ quan trong ổ bụng giống như: viêm ruột thừa, viêm túi mật, viêm tuỵ cấp… (5-7%) và thể u (triệu chứng chủ yếu của thể u là sờ thấy u ở bụng, còn các triệu chứng khác của ung thư đại tràng thì phải hỏi kỹ mới thấy). Thể u gặp khoảng 2-3%.
Ung thư đại tràng có thể đầy đủ triệu chứng đã mô tả, nhưng cũng có thể chỉ biểu hiện bằng các triệu chứng lâm sàng khác nhau. Cần phải dựa vào các triệu chứng này để chẩn đoán bệnh.
4.2. X quang.
X quang là một phương pháp phổ biến và có giá trị để chẩn đoán ung thư đại tràng. Có 2 phương pháp thường dùng.
- Chụp cản quang khung đại tràng bằng thuốc baryt.
- Chụp cản quang kép: sau khi thụt baryt vào đại tràng để bệnh nhân đi ngoài, tiếp đó bơm hơi vào đại tràng để chụp; với phương pháp này có thể phát hiện khối u rõ hơn.
4.3. Nội soi.
Nội soi đóng vai trò quan trọng trong chuẩn đoán ung thư đại tràng, với ống soi mềm người ta có thể nhìn thấy bất kỳ chỗ nào của đại tràng (từ trực tràng đến manh tràng).
Nguồn: Bệnh viện 103
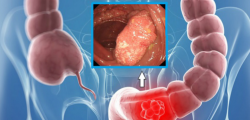
Ung thư bắt đầu ở đại tràng được gọi là ung thư đại tràng và ung thư bắt đầu ở trực tràng được gọi là ung thư trực tràng. Ung thư ảnh hưởng đến một trong những cơ quan này cũng có thể được gọi là ung thư đại trực tràng.