ĐA ỐI
I. ĐẠI CƯƠNG
Bình thường nước ối tăng dần cho đến khi tuổi thai 36 tuần, lúc này lượngnước đi vào khoảng 1000ml, nhưng sau đấy lượng nước ối sẽ giảm dần. Trongthai già tháng, đôi khi chỉ còn vài trăm ml nước ối hoặc rất ít. Lượng nước ốigiảm gọi là thiểu ối (oligohydramios). Nếu lượng nước đi trên 2000ml được gọilà đa ối (hydramnios, polyhydramnios).
Trong một số ít trường hợp, tử cung có thể chứa được một lượng nước đikhổng lồ, có khi lên đến 15 lít.
Đại đa số trường hợp, lượng nước ối tăng lên từ từ gọi là đa ối mãn. Nếu lượng nước ối tăng rất nhanh, chỉ trong vài ba ngày gọi là đa ối cấp.
Bảng 7.1. Thể tích nước ối bình thường
| Tuổi thai (tuần) |
Trọng lượng thai (gam) |
Bánh rau (gam) | Nước ối (ml) | % Nước ối |
| 16 | 100 | 100 | 200 | 50 |
| 28 | 1000 | 200 | 1000 | 45 |
| 36 | 2500 | 400 | 900 | 24 |
| 40 | 3300 | 500 | 800 | 17 |
II. ĐO NƯỚC ỐI
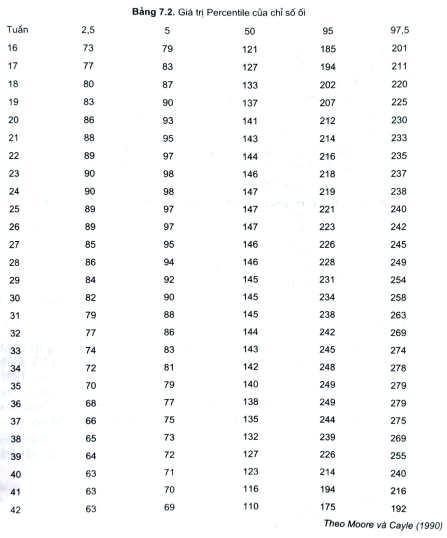
- Vào cuối những năm 70, phương pháp siêu âm đã được sử dụng để đánhgiá lượng nước ối. Trước đây, để đánh giá lượng nước ối người ta chỉlấy số đomột góc nước ối sâu nhất. Cách đo này tỏ ra thiếu chính xác. Đến năm 1987,Phelan và cộng sự đã đưa ra chỉ số ối (AFI: amnionic fluid index) áp dụng tronglâm sàng. Chỉ số ôi là tổng của bốn số đo chiều sâu của bốn túi ối lớn nhất đo ởbốn góc trên thành bụng của người mẹ (đo theo phương pháp thẳng đứng).
- Khi chỉ số ối lớn hơn 24cm thì gọi là đa ối. Moore và Cayle (1990) quanghiên cứu 791 thai phụ bình thường đã đưa ra giá trị Percentile của chỉ số đitheo tuổi thai.
- Magann và cộng sự (1992) đã sử dụng kỹ thuật nhuộm màu để đo nước ốicho 40 thai phụ có chỉ định xét nghiệm nước ối, họ thấy rằng: đo chỉ số nước ối bằng phương pháp nhuộm màu cho kết quả chính xác trong trường hợp nước ốibình thường hay đa ối, nhưng không chính xác trong trườnghợp thiểu ối.
- Đo chỉ số ôi theo tư thế nằm thẳng đứng cho kết quả chính xác nhất. Khichỉ số ôi ở mức giới hạn bệnh lý thì cần phải đo lại nhiều lần trước khi quyết định can thiệp. Có một vài yếu tố ảnh hưởng đến kết quả đo chỉ số ối: độ caotrên 2000m làm tăng chỉ số ôi, sau khi ăn hoặc uống nước đường, chỉ số ối cũngtăng lên tạm thời, ngược lại, nếu uống ít nước thì chỉ số ối cũng có thể giảm.
- Đa ối thể nhẹ và vừa có lượng nước đi từ 2 đến 3 lít là hay gặp nhất, nhưnglấy toàn bộ nước ối để đo là khó khăn, vì vậy việc chẩn đoán thường dựa trên70các dấu hiệu lâm sàng và chẩn đoán xác định dựa vào kết quả siêu âm. Tỷ lệ đaôi khoảng 0,9%.
III. PHÂN LOẠI ĐA ỐI
3.1. Theo thời gian
- Đa ổi cấp: ít gặp, thường xuyên xuất hiện đột ngột vào 3 tháng giữa củathai kỳ. Thể tích nước ối tăng nhanh nhiều trong vài ba ngày, biểu hiện lâmsàng rầm rộ thường kèm theo thai dị dạng.
- Đa ổi mạn tính: thường xảy ra vào những tháng cuối của thai kỳ. Vì nướcôi tăng chậm hơn so với đa ối cấp, nên biểu hiện lâm sàng kín đáo hơn.
3.2. Theo mức độ
- Đa ổi thể nhẹ: khi có một túi ối đo theo phương thẳng đứng có chiều sâu 8đến 11 cm, chiếm 80% trường hợp.
- Đa ối thể trung bình: khi có một túi ối đo theo phương thẳng đứng có chiềusâu 12 đến 15cm, chiếm 15% trường hợp.
- Đa ối thể nặng: khi có một túi ối đo theo phương thẳng đứng có chiều sâutrên 16cm, chiếm 5% trường hợp.
- Hai phần ba trường hợp là tự phát, chỉ khoảng một phần ba trường hợp có kèm theo thai dị dạng, mẹ bị bệnh đái đường, đa thai... Golan và cộng sự (1993)nghiên cứu gần 14.000 phụ nữ mang thai cũng cho kết quả tương tự.
IV. NGUYÊN NHÂN CỦA ĐA ỐI
- Đa ôi thường kèm theo dị dạng thai, đặc biệt là dị dạng hệ thống thầnkinh trung ương hay ống tiêu hoá. Có tới một nửa số trường hợp thai dị dạngphối hợp thường là thai vô sọ kết hợp với teo thực quản.
- Khoảng một nửa số trường hợp đa ối thể vừa và nặng kèm theo dị dạngthai nhi. Các dị dạng thai nhi hay gặp là: dạ dày - ruột, phù thai, hệ thần kinhtrung ương, lồng ngực, tim mạch, khung xương và bất thường về nhiễm sắc thể.
- Đa ổi thể nhẹ vào 3 tháng giữa của thai kỳ có tiên lượng tương đối khả quan.
- Tỷ lệ tử vong chu sinh trong đa ối cao hơn nhiều so với thai thường.
V. SINH BỆNH HỌC
- Ngay từ tời kỳ đầu thai nghén, cấu tạo nước ối rất giống dịch gian bào.Trong nửa đầu của thai kỳ, nước và các chất có trọng lượng phân tử nhỏ có thểtruyền qua màng ối và da thai nhi. Trong ba tháng giữa thai nhi bắt đầu bàitiết nước tiểu, uống nước ối. Những quá trình này đóng vai trò quan trọng trongviệc điều hoàlượng nước ối. Hầu hết nước đi trong đa ối là do biểu mô màng ốichế tiết và không có sự thay đổi về thành phần hoá học.
- Bình thường thai nhi uống nước ối, đó là một trong những cơ chế điều hoàthể tích nước ối. Vì vậy đa ổi xảy ra khi thai nhi không uống được nước ối trongtrường hợp teo thực quản.
- Trong trường hợp thai vô sọ hay thoát vị cột sống sẽ làm tăng lưu lượngtruyền dịch não tuỷ vào buồng đi và đó là yếu tố bệnh nguyên.
- Một khả năng khác có thể là thai nhi bài tiết nước tiểu quá nhiều do kích thích trung tâm não tuỷ, hoặc thai nhi thiếu yếu tố chống bài niệu. Người ta cũng khẳng định rằng, trong những trường hợp dị dạng mà thai nhi không có khả năng bài tiết nước tiểu thường kèm theo thiểu ôi.
- Đa ối hay gặp ở những bà mẹ bị đái đường vào 3 tháng cuối của thai kỳ,mà bệnh sinh vẫn còn chưa được giải thích một cách thoả đáng. Người ta chorằng ở người mẹ bị đái đường sẽ gây ra tình trạng tăng đường huyết của thainhi và dẫn đến tình trạng lợi niệu thẩm thấu. Bar-Hava và cộng sự (1994) đãnghiên cứu mức độ bài tiết nước tiểu của thai nhi ở những bà mẹ đái đường vànhững bà mẹ khoẻ mạnh. Kết quả nghiên cứu cho thấy, ở những bà mẹ đáiđường sau khi ăn thai nhi không tăng bài tiết nước tiểu, nhưng ở những bà mẹbình thường thì sau bữa ăn, thai nhi bài tiết nước tiểu tăng lên.
VI. TRIỆU CHỨNG
Do đa ối đã làm cho tử cung to lên nhanh chóng dẫn đến tình trạng tăngáp lực trong và ngoài tử cung gây chèn ép các cơ quan nội tạng. Nếu là đa ối cấptriệu chứng rầm rộ hơn so với đa ối mãn.
6.1. Đa ối cấp
Xảy ra trong ba tháng giữa của thai kỳ, thường ở tuổi thai 16 đến 27 tuân.
- Cơ năng: bụng to lên nhanh, đau tức đột ngột. Buồn nôn, nôn, ăn uống kém. Khó thở, tức ngực, nhiều khi không nằm được mà phải ngồi.
- Toàn thân: tinh thần lo lắng, sợ hãi, mất ngủ, mệt mỏi, mặt mày hốc hác.Phù là hậu quả của chèn ép vào các tĩnh mạch lớn do tử cung rất to, đặc biệt làphù ở chi dưới, âm hộ và thành bụng với đặc điểm: phù trắng, mềm, ấn lõm.Cũng có thể phù toàn thân. Tim đập nhanh, mạch nhanh, huyết áp có thể bìnhthường, không sốt. Trong những trường hợp nặng có tình trạng thiếu niệu.
- Thực thể:
- Nhìn thấy da bụng căng bóng, phù nề, có các nếp rạn da. Bụng to lên rõtừng ngày.
- Tử cung căng, tròn đều, kích thước to hơn so với tuổi thai.
- Sờ nắn khó xác định được các phần của thai nhi, có dấu hiệu bập bênhcục nước đá khi nắn vào các phần thai.
- Nghe tim thai mờ, xa xăm hoặc không nghe thấy bằng ống gỗ.
- Thăm âm đạo có thể thấy cổ tử cung dãn rộng, màng ối căng phồng,không sờ thấy các cực của thai nhi. Đa đi cấp thường chuyển dạ trước tuần 28.
- Cận lâm sàng:
- Siêu âm: đánh giá lượng nước đi qua đo chỉ số ổi, đánh giá hình thái họcthai nhi, phát hiện những dị dạng thai.
- X-quang: ít có giá trị trong chẩn đoán đa ối, hiện nay hầu như khôngsử dụng.
- Chọc nước ối để xét nghiệm tế bào học, nhiễm sắc thể.
- Các xét nghiệm tìm nguyên nhân từ mẹ: urê, creatin máu, đường máu,đường niệu...
6.2. Đa ối mãn
- Do lượng nước ối tăng lên từ từ nên tuy tử cung căng to nhưng thai phụkhông đau nhiều và không khó thở nhiều như trong đa ối cấp
VII. CHẨN ĐOÁN
7.1. Chẩn đoán xác định
- Dấu hiệu lâm sàng đầu tiên của đa ối là tử cung lớn hơn so với tuổi thai,khó nắn thấy các phần thai, tim thai khó nghe lặc ng mд ха ха Trongnhững trường hợp nặng, tử cung căng đến mức không thể nắn thấy bất kỳ mộtphần nào của thai nhi.
- Chẩn đoán xác định dựa vào siêu âm.
7.2. Chẩn đoán phân biệt
7.2.1. Cổ trướng
- Bụng to bè ngang, rốn lồi, có tuần hoàn bàng hệ. Có dấu hiệu sóng vỗ. Gõđục vùng thấp. Có thể tìm thấy nguyên nhân gây cổ trướng như xơ gan, ungthư gan..
7.2.2. Thai to
- Tử cung to hơn so với tuổi thai, nhưng nắn rõ các phần, các cực của thainhi. Siêu âm giúp đánh giá trọng lượng thai và loại trừ đa ối.
7.2.3. Chửa đa thai
- Bụng to nhanh đều trong suốt cả thai kỳ.
- Nghén nhiều.
- Thai máy nhiều vị trí trên ổ bụng.
- Sờ thấy nhiều chi, nhiều cực.
- Tim thai rõ, nhiều ổ.
- Siêu âm có hình ảnh đa thai.
7.2.4. Có thai kết hợp u nang buồng trứng, hoặc u xơ tử cung hoặc khối u trong ổbụng hay trong tiểu khung
- Siêu âm có giá trị trong chẩn đoán.
7.2.5. U nang buồng trứng xoắn ở bệnh nhân có thai
- Đau bụng đột ngột, dữ dội, bụng có cảm giác to lên.
- Schoch chủ yếu do đau, đôi lúc do chảy máu trong nang, vỡ nang làm chomạch nhanh, huyết áp hạ.
- Khám bụng thấy có phản ứng thành bụng, khó sờ thấy các phần thai nhivì bệnh nhân đau.
- Thăm âm đạo có thể sờ thấy khối u động vào khối này bệnh nhân đauchói nhất là chạm vào cuống khối u.
- Siêu âm có hình ảnh thai nhi và u nang buồng trứng.
- Nếu trước đây đã chẩn đoán là u nang buồng trứng thì việc chẩn đoánlần này dễ dàng hơn
7.2.6. Chửa trứng
- Gặp trong thời kỳ đầu của thai kỳ.
- Bụng to lên nhanh hơn so với tuổi thai.
- Ra máu âm đạo tự nhiên, dai dẳng, ít một, thường là màu đen.
- Định lượng BhCG huyết thanh rất cao, hoặc định lượng hCG trong nướctiểu cũng rất cao; trên 20.000 đơn vị ếch hay trên 60.000 đơn vị thỏ. Nay có máyxét nghiệm tổng phân tích hiện đại, chính xác.
- Siêu âm trong buồng tử cung thấy hình ảnh tuyết rơi, hay hình ảnhchùm nho, hình ảnh ruột bánh mỳ; không thấy hình ảnh thai, đôi khi có cả thaivà trứng đó là chửa trứng bán phần.
7.2.7. Rau bong non
- Bụng to lên nhanh chóng.
- Đau bụng dữ dội.
- Thường bệnh nhân có dấu hiệu nhiễm độc thai nghén nặng, shock, ramáu âm đạo.
- Khám tử cung cứng như gỗ.
- Không nghe được tim thai.
- Siêu âm có thể phát hiện được khối máu tụ sau ra.
7.2.8. Khối u to trong ổ bụng có thể gặp như:
- U thận, u mạc treo ruột, u nang buồng trứng to,... kèm theo có thai.
- Bệnh thường diễn biến từ từ.
- Siêu âm giúp ích cho chẩn đoán và khám hội chẩn liên khoa: nội, ngoại...
7.2.9. Bàng quang đầy nước tiểu cần lưu ý khi khám thai)
- Trong trường hợp nghi ngờ nên thông đại, nếu bàng quang đầy nước tiểubụng sẽ xẹp và thai nghén bình thường.
VIII. XỬ TRÍ
1. Thể nhẹ
- Theo dõi, không cần phải điều trị.
2. Thể vừa
- Đôi khi không cần phải can thiệp gì. Theo dõi bệnh nhân nếu có triệuchứng khó thở hoặc đau bụng thì cho nhập viện, nghỉ ngơi tại giường. Khángsinh, thường sử dụng nhóm Blactamin như Amoxycillin 2g/ngày, thuốc lợi tiểuvà ăn nhạt hầu như không có hiệu quả. Gần đây Indomethacine là thuốc đượcưu tiên lựa chọn để điều trị triệu chứng. Cần phải siêu âm nhiều lần để theo dõisự tiến triển của bệnh và phát hiện những bất thường về thai nhi.
- Chọc ối làm xét nghiệm sinh hoá và tế bào.
3. Thể nặng
- Thường kèm theo thai dị dạng.
- Chọc ối: mục đích làm giảm triệu chứng cho mẹ, xét nghiệm nhiễm sắcthể, tế bào học. Mỗi lần cho chọc lấy ra khoảng 1500ml nước ối. Kỹ thuật phảiđảm bảo vô trùng, chọc ối dưới sự hướng dẫn của siêu âm, chọc qua thành bụng.Thường sử dụng kim cho số 18 nối với một bộ dây truyền rút ra với tốc độ500ml/giờ. Biến chứng của chọc nước ối có thể gặp là: vỡ ối, viêm màng ối, raubong non.
- Liệu pháp Indomethacine: năm 1994 Kramer đã kết luận Indomethacinecó ba tác dụng trong điều trị đa ối: giảm tiết chế và tăng hấp thu dịch phổi.Giảm bài tiết nước tiểu. Tăng tính thấm qua màng thai. Liều điều trị 1,5 .3mg/ngày.
- Kháng sinh nhóm Blactamin nên được lựa chọn vì ít ảnh hưởng đếnthai nhi.
- Theo dõi thai, phát hiện những bất thường thai nhi qua siêu âm.
- Nếu thai dị dạng thì bấm đi cho đẻ, thường sau khi bấm ối sẽ có cơn co tửcung và cuộc chuyển dạ xảy ra bình thường. Cần phải thận trọng sau khi sổbthai dễ bị đờ tử cung, sót rau, sót màng.












