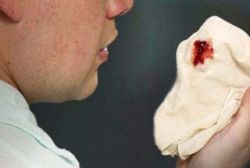
Lao phổi và những xét nghiệm cần thiết - Bệnh viện Hoàn Mỹ Sài Gòn

1. Triệu chứng lâm sàng
Khởi phát bệnh: Lao phổi thường khởi phát từ từ, có trường hợp không có triệu chứng lâm sàng. Khởi phát cấp tính thường gặp ở người trẻ hoặc ở các thể lao phổi cấp (lao tản mạn cấp tính, thùy viêm lao, lao phổi bã đậu .v.v.)
Triệu chứng toàn thân: Thường có hội chứng nhiễm trùng độc mạn tính: sốt nhẹ, kéo dài, thường về chiều, ra mồ hôi đêm, mệt mỏi, ăn kém, mất ngủ, sút cân. Tuy nhiên các triệu chứng này không đặc hiệu vì nó còn gặp trong nhiều bệnh khác .
Triệu chứng cơ năng:
- Ho: thường ho khan, ho kéo dài gặp phổ biến nhất (trên 3 tuần mà điều trị kháng sinh không kết quả). Có thể ho đờm màu xanh, màu vàng hoặc như chất bã đậu.
- Ho máu: gặp khoảng 30% bệnh nhân, thường gặp ở bệnh nhân có phá hủy hang trên Xquang. Mức độ hoa máu có thể từ nhẹ đến nặng, máu tươi hoặc máu cục, thường có đuôi ho máu.
- Đau ngực: đau âm ỉ, hay gặp ở vùng đỉnh phổi.
- Khó thở: Hay gặp khi tổn thương phổi rộng, lao phổi tản mạn hoặc có tràn dịch màng phổi kết hợp
Triệu chứng thực thể: trong lao phổi tổn thương thường khu trú vùng đỉnh phổi, do đó các dấu hiệu khám được ở vùng đỉnh phổi có giá trị gợi ý chẩn đoán bệnh. Có thể gặp hội chứng đông đặc điển hình hoặc không điển hình, hay hôị chứng hang. Nhưng các triệu chứng thực thể thường nghèo nàn, đối lập với tổn thương trên Xquang phong phú.
2. Xquang
- Vị trí tổn thương: Hay gặp tổn thương ở vùng cao của phổi (Thùy trên, các phân thùy đỉnh) và các phân thùy ở phía sau (phân thùy 2, 6, 10)
- Tính chất tổn thương:
- Đa dạng tổn thương ở một vùng: tổn thương thâm nhiễm, hang, xơ, vôi xen kẽ nhau.
- Hay có phá hủy: tạo hang.
- Tổn thương xu hướng tiến triển mạn tính: tổn thương xơ, co kéo các thành phần lân cận (khí, phế quản, rốn phổi, rãnh liên thùy, vòm hoành, tim và trung thất .v.v.).
- Tổn thương ở nhiều nơi: thể hiện tính chất lan tràn. Lan tràn đường máu và bạch huyết (tổn thương đối xứng 2 phổi), lan tràn theo đường phế quản hoặc tiếp cận (tổn thương không đối xứng).
- Tổn thương thay đổi chậm sau điều trị đặc hiệu (đọc và phân tích phim theo chuỗi): Tổn thương thường thay đổi sau 1 tháng điều trị và sự thay đổi từ từ. Đặc điểm này rất quan trọng trong việc định hướng phân biệt chẩn đoán giữa viêm phổi và lao phổi.
3. Vi sinh
Đây là phương pháp có giá trị quyết định chẩn đoán. Tuy nhiên hiệu quả chẩn đoán phụ thuộc vào từng kĩ thuật, do vậy cần chỉ định, phân tích và đối chiếu kết quả các kĩ thuật so với lâm sàng và các xét nghiệm khác để quyết định chẩn đoán phù hợp.
3.1. Các loại bệnh phẩm
- Hiệu quả của chẩn đoán vi sinh phụ thuộc rất nhiều vào kĩ thuật lấy bệnh phẩm xét nghiệm.
- Đờm là bệnh phẩm phổ biến nhất trong xét nghiệm vi sinh chẩn đoán lao phổi. Những trường hợp không có đờm có thể soi phế quản hút dịch phế quản hoặc rửa phế quản lấy dịch xét nghiệm. Trẻ em có thể lấy dịch dạ dày xét nghiệm.
3.2. Các kĩ thuật vi sinh chẩn đoán lao phổi
3.2.1. Kỹ thuật soi trực tiếp (Nhuộm Ziehl-Neelsen)
Kỹ thuật này chỉ cho phép phát hiện vi khuẩn kháng axit (Acid Fast Bacilli- AFB).
Ưu điểm là dễ thực hiện, kết quả nhanh, rẻ tiền và có thể thực hiện ở mọi nơi.
Nhược điểm: độ nhạy thấp (trung bình đạt 30-40% khi làm một mẫu bệnh phẩm, 65-75% đối với nhiều mẫu bệnh phẩm (Nên soi từ 2 mẫu bệnh phẩm liên tiếp trở lên).
Kết quả dương tính khi soi trực tiếp phụ thuộc chính vào só lượng vi khuẩn trong bệnh phẩm: Số lượng vi khuẩn ≥ 105 vi khuẩn/ 1ml bệnh phẩm thì kết quả mới dương tính khi soi 10 vi trường. Để tăng số lượng vi khuẩn trong bệnh phẩm có thể làm phương pháp thuần nhất đờm: Làm loãng đờm bằng NaOH rồi ly tâm lấy cặn, nhuộm Ziehl-Neelsen.
Kĩ thuật : dàn bệnh phẩm trên lam kính, nhuộm Ziehl-Neelsen và đọc trên kính hiển vi quang học
Đọc kết quả như sau:
- Khi không có vi khuẩn / 100-300 vi trường: kết quả âm tính.
- Có 1-9 vi khuẩn / 300 vi trường: ghi số cụ thể số lượng vi khuẩn đếm được
- Có 10-99 vi khuẩn / 100 vi trường : kết quả (+ )
- Có 1-9 vi khuẩn / 1 vi trường : Kết quả ( ++ )
- Có ³ 10 vi khuẩn / 1 vi trường : Kết quả ( +++ ).
3.2.2. Nuôi cấy
- Đây là kĩ thuật xác định chắc nhắn vi khuẩn lao (Bacilli de Koch-BK). Ưu điểm: phân lập định danh được BK và làm kháng sinh đồ với các thuốc chống lao. Nhược điểm: thời gian có kết quả lâu, đắt tiền, đòi hỏi trang bị phức tạp hơn
- Hệ thống nuôi cấy BACTEC TB 460: Nguyên lý là xác định chuyển hóa của BK bằng cách đo nồng độ CO2 giải phóng ra khi phát triển ở môi trường có gắn C14. Thời gian mọc của BK trung bình 8-14 ngày.
- Hệ thống nuôi cấy MGIT (Multi Grow Indicator Tube-MGIT): Nguyên lý kĩ thuật tương tự như hệ thống BACTEC, nhưng thay thế gắn C14 bằng kĩ thuật phát quang (Fluorescene) dưới ánh sáng UV. Kết quả dương tính thì có khoảng 105 – 106 cfu BK/ml.
3.2.3. Kỹ thuật sinh học phân tử
Phản ứng chuỗi polymerase (Polymerase Chain Reaction-PCR):
Nguyên lý kĩ thuật: Là kỹ thuật khuyếch đại ADN bằng cách tạo ra hàng triệu bản sao từ 1 chuỗi đích của acid nucleic. ADN polymerase là enzym sao chép ADN, nó có thể tái sao chép nhiều lần đoạn ADN nếu được kích thích đặc hiệu Xác định sự có mặt của BK thông qua sự khuếch đại đoạn gen ADN đặc hiệu (đoạn IS6110).
Ưu điểm:
- Độ nhạy và độ đặc hiệu rất cao (chỉ cần một vài BK trong bệnh phẩm kĩ thuật có thể dương tính)
- Kết quả nhanh (24-48 giờ), chẩn đoán kháng thuốc nhanh, có thể tiến hành trên nhiều loại bệnh phẩm khác nhau (đờm, dịch phế quản, dịch màng phổi, dịch não tuỷ .v.v.)
Nhược điểm:
- Giá thành đắt, đòi hỏi trang bị tốn kém;
- Không phân biệt được BK sống hay chết.
- Dễ có dương tính sai khi bị nhiễm lại sản phẩm PCR (contamination) nếu không tuân thủ chặt chẽ qui trình kỹ thuật vì kỹ thuật có độ nhạy cao;
- Có thể cho âm tính giả do bệnh phẩm chứa nhiều chất ức chế phản ứng hoặc vi khuẩn lao (tỷ lệ khoảng vài phần trăm) không có đoạn IS 6110 trong phân tử ADN.
4. Mô bệnh, tế bào học
Chẩn đoán mô bệnh học có giá trị quyết định chẩn đoán bệnh lao. Để lấy bệnh phẩm chẩn đoán mô bệnh học phải tiến hành các kĩ thuật nội soi và sinh thiết. Các kĩ thuật này thường áp dụng cho lao ngoài phổi, còn lao phổi chỉ áp dụng trong một số trường hợp (lao phổi tản mạn, u lao).
Chẩn đoán mô bệnh dương tính khi tìm được cấu trúc nang lao. Cấu trúc của một nang lao gồm có các thành phần: ở giữa là hoại tử bã đậu, xung quanh có các thế bào bán liên và các tế bào khổng lồ Langhans, ngoài cùng là các Lympho bào và tổ chức xơ bao bọc.
Chẩn đoán tế bào chỉ có giá trị định hướng chẩn đoán bệnh lao.
Các kĩ thuật nội soi, sinh áp dụng trong chẩn đoán bệnh lao :
- Nội soi phế quản-sinh thiết : chỉ định trong trường hợp lao phổi AFB âm tính, lao phổi tản mạn, u lao
- Nội soi màng phổi : Chẩn đoán tràn dịch màng phổi do lao mà chẩn đoán vi sinh, sinh thiết mù âm tính
- Các nội soi khác : Soi trung thất, thanh quản, ổ bụng, khớp, đại tràng khi nghi ngờ lao ở các cơ quan này
Các kĩ thuật sinh thiết, chọc hút:
- Sinh thiết phổi hút hoặc cắt: áp dụng trong chẩn đoán lao phổi tản mạn, u lao
- Sinh thiết màng phổi, màng bụng, khớp, xương, hạch : Chẩn đoán lao màng phổi, màng bụng, khớp, xương, hạch
- Chọc hút hạch, tủy xương : Chẩn đoán lao hạch, lao tản mạn…
5. Các xét nghiệm miễn dịch
5.1. Phản ứng Mantoux
Ý nghĩa: Đánh giá tình trạng nhiễm lao và định hướng chẩn đoán bệnh lao
Nguyên lý: Sau vài tuần cơ thể nhiễm vi khuẩn lao, tế bào lymphô trở lên mẫn cảm với trực khuẩn lao, khi tiêm tuberculin trong da sẽ hoạt hóa lymphô đã mẫn cảm tạo nên phản ứng tăng mẫn cảm muộn sau 48 – 72 giờ.
Kĩ thuật: tiêm trong da 5 ui dung dịch PPD (purified protein derivative – PPD) và đọc kết quả sau 72h
Kết quả: Đo đường kính quầng phản ứng tại chỗ tiêm, kết quả dương tính được tính như sau:
- Đường kính cục sẩn 5mm: ở người có HIV (+), mới tiếp xúc với bệnh nhân lao, ở bệnh nhân lao phổi cũ, dùng corticoid kéo dài.
- Đường kính cục sẩn 10mm: người mới nhập cư từ vùng có bệnh lao lưu hành cao, người có các yếu tố nguy cơ như đái tháo đường, suy thận mạn, cắt đoạn dạ dày…
- Đường kính cục sẩn 15mm: dương tính ở những người không có yếu tố nguy cơ lao.
5.2. Xét nghiệm QuantiFERON-TB (còn gọi là QFT)
Nguyên lý: Xét nghiệm định lượng interferon-gđược tiết ra bởi tế bào lympho sau khi ủ qua đêm với PPD.
Giá trị: Xét nghiệm có vai trò hỗ trợ trong việc xác định lao hoạt động; Chẩn đoán phân biệt giữa nhiễm lao và tiêm chủng BCG; Dự báo sự tái hoạt động của bệnh lao trong số cá thể có lao tiềm tàng; theo dõi đáp ứng điều trị.
Ưu điểm so với phản ứng Mantoux: là xét nghiệm tiến hành trong labo (invitro test), sử dụng đa kháng nguyên, không có hiệu ứng Booster, bệnh nhân chỉ cần tới 1 lần cho kết quả nhanh trong 1 ngày, độ nhạy và độ đặc hiệu cao và ổn định trong chẩn đoán lao tiềm tàng và hỗ trợ chẩn đoán lao hoạt động (với độ nhạy từ 80-90%, độ đặc hiệu đạt 95 -100%). QFT có độ đặc hiệu cao hơn nhưng độ nhạy thì tương đương test da trong chẩn đoán lao ở trẻ em.
5.3. Các kỹ thuật phát hiện kháng nguyên của trực khuẩn lao
- Các kháng nguyên bản chất protein: Các kháng nguyên protein đặc hiệu của M. tuberculosis thường được sử dụng để chẩn đoán bao gồm: Kháng nguyên 38 kDa, kháng nguyên 45/47 kDa (APA).
- Các kháng nguyên bản chất là glycolipid và lipopolysarcaride: kháng nguyên Lipoarabinomannan (LAM). Thường sử dụng các kỹ thuật miễn dịch ngưng kết hồng cầu cừu hoặc kỹ thuật ELISA để phát hiện kháng nguyên này.
- Đối với lao màng não, phát hiện LAM trong dịch não tuỷ đạt độ nhạy là 88%; Đối với lao phổi kĩ thuật này có độ nhạy đạt từ 71 – 91%, nhưng độ đặc hiệu lại cao (100%).
5.4. Các xét nghiệm xác định kháng thể kháng lao
Vai trò: ứng dụng để xác định tình trạng nhiễm lao và hỗ trợ chẩn đoán trong trường hợp lao phổi AFB (-) và lao ngoài phổi .
Các kĩ thuật xác định kháng thể kháng lao gồm:
- Kỹ thuật miễn dịch gắn men (Enzzyme liked immuno sorbent assay-ELISA),
- HPLC,
- Accuprobe hybridisation cũng đã được ứng dụng để phát hiện kháng thể kháng lao: ưu điểm là rút ngắn được thời gian phát hiện, nhưng đắt tiền và phức tạp, đòi hỏi labo phải được trang bị hiện đại.
6. Xét nghiệm máu và dịch màng phổi
6.1. Xét nghiệm công thức máu, máu lắng
- Chỉ có giá trị định hướng chẩn đoán lao khi kết hợp với lâm sàng và các xét nghiệm khác
- Đặc điểm công thức máu, máu lắng: Số lượng bạch cầu bình thường hoặc tăng (thường tăng nhẹ), bạch cầu lymphô tăng. Tốc độ lắng máu thường tăng cao.
6.2. Xét nghiệm sinh hóa và tế bào dịch màng phổi
- Chỉ có giá trị định hướng chẩn đoán lao màng phổi khi kết hợp với lâm sàng và các xét nghiệm khác
- Đặc điểm sinh hóa và tế bào dịch màng phổi: Dịch tiết (Protein ≥30g/lít), glucose giảm (thấp hơn glucose huyết thanh cùng thời điểm), tỷ lệ lymphô tăng (thường ³ 70% có giá trị định hướng chẩn đoán).
6.3. Xét nghiệm nồng độ Interferon g ( INF g)
- Interferon-g được tiết ra bởi tế bào lympho T được hoạt hóa khi tiếp xúc với trực khuẩn lao. IFN g tăng cả trong máu và dịch màng phổi của bệnh nhân lao.
- Định lượng nồng độ IFN g thường sử dụng phương pháp miễn dịch huỳnh quang (Immunofluorescence assays)
- Giá trị: Định lượng nồng độ IFN g trong huyết thanh hoặc dịch màng phổi có giá trị chẩn đoán lao màng phổi: ở ngưỡng 149pg/ml có độ nhạy khoảng 85%, độ đặc hiệu 97%.
6.4. Xét nghiệm ADA (Adenosine deaminase – ADA)
- Men ADA được sản xuất từ nhiều tế bào nhưng chủ yếu từ tế bào lympho T hoạt hóa.
- Trong tràn dịch màng phổi do lao ADA tăng cả trong máu và dịch màng phổi.
- Giá trị của xét nghiệm nồng độ ADA trong chẩn đoán tràn dịch màng phổi do lao: Ngưỡng chẩn đoán từ 40-60 u/l. Độ nhạy 91-100%, độ đặc hiệu 81-94%, giá trị dự báo dương tính 84-93%, giá trị dự báo âm tính là 89-100%.
Nguồn: Bệnh viện Hoàn Mỹ Sài Gòn