Video độn tăng kích thước dương vật Vật liệu: Silicon y tế - T-ring Đường mổ: quy đầu Gây tê tại chỗNam khoa penumaHà...
Tình trạng cương dương buổi sáng là hiện tượng phổ biến khi dương vật của nam giới trở nên cương cứng do bị dồn đầy máu. Điều này thường xảy ra ngay sau khi nam giới thức dậy vào sáng sớm. Tuy nhiên, nhiều người vẫn tỏ ra tò mò và thắc mắc về nguyên nhân xảy ra tình trạng cương dương buổi sáng.
Retinol là một trong những thành phần chống lão hóa hiệu quả nhất hiện nay. Là một dẫn xuất của vitamin A, retinol có tác dụng tăng cường sản sinh collagen, làm đều màu da, giảm nếp nhăn và làm sạch lỗ chân...
Nam khoa Penuma thực hiện kỹ thuật làm to dương vật bằng đặt tấm mô da nhân tạo Megaderm. Kết quả tự nhiên, vĩnh...
Viên uống trắng da collagen là thực phẩm chức năng có chứa collagen và các dưỡng chất khác, được bào chế dưới dạng viên nang hoặc viên nén nhằm mục đích hỗ trợ làm trắng da, cải thiện độ đàn hồi và trẻ hóa da.
Thành phần:
Collagen: Đây là thành phần chính của viên uống, chiếm tỉ lệ cao nhất. Collagen có tác dụng giúp da săn chắc, mịn màng, giảm nếp nhăn và tăng độ đàn hồi.
Vitamin C: Giúp hỗ trợ sản sinh collagen và bảo vệ da khỏi tác hại của tia UV.
Vitamin E: Giúp chống oxy hóa, dưỡng ẩm cho da và làm chậm quá trình lão hóa.
Glutathione: Giúp làm trắng da, mờ nám, tàn nhang và giảm các đốm nâu trên da.
Chiết xuất từ các loại trái cây và thảo mộc: Cung cấp thêm vitamin, khoáng chất và dưỡng chất cần thiết cho da.
Tác dụng:
Hỗ trợ làm trắng da: Viên uống trắng da collagen giúp ức chế sản sinh melanin, làm mờ nám, tàn nhang và dưỡng da trắng sáng từ bên trong.
Cải thiện độ đàn hồi da: Collagen giúp tăng cường sự liên kết giữa các tế bào da, giúp da săn chắc, mịn màng và giảm nếp nhăn.
Trẻ hóa da: Viên uống cung cấp các dưỡng chất thiết yếu giúp da khỏe mạnh, tươi trẻ và rạng rỡ hơn.
Hỗ trợ sức khỏe da: Viên uống giúp tăng cường sức đề kháng cho da, bảo vệ da khỏi tác hại của môi trường và ánh nắng mặt trời.
Cách dùng:
Liều lượng sử dụng thông thường là 1-2 viên mỗi ngày, sau bữa ăn.
Nên uống viên uống trắng da collagen đều đặn mỗi ngày để đạt hiệu quả tốt nhất.
Nên kết hợp sử dụng viên uống với chế độ ăn uống đầy đủ dưỡng chất và chế độ sinh hoạt khoa học để có được làn da trắng sáng và khỏe mạnh.
Lưu ý:
Viên uống trắng da collagen không phải là thuốc và không có tác dụng thay thế thuốc chữa bệnh.
Phụ nữ mang thai và cho con bú nên tham khảo ý kiến bác sĩ trước khi sử dụng.
Nên chọn mua sản phẩm của thương hiệu uy tín, có nguồn gốc xuất xứ rõ ràng.
Bảo quản sản phẩm nơi khô ráo, thoáng mát, tránh ánh nắng trực tiếp.
Kết luận:
Viên uống trắng da collagen là một sản phẩm hỗ trợ làm đẹp da hiệu quả. Tuy nhiên, để có được làn da trắng sáng và khỏe mạnh, bạn cần kết hợp sử dụng viên uống với chế độ ăn uống đầy đủ dưỡng chất và chế độ sinh hoạt khoa học.
Xem thêm: https://ecopharma.com.vn/thuc-pham-chuc-nang/vien-uong-trang-da-collagen/
Thành phần:
Collagen: Đây là thành phần chính của viên uống, chiếm tỉ lệ cao nhất. Collagen có tác dụng giúp da săn chắc, mịn màng, giảm nếp nhăn và tăng độ đàn hồi.
Vitamin C: Giúp hỗ trợ sản sinh collagen và bảo vệ da khỏi tác hại của tia UV.
Vitamin E: Giúp chống oxy hóa, dưỡng ẩm cho da và làm chậm quá trình lão hóa.
Glutathione: Giúp làm trắng da, mờ nám, tàn nhang và giảm các đốm nâu trên da.
Chiết xuất từ các loại trái cây và thảo mộc: Cung cấp thêm vitamin, khoáng chất và dưỡng chất cần thiết cho da.
Tác dụng:
Hỗ trợ làm trắng da: Viên uống trắng da collagen giúp ức chế sản sinh melanin, làm mờ nám, tàn nhang và dưỡng da trắng sáng từ bên trong.
Cải thiện độ đàn hồi da: Collagen giúp tăng cường sự liên kết giữa các tế bào da, giúp da săn chắc, mịn màng và giảm nếp nhăn.
Trẻ hóa da: Viên uống cung cấp các dưỡng chất thiết yếu giúp da khỏe mạnh, tươi trẻ và rạng rỡ hơn.
Hỗ trợ sức khỏe da: Viên uống giúp tăng cường sức đề kháng cho da, bảo vệ da khỏi tác hại của môi trường và ánh nắng mặt trời.
Cách dùng:
Liều lượng sử dụng thông thường là 1-2 viên mỗi ngày, sau bữa ăn.
Nên uống viên uống trắng da collagen đều đặn mỗi ngày để đạt hiệu quả tốt nhất.
Nên kết hợp sử dụng viên uống với chế độ ăn uống đầy đủ dưỡng chất và chế độ sinh hoạt khoa học để có được làn da trắng sáng và khỏe mạnh.
Lưu ý:
Viên uống trắng da collagen không phải là thuốc và không có tác dụng thay thế thuốc chữa bệnh.
Phụ nữ mang thai và cho con bú nên tham khảo ý kiến bác sĩ trước khi sử dụng.
Nên chọn mua sản phẩm của thương hiệu uy tín, có nguồn gốc xuất xứ rõ ràng.
Bảo quản sản phẩm nơi khô ráo, thoáng mát, tránh ánh nắng trực tiếp.
Kết luận:
Viên uống trắng da collagen là một sản phẩm hỗ trợ làm đẹp da hiệu quả. Tuy nhiên, để có được làn da trắng sáng và khỏe mạnh, bạn cần kết hợp sử dụng viên uống với chế độ ăn uống đầy đủ dưỡng chất và chế độ sinh hoạt khoa học.
Xem thêm: https://ecopharma.com.vn/thuc-pham-chuc-nang/vien-uong-trang-da-collagen/
Tăng size V3 vô cùng dễ dàng chỉ sau 60 phút ?.?́.? ?.?̛̃ ??̣? ??́?? ??̂́? ??̛̣? ?.?̂́.? ?.?̛̃ ??̛̣ ???̂? Cùng chiêm...
Ngoài các triệu chứng điển hình là sưng và đau khớp, bệnh viêm khớp dạng thấp đôi khi còn gây sốt nhẹ. Nếu bạn mắc bệnh viêm khớp dạng thấp và bị sốt thì nên đi khám ngay. Đó có thể là dấu hiệu của nhiễm trùng....
Dầu hạt phỉ (hazelnut) là một trong những loại dầu thực vật có thể được dùng để dưỡng da. Dầu hạt phỉ có đặc tính chống oxy hóa và dưỡng ẩm nhờ chứa nhiều polyphenol và axit béo. Loại dầu này an toàn cho da...
Nâng ngực đặt túi chuẩn Mỹ - Ưu đãi giảm sâu khi đặt cọc!
> ĐẶT CỌC #500K - GIẢM trực tiếp vào hóa đơn #15TR
> Đặt túi ngực chính hãng được FDA kiểm định - Không bao xơ - Không biến chứng
> Lên form ngay sau khi làm
> MỀM MẠI TỰ NHIÊN - CHẮC CHẮN LINH HOẠT - ĐẠT TIÊU CHUẨN MỸ
- Toàn bộ quá trình được thực hiện tại BV Đa khoa đạt chuẩn Quốc tế 5 sao
- Có bảo hành bằng văn bản có chữ ký rõ ràng
--------------
Thẩm mỹ viện Nagami
> Địa chỉ: 22 Tây Sơn - Đống Đa - Hà Nội
> Hotline: 1900 9555 66
> ĐẶT CỌC #500K - GIẢM trực tiếp vào hóa đơn #15TR
> Đặt túi ngực chính hãng được FDA kiểm định - Không bao xơ - Không biến chứng
> Lên form ngay sau khi làm
> MỀM MẠI TỰ NHIÊN - CHẮC CHẮN LINH HOẠT - ĐẠT TIÊU CHUẨN MỸ
- Toàn bộ quá trình được thực hiện tại BV Đa khoa đạt chuẩn Quốc tế 5 sao
- Có bảo hành bằng văn bản có chữ ký rõ ràng
--------------
Thẩm mỹ viện Nagami
> Địa chỉ: 22 Tây Sơn - Đống Đa - Hà Nội
> Hotline: 1900 9555 66
Khởi đầu buổi sáng hôm nay, ekip Bác sĩ Lương Ngọc sẽ tiến hành thực hiện h.ú.t m.ỡ bụng cho chị khách hàng đã ghé thăm...
𝐊𝐡𝐚́𝐦 𝐏𝐡𝐚́ 𝐌𝐚́𝐲 𝐆𝐢𝐚̉𝐦 𝐁𝐞́𝐨 𝐓𝐨𝐚̀𝐧 𝐓𝐡𝐚̂𝐧 𝐋𝐚𝐬𝐞𝐫 𝐂𝐚𝐯𝐢𝐭𝐚𝐭𝐢𝐨𝐧 𝐋𝐒𝟔𝟓𝟎: 𝐆𝐢𝐚̉𝐢 𝐏𝐡𝐚́𝐩 𝐇𝐨𝐚̀𝐧 𝐇𝐚̉𝐨 𝐂𝐡𝐨 𝐕𝐨́𝐜 𝐃𝐚́𝐧𝐠 𝐓𝐡𝐨𝐧 𝐆𝐨̣𝐧
Bạn đang tìm kiếm một phương pháp giảm béo toàn thân hiệu quả mà không cần phải chịu đựng đau đớn và rủi ro từ các phương pháp phẫu thuật? Máy Giảm Béo Toàn Thân Laser Cavitation LS650 sẽ là lựa chọn hàng đầu cho bạn. Hãy cùng tìm hiểu về máy giảm béo này và những ưu điểm và lưu ý khi sử dụng trong bài viết dưới đây.
𝟏. 𝐓𝐡𝐨̂𝐧𝐠 𝐓𝐢𝐧 𝐕𝐞̂̀ 𝐌𝐚́𝐲 𝐆𝐢𝐚̉𝐦 𝐁𝐞́𝐨 𝐓𝐨𝐚̀𝐧 𝐓𝐡𝐚̂𝐧 𝐋𝐚𝐬𝐞𝐫 𝐂𝐚𝐯𝐢𝐭𝐚𝐭𝐢𝐨𝐧 𝐋𝐒𝟔𝟓𝟎
Máy Giảm Béo Toàn Thân Laser Cavitation LS650 là một thiết bị tiên tiến kết hợp các công nghệ hàng đầu trong ngành thẩm mỹ, bao gồm sóng Cavitation, sóng RF (Radio Frequency), ánh sáng Laser Diode và hệ thống hút chân không. Đây là một giải pháp toàn diện cho việc giảm béo và làm săn chắc cơ thể một cách tự nhiên và an toàn.
𝟐. 𝐔̛𝐮 Đ𝐢𝐞̂̉𝐦 𝐂𝐮̉𝐚 𝐌𝐚́𝐲 𝐆𝐢𝐚̉𝐦 𝐁𝐞́𝐨 𝐓𝐨𝐚̀𝐧 𝐓𝐡𝐚̂𝐧 𝐋𝐚𝐬𝐞𝐫 𝐂𝐚𝐯𝐢𝐭𝐚𝐭𝐢𝐨𝐧 𝐋𝐒𝟔𝟓𝟎
- Hiệu Quả Cao: Máy LS650 kết hợp nhiều công nghệ tiên tiến, giúp đạt được hiệu quả giảm béo toàn diện trên cơ thể một cách nhanh chóng và hiệu quả.
- An Toàn và Không Đau Đớn: Không cần phẫu thuật, không gây tổn thương cho da và không đau đớn, giúp người sử dụng có trải nghiệm thoải mái và an tâm.
- Săn Chắc Da và Cải Thiện Cấu Trúc Da: Công nghệ RF và ánh sáng Laser Diode giúp tăng cường sản xuất collagen, giữ cho da săn chắc và mịn màng sau quá trình giảm béo.
- Phù Hợp Cho Nhiều Vùng Cơ Thể: Không chỉ giảm béo vùng bụng, máy LS650 còn hiệu quả trong việc làm thon eo, giảm mỡ đùi, mông và vùng bắp tay.
𝟑. 𝐍𝐡𝐮̛̃𝐧𝐠 𝐋𝐮̛𝐮 𝐘́ 𝐊𝐡𝐢 𝐒𝐮̛̉ 𝐃𝐮̣𝐧𝐠 𝐌𝐚́𝐲 𝐆𝐢𝐚̉𝐦 𝐁𝐞́𝐨 𝐓𝐨𝐚̀𝐧 𝐓𝐡𝐚̂𝐧 𝐋𝐚𝐬𝐞𝐫 𝐂𝐚𝐯𝐢𝐭𝐚𝐭𝐢𝐨𝐧 𝐋𝐒𝟔𝟓𝟎
- Không sử dụng cho phụ nữ mang thai hoặc đang trong kỳ kinh nguyệt.
- Tránh sử dụng cho những người có bệnh tim mạch, bệnh tim mạch hoặc bất kỳ vấn đề sức khỏe nào khác mà cần sự tư vấn của bác sĩ.
- Đảm bảo tuân thủ các hướng dẫn sử dụng từ nhà sản xuất và chỉ sử dụng máy dưới sự giám sát của các chuyên gia có kinh nghiệm.
Với Máy Giảm Béo Toàn Thân Laser Cavitation LS650, bạn có thể yên tâm khám phá hành trình làm đẹp mà không lo lắng về các tác dụng phụ hay rủi ro. Đây thực sự là một giải pháp hiệu quả và an toàn cho việc đạt được vóc dáng mơ ước.
Hãy đầu tư ngay máy giảm béo toàn thân laser Cavitation LS650 để mang đến vóc dáng hoàn hảo cho khách hàng của bạn: https://hanakbn.com/san-pham/may-giam-beo-laser-ls650
Bạn đang tìm kiếm một phương pháp giảm béo toàn thân hiệu quả mà không cần phải chịu đựng đau đớn và rủi ro từ các phương pháp phẫu thuật? Máy Giảm Béo Toàn Thân Laser Cavitation LS650 sẽ là lựa chọn hàng đầu cho bạn. Hãy cùng tìm hiểu về máy giảm béo này và những ưu điểm và lưu ý khi sử dụng trong bài viết dưới đây.
𝟏. 𝐓𝐡𝐨̂𝐧𝐠 𝐓𝐢𝐧 𝐕𝐞̂̀ 𝐌𝐚́𝐲 𝐆𝐢𝐚̉𝐦 𝐁𝐞́𝐨 𝐓𝐨𝐚̀𝐧 𝐓𝐡𝐚̂𝐧 𝐋𝐚𝐬𝐞𝐫 𝐂𝐚𝐯𝐢𝐭𝐚𝐭𝐢𝐨𝐧 𝐋𝐒𝟔𝟓𝟎
Máy Giảm Béo Toàn Thân Laser Cavitation LS650 là một thiết bị tiên tiến kết hợp các công nghệ hàng đầu trong ngành thẩm mỹ, bao gồm sóng Cavitation, sóng RF (Radio Frequency), ánh sáng Laser Diode và hệ thống hút chân không. Đây là một giải pháp toàn diện cho việc giảm béo và làm săn chắc cơ thể một cách tự nhiên và an toàn.
𝟐. 𝐔̛𝐮 Đ𝐢𝐞̂̉𝐦 𝐂𝐮̉𝐚 𝐌𝐚́𝐲 𝐆𝐢𝐚̉𝐦 𝐁𝐞́𝐨 𝐓𝐨𝐚̀𝐧 𝐓𝐡𝐚̂𝐧 𝐋𝐚𝐬𝐞𝐫 𝐂𝐚𝐯𝐢𝐭𝐚𝐭𝐢𝐨𝐧 𝐋𝐒𝟔𝟓𝟎
- Hiệu Quả Cao: Máy LS650 kết hợp nhiều công nghệ tiên tiến, giúp đạt được hiệu quả giảm béo toàn diện trên cơ thể một cách nhanh chóng và hiệu quả.
- An Toàn và Không Đau Đớn: Không cần phẫu thuật, không gây tổn thương cho da và không đau đớn, giúp người sử dụng có trải nghiệm thoải mái và an tâm.
- Săn Chắc Da và Cải Thiện Cấu Trúc Da: Công nghệ RF và ánh sáng Laser Diode giúp tăng cường sản xuất collagen, giữ cho da săn chắc và mịn màng sau quá trình giảm béo.
- Phù Hợp Cho Nhiều Vùng Cơ Thể: Không chỉ giảm béo vùng bụng, máy LS650 còn hiệu quả trong việc làm thon eo, giảm mỡ đùi, mông và vùng bắp tay.
𝟑. 𝐍𝐡𝐮̛̃𝐧𝐠 𝐋𝐮̛𝐮 𝐘́ 𝐊𝐡𝐢 𝐒𝐮̛̉ 𝐃𝐮̣𝐧𝐠 𝐌𝐚́𝐲 𝐆𝐢𝐚̉𝐦 𝐁𝐞́𝐨 𝐓𝐨𝐚̀𝐧 𝐓𝐡𝐚̂𝐧 𝐋𝐚𝐬𝐞𝐫 𝐂𝐚𝐯𝐢𝐭𝐚𝐭𝐢𝐨𝐧 𝐋𝐒𝟔𝟓𝟎
- Không sử dụng cho phụ nữ mang thai hoặc đang trong kỳ kinh nguyệt.
- Tránh sử dụng cho những người có bệnh tim mạch, bệnh tim mạch hoặc bất kỳ vấn đề sức khỏe nào khác mà cần sự tư vấn của bác sĩ.
- Đảm bảo tuân thủ các hướng dẫn sử dụng từ nhà sản xuất và chỉ sử dụng máy dưới sự giám sát của các chuyên gia có kinh nghiệm.
Với Máy Giảm Béo Toàn Thân Laser Cavitation LS650, bạn có thể yên tâm khám phá hành trình làm đẹp mà không lo lắng về các tác dụng phụ hay rủi ro. Đây thực sự là một giải pháp hiệu quả và an toàn cho việc đạt được vóc dáng mơ ước.
Hãy đầu tư ngay máy giảm béo toàn thân laser Cavitation LS650 để mang đến vóc dáng hoàn hảo cho khách hàng của bạn: https://hanakbn.com/san-pham/may-giam-beo-laser-ls650
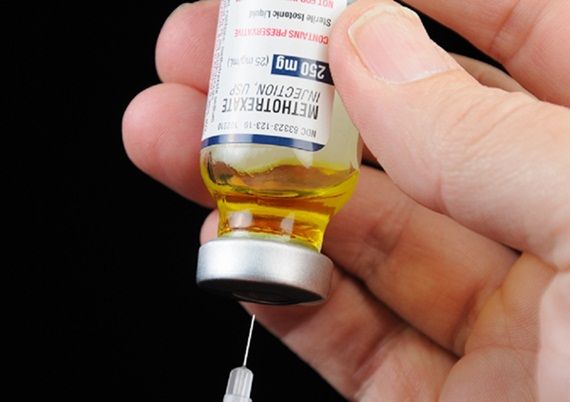
Methotrexate có 4 dạng bào chế là dung dịch truyền tĩnh mạch, dung dịch tự tiêm, viên nén và dung dịch uống. Methotrexate dạng dung dịch truyền tĩnh mạch được sử dụng để điều trị một số loại ung thư, bệnh vảy...
Sữa cho người già là sản phẩm dinh dưỡng thiết yếu, cung cấp các dưỡng chất cần thiết để chăm sóc sức khỏe cho người cao tuổi. Đặc biệt, chất đạm trong loại sữa này có giá trị sinh học đặc biệt cao, phù hợp để cải thiện tình trạng mất cơ bắp do lão hóa ở người cao tuổi. Trong bài viết này, Sức Khỏe 123 sẽ chia sẻ đến bạn cách chọn mua sữa cho người già theo tư vấn từ chuyên gia dinh dưỡng nhé!